Инфекция в месте дренажа
Достижения современной медицины приводят к появлению новых методов, средств, препаратов для повышения эффективности и безопасности работы во всех областях, особенно это заметно в хирургии при выполнении различных сложных манипуляций.
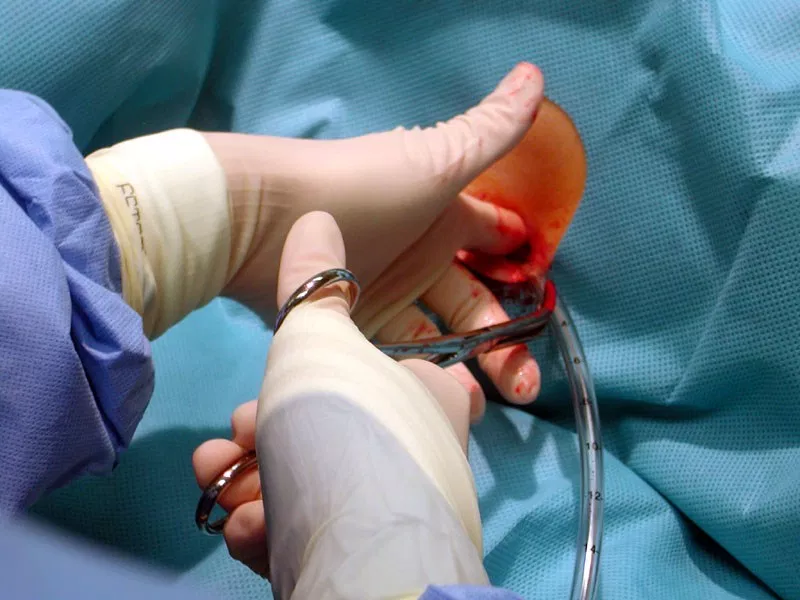
Создание эффективных средств для обеспечения стерильности (антисептики и дезинфицирующие средства), современные инструменты, чтобы уменьшить повреждение окружающих тканей, а также способствовать точной манипуляции, а также различные химиотерапевтические и антибиотики, которые вводят до операции и после операции, чтобы уменьшить риск инфекции, значительно повышают вероятность успеха хирургических манипуляций и продлевают выживание пациентов.
Тем не менее, некоторые неизменные процедуры не подвергаются существенным корректировкам, таки как проведение хирургического дренажа соответствующими средствами. Прогресс есть в улучшении пластичности, гибкости и прочности материала, из которого создаются различные типы дренажных систем.
В хирургических условиях потребность в хирургическом дренировании при определенных хирургических вмешательствах в последние годы была широко обсуждена, и по-прежнему отсутствует единодушие в этом вопросе.
Эксперты из различных областей хирургии делятся своими соображениями размещения дренажа, даже отрицая необходимость его размещения в связи с высоким риском инфицирования и других осложнений.
Во многих случаях, однако, размещение подходящей системы дренажа облегчает эвакуацию накопившихся жидкостей и выделений, тем самым снижая риск возникновения более серьезных осложнений и позволяет быстрое заживление раны.
Что такое хирургический дренаж?
Инструментом являются резиновые полоски или трубки, которые используются для целей эвакуации выделений, крови, гноя, зараженных жидкостей из воздушных полостей (груди, живота, суставов, или когда образуются патологические полости).
В послеоперационном периоде дренаж помещают для оценки силы анастомоза (появлением выпота или кровоизлияний).
В зависимости от способа и технологии реализации различаются в нескольких основных типов дренажных систем, выбор конкретного для отдельного пациента делается индивидуально, в зависимости от типа и тяжести заболевания, индивидуальных особенностей и некоторых сопровождающих факторов.
Существует несколько типов дренажа:
- открытый дренаж: это резиновая лента, которая заводит жидкость в сумке. В этом типе риск заражения выше
- закрытый дренаж: трубы используются для слива жидкости в специальном пакете или бутылке. К ним относятся, например, грудь и ортопедические раны, где риск заражения значительно ниже
- активный дренаж: создание вакуума, который помогает эвакуировать жидкость
- пассивный дренаж : эти стоки работают не в вакууме, а на основе разности давлений между полостями тела и внешней средой
Выбор конкретной методики в основном основан на локализации вмешательства и тенденции к накоплению жидкости, секреции и образованию инфицированной ткани.
Обычно дренаж длится от 24 часов до семи дней, в зависимости от объема утечки, крови, лимфатической жидкости и других секретов.
Дренажная система удаляется, когда останавливается утечка или уменьшается до объема до менее 25 миллилитров в день.
При удалении дренажной системы соблюдаются некоторые правила и рекомендации, в зависимости от типа системы, некоторые из них удаляются шаг за шагом (с несколькими сантиметрами в день) или одной процедурой. Для удаления требуется соблюдение всех правил для лечения и дезинфекция раны.
Когда (при каких условиях и болезнях) возникает необходимость в хирургическом дренаже?
Выполнение хирургического дренажа особенно необходимо в тех случаях, когда хирургическое вмешательство проводится в области тела, характеризующейся повышенной секрецией, или в случаях, когда наблюдается увеличение накопления гноя, крови, отходов (мертвая ткань).
Основные цели хирургического дренажа включают:
- удаление накопленных жидкостей или воздуха в пострадавшем районе
- профилактика от накопления отходов, гной, крови
- защита от накопления воздуха
- для оценки накопленной жидкости
- предотвращение вторичных инфекций и облегчение процессов заживления
Наибольшее применение в грудной и абдоминальной хирургии, но также и в ортопедии, пластической хирургии, во время операции щитовидной железы. в нейрохирургии и операциях на мочевыводящих путях (вставки мочевого катетера также является разновидностью дренажной системы).
В зависимости от основного заболевания, типа хирургического вмешательства и ряда отдельных факторов, хирургический дренаж встречается чаще всего при следующих заболеваниях:
- Абсцесс кожи, фурункул и карбункул с неуточненной локализацией
- Абсцесс легкого
- Абсцесс бартолиновой железы
- Почечный и периневральный абсцесс
- Гидроцеле неуточненная
- Острый синусит
- Хронический синусит
- Лабиринтит
- Сальпингит и оофорит
- Эпидуральное кровоизлияние
- Остеомиелит
В ряде случаев дренаж приводит к быстрому и ощутимому улучшению симптомов (таких как острый или хронический синусит, когда накопленная жидкость может провоцировать неврологические симптомы и приводить к неправильному диагнозу пациентов).
Когда происходит дренирование кожи, наблюдается быстрый отклик на состояние пациентов и ограничение воспалительных процессов.
Решение о проведении дренажа принимается лечащим врачом и соглашается с соответствующими специалистами.
После определенных вмешательств, при определенных заболеваниях, а также в неправильной технике введения или удаления хирургический дренаж может принести больше вреда, чем пользы.
Существуют ли риски хирургического дренажа?
Установка надлежащей дренажной системы после определенного оперативного вмешательства в прошлом была незаменимой и неоспоримой, но на сегодняшний день многие специалисты сомневаются в эффективности и необходимости проведения дренажа.
Во многих случаях специалисты действуют по протоколу и даже имеют причины для хирургического дренажа. В некоторых манипуляциях дренажная система имеет более высокий риск вторичной инфекции, чем ее отсутствие. Например, во многих случаях антибиотикопрофилактика является достаточной мерой против развития микроорганизмов на поверхностях, а размещение дренажной системы замедляет процесс заживления.
Самые большие риски, связанные с дренажем, коренятся в замедленном его удалении, как правило, чем позже удалить дренажную систему, тем выше риск инфекции, осложнение и трудность при удалении (в некоторых случаях производительность малых хирургический разрез из-за исцеления окружающих тканей в дренажную систему).
При размещении дренажа пациенту надо мониторить и контролировать события, связанные с развитием инфекции, такими как лихорадка (повышение температуры тела), острое ухудшение, местные реакции вокруг дренажа, такие как покраснение, отек, выделение, изменение цвета и тому подобные.
Для получения данных о развитии инфекции рекомендуется провести культуру, чтобы определить тип патогенного агента и, соответственно, назначить подходящий антибиотик, к которому этот агент восприимчив.
Чаще всего обрабатывают бактериальные инфекции, которые обрабатываются соответствующими антибиотиками, а микозы (грибковые инфекции) встречаются менее часто, когда соответствующие противогрибковые средства вводят в подходящем режиме дозирования.
Наиболее серьезное осложнение, которое редко встречается в современной медицине, связано с развитием сепсиса и септического шока (на многочисленные органы и структуры с тяжелыми осложнениями может влиять проникновение микроорганизмов в системный кровоток).
Сепсис характеризуется резким ухудшением общего состояния пациента, и комплексное лечение необходимо вовремя для лечения симптомов. Риск сепсиса выше у пациентов с тяжелыми основными хроническими заболеваниями, новообразованиями, ранее существовавшей химиотерапией или терапией кортикостероидами и иммунодепрессантами.
Местное кровотечение (которое контролируется соответствующими средствами), боль (некоторые болеутоляющие средства, анальгетики) и редко затрагивающие смежные структуры могут возникать при размещении и удалении дренажной системы.
Чтобы свести к минимуму риск хирургического дренажа, рекомендуется проконсультироваться с отдельными специалистами о необходимости дренажа, требуемом времени дренажа и вариантах безопасного и минимально инвазивного удаления.
В зависимости от ряда факторов дренаж можно удалить через 24 часа, но в других случаях его можно удалить после одной (в редких двух) недель.
При проведении хирургических процедур, независимо от их природы, доверие к команде профессионалов с большим опытом работы в этой области с накопленными знаниями, навыками и способностями, чтобы справиться с чрезвычайными ситуациями и осложнениями во время операции.
Дренировать или нет? Роль дренажа в неотложной абдоминальной хирургии:
международный и персональный ракурс
World J Surg (2008) 32:312-321
Классификация дренажей
Дренажи ставят из лечебных или профилактических соображений.
Лечебные:
• Для обеспечения оттока внутрибрюшной жидкости или гноя (периапендикулярный абсцесс, диффузный перитонит).
• Для контроля за источником инфекции при невозможности его удаления другими, радикальными способами; например, при наружном кишечном свище (дуоденальная культя).
Профилактические:
• Для предупреждения рецидива инфекции – с целью эвакуации остатков серозной жидкости или крови, предупреждения образования абсцесса.
• Для контроля за ожидаемым или вероятным истечением с линии шва (толстокишечный анастомоз, дуоденальная культя, пузырный проток).
• Для оповещения об осложнениях (в надежде, что дренаж сработает в случае кровотечения или истечения химуса из анастомоза).


Дренаж после оментопексиии при перфоративной язве

Неотложные операции на толстой кишке

Хирург решается на дренаж в этой ситуации по следующим соображениям:
1. Борьба с резидуальной или профилактика рецидивной интраабдоминальной инфекции путем удаления экссудата или дренирования околокишечного абсцесса, обнаруженного или уже дренированного по ходу операции. Тщетность такого дренирования в плане достижения поставленной цели уже обсуждалась в разделе острого аппендицита.
2. Дренирование зоны будущей возможной несостоятельности анастомоза. Однако, высокий риск, склонность соустья к дегерметизации – обстоятельства, не подходящие для наложения анастомоза в экстренней ситуации. Кроме того, дренирование не помогает в случае истечения, не говоря о ложном чувстве безопасности при отсутствии выделений по дренажу (13). Только патологический оптимист может предполагать, что кал будет выделяться по дренажу наружу, а трубка не забьётся фибрином. В заключении: дренаж после неотложной резекции толстой кишки – пустая трата времени.
Дренирование при разлитом перитоните
При разлитом перитоните только треть респондентов дренируют брюшную полость (табл.8).






Литература:
1. O’Connor TW, Hugh TB (1979) Abdominal drainage: a clinical review. Aust N Z J Surg 49:253-260
2. Gilas T, Schein M, Frykberg E (1998) A surgical Internet dis¬cussion list (Surginet): a novel venue for international communication among surgeons. Arch Surg 133:1126-1130
3. Petrowsky H, Demartines N, Rousson V, et al. (2004) Evidence-based value of prophylactic drainage in gastrointestinal surgery: a systematic review and meta-analysis. Ann Surg 204:1074-1085
4. Wittmann DH, Schein M, Condon RE (1996) Management of secondary peritonitis. Ann Surg 224:10-8
5. Lewis RT, Goodall RG, Marien B, et al. (1990) Simple elective cholecystectomy: to drain or not. Am J Surg 159:241-245
6. Askew J (2006) Survey of the current surgical treatment of gallstones in Queensland. Aust N Z J Surg 76:536
7. Nursal TZ, Yildirim S, Tarim A, et al. (2003) Effect of drainage on postoperative nausea, vomiting, and pain after. Langenbecks
Arch Surg 388:95-100
8. Dominguez EP, Giammar D, Baumert J, et al. (2006) Prospective study of bile leaks after laparoscopic cholecystectomy for acute cholecystitis. Am Surg 72:265-268
9. Pai D, Sharma A, Kanungo R, et al. (1999) Role of abdominal drains in perforated duodenal ulcer patients: a prospective con¬trolled study. Aust N Z J Surg 69:210-213
10. Lee YJ, Leung KL, Lai PBS, et al. (2001) Selection of patients for laparoscopic repair of perforated peptic ulcer. Br J Surg 88:133-136
11. Urbach DR, Kennedy ED, Cohen MM (1999) Colon and rectal anastomoses do not require routine drainage: a systematic review and meta-analysis. Ann Surg 229:174-180
12. Jesus EC, Karliczek A, Matos D, et al. (2004) Prophylactic anastomotic drainage for colorectal surgery. Cochrane Database
Syst Rev 18(4):CD002100
13. Surgery of the Anus, Rectum and Colon. Goligher Jc. Baillieae
Tindal, London 1984
14. Rotstein OD, Meakins JL (1999) Diagnostic and therapeutic challenges of intraabdominal infections. World J Surg 14:159-166
15. Broome AE, Hansson LC, Tyger JF (1983) Efficiency of various types drainage of the peritoneal cavity—an experimental study in man. Acta Chir Scand 149:53-55
Перевод И.В. Фёдорова
"На публикацию этой статьи мной получено разрешение автора.
Крайне интересный и для нас всех - актуальный текст."
Дренирование открытых гнойных очагов необходимо, если после операции остались мертвые ткани, ниши и карманы, которые нельзя устранить оперативным путем по анатомическим соображениям (опасность повреждения крупных сосудов, нервов анатомических полостей и пр.).
Для дренирования следует применять марлевые дренажи, пропитанные одним из гипертонических (5—10%-ных) растворов средних солей с добавлением до 3 % перекиси водорода либо до 2 % хлорамина, до 0,5 % перманганата калия, 1 : 5000 фурацилина. Для ускорения секвестрации мертвых тканей добавляют до 1: 500—1:1000 йода, до 4 % скипидара. Заслуживают применения 15—20%-ные растворы мочевины, линименты синтомицина и А. В. Вишневского. При наличии большого количества мертвых тканей дренирование осуществляют с желудочным соком, лучше трипсином и трипсиноподобными ферментами или мазью ируксо-ла. Перед введением дренажей необходимо остановить кровотечение и выстлать рану марлевой салфеткой по Микуличу, обильно пропитанной 96%-ным этиловым спиртом. Под его влиянием суживаются капилляры лимфатических, артериальных и венозных сосудов, уменьшается всасывание экссудата при одновременном антисептическом воздействии на микробный фактор. Через 10—15 мин после такой обработки приступают к дренированию. Марлевые дренажи, смоченные одним из перечисленных растворов, рыхло вводят в каждую нишу или карман до дна. Целесообразнее применять более широкие дренажи, узкие хуже дренируют и скорее теряют дренажные свойства. В горловине раны дренажи должны располагаться свободно, иначе они плохо дренируют. Правильно примененные марлевые дренажи выполняют отсасывающую функцию и улучшают течение вскрытого инфекционного очага или инфицированной раны и способствуют подавлению возбудителя. Марлевые дренажи действуют несколько часов, затем их следует удалить, так как они начинают препятствовать выведению экссудата.
Показания к удалению дренажа: а) наружный конец стал сухим; б) полость вскрытого очага или раны переполнена гноем; в) ухудшается состояние животного и повышается общая температура. У рогатого скота, кроме этого, показанием к удалению дренажа служит обильное выпадение фибрина, который обтурирует выходное отверстие. В связи с такой реакцией рогатого скота на дренаж последний целесообразно смачивать фибринолизирующими растворами (желудочный сок, аллантоин, фибринолизин, 5—10%-ный раствор тиомочевины и др.).
Первую перевязку и извлечение дренажа необходимо производить через 24—48 ч после операции. В дальнейшем смену дренажа производят с учетом указанных признаков нарушения дренирования. Извлекают дренажи с соблюдением правил асептики и антисептики без травмирующих манипуляций. Грубо сделанная перевязка иногда приводит к рецидиву и генерализации возбудителя. Трудноизвлекаемые дренажи необходимо удалять последовательно: вначале дренаж, расположенный в центральной части раны, затем краевые. Удаляют их после длительного орошения подогретыми до 40 °С растворами перекиси водорода, 2%-ного хлорамина, гидрокарбоната аммония той же концентрации.
В тех случаях, когда после вскрытия и удаления мертвых тканей полость инфицированного очага содержит относительно мало мертвого субстрата, целесообразно применять марлевый дренаж, пропитанный линиментом А. В. Вишневского на рыбьем жире. Набухшие под его влиянием мертвые ткани подвергаются ферментативному расщеплению. В последующем, когда гнойный очаг или рана очистится от мертвых тканей, применяют линимент А. В. Вишневского на касторовом масле, который способствует отбуханию тканей, защищает их от сильных раздражений, благоприятно влияет на трофику и рост грануляций.
Б. Ф. Сметанин установил, что обильно пропитанный масляно-антисептический дренаж А. В. Вишневского обладает ничтожной капиллярностью, однако по мере стекания со свободного конца линимента его капиллярность нарастает и создаются условия тока раневого содержимого в повязку по типу крупнокапиллярного сифона. Кроме того, будучи антисептическим, дренаж А. В. Вишневского препятствует всасыванию в организм ядовитых продуктов тканевого распада и токсинов микробов из инфицированного очага.
В тех случаях, когда нужно длительно орошать вскрытый инфицированный очаг, применяют дренажи из резиновой или синтетической эластической трубки необходимой длины, диаметром 3—8 мм. Один из концов трубки косо срезают и закругляют острые края среза. Затем ножницами вырезают в стенке погружаемой части трубки небольшие оконца так, чтобы они располагались со всех ее сторон. Противоположный конец трубки рассекают вдоль на небольшом протяжении. Конец с вырезами осторожно вводят в полость до ее дна, а рассеченные части загибают и заводят в горловину полости или раны так, чтобы они упирались в стенки и фиксировали дренаж. При этом наружный конец дренажа должен выходить за пределы полости на несколько сантиметров. Если наружный конец дренажной трубки не рассечен, то его подшивают к повязке или к краям кожи. Через дренаж систематически орошают полость антисептическими растворами, линиментами. При наличии карманов желательно дренажную трубку ввести в каждый из них.
Трубчатые дренажи извлекают через 5—6 дней или по мере их закупорки. Промытые и прокипяченные, они могут быть вновь введены в полость. При необходимости дренажи можно оставлять в полостях мягких тканей (но не в суставах и сухожильных влагалищах) до заполнения последних грануляциями. В таких случаях дренажи постепенно извлекают и укорачивают. Необходимо учитывать, что трубчатые дренажи могут давить на ткани полостей, вызывать пролежни (некроз), особенно при нарушенной трофике. Поэтому резиновые и синтетические трубки должны обладать максимальной эластичностью и достаточной сопротивляемостью к сдавливанию.
Применение трубчатых дренажей противопоказано, если в стенке гнойной полости проходят сосудисто-нервные пучки или наблюдается легкая ранимость грануляций.
Рану с дренажем оставляют открытой или на нее накладывают повязки с целью защиты от загрязнений, раздражений и для усиления отсасывания экссудата и антисептизации. Повязки, пропитанные гипертоническими растворами, усиливают дренирование, а систематическое смачивание их антисептическими растворами и антибиотиками обеспечивает антисептизацию инфекционного очага и кожного покрова. Повязки, накладываемые на дистальные части конечностей (копыта), целесообразно пропитывать дегтем пополам с вазелиновым или растительным маслами.
Как только инфицированная рана освободится от мертвых тканей, покроется нормальными грануляциями и уменьшится отделение гноя, дренирование следует прекратить. Появление нормальных грануляций указывает на ликвидацию инфекционного процесса. Поэтому дальнейшее применение антисептических средств, сульфаниламидов, антибиотиков и гипертонических растворов нецелесообразно.
Виды дренажей.
1. Марлевые дренажи – тампоны и турунды.
2. Плоские резиновые дренажи (резиновые выпускники).
3. Резиново-марлевые дренажи.
4. Трубчаты дренажи.
Уход за закрытой дренажной системой.
Общие сведения.
1. Закрытая дренажная система применяется для ускорения заживления раны путем отсасывания большого количества раневого секрета их хирургических ран.
2. Дренирование такой раны уменьшает риск ее инфицирования и повреждения кожи, что так же способствует уменьшению частоты перевязок.
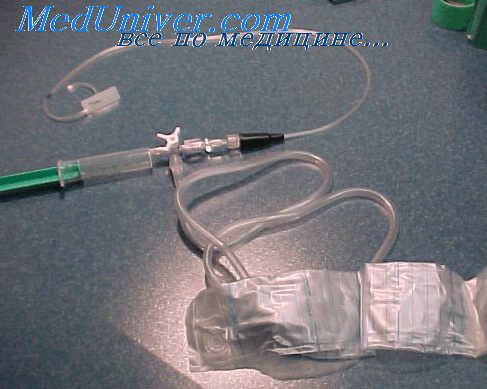
3. Закрытая дренажная система состоит из перфорированных трубок, соединенных с портативным вакуумным устройством (рисю5,618). Дренажные трубки находятся в ране, а их выходное отверстие обычно расположено рядом с линией первичного шва, чтобы сохранить целостность раны.
4. Такой дренаж вставляют в рану во время ее хирургической обработки и удаляют, когда прекращаются выделения из раны.
5. С помощью вакуумного отсоса отделяемое из раны собирается в специальный закрытый контейнер (резиновую грушу или специальную пластиковую коробочку, сделанную в виде гармошки).
Цели:
1. Удаление избыточного отделяемого из хирургической раны.
2. Ускорение заживления раны и предупреждение ее инфицирования.
Особенности сестринского ухода за закрытой дренажной системой.
1. Регулярно проверяйте исправность работы дренажной системы.
2. В первые дни после операции оценивайте количество и характер отделяемого не реже 1 раза за смену (а можно и чаще в зависимости от состояния пациента).
3. Опорожняйте контейнер регулярно, чтобы следить за количеством отделямого из раны, чтобы не допускать рефлюкса из контейнера в рану и чтобы поддерживать всю дренажную систему в рабочем состоянии.
5. Соблюдайте стерильность при проведении процедуры, чтобы не допустить проникновения инфекции в рану.
6. Если дренажная система раны у пациента состоит из нескольких трубок, укажите начало дренажа и назначение каждой трубки, чтобы легко в них ориентироваться.
7. Контейнер необходимо установить ниже уровня раны.
8. Во время ходьбы пациента необходимо прикрепить контейнер к одежде.
Очистка закрытой дренажной системы (порядок проведения процедуры).
1. Подготовьте все необходимое: одноразовые медицинские перчатки, градуированную емкость.
2. Проведите гигиеническую дезинфекцию рук и наденьте перчатки.
3. Поместите чистую градуированную емкость рядом с контейнером для сбора отделяемого, найдите и откройте пробку в дренажной системе.
4. Переверните контейнер кверху дном и опорожните его в емкость.
5. Восстановите отсасывание, сжав контейнер до упора и закрыв пробку.
6. Измерьте количество дренированной жидкости.
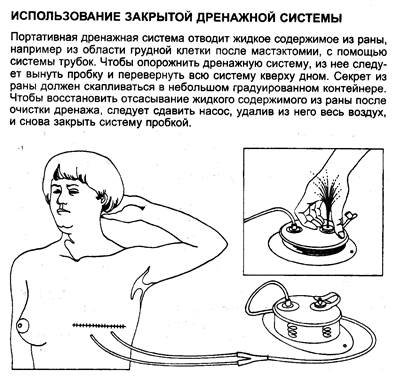
Рис.18. Использование закрытой активной дренажной системы.
Примечание:
Пластиковые контейнеры могут не иметь специальной пробки, тогда медсестра должна отсоединить дренажную трубку от контейнера, перевернуть его вверх дном, вылить содержимое в емкость, затем сжать контейнер и в сжатом виде присоединить его к дренажной трубке.
Особенности сестринского ухода при проточно-аспирационном и проточно-промывном дренировании (длительном промывании ран и полостей).
Общие сведения.
В настоящее время широко применяется для лечения гнойной хирургической инфекции. В рану, гнойную полость или полость организма вводится одна или несколько трубок. Приводящий конец дренажа подключается к инфузионной системе с какими-либо антисептическими или антибактериальными препаратами, а отводящий конец к системе аспирации (проточно-аспирационное) (рис.9,10). Если отток осуществляется пассивно, то это будет проточно-промывное дренирование или длительное промывание. Таким методом проводится перитонеальный диализ (промывание брюшной полости при разлитых перитонитах) и может проводиться лечение открытых ран и гнойных полостей. Промывание раны может проводиться постоянно или периодически (фракционно).
Общие сведения.
1. При закрытом дренаже грудной клетки применяют резиновые или пластиковые трубки для удаления воздуха или жидкости из плевральной полости с активной аспирацией или без нее.
3. В норме давление в плевральной полости ниже атмосферного (оно отрицательное). При повреждениях, сопровождающихся нарушением целостности грудной клетки (например, при колотых ранах), воздух будет поступать в плевральную полость. Любая дренирующая система, подсоединенная к грудной клетке, должна быть герметичной по отношению, как к воздуху, так и жидкости. Если воздух попадает в плевральную полость, развивается пневмоторакс, если жидкость – гидроторакс и легкое сжимается.
4. Когда плевральная полость была открыта во время операции, необходимо создать вакуум для восстановления в ней отрицательного давления.
5. В дренажных системах с водяным замком в качестве герметика используют воду, чем и защищают плевральную полость от попадания в нее воздуха. Если в системе одна емкость, то в нее собирается дренируемая субстанция и одновременно она служит водяным замком. Если в системе две емкости то одна из них собирает отделяемое, а другая служит водяным замком. Если емкостей три, то присоединяют к отсасывающей системе третью.
6. При использовании одноразовых систем для плеврального дренажа необходимо подсоединять их в соответствии с инструкцией.
Виды дренажей.
1. Марлевые дренажи – тампоны и турунды.
2. Плоские резиновые дренажи (резиновые выпускники).
3. Резиново-марлевые дренажи.
4. Трубчаты дренажи.
Основные правила сестринского ухода за пациентами с дренажами.
1. Пациента укладывают в постель таким образом, чтобы легко можно было осуществлять уход и наблюдение за дренажом, и придают ему положение, способствующее свободному оттоку отделяемого по дренажу (под действием силы тяжести).
2. Чтобы не загрязнять постель, на матрац укладывают клеенку, на нее простыню или пеленку, меняя их по мере загрязнения.
3. Дренажные трубки при необходимости удлиняют с помощью дополнительных трубок и переходников. Конец их или присоединяют к системе для аспирации или опускают в градуированные сосуды (емкости), подвешенные к кровати.
4. Для того чтобы дренажная трубка не выпала, ее фиксируют к коже швами и полосками лейкопластыря. Сверху накладывается стерильная повязка.
5. Для профилактики инфекции 1-2 раза в день проводят перевязки раны вокруг дренажа с соблюдением всех правил асептики и меняют наружную часть дренажной системы (удлинитель) и емкости для сбора отделяемого на новые стерильные.
6. Если трубчатый дренаж открытый и сбор отделяемого проводится в открытую емкость, то в нее наливается раствор антисептика в количестве 100-150 мл, например: 0,02% водный раствор хлоргексидина биглюконата.
7. Медсестра должна следить за функционированием дренажа, характером отделяемого и его количеством. Количество отделяемого по дренажу она подсчитывает и документирует в лист наблюдения или в историю болезни пациента в соответствии с правилами, принятыми в отделении, например: каждый час (в отделениях реаниматологии), каждые 8 или 12 часов. Обязательно подсчитывается количество отделяемого за сутки.
8. Медсестра должна внимательно следить за положением дренажа. Выпавшие дренажи нельзя пытаться вставить самостоятельно, необходимо срочно вызвать врача.
9. Если выделения по трубчатому дренажу прекратились, то это может быть вызвано либо отсутствием отделяемого, либо закупоркой дренажа, либо перегибом и сдавлением трубки. Медсестра должна проверить, нет ли перегиба и сдавления дренажа, если причина нарушения оттока неясна, необходимо срочно вызвать врача.
10. Под руководством врача медсестра может проводить промывание дренажа с помощью стерильного шприца растворами антисептиков.
11. Если по дренажу начинает выделяться большое количество крови, это может свидетельствовать о внутреннем кровотечении. Медсестра должна срочно вызвать врача.
12. Если врачом назначено введение лекарственных средств в дренаж или микроирригатор, медсестра проводит его по правилам выполнения инъекций.
13. При активном дренировании ран и дренировании плевральной полости медсестра должна следить за герметичностью системы. Нарушение герметичности приводит к прекращению функционирования дренажа и может вызвать тяжелые осложнения, например, развитие пневмоторакса.
14. При транспортировке пациента с дренажом можно перекрыть конец дренажной трубки зажимом и фиксировать его к одежде. Или пациент может транспортироваться вместе с емкостью для сбора отделяемого. При перекладывании таких пациентов надо быть очень внимательным и осторожным, чтобы случайно не удалить дренаж. Емкость для сбора содержимого должна находиться ниже раны или полости, для предупреждения обратного тока жидкости.
15. По коротким дренажам и тампонам отток отделяемого идет в повязку, которая может промокать. Уход за такой повязкой осуществляется по общим правилам. По мере промокания такая повязка подлежит регулярной смене.
Применение для дренирования марлевых и плоских резиновых дренажей (резиновых выпускников).
Цель: марлевые и плоские резиновые дренажи применяются для дренирования гнойных ран в фазу гидратации для обеспечения оттока гноя и ускорения заживления раны.
Показания к применению: дренирование гнойных ран и полостей после вскрытия гнойников.
Приготовить: В стерильный лоток выложить стерильные шарики, салфетки, марлевые турунды или тампоны, плоские резиновые дренажи или дренажи Пенроуза, два анатомических пинцета, зонд (желобоватый или пуговчатый) или кровоостанавливающий зажим (для введения дренажа). Приготовить стерильные емкости для работы со стерильными растворами (стеклянные мензурки, стаканчики или баночки).
Приготовить нестерильный лоток для отработанного материала и инструментария, кожный антисептик для обработки кожи вокруг раны, например: АХД-3000 или препарат йода для обработки операционного поля, 10% раствор хлорида натрия (гипертонический раствор), при необходимости 3% перекись водорода или другой антисептик для обработки кожи и раны, стерильный физиологический раствор, лейкопластырь или бинт, нестерильные ножницы, перчатки (1 или 2 пары).
| Действие | Обоснование |
| Подготовка к процедуре. | |
| 1. Разъясните пациенту суть процедуры, важность его участия, получите согласие на проведение перевязки. 2. Приготовьте все необходимое для перевязки. 3. Помогите пациенту занять удобное положение. 4. При необходимости подложите под область раны кленку. 5. Проведите гигиеническую дезинфекцию рук, наденьте перчатки. | Соблюдение прав пациента, обеспечение его сотрудничества. Обеспечение быстроты проведения перевязки. Предупреждение дискомфорта для пациента при перевязке. Предупреждение инфицирования окружающей среды. Обеспечение инфекционной безопасности пациента и персонала, профилактика ВБИ. |
| Выполнение процедуры. | |
| 1. Осторожно снимите раннее наложенную повязку. Наружный слой повязки можно снять руками, но в таком случае вам потребуется повторная обработка рук и смена перчаток. Можно снять наружный слой повязки одним стерильным пинцетом и убрать его в нестерильный лоток для последующей обработки, внутренние слои повязки снимаются другим пинцетом. 2. Оцените количество, характер и запах отделяемого из раны, определите, как идет заживление раны, сближение ее краев, нет ли отечности, резкой болезненности, расхождения краев раны. 3. При загрязнении кожи вокруг раны очистите ее с помощью стерильных шариков, смоченных физ. раствором или не спиртовым раствором антисептика, затем высушите стерильными шариками. 4. Обработайте кожу вокруг раны кожным антисептиком, например: раствором АХД- 3000 или препаратом йода двукратно (по правилам обработки операционного поля). Если кожа вокруг раны не загрязнена или при перевязке чистых ран проводится обработка кожи только этими растворами. 5. Кожа обрабатывается всегда от чистого участка (верх и центр раны) к загрязненному (нижний участок или ее края), по направлению вдоль раны и от раны к периферии . 6. Аккуратно с помощью пинцета удалите дренажи из раны. 7. Если нижние слои повязки или марлевые дренажи присохли к ране, отмочите их небольшим количеством стерильного физиологического раствора. 8. По назначению врача промойте рану стерильным физ. раствором или раствором антисептика с помощью шариков, салфеток, шприца или марлевых дренажей (в зависимости от размера раны). 9. Возьмите в правую руку пинцет, в левую руку зонд или кровоостанавливающий зажим. 10. Смочите с помощью пинцета марлевый дренаж в 10% растворе натрия хлорида. 11. Удерживая дренаж пинцетом, введите дренаж в рану с помощью зонда или кровоостанавливающего зажима до дна раны так, чтобы он шел ровно без складок и перегибов. 12. Оставьте его конец длиной 2,5-5 см над поверхностью кожи. 13. Аналогичным способом вводятся плоские резиновые дренажи и дренажи Пенроуза. 14. Закройте рану несколькими стерильными салфетками, смоченными в гипертоническом растворе. Наружная салфетка обычно используется сухая и она должна быть большего размера, чем внутренняя. 15. Закрепите повязку с помощью полосок лейкопластыря или бинтом. | Профилактика вторичного инфицирования раны. В наружных слоях повязки содержится большое количество транзиторной микрофлоры. Оценка состояния раны, контроль процесса заживления раны. Профилактика вторичного инфицирования раны, поддержание гигиены кожи вокруг раны. Профилактика вторичного инфицирования раны. Предупреждение заноса инфекции с необработанной кожи на обработанную. Предупреждение повреждения стенок раны. Промывание гнойной раны проводится для удаления гноя и некротических тканей. Инструментальная перевязка раны предупреждает попадание инфекции с перчаток медперсонала в рану. Марлевые и резиновые дренажи должны вводится до дна раны, потому что заживление раны происходит изнутри кнаружи. Концы дренажей оставляются над поверхностью кожи, для того, чтобы, во-первых, отделяемое из раны свободно впитывалось в повязку, во-вторых, чтобы при последующей перевязке дренажи были хорошо видны и легко удалялись. Наружные слои повязки должны быть больше нижних, чтобы предупредить попадание инфекции в нижние слои повязки и в рану. |
| Окончание процедуры. | |
| 1. Оцените правильность наложения повязки. 2. Спросите пациента о его самочувствии. Убедитесь, что пациент не испытывает дискомфорта. 3. Поместите отработанный инструментарий и перевязочный материал в разные емкости с дез. раствором. 4. Снимите перчатки, проведите гигиеническую дезинфекцию рук. | Оценка достигнутых результатов. Обеспечение комфорта для пациента. Обеспечение инфекционной безопасности. Обеспечение личной безопасности. |
Последнее изменение этой страницы: 2017-02-17; Нарушение авторского права страницы
Читайте также:


