Инфекция уха глаза нос
Обзор
Инфекция уха возникает, когда бактериальная или вирусная инфекция поражает среднее ухо-один из отделов, находящийся позади барабанной перепонки. Ушные инфекции могут быть болезненными из-за воспаления и жидкости накапливающихся в среднем ухе.
Ушные инфекции могут быть хроническим или острым. Острые инфекции уха являются болезненными, но короткими по продолжительности. Хронические инфекции уха безболезненны, они повторяются много раз. Хронические инфекции уха могут привести к необратимому повреждению среднего и внутреннего уха, заканчивающимся операцией.
Что вызывает инфекции уха?
Ушные инфекции возникают, когда один из ваших евстахиевых(слуховых) труб воспаляется в результате отека, из-за чего жидкость накапливается в среднем ухе. Евстахиевы трубы представляют собой небольшие трубки, которые сообщаются между ухом и задней стенкой глотки. Причинами закупорки евстахиевой трубки являются:
- аллергии;
- воспаление околоносовых пазух;
- избыток слизи;
- табакокурение;
- инфицированные или увеличенные аденоиды.
Факторы риска для возникновения инфекций уха
Ушные инфекции встречаются чаще у детей младшего возраста, потому что они имеют короткие и узкие евстахиевы(слуховые) трубы. Младенцы, которые находятся на искусственном вскармливании также имеют более высокую частоту инфекций уха, чем дети, находящиеся на грудном вскармливании. Другими факторами, которые повышают риск развития инфекции среднего уха являются:
- изменения высоты/глубины;
- изменения климата;
- воздействие сигаретного дыма;
- использование соски;
- недавняя болезнь или рецидивирующяя инфекция уха.
Каковы симптомы инфекции уха?
Наиболее распространенными симптомами инфекции уха являются:
- боль или дискомфорт в ухе;
- ощущение давления, напряжения, внутри уха;
- капризность у детей раннего возраста;
- гноетечение из уха;
- резкий подъем температуры;
- потеря слуха.
Эти симптомы могут иметь постоянный характер, или приходят и уходят. Симптомы могут возникать как в одном, так и в обоих ушах. При хронитизации процесса симптомы инфекции уха могут быть менее заметными, чем в остром периоде.
Как ушные инфекции диагностируются?
Врач-оториноларинголог (ЛОР) изучит ваши уши с помощью прибора, который называется отоскоп, состоящий из источника света и лупы. При обследовании можно выявить:
- покраснение барабанной перепонки, пузырьки воздуха, или гной, наличие жидкости внутри среднего уха;
- перфорацию в барабанной перепонке;
- выбухание барабанной перепонки.
Если инфекция является распространенной, врач может взять образец жидкости из вашего уха и проверить его, чтобы определить, присутствуют ли определенные типы устойчивых к антибиотикам бактерий. Он или она может также заказать компьютерную томографию (КТ) головы, чтобы определить, распространилась ли инфекция за пределы среднего уха. И, наконец, вам может понадобиться испытание слуха, особенно если вы страдаете от хронических инфекций уха.
Как лечить инфекции уха?
Большинство ушных инфекций протекают без осложнений. И лечение носит только местный характер (противоотечная терапия, сосудосуживающие препараты, обезболивающие препараты и др.)
Если ваши симптомы ухудшаются или не улучшаются, вы должны обратиться к врачу. Он может назначить антибиотики, если инфекционный процесс этого требует. Важно закончить весь курс антибиотиков, если они рекомендованы.
Хирургическое вмешательство может стать вариантом лечения, если ваша инфекция уха не устраняется с помощью обычных методов лечения, или если у вас частые, рецидивирующие инфекции в течение короткого периода времени. Чаще всего, в барабанную перепонку помещают специальные шунты, чтобы позволить жидкости вытекать из полости среднего уха. В тех случаях, когда инфекциям среднего уха предшествуют увеличенные аденоиды, хирургическое удаление аденоидов может оказаться единственным верным решением.
Что можно ожидать в долгосрочной перспективе?
Ушные инфекции обычно проходят без осложнений, но они могут повторяться, от этого никто не может быть застрахован. Следующие редкие, но серьезные осложнения могут последовать после инфекции уха:
- потеря слуха;
- задержка речи детей;
- мастоидит (инфекция сосцевидной кости в черепе);
- менингит (бактериальная инфекция мембран, покрывающих головной и спинной мозг);
- разрыв (перфорация) барабанной перепонки.
Как можно предотвратить инфекции уха?
Следующие методы могут снизить риск инфекции уха:
- держать нос в чистоте;
- часто мыть руки;
- избегать мест большого скопления людей;
- воздерживаться от применения пустышек у младенцев и маленьких детей;
- младенцев кормить грудью;
- избегать пассивного курения.
Инородные тела
Что такое инородное тело?
С медицинской точки зрения, посторонним предметом является то, что находится в теле, но не принадлежит ему. Посторонние предметы могут быть попасть в тело случайно или намеренно. Они могут застрять в различных частях тела, таких как уши, нос, глаза и дыхательные пути. И чаще всего от этого страдают дети.
Маленькие дети могут помещать объекты в их уши по разным причинам. Часто они играют или копируют поведение другого ребенка или взрослого. Объектами, которые обычно застревают в ухе может быть что угодно, но чаще всего это игрушки и продукты питания.
Какие симптомы наличия постороннего предмета?
Симптомы постороннего предмета в организме будет зависеть от расположения объекта.
Некоторые общие симптомы включают в себя:
- Боль: Дискомфорт может варьироваться от легкой до тяжелой степени по шкале боли.
- Обильная слизь из носа: Если объекты попадают в нос.
- Удушье: Если объект застревает в дыхательных путях, это может вызвать удушье и такие симптомы, как кашель и одышку.
- Проблемы с дыханием: Объект блокирует дыхательные пути может вызвать трудности с дыханием.
Как посторонние предметы определяются?
Диагноз постороннего предмета в организме осуществляется через разговор с пациентом или членом семьи, чтобы определить, какой объект был вставлен и куда. Физический осмотр также будет выполняться. В некоторых случаях врач может в состоянии увидеть объект. Рентген также может быть использован, чтобы определить, где посторонний объект локализован
Как посторонние предметы удаляют?
Если предмет не может быть удален на дому и необходима медицинская помощь, лечение может включать в себя:
Аспираторы разной мощности, чтобы вытащить объект из носа или уха.
Эзофагоскопия может использоваться в тех случаях, когда объект попал в дыхательные пути.
Различного рода ретракторы также могут быть использованы для удаления объекта.
Иногда необходимо и хирургическое вмешательство, если другие методы удаления не работают.
Во многих случаях объект может быть успешно удалены без осложнений.
Как предотвратить попадание посторонних предметов в ухо, горло или нос?
Профилактика включает в себя сохранение мелких предметов вне досягаемости от маленьких детей.
Инфекция наружного уха
Что такое наружный отит?
Симптомы инфекции наружного уха включают отек, покраснение и боль или дискомфорт при прикосновении к уху.
Ушные антибиотики являются наиболее распространенным методом лечения внешней ушной инфекции, которая не проходит сама по себе.
Наиболее важная часть лечения в домашних условиях, это держать ухо сухим.
Инфекции наружного уха является воспаление ушной раковины и наружного слухового прохода, который соединяет наружную часть уха с барабанной перепонкой.
Один из распространенных типов наружного отита, упоминается в литературе как "ухо пловца". Эта наружный отит, который часто возникает в результате воздействия влаги. Подобное заболевание часто встречается у детей, подростков и взрослых, которые проводят много времени в бассейне или на открытых водоемах.
Что вызывает инфекцию наружного уха?
Плавание (или, возможно, даже принятие ванны или душа излишне часто) может привести к наружному отиту. При попадании воды внутрь ушного канала, она может стать питательной средой для бактерий.
Инфекция может также возникнуть, если тонкий слой кожи внутри уха повредить или травмировать. Интенсивное расчесывание, использование наушников, ватных тампонов может привести к образованию травмы. Когда слой кожи повреждается и воспаляется, она может обеспечить опору для бактериальной инфекции.
Ушная сера, является естественной защитой уха от инфекции, но постоянное воздействие влаги и царапин может значительно уменьшить ее выработку, что делает инфекции более вероятными.
Каковы симптомы?
Симптомы наружного отита включают:
- припухлость;
- покраснение;
- высокая температура;
- боль или дискомфорт в ухе;
- выделение гноя;
- зуд;
- обильное сероотделение;
- снижение слуха.
Сильная боль в области лица, головы или шеи может означать, что инфекция существенно продвинулась вперед. Симптомы сопровождаются лихорадкой или опуханием лимфатических узлов могут также указывать распространение инфекции. При наличии любого из этих симптомов необходимо сразу обратиться к врачу.
Факторы риска
Плавание является самым большим фактором риска для образования наружного отита, особенно купание в воде с высокими уровнями бактерий (открытые водоемы).
Мытье или чистка ушей слишком часто также может привести к воспалительному процессу. Чем уже ушной канал, тем больше вероятность того, что вода будет оставаться внутри. Детские наружные слуховые проходы, как правило, более узкие, чем у взрослых. Использование наушников или слухового аппарата, а также кожные аллергии, экзема и раздражение кожи головы, также увеличивают риск развития инфекций уха.
Лечение инфекции наружного уха
Ушные антибактериальные капли являются наиболее распространенным методом лечения инфекции наружного уха. Врачи могут также выписать антибактериальные капли, смешанные с стероидами, чтобы уменьшить отек в ушном канале. Ушные капли обычно используются несколько раз в день в течение 7-10 дней.
Если причиной инфекции наружного уха является грибок, врач назначит противогрибковые капли для уха. Этот тип инфекции чаще встречается у людей, страдающих диабетом или снижением иммунной системы.
Для того, чтобы уменьшить симптомы, очень важно, уши не мочить пока инфекция не прекратится. для уменьшения боли могут быть использованы обезболивающие, которые продаются без рецепта без рецепта, такие как ибупрофен или ацетаминофен. В крайних случаях, назначение обезболивающих препаратов может быть выписано по рецепту.
Осложнения и чрезвычайные ситуации
Если инфекции наружного уха не лечить, или лечить самостоятельно, это может привести к ряду осложнений.
Абсцессы могут развиваться вокруг пораженной области внутри слухового прохода. Зачастую они требуют оперативного пособия для обеспечения дренажа из уха (вскрытие абсцесса).
Длительное течение инфекции наружного уха может вызвать сужение слухового прохода. Это может повлиять на слух и. В этом случае подобное осложнение необходимо будет лечить с помощью антибиотиков.
Разрыв или перфорация барабанной перепонки также может быть осложнением инфекцией наружного уха, вызванной предметами, вставляемыми в ухо. Это всегда очень болезненно. Симптомы включают временную потерю слуха, звон или шум в ушах, выделения и кровотечения из уха.
В редких случаях, происходит некротический (злокачественный) отит. Это чрезвычайно серьезное осложнение, где инфекция распространяется на хрящ и кость, которая окружает ушной канал. Взрослые с ослабленной иммунной системой наиболее подвержены этому риску. При отсутствии лечения, это может привести к летальному исходу. Это считается состоянием, требующим неотложной медицинской помощи, наряду с такими симптомами как:
Как диагностируется внешняя инфекция уха?
Врач может поставить диагноз о инфекции наружного уха путем оценки симптомов пациента и осмотра самого уха пациента с помощью отоскопа.
Прогноз и профилактика
Прогноз для этих видов инфекций, как правило, достаточно хорош, так как инфекции часто заживают самостоятельно или устраняются просто применением ушных капель.
После купания или душа, рекомендуется, тщательно высушить уши.
Средний отит
Что такое инфекция среднего уха?
Инфекция среднего уха, также называемая- средний отит, возникает в результате инфицирования вирусом или бактерией, области, которая находится за барабанной перепонкой (среднее ухо). Данное заболевание чаще всего диагностируется у детей. По мнению Люсиль Паккард-глав.врача детской больницы в г.Стэнфорде, инфекции среднего уха встречаются у 80 процентов детей, к тому времени как они достигают возраста 3 лет.
Большинство средних отитов имеют определенную сезонность и возникают в зимне-весенний период.
Какие виды инфекции среднего уха?
Есть два типа инфекции среднего уха: острый катаральный средний отит и гнойный средний отит.
Острый катаральный отит
Этот тип заболевания возникает достаточно быстро и сопровождается отеком и покраснением барабанной перепонки. Лихорадка, боль в ушах, а также нарушения слуха часто возникают в результате наличия жидкости и / или слизи в среднем ухе.
Гнойный отит
После того, как острая инфекция ушла, иногда слизь и жидкость продолжают образовываться в полости среднего уха, что приводит к их нагноению. Дальнейшее течение этого заболевания сопровождается спонтанной перфорацией барабанной перепонкии и гноетечению из уха
Что вызывает инфекция среднего уха?
Есть целый ряд причин, почему дети болеют отитом. Зачастую эти заболевания начинаются в результате неправильного лечения или течения предшествующих инфекций дыхательных путей. Когда слуховая труба, которая соединяет среднее ухо и носоглотку (евстахиева труба) блокируется, жидкость собирается за барабанной перепонкой. Жидкая, теплая и темная среда становятся отличным инкубатором для развития инфекционного процесса.
Каковы симптомы среднего уха инфекции?
Есть целый ряд симптомов, связанных с среднего уха. Наиболее распространенными являются:
- боль в ухе;
- раздражительность;
- трудности со сном;
- лихорадка;
- желтые, прозрачные, или кровавые выделения из ушей;
- потеря равновесия;
- снижение слуха;
- тошнота и рвота;
- понос;
- снижение аппетита;
- чувство тяжести в ухе.
Какой лучший способ лечения среднего отита?
Есть целый ряд способов лечения среднего отита. Ваш врач будет основываться в выборе тактики лечения опираясь на возраст вашего ребенка, состояния здоровья и анамнеза болезни. Врачи также рассматривают следующие вопросы:
- тяжесть заболевания;
- способность вашего ребенка переносить антибиотики;
- мнение или предпочтения родителей.
В зависимости от тяжести инфекции, ваш врач может рекомендовать вам местную терапию с применением обезболивающих препаратов. Однако, симптомы, длящиеся более трех дней, как правило, требуют применения антибактериальной терапии.
Каковы осложнения, связанные с инфекцией среднего уха?
Осложнения, возникающие в результате инфекции уха встречаются редко, но все они достаточно опасные для здоровья и жизни. Некоторые осложнения, связанные с инфекциями среднего уха:
- инфекция, которая распространяется на кости вокруг уха(мастоидит);
- инфекция, которая распространяется на жидкости вокруг головного и спинного мозга(менингит);
- постоянная потеря слуха (полная глухота);
- перфорации барабанных перепонок.
Как я могу предотвратить инфекции среднего уха?
Есть способы снизить риск вашего ребенка получения инфекции уха:
Мойте руки вашего ребенка часто.
Не допускайте попадания посторонних предметов в рот ребенка.
Избегайте прокуренных помещениях.
Держите иммунизацию вашего ребенка последнюю дату.
Отлучить ребенка от соски-пустышки, если их возраст не превышает 1 год.
Американская Ассоциация оториноларингологов рекомендует грудное вскармливание ребенка, если это возможно, так как это уменьшит частоту инфекций среднего уха.
Грибковые заболевания или микозы уха, горла и придаточных пазух носа поддаются лечению на любой стадии, даже после многократных рецидивов. Для этого необходимо точно установить источники заболевания (разновидность грибка, причину снижения иммунитета), удалить или отмыть слежавшиеся грибковые массы и провести лечение, направленное на причины проблемы. У нас есть серьезный опыт лечения грибковых инфекций, грамотные врачи и современное оборудование. Будем рады помочь Вам!
Что именно мы будем делать:
- Механически удалим грибковые массы. При обнаружении грибка уха лечение обязательно включает туалет уха, который выполняется только врачом. Процедура состоит из тщательного очищения слухового прохода от грибковых отложений и промывания местными противогрибковыми препаратами. Если у Вас грибок на миндалинах, мы предложим Вам промывание эффективными противогрибковыми препаратами, в нашей клинике эта процедура выполняется вакуумным и шприцевым методами. Уже в первые дни лечения вы почувствуете значительное облегчение.
- Определим тип возбудителя грибковой инфекции. Разные виды грибка – разные лекарства. Чтобы назначить эффективное лечение, очень важно определить тип грибка, вызвавшего болезнь. С этой целью опытный ЛОР-врач проведет полный осмотр и назначит необходимые анализы: мазок (посев на грибы) из пораженной грибком области – зева, носа или уха, а также ПЦР слюны на грибы.
- Выясним причину развития грибковой инфекции. Грибок в ушах, грибок в горле часто возникает на фоне недолеченных инфекций, неправильного лечения антибиотиком и слабого иммунитета, поэтому врач подробно расспросит Вас о том, чем вы болели незадолго до этого, как протекало заболевание, какие лекарства вы принимали. При необходимости мы привлечем врача-иммунолога, который поможет с восстановлением иммунной системы.
- Подберем индивидуальную схему лечения. При микозах носа, фарингомикозе, отомикозе лечение будет направлено на устранение причины, вызвавшей развитие заболевания. Мы составим индивидуальную схему лечения, назначив специфические препараты, губительные для конкретного типа грибка.

Промывание миндалин противогрибковыми препаратами вакуумным и шприцевым методом
Отомикоз, микоз глотки (фарингомикоз) при сниженном иммунитете
Сам факт появления грибка в горле, носу или ушах говорит о том, что Ваш иммунитет снижен. В свою очередь, грибковая инфекция подавляет защитные возможности организма, еще больше ослабляя иммунную систему.
Микозы горла, носа и ушей – инфекция, которая легко передается при непосредственном контакте с возбудителем. Но само заболевание развивается лишь при наличии располагающих к этому факторов, чаще всего – на фоне сниженного иммунитета, например, после операции, когда организм сильно ослаблен или в результате продолжительного лечения антибиотиками. В группу риска входят и грудные дети, у которых иммунная система еще недостаточно хорошо развита.
Грибковые инфекции уха, глотки, миндалин, гайморовых пазух. Что и как называется.
- Микоз – это грибковое заболевание. Бывает микоз различных органов и слизистых оболочек.
- Отомикоз – это грибок (микоз) уха или обоих ушей. В этом случае грибки могут поселиться в слуховом проходе, на барабанной перепонке и более глубоких отделах уха.
- Фарингомикоз – это грибок (микоз) глотки и миндалин. Обычно фарингомикоз вызывает возбудитель молочницы – грибок Кандида.
- Грибковый гайморит / синусит это грибок (микоз) носа и околоносовых пазух. В околоносовых пазухах встречаются довольно большие грибковые разрастания.
Симптомы и причины грибковых инфекций ушей, миндалин, глотки, носа
Грибковые заболевания уха
Возбудители грибковых инфекций часто селятся в ушах. Грибы активно размножаются в теплой и влажной среде, поэтому грибок в ушах часто появляется у любителей плавания, а также у тех, кто живет в жарком и влажном тропическом климате. Основные симптомы отомикоза – боль в ушах, заложенность, снижение слуха, зуд в ушах.
Отомикоз наружного уха или наружный грибковый отит начинается с небольшой отечности слухового прохода, из-за чего у пациента возникает ощущение заложенности. Затем появляется ощущение зуда в ухе. Думая, что подобные симптомы вызваны обычным загрязнением слухового прохода или скоплением в нем серы, пациент может попытаться очистить ухо, травмируя тем самым поверхность кожи и способствуя проникновению грибка.
В острой стадии из слухового прохода появляются выделения – желтоватые, зеленоватые, коричневые: цвет зависит от вида грибка в ушах. С развитием заболевания количество отделяемого увеличивается, что становится причиной выраженной тугоухости. Боли при наружном отомикозе ярко выражены, усиливаются при глотании.
Отомикоз среднего уха или микотический средний отит часто развивается на фоне хронического гнойного отита. При присоединении грибковой инфекции боль в ухе усиливается, выделения становятся обильными, присоединяется головная боль.
Отомикоз послеоперационной полости развивается после хирургических вмешательств в области уха. Грибок проникает вглубь через микротравмы на поверхности кожи.
Грибковые заболевания глотки и миндалин
Грибковые поражения миндалин и глотки более опасны, чем другие инфекционные заболевания, но мы точно определим вид грибка и своевременно назначим Вам эффективное лечение.
При фарингомикозе грибок локализуется на слизистой глотки. Грибок в глотке может появиться в результате травмирования слизистой, например, при использовании съемных зубных протезов. Как и при тонзилломикозе, кандида в горле селится чаще других видов грибов. Заболевание проявляется першением и покалыванием в горле, болью, которая усиливается при глотании, слизистая отечная, на ней появляется налет беловатого или желтоватого цвета.
Грибковые заболевания носа и околоносовых пазух
Кариозные зубы – один из основных факторов, способствующих развитию микотических поражений носа и околоносовых пазух. Микотические процессы вызывают грибковый синусит и могут поражать только слизистую оболочку (неинвазивная форма) или проникать в надкостницу и кость (инвазивная форма). Последний вид микоза наиболее опасен, поскольку грибы могут проникнуть в глазницу и вызвать ухудшение зрения.
Основные симптомы грибкового синусита – заложенность носа, головная боль, ощущение давления в области околоносовых пазух, обильные выделения из носа: творожистые, белого цвета – при поражении кандидами, плотные, кашицеобразные, с неприятным запахом – если причиной микоза стали плесневые грибы.

Лечение грибковых инфекций ушей, миндалин, глотки, носа у детей
Обращаясь в нашу клинику, вы можете быть уверены в том, что мы сможем оперативно поставить точный диагноз грибкового синусита и назначить эффективное лечение. Мы предпримем все меры для того, чтобы избежать обострения процесса и последующего хирургического вмешательства.
Чем опасны микозы миндалин, глотки, уха для детей
Грибковые инфекции ЛОР-органов часто встречаются у детей, поскольку их иммунитет еще только формируется, и не всегда может противостоять грибковой инфекции. Малыши больше подвержены воздействию дрожжеподобных видов грибка, например, кандида на миндалинах, кандида в горле чаще появляется в младшем возрасте. Нередко заражение кандидозом происходит в процессе родов от матери, у которой отмечалась грибковая инфекция. С возрастом более вероятно поражение плесневыми грибами.
Симптомы микозов у детей выражены не так явно, что зачастую осложняет диагностику. Поэтому мы рекомендуем при малейших признаках грибковой инфекции обратиться в нашу клинику, где прием детей ведет опытный ЛОР-врач. При обнаружении грибка у ребенка лечение будет назначено своевременно, что позволит избежать перехода заболевания в затяжную хроническую стадию.
Глазница находится в тесной топографо-анатомической связи с придаточными полостями носа. Связь эта осуществляется посредством пограничных костных стенок, сосудистой системы и общей иннервации. Вследствие значительной вариабильности придаточных полостей носа как по форме, так и по величине, они находятся на большем или меньшем протяжении в связи с глазницей. При значительной пневматизации придаточных полостей глазница может быть почти со всех сторон окружена этими полостями, что создает весьма благоприятные условия для перехода воспалительного процесса из данных полостей на орган зрения.
Этому способствует также интимная связь между сосудами придаточных полостей носа и глазницы. Воспалительный процесс может перейти на содержимое глазницы как по отверстиям, через которые проходят сосуды, так и по самим сосудам, главным образом венам. Имеется также определенная связь в иннервации глаза и придаточных полостей носа.
По данным ряда авторов, при заболеваниях придаточных полостей носа в процесс вовлекается очень часто (до 60%) и орган зрения. П. Е. Тихомиров на 172 случая заболеваний придаточных полостей носа, прошедших через стационар глазной больницы им. Гельмгольца, обнаружил самые разнообразные осложнения со стороны органа зрения.
Особенно много внимания привлек к себе вопрос о связи заболеваний зрительного нерва с поражениями придаточных полостей носа, и в первую очередь ретробульбарный неврит. Одно время среди офталмологов существовало мнение, что ретробульбарный неврит в громадном большинстве случаев обусловлен заболеванием придаточных полостей, главным образом задних клеток решетчатой полости и основной пазухи, так как именно эти полости нередко тесно прилегают к зрительному нерву. Весьма демонстративными казались случаи, при которых отмечалось значительное улучшение после операции на указанных выше полостях. Однако дальнейшие наблюдения показали, что роль синуситов при заболеваниях зрительного нерва преувеличена.
Большую роль стали приписывать множественному склерозу, а в последние годы и оптохиазматическому арахноидиту. Мне кажется, что здесь врачи переходят от одной крайности к другой. Несомненно, роль синуситов в этиологии ретробульбарного неврита преувеличена, но нельзя все же отрицать и значения придаточных полостей носа в развитии заболеваний зрительного нерва. На нашем материале, в 105 случаях ретробульбарного неврита рентгенологически удалось отметить те или иные изменения со стороны придаточных полостей носа в 75 случаях, т. е. в 71,4%. Мы не будем настаивать на том, что причиной неврита во всех случаях являлись придаточные полости носа, однако определенную роль они, несомненно, играли.
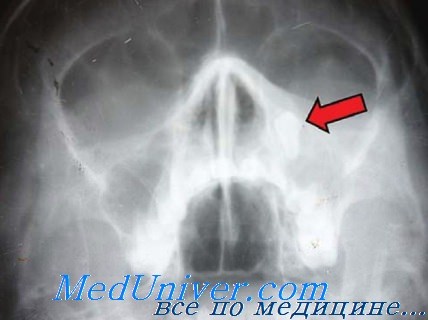
В литературе имеются также указания на то, что патологическое состояние смежной со зрительным нервом придаточной полости носа создает более благоприятные условия для развития склеротического очага в зрительном нерве. Точно так же заболевание основной пазухи является, по мнению ряда авторов, исходным пунктом развития оптохиазматического арахноидита.
Несомненно, существует определенная связь между заболеваниями придаточных полостей носа и патологическим состоянием слезных путей. Дакриоцистит может быть обусловлен прямым переходом процесса из носа на слезно-носовой канал и слезный мешок или же воспаление может быть вызвано переходом инфекции из передних придаточных полостей, чаще всего решетчатых. Из 421 случая хронического дакриоцистита изменения со стороны лобной пазухи нами были обнаружены рентгенологически в 17, решетчатой полости — в 84 и гайморовой полости — в 56 случаях, т. е. всего в 37,3% случаев. В 84 случаях флегмоны слезного мешка изменения со стороны придаточных полостей носа были обнаружены в 46,4%, а при свищах слезного мешка — в 52,9%. Таким образом, можно сделать вывод, что изменения придаточных полостей носа при заболеваниях слезных путей встречаются довольно часто, во всяком случае значительно чаще, чем это полагают офталмологи.
Придаточные полости носа сравнительно редко бывают причиной таких заболеваний глаза, как кератиты, склериты и увеиты. Необходимо все же такую возможность учитывать. Если этиология этих заболеваний остается неясной, тщательное исследование придаточных полостей носа может принести определенную пользу. В последние годы С. А. Спектор в ряде работ отстаивает точку зрения об этиологическом значении заболеваний гайморовой полости в развитии глаукомы, главным образом простой, компенсированной ее формы.
На значение состояния придаточных полостей носа при таком грозном заболевании, как флегмона глазницы, мы уже указывали в главе о заболеваниях глазницы.
Не меньшее значение, чем воспалительные заболевания придаточных полостей носа, имеет для глазного врача и вопрос о новообразованиях в этих полостях. Это тем более важно, что первые симптомы таких новообразований очень часто проявляются со стороны органа зрения в виде экзофталма и смещения глазного яблока в ту или другую сторону.
Большое значение имеет и состояние придаточных полостей носа при травматических повреждениях глазницы.
Для установления диагноза заболеваний придаточных полостей носа особенную роль играет рентгенологическое исследование. Естественно, что данные такого исследования должны быть подкреплены и соответствующими клиническими симптомами. Следует, однако, отметить, что в некоторых случаях эти симптомы могут быть слабо выражены и только при рентгенографии удается обнаружить те или иные изменения в придаточных полостях носа. Необходимо также иметь в виду, что заболевания глаза и его придатков нередко проявляются тогда, когда процесс в придаточных полостях носа находится уже в стадии излечения. Как риноскопия, так и диафаноскопия могут в таких случаях дать отрицательный результат, именно здесь-то рентгенологическое исследование может оказаться весьма полезным.
Читайте также:


