Инфекция прямой кишки у детей
Проктит представляет собой воспалительный процесс слизистой оболочки прямой кишки, который может возникать по нескольким причинам и способен протекать с разной силой и признаками. Заболеванию подвержены люди всех возрастов, включая детей.
Причины
Возникновение проктита способны спровоцировать различные причины, но наиболее популярные факторы можно объединить в три категории: поражения, обусловленные действием возбудителей инфекций, травмирование прямой кишки и несбалансированное питание.
- наличие кишечных инфекций;
- воспалительные процессы, которые вызваны бактериями;
- имеющиеся паразитарные микроорганизмы.
- неудачнооперативное вмешательство на прямой кишке;
- твёрдые фрагменты в кале;
- клизмы (нередко выступают причиной острого проктита у грудничка).
Несбалансированное питание способно вызвать раздражение слизистой оболочки кишечника у малыша.
В этом случае возникает алиментарный проктит, происходящий из-за чересчур острых блюд в рационе, фаст-фуда и искусственных ароматизаторов.
Провоцирующими факторами для развития хронической формы проктита, а также заболевания в острой фазе способны стать диарея, запоры, нарушения кровотока и опухоли.
Проктит в хронической фазе бывает вызван:
- регулярным переохлаждением ребёнка;
- сбоями в работе иммунной системы;
- воспалительными процессами в органах мочеполовой системы.
В процессе проктита у ребёнка, кроме острой и хронической форм, случается первичный воспалительный процесс или вторичный.
- Возникновение первичной формы способны вызвать ожоги, попадание в прямую кишку чужеродных частиц, некорректно проведённые клизмы.
- Основаниями для вторичного детского проктита являются воспаления в расположенных поблизости от кишечника органах, патологии жкт и иные похожие проблемы.
Симптомы
Симптоматическая картина данного заболевания в первую очередь обусловлена формой проктита – острой либо хронической.
Симптомы острой фазы кишечного воспаления, как правило, возникают достаточно быстро, за несколько часов или в течение суток:
Если наблюдаются хотя бы 2-3 симптома (из перечисленных) у ребёнка, требуется незамедлительно обратиться к врачу,
Диагностировать одну из разновидностей проктита можно при помощи нескольких эффективных методов, которые способствуют точной оценке состояния слизистой, выявлению и исследованию язв, полипов на её поверхности, эрозий, обнаружение бактерий, являющихся причиной кишечного заболевания и т.д.
Обычно назначается ректальное обследование кишки при помощи пальцев, ректоскопия (применение особой стальной трубочки с целью осмотра), биопсия слизистой субстанции кишечника и проведение копрограммы.
Однако у ребёнка из-за имеющейся болезненности такое обследование преимущественно не проводят. Стремятся диагностировать заболевание по информации, полученной в ходе ректоскопии, колонкоскопии, анализа кала. Редко ректальное пальцевое исследование осуществляется под наркозом.
Осложнения
Несвоевременное лечение проктита или заболевание в запущенной стадии способно вызвать серьёзные осложнения. Среди возможных последствий:
- обострение воспаления в виде парапроктита;
- сужение прямой кишки;
- развитие неспецифического язвенного колита;
- образование опухолей прямой кишки;
- длительный вяло текущий воспалительный процесс.
Лечение
Если ребёнок жалуется на ощущение дискомфорта, жжения либо зуда в области ануса, болезненности при дефекации, или вы наблюдаете кровь в его кале, не следует заниматься самолечением или полагать, что все пройдет само собой. Обратитесь с ребёнком к врачу. В противном случае заболевание приведёт к осложнениям.
Терапия заболевания должна отличаться системностью и обычно предполагает:
1. Соблюдение лечебной диеты:
- Показано щадящее питание, которое призвано по максимуму сократить снизить давление на поражённый кишечник.
- С той целью из рациона рекомендуется исключить сладкие и жирные блюда, маринованные, солёные продукты.
- Ограничение касается круп и употребления продуктов богатых клетчаткой.
- Показана кисломолочка, увеличивающая перистальтику кишечника.
- Рекомендуется употреблять подвергнувшиеся предварительной тепловой обработке овощи и фрукты.
2. Приём лекарственных средств:
- При наличии тяжелых видов кишечного воспаления, диетическое питание не принесёт эффективных результатов без правильной лекарственной терапии.
3. В программе традиционного лечения используются следующие группы препараты:
- антибактериальные средства (при инфекциях);
- спазмолитические и антигистаминные средства;
- ректальные свечи для заживления слизистой;
- мази (преимущественно при сильном зуде);
- оптимальная физическая нагрузка;
- проведение клизм;
- хирургическое вмешательство в тяжелых случаях.
Профилактика
Профилактикой для предотвращения развития данного кишечного заболевания является соблюдение сбалансированного питания. Необходимо ограничить потребление ребёнком жареных, пряных, острых, жирных, экстрактивных блюд.
Требуется со всей тщательностью следить за гигиеной заднего прохода и половых органов ребёнка. Естественно, нужно своевременно выявлять и лечить воспалительные заболевания рядом расположенных органов.


Лечение выпадения кишки - задача врача, не пытайтесь заняться самолечением
Причины недуга
Чаще всего причиной данной неприятности являются проблемы с пищеварительной системой. Есть еще ряд факторов, которые могут спровоцировать выпадение кишки:
- сильный кашель затяжного характера;
- постоянные проблемы со стулом, частый запор или же, наоборот, понос;
- нарушение сокращений мышц кишечника;
- перенапряжение брюшных мышц в ходе попытки опорожнения кишечника;
- аномальное строение кишечника;
- наличие паразитов.
Педиатры утверждают, что риск возникновения ректального пролапса повышен у детей, которых садят на горшок до года. Дело в том, что малыши еще не понимают, чего именно от них хотят. Излишнее давление и перенапряжение нередко приводят к этой неприятности. Согласно статистике, часто причиной выступают проблемы с кишечником и его аномальное строение.
Симптомы выпадения прямой кишки у детей
В районе заднепроходного отверстия заметно небольшое красноватое уплотнение – это и есть основной признак. Иногда при пальпации или акте дефекации наблюдается острая боль, но это не обязательно, патология у всех протекает по-разному. Среди остальных симптомов можно отметить следующее:
- После опорожнения кишечника наблюдается кровь или слизь неясного происхождения.
- У малыша изменяется походка.
- Ребенок жалуется на постоянный дискомфорт, особенно при попытке сесть.
- Иногда наблюдается жжение в районе ануса.
Эти симптомы не должны быть оставлены без внимания. Срочно посетите врача и пройдите необходимые диагностические процедуры. Помните о том, что любая патология намного легче лечится на начальной стадии развития.

Если ребенок долго безуспешно тужится, на то есть причины
Диагностика
При виде красного узелка у заднего прохода большинство родителей не догадываются, что речь идет именно о выпадении кишки. Для начала требуется показать ребенка педиатру. Врач проведет пальпацию и визуальный осмотр. При необходимости ребенка направят к узким специалистам.
В обязательном порядке предстоит сдать анализы крови и мочи. Для изучения строения кишечника и слизистой прямой кишки проводят контрастную ирригографию и рентгенологическое обследование. Слизистая прямой кишки исследуется более внимательно. Важно исключить возможные новообразования. Это необходимо для того, чтобы выявить причину патологического процесса. После постановки конкретного диагноза назначается эффективное лечение.
Это важно! Обязательно проводят биологическое исследование кала, это нужно для того, чтобы исключить наличие паразитов.
Что можно сделать в домашних условиях?
Если вдруг вы заметили выпадение прямой кишки вечером, когда в поликлинику уже не пойдешь – нужно сделать все возможное, чтобы избежать осложнений. Следуйте такому алгоритму действий:
Даже если удалось победить проблему в домашних условиях, это вовсе не значит, что нужно отказываться от похода к доктору. Обязательно посетите врача и расскажите о случившемся.
Способы лечения
Это важно! Если начать терапию своевременно, в 90% случаев удается достичь положительной динамики с помощью консервативных методик.
В особо сложных случаях, когда консервативное лечение не привело к ожидаемым результатам, приходится обращаться к оперативным манипуляциям. Существует много разных процедур, но чаще всего практикуется удаление выпадающей кишки или ее подшивание. Виды лечения определяются в индивидуальном порядке, в зависимости от конкретной причины и состояния ребенка.
Соблюдение диеты при выпадении прямой кишки
Обязательным условием является корректировка рациона. В зависимости от того, какой стул наблюдается у ребенка, врач составляет индивидуальную диету. При запорах рекомендуется соблюдать такие правила:
- Если малыш на грудном вскармливании, матери нужно строго соблюдать диету для кормящих.
- Кормите малыша полноценно, лучше сделать упор на овощные супы, нежирные виды мяса и рыбы.
- Старайтесь давать ребенку больше воды.
Диета при выпадении кишки при выраженном растройстве должна исключать всевозможные соки, свежие фрукты и овощи. Очень важно исключить цельное молоко, но можно давать кефир. Воду разрешено пить только кипяченую. Если у ребенка нет аппетита – будет полезен крепкий черный чай с самодельными сухариками из темного хлеба.
Многие родители пренебрегают данным правилом и считают, что соблюдение диеты при выпадении кишки - это неважно. Это мнение ошибочно. Правильно скорректированный рацион является частью комплексного лечения. Если возникают трудности и вы не знаете, как правильно кормить ребенка, чтобы не ухудшить состояние - поможет лечащий врач, предоставив примерный план питания. В зависимости от причины недуга рацион может отличаться от стандартного.
Народные средства
Рецепты народной медицины могут только снять тревожащие симптомы, например, дискомфорт и жжение в анальном отверстии. Полностью устранить причину патологического процесса в домашних условиях практически нереально. Если вы столкнулись с пролапсом прямой кишки, следуйте таким рекомендациям:
- Сделайте ванночку из теплой кипяченой воды и добавьте туда отвар зверобоя. Посадите ребенка в воду на 10 минут. По окончании процедуры смажьте детским кремом область ануса.
- Успокоить малыша и устранить болезненность поможет теплая ванночка с чередой и маслом лаванды. Такую манипуляцию можно выполнять в течение 15-ти минут, можно несколько раз в день.
- Сделайте отвар коры дуба. Протирайте анальное отверстие ребенка 5-6 раз в день.
Возможные осложнения
Слизистая прямой кишки подвержена некрозу и прогрессирующему воспалению, другое страшное осложнение - рак. Как правило, такие неприятности сопровождаются обильным выделением крови или гноя из ректального отверстия. Чтобы этого избежать, обязательно посетите доктора, заметив первые признаки недуга.

Врач назначает анализы при выпадении прямой кишки у детей
Профилактика
Чтобы больше не пришлось сталкиваться с такой проблемой, родителям следует учесть такие полезные советы:
- Не торопитесь садить на горшок ребенка. Потерпите до полутора лет.
- Следите, чтобы рацион малыша был разнообразным. Придерживайтесь правил правильного питания. Кормите детей 4-5 раз в день умеренными порциями.
- Соблюдайте питьевой режим.
- Если у ребенка наблюдается геморрой – проконсультируйтесь сразу с несколькими педиатрами, чтобы предотвратить патологию.
- Своевременно лечите заболевания пищеварительного тракта.
Выпадение геморроидальных узлов – опасный признак, который может привести к ряду неприятностей. Не стоит сильно переживать, ведь в большинстве случаев проблему можно решить консервативным путем. Главное – вовремя посетить доктора и соблюдать все полученные рекомендации.
Эта акция - для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб и Инстаграм! Если вы являетесь другом или подписчиком страницы клиники.
Врач-колопроктолог, общий хирург
Проктит – это воспаление слизистой оболочки прямой кишки. Проктит не нужно путать с парапроктитом, при котором происходит воспаление тканей, находящихся рядом с прямой кишкой.
Заболевание проктитом начинается с простого покраснения и может дойти до глубоких язв. Болезнь довольно деликатная, поэтому не всякий человек при появлении первых симптомов сразу же обращается к врачу. А зря! Постоянные боли и зуд в заднем проходе, бессонница, трудности с дефекацией, могут привести к нервным срывам и проблемам на работе и в личной жизни. Кроме того, проктит может развиваться на фоне таких серьезных заболеваний, как геморрой, микротрещины заднего прохода и рак прямой кишки!
Строение прямой кишки
Прямая кишка – заключительный отдел кишечника, она начинается в сигмовидной кишке и заканчивается анальным отверстием. Оболочка прямой кишки состоит из мышц и имеет большое количество слизи, что помогает проталкивать остатки еды.
Два мышечных кольца (анальные сфинктеры), сжимаясь, задерживают кал. А во время их расслабления, происходит дефекация. У мужчин прямая кишка присоединяется к простате и мочевому пузырю, у женщин – к влагалищу и матке.
При правильной работе прямой кишки все процессы проходят незаметно, но при каком-либо сбое может развиться воспаление прямой кишки. Более 30% людей с воспалительными заболеваниями кишечника имеет именно воспаления прямой кишки. Одно из самых распространенных заболеваний - проктит.



Проктит, его виды
Проктит может быть в острой или хронической форме.
Острый проктит имеет постоянные симптомы, которые проявляются у человека в течение короткого времени. Воспаление прямой кишки в острой форме сопровождается повышением температуры, общей слабостью, недомоганием. Причиной его могут быть острые инфекционные заболевания и травмы прямой кишки.
Катаральный проктит - первый этап воспаления прямой кишки в его острой форме. Характеризуется болями в животе и заднем проходе, появлением капелек крови на туалетной бумаге после дефекации.
Катаральный проктит может подразделяться на:
- катарально-геморрагический проктит (слизистая оболочка прямой кишки красного цвета, отечна, имеет большое количество кровоизлияний);
- катарально-гнойный проктит(на слизистой оболочке прямой кишки появляется гной);
- катарально-слизистый проктит(отек, воспаление прямой кишки сопровождается появлением большого количества слизи).
При полипозном проктите на слизистой оболочке прямой кишки вырастают небольшие уплотнения, напоминающие полипы.
Эрозивный проктит характеризуется образованием эрозии на слизистой оболочке. Язвенный проктит – разновидность эрозивного проктита, когда на слизистой оболочке прямой кишки начинают открываться язвы. Бывает язвенно-некротический и гнойно-фиброзный проктиты.
Лучевой проктит появляется в финале лучевой терапии. Характеризуется приступами острой боли, стул сопровождается гноем и кровью, на прямой кишке образуются язвы, может открыться свищ или даже лимфостаз, который, разрастаясь, способен закрыть пространство в прямой кишке.
Симптомы проктита в хронической форме проявляются не так интенсивно, но могут беспокоить в течение долгого времени. Периодически повторяются циклы обострения и ремиссии. Этот вид воспаления прямой кишки вызывается хроническими инфекциями, аутоиммунными заболеваниями, злокачественными опухолями прямой кишки, патологией сосудов.
Со временем симптоматика становится более отчетливой: расстройства стула, зуд или боль в области промежности, выделение крови через задний проход, в ряде случаев повышение температуры тела, интоксикация и др.
Острая задержка стула наиболее симптоматична в период новорожденности. Чаще всего она служит клиническим проявлением атрезии прямой кишки или других отделов пищеварительного тракта, а также болезни Гиршпрунга или незавершенного поворота кишечника. Меконий или совсем не отходит, или выделяется в скудном количестве (главным образом в виде слизистых пробок) через существующее заднепроходное отверстие, узкий свищ на промежности, половую щель, уретру. По мере кормления ребенка химус постепенно скапливается в просвете кишечника, появляется вздутие живота, усиливается перистальтика кишок, а затем возникает рвота, то есть развивается картина кишечной непроходимости.
Острая задержка стула может наблюдаться и у детей более старшего возраста, однако у них она развивается на фоне хронических запоров или явлений рецидивирующей частичной непроходимости толстой кишки, а также часто повторяющегося копростаза. В таких случаях диагноз нередко бывает уже установлен, и явления острой кишечной непроходимости связаны с недостаточным уходом или с особой затрудненностью консервативной терапии при свищевых формах аноректальных аномалий и болезни Гиршпрунга, пресакральных дермоидах и тератомах и др. Задержка стула в сочетании с острым болевым абдоминальным синдромом может быть следствием заворота сигмовидной кишки, инвагинации кишечника.
Хронический запор - признак многих органических и функциональных поражений толстой кишки. Он наблюдается у детей любого возраста и характеризуется более или менее длительным отсутствием самостоятельного стула, варьируя в продолжительности и степени выраженности. В одних случаях самостоятельный стул отсутствует совсем и опорожнение кишечника достигается применением слабительных средств или клизм, в других стул появляется через длительные промежутки времени (от 2 до 5-6 и более суток), в третьих запор носит кратковременный характер и купируется несложной консервативной терапией.
Каловые массы могут содержать несвойственные примеси. Так, на фоне хронического запора в кале бывает примесь мочи (и наоборот), что свидетельствует о наличии соустья прямой кишки с мочевыделительной системой. Иногда в каловых массах может присутствовать кровь вследствие механического повреждения слизистой оболочки анального канала или в связи с другой патологией, например, удвоением кишечника, колитом и др.
Хронический запор может сменяться периодами выделения жидкого кала - так называемым парадоксальным поносом продолжительностью до 5-7 дней, после чего вновь наступает запор. Такие явления присущи различным видам мегаколон и обусловлены дисбактериозом и энтероколитом.
Понос - частый жидкий стул - характерный симптом некоторых неинфекционных заболеваний толстой кишки, обычно не-специфического язвенного колита, диффузного полипоза. Понос, как правило, сопровождается тенезмами - частыми ложными позывами к дефекации без выделения кала или с отделением незначительного количества слизи, крови или жидкого кишечного содержимого. Тенезмы возникают вследствие рефлекторного возбуждения моторной деятельности дистальных отделов толстой кишки в результате воспалительных изменений сенсорной зоны слизистой оболочки нижнеампулярного и анального отделов прямой кишки.
Выделение гноя и слизи из заднего прохода может наблюдаться как только во время дефекации, так и постоянно, что приводит к мацерации перианальной кожи, появлению множественных эрозий и сопровождается болями, зудом и чувством жжения. Подобные явления отмечаются при парапроктите (обычно подслизистом), язвенном колите и др.
Боли и зуд в области заднего прохода и промежности могут носить временный (чаще) или постоянный характер. Обычно они возникают в момент дефекации и обусловлены трещиной заднего прохода или раздражением мацерированной и изъязвленной кожи перианальной области. В последнем случае боли быстро проходят после обработки кожи мазями. Острые боли с задержкой стула иногда наблюдаются при остром парапроктите, геморрое (у детей старшего возраста).
Боли в животе не относятся к характерным, а тем более ранним проявлениям проктологических заболеваний у детей. Тем не менее этот признак присущ, например, декомпенсированной стадии болезни Гиршпрунга, диффузному полипозу пищеварительного тракта, песпецифическому язвенному колиту, опухолям толстой кишки. Схваткообразные боли обычно свидетельствуют об ограниченном сужении кишки в результате патологических процессов (рубцовые стриктуры при язвенном колите, сужение просвета кишки опухолью и др.), а также возникновении инвагинации (в частности, при синдроме Пейтца-Джигерса). Постоянные тупые боли бывают при прогрессирующем воспалительном поражении кишечника при неспецифическом язвенном колите, опухоли кишки с перифокальным воспалением и др. Подобные боли в эпигастральной области иногда служат первым проявлением диффузного полипоза толстой кишки. В этом случае они вызваны нарушением секреторной и моторной деятельности желудка.
Недержание кала и газов обычно происходит при врожденных или приобретенных анатомических и функциональных поражениях сфинктерного аппарата прямой кишки. Так, у больных о свищевыми формами аноректальных аномалий отмечается, как правило, постоянное непроизвольное отхождение каловых Масс небольшими порциями через свищевое отверстие. Его узкий ход препятствует полному опорожнению дистальных отделов толстой кишки, и каловые массы скапливаются в значительном количестве. Отсутствие сфинктерного механизма при этом создаст условия для постоянного выделения избытка фекалий наружу. Таким образом, недержание кала сочетается с хроническим запором.
Если наблюдается подобная картина, а выраженные анатомические изменения заднепроходного отверстия отсутствуют, и оно расположено на естественном месте, свободно проходимо, и сила анальных сфинктеров вполне удовлетворительна, то это функциональное недержание, обусловленное нарушением рефлекторной регуляции центрального (в том числе психологического) или периферического характера.
Особую группу больных составляют дети, у которых недержание кала возникает после операций или повреждений ректо-анальной зоны.
Выделение крови из анального отверстия может наблюдаться а любом возрасте, в том числе у новорожденных. Кровотечение или примесь крови к испражнениям - один из наиболее часто встречающихся симптомов заболеваний прямой и ободочной кишки. Причины кровотечения разнообразны и необязательно связаны с проктологическими заболеваниями. Выделение крови может не иметь отношения к акту дефекации, по-разному сочетаться с другими симптомами. По нашим данным, кровотечение из нижних отделов пищеварительной трубки, то есть из прямой и ободочной кишки, составляет 56 % всех случаев выделения крови из заднепроходного отверстия. Поэтому первостепенное значение приобретает выяснение истинной причины ректального кровотечения.
Характер и количество выделяющейся через анальное отверстие крови вариабельны. По цвету можно с большой долей вероятности судить о месте кровотечения. Так, выделение темной крови обычно свидетельствует о кровотечении из верхних отделов пищеварительного тракта (желудок, двенадцатиперстная кишка и др., начальные отделы тощей), выделение яркой крови - о кровотечении из нижних отделов. При кровотечении из средних отделов (подвздошная кишка, илеоцекальный угол) кровь может быть и темной и яркой, так же как и при обильном кровотечении из верхних отделов пищеварительного тракта. Поэтому необходимо аспирировать желудочное содержимое тонким резиновым катетером: наличие крови в желудке указывает на источник кровотечения выше связки Трейтца. Мы считаем важным обратить на это внимание потому, что у детей при пищеводно-желудочных кровотечениях кровавый стул бывает чаще кровавой рвоты.
Выделение крови из прямой кишки в большинстве случаев обусловлено причинами, специфичными для определенной возрастной группы. Например, у новорожденных наблюдается функциональная и анатомическая незрелость системы свертывания крови и сосудов кишечника, что в результате недостатка витамина К, факторов VIII и X и повышенной проницаемости капилляров слизистой оболочки кишечника приводит к диапедезному кровотечению в просвет желудка и кишечника и последующему развитию клинической картины мелены новорожденных. Значительно реже кровотечение вызвано язвой в желудке или кишечнике, врожденной опухолью (гемангиома), а также повреждением слизистой оболочки прямой кишки термометром или жестким наконечником клизмы. У грудных детей наиболее частой причиной ректальных кровотечений является инвагинация кишок. Кровотечение при этом невелико, но иногда может быть значительным. В дошкольном и школьном возрасте кровотечение может быть обусловлено причинами врожденного и приобретенного порядка. От 1 года до 3 лет это чаще всего пороки развития кишечника, например, дивертикул Меккеля, удвоение кишок и др. У детей старше 3 лет на первый план выступают полипы кишечника, опухоли, варикозное расширение вен пищевода при портальной гипертензии. В этом возрасте чаще встречаются колит, пептическая язва, системные заболевания.
Нарушения функций других органов нередко сопутствуют проктологическим заболеваниям у детей.
Функция органов дыхания нарушается вследствие длительного метеоризма и уменьшения дыхательной поверхности легких при недостаточном опорожнении кишечника. У маленьких детей это приводит к приступам цианоза, у старших развивается хроническая кислородная недостаточность, часты рецидивирующие бронхиты, пневмонии. У детей с выраженным синдромом мегаколон нередко выявляется субкомпенсированная форма вентиляционной недостаточности. Общая гипервентиляция легких сопровождается умеренной альвеолярной гиповентиляцией. В основе этих изменений лежит нарушение функциональной подвижности диафрагмы из-за давления на нее расширенных петель кишечника.
Нарушения функции сердечно-сосудистой системы возникают вследствие смещения сердца при высоком стоянии диафрагмы, вследствие хронической каловой интоксикации, при сочетанных пороках развития. Появляются сердцебиения, быстрая утомляемость при незначительной физической нагрузке, одышка. Нередко отмечают изменения на ЭКГ: частичная блокада правой ножки предсердно-желудочкового пучка, низковольтная ЭКГ, изменения миокарда желудочков и предсердий, синусовая тахикардия, синусовая аритмия.
Кроме перечисленных выше, возможны и другие общие расстройства: анемия, диспротеинемия, отставание в весе, росте и др. Их обязательно нужно учитывать при подготовке к операции, проведении анестезии и в послеоперационном периоде.
Педиатрам иногда приходится сталкиваться с такой проблемой у малышей, как выпадение прямой кишки. Обусловлена данная патология особенностями анатомического строения кишечника у детей и возрастной физиологии. Проявляется выпадение прямой кишки у детей в форме своеобразного выпячивания, напоминающего опухоль. Данное образование доставляет ребенку дискомфорт, а нередко бывает очень болезненным. Чаще всего эта патология встречается у мальчиков младшего возраста – от года до пяти лет. Обычно появляется дефект после акта дефекации. 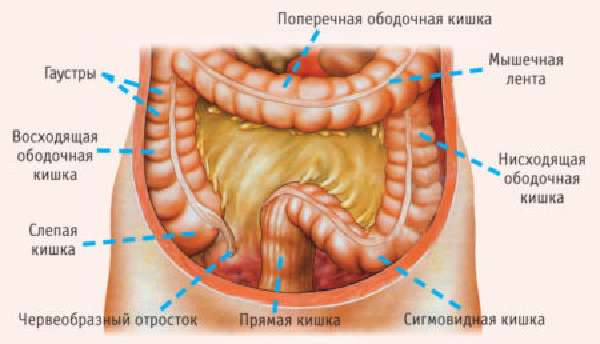
Строение кишечника у детей
Причины и провоцирующие факторы
Ректальный пролапс – так в классификации болезней обозначается опущение дистального отдела кишечника с последующим выходом наружу через анальное отверстие, может быть вызван целым рядом причин. Все провоцирующие факторы условно можно объединить в две группы: предрасполагающие и производящие.
К первой группе, то есть к числу предрасполагающих причин, относятся особенности анатомического строения и физиологии нижних отделов кишечника, промежности и таза. В категорию аномальных отклонений входит:
- чрезмерно рыхлый подслизистый слой околопрямокишечной зоны,
- слабость мышечного тонуса органов, расположенных в нижних тазовых отделах,
- неправильное расположение артерий в прямом отделе кишечника и слабый сфинктер,
- дефекты строения этого отдела кишечника и излишняя его подвижность.
Стоит заметить, что у маленьких детей процесс формирования некоторых органов и систем еще не завершен, поэтому незрелость пищеварительных органов – это главная причина запоров и повышенного образования газов.
Интенсивное внутрибрюшное давление в сочетании с перечисленными выше факторами чаще всего и приводит к выпадению части кишки через анальное отверстие. 
Опущение дистального отдела кишечника
Ко второй группе относятся все внешние и внутренние факторы, которые в той или иной степени способствуют развитию кишечного пролапса:
- состояния, стимулирующие повышение давления внутри брюшной полости: кашель, плач, крик,
- вызванные инфекциями или иными причинами кишечные расстройства, вынуждающие ребенка долго сидеть на горшке,
- недостаточное употребление малышом жидкости,
- высаживание на горшок ранее допустимого возраста.
Родители обязаны следить за регулярность стула, поскольку в силу разных причин малыш может стараться насильственно удержать процесс естественного опорожнения кишечника. Особенно эта привычка характерна для детей, которые только начали посещать дошкольное учреждение.
Хотя у подростков и школьников данная патология встречается редко, она обуславливает очень серьезные осложнения.
Важно! Если не заниматься лечением этой серьезной проблемы, в дальнейшем она может привести к недержанию кала либо частичному некрозу кишечника.
Симптомы
Главным симптомом патологии становится непосредственно сам факт выпадения кишки. Обычно уже начальная стадия вызывают тревогу у родителей, когда они замечают, что после дефекации в области заднего прохода образовалось выпячивание участка слизистой. Этот дефект имеет характерную темно-красную окраску. Если заболевание будет прогрессировать, тогда картина дополнится такими симптомами, как сильная боль, зуд и жжение анального отверстия, боязнь дефекации.
Нередко пролапс сопровождается незначительным кровотечением, а в тяжелых случаях может происходить самопроизвольное отхождение каловых масс. При неблагоприятном течении выпадение наружу слизистой ткани прямой кишки, особенно в раннем возрасте, грозит развитием энкопреза (недержания кала), или ущемлением с последующим некрозом проблемного участка кишки.
У детей постарше возникает похожая симптоматика местного характера, к которой еще добавляются следующие признаки:
- отказ от еды,
- измененная походка,
- эмоциональные расстройства: плаксивость, раздражительность,
- нарушение сна,
- если течение болезни осложнится инфекцией, в кале могут появиться слизистые и гнойные выделения.

Проблемы с кишечником могут повлиять на эмоциональное состояние человека
Интересно, что начальный этап болезни может проявляться единственным признаком. В этот период вправление осуществляется самопроизвольно. Если этого не произошло, родители должны сами аккуратно вправить дефект. Пролапс – это серьезная проблема, угрожающая здоровью ребенка. Поэтому нужно при появлении негативных признаков обратиться к врачу.
Диагностика
Для уточнения диагноза медики используют современные инструментальные методы: ирригографию с контрастным составом и рентгенологическое исследование. На рентгеновском снимке отображается весь толстый кишечник с его изгибами и аноректальным узлом. Поэтому врач сможет без труда выявить конкретные дефекты, если таковые имеются.
Методы лечения
При лечении пролапса применяются консервативные и радикальные методы лечения. Все зависит от конкретного случая и характера течения патологии. Большую роль при выборе методики играет возраст пациента. При этом весь лечебный процесс должен быть направлен на устранение провоцирующих причин. Как правило, в комплекс мероприятий включается:
- нормализация пищевого режима – назначается диета с минимальным содержанием клетчатки,
- организация сбалансированного рациона,
- медикаментозная терапия, включающая лечение дисбактериоза, кишечных расстройств, воспаления, если им отягощено течение болезни,
- лечебная физкультура рекомендуется для укрепления тазовых мышц и сфинктера,
- соблюдение питьевого режима – тоже один из главных пунктов в списке лечебных мероприятий.
Поскольку родителям приходится самостоятельно бороться с последствиями ректального пролапса, врач информирует их, как должен проходить правильный процесс вправления слизистой.
Если эффект комплексной терапии не дал ожидаемого результата, тогда рассматривается вопрос о решении проблемы хирургическим методом. С этой целью проводится подшивание слизистой, пластика связок тазового дна, комбинированные операции.
Важно! Давать любое лекарственное средство ребенку можно только после согласования с врачом. Самостоятельно применять народные и иные методики лечения категорически запрещается.
Профилактика
Благоприятное разрешение патологии отмечается в большинстве случаев – это, по разным оценкам, 95-99%. Устранить причины ректального пролапса медикам удается с помощью консервативных методов лечения. Обычно наступает полное выздоровление без последующих рецидивов.
Все профилактические меры направлены на предупреждение возможного появления условий, которые даже потенциально могут спровоцировать выпадение прямого отдела кишечника у маленьких деток. В профилактический комплекс мер входит:

Одним из методов профилактики болезней кишечника считается правильно составленный режим дня
Заключение
Ректальный пролапс можно вылечить, если своевременно делать то, что рекомендует врач. Усилия родителей должны быть сосредоточены на устранении первоисточника проблемы. Это необходимое условие для полного выздоровления малыша. Неокрепший детский организм подвержен негативному воздействию внешних и внутренних провоцирующих факторов, поэтому особенно нуждается в родительской заботе и поддержке.
Читайте также:


