Инфекция на пальце ноги у ребенка

Причины
Первопричиной развития панариция всегда является инфекция, которая проникает в мягкие ткани последней фаланги пальцев после получения травм. Инфекционные агенты могут попадать в ткани следующими путями:
- занозы;
- проколы кожи;
- царапины после игры с животным;
- сосание пальцев или обгрызание ногтей, сопровождающееся травмированием мягких тканей и формированием заусенцев;
- неправильно выполненный маникюр или педикюр;
- предрасположенность к врастанию ногтей;
- ношение обуви не по размеру;
- укусы насекомых;
- ожоги;
- расчесы;
- не обработанные антисептическим раствором царапины, ссадины, порезы.
Обычно нагноение провоцируют разные разновидности золотистого стафилококка (в 58,3% случаев). Реже воспаление обусловлено смешанной флорой (16,5%) или стрептококками (12,6%).
Риск развития воспаления выше среди тех детей, которые страдают от грибковых инфекций кожи ног или ногтей.
Повысить риск развития панариция могут такие факторы:
- привычка покусывать пальцы или грызть ногти;
- частое мытье рук агрессивными средствами;
- прием снижающих иммунитет лекарств;
- дерматологические заболевания;
- недостаток витаминов;
- аллергические реакции на кожных покровах;
- сахарный диабет;
- иммунодефицитные состояния.
Специалисты уверены, что чем глубже проникает инфекция, тем тяжелее будет протекать панариций.
Классификация
Специалисты выделяют следующие формы заболевания:
- подногтевой;
- ногтевой;
- околоногтевой;
- подкожный;
- сухожильный;
- суставной;
- костно-суставной;
- костный;
- герпетический.
Классификация зависит от места расположения очага воспаления, его глубины и причины развития патологии.
Симптомы
Проявления панариция у детей возникают и развиваются очень быстро. Вначале воспаляются более глубокие мягкие ткани. На этом этапе у больного возникают болезненные ощущения в толще пальца.
После этого кожные покровы краснеют, очаг воспаления отекает и становится заметным визуально. При отсутствии своевременного лечения очаг нагнаивается и в нем формируется пузырек с экссудатом серо-желтого цвета – гноем.
Этот этап заболевания сопровождается усилением болезненных ощущений. У больного могут присутствовать жалобы на ощущение распирания и жжения в области воспалительного процесса.
Проявления панариция у детей возникают и развиваются очень быстро.
Выраженность симптомов панариция зависит от многих факторов, в том числе от иммунитета ребенка. Общие симптомы этого заболевания можно обозначить следующим списком:
- палец болит, отекает и краснеет;
- кожа становится синюшной, если воспаление поражает более глубокие слои пальца;
- ограничение в подвижности;
- боль, которая носит пульсирующий, постоянный и усиливающийся характер;
- лихорадка из-за прогрессирующего воспаления.
Если борьба с воспалением не проводится вовремя и происходит поражение сухожилия, суставов и костей, то у ребенка возникают более сильные боли.
Из-за развития интоксикации, возникающей на фоне выраженного воспаления, ухудшается общее самочувствие. Температура повышается до более высоких значений.
Лечение
Определить, как бороться с панарицием у ребенка, может только детский хирург.
Лечебные мероприятия должны начинаться при возникновении первых же симптомов, так как только в этих случаях возможно обойтись исключительно консервативными методиками.
Лечение в домашних условиях может проводиться для тех больных, у которых нагноение не осложнено поражением более глубоких тканей (костей, суставов и сухожилий).
Консервативная терапия этого заболевания заключается в применении:
- ванночек с соляным или содовым раствором;
- влажных повязок и компрессов с лекарственными и спиртсодержащими растворами;
- мазей с антибиотиками;
- приема антибиотиков, противовирусных или противогрибковых средств;
- приема средств для повышения иммунитета.
Терапия может дополняться назначением физиотерапевтических процедур: электрофореза, УВЧ, местной гипотермии, ультразвука.
Самолечение панариция дома без участия врача недопустимо! Особенно опасны тепловые процедуры на фоне нагноения.
Если лечение панариция началось уже на стадии выраженного нагноения или консервативные меры оказались неэффективными, то устранение гнойника может достигаться при помощи хирургической операции.
Ее цель направляется на:
- вскрытие гнойника;
- удаление гноя и омертвевших тканей;
- введение лекарственного раствора для удаления возбудителя;
- ушивание раны.
Обезболивание операций по удалению панариция может достигаться при помощи местной анестезии или общего наркоза.
В первом случае ребенок во время операции может ощущать незначительный дискомфорт: чувство распирания, жжения или тянущие боли.
При введении препаратов для наркоза внутривенно во время операции больной спит и не чувствует боли.
В послеоперационном периоде пациенту рекомендуется прием антибактериальных, противовоспалительных и обезболивающих средств. Для более быстрого очищения и заживления раны назначаются мазевые повязки.
Панариций вызывается проникновением инфекционного агента в слои мягких тканей в области последней фаланги пальца. В дальнейшем инфекция приводит к развитию воспаления и нагноения. Как лечить этот недуг может определить только врач.
Для этого могут использоваться как терапевтические, так и хирургические методики. При отсутствии врачебной помощи гнойно-воспалительный процесс прогрессирует и поражает более глубоко расположенные ткани.
В тяжелых случаях заболевание может становиться причиной ампутации пальца или развития такого опасного для жизни осложнения, как заражение крови.
Панариций у ребенка представляет собой воспалительный процесс, протекающий в основном в тканях верхней фаланги пальца руки или ноги. Панарицию всегда предшествуют мелкие проникающие травмы мягких тканей, не прошедшие должной обработки обеззараживающими средствами, особенно при повреждениях эпидермиса у новорожденных.
Большинство ранений дети получают на улице, в естественных для агрессивной патогенной микрофлоры условиях. Кожа новорожденного ребенка тонкая, легко повреждается, а иммунитет еще не способен самостоятельно справиться с атакой болезнетворной микрофлоры.
Распространенные в окружающей среде виды стафилококковых и стрептококковых бактерий заражают глубокий слой кожи, вызывая воспаление и нагноение – панариций. Залеченный местной терапией панариций у новорожденных склонен к частым рецидивам в старшем возрасте.

Причины
Причины возникновения панариция всегда связаны с инфицированием травмированных мягких тканей пальцев рук и ног у детей. Способов занесения инфекции множество:
- Царапины, оставленные животными – наиболее частые случаи заражения глубоких слоев тканей болезнетворной микрофлорой, которая в изобилии проживает на когтях домашних и уличных кошек и собак.
- Занозы, загнанные в песочницах, также способны занести инфекцию в ткани пальцев малыша. Опять же источником инфекции являются животные, для которых песочницы зачастую служат местом для испражнения.
- Не обработанные антисептиками порезы, царапины, ссадины пальца, полученные при падении во время уличных игр.
- Многие малыши облизывают, сосут пальцы, грызут ногти, травмируя верхний слой кожи, тем самым обеспечивают инфекции беспрепятственный путь в глубинные слои тканей.
- Неаккуратная либо нечастая обрезка ногтей, вросшие ногти у новорожденных часто становятся причиной травм кутикул, а в дальнейшем – околоногтевого панариция.
Если ребенок подвержен хроническим грибковым заболеваниям стопы и ногтей, риск возникновения панариция возрастает во множество раз.
Классификация
Формы панариция различаются в зависимости от локализации, глубины поражения тканей и причины возникновения воспаления. Классификация включает следующие виды: сухожильный, суставной, костный, герпетический подногтевой, ногтевой, околоногтевой, подкожный панариций.
Подногтевой панариций поражает ткани, расположенные под ногтем пальца руки или ноги. Причины возникновения нагноения в основном связаны с попаданием занозы под ноготь.
Даже если инородное тело удается изъять, остается вероятность, что вместе с занозой под ногтевую пластину попала патогенная микрофлора, из-за которой в последствии возникает подногтевой панариций.

Подкожный панариций поражает глубокие слои кожи в области, где фаланги пальцев соединяются с внутренней поверхностью ладони. Кожный покров здесь даже у детей более плотный, могут образовываться мозоли. В результате скопившиеся гнойные массы не могут выйти на поверхность, подкожный панариций распространяется глубже к сухожилиям, суставам и костям.
Сухожильный панариций — тендовагинит — наиболее тяжелая форма нагноения сухожилий кисти. Лечение тендовагинита долгое, сложное, а иногда малорезультативное. При сухожильном панариции палец сильно опухает, становится неподвижным, ребенка мучают сильные боли, при попытке разогнуть пораженную фалангу. Последствия заболевания — дисфункция пальца, а иногда целой кисти.
Суставной панариций — гнойный суставной артрит — поражает сустав, соединяющий две фаланги пальца. Причиной нагноения является осложненный подкожный панариций. Если лечение долго отсутствует, сустав может потерять подвижность навсегда.

Костно-суставной панариций возникает в результате активного прогрессирования суставной формы заболевания. Воспаление постепенно распространяется с сустава на кость, поражая костные ткани.
Костный панариций поражает непосредственно костную ткань руки или ноги. Возникает без предшествующих этапов нагноения, в результате повреждения кости и занесения инфекции при открытых переломах либо в качестве осложнения после подкожного панариция.
Герпетический панариций, причиной которого является заражение вирусом герпеса, внешне может себя не проявлять очень длительное время. Если пузырь все же появляется, ребенок сначала ощутит боль в фаланге пораженного пальца, а 2-3 дня спустя появятся полостные везикулы.
Вскрывать герпетическое образование запрещено. Вирус очень заразен, быстро распространяется по поверхности кожи.

Симптомы
Симптомы панариция развиваются быстро. Сначала воспаляются глубокие слои кожи, поверхность кожи краснеет. Если лечение отсутствует, начинается гнойный процесс. Образовывается пузырь с мутным серовато-желтым гноем. Область гнойника сильно болит, жжет. На этом этапе нельзя откладывать лечение, воспаление будет усугубляться, гнойник расти, проникая еще глубже в ткани.
Различные виды панариция проявляют свои специфические симптомы. Но существуют общие признаки, указывающие на острый гнойный воспалительный процесс:
- Палец руки, ноги отекает, опухает, поверхность кожи сильно краснеет. Если нагноение усугубляется, цвет кожи приобретает синюшный оттенок.
- Воспалившаяся область сильно болит, боль пульсирующая, постоянная, усиливающаяся.
- Подвижность пальца ограничена, ребенок не может согнуть, разогнуть пораженный палец, каждое движение приносит боль.
- Из-за острого воспаления повышается температура.
Лечение
Лечение панариция нужно начинать на самой ранней стадии, как только станут заметны первые симптомы. Тогда можно обойтись без оперативного вмешательства, ограничившись консервативными методами терапии. Возможно лечение в домашних условиях.
Консервативное лечение эффективно только во время серозно-инфильтративной стадии нагноения. Применяются методы местной гипотермии, УВЧ-терапии, сеансы электрофореза, ультразвука. В домашних условиях: ванночки с солью и содой, повязки на основе спирта и лекарственных препаратов.
Можно ли лечить гнойный панариций в домашних условиях? Как правило, возникновение нагноения требует безотлагательного осмотра детского врача. Попытки самостоятельно в домашних условиях вылечить панариций не рекомендуются.
Ввиду быстрого прогрессирования болезни, оказанное слишком поздно либо неправильное лечение неэффективными препаратами, народными средствами, могут обернуться серьезными осложнениями. Если панариций достигнет костных тканей, палец придется ампутировать.
Для применения любых средств в домашних условиях предварительно нужно проконсультироваться с врачом. Если заболевание находится на начальной стадии и медленно развивается, возможно родителям позволят лечить ребенка самостоятельно, пользоваться народными средствами в качестве дополнительной терапии.
Если больной начнет ощущать сильную дергающую боль, повысится температура, лучше вызвать скорую либо отвести ребенка в травматологическое отделение.
При панариции можно использовать Ихтиоловую мазь или мазь Вишневского после вскрытия гнойника. При острой форме заболевания лечение мазями только усугубят процесс. Применение мази Вишневского на этапе формирования гнойника способствует распространению воспаления на окружающие ткани.
Перед нанесением мази Вишневского кожу рекомендуется обработать антисептическим средством. После процедуры мазь Вишневского водой не смывать, лучше подсушить кожу сухой, стерильной тканью.
Теплые ванночки с марганцовкой снимают воспаление, обеззараживают. Ванночки делать ежедневно по 5-7 минут. Марганцовку развести теплой водой до светло-розового цвета, опустить больной палец в раствор и немного подержать.
Можно делать ванночки с календулой. Спиртовую настойку календулы добавить в теплую воду, подержать воспаленный палец в ванночке в течении 7 минут. Календулу можно применять при подногтевом и околонгетовом панариции.

Ванночки с солью и содой нужно применять аккуратно, чтобы не обжечь ингредиентами нежную детскую кожу. Потребуется литр горячей воды, температурой 70 °С. Растворить столовую ложку соли и столько же соды в воде, тщательно перемешать. Больной палец держать в ванночке дважды в день по 15 минут.
Довольно эффективным считают лечение ванночками с чистотелом. Сначала нужно приготовить отвар: чайную ложку измельченного чистотела насыпать в пол-литра теплой воды, прокипятить 10 минут на слабом огне, остудить до до 70 °С. Фильтровать отвар не нужно. Средство применять 2-3 раза в день, по 15 минут.
Панариций на пальце ноги можно лечить ванночками с добавлением спиртовой настойки эвкалипта. В пол-литра горячей воды влить чайную ложку эвкалиптовой настойки. Также есть рецепт отвара: на литр воды столовую ложку свежих листов, либо две чайных ложки сухих. Кипятить на слабом огне 10 минут, остудить до 70 °С. Процедуру делать 2-3 раза в день по 15 минут.
Вытягивающие гной компрессы носят длительное время. Повязку накладывают на больной палец после лечебных ванночек. Для компресса можно использовать мазь левомеколь, также подойдет диоксидиновая. Компресс фиксируется достаточно туго, чтобы избежать сползания.

В домашних условиях панариций можно лечить луком. Среднюю луковицу разрезать, печь в духовке, пока мякоть не приобретет очень мягкую консистенцию, либо сварить в молоке. Луковый компресс положить на гнойник, крепко зафиксировать. Повязку нужно сменить через 5 часов. С помощью такого средства гнойник созреет и выйдет быстрее.
Ускорить созревание гнойника и облегчить выход содержимого помогает касторовое масло. Бутылочку с касторкой предварительно нагревают. В теплой касторке смачивают кусочек ваты, прикладывают к гнойнику, фиксируют бинтом. Компресс меняют каждые 2 часа.
Алоэ обладает уникальными целебными свойствами. Компресс с алоэ — прекрасное противовоспалительное средство. С мясистой части листа алоэ нужно снять кожу, удалить колючки. Мякоть растолочь так, чтобы образовался сок. Приложить алоэ к воспалившемуся месту, зафиксировать бинтом.
Фармацефтические препараты считаются более эффективными, чем народные средства.
- Рекомендуем к прочтению: фолликулярный кератоз у детей
Примочки с раствором димексида применяются в тех случаях, когда теплые компрессы либо ванночки пациенту противопоказаны. Димексид хорошо проникает через кожный покров, является мощным антисептиком. Врачи часто применяют димексид для сооружения гнойной перевязки.
Димексид применяется так: ватный тампон смочить в растворе, наложить на воспаленный участок пальца. Если после применения средство появились побочные реакции, димексид отменяют.
Лечение детей антибиотиками родителями часто воспринимается негативно. Однако при панариции антибиотик станет одним из наиболее действенных средств. Лечение обязательно будет включать антибиотик, если нагноение спровоцировано стрептококковыми либо стафилококковыми бактериями.
Панариций грибкового происхождения нужно лечить антигрибковыми препаратами, антибиотик здесь не поможет.
Чтобы укрепить способность иммунной системы бороться с бактериальными возбудителями болезни применяют иммунотерапию. Ребенку назначают курс антистафилококовых гамма-глобулинов, стафилококковых анатоксинов, инъекции гипериммунной антистафилококковой плазмы.
Если лечение народными средствами и препаратами в домашних условиях на серозно-инфильтративной стадии не принесло результатов, развивается острое нагноение, тогда лечащий врач будет настаивать на проведении операции.
Операция проводится с применением местной анестезии. Иногда применяют альтернативные методы анестезии, включая общий наркоз. Врач делает разрезы тканей в пораженной области, удаляет омертвевшие участки кожи, вводит антибиотик местного действия в глубокие слои эпидермиса.
Жизнеспособные ткани дренируют, разрезы дезинфицируют, далее следует перевязка. Перед перевязкой врач тщательно осматривает разрезы, нет ли в тканях свищевого входа в глубокие слои тканей, где и расположен очаг нагноения.
Чтобы разрезы заживали быстрее и не происходила повторное инфицирование, назначают курс местной и общей антибактериальной терапии — антибиотики и антисептики.

Осложнения
Вылечить гнойные заболевания довольно сложно, а при лечении только народными средствами практически невозможно. Панариций — опасное заболевание, поэтому лечение нужно проводить только под строгим контролем врача. Запущенный гнойный процесс приводит к ужасным последствиям:
- Если панариций затронет сухожилия, ребенок навсегда лишиться возможности свободно двигать пораженным пальцем.
- Гнойные заболевания часто осложняются сепсисом — заражением крови, который в половине случаев заканчивается летальным исходом.
- Панариций быстро прогрессирует, распространяется вглубь тканей, поражает кости. Вполне вероятно, что неправильное лечение болезни в итоге приведет к ампутации больного пальца.
Грибковая инфекция способна поражать стопы не только взрослого человека, но и ребёнка. Заражение может произойти даже в самом раннем возрасте (у грудничка), а также образоваться на ступнях годовалого малыша. Грибок на ногах у детей важно распознать в начале заболевания, чтобы вовремя справиться с патологией. Подробнее рассмотрим, как проявляется инфекция и факторы её возникновения.
Причины грибка стопы у ребёнка
Многие родители задаются вопросом, бывает ли микоз стоп у грудничков? Заражение в таком возрасте может произойти в том случае, когда в семье есть инфицированный человек. Грибок передаётся контактным путём через совместные предметы быта. Чаще всего заражение инфекцией у ребёнка возрастом до 3 лет происходит от инфицированного родителя.
Кроме того, появление микоза у годовалого ребёнка и малышей 2 года жизни может быть спровоцировано и другими факторами:
- физиологические особенности строения межпальцевого пространства (тесные промежутки между фалангами);
- генетическая предрасположенность к инфекционным заболеваниям;
- нарушения защитной функции кожных покровов;
- врождённые патологии (плоскостопие, сосудистые заболевания).

Так выглядит грибок стопы у ребенка
У ребят постарше – 4 года, 5 лет – заражение грибком может произойти из-за нарушения правил гигиены. Часто ребёнок надевает чужую обувь в садике, гостях, ходит без сменки в бассейн или спортзал, бегает босиком по улице.
Особенно быстро активизируется инфекция, если есть на коже ступней незначительные ссадины или другие повреждения. Через микротравмы бактерии беспрепятственно проникают в эпидермис. Такое бывает при ношении неудобной и тесной обуви.
Как проявляется болезнь у детей?
Развитие грибка на ногах, который затрагивает не только кожу, но и ногти, не протекает скрыто. Особенно остро заболевание проявляется у маленьких детей. Если вовремя обратить внимание на первые проявления болезни, вылечить инфекцию можно за короткие сроки.
Основные симптомы грибка стопы:
- на стопе и между пальцами начинает появляться шелушение;
- со временем на ступнях развиваются волдыри с прозрачной жидкостью;
- разрушение пузырьков и образование на коже ног язвочек;
- развитие эрозийных процессов на ступнях и пятках.
Как выглядит развитие грибка стоп, хорошо видно на фото ниже.

Так выглядит запущенный грибок стопы
Вместе с поражением кожи (микоз) на пальцах ног возникает грибок ногтей (онихомикоз). Ногтевая пластина разрушается медленно, так как грибок не успевает за интенсивным обновлением ногтевой пластины у детей. Изменения незначительные, но все же заметные (шелушение межпальцевой зоны, пожелтение ногтя).
Противогрибковая терапия
Лечение грибковой инфекции у детей занимает больше времени, чем у взрослых. Трудности заключаются в том, что грудничкам и годовалым малышам практически все антигрибковые препараты противопоказаны. В таком случае назначается поддерживающая терапия, которая позволяет приостановить развитие инфекции до того времени, когда можно принимать лекарства от микоза. Обычно, в 2 года допускается использование наружного лечения.
Основу терапии микоза кожи и ногтей у детей составляет Тербинафин. Он может быть как таблетированной формой, так и в виде мази. Дозы определяет врач на основе веса ребёнка и точного диагноза.
У ребёнка 3 лет лечение противогрибковым препаратом осуществляется по пульсирующий схеме – 10 дней применяется тербинафин, затем делается перерыв на аналогичный промежуток времени. Общий курс терапии составляет 1–2 месяца.
Среди средств местного применения специалисты чаще всего назначают эффективные мази:
- Микотербин;
- Экзодерил в форме крема и раствора;
- Тербизил;
- Экзифин.

Экзифин — 16 таблеток 250 мг
Вылечить микоз, протекающий параллельно с онихомикозом, возможно только при помощи комплексной терапии – комбинирование препаратов для внутреннего и местного использования.
Все лекарства подбирает только врач, после проведения диагностики и определения источника заболевания. Самолечение недопустимо, так как может негативно отразиться на детском организме.
Профилактика
Грибковые инфекции у детей и взрослых требуют постоянной профилактики, которая позволит избежать повторных заражений, а также предотвратить рецидивы.
- Необходимо подбирать ребёнку обувь из натуральных материалов, которая будет удобной.
- Придерживаться правил гигиены. Не носить чужую обувь, пользоваться своими сменными тапочками, посещая с малышом бассейн или спортзал.
- Ухаживать за стопами младенца индивидуальными, а не общими инструментами.
- Провести профилактику грибка у всех членов семьи, продезинфицировать помещение и всю обувь.
- После того как малыш побегал босиком на улице, стопы рекомендуется обработать слабым раствором перекиси водорода.
Профилактика грибка подразумевает выполнения правил гигиены всеми членами семьи. Важно, чтобы у каждого было своё полотенце, пемза, ножницы и пилочка. Обработку обуви нужно осуществлять хотя бы 1 раз в неделю формалином или уксусом.
Микоз стоп у детей встречается реже, чем у взрослых, но протекает сложнее. Сквамозная форма (волдыри, язвы на стопах) может встречаться достаточно часто. А вот поражение ногтей, наоборот, протекает более сглажено, так как грибок не успевает за ростом ногтевой пластины у ребёнка. Важно понимать, что любые изменения в состоянии кожи ног не должны игнорироваться. Вовремя обнаруженная патология намного быстрее поддаётся лечению, чем запущенные стадии.
Кожа на руках у ребенка очень нежная и тонкая. Она легко травмируется, давая возможность болезнетворным организмам проникать внутрь.
Иммунитет у малыша еще очень слабый и справиться самостоятельно с агрессивной атакой инфекции не способен. Поэтому у ребенка панариций является наиболее распространенным заболеванием, поражающим пальцы на руках и ногах.

Причины болезни
Панариций - это патология, возникающая в результате инфицирования патогенными микроорганизмами тканей пальцев. В народе это заболевание называют волос или ногтееда. Патология формируется, когда стафилококк, стрептококк или другая патогенная микрофлора попадает в мягкие ткани.
Панариций пальца у ребенка развивается из-за травмирования. Занозы, царапины и ушибы - это явление довольно распространенное во время детских игр. Кроме того, малыши нередко грызут ногти и не всегда соблюдают правила гигиены.
Особое строение соединительной ткани в пальцах и плотные сухожильные тяжи способствуют проникновению инфекции вглубь. Существует огромный риск, что она поразит суставы и кости. Из-за этих особенностей строения ткани скапливающийся экссудат находится под значительным давлением в замкнутых полостях. Это вызывает сильную боль, сжимание кровеносных сосудов и постепенный некроз. В запущенных случаях инфекция поражает все ткани пальца, и он теряет свои функции. Иногда заболевание заканчивается ампутацией.
Особую опасность панариций на пальце у ребенка представляет в том случае, если малышу еще нет года. Его неокрепшая иммунная система не в состоянии дать необходимый отпор инфекции, и она развивается стремительно. Если вовремя не принять меры, возникают серьезные осложнения.

Итак, патология развивается, когда в ткани пальца попадает инфекция. Способствовать этому могут следующие факторы:
- Неправильное обрезание ногтей.
- Занозы, которые дети часто загоняют в песочницах.
- Привычка малышей сосать пальцы и грызть ногти.
- Ожог или переохлаждение.
- Антисанитарные условия.
- У грудничков - внутриутробное инфицирование вирусами или бактериями. А также наличие врожденных аномалий.
- Аутоиммунные заболевания.
- Кишечная инфекция.
Причиной панариция на ноге ребенка становятся неудобная обувь, грибковые заболевания стоп, неправильно сделанный педикюр, а также предрасположенность к врастанию ногтя.
Виды патологии
Существует несколько видов панариция. Они различаются глубиной поражения ткани и местом локализации. А также причиной, вызвавшей воспаление.
Врачи различают такие виды патологии:
- Кожный. Гной начинает накапливаться под эпидермисом, образуя пузырь, в большинстве случаев наполненный мутной жидкостью с примесями крови. Развитие сильных болей эта разновидность патологии не провоцирует, чаще возникает небольшое жжение. Кожа около пузыря краснеет. Но если он начинает увеличиваться, это говорит о том, что инфекция распространяется вглубь.
- Герпетический. Патология не проявляет себя в течение длительного времени. Ребенок начинает ощущать боль сразу, как только формируется пузырь. Причина патологии - инфицирование вирусом герпеса. Вскрывать пузырь нельзя. Это поможет вирусу распространиться на соседние здоровые ткани.
- Околоногтевой. Инфекция локализуется около края пластины. В этом месте панариций у ребенка может возникнуть вследствие некачественного маникюра.
- Подногтевой. Болезнь поражает ткани, которые находятся под пластиной. Провоцирует развитие патологии заноза, которая попала под ноготь.
- Подкожный. Инфекция поражает глубокие слови дермы. Из-за этого гною сложно выйти наружу, и он распространяется вглубь.
- Костный. В большинстве случаев диагностируется при открытых переломах.
- Суставный. Причиной нагноения может быть открытая рана или осложнение подкожного панариция. Болезнь поражает сустав, который соединяет фаланги пальца. Резкая боль появляется при движении и пальпации.
- Костно-суставный. Инфекция проникает в глубокие слои. В гнойный процесс чаще всего вовлекаются концы межфаланговых суставов.
- Сухожильный. Относится к самым тяжелым видам патологии. Функции кисти нарушаются, пораженный палец может находиться только в согнутом положении. При попытке его разогнуть возникает сильная боль.

Возможные осложнения
Родители должны обратиться за помощью к врачу сразу, как только они заметили у ребенка панариций пальца на руке или ноге. Промедление грозит развитием следующих опасных осложнений:
- воспаление лимфатических узлов и сосудов;
- сепсис;
- тромбофлебит;
- гнилостное поражение костей;
- миозит;
- флегмона кисти;
- общее заражение крови.
Вероятность развития таких грозных осложнений не должна пугать родителей. Своевременное обращение к врачу позволит быстро остановить развитие патологии. В том случае, если консервативная терапия окажется неэффективной, воспаление можно будет купировать при помощи оперативного вмешательства.
Симптомы
Патология развивается довольно быстро. Сначала появляется отечность и гиперемия в месте поражения. Если меры не будут предприняты на этом этапе, сформируется болезненный пузырь с гнойным содержимым. Откладывать лечение в этом случае очень опасно.
Симптомы панариция у ребенка во многом зависят от конкретного вида патологии. Но существуют и общие признаки, характерные для всех типов этого заболевания:
- Палец отекает, а кожа краснеет. Когда нагноение усугубляется, она меняет свой оттенок на синюшный.
- Пораженная область сильно болит, в ней ощущается пульсация.
- Ограничивается подвижность пальца. Сгибание может вызывать невыносимую боль.
- Повышается температура.
Диагностика
Лечение панариция на руке у ребенка проводится только после того, как заболевание точно диагностировано. В большинстве случаев врачу достаточно визуального осмотра. Доктор также проверяет реакцию на пальпацию пораженного места у грудничков. Дети, которые уже умеют разговаривать, рассказывают, что и как у них болит.
В случае, когда доктор подозревает, что процесс распространился глубоко в ткани, он может назначить дополнительное обследование:
- рентгенографию;
- общий анализ крови;
- УЗИ.
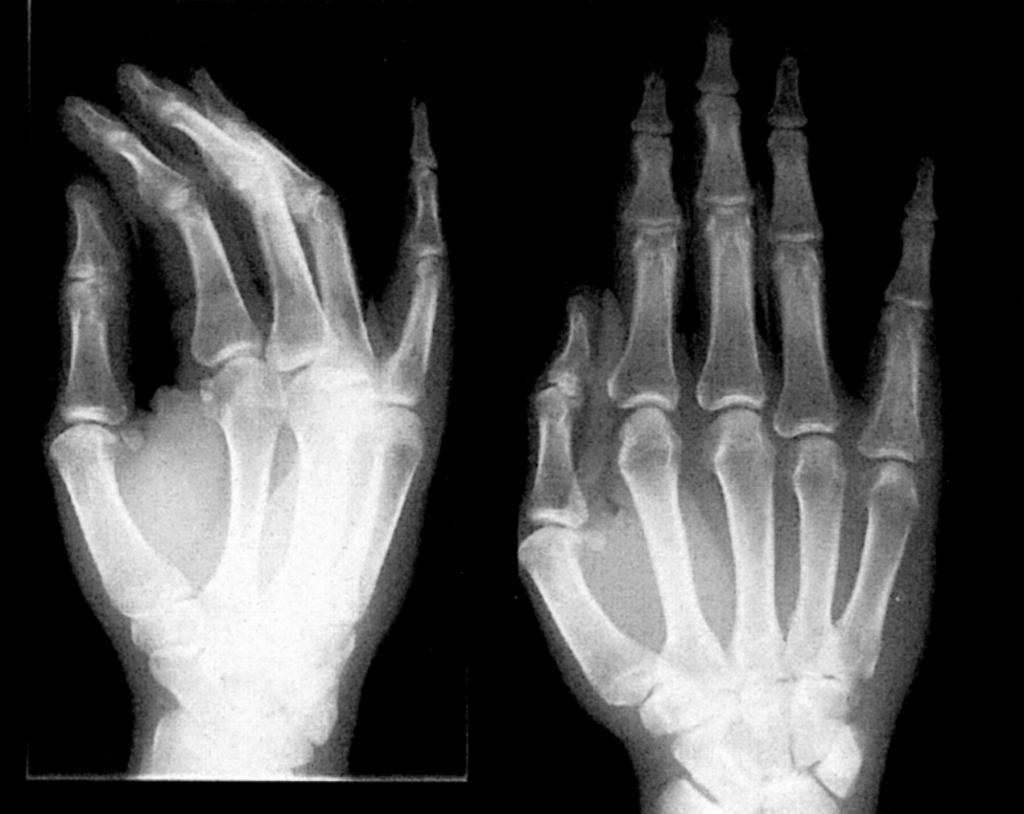
После получения всех результатов врач принимает решение о способе лечения.
Аптечные мази
У детей чаще всего развивается подкожный, около- или подногтевой вид патологии. Если болезнь была выявлена на раннем этапе, с ней можно бороться с помощью доступных аптечных мазей. Лечение панариция у ребенка осуществляется с помощью таких средств:
- Мазь Вишневского. Считается наиболее эффективным средством. Мазь быстро блокирует воспалительный процесс и способствует вскрытию гнойника. Ее наносят на пораженный участок и фиксируют повязкой. Процедуру выполняют дважды в сутки.
- Ихтиоловая мазь. Препарат способствует выходу гнойника и снимает воспаление. Наносится трижды в день до момента выздоровления.
- Мазь "Левомеколь". Перед нанесением препарата больной палец рекомендуется распарить в ванночке с умеренно горячей водой. Затем накладывается компресс с мазью, который необходимо менять дважды в день. Лекарство можно использовать после вскрытия гнойника до полного выздоровления.
- Тетрациклиновая и цинковая мази. Пораженную область смазывают до шести раз в день, чередуя препараты.
Компрессы
Компрессы и различные примочки позволяют бережно и безболезненно вылечить панариций на руке у ребенка. Держать их необходимо в течение длительного времени. Если есть возможность, вытягивающий гной компресс рекомендуется оставлять на ночь и менять на новый с утра.
Наиболее эффективные рецепты, которые позволяют быстро справиться с патологией на начальных стадиях ее развития:
- "Димексид". Раствор смешивается с водой в соотношении 1 к 4. Восьмислойная марля смачивается в готовой смеси и накладывается на пораженный участок. Сверху компресс покрывается полиэтиленом и фиксируется бинтом. Процедуру следует повторять до пяти раз в день.
- Касторовое масло. Его нужно подогреть на водяной бане до температуры 38-39 градусов. Обильно смоченный кусок марли наложить на пораженный участок и утеплить. Компресс рекомендуется оставить не менее, чем на два часа.
- Несколько раз в течение дня прикладывать к пораженному участку кашицу из листьев алоэ или каланхоэ.
- Среднюю луковицу испечь в духовке. Теплую мякоть использовать для компресса. Повязку можно сменить не раньше, чем через пять часов.
- Пропустить через пресс несколько зубчиков чеснока и смешать их с измельченным луком. Кашицу использовать в виде компресса.
Ванночки
Горячие ванночки с различными добавками хорошо снимают воспаление, обеззараживают и способствуют скорейшему выходу гноя. С их помощью можно быстро вылечить панариций на пальце ноги у ребенка. Такой способ терапии подходит малышам, которые не желают долго ходить с компрессами.
Для лечения панариция применяются такие ванночки:
- Чайную ложку спиртовой настойки календулы или эвкалипта растворяют в 500 мл горячей воды. Ванночка должна быть горячей, но не обжигать кожу малыша. Длительность процедуры составляет 10 минут. Ее рекомендуется повторять три раза в день.
- Чайную ложку соды смешивают с таким же количеством морской соли и растворяют в стакане горячей воды. Длительность процедуры - 20 минут.
- Головку чеснока пропускают через пресс и заливают стаканом воды, температура которой составляет 80 градусов. Через пять-семь минут, когда жидкость немного остынет, нужно погрузить в нее палец на несколько секунд. Процедуру следует повторять до того момента, пока вода не остынет.
- Столовую ложку натурального сока чистотела заливают двумя стаканами кипятка. После того как вода остынет, в нее погружают палец на 30 минут.
Лечение антибиотиками
Негативное влияние этих лекарств на человеческий организм известно всем. Но в некоторых случаях лечение панариция пальца у ребенка невозможно без применения антибиотиков. К ним прибегают, когда инфекция начала распространяться на близлежащие ткани.
В том случае, если нагноение спровоцировали стафилококковые или стрептококковые бактерии, врач может назначить такие препараты:
Для лечения панариция, развитие которого было спровоцированное грибком, применяются антимикозные средства. Кроме этого, доктор может назначить прием иммуномодуляторов, которые помогут организму бороться с инфекцией.
Хирургическая операция
В некоторых случаях применения мазей, компрессов, ванночек и даже антибиотиков бывает недостаточно для того, чтобы победить инфекцию. Тогда для лечения панариция у ребенка показана операция. Под местной анестезией, а иногда и под общим наркозом, врач вскрывает гнойник.
Хирург удаляет омертвевшие ткани и дренирует жизнеспособные. При необходимости вводит в глубокие слои эпидермиса антибиотик. После этого дезинфицирует разрезы, проверяет ткани на наличие свищевого хода и делает перевязку. Кроме этого, назначает курс общей и местной антибиотикотерапии.
Профилактика
Панариций у ребенка - это патология, которая легко поддается профилактике. Чтобы уберечь малыша от развития заболевания, необходимо придерживаться следующих правил:
- Будущая мама должна следить за своим здоровьем во время беременности. Избегать всех тех факторов, которые могут провоцировать развитие внутриутробных патологий.
- Регулярно мыть руки малышу и стричь ногти.
- Укреплять иммунитет ребенка.
- Регулярно проходить осмотры у педиатра.
- Своевременно лечить все детские болезни.
- Грудничка брать только чистыми руками.
Читайте также:


