Инфекция мочевого пузыря диагностика
Болезни мочевого пузыря – нередкое явление. Довольно часто они плохо диагностируются, а потому неэффективно лечатся. В нашей статье мы поговорим о методах исследования, которые может применить врач при жалобах пациента на проблемы с мочеиспусканием. Некоторые из этих методов исследования доступны лишь в специализированных клиниках, в том числе вне рамок государственных гарантий оказания бесплатной медицинской помощи. Поэтому урологи не всегда направляют пациентов на эти процедуры, стараясь справиться силами своей диагностической базы. Однако больной должен быть проинформирован о существовании современных методов диагностики. Постараемся дать эту информацию в нашей статье.
Основные методы диагностики патологий мочевого пузыря
Основные методы диагностики патологии мочевого пузыря:
- общеклинические;
- лабораторные;
- ультразвуковые;
- рентгенологические;
- магнитно-резонансная томография;
- уродинамические;
- эндоскопические;
- гистологические (биопсия);
- нейрофизиологические.
Комплексная диагностика поможет распознать заболевание мочевыводящих путей, но нередко это сложная задача даже для опытного специалиста.
Общеклинические методы
Беседа и первичный осмотр пациента – залог правильной диагностики. При выяснении жалоб обращают внимание на нарушения мочеиспускания:
Врач может предложить больному в течение нескольких дней вести дневник, где будет отмечаться количество выпитой жидкости, число походов в туалет, объем мочи, признаки недержания и моменты, в которые оно происходило (кашель, смех, натуживание).
Обязательно выяснение обстоятельств заболевания и жизни пациента. Нередко патология мочевого пузыря прямо связана с заболеваниями мозга (инсульт) или нарушениями регуляции (нейрогенный мочевой пузырь).
Проводят осмотр области живота и пальпацию (прощупывание) мочевого пузыря. Если в нем содержится достаточное количество мочи (около 150 мл), он определяется над лоном как шаровидное эластическое образование. Проводится и двуручное исследование на гинекологическом кресле. При этом оценивается также тонус мышц промежности, опущение внутренних органов, у женщин – выпадение влагалища или матки, самопроизвольное выделение мочи при кашле.
Лабораторные методы
Общий анализ крови может меняться при воспалении мочевого пузыря: увеличивается скорость оседания эритроцитов (СОЭ), нарастает количество нейтрофильных лейкоцитов. При раке мочевого пузыря может наблюдаться анемия, значительное СОЭ. Однако эти признаки неспецифичны. В биохимическом анализе крови изменений обычно не наблюдается.
Один из важных методов – анализ мочи. Для него пригодна лишь свежевыпущенная моча, взятая после тщательного туалета промежности. Иногда ее берут с помощью катетера.
О проблемах может говорить наличие в моче лейкоцитов, гноя, бактерий, крови. При появлении крови используется трехстаканная проба: пациент собирает мочу в три емкости. Если кровь находится лишь в последней – это говорит о патологии шейки пузыря и болезнях простаты. Равномерное присутствие эритроцитов во всех трех емкостях – признак болезней мочевого пузыря или почек.
В моче определяют и атипичные клетки, свойственные опухолям. Однако локализацию поражения по одному такому анализу определить невозможно.
Ультразвуковое исследование
Оно проводится при наполнении пузыря мочой. Исследование может производиться трансабдоминально (через брюшную стенку), трансвагинально (с помощью влагалищного датчика) или трансректально (с помещением датчика в прямую кишку).
О состоянии самого пузыря, наличии в нем конкрементов или опухоли позволяет судить трансабдоминальный доступ. Одновременно оцениваются и органы женской половой системы (матка, придатки), что важно при выборе способа лечения. Трансректальный доступ позволяет рассмотреть уретру и нижние отделы мочеточников, в том числе оценить их сократительную функцию.
Рентгенологическое исследование
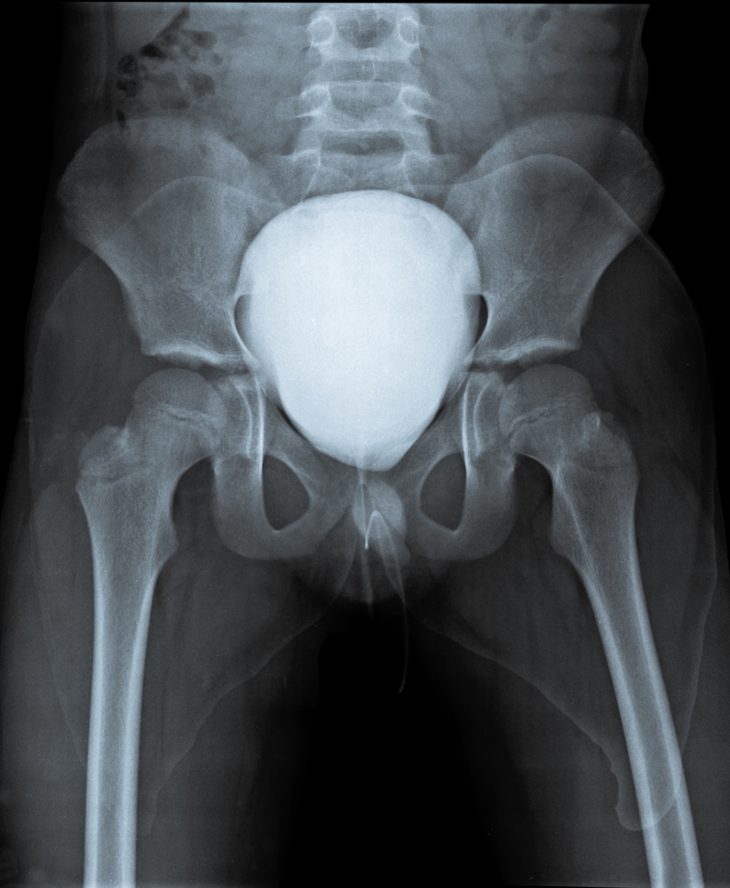
Исследование с помощью рентгеновских лучей должно обязательно проводиться у любого урологического пациента. Важна подготовка к этой процедуре: накануне из питания исключают овощи, молоко, углеводы, проводят клизму или применяют препарат Фортранс. С утра необходим легкий завтрак (стакан чая с кусочком белого хлеба).
Рентгенологическое исследование всегда должно начинаться с обзорного снимка мочевыводящих путей. Он поможет найти камни мочевого пузыря.
Другой метод исследования – экскреторная урография. Она помогает оценить структуру и функцию всех отделов мочевыводящих путей, в том числе и мочевого пузыря. Для проведения исследования в вену пациента вводят рентгеноконтрастное вещество, после чего делаются снимки через промежутки времени, соответствующие прохождению контраста по мочевыделительной системе. Эта манипуляция помогает диагностировать камни или опухоль мочевого пузыря.
Цистография — это рентгенологический метод, при котором полость пузыря заполняется контрастным веществом. Она может быть зарегистрирована во время экскреторной урографии. Другой метод – наполнение пузыря контрастом через катетер.
В полость пузыря вводится около 200 мл жидкого или газообразного контрастного вещества, затем делается снимок.
Основное состояние, диагностируемое при цистографии, — разрыв стенки мочевого пузыря. Кроме этого, на снимке видны опухоли, камни, дивертикулы, свищи этого органа.
В современной урологии рентгенологические методы исследования теряют свое значение из-за появления более современных и безопасных методик. Практически единственное исключение – микционная цистография. Она назначается в основном детям, проводится во время мочеиспускания, помогает диагностировать заброс мочи из пузыря в мочеточники.
Один из современных методов распознавания болезней — компьютерная томография (КТ) и ее разновидность – мультиспиральная КТ с внутривенным усилением при помощи рентгеноконтрастного вещества. Она позволяет получить 3D-изображение органа, диагностировать опухоли, дивертикулы, камни мочевого пузыря.
Позитронно-эмиссионная томография используется в основном для диагностики опухолей органа. От КТ она отличается тем, что в организм больного вводят особые радионуклиды, накапливающиеся в опухолевых тканях. Очень информативно обследование на комбинированном аппарате для проведения компьютерной и позитронно-эмиссионной томографии.
Магнитно-резонансная томография
Это исследование основано на способности атомов водорода, находящихся в тканях человека, при попадании в магнитное поле поглощать энергию, а при выходе из него – излучать ее. Полученное излучение обрабатывается с помощью компьютера и становится изображением исследуемого органа. Значительным преимуществом метода является отсутствие лучевой нагрузки.
Проводится обследование преимущественно при опухолях мочевого пузыря. Его преимущество перед компьютерной томографией: более точная оценка степени инвазии (прорастания) опухоли в стенку органа.
Это обследование должно стать стандартом обследования урологических больных. Оно высокоинформативно и безопасно для пациента. Сейчас в России довольно много аппаратуры для проведения этого исследования. К сожалению, часто она работает не в полную силу из-за ограниченного количества персонала или отсутствия расходных материалов.
Радиоизотопное исследование
Введение в организм вещества, участвующего в метаболизме, с прикрепленной к нему радиоактивной меткой позволяет выявить нарушения кровотока и питания исследуемого органа.
Радиоизотопная реноцистография помогает в диагностике пузырно-мочеточникового рефлюкса – заброса мочи из пузыря в мочеточники. При этом во время мочеиспускания радиоактивные метки не выходят с мочой, а проникают вверх, в мочеточники и почки.
Уродинамическое исследование
Уродинамическая диагностика изучает движение мочи по нижним отделам мочевыделительной системы. Она является важной частью обследования не только в урологии, но и в других отраслях медицины: гинекологии, неврологии, детской практике, общей хирургии, гериатрии. К сожалению, эти методы исследования проводятся не во всех клиниках, хотя они дают ценную диагностическую информацию.
Комплексное уродинамическое исследование (КУДИ) включает следующие методы:
- урофлоуметрия;
- цистометрия;
- профилометрия уретры;
- электромиография.
Уродинамическое исследование особенно показано при недержании мочи, интерстициальном цистите, нейрогенном мочевом пузыре.
Для проведения этих исследований в мочевой пузырь и уретру помещают специальные датчики, регистрирующие изменение давления, и катетеры, подающие и отводящие жидкость. В связи с инвазивностью некоторых из процедур уродинамического исследования целесообразность их применения у всех больных обсуждается.
Урофлоуметрия – неинвазивное определение скорости, объема и времени мочеиспускания. Она позволяет предположить наличие патологии, но уточнить ее локализацию не может.
Цистометрия показывает изменения внутрипузырного давления при заполнении его нейтральным раствором через катетер. Она помогает диагностировать нарушение сокращения мышечной стенки пузыря, характеризует состояние нервных путей, ответственных за формирование позыва к мочеиспусканию. Цистометрия показывает растяжимость пузыря, его гиперреактивность, но не оценивает состояние уретры.
Микционная цистометрия проводится во время мочеиспускания и помогает выявить такие важные характеристики, как сократимость мышцы пузыря, наличие препятствий для мочеиспускания, скоординированность действий мышечной стенки пузыря и сфинктера уретры.
Электромиография дает информацию о скоординированности работы всех отделов мочевого пузыря при его наполнении и опорожнении.
Профилометрия уретры – регистрация давления, создающегося ее стенками. Этот метод позволяет уточнить причины недержания мочи.
КУДИ позволяет оценить нарушения мочеиспускания, установить диагноз, определить тактику лечения. В результате выделения 7 форм нарушений мочеиспускания по результатам КУДИ могут быть диагностированы такие состояния, как нарушение мозгового кровообращения, рассеянный склероз, болезнь Паркинсона, заболевания спинного мозга, полинейропатии (например, при сахарном диабете), дисциркуляторная энцефалопатия, вертебробазилярная недостаточность. Перечисленные болезни нервной системы вызывают нарушение мочеиспускания, причину которого обычно долго и безуспешно ищут урологи, не прибегая к данному исследованию.
При гиперактивности мочевого пузыря также полезно нейрофизиологическое исследование соматосенсорных вызванных потенциалов и томография головного мозга. Такой комплексный анализ поможет точно установить причину учащенного мочеиспускания без видимых причин. Он оценит, насколько работа пузыря контролируется головным мозгом. Назначить эти методы исследования может врач-невролог.
Эндоскопические методы
Использование эндоскопической техники привело к шагу вперед не только диагностику, но и лечение болезней мочевыводящих путей.
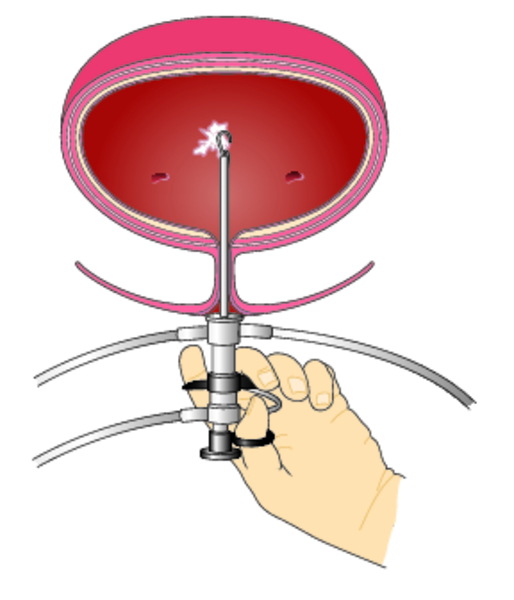
Эндоскопия мочевого пузыря проводится с помощью цистоскопа, вводимого через мочеиспускательный канал.
При манипуляции применяют специальный обезболивающий гель, поэтому процедура безболезненна. С помощью специально оборудованного цистоскопа можно брать биопсию, проводить коагуляцию (прижигание) тканей и другие вмешательства.
Цистоскопия помогает в диагностике цистита, мочекаменной болезни, опухоли и дивертикула органа. Одновременно могут быть выполнены различные операции: дробление камней мочевого пузыря, биопсия эпителия, удаление доброкачественных новообразований и так далее.
Хромоцистоскопия – метод, позволяющий определить, с какой стороны находится неработающая почка или мочеточник. Для этого в вену пациента вводят краситель. Через несколько минут во время цистоскопии становится видно, из устья какого мочеточника появляется окрашенная моча. Если через 10 – 12 минут после введения красителя выделение мочи с одной стороны так и не началось, это указывает на снижение выделительной функции почки или снижение пассажа мочи по мочеточнику.
Биопсия
При биопсии забирают кусочки ткани живого организма для микроскопического исследования. Биопсия мочевого пузыря помогает диагностировать следующие заболевания:
- доброкачественные и злокачественные опухоли;
- туберкулез органа;
- интерстициальный цистит.
Обычно ткань берут с помощью специальных щипчиков во время цистоскопии. При подозрении на опухоль и необходимости взятия большего количества материала используют трансуретральную биопсию с помощью электрического тока.
Таким образом, разнообразие диагностических методов при их правильном использовании позволяет точно установить диагноз и помочь больному. Однако для этого необходимы не только знания и опыт врача, но и наличие аппаратуры и обслуживающего ее персонала, а также желание пациента и его заинтересованность в результате.
К какому врачу обратиться
При жалобах на нарушение мочеиспускания следует лечиться у уролога. Однако первоначальное обследование и диагноз могут установить терапевт или семейный врач. Нередки случаи, требующие консультации невролога, психиатра, а иногда — фтизиатра или онколога.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Основные диагностические методы
- общий анализ крови,
- общий анализ мочи,
- ультразвуковое обследование мочевого пузыря,
- МРТ,
- цистоскопия,
- рентген,
- КТ.
Показания
- нарушения мочевыведения,
- наличие крови в моче,
- недомогания, которые указывают на проблемы с мочевыделительной системой,
- плохие результаты лабораторных анализов.
Ультразвук показывает локализацию органа, его объем и очертания, а также насколько мочевой пузырь выполняет свою функцию.
С помощью УЗИ очень эффективно выявлять опухоли. Нередко с помощью этого метода получается не только выявить новообразование, но и определить факторы, приводящие к ухудшению мочевыведения.
Что показывает УЗИ мочевого пузыря?
- присутствие конгломератов, их местонахождение и диаметр,
- проходимость мочеточников,
- присутствие новообразований, их точное местонахождение,
- наличие иных предметов в организме,
- воспаление,
- дивертикулез.
Подготовка к УЗИ
- для того чтобы стенки мочевого пузыря были хорошо различимы, пузырь должен быть наполнен. Следует употребить жидкость в количестве 1,5 литров за 2 часа до обследования. Можно также не мочиться на протяжении 4 – 5 часов перед обследованием.
Мочевой пузырь обследуют трансректальным и трансабдоминальным способом. То есть через анальное отверстие и через переднюю брюшную стенку. Второй метод является более широко используемым.
Томография
Томография назначается в том случае, если ультразвуковое обследование и другие диагностические методы не дают достаточно полной картины заболевания, а также, если существуют противопоказания к рентгену с контрастированием. Показанием для томографии является подозрение на новообразования и нарушения формирования органа.
Для проведения томографии нужно подготовить пациента. За сутки до обследования нужно отказаться от пищи, увеличивающей количество газов в кишечнике. На ночь перед обследованием пациент употребляет орально 12 ампулы контрастного вещества, содержащего йод. Перед употреблением его следует разбавить 500 мл воды.
Вместо завтрака пациенту делают очистительную клизму.
Непосредственно перед обследованием содержимое пузыря сливается с помощью катетера, после чего в пузырь вводится небольшой объем кислорода, катетер не изымается и зажимается, чтобы газ оставался в пузыре во время обследования. Все эти манипуляции должен осуществлять врач.
Наличие крови в анализе мочи
Наличие крови в мочевом пузыре всегда указывает на патологический процесс. Крови может быть больше, тогда процесс называется макрогематурией. При ней моча меняет цвет и кровь можно обнаружить визуально. При микрогематурии крови мало, и обнаружить ее можно лишь с помощью анализов.
Макрогематурия может указывать на наличие раковых опухолей и требует немедленного вмешательства врачей.
По тому, в каких порциях мочи содержится кровь, можно определить ее источник. Так, если кровь присутствует в начальной порции, поражены передние отделы мочеиспускательного канала. Если же кровь присутствует в последних порциях, это указывает на поражение мочеиспускательного канала или мочевого пузыря, на воспалительный процесс в простате, семенном бугорке или шейке пузыря.
Если же кровь равномерно присутствует во всех порциях мочи, говорят о тотальной гематурии. Такое явление характерно для постоянного кровотечения из мочевого пузыря или других органов мочевыведения.
Чтобы определить форму гематурии используется 2- или 3-х стаканная проба.
Иногда пораженный орган можно выявить по характеру сгустков крови. При поражении пузыря сгустки обычно не имеют четкой формы.
Какая бы форму гематурии не была выявлена, пациенту необходимо обязательно пройти полную диагностику органов мочевыведения.
Цистоскопия
Цистоскопия выявляет
- цистит в острой и хронической формах,
- камни и песок,
- дивертикулы,
- новообразования любого происхождения,
- папилломы.
Показания
- гематурия (кровь в моче).
С помощью цистоскопии можно выявить источник крови в моче и установить точное заболевание. Кроме осмотра, цистоскоп также может устранить папилломы или камни, забрать образцы тканей для исследования, устранить стриктуры уретры. При этом все манипуляции осуществляются под контролем видеокамеры.
Процедура осуществляется под местным обезболиванием (гель), если проводится только обследование. Если же запланировано оперативное вмешательство с помощью цистоскопа, делается общая анестезия.
Катетеризация
Катетеризация представляет собой процедуру, используемую очень часто при различных заболеваниях мочевого пузыря. Делают ее для того, чтобы отвести из пузыря мочу, а также ввести в него лечебные препараты.
Процедура опасна вероятностью инфицирования. Поэтому проводить ее должны только специалисты. Так как слизистая оболочка уретры и мочевого пузыря плохо защищены от инфекций, катетеризацию назначают лишь в случаях необходимости.
Применяют для этого катетеры мягкого и твердого типов. Мягкий катетер может быть диаметром от 3 миллиметров до 1 сантиметра. Это мягкая резиновая трубочка около 30 сантиметров длиной. Один конец катетера запаян и закруглен. Именно его и вводят в пузырь. Для оттока жидкости предусмотрено боковое отверстие. Другой же конец трубки срезан косо для удобства вливания в него лечебных жидкостей.
До процедуры катетеры стерилизуют 15 минут в кипящей воде.
Твердый катетер делается из металла: катетер для женщин делается длиной 14 сантиметров, для мужчин – 30 сантиметров.
Перед введением катетер обрабатывают стерильным вазелиновым маслом.
Вводить катетер мужчинам намного тяжелее, чем женщинам, так как длина уретры у первых больше, кроме этого в двух местах уретра сужается. Мужчинам вводят только мягкий катетер, к металлическому прибегают лишь в том случае, если мягкий ввести не получается. Введение твердого катетера особенно опасно, поэтому процедура доверяется, исключительно, опытным врачам.
Промывание
Промывание осуществляется для того, чтобы очистить полость мочевого пузыря от песка, гноя или отмерших клеток. Перед цистоскопией также осуществляется промывание. Обычно процедура проводится с использованием резинового катетера.
Перед промыванием определяют объем мочевого пузыря по объему выделяемой мочи за один раз.
Для промывания используют кружку Эсмарха, которую присоединяют к катетеру. Для промывания применяют раствор борной кислоты, марганцовки или оксицианистой ртути. Все используемые предметы должны предварительно быть простерилизованы.
Промывание осуществляется, до тех пор пока выделяемое не становится совершенно прозрачным. После чего вливают лечебной жидкости до половины объема пузыря.
После процедуры следует лежать один час. Введение лекарств таким способом делают один раз в 24 или 48 часов. За курс проводят до 14 процедур.
Операция
Показания к оперативному вмешательству:
- ранение,
- травма,
- острая задержка мочи,
- новообразования,
- другие заболевания, не поддающиеся консервативному лечению.
Существует несколько разновидностей доступов при подобной операции. Чаще всего применяется высокое сечение, которое удобно при удалении камней, свищей, резекции, а также при других видах оперативных вмешательств на мочевом пузыре.
Пластические операции назначаются при нарушении формирования пузыря. Нередко для восстановления нормальной формы пузыря используются лоскуты из тонкой или толстой кишки.
Если оперируется стриктура нижней части мочеточника, нужный участок замещается тканями самого мочевого пузыря. Если же мочевой пузырь удаляется полностью, мочеточники приживляются к сигмовидной кишке.
Пластика по восстановлению
Чаще всего используются первый последний виды.
Перед операцией пузырь освобождается от мочи с помощью металлического катетера. Операция проходит под общим наркозом. Открытым способом через переднюю брюшную стенку. После операции вводится мягкий катетер, который оставляется на 7 – 10 суток.
Удаление – цистэктомия
Цистэктомия – это операция, при которой ампутируют мочевой пузырь. Радикальная разновидность отличается тем, что кроме пузыря ампутируется также у мужчин простата и семенные пузырьки, а у женщин яичники, матка и фаллопиевы трубы. У представителей обоих полов удаляется также самый верхний отдел мочевыводящего протока и лимфатические узлы.
Показания
- рак мочевого пузыря.
Противопоказания
- плохая сворачиваемость крови,
- слабость пациента,
- тяжелые болезни, которые могут прогрессировать после операции.
Подготовка
- анализы крови, мочи,
- обследование,
- цистоскопия,
- биопсия,
- выбривание лобка и паха.
Операция осуществляется под общим наркозом.
Что же после удаления?
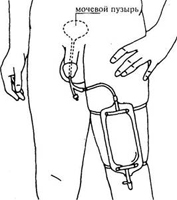
Разработано три варианта выведения мочи из организма у людей, лишенных мочевого пузыря.
1. Идеальный кондуит со стомой. В таком случае из подвздошной кишки формируется стома, которую выводят на переднюю брюшную стенку. Пациент должен постоянно носить мочеприемник, так как мочеиспускание осуществляется самопроизвольно.
2. Формирование емкости для мочи. В организме пациента из его же биологических тканей создается замкнутый резервуар, в котором скапливается моча. Выведение ее осуществляется с помощью катетера, который вводит сам пациент. Таким образом, мочеиспускание контролируется больным. Создание емкости чревато рядом осложнений после операции, а в дальнейшем в нем могут скапливаться песок и камни. Кроме этого, методика катетеризации осваивается успешно не всеми пациентами.
3. Отток мочи в непрерывный кишечник иди искусственный мочевой пузырь. Этот метод позволяет контролировать мочевыведение.
После любого вида операции по удалению мочевого пузыря вероятны следующие осложнения:
- Кровотечение,
- Присоединение инфекции,
- Появление стриктур.
Искусственный орган
Искусственный мочевой пузырь уже не одно десятилетие создается врачами из тканей самого пациента – обычно, из кишечника. Но не так давно ученые сумели в условиях лаборатории буквально вырастить из клеток пациента новый мочевой пузырь. Уникальный эксперимент провели американские ученые. Пузырь был пересажен девочке 16 лет, у которой были проблемы и с пузырем, и с почками. После пересадки состояние ребенка значительно улучшилось.
Клетки для выращивания органа были получены методом биопсии из организма самой пациентки. Поначалу был взят всего сантиметр ткани. Это не первая подобная операция, проводимая в Бостоне. Но ученые должны были убедиться в эффективности своей работы, поэтому несколько лет не обнародовали результаты эксперимента.
Сейчас можно сказать о том, что в Бостоне разработали методику выращивания целых и довольно крупных органов всего из клочка тканей. Период выращивания пузыря составил 8 недель.
Такие органы будут восприниматься телом как собственные, поэтому нет риска отторжения. К тому же, пациенту не нужно будет всю жизнь пить иммуносупрессанты для подавления иммунитета.
Сегодня только в США разными болезнями мочевого пузыря страдают тридцать пять миллионов жителей, теперь у них появился реальный шанс навсегда забыть о своих болезнях.
Диета
Диета при оксалатных камнях мочевого пузыря
Следует отказаться от пищи, содержащей большое количество щавелевой кислоты, а также ее солей. В то же время в пище должно содержаться много магния. Следует уменьшить количество витамина С, углеводов, желатина, соли. Пить можно до 2,5 литров в сутки.
Полностью отказаться от:
- субпродуктов, селедки, желе, холодца,
- фасоли, бобов, сои,
- твердых сыров,
- шпината, щавеля, крыжовника, ревеня,
- наваристых супов и бульонов,
- крепкого кофе и какао, шоколада.
Основа диеты:
- вареная рыба и мясо, сосиски, вареная колбаса,
- кисломолочные продукты, молоко,
- растительные и животные жиры, сало несоленое,
- макароны и крупы,
- выпечка и хлеб, лучше с отрубями,
- много огурцов, баклажанов, тыквы, бананов, абрикосов, чечевицы, капусты.
Диета при уратных камнях мочевого пузыря
Диета должна выполнить две задачи: уменьшить количество мочевой кислоты и сделать мочу более щелочной.
Основа рациона:
- фрукты, овощи, соки, ягоды, молочные изделия,
- морковь, картошка, лимоны, свекла, апельсины, дыня,
- овощные и молочные супы,
- выпечка, хлеб,
- кисломолочные продукты и молоко.
Уменьшить количество:
- мяса и рыбы, в особенности мясо птицы и субпродукты, яиц, животных жиров, бобовых, каш,
- грибов, инжира, шоколада, цветной капусты, шпината, щавеля.
Пить следует до 2 литров в сутки. Очень полезны чай с лимоном, молоко, отвары трав, компоты.
Диета при фосфатных камнях мочевого пузыря
Основа рациона:
- мясные и рыбные блюда любого вида,
- одно яйцо в сутки,
- хлеб и выпечка,
- любые жиры,
- любые крупы на воде,
- тыква, зеленый горох,
- грибы.
- Слабый чай или кофе,
- Кислые фрукты и ягоды,
- Сладости, сахар, мёд.
Уменьшить в рационе или полностью отказаться от:
- молока и любых молочных продуктов,
- солений и копчений,
- выпечки на молоке,
- картошки, любых овощных консервов, а также овощей, кроме перечисленных ранее,
- специй, соков из ягод и овощей.
Пить можно около 2 литров в день. Очень хороши мочегонные растения: дыни, арбузы, груши, клубника, бананы, клюква, капуста, крыжовник, салат, морковь, черника, смородина.
При любом виде камней очень полезно употребление пищевых волокон (отруби) в количестве 30 граммов в сутки. Их можно добавлять в любые виды пищи.
Диета при воспалении мочевого пузыря (цистите)
Во время обострения следует отказаться от соли, белковой пищи, крахмальной пищи, а также сладостей и сахара. Очень хороши овощные соки, салаты из свежей зелени, каши на воде, вареное мясо в небольших количествах, супы вегетарианские.
Отказаться следует от спиртного, специй, консервов, копчений, крепкого кофе и чая.
Употреблять следует в сутки от 1,5 литров воды.
Гимнастика для укрепления
1. Лечь на спину, правую ногу поднять вверх, подержать 5 секунд. Положить на пол, поднять левую. После чего поднять правую под углом в 45 градусов, подержать ее 5 секунд и положить на пол. Повторить то же второй ногой. Поднять правую ногу на высоту от пола 25 – 30 см, подержать 10 секунд, опустить, повторить второй ногой. Поднять две ноги на 90 градусов от пола, постепенно опускать обе сразу – до 45 градусов, потом до 30 см. от пола. В каждом положении держать их по 5 секунд.
2. Лечь на спину, ноги согнуть, колени раздвинуть в стороны максимально. Ступни придавить к полу, соединить. Постараться коснуться раздвинутыми коленями пола, удержать положение на 5 секунд.
3. Лечь на спину, ноги согнуть. Держа таз на полу, пытаться крутить им так, будто на талии вертится обруч. Повторить по 5 раз в каждую сторону.
4. Сесть, ноги прямо соединить друг с другом. Руки на колени, медленно опускаться вниз, пытаться дотянуться до ступней. В самом низу затормозить на 5 секунд. Повторить пять раз.
5. Стать на колени, присесть на пол справа от коленей, посидеть 5 секунд, после чего поднять таз и опустить его слева от коленей. Повторить четыре – пять раз.
6. Встать на ноги, держась за стул, не спеша приседать, раздвинув колени в стороны. В нижней точке задержаться на 5 секунд. Первый раз сделать 3 приседа, увеличивая количество до 10.
7. Встать прямо, наклониться вперед и пружиня, делать наклоны. Делать 9 наклонов.
8. Встать прямо, ноги сдвинуть и слегка согнуть. Крутить бедрами по 3 раза в каждую сторону.
9. Встать прямо, идти по комнате, приставляя носок одной ноги к пятке другой. Поставив ступню на пол, задержаться на пару секунд.
10. Футбольный мяч зажать между коленями и так ходить по квартире по две – три минуты. Постепенно, когда станет легче ходить, менять мяч на более мелкий.
Народное лечение
Читайте также:


