Инфекционный процесс сепсис патология
Инфекционные болезни – это частный случай взаимоотношений микроорганизма и макроорганизма, когда микроорганизм ведет себя агрессивно по отношению к макроорганизму.
Возникает патологическая система: микроорганизм - макроорганизм. Динамика развития системы. 3 этапа:
1. Становление. Ход процесса.
– Внеклеточное размножение микробов с образованием колоний на детрите (питательная среда).
– Активизация фагоцитарной функции эпителия, макрофагов и микрофагов.
2. Зрелость. Ход процесса.
1. Интенсивное размножение микроорганизмов и значительное повреждение тканей.
2. Одновременное усиление пролиферации камбиальных элементов, увеличение количества фагоцитов за счет миграции их из костного мозга и синтетических процессов.
3. Результат: динамическое равновесие между процессами повреждения и компенсации, но на более высоком уровне, чем на первом этапе.
3. Гибель системы. 2 варианта.
– Благоприятный. Микроорганизм уничтожается или изолируется.
– Неблагоприятный. Погибает макроорганизм.
Инфекционный процесс отличается высокой динамичностью и сложностью. В нем задействованы все жизненно-важные системы защиты - иммунная, нервная, эндокринная. Следовательно, достоверный анализ инфекционных болезней можно осуществить только благодаря системному подходу. Цель такого анализа - успешная профилактика и исключение неблагоприятных исходов болезни.
Классификация инфекционных болезней. 4 принципа:
1. Биологический принцип. Выделяют 3 группы болезней:
– антропонозы - болеют только люди (пример, болезнь Боткина);
– антропозоонозы - болеют люди и животные, причем болезнь люди и живтоные передают друг другу;
– биоцинозы - болеют люди и животные, но болезнь передают насекомые через укус.
2. Этиологический принцип. Выделяют 6 групп болезней в зависимости от вида возбудителя:
3. Механизм передачи. 5 групп:
– трансмиссивные (через кровь);
– кожные (через травмы кожи);
– смешанные (различные механизмы передачи).
4. Клинико-морфологический принцип. Преимущественное поражение органов и систем:
– сердечно- сосудистой системы;
Клинико-морфологические особенности инфекционного процесса определяются следующими 8 положениями:
1. Особенностями возбудителя.
2. Локализацией и характером входных ворот.
3. Наличием первичного комплекса. Он включает 3 компонента:
– первичный аффект (очаг воспаления в области входных ворот);
– лимфангит – воспаление лимфатических протоков;
– лимфаденит- воспаление близлежащего (регионарного) лимфатического узла.
4. Характером распространения:
5. Местными изменениями.
6. Общими изменениями
7. Цикличность течения. Выделяют 3 периода в развитии инфекционной болезни:
8. Исход. Варианты:
Осложнения и причины смерти могут быть самыми разнообразными. Это: гнойные процессы, поражение сердца, легких, центральной нервной системы и т. д.
В развитии инфекционных болезней всегда имеет место сочетание местных мзменений и общих реакций.
Местные изменения проявляются различным образом в том числе и в форме гнойного воспаления (фурункул, карбункул, абсцесс, флегмона, эмпиема).
Общие реакции. Это – высокая температура, изменения в крови и лимфоидной ткани, нервной, эндокринной системах.
Связь между местными процессами и общими реакциями всегда есть. Но форма этой связи может меняться.
Она может быть прямой и непрямой.
Пример прямой зависимости: гнойно-резорбтивная лихорадка. В этом случае отмечается тесная связь между изменениями в области входных ворот и общей реакцией.
Пример непрямой зависимости: сепсис. В этом случае может теряться связь между изменениями в области входных ворот и общей реакцией в случае, когда воспалительный процесс в области входных ворот исчезает и происходит полное заживление. А общая реакция (лихорадка, озноб, слабость, изменения в крови и лимфоидной ткани и т.д.) остаются. В данном случае произошло перемещение местной локальной реакции в другую зону организма.
Сепсис - греческое слово. Означает гниение. Термин известен со времен древней медицины (Гиппократ, Гален, Авиценна).
Развернутое определение сепсиса.
Сепсис - это общее неспецифическое инфекционное заболевание нециклического типа, возникающее в условиях нарушенной реактивности организма при постоянном или периодическом проникновении в кровеносное русло различных микроорганизмов и их токсинов из местного очага инфекции.
Из развернутого определения видно:
Сепсис - это общее инфекционное заболевание.
Сеспсис - это нециклическое инфекционное заболевание. Он возникает неожиданно без периодов инкубации и продрома со всеми основными проявлениями болезни.
Сепсис - возникает в условиях измененной реактивности организма, когда имеет место ослабление всех защитных механизмов.
Сепсис провоцируют постоянное или периодическое попадание в кровь микробов (бактериемия) и токсинов (токсинемия). Это одно из главных условий возникновения септического процесса.
Сепсис возникает только тогда, когда есть местный источник (местный очаг) для бактериемии и токсинемии. Этот местный очаг часто не совпадает с входными воротами инфекции. Наоборот, обычно в области входных ворот происходит полное заживление.
Теории сепсиса. Их 5:
1. Гнилокровие. Это древняя теория. Она просуществовала до момента открытия микробов. Главное- загнивание крови, подобно протуханию воды. Теория позволяла объяснить многие проявления болезни, в частности лихорадку и общее тяжелое состояние.
2. Интоксикации. Автор Парацельс. Берн. 17 век. Главное- интоксикация. Попадание в кровь токсинов и общее отравление организма.
3. Микробиологическая. Главное- микроб. Он определяет все признаки болезни. Имеет место бактериемия. Обязательно - наличие источника бактериемии.
4. Макробиологическая. Главное – состояние макроорганизма и его систем защиты. Сепсис возникает только тогда , когда происходит ослабление иммунитета. Микроб играет только роль инициирующую. Макроорганизм может эту роль заблокировать.
5. Системная. Сепсис- это результат сложных отношений между макроорганизмом и микроорганизмом. Есть разные варианты септического процесса. Например, чумная палочка при попадании в легкие всегда вызывает сепсис и смерть больного через 48 часов.
А попадание стафилоккока в легкие не вызывает сепсиса.
В настоящее время господствует системная теория.
Статистика. До внедрения в медицину антибиотиков смертность от сепсиса достигала 90%. После внедрения антибиотиков к 1974 году смертность снизилась до 15-20 %. В настоящее время смертность увеличилась до 35%. Сепсис- это серьезная проблема и сегодня.
2. Характер входных ворот.
3. Локализация входных ворот.
1. Клинико-морфологическая классфикация.
Это основная классификация.
С учетом длительности и органности процесса выделено 5 форм сепсиса:
С учетом патоморфологии выделено 2 формы сепсиса:
– септицемия – догнойничковая фаза сепсиса, продолжается до 2-3 суток от начала болезни;
– септикопиемия – гнойничковая фаза сепсиса, начинается после 2-3 суток болезни.
2. Классификация по характеру входных ворот.
По особенностям первичного очага инфекции выделяют 3 формы сепсиса:
3. По локализации входных ворот выделяют 13 форм сепсиса:
1. ухо – отогенный сепсис;
2. нос - риногенный сепсис;
3. рот - стоматогенный сепсис;
4. миндалины – тонзилогенный сепсис;
5. сердце - кардиогенный сепсис;
6. сосуды – ангиогенный сепсис;
7. легкие и плевра – легочно-плевральный сепсис;
8. пупок – пупочный сепсис (новорожденные);
9. брюшина при гнойном перитоните - брюшинный сепсис;
10. кишечник - кишечный сепсис;
11. почки и выделительная система - урогенный сепсис;
12. матка и придатки - акушерско-гинекологический сепсис;
13. хирургический - послеоперационный.
Принцип запоминания 12 форм сепсиса - анатомический.
Голова: 1- 4; грудная полость: 5-7; пупок и живот: 8- 12.
4. Микробиологическая классификация.
Учитывает вид микроба, который стал причиной сепсиса. Эта классификация безразмерна. Можно только выделить наиболее частые формы сепсиса. Это:
Выделяют 10 патогенетических факторов сепсиса:
– нарушение реактивности и иммунитета;
– диссеменированное внутрисосудистое свертывание;
– нарушении функции микроциркуляторного русла;
– нарушение минерального обмена;
– нарушение углеводного обмена;
1. Нарушение реактивности и иммунитета. Это главный фактор в патогенезе сепсиса. Причина: постоянная или периодическая бактериемия и токсинемия, в результате которой развиваются сенсибилимзация, прорыв иммунитета, распространение воспалительного процесса по всему организму. Особую роль при этом играет нарушение барьерных свойств крови. Кровь обладает 2 группами бактерицидных факторов: ферментные системы, уничтожающие микроб и система мононуклеарных фагоцитов. При бактерицидной недостаточности крови микроб достигает микроциркуляторного русла и выходит из него в ткани, где начинает размножаться и формировать очаги воспаления. Это и есть главное в развитии сепсиса. Причины прорыва иммунитета - массивность инфицирования, вид возбудителя и иммунодефицит.
Факторы способствующие развитию иммунодефицита – анемия, шок, голодание, переутомление, гиповитаминоз, травма, переохлаждение, радиация, интоксикация, возраст.
2. Интоксикация. Главное – повреждение тканей, некроз, размножение микробов в очагах некроза.
3. Диссеминированное внутрисосудистое свертывание. Главное – тромбоз микрососудов, ишемия, некроз тканей, размножение микроорганизмов в очагах некроза.
4. Нарушение микроциркуляции. Главное- повреждение тканей и усиленное размножение микробов в зоне повреждения.
5. Гипопротеинемия. Главное – снижение выработки иммуноглобулинов и недостаточность гуморального иммунитета и фагоцитоза.
6. Нарушение водносолевоаго обмена. Главное- ацидоз, что способствует размножению микробов в тканях.
7. Нарушение углеводного обмена. Главное – инсулиновая недостаточность и гипергликемия (питательная среда для микробов).
8. Недостаточность сердца.
9. Недостаточность легких ведут к гипоксии, которая повреждает ткани и снижает иммунитет, что благоприятствует микробному обсеменению организма.
10. Недостаточность почек. Главное – накопление токсинов, нарушение всех видов метаболизма.
5 основных форм сепсиса:
5. Септического эндокардита.
1. Молниеносный сепсис.
Причины: стрептококки, стафилококки, анаэробная, гнилостная инфекция, микробные коктейли.
Клиника. Очень быстрое течение. Несколько часов или до 3 суток. Клинические проявления стандартные и не звисят от вида микробы.
– внезапное и резкое снижения артериального давления;
– понижение температуры до 35 градусов;
– адинами и вялость;
– холодный липкий пот;
Патогенез - некомпенсированная токсинемия. Прорыв токсинов (липидных фракций) через кровь к микроциркуляторному руслу. Массированное и одновременное повреждение эндотелия капилляров с развитием процессов шунтирования (сброса крови по артериоло-венулярным анастамозам). Развитие дисциркуляторной гипоксии, ацидоза, выброса биоактиваторов и повреждение тканей.
Входные ворота. Локализация – разная. Но чаще это:
– сосуды при катетеризации и попадании загрязненных жидкостей.
Факторы, способствующие поступлению одномоментного большого количества токсинов из входных ворот:
– неосторожное, грубое манипулирование в зоне первичного очага, что ведет к прорыву биологических барьеров;
– повреждение антибактериальными препаратами кишечника;
– высокая вирулентности микроба;
– бурный лизис микробов и выделение больших количеств эндотоксина при лечении мощными бактерицидными препаратами.
– Первичный очаг. Большие размеры, что позволяет накопить большое количество токсинов и обеспечить мощную интоксикацию при прорыве биологических барьеров.
– Дисссеменированное внутрисосудистое свертывание
– Шунтирование, жидкая кровь в сосудах
– Некроз надпочечников, гипофиза, почек \ некротический нефроз, острая почеченая недостаточность\
– Язвенно-эрозивные дефекты в желудке и кишечнике
– Гемодинамические ателектазы в легких.
– Отсутствие крови в сердце и крупных сосудах. Секвестрация крови - кровь накапливается в сосудах брюшины и легких. В сосудах брюшины может уместиться 5- 10 литров крови.
2. Острый сепсис.
Длительность – до 3 недель. Причины - разные микробы.
1. повышение температуры до 39- 40 градусов;
2. озноб и проливной пот;
3. нарушение ритма сердца;
4. нарушение функции желудочно-кишечного тракта и нервной системы.
1. компенсированная бактериемия и токсинемия;
2. некомпенсированная бактериемия и токсинемия;
3. попадание микробов в ткани, где развиваются следующие процессы в зоне микроциркулятороного русла:
– стаз, повреждение эндотелия, тромбоз;
– периваскулярный некроз, гнойное воспаление (метастатический гнойник) в течение 3-5 суток болезни.
1. Первые дни: только повреждение микроциркуляторного русла (фаза септицемии).
2. После 3- 5 суток появление гнойника (фаза септикопиемии).
Локализация и численность гнойников колеблются в широких пределах. Чаще и последовательно поражаются следующие органы: легкие - почки - сердце - печень - головной мозг - кожа.
Другие патоморфологические проявления острого сепсиса:
– желтуха и анемия;
– дряблая селезенка и дистрофия паренхиматозных органов;
– признаки иммунной неполноценности вилочковой железы, лимфатических узлов и селезенки.
3. Подострый сепсис.
Длительность до 3 мес. Причины - разные. Патогенез определяется особенностями возбудителя и реактивностью организма.
Клинические проявления такие же, как при остром сепсисе (лихорадка, ознобы, истощение).
Патоморфология: сочетание септицемии+ септикопиемии + дистрофия внутренних органов.
4. Хронический (рецидивирующий) сепсис.
Длительность – от 3 месяцев до нескольких лет.
Клинические проявления – волнообразное течение. Приступы обострения (лихорадка, ознобы, интоксикация) и периоды затухания. Способствующие обстоятельства:
– постоянный источник бактериемии (например, остеомиелит);
– отсутствие распространенного гнойного метастазирования и поражения жизненноважных органов.
– фиброз + воспалительный инфильтрат из лимфоцитов, плазмоцитов, нейтрофилов + гемосидерин;
– разнотипность проявлений: чередование свежих очагов воспаления и заживающих с преобладанием рубцевания.
5. Септический (инфекционный) эндокардит.
Особая форма сепсиса. Причины:
– белый и золотистый стафилококки;
По характеру течения. Выделяют 3 варианта септического эндокардита:
По этио-патогенетическим особенностям выделяют 2 варианта:
1. Первичный септический эндокардит.
2. Вторичный септический эндокардит, который возникает на фоне предшествующего повреждения клапанов при ревматизме, сифилисе, пороках развития.
Особенности течения болезни.
1. Острый вариант. Длительность 2 недели. Быстро развивается порок сердца. Плохо поддается лечению.
2. Подострый вариант. Длительность до 3 месяцев. В итоге также развиается порок сердца и сердечная недостаточность.
3. Хронический вариант (затяжной септический эндокардит). Длительность – несколько месяцев или лет.
Выдяеляют 2 варианта:
1. Благоприятный. Поддается лечению.
2. Неблагоприятный. Течение довольно быстрое.
Плохо поддается лечению.
Основные проявления. Поражение сердца.
Полипозный характеризуется появлением на клапанах образований, напоминающих полипы размерами 3-4 мм. Они могут быть одиночные и множественные. Состав полипов: микробы, фибрин, известь.
Полипозно-язвенный эндокартдит. Отличительные особенности-разъедание клапанов с формированием язвенных дефектов.
– изолированное поражение аортальных клапанов;
– сочетанное поражение аортальных и митрального клапанов.
Последствия: аортальные и митральные пороки.
Миокардит. Причина - бактериальная эмболия в миокард и развитие диффузного миокардита с последующей сердечно-сосудистой недостаточностью.
Другие патоморфологические проявления:
1. гломерулонефрит (иммунокомплексное поражение);
4. гиперплазия селезенки;
5. узелки на ладонях;
6. некрозы жировой клетчатки;
7. желтуха и геморрагии;
8. пятна на ногтевых фалангах.
В настоящее время септический эндокардит рассматривают не только как бактериемию, но и как иммуннокомплексную болезнь. В ходе болезни появляются 3 вида иммунных комплексов:
1. мелкие (высокотоксические), обусловливают острое иммунное воспаление в разных органах при избыточном накоплении;
2. промежуточные (менее токсичные), но они плохо фагоцитируются и вызывают васкулиты, межуточное воспаление, тромбозы;
3. большие – они хрошо фагоцитируются и иммунное воспаление вызывают только при фагоцитарной недостаточности.
Осложнения септического эндокардита.
1. Тромбоэмболии и инфаркты разных органов.
2. Порок сердца и развитие сердечно-сосудистой недостаточности.
Для активного лечения септического эндокардита необходима мощная антибактериальная терапия и десенсибилизация.
Микро и макропрепараты к лекции

Рисунок 94 – Сепсис.
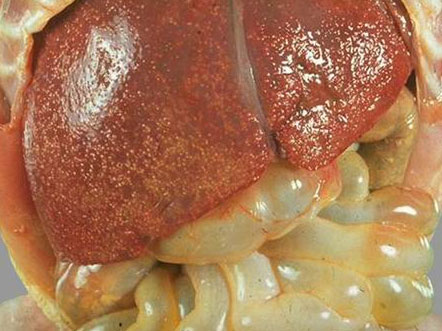
Рисунок 95 - Сепсис печени.

Рисунок 96 - Стафилококковый сепсис.

Рисунок 97 - Менингококковый сепсис.
Дата добавления: 2014-12-06 ; просмотров: 2577 . Нарушение авторских прав



Что такое сепсис?
Наиболее частые возбудители, которые приводят к заражению, это бактерии стафилококки, стрептококки, кишечная палочка, а также различные грибы.
Причины сепсиса у взрослых
Наиболее частая причина сепсиса – это попадание в кровь вредных микроорганизмов – бактерий, грибков и вирусов. И чем сильнее заражается организм, тем тяжелее протекает заболевание. Особенно это касается тех случаев, когда инфицирование происходит сразу несколькими видами возбудителей.
Сепсис часто может развиваться на фоне ослабленной иммунной системы. Это происходит при онкологических заболеваний, при ВИЧ, при приеме препаратов, ослабляющих иммунную систему, при лучевой терапии и других факторах.
В ряде случаев сепсис может развиваться при распространении бактерий, которые полезны для организма. Например, кишечных бактерий, которые помогают переваривать пищу. При ослабленном иммунитете эти бактерии становятся опасными. При их попадании в кровь развивается интоксикация.
Виды сепсиса у взрослых
Сепсис может развиваться на фоне различных инфекционных заболеваний. Например:
- Тяжелая ангина;
- Пневмония;
- Онкологические заболевания;
- СПИД;
- Перитонит;
- Воспаление среднего уха (отит);
- Другие тяжелые раны и инфекции.
Различают три фазы развития сепсиса:
-
Токсемия – начальная фаза заболевания, при которой возбудитель выходит из первичного очага инфекции. Сопровождается активизацией иммунной системы в ответ инфицирование;
-
Септицемия – ухудшение общего состояния пациента, в результате проникновения в кровь микроорганизмов или их токсинов;
Септикопиемия – при этой форме сепсиса вместе с общей интоксикацией в организме образуются метастатические абсцессы (гнойные очаги). Они могут находится в различных тканях и органах.
- Молниеносный сепсис с быстрым развитием септического шока и летальным исходом через 1-2 дня;
- Острый сепсис с острой воспалительной реакцией в течение 5-28 суток;
- Подострый – заболевание длится около 3-4 месяцев;
- Хронический – может продолжаться до нескольких лет.
Симптомы сепсиса у взрослых
Симптомы заболевания могут различаться в зависимости от расположения первичного очага инфекции. Однако имеются и общие симптомы, которые встречаются у всех типов заболевания. Обычно это резкое повышение температуры, жар может периодически сменяться ознобом.
Когда заболевание начинает прогрессировать, меняется внешний вид пациента, заостряются черты и меняется цвет лица, на коже появляются высыпания (гнойники). Если заболевание протекает остро у больного может развиться истощение, обезвоживание организма и пролежни. К другим симптомам сепсиса относят:
- Вялость, заторможенность сознания;
- Слабый пульс, аритмию;
- Дыхательную недостаточность;
- Чередующиеся запоры и понос;
- Нарушение мочеиспускания из-за развития токсического нефрита;
- Мутные выделения из ран.
Диагностика сепсиса у взрослых
Лечение сепсиса у взрослых
Возможен ли благополучный исход такой грозного заболевания как сепсис? Согласно статистике, около 50% случаев сепсиса заканчиваются летальным исходом. Однако вылечить заболевание все же можно, если вовремя поставить диагноз и начать лечение.
Обычно таких больных помещают в палату интенсивной терапии, где под контролем специалистов проводят антибактериальную, дезинтоксикационную, симптоматическую терапию. При необходимости поддерживают работу важных органов, назначают иммуностимулирующие средства.
Удалить очаг инфекции можно только хирургическим способом, полностью удалив гнойник. В наиболее тяжелых случаях приходится удалять целиком орган.
Для того, чтобы уничтожить возбудителя инфекции внутривенно вводят антибиотики, к которым наиболее чувствительны микроорганизмы, вызвавшие заболевание.
Длительность лечения сепсиса составляет около 2 недель. Больного можно считать выздоровевшим после полной нормализации температуры и отсутствии возбудителей в двух посевах крови.
Инфекционные болезни – это частный случай взаимоотношений микроорганизма и макроорганизма, когда микроорганизм ведет себя агрессивно по отношению к макроорганизму. Возникает патологическая система: микроорганизм - макроорганизм. Динамика развития системы . 3 этапа: 1\ становление 2\ зрелость 3\ гибель.
1\ Становление. Ход процесса.
1\ Внеклеточное размножение микробов с образованием колоний на детрите\ питательная среда\.
2\ Активизация фагоцитарной функции эпителия, макрофагов и микрофагов.
2\ Зрелость. Ход процесса.
1\ Интенсивное размножение микроорганизмов и значительное повреждение тканей .
2\ Одновременное усиление пролиферации камбиальных элементов , увеличение количества фагоцитов за счет миграции их из костного мозга и синтетических процессов.
3\ Результат : динамическое равновессие между процессами повреждения и компенсации, но на более высоком уровне, чем на первом этапе.
3\Гибель системы. 2 варианта.
1\ Благоприятный. Микроорганизм уничтожается или изолируется.
2\ Неблагоприятный. Погибает макроорганизм.
Инфекционный процесс отличается высокой динамичностью и сложностью . В нем задействованы все жизненноважные системы защиты- иммунная, нервная, эндокринная. Следовательно, достоверный анализ инфекционных болезней можно осуществить только благодаря системному подходу. Цель такого анализа- успешная профилактика и исключение неблагоприятных исходов болезни.
Классификация инфекционных болезней. 4 принципа: 1\ биологический,
2\ этиологический, 3\ механизм передачи, 4\ клинико-морфологический.
1\ Биологический принцип. Выделяют 3 группы болезней:
1\ антропонозы- болеют только люди\ пример, болезнь Боткина\;
2\ антропозоонозы- болеют люди и животные, причем болезнь люди и живтоные передают друг другу;
3\ биоцинозы- болеют люди и животные, но болезнь передают насекомые через укус.
2\ Этиологический принцип. Выделяют 6 групп болезней в зависимости от вида возбудителя: 1\ вирусные
3\ Механизм передачи. 5 групп- 1\ кишечные
3\трансмиссивные\ через кровь\
4\кожные\ через травмы кожи\
5\ смешанные \ различные механизмы передачи\.
4\ Клинико-морфологический принцип. Преимущественное поражение органов и систем:
1\ кожных покровов
2\ органов дыхания
3\ желудочно-кишечного тракта
4\ нервной системы
5\ сердечно-сосудистой системы
6\ органов кроветворения
7\ моче-выделительной системы.
Клинико-морфологические особенности инфекционного процесса определяются следующими 8 положениями.
1\ Особенностями возбудителя.
2\ Локализацией и характером входных ворот.
3\ Наличием первичного комплекса. Он включает
3 компонента: 1\ первичный аффект\очаг воспаления в области входных ворот\; 2\ лимфангит – воспаление лимфатических протоков ; 3\ лимфаденит- воспаление близлежащего\ регионарного\ лимфатического узла.
4\ Характером распространения - 1\ лимфогенный 2\ гематогенный 3\ интраканаликулярный 4\периневральный 5\ контактный.
5\ Местными изменениями.
6\ Общими изменениями
7\ Цикличность течения. Выделяют 3 периода в развитии инфекционной болезни: 1\ инкубационный 2\ продром 3\ основные проявления.
8\ Исход. Варианты – 1\ выздоровление, 2\ хронизация, 3\ остаточные явления,
4\ бациллоносительство, 5\ смерть.
Осложнения и причины смерти могут быть самыми разнообразными. Это: гнойные процессы, поражение сердца, легких, центральной нервной системы и т. д.
В развитии инфекционных болезней всегда имеет место сочетание местных изменений и общих реакций.
Местные изменения проявляются различным образом в том числе и в форме гнойного воспаления\ фурункул, карбункул, абсцесс, флегмона , эмпиема\.
Общие реакции. Это –высокая температура, изменения в крови и лимфоидной ткани, нервной, эндокринной системах.
Связь между местными процессами и общими реакциями всегда есть. Но форма этой связи может меняться. Она может быть прямой и непрямой. Пример прямой зависимости: гнойно-резорбтивная лихорадка. В этом случае отмечается тесная связь между изменениями в области входных ворот и общей реакцией. Пример непрямой зависимости - сепсис. В этом случае может теряться связь между изменениями в области входных ворот и общей реакцией в случае, когда воспалительный процесс в области входных ворот исчезает и происходит полное заживление. А общая реакция \лихорадка, озноб, слабость, изменения в крови и лимфоидной ткани и т.д.\ остаются. В данном случае произошло перемещение местной локальной реакции в другую зону организма.
Сепсис- греческое слово. Означает гниение. Термин известен со времен древней медицины \ Гиппократ, Гален, Авицена\.
Развернутое определение сепсиса. Сепсис- это общее неспецифическое инфекционное заболевание нециклического типа, возникающее в условиях нарушенной реактивности организма при постоянном или периодическом проникновении в кровеносное русло различных микроорганизмов и их токсинов из местного очага инфекции.
Из развернутого определения видно.
1\ Сепсис- это общее инфекционное заболевание.
2\ Сеспсис- это нециклическое инфекционное заболевание. Он возникает неожиданно без периодов инкубации и продрома со всеми основными проявлениями болезни.
3 Сепсис- возникает в условиях измененной реактивности организма, когда имеет место ослабление всех защитных механизмов.
4\ Сепсис провоцируют постоянное или периодическое попадание в кровь микробов \ бактериемия \ и токсинов\ токсинемия. Это одно из главных условий возникновения септического процесса.
4\ Сепсис возникает только тогда , когда есть местный источник \местный очаг\ для бактериемии и токсинемии. Этот местный очаг часто не совпадает с входными воротами инфекции. Наоборот, обычно в области входных ворот происходит полное заживление.
Теории сепсиса . Их 5. 1\ Гнилокровие.
1\ Гнилокровие. Это древняя теория. Она просуществовала до момента открытия микробов. Главное- загнивание крови, подобно протуханию воды. Теория позволяла объяснить многие проявления болезни, в частности лихорадку и общее тяжелое состояние.
2\ Интоксикации. Автор Парацельс. Берн. 17 век. Главное- интоксикация. Попадание в кровь токсинов и общее отравление организма .
3\ Микробиологическая. Главное- микроб. Он определяет все признаки болезни. Имеет место бактериемия. Обязательно - наличие источника бактериемии.
4\ Макробиологическая. Главное – состояние макроорганизма и его систем защиты. Сепсис возникает только тогда, когда происходит ослабление иммунитета. Микроб играет только роль инициирующую. Макроорганизм может эту роль заблокировать.
5\ Системная. Сепсис- это результат сложных отношений между макро организмом и микроорганизмом. Есть разные варианты септического процесса. Например, чумная палочка при попадании в легкие всегда вызывает сепсис и смерть больного через 48 часов.
А попадание стафилоккока в легкие не вызывает сепсиса.
В настоящее время господствует системная теория.
Статистика. До внедрения в медицину антибиотиков смертность от сепсиса достигала 90%. После внедрения антибиотиков к 1974 году смертность снизилась до 15-20 %. В настоящее время смертность увеличилась до 35%. Сепсис- это серьезная проблема и сегодня.
Классификация. Принципы- 4.
2\ Характер входных ворот
3\ Локализация входных ворот
1\ Клинико-морфологическая классификация. Это основная классификация. С учетом длительности и органности процесса выделено 5 форм сепсиса: 1\ молниеносный
С учетом патоморфологии выделено 2 формы сепсиса:
1\ септицемия – догнойничковая фаза сепсиса, продолжается до 2-3 суток от начала болезни;
2\ септикопиемия – гнойничковая фаза сепсиса, начинается после 2-3 суток болезни.
2\ Классификация по характеру входных ворот.
По особенностям первичного очага инфекции выделяют 3 формы сепсиса: 1\ раневой
3\ По локализации входных ворот выделяют 13 форм сепсиса:
1\ ухо – отогенный сепсис
2\ нос - риногенный сепсис
3\ рот - стоматогенный сепсис
4\ миндалины – тонзилогенный сепсис
5\ сердце - кардиогенный сепсис
6\ сосуды – ангиогенный сепсис
7\ легкие и плевра – легочно-плевральный сепсис
8\ пупок – пупочный сепсис\ новорожденные\
9\ брюшина при гнойном перитоните- брюшинный сепсис
10\ кишечник - кишечный сепсис
11\ почки и выделительная система- урогенный сепсис
12\ матка и придатки - акушерско-гинекологический сепсис.
13\ хирургический - послеоперационный.
Принцип запоминания 12 форм сепсиса- анатомический. Голова: 1- 4; грудная полость : 5-7; пупок и живот : 8- 12.
4\ Микробиологическая классификация. Учитывает вид микроба, который стал причиной сепсиса. Эта классификация безразмерна. Можно только выделить наиболее частые формы сепсиса. Это: 1\ стафилококковый 2\ стрептококковый 3\колибациллярный 4\ анаэробный 5\полимикробный 6\ грибковый.
Патогенез сепсиса. Выделяют 10 патогенетических факторов сепсиса:
1\ нарушение реактивности и иммунитета.
3\ диссеминированное внутрисосудистое свертывание
4\ нарушение функции микроциркуляторного русла
6\ нарушение минерального обмена
7\ нарушение углеводного обмена
8\ сердечно-сосудистая недостаточность
9\ легочная недостаточность
10\ почечная недостаточность.
1\ Нарушение реактивности и иммунитета. Это главный фактор в патогенезе сепсиса. Причина: постоянная или периодическая бактериемия и токсинемия, в результате которой развиваются сенсибилизация, прорыв иммунитета, распространение воспалительного процесса по всему организму. Особую роль при этом играет нарушение барьерных свойств крови. Кровь обладает 2 группами бактерицидных факторов- 1\ ферментные системы, уничтожающие микроб и 2\ система мононуклеарных фагоцитов. При бактерицидной недостаточности крови микроб достигает микроциркуляторного русла и выходит из него в ткани, где начинает размножаться и формировать очаги воспаления. Это и есть главное в развитии сепсиса. Причины прорыва иммунитета - 1\ массивность инфицирования 2\ вид возбудителя 3\ иммунодефицит. Факторы, способствующие развитию иммунодефицита – анемия, шок, голодание, переутомление, гиповитаминоз, травма, переохлаждение, радиация, интоксикация, возраст.
2\ Интоксикация. Главное – повреждение тканей, некроз, размножение микробов в очагах некроза.
3\ Диссеминированное внутрисосудистое свертывание. Главное – тромбоз микрососудов, ишемия, некроз тканей, размножение микроорганизмов в очагах некроза.
4\ Нарушение микроциркуляции. Главное- повреждение тканей и усиленное размножение микробов в зоне повреждения.
5\ Гипопротеинемия. Главное – снижение выработки иммуноглобулинов и недостаточность гуморального иммунитета и фагоцитоза.
6\ Нарушение водно-солевого обмена. Главное- ацидоз, что способствует размножению микробов в тканях.
7\ Нарушение углеводного обмена. Главное – инсулиновая недостаточность и гипергликемия \питательная среда для микробов\.
8\ Недостаточность сердца и
9\ недостаточность легких ведут к гипоксии, которая повреждает ткани и снижает иммунитет, что благоприятствует микробному обсеменению организма.
10 \ Недостаточность почек. Главное – накопление токсинов, нарушение всех видов метаболизма.
Клинико-морфологическая характеристика. 5 основных форм сепсиса:
1\ молниеносный, 2\ острый, 3\ подострый, 4\ хронический, 5\ септический эндокардит.
1\ Молниеносный сепсис. Бактериальный шок. Причины: стрептококки, стафилококки, анаэробная, гнилостная инфекция, микробные коктейли. Клиника. Очень быстрое течение. Несколько часов или до 3 суток. Клинические проявления стандартные и не зависят от вида микробы. Это:
- внезапное и резкое снижения артериального давления
- понижение температуры до 35 градусов
- адинамия и вялость
- холодный липкий пот
Патогенез - некомпенсированная токсинемия. Прорыв токсинов \липидных фракций \ через кровь к микроциркуляторному руслу. Массированное и одновременное повреждение эндотелия капилляров с развитием процессов шунтирования \сброса крови по артериоло-венулярным анастомозам \. Развитие дисциркуляторной гипоксии, ацидоза, выброса биоактиваторов и повреждение тканей.
Входные ворота. Локализация – разная. Но чаще это:
- сосуды при катетеризации и попадании загрязненных жидкостей.
Факторы, способствующие поступлению одномоментно большого количества токсинов из входных ворот:
- неосторожное, грубое манипулирование в зоне первичного очага, что ведет к прорыву биологических барьеров
- повреждение антибактериальными препаратами кишечника
- высокая вирулентности микроба
- бурный лизис микробов и выделение больших количеств эндотоксина при лечении мощными бактерицидными препаратами.
1\ Первичный очаг. Большие размеры, что позволяет накопить большое количество токсинов и обеспечить мощную интоксикацию при прорыве биологических барьеров.
2\ Дисссеменированное внутрисосудистое свертывание
3\ Шунтирование, жидкая кровь в сосудах
4\ Некроз надпочечников, гипофиза, почек \ некротический нефроз, острая почечная недостаточность\
5\ Язвенно-эрозивные дефекты в желудке и кишечнике
6\ Гемодинамические ателектазы в легких.
7\ Отсутствие крови в сердце и крупных сосудах. Секвестрация крови- кровь накапливается в сосудах брюшины и легких. В сосудах брюшины может уместиться 5- 10 литров крови.
2\ Острый сепсис. Длительность – до 3 недель. Причины- разные микробы. Клинические проявления : повышение температуры до 39- 40 градусов
- озноб и проливной пот
- нарушение ритма сердца
- нарушение функции желудочно-кишечного тракта и нервной системы.
Динамика. Этапы: 1\ компенсированная бактериемия и токсинемия
2\ некомпенсированная бактериемия и токсинемия
3\ попадание микробов в ткани, где развиваются следующие процессы в зоне микроциркуляторного русла:
1\ стаз, повреждение эндотелия, тромбоз
2\ периваскулярный некроз, гнойное воспаление \метастатический гнойник \ течение 3-5 суток болезни.
1\ Первые дни: только повреждение микроциркуляторного русла \фаза септицемии \ .
2\ После 3- 5 суток появление гнойника \ фаза септикопиемии \ .
Локализация и численность гнойников колеблются в широких пределах. Чаще и последовательно поражаются следующие органы: легкие - почки - сердце - печень - головной мозг - кожа. Другие патоморфологические проявления острого сепсиса:
- желтуха и анемия
- дряблая селезенка и дистрофия паренхиматозных органов
- признаки иммунной неполноценности вилочковой железы, лимфатических узлов и селезенки.
3\ Подострый сепсис. Длительность до 3 мес. Причины - разные. Патогенез определяется особенностями возбудителя и реактивностью организма. Клинические проявления такие же, как при остром сепсисе \лихорадка, ознобы, истощение.
Патоморфология: сочетание септицемии + септикопиемии + дистрофия внутренних органов.
4\ Хронический \рецидивирующий \ сепсис. Длительность–от 3 месяцев до нескольких лет. Клинические проявления – волнообразное течение. Приступы обострения \лихорадка, ознобы, интоксикация \ и периоды затухания. Способствующие обстоятельства:
- постоянный источник бактериемии \например, остеомиелит \
- отсутствие распространенного гнойного метастазирования и поражения жизненноважных органов
Патоморфология. Особенности : отдельные гнойники-метастазы
- фиброз + воспалительный инфильтрат из лимфоцитов, плазмоцитов, нейтрофилов \ + гемосидерин
- разнотипность проявлений: чередование свежих очагов воспаления и заживающих с преобладанием рубцевания.
5\ Септический \ инфекционный \ эндокардит. Особая форма сепсиса. Причины:
1\ зеленящий стрептококк
2\ белый и золотистый стафилококки
Классификация. По характеру течения. Выделяют 3 варианта септического эндокардита: 1\ острый, 2\ подострый, 3\хронический.
По этио-патогенетическим особенностям выделяют 2 варианта:
1\ Первичный септический эндокардит
2\ Вторичный септический эндокардит, который возникает на фоне предшествующего повреждения клапанов при ревматизме, сифилисе, пороках развития.
Особенности течения болезни.
1\ Острый вариант. Длительность 2 недели. Быстро развивается порок сердца. Плохо поддается лечению.
2\ Подострый вариант. Длительность до 3 месяцев. В итоге также развивается порок сердца и сердечная недостаточность.
3\ Хронический вариант \затяжной септический эндокардит \. Длительность – несколько месяцев или лет.
Выделяют 2 варианта- 1\ Благоприятный. Поддается лечению.
2\ Неблагоприятный. Течение довольно быстрое. Плохо поддается лечению.
Патоморфология. Основные проявления.
Поражение сердца. 1\ Эндокардит. 2\ Миокардит.
Эндокардит. Виды: 1\ полипозный 2\ полипозно-язвенный.
Полипозный характеризуется появлением на клапанах образований, напоминающих полипы размерами 3-4 мм. Они могут быть одиночные и множественные. Состав полипов: микробы, фибрин, известь.
Полипозно-язвенный эндокардит. Отличительные особенности - разъедание клапанов с формированием язвенных дефектов.
Локализация: 1\ изолированное поражение аортальных клапанов
2\ сочетанное поражение аортальных и митрального клапанов.
Последствия: аортальные и митральные пороки.
Миокардит. Причина - бактериальная эмболия в миокард и развитие диффузного миокардита с последующей сердечно-сосудистой недостаточностью.
Другие патоморфологические проявления:
- гломерулонефрит \ иммунокомплексное поражение\
- узелки на ладонях
- некрозы жировой клетчатки
- желтуха и геморрагии
- пятна на ногтевых фалангах.
В настоящее время септический эндокардит рассматривают не только как бактериемию, но и как иммунно-комплексную болезнь. В ходе болезни появляются 3 вида иммунных комплексов:
1\ мелкие \высокотоксические\, обусловливают острое иммунное воспаление в разных органах при избыточном накоплении;
2\ промежуточные \менее токсичные\, но они плохо фагоцитируются и вызывают васкулиты, межуточное воспаление, тромбозы;
3\ большие – они хрошо фагоцитируются и иммунное воспаление вызывают только при фагоцитарной недостаточности.
Осложнения септического эндокардита.
1\ Тромбоэмболии и инфаркты разных органов.
2\ Порок сердца и развитие сердечно-сосудистой недостаточности.
Для активного лечения септического эндокардита необходима мощная антибактериальная терапия и десенсибилизация.
Читайте также:


