Инфекционные и неинфекционные заболевания кожи и слизистых
Классификация заболеваний кожи и пупочной ранки у новорожденных детей.
Все заболевания кожи и пупочной ранки можно разделить на две большие группы:
Инфекционные заболевания (бактериальные, локализованные гнойно-септические):
К генерализованным гнойно-септическим заболеваниям относится сепсис новорожденных.
Неинфекционные заболевания кожи новорожденного ребенка:
Потница . Представляет собой красную мелкоточечную сыпь на туловище, шее, внутренних поверхностях конечностей. Появляется в связи с задержкой пота в выводных канальцах потовых желез при перегревании ребенка или недостаточном гигиеническом уходе за кожей. Общее состояние ребенка не нарушается, Т о тела нормальная. Элементы сыпи могут инфицироваться с развитием пиодермий.
Лечение заключается в устранении причины повышенного потоотделения, проведении гигиенических ванн с калия перманганатом, отварами ромашки, календулы, череды ежедневно.
Опрелости . Возникновение опрелостей связано с дефектами ухода – редкая смена подгузников и пеленок, нерегулярные гигиенические ванны и подмывание, повторное использование подсушенных пеленок. У детей с диатезом наблюдается склонность к быстро возникающим и упорным опрелостям. Опрелости чаще располагаются в области ягодиц, половых органов, а также в кожных складках.
Различают три степени опрелости:
I. Умеренное покраснение кожи
II. Яркая краснота с большими эрозиями.
III. Яркая краснота и мокнутие в результате слившихся эрозий.
Опрелости с нарушением целостности кожных покровов могут инфицироваться.
Лечение предусматривает смену подгузников и пеленание или переодевание ребенка перед каждым кормлением, воздушные ванны, УФО. При гиперемии кожи ее смазывают прокипяченным растительным маслом, жировым раствором витамина А, детским кремом, используют дезинфицирующие и защищающие кожу присыпки. Не разрешается одновременное использование на одни и те же участки кожи присыпок и масел. При эрозиях кожу обрабатывают 0,5% раствором резорцина, 1,25% раствором нитрата серебра, болтушками с тальком. Рекомендуется в воду при проведении гигиенических ванн добавлять отвар коры дуба, ромашки.
Склередема и склерема . Это деревянистой плотности отеки кожи и подкожной клетчатки. Чаще наблюдаются у недоношенных детей при переохлаждении. При склередеме очаги уплотнения появляются на голени, стопах, над лобком, на половых органах, могут захватывать и другие участки тела. В отличие от склеремы не имеют наклонности к генерализации. Кожа над очагом поражения напряжена, холодная на ощупь, имеет цианотичный оттенок, в складку не собирается. При надавливании пальцем остается углубление, исчезающее очень медленно. Хороший уход и согревание ребенка приводят через несколько недель к исчезновению уплотнений.
Склерема характеризуется появлением диффузного уплотнения, чаще в области мышц голени и на лице, далее распространяется на туловище, ягодицы и конечности. Углубления при надавливании на кожу не образуется. Пораженные участки кажутся атрофированными, лицо маскообразное, движения в конечностях ограничены. Т о тела пониженная. Дети вялые, сонливые, плохо берут грудь. Общее состояние тяжелое.
Для лечения ребенка помещают в кувез или обкладывают грелками, применяют теплые ванны. Показаны сердечные средства, кортикостероидные гормоны, оксигенотерапия. Прогноз неблагоприятный.
Неинфекционные заболевания пупка новорожденного ребенка:
Пупочная грыжа – это выпячивание в области пупочного кольца, увеличивающееся при крике или беспокойстве ребенка. При пальпации определяется широкое пупочное кольцо. Состояние ребенка не нарушается, но в случае ущемления при небольших размерах и плотных краях пупочного кольца возможны болевые реакции.
Лечение,как правило, консервативное: Массаж передней брюшной стенки, выкладывание ребенка перед каждым кормлением на живот на 10-15 минут. При появлении резкого беспокойства под контролем врача проводится вправление пупочной грыжи в ванне с Т о воды 36-37 о С. Необходимость в оперативном лечении возникает редко.
Свищи пупка бывают полные и неполные. Полные свищи связаны с незаращением желточного протока, расположенного между пупком и петлей кишки, или сохранением мочевого протока, соединяющего мочевой пузырь с аллантоисом. Неполные свищи возникают вследствие незаращения дистальных отделов мочевого или желточного протоков.
Свищи проявляются упорным мокнутием пупочной ранки. Возможно выделение кишечного содержимого через желточный проток или мочи через мочевой проток при полных свищах. Вокруг пупка отмечается раздражение и мацерация кожи. В случае наслоения инфекции отделяемое из пупочной ранки приобретает гнойный характер.
Для подтверждения диагноза проводят рентгенологическое исследование и зондирование свищевого канала.
Фунгус пупка – грибовидное разрастание грануляционной ткани на дне пупочной ранки размером 1-3 см. в диаметре.
Лечение. После обработки пупочной ранки грануляции прижигают 5% раствором нитрата серебра или ляписным карандашом. В редких случаях возникает необходимость оперативного лечения.
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]ЗАБОЛЕВАНИЯ КОЖИ, ПОДКОЖНОЙ КЛЕТЧАТКИ, ПУПОЧНОГО КАНАТИКА И ПУПОЧНОЙ РАНКИ У НОВОРОЖДЕННЫХ ДЕТЕЙ
Гнойно-воспалительные заболевания новорожденных подразделяются на локальные поражения кожи, подкожной клетчатки и пупочной ранки и генерализованное поражение всех органов и систем (сепсис).
Анатомо-физиологические особенности кожи и подкожной клетчатки
У новорожденных
К функциональным особенностям кожи новорожденных относятся:
• резорбционная (всасывательная) функция
• кожа – орган чувств;
• выделительная функция снижена
• терморегуляторная функция развита слабо
• защитная функция снижена
Кожа состоит из двух основных слоев: эпидермиса (базальный, зернистый и роговой слои) и дермы. Отличительные особенности кожи у новорожденных:
1) толщина разных слоев кожи в 2-3 раза меньше, чем у старших детей;
2) зернистый слой эпидермиса выражен очень слабо, в нем отсутствует кератогиалин, придающий коже белый цвет и прозрачность; 3) роговой слой эпидермиса тонкий, состоит из 2-3 слоев ороговевших клеток, он рыхлый, подвержен легкому ранению, насыщен водой; 4) дерма отличается преимуществом клеточных элементов (у взрослых – преимуществом волокнистой структуры); 5) базальная мембрана между эпидермисом и дермой представлена рыхлой клетчаткой и не обеспечивает прочную связь основных слоев кожи, что приводит при ее заболеваниях к легкому отделению эпидермиса и обнажению дермы.
Неинфекционные заболевания кожи и подкожной клетчатки
Опрелости– воспалительные процессы кожи в местах, где она подвергается раздражению мочой, калом или трением грубыми пеленками. Легкое появление опрелостей при правильном уходе – признак экссудативного диатеза или пеленчатого дерматита, часто осложняющимся Candida albicans.
Клиническая картина.Опрелости возникают в области ягодиц, нижней части живота, половых органов, реже за ушами, в шейных, подмышечных, паховых, бедренных и других складках. Различают три степени опрелости: I – умеренное покраснение кожи без видимого нарушения ее целости; II – яркая краснота с видимыми эрозиями; III – мокнущая краснота кожи в результате многочисленных слившихся между собой эрозий, возможно образование язвочек. Опрелости II иIII степени легко инфицируются.
Лечение.Не допускать длительного пребывания в мокрой одежде, не использовать подкладные клеенку, пластиковые пленки или трусы. Показаны ежедневные гигиенические ванны с раствором калия перманганата (1:10 000), танином (1% раствор), отварами ромашки, липового цвета или настоем дубовой коры. После ванны осторожно промокнуть пеленкой и смазать детским кремом или 2% таниновой мазью, метилурациловой мазью, стерильными подсолнечным или касторовым, оливковым маслом. При наличии эрозии или язвочек рекомендуется смазывать 1% водными растворами анилиновых красителей или болтушкой следующего состава:
Talcii veneti или Zinci oxydati
Zinci oxydati aa 20,0 Glycerini
Aq. plumbi 50,0 Aq. destillate aa 15,0
MDS: Наружное MDS: Наружное
При сильном мокнутии кожи, помимо открытого пеленания, показаны влажные примочки с 1-2% растворами танина, 0,25% раствором серебра азотнокислого, а также местное ультрафиолетовое облучение.
Потница.Распространенное или локализованное поражение кожи, связанное с гиперфункцией потовых желез и расширением их устьев. Появление потницы обусловлено перегреванием и недостаточным уходом за кожей.
Клиническая картина– обилие мелких (1-2 мм в диаметре) красных узелков и пятен на шее, внизу живота, верхней части грудной клетки, в естественных складках кожи – паховых, подмышечных. Иногда заметны беловатые пузырьки. Общее состояние, аппетит, поведение, сон не нарушены. Температура тела – нормальная. Может легко осложниться стрептококковой и стафилококковой инфекцией (инфицированная потница).
Лечение – устранение дефектов ухода, гигиенические ванны в кипяченой воде с добавлением слабо-розового раствора калия перманганата, последующее припудривание индифферентными присыпками (детская, тальк с цинком).
Склерема – заболевание кожи и ПЖК, развивающееся у недоношенных или у детей с тяжелыми поражениями мозга в середине – конце 1-ой недели жизни (реже – позже). Этиология и патогенез неизвестны. Предрасполагающими факторами являются переохлаждение, обезвоживание. Часто является проявлением ВУИ (особенно микоплазмоза). В области икроножных мышц, на голенях, на лице, бедрах, ягодицах, туловище, верхних конечностях появляются диффузные уплотнения кожи и ПЖК. Кожную складку над участком уплотнения собрать не удается, но при надавливании пальцем углубления не остается. Кожа диффузно уплотнена, бледноватого или красновато-цианотичного цвета, холодная на ощупь. Пораженные части тела представляются атрофированными, подвижность конечностей резко снижена, лицо маскообразное. На подошвах, ладонях, мошонке, половом члене уплотнения нет. Температура тела понижена (35,0-36,0°С). Дети вялые, сонливые, плохо берут грудь. Общее состояние тяжелое.
Лечение – комплексная активная терапия инфекционного процесса (микоплазмоза), согревание.
Склередема – отек в области бедер, икроножных мышц, стоп, лобка, гениталий, с развитием в дальнейшем твердеющей припухлости кожи и ПЖК тестоватой консистенции. Основной причиной является охлаждение. Кожа в участках поражения – бледная (иногда с цианотичным оттенком), холодная на ощупь, напряжена, не собирается в складку.
На месте надавливания появляется углубление. Заболевание развивается между 2-4 днями жизни (реже – позже). При тяжелом течении поражено все тело ребенка, включая подошвы и ладони. Общее состояние тяжелое, ребенок вялый, у него имеются гипотермия, брадикардия, отсутствует аппетит.
Лечение сводится к тщательному, осторожному согреванию (помещение ребенка в кювез, горячие ванны, соллюкс) в сочетании с щадящим массажем. Профилактика – предупреждение переохлаждения новорожденного.
Эритродермия Лейнера. Десквамативная эритродермия Лейнера-Муссу – генерализованный дерматоз детей первого квартала жизни, характеризующийся тяжелым течением, но благоприятным прогнозом.
Этиология и патогенез. Для детей с болезнью Лейнера более характерны инфекционные процессы (пиококковые, дрожжевые), гиповитаминозы (как у матери, так и у ребенка) А, Е, биотина, фолиевой кислоты, группы В, дисфункция фагоцитоза. У части детей выявляется наследуемая по аутосомно-доминантному типу дисфункция С5-фракции комплемента.
Лечение. Терапия практически аналогична вышеописанной при склередеме, но, кроме того, необходима антибиотикотерапия (ампиокс, цефалоспорины в сочетании с аминогликозидами), рациональная регидратационная терапия. Показано также парентеральное назначение витаминов B6, В5, энтеральное – бифидумбактерина, пищеварительных ферментов (конечно, при энтеральном питании). Производят переливания свежезамороженной плазмы, иммуноглобулина, кратность которых определяется оценкой клинического эффекта и течением болезни.
Прогноз, несмотря на тяжесть течения, обычно благоприятный.
Генодерматозы
Генодерматозы – наследственные заболевания кожи, подразделяющиеся на дерматозы с герминативными мутациями (кератодермии, группы ихтиоза, буллезного эпидермолиза) и дерматозы с соматическими мутациями (новообразования кожи, атопический дерматит, псориаз, вирусные и аутоиммунные дерматозы).
ИХТИОЗ – генодерматоз с генерализованными нарушениями процесса ороговения. Наиболее часто встречается вульгарный (обычный) ихтиоз с аутосомно-доминантным типом наследования и высокой пенетрантностью (частотой проявления) гена.
Уже в первые месяцы жизни наблюдаются: сухая кожа, серовато-грязного цвета, с пластинчатыми или отрубевидными чешуйками на разгибательных поверхностях предплечий, плеч, бедер и боковых поверхностях туловища. В зависимости от клинических проявлений различают несколько вариантов заболевания: 1) Ксеродермия – начальная абортивная форма ихтиоза, при которой у детей наблюдаются сухость и отрубевидное шелушение, наиболее выраженные на разгибательных поверхностях верхних и нижних конечностей, реже на туловище. 2) Простой ихтиоз – наличие пластинчатых чешуек белесовато-серого цвета, плотно прилегающих к утолщенной, сухой, жестковатой коже. 3) Блестящий ихтиоз – значительное скопление роговых чешуек, отличающихся прозрачностью и блестящей поверхностью. 4) Белый ихтиоз – наличие белесоватых перламутровых чешуек. 5) Змеевидный ихтиоз – плотные, крупные, темно-серые чешуйки располагаются лентовидно и разграничены глубокими бороздами. 6) Шиповидный ихтиоз – иглоподобные плотные роговые чешуйки располагаются на жесткой, сухой, шелушащейся коже.
Волосы и ногти при вульгарном ихтиозе не изменены. Снижена функция потовых и сальных желез и замедлено отшелушивание рогового слоя, вследствие чего у больных часто возникают пиодермиты.
Течение обычного ихтиоза доброкачественное, с обострением в осенне-зимний период и ремиссия весной и летом. Своего полного развития заболевание достигает к возрасту 8-10 лет, а после пубертатного периода самопроизвольно редуцируется.
Диагноз основывается на клинических симптомах, отличающихся постоянством. Дифференциальный диагноз проводится с вторичным ихтиозом, возникающим на фоне авитаминозов, онкологических заболеваний крови (лейкозы).
Лечение. Длительные ремиссии достигаются при комплексном систематическом применении витаминов А и Е. Витамин А (3,44% масляный раствор ретинола ацетата) назначается по 1 капле внутрь через день. Витамин Е (5% масляный раствор токоферола ацетата) назначается по 5 мг (5 капель) внутрь 1 раз в день.
В осенне-зимнее время хороший эффект оказывают систематические теплые ванны (37-38°С) с отваром шалфея, тысячелистника, ромашки, чередуемые с ваннами с натрия хлоридом или гидрокарбонатом. После ванны втирают смягчающие кремы и мази, содержащие витамины А и Е.
ИХТИОЗИФОРМНАЯ ЭРИТРОДЕРМИЯ БРОКА – генодерматоз с аутосомно-рецессивным (эритродермия сухого типа) или аутосомно-доминантным (буллезная форма) типом наследования.
Эритродермия сухого типа проявляется с рождения ребенка диффузным эритематозным поражением всей кожи с грубой инфильтрацией и обильным шелушением в крупных складках. При легкой форме генерализованное вначале поражение с возрастом локализуется только в складках и на лице. Тяжелые формы характеризуются универсаль-ной эритродермией с толстыми пластинчатыми роговыми наслоениями, с трещинами и кровянистыми выделениями, что обнаруживается уже при рождении (плод Арлекина). Лицо новорожденного маскообразное, ушные раковины деформированы. Массивные роговые пластины покрывают лоб, щеки, подбородок. Рот, нос и ушные раковины заложены роговыми скоплениями. На ладонях и подошвах выраженный гиперкератоз. Движения ребенка, дыхание и сосание затруднены. Волосы и ногти гипертрофированы. При тяжелой форме прогноз неблагоприятен, смерть наступает через несколько дней после рождения.
Буллезная форма заболевания характеризуется эритродермией в первые дни после рождения, особенно в области кожных складок, с образованием пузырей. При тяжелой, тотальной форме генерализованное расположение пузырей с выраженной отслойкой эпидермиса быстро заканчивается летальным исходом. Легкие формы болезни характеризуются локальным расположением пузырей, преимущественно в крупных складках кожи, гиперкератозом ладоней и подошв. Волосы и ногти не поражаются. Кожа лица, волосистой части головы сплошь гиперемирована, напряжена, с обильным мелкопластинчатым шелушением. Поражение кожи выражено умеренно, к 3-4 годам жизни практически исчезает.
Диагноз основывается на врожденном характере заболевания, типичной клинической картине. Дифференциальный диагноз проводится с буллезным эпидермолизом, при котором эритродермия отсутствуют, пузыри образуются на месте травмы.
Лечение начинается в первые дни после рождения, с ежедневного введения глюкокортикоидов (преднизолон 1-1,5 мг/кг/сутки), витаминов А и Е в возрастных дозах. При обширных пузырях, субфебрилитете, осложнениях (отит, пневмония) проводят антибиотикотерапию препаратами широкого спектра действия.
Наружно используют ванны с отрубями, крахмалом, отваром ромашки, череды, зверобоя, шалфея, смазывают кожу мазями и кремами, содержащими глюкокортикоидные гормоны.
БУЛЛЕЗНЫЙ ЭПИДЕРМОЛИЗ – генодерматоз с аутосомно-доминантным (простая и дистрофическая гиперпластическая формы) и аутосомно-рецессивным (дистрофическая полидиспластическая и летальная формы) типом наследования.
Простая форма возникает в раннем детстве, преимущественно у мальчиков. На здоровой коже, без предшествующего воспаления, на выступающих участках образуются разной величины пузыри с серозным, серозно-гнойным или геморрагическим содержимым. Образованию пузырей способствует травма (ушиб, трение). Симптом Никольского отрицателен. Покрышка пузыря плотная. Наиболее часто процесс локализуется на разгибательных поверхностях локтевых и коленных суставов, ягодицах, пятках, подошвах, кистях, на спине и затылке, вокруг рта. Слизистые оболочки, волосы, ногти не изменены. При вскрытии пузырей образуются сочные эрозии с быстрой эпителизацией. Пузыри рубцов не оставляют. Общее состояние не изменено. Заболевание самопроизвольно редуцируется после пубертатного периода.
Дистрофическая гиперпластическая форма возникает внутриутробно или в первые дни жизни ребенка. На местах, подвергающихся травматизации, появляются пузыри, а затем – эрозии и язвы с обрывками эпидермиса. Поражение завершается дистрофическими рубцами, иногда келоидного характера. Выражены на разгибательных поверхностях локтевых и коленных суставов, где на фоне атрофических участков лилово-красного цвета возникают пузыри с геморрагическим содержимым и чешуйчато-корковые плотные наслоения. При удалении чешуек и корок обнажаются участки рубцовой атрофии. В остальных местах кожа сухая, серовато-бледная. На ладонях и подошвах отмечаются гипергидроз, гиперкератоз. Трение здоровой кожи сопровождается отслойкой эпидермиса от дермы (ложный симптом Никольского). В 20% случаев поражены слизистые оболочки полости рта, гениталий, конъюнктивы, где пузыри быстро вскрываются, обнажая кровоточащие эрозии и поверхностные язвы. Течение болезни доброкачественное, с обострением в летнее время (зимой – под влиянием тепла).
Дистрофическая полидиспластическая форма возникает при рождении или в первые дни жизни ребенка, она характеризуется тяжелыми дистрофическими аномалиями костей, зубов, волос и общей гипоплазией. Многочисленные крупные пузыри с серозно-геморрагическим содержимым располагаются на любом участке сухой атрофичной кожи (даже на волосистой части головы). Пузыри быстро вскрываются с образованием длительно незаживающих эрозий и язв, на месте которых остаются деформирующие рубцы. Вследствие рубцов возникают деформации рта, кистей, стоп. Симптом Никольского положительный. У большинства больных поражены слизистые оболочки рта, носоглотки, пищевода, трахеи с рубцеванием и стенозом. Больные физически недоразвиты, у них имеются тяжелые проявления иммунного дефицита, вследствие чего часто наблюдаются тяжелые формы пиодермии с сепсисом, вплоть до летального исхода.
Летальная форма характеризуется появлением пузырей с геморрагическим содержимым в первые дни после рождения. Пузыри быстро сливаются, после вскрытия остаются длительно незаживающие кровоточащие эрозии и язвы. Симптом Никольского положительный. Пузыри локализуются и на слизистых оболочках, где возникают обширные участки эрозий и некроза. Множественные врожденные дисплазии резко отягощают течение болезни, осложняющееся пиогенной инфекцией и заканчивающейся летальным исходом в первые месяцы жизни.
Диагноз основан на особенностях морфологических элементов, характерной локализации и динамике пузырей и эрозий.
Лечение заключается в коррекции иммунодефицита, противовоспалительной (глюкокортикоиды, антибиотики широкого спектра) и анаболической терапии. Локально используют антисептические и витаминные мази и кремы.
[youtube.player]Детские кожные заболевания весьма разнообразны, однако многие из них имеют схожие симптомы, и иногда постановка правильного диагноза является сложной задачей даже для опытных специалистов. Именно поэтому нельзя полагаться на собственную интуицию и заниматься самолечением. Причины кожных заболеваний весьма разнообразны – проявления острых и хронических инфекционных болезней, аутоиммунные состояния, наследственность, изменения нервной системы, гипо- и гипервитаминозы, паразитарные поражения кожи и другие. Как лечить кожные заболевания? Это зависит от диагноза, точно определяющего вид кожной болезни, а иногда и совокупность нескольких дерматозов.
При попытке дать представление о многообразии и структуре заболеваний такого сложного и самого большого органа человека, как кожа, становится очевидным, что единой принятой классификации в современной дерматологии до сих пор не существует. Поэтому мы попытаемся систематизировали все детские дерматозы, разделив их на две большие группы: кожные поражения и высыпания инфекционного и неинфекционного характера. В каждой группе выделим ряд разделов в соответствии с доминирующей причиной того или иного кожного заболевания. Нижеприведенная классификация не претендует на полноту и построена в интересах данной статьи, при этом она призвана дать обзор ключевых детских дерматологических заболеваний.
Кожные высыпания и поражения инфекционного происхождения у детей
Выделим в этой группе несколько разделов:
- сыпь при острых вирусных и бактериальных инфекционных заболеваниях;
- пиодермии, или гнойничковые заболевания кожи при инфицировании стрептококками, стафилококками, псевдомонадами и другие;
- микозы, или поражения участков кожного покрова патогенными грибами;
- хронические инфекционные заболевания кожи, вызываемые микобактериями и боррелиями – туберкулез, клещевой бруцеллез (болезнь Лайма) и лепра.
На некоторых из них остановимся подробнее, другие рассматривать не будем по причине их редкости и специфичности.
Кожные высыпания, или сыпи, врачи именуют экзантемами (древнегр. exanthema). Итак, в дерматологии различают 6 инфекционных болезней детской кожи. Они классифицированы в медицине в соответствии с установленной нумерацией:
- Корь (РНК-вирус рода морбилливирусов);
- Скарлатина (бета-гемолитический стрептококк группы А);
- Краснуха (тогавирус);
- Ветряная оспа, инфекционный мононуклеоз (вирусы герпеса 3,4 типов), энтеровирусы Коксаки и ECHO;
- Инфекционная эритема (парвовирус В19);
- Детская розеола - внезапная экзантема, или трехдневная лихорадка (вирусы герпеса 6,7 типов).
Дифференциация указанных, так называемых, первичных экзантем – тех, которые появились не в результате предыдущих высыпаний на коже или ее повреждениях – представлена ниже в двух таблицах, где по картине сыпи можно предварительно склониться к тому или иному диагнозу заболевания:
Таблица 1. Клиническая картина инфекционных болезней с сыпью
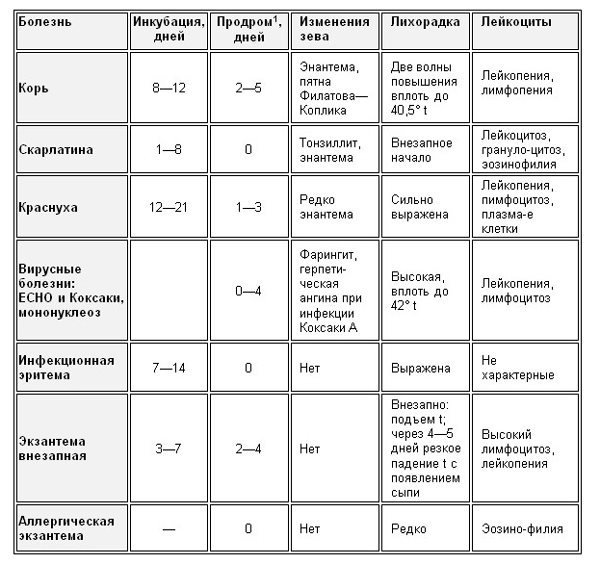
Примечание:
1 Продром – период заболевания между инкубацией инфекции и непосредственно самой болезнью.
Таблица 2. Картина экзантемы и ее локализация
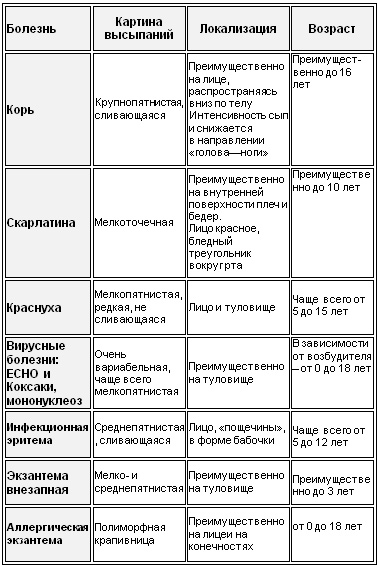
Хотя вышеперечисленные острые инфекционные заболевания сопровождаются экзантемами – сыпью – все же она может проявляться и при хронических инфекциях, и при неинфекционных заболеваниях кожи. При этом в случаях с разными инфекциями экзантемы проявляются по-разному: при одних (корь, ветрянка, скарлатина и т.д.) они присутствуют обязательно и выражено, при других (краснуха, мононуклеоз и др.) – проявляются не всегда.
Гнойничковые поражения кожного покрова у детей, или пиодермии, являются очень частым явлением в детской дерматологии. Почти все они вызываются стафилококками и стрептококками, сопутствующими жизнедеятельности детей практически повсюду – в воздухе, домашней пыли, речной воде, песочнице, на одежде и коже. Достаточно небольшого повреждения кожи – ссадины, царапины, микротравмы, трещины – и бактерии без труда проникают внутрь эпидермиса. Если у ребенка сильный иммунитет, то, вероятно, ничего не произойдет, но при гиповитаминозе, переохлаждении, переутомлении, нарушениях функционирования сальных и потовых желез, эндокринной системы следует ожидать тех или иных проявлений пиодермии, а именно:
- Фолликулита , гнойничкового воспаления волосяной воронки или всего фолликула;
- Фурункулеза , локального гнойно-некротического воспаления волосяного фолликула и окружающей ткани, которое может приобрести хронический характер;
- Карбункулеза , багрово-красного, горячего при прикосновении, гнойно-некротического воспаления целой группы волосяных фолликулов, с расположением в коже и подкожной клетчатке, имеющего несколько гнойно-некротических стержней;
- Гидраденита , гнойного воспаления потовых желез, часто в подмышечных впадинах;
- Импетиго , поверхностных, легко вскрывающихся пузырьково-гнойничковых высыпаний с воспалительным венчиком, локализованных преимущественно на лице и открытых участках конечностей;
- Сухой стрептодермии , поверхностных розоватых шелушащихся округлых пятен, покрывающихся мелкопластинчатыми чешуйками, проявляющихся чаще всего на лице, но также на коже спины, ягодиц, рук и ног, и оставляющих после себя временную депигментацию кожи;
- Эктимы , глубокого язвенного воспаления кожи размером до нескольких сантиметров с возвышающимися краями и гнойным мягким дном, покрытым сухой коркой.
При лечении вышеизложенных кожных заболеваний у детей помимо специфической антибактериальной терапии почти всегда показаны процедуры УВЧ и УФО, а также лазеротерапия. Гнойничковые заболевания кожи делят на три основные группы: стафилодермии, стрептодермии и стрептостафилодермии – в зависимости от возбудителя, которые в свою очередь подразделяются на поверхностные и глубокие формы.
Поражения участков кожного покрова патогенными грибами классифицируются на основе рода и вида грибов, а также по локализации – например, принадлежности к таким придаткам кожи, как ногти и волосы, и по глубине и широте поражения кожных тканей и их ответной реакции на патогенные грибки. Таким образом, в детской дерматологии различают:
- Кератомикозы , где центральное место занимает отрубевидный, или разноцветный, лишай, который вызывается грибом Рityrosporum orbicularis. Изначально он локализуется в сально-волосяных фолликулах в форме желтовато-бурых точек, которые вначале сливаются и образуют сантиметровые четко очерченные пятна, а затем пятна повторяют этап роста точек и превращаются в крупные очаги поражения кожи: размером с ладонь;
- Дерматофитии , в виде микозов стоп (Trichophyton mentagrophytes, Trichophyton rubrum), эпидермофитии (Epidermophyton floccosum), микроспории (Microsporum canis, Microsporum ferrugineum), трихофитии (Trichophyton violaceum, Trichophyton tonsurans, Trichophyton mentagrophytes, Trichophyton verrucosum), фавусов (Trichophyton schonleinii);
- Кандидоз , вызывается дрожжеподобными грибками Саndida albicans, чем и обусловлено данное название заболевания кожи и слизистых оболочек, часто проявляется в виде стоматита, воспалений углов рта, отечности губ. При слабой иммунной системе у детей может развиться в хроническую генерализованную форму с проявлением в виде гранулем в разных частях тела;
- Глубокие микозы , в виде бластомикозов (Blastomyces dermatitidis, Clenosporella loboi), споротрихозов (Sporotrichum schenckii) и хромомикозов (Hormodendron) – в России встречаются достаточно редко, но с учетом открытости границ и любви соотечественников к путешествиям, эти виды микозов имеют тенденцию к учащению;
- Псевдомикозы , в виде эритразмы (Corynebacterium minutissum) или актиномикоза (Actinomyces israeli), возбудителями которых являются и не грибы, и не бактерии, а микроорганизмы, занимающие промежуточное положение между ними, детская кожа поражается ими крайне редко.
Лечение каждого вида микоза основывается на тщательной диагностике и сугубо индивидуально, но, само собой, требует применения специфических противогрибковых препаратов.
Хотя некоторые острые вирусные заболевания, вызывающие кожные высыпания у детей, были рассмотрены выше, здесь кратко остановимся на некоторых наиболее частых проявлениях вирусов семейства Herpesviridae, то есть герпеса, разумеется, за исключением тех из них, которые не вызывают поражения центральной нервной системы:
- Простой герпес , вызывающий пузырьковые образования на слизистой и коже в области рта и носа, относится к первому из восьми типов герпеса (Herpes simplex virus 1, или HSV-1), хотя иногда поражения могут вызываться вирусом второго типа (HSV-2). Его рецидивирующая форма, называемая герпетиформной экземой Капоши, встречается у детей, больных атопическим дерматитом или экземой, и проявляется повышением температуры до 39-40 o С и высыпанием пузырьков в пораженных местах кожи;
- Бородавки , которые подразделяются на обычные, или вульгарные, подошвенные, плоские и остроконечные. Они вызываются вирусом папилломы человека (Human Papillomavirus, или HPV), у детей встречаются плоские (HPV-3), обычные (HPV-2,3) и реже – подошвенные бородавки (HPV-1,2,4). Заболевание передается прямым кожным контактом при наличии микротравм кожи, но только при сниженном клеточном иммунитете.
Иногда иммунитет справляется с этим вирусом самостоятельно и бородавки проходят, как и появились, иногда – требуется соответствующее квалифицированное лечение у дерматолога. В любом случае: заговорами у бабок и колдунов, прикладыванием жаб и лягушек этот вирус не вылечить. В ряде случаев может потребоваться комплексное длительное лечение или даже хирургическое вмешательство.
Поражения кожи неинфекционного происхождения у детей
В группе детских кожных заболеваний неинфекционного происхождения мы также выделим несколько разделов, это
- Поражения кожи паразитарного характера, вызываемые насекомыми и другими паразитами;
- Аллергодерматозы у детей на фоне пищевой, медикаментозной и другой непереносимости, сывороточной болезни, интоксикации, а также аллергия неустановленного происхождения;
- Кожные высыпания у детей на фоне изменений нервной системы;
- Болезни сальных и потовых желез у детей;
- Гипо- и гипервитаминозы;
- Поражения соединительной ткани у детей в результате системных заболеваний (дерматомиозита ювенального, красной волчанки, склеродермии линейной и др.);
- Наследственные заболевания кожи у детей (ихтиоз, кератодермия, буллезный эпидермолиз, болезнь Реклингхаузена).
Итак, рассмотрим заболевания избирательно и иллюстративно.
Поражения кожи детей паразитарного характера
Наиболее распространенные детские паразитарные заболевания кожного покрова вызываются вшами и клещами. Риск заболеваемости ими значительно повышается после поступления детей в детские дошкольные заведения, школы, спортивные секции, детские лагеря и другие, регулярно действующие крупные социальные группы.
Приведем некоторые заболевания в порядке частоты заболеваемости:
Лечение указанных видов поражений кожи паразитарного специфично и значительно разнится как по срокам, так и по характеру применения тех или иных лекарственных средств.
Аллергодерматозы различной природы встречаются в нашем обществе все чаще и чаще, этому способствует множество причин, среди которых:
- наследственность,
- инфекционные заболевания,
- патологически стерильные условия быта или разведение грязи и сырости в квартире,
- неправильное питание с множеством искусственных добавок,
- регулярный контакт с различными химическими соединениями: бытовой химией, косметикой, парфюмерией, выхлопными газами и пр.,
- постоянный радио- и электромагнитный фон: сотовые телефоны, бытовая электроника, высоковольтные линии и пр.,
- заболевания желудочно-кишечного тракта, печени, эндокринной, иммунной и нервной систем.
Приведем несколько наиболее распространенных причин возникновения аллергической сыпи у детей:
- Контактный дерматит , бывает химической (например, соприкосновение с бытовой химией), физической (перепады температур, механическое и лучевое воздействие и пр.) и биологической природы (фотодерматит, когда аллергены активируются под воздействием солнечного света). Если контакт с раздражителями не повторяется регулярно, то такие дерматиты либо проходят самостоятельно, либо после применения местных лекарственных средств;
- Атопический дерматит (АД) , сегодня проявление симптомов этого заболевания в возрастной период до 7 лет составляет 80%, конечно, это не означает, что 4 из 5 детей больны им в хронической форме. Наследственность играет в этом заболевании решающую роль: при обоюдном здоровье родителей – риск болезни ребенка составляет 20%, если этим заболеванием страдает один из родителей – до 50%, если оба – до 80%. В дерматологии выделяется три фазы развития заболевания: младенческая – до 3 лет, детская – до 7 лет, взрослая – от 8 лет. Клиническая картина в этих возрастных категориях несколько отличается, однако постоянным симптомом является приступообразный зуд. Лечение АД очень длительное;
- Токсидермия , ее отличием от контактного дерматита заключается в получении раздражителя не через кожу, а посредством вдоха, через желудочно-кишечный тракт или путем введения лекарственных средств. Лечение основано на удалении раздражителя из организма.
- Крапивница , характеризуется высыпанием зудящих и жгущих волдырей на поверхности кожи или слизистой оболочке, ее причинами могут выступать природные раздражители (растения, насекомые), а так же холод или солнечный свет, пищевые продукты или лекарства. Лечение направлено в первую очередь на устранение антигена.
- Синдром Лайелла , тяжелое токсическое заболевание с кожной аллергической реакцией на лекарственные препараты: на сульфаниламиды и антибиотики (преимущественно), противосудорожные, противовоспалительные и противотуберкулезные средства. Выражается образованием обширных пузырей, эрозий на коже и слизистых оболочках, в отслойке и некрозе эпидермиса. Лечится исключительно стационарно.
- Экзема , хроническое рецидивирующее заболевание сопровождающееся зудом, жжением, сыпью, причинами которого могут быть как разнообразные внешние, так и внутренние факторы. В развитии экземы ключевую роль играет генетическая расположенность к аллергии.
Неинфекционным заболеваниям кожи, как правило, характерно несколько разных причин возникновения, но в данной группе превалирует нейрогенная природа болезней.
Болезни сальных и потовых желез у детей
Среди заболеваний придатков кожи, к которым относятся сальные железы, волосы и ногти, особо следует выделить четыре:
- Себорея , или расстройство салообразования, которое заключается в изменении химического состава кожного сала и сопровождается усиленной или пониженной функцией сальных желез, обычно проявляется в период полового созревания, а так же при неправильном питании, гигиене, различных заболеваниях. При сухой себорее ее возбудителем может являться Pityrosporum ovale;
- Угри обыкновенные , или акне, чаще всего являются логическим развитием себореи и имеют хронический гнойно-воспалительный характер воспаления сальных желез. Механизм их возникновения заключается в закупорке протоков сальных желез в результате чего застоявшееся сало начинает разлагаться и питать различные, преимущественно кокковые бактерии, образуя багрово-синюшные узлы с черными точками. Несвоевременное лечение приводит после самопроизвольного вскрытия угрей к образованию рубцов;
- Потница , возникает при гиперфункции потовых желез, перегревании или при неправильной гигиене и проявляется в высыпании розово-красных миллиметровых узелков и пятен на шее, вверху грудной клетки, внизу живота и в естественных кожных складках. В целом, безобидное заболевание, вылечиваемое устранением дефектов гигиены при помощи марганцовки, талька с цинком, настоев лечебных трав, но при затяжном характере может служить благоприятной основой для стафилококковых и стрептококковых инфекций.
- Гипергидроз , в отличие от потницы не выражается высыпаниями и возникает на фоне эмоциональных нагрузок, системных заболеваний (туберкулез, ревматизм и т.д.), плоскостопия и пр., и обычно проявляется в виде ладонно-подошвенного и гипергидроза крупных складок. Один из методов лечения состоит в поочередном принятии горячих и холодных ванночек с отварами из буквицы лекарственной, листьев грецкого ореха, шалфея, череды, ромашки и дубовой коры, а также в присыпании пудрой с оксидом цинка, уротропином, тальком, жжеными квасцами и лимонной эссенцией.

[youtube.player]
Читайте также:


