Инфекционные эритемы дифференциальная диагностика
Инфекционную эритему часто называют пятой болезнью, поскольку она является пятой из шести описанных распространенных вирусных экзантем детского возраста.
• Инфекционная эритема (ИЭ) распространена во всем мире. Большинство больных инфицируется в школьные годы.
• Инфекционная эритема (ИЭ) - острозаразное заболевание, распространяется воздушным путем и чаще всего развивается в конце зимы - начале лета. В некоторых популяциях каждые 4-10 лет наблюдаются циклические местные эпидемии.
• У 30-40% беременных женщин отсутствуют уровни IgG-антител к возбудителю инфекции, поэтому они считаются восприимчивыми к данному заболеванию. Инфекция во время беременности в некоторых случаях может привести к гибели плода.
• Инфекционная эритема (ИЭ) - легкая вирусная лихорадочная инфекция, ассоциированная с сыпью. Возбудитель инфекции - парвовирус В 19.
• У большинства лиц, инфицированных парвовирусом В 19, клиническая картина ИЭ не развивается.
• Парвовирус В 19 инфицирует быстро делящиеся клетки и цитотоксичен для клеток-предшественников эритроцитов человека.
• После первичного инфицирования развивается виремия в сочетании с резким падением числа ретикулоцитов и анемией. У здоровых пациентов анемия редко проявляется клинически, но она может стать серьезной проблемой, если число эритроцитов было низким еще до заболевания. Пациенты с хронической анемией, например, серповидно-клеточной или талассемией, могут перенести транзиторный апластический криз.
• Если женщина заражается во время беременности, вертикальная передача может привести к врожденной инфекции. Риск потери плода или водянки плода наиболее высокий (частота потери плода 11%), если инфицирование происходит в течение первых 20 не дель беременности.
Лабораторные исследования обычно не требуются, если диагноз установлен, исходя из данных анамнеза и клинического осмотра. У беременных женщин, которые подверглись опасности заражения, иногда определяют наличие специфических к B19 сывороточных IgM-антител. На наличие инфекции указывает четырехкратное или большее возрастание титров специфических к В19 сывороточных IgG-антител через 3 недели.
У пациентов с симптомами анемии и усиленным разрушением эритроцитов в анамнезе (например, при серповидно-клеточной анемии, наследственном сфероцитозе) или с пониженной выработкой эритроцитов (например, при железодефицитной анемии) необходимо корригировать анемию.
• Острая ревматическая лихорадка проявляется в виде мелкой папулезной (как наждачная бумага) сыпи на фоне стрептококковой инфекции.
• Аллергическая реакция гиперчувствительности проявляется васкулитическими высыпаниями.
• Болезнь Лайма характеризуется распространяющимися высыпаниями с разрешением в центре.
• ИЭ (пятая болезнь) обычно разрешается самостоятельно и не требует специфической терапии.
• Нестероидные противовоспалительные препараты и прием ацетаминофена могут облегчить симптомы лихорадки и артралгии.
• Транзиторная апластическая анемия может быть достаточно тяжелой и потребовать переливания крови до восстановления выработки эритроцитов в организме пациента.
• Беременные женщины, подвергшиеся риску заражения или имеющие симптомы парвовирусной инфекции, должны пройти серологическое тестирование. Женщин с положительным результатом теста на острую инфекцию в период до 20 недели беременности (например, положительным на IgM и отрицательным на IgG) необходимо осведомить о незначительном риске потери плода и развитии врожденных аномалий. При положительных результатах тестирования некоторые специалисты рекомендуют выполнение ультразвукового исследования для обнаружения признаков водянки плода. Внутриматочное переливание крови - единственный эффективный способ лечения анемии плода.
Рекомендации больным инфекционной эритемой:
• Родителям следует разъяснить, что заболевание в типичных случаях разрешается самостоятельно. Пациент может продолжать обычную жизнедеятельность, при этом необходимо избегать пребывания на солнце.
• При появлении классических признаков ИЭ дети уже не контагиозны и могут посещать школу/детский сад.
• Женщин, перенесших острую инфекцию до 20 недели беременности, необходимо осведомить о незначительном риске потери плода и развитии врожденных аномалий. После 20 недели беременности некоторыми врачами рекомендуются повторные ультразвуковые исследования с целью выявления признаков водянки плода.
Эритемы инфекционные — группа острых инфекционных заболеваний с неустановленной этиологией, основным дифференциально-диагностическим признаком которых являются высыпания на коже, отличающиеся морфологическими особенностями, сроком возникновения и локализацией.
К инфекционным эритемам относятся следующие заболевания: инфекционная эритема Розенберга, узловатая эритема, инфекционная эритема Тшамера, многоформная экссудативная эритема.
Этиология не установлена. Косвенные данные свидетельствуют о том, что возбудителями их являются вирусы. Имеются данные о возникновении узловатой эритемы при туберкулезе, ревматизме и других инфекциях.
Патогенез не изучен.
Эпидемиология. Инфекционные эритемы наблюдаются главным образом у детей и лиц молодого возраста в основном в виде спорадических случаев. Описаны групповые заболевания отдельными видами инфекционных эритем в коллективах или семьях. Это обстоятельство подтверждает нозологическую самостоятельность рассматриваемых заболеваний. Предполагается капельный механизм передачи.
Инфекционная эритема Розенберга. Заболевание начинается остро с озноба, в ряде случаев с повторными познабливаниями. Уже в 1—2-е сутки болезни температура повышается до 38—40 °С. В последующие дни лихорадка принимает ремиттирующий характер, снижаясь по утрам до субфебрильной и повышаясь к вечеру до 39—40 "С. Реже температура имеет постоянный характер. Беспокоят общая слабость, ломота в мышцах, суставах конечностей, боль в поясничной области. В течение всего периода заболевания отмечаются выраженная головная боль, бессонница, нередко галлюцинации. При осмотре обращает на себя внимание гиперемия и некоторая одутловатость лица, конъюнктивит, инъекция сосудов склер. Слизистая оболочка зева гиперемирована, несколько отечна, миндалины увеличены, отмечается боль при глотании. На мягком нёбе — пятнистая энантема, у отдельных больных на слизистой оболочке полости рта появляются афты и эрозии. Определяется небольшое увеличение поднижне-челюстных, затылочных, реже паховых и локтевых лимфатических узлов. Язык обложен грязно-серым или белым налетом. В тяжелых случаях бывает небольшой тремор языка при высовывании. Выраженность тахикардии соответствует лихорадке. Отмечается умеренная гипотония, а в разгаре болезни — приглушенность тонов сердца. Состояние особенно ухудшается на 4—6-й день болезни, когда появляется сыпь на коже груди, конечностей, отдельные элементы — на лице. Вначале сыпь мелкопятнистая или пятнисто-папулезная, размером 2—5 мм, розового цвета. Количество высыпаний быстро увеличивается, элементы сыпи появляются иногда на ладонях. Особенно много высыпаний на разгибательной поверхности верхних конечностей. На 2-е сутки размеры элементов сыпи увеличиваются, края их становятся нечеткими, многие из них сливаются, особенно на коже суставов, ягодиц, боковых отделов грудной клетки. К этому времени сыпь в определенной степени по форме напоминает коревую. Спустя 2—3 сут сыпь постепенно бледнеет и исчезает через 5—6 сут после возникновения. У части больных на коже туловища возникает отрубевидное шелушение. В разгаре болезни у наиболее тяжело больных выявляют менингеальные симптомы Кернига и Брудзинского, нередко выраженную ригидность мышц затылка. Гематологические данные проявляются лейкопенией, относительным лимфоцитозом, моноцитозом, палочкоядерным сдвигом лейкоцитарной формулы, ускоренной СОЭ. На высоте болезни — небольшая альбуминурия. Снижение лихорадки обычно происходит литически. Общая продолжительность заболевания колеблется от б—7 до 10—12 дней.
Узловатая эритема. Инкубационный период длится от 1—2 до 14 дней. Заболевание начинается остро или подостро повышением температуры до 38,5—39 °С, общей слабостью, головной болью, чувством разбитости, иногда катаром верхних дыхательных путей. С первых дней болезни выражена боль в суставах конечностей. На 2—5-й день появляются характерные высыпания на передней и медиальной поверхностях голеней, предплечий, на наружной поверхности бедер, ягодицах. Часто элементы сыпи возникают вблизи коленных суставов, редко — на коже туловища, на тыле стоп, еще реже — на лице. Количество элементов колеблется от 3—4 до десятков. Элементы сыпи плотны на ощупь и болезненны, представлены узлами, выступающими над поверхностью кожи, но расположенными в ее толще, а также в подкожной основе. Они имеют округлую или полушаровидную
форму, границы нечеткие. Размеры элементов сыпи колеблются от горошины до 3—5 см. Сыпь вначале ярко-красная, затем коричневато-синеватая. Постепенно узлы рассасываются, их поверхность становится желтоватой, а затем на пораженных участках сохраняется пигментация. Рассасывание узлов происходит постепенно, в течение 6—17 дней, реже—медленнее. Появление сыпи соответствует разгару болезни, сопровождающемуся симптомами общего токсикоза. Последние проявляются умеренной головной болью, вялостью, снижением аппетита, ремиттирующей лихорадкой. Изредка выявляется незначительно выраженный полиаденит. Отмечаются умеренный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы и увеличенная СОЭ. Течение благоприятное.
Эритема многоформная экссудативная. Продолжительность инкубационного периода не установлена. Заболевание начинается остро с озноба и повышения температуры до 38 °С. Изредка она повышается до более высоких цифр. На протяжении всего периода болезни (особенно при появлении сыпи) больные жалуются на общую слабость, снижение аппетита, головную боль умеренной интенсивности, ломоту в суставах конечностей. Нередко заболевание имеет волнообразное течение с общей продолжительностью от 2 до 4 нед. На фоне более или менее выраженных общетоксических Симптомов выявляются характерные для инфекционной эритемы красные с цианотичным оттенком высыпания, преимущественно локализующиеся на разгибательных поверхностях конечностей.
Сыпь появляется на 4—7-й день болезни. Вначале она возникает на тыльной поверхности кистей и стоп, затем распространяется на наружную поверхность предплечий, плеч и голеней, реже — на кожу туловища, изредка — на лицо. У многих больных поражаются слизистые оболочки рта и наружных половых органов. При эритематозно-папулезной форме экссудативной эритемы первичные элементы представляют собой ярко-красного цвета пятна до 5—10 мм в диаметре. Пятна быстро увеличиваются, центральная часть их становится вначале цианотичной, затем бледнеет, в то время как периферия остается ярко-красной, образуются кольцевидные элементы, которые сливаются в различные фигуры (кольца, дуги, гирлянды). В большинстве случаев одновременно с увеличением в диаметре элементы выступают над уровнем кожи.
При более выраженной экссудативнои реакции возникают папулы диаметром до 2 см, а также мелкие и крупные пузыри, наполненные опалесцнруюшей жидкостью. Последние появляются на поверхности папул, а иногда на неизмененной коже. Пузыри либо подсыхают, превращаясь в корочки, либо вскрываются, вледствие чего образуются эрозии. Болезненные, иногда кровоточащие эрозии могут возникать на слизистых оболочках рта, глотки, гортани, носа, мочеиспускательного канала, что особенно резко ухудшает общее состояние больных.
В ряде случаев заболевание приобретает волнообразное течение. При этом каждый последующий рецидив, сопровождаясь новыми высыпаниями на слизистых оболочках, протекает тяжелее предыдущих. При таком развитии заболевание может затягиваться до 3—6 нед, заканчиваясь обычно выздоровлением.
Наиболее тяжелой разновидностью экссудативнои эритемы является синдром Стивенса — Джонсона. При этой форме заболевание начинается по типу острой респираторной инфекции. Температура достигает 39—40 °С, носит постоянный, ремиттирующий или гектический характер. Резко выражены симптомы общего токсикоза. Наряду с высыпаниями, при синдроме Стивеиса — Джонсона возникают пузыри на слизистых оболочках рта, носа, глотки, губах, а также в области заднего прохода и наружных половых органах.
На местах вскрывшихся пузырей образуются болезненные, покрытые некротической пленкой, иногда кровоточащие эрозии и язвы. Возможно поражение слизистой оболочки глаз с последующим развитием кератита и Рубцовыми изменениями конъюнктив и склер. Заболевание осложняется миокардитом, нефритом, пневмониями, менингоэнцефалитом и может закончиться летально.
Дифференциальный диагноз. В отличие от сыпного тифа при инфекционной эритеме Розенберга высыпания преимущественно локализуются на разгибательных, а не на сгибательных поверхностях конечностей, часто — на лице, ладонях; преобладают папулезные элементы (при сыпном тифе сыпь редко выступает над поверхностью кожи), в дальнейшем элементы сыпи сливаются, образуя эритематозные поля, что совершенно не характерно для сыпного тифа. Дифференциальный диагноз дополняется специфическими для сыпного тифа серологическими реакциями.
От кори инфекционная эритема Розенберга отличается отсутствием катаральных изменений верхних дыхательных путей, пятен Бельского— Филатова — Коплика, предшествующих высыпаниям, типичной для кори этапностью возникновения сыпи, а также цветом элементов сыпи.
В последние годы все чаще приходится проводить дифференциальный
диагноз с лекарственной болезнью. Помимо анамнеза, устанавливающего связь возникновения высыпаний с приемом сульфаниламидов, антибиотиков или других медикаментов, при лекарственной болезни, в отличие от инфекционной эритемы, нет этапности высыпания, элементы сыпи часто уртикар-ные, нередко сопровождаются зудом. В большинстве случаев после отмены соответствующих медикаментов и проведения десенсибилизирующей терапии сыпь при лекарственной болезни быстро исчезает.
Инфекционную эритему Розенберга следует дифференцировать с эритематозной формой ЕСНО-инфекцш. В отличие от инфекционной эритемы ЕСНО-экзантема наблюдается почти исключительно у детей, сопровождается рвотой (нередко повторной), болью в животе, иногда поносом. Слизистая оболочка зева гиперемирована без выраженной экссудации. Часто выявляется герпангина. Высыпания обычно пятнисто-папулезные, но в отличие от инфекционной эритемы Розенберга, не сливаются, возникают на неизмененной коже, нередко вначале на нижних конечностях. Сыпь может появиться на второй волне лихорадки.
Узловатую эритему приходится дифференцировать с менингококке-мией, при которой изредка сыпь имеет нодозный характер, отмечаются геморрагические высыпания и некрозы. В сомнительных случаях дифференциальной диагностике способствуют лабораторные исследования, используемые при менингококковой инфекции.
Инфекционную эритему Тшамера дифференцируют с корью, краснухой и лекарственной болезнью. В отличие от кори при инфекционной эритеме Тшамера нет продромальных явлений, пятен Бельского — Филатова — Коплика в стадии обратного развития элементы приобретают кольцевидную форму, имеется эозинофилия. В отличие от скарлатины при рассматриваемом заболевании нет ангины, изменения вида языка, рвоты; сыпь локализуется в основном на наружной поверхности конечностей, а не на локтевых сгибах и в паховых складках. От краснухи эритему Тшамера отличает характерная конфигурация сыпи на лице, склонность ее к слиянию, отсутствие лимфаденита, а также гораздо менее выраженная контагиозность.
От лекарственной болезни многоформная экссудативная эритема отличается своеобразием локализации, окраски, формы и динамики высыпаний, сезонностью, а также данными анамнеза.
Серьезные трудности на раннем этапе заболевания могут возникать при проведении дифференциального диагноза между многоморфной экссудативнои эритемой и эпидермальным токсико-аллергическим некро-лиэом. (синдром Лайелла). Этот синдром развивается, по-видимому, чаще в связи с введением различных медикаментов или лечебных сывороток. Синдром Лайелла характеризуется эритематозно-папулезными элементами, которые в отличие от многоформной эритемы появляются вначале на туловище и лице. Высыпания вскоре сливаются, а на их поверхности возникают пузырьки значительных размеров. Кожа ярко-красная. Пузыри вскоре вскрываются. Обширные некрозы охватывают иногда значительную часть кожи. Слизистая оболочка рта интенсивно гиперемирована и эрозирована. Одновременно с описанными изменениями развивается
острый сепсис с тяжелым поражением внутренних органов. Заболевание часто заканчивается летально.
В ряде случаев многоформную экссудативную эритему следует дифференцировать с ящуром. Наряду с характерным для ящура эпидемиологическим анамнезом, это заболевание отличается от экссудативной эритемы поражением слизистой оболочки рта в первые часы болезни, развитием симптома общего токсикоза, образованием характерных афт, поражением основания ложа ногтей на пальцах рук, высыпанием афт в межпальцевых складках. Дифференциальный диагноз дополняется постановкой РСК с вирусом ящура.
![]()
Парвовирусная инфекция B19 также может быть связана с артропатией и пурпурной кожной сыпью. Избрание популяции могут быть подвержены риску хронической анемии или переходных апластических кризисов. Фетальные осложнения включают в себя водянку плода и внутриутробную гибель плода.
![]()
Erythema infectiosum вызывается парвовирусом B19, одноцепочечным вирусом ДНК, без оболочки. Люди — единственные известные хозяева. Члены семейства parvoviridae являются частыми причинами инфекции в ветеринарной медицине, но парвовирусы животных не являются причиной заражения человека.
Erythema infectiosum распространена во всем мире, может поражать любой возраст и может возникать спорадически в течение года. Эпидемии распространены и обычно встречаются в конце зимы и ранней весной и следуют шестилетнему циклу. Распространение происходит через прямой контакт и респираторные капли, а инфекция чаще всего встречается у детей школьного возраста и живущих с ними в домах.
Вирус может передаваться трансплацентарно от матери к плоду. Передача также сообщалось через кровь или продукты крови. Серопревалентность парвовируса B19 возрастает с возрастом и до 15- летнего возраста, более 50% подростков имеют антитела против парвовируса.
Парвовирус B19 поражает клетки-предшественники эритроцитов, используя в качестве рецептора антиген эритроцита P (глобозид). Лица, у которых отсутствует антиген P, не восприимчивы к этой болезни. Сродство к предшественникам эритроцитов объясняет осложнения, которые могут быть замечены в результате инфекции парвовирусом B19. У плода, с уменьшением времени выживания эритроцитов, инфекция может привести к гемолизу плода. У пациентов с увеличенным оборотом или потерей эритроцитов снижение их производства из-за парвовируса может привести к кратковременному апластическому кризису.
Первоначальная инфекция респираторных путей и репликация сопровождается виремией через 4-14 дней, что заканчивается появлением анти-B19 IgM. IgG появляется примерно через 1 неделю и совпадает с появлением типичной экзантемы и артралгии.
-
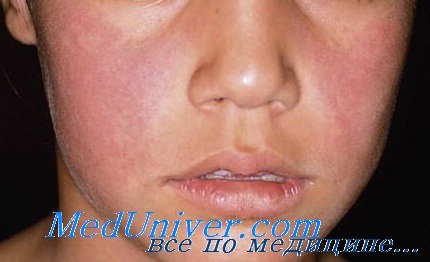
Тесный контакт с инфицированными людьми: парвовирус B19 распространяется через прямой контакт и респираторные капли; тесный контакт с инфицированными людьми является фактором риска эпидемий, наблюдаемых в конце зимы и ранней весной. Ярко-красная макулярная эритема щек с двух сторон с умеренными выделениями из носа. Эритематозные макулы и папулы, развивающиеся в кружевную ретикулярную эритему, наиболее заметные на конечностях:
-
Макулы и папулы появляются через 1 — 4 дня после первичной сыпи. Кружевная ретикулярная эритема длится от 1 до 3 недель, хотя она может сохраняться и дольше. Генерализированная экзантема может усиливаться при повышенной температуре тела; родителей следует предупредить, что это не отражает рецидив болезни. Экзантема иногда бывает зудящей и чаще всего встречается у педиатрических пациентов
-
артралгия / артрит — обычно включает небольшие суставы рук, запястий, коленей или лодыжек и самоограничивается. Артрит чаще встречается у взрослых, особенно среди женщин; лихорадка, головная боль, фарингит, насморк, боль в животе; симптомы анемии.
![]()
-
Как правило, самоограничивающиеся симптомы, устраняющиеся примерно за 2 — 3 недели Осложнения могут возникать у некоторых популяций пациентов (например, беременных и людей с повышенным обновлением / уничтожением эритроцитов).
-
Может наблюдаться у людей с ослабленным иммунитетом (например, пациентов с ВИЧ, людей, получающих химиотерапию или иммуносупрессию после трансплантации, или пациентов с врожденными иммунодефицитами) Может не присутствовать при классической erythema infectiosum, но есть при хронической анемии Антитела к вирусу обычно отсутствуют , часто с высокими уровнем вируса в крови Симптомы продолжаются дольше, чем стандартная продолжительность инфекции, например, по крайней мере от 3 до 4 недель.
![]()
У пациентов могут развиться артралгия / артрит, особенно на небольших суставах рук, запястий, колени или лодыжки, но эти общие симптомы обычно самоограничиваются. При проявлениях этого клинического сценария у здорового человека, никаких других диагностических исследований не требуется.
Пациенты с иммунодефицитом не образуют иммунные комплексы, поэтому у них первоначально не представлена классическая erythema infectiosum. Эта популяция пациентов включает пациентов с ВИЧ, лиц, получающих химиотерапию или иммуносупрессию после трансплантации, или пациентов с врожденными иммунодефицитами. Персистентная парвовирусная инфекция B19 может возникать, что приведет к тяжелой анемии из-за хронической аплазии эритроцитов.
![]()
Количество ретикулоцитов и ОАК и рекомендуется беременным пациентам, пациентам с известной иммуносупрессией или состояниям, связанным с увеличением оборота / разрушения эритроцитов (например, наследственным сфероцитозом, серповидно-клеточной анемией, талассемией, железодефицитной анемией), для изучения анемии.
Консультации со специалистами по гематологии / онкологии рекомендуется в условиях переходного апластического кризиса (снижение уровня гемоглобина с отсутствием ретикулоцитов при острой инфекции).
Серологические исследования редко необходимы, кроме как при установке осложненной парвовирусной инфекции B19 (например, исследование причины тяжелой анемии плода или причины апластических кризов). В этих ситуациях рекомендуется консультации с соответствующими консультантами, такими как консультант по акушерству / гинекологии для беременной женщины, подвергшейся воздействию или инфицированной парвовирусом B19.
IgM-антитела присутствуют в большинстве случаев erythema infectiosum во время диагностики и могут развиваться за несколько дней после начала апластического кризиса. IgM-антитела обнаруживаются в течение нескольких месяцев после острой инфекции. Из-за широко распространенного характера парвовируса B19 присутствие IgG менее клинически значимо.
Материнский IgM может отсутствовать во время появления водянки плода, хотя IgM может быть обнаружен в пуповинной крови, и исследования ДНК (пуповинной крови или амниотической жидкости) могут обнаружить вирус.
Пациенты с иммунодефицитом, возможно, не смогут искоренить инфекцию из-за недостаточного уровня IgM. Они могут оставаться заражёнными, но отрицательны на серологический анализ на IgM. Альтернативные анализы, включая гибридизацию нуклеиновой кислоты и ПЦР-анализы, могут быть полезны для подтверждения предполагаемого диагноза. Поскольку вирусная ДНК может обнаруживаться в течение нескольких месяцев после виремической фазы, положительный результат может не быть свидетельством острой инфекции.
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
| Краснуха |
|
|
| Корь |
|
|
| Детская розеола |
|
|
| Скарлатина |
|
|
|
| |
| Гиперчувствительность к препарату |
|
|
| Системная красная волчанка |
|
|
| Ювенильный дерматомиозит |
|
|
Большинство случаев erythema infectiosum не требуют специальной терапии, кроме симптоматического лечения лихорадки и артрита / артралгии и покоя. Как и при любом вирусном заболевании, показано поддержание гидратации и соответствующего отдыха.
Осложнения парвовирусной B19 инфекции включают переходный апластический кризис у людей с повышенным оборотом / разрушением эритроцитов (например, наследственный сфероцитоз, серповидно-клеточная анемия, талассемия, железодефицитная анемия). Кроме того, инфекция во время беременности может привести к анемии плода, водянке и смерти плода. Пациенты, страдающие этими осложнениями, требуют направления к соответствующим консультантам для лечения и мониторинга. Сообщалось о редких сообщениях о нефрите и гепатитах в связи с инфекцией парвовируса B 19. Кроме того, парвовирус был приписан к кардиомиопатии у детей.
Персистирующая инфекция, вызванная парвовирусом B19 возникает, когда имеется недостаточное образование антител из-за иммунодефицита. Пациенты с иммунодефицитом не образуют иммунные комплексы, поэтому у них первоначально не представлена классическая erythema infectiosum. Эта популяция пациентов включает пациентов с ВИЧ, лиц, получающих химиотерапию или иммуносупрессию после трансплантации, или пациентов с врожденными иммунодефицитами.
Парвовирусная инфекция B19 часто реагирует на внутривенный иммуноглобулин (в/в IG) с последующим увеличением количества эритроцитов. Для предотвращения осложнений анемии может потребоваться переливание эритроцитов. У некоторых пациентов прекращение иммуносупрессивной терапии или начало антиретровирусной терапии у пациентов с ВИЧ может прекратить персистирующую парвовирусную инфекцию B19 и, таким образом, решить проблему анемии.
Поскольку пациенты с erythema infectiosum обычно уже не являются заразными во время презентации экзантемы и артралгии, очень трудно предотвратить распространение. Тем не менее, пациенты с папулезными пурпуровыми перчатками и синдромом носков (PPGSS) являются заразными во время кожной сыпи.
Пациенты с апластическим кризисом являются заразными до появления симптомов и в течение как минимум 1 недели после появления симптомов. Были попытки разработать вакцины, но ни одна из них не была утверждена на сегодня.
Erythema infectiosum является самоограниченной и разрешается без осложнений в большинстве случаев. Родителям детей следует посоветовать, что генерализированная экзантема может сохраняться в течение нескольких недель и может усиливаться при повышенной температуре тела (купание, напряжение), но это не означает рецидив болезни. В популяции с ослабленным иммунитетом может наблюдаться стойкая инфекция B19 с результирующей анемией.
Читайте также:


