Инфекции с микрофлорой половых органов
В диагностике воспалительных процессов половых путей женщины важнейшую роль играет изучение микрофлоры отделяемого. С современных позиций нормальную микрофлору половых путей рассматривают как совокупность микробиоценозов, занимающих многочисленные экологические ниши на коже и слизистых оболочках. Микроорганизмы, составляющие нормальную микрофлору влагалища, находятся между собой в разнообразных взаимоотношениях (нейтрализм, конкуренция, комменсализм, синергизм, паразитизм и др.). Изменение численности того или иного вида микроорганизмов в соответствующем биотопе или появление несвойственных данному месту обитания бактерий служит сигналом для обратимых или необратимых изменений в соответствующем звене микроэкологической системы. Особенностью нормальной микрофлоры половых путей у жен
щин является её многообразие. В табл. представлен видовой состав нормальной микрофлоры влагалища.
Факультативные лактобациллы преобладают во влагалищном содержимом женщин с регулярным менструальным циклом и беременных, но практически отсутствуют у девочек в препубертатном периоде и у женщин в постменопаузе. Количество лактобацилл во влагалище здоровых женщин составляет 10 5 -10 7 КОЕ/мл. Продукция эстрогенов у женщин репродуктивного возраста повышает содержание гликогена во влагалищном эпителии. Гликоген метаболизируется в глюкозу и в последующем с помощью лактобацилл — в молочную кислоту. Она обеспечивает низкий уровень рН (менее 4,5), способствует росту ацидофильных микроорганизмов, в частности лактобактерий. Помимо лактобактерий в состав влагалищного биоценоза входят более 40 видов других бактерий, однако их доля не превышает 5% общего количества микроорганизмов. У здоровых небеременных женщин ранговая последовательность бактериальных видов следующая: лактобациллы, бифидобактерии, пептококки, бактероиды, эпидермальные стафилококки, коринебактерии, гарднереллы, мобилунгус, микоплазмы. Соотношение анаэробной флоры к аэробной составляет 10:1.
Таблица Видовой состав нормальной микрофлоры влагалища
Таблица Видовой состав нормальной микрофлоры влагалища

Нормальная бактериальная флора выполняет антагонистическую роль, препятствуя инвазии патогенных микроорганизмов, а любая инвазия в здоровый эпителий почти всегда сопровождается изменениями микрофлоры влагалища.
Для оценки состояния микрофлоры влагалища в клинической практике длительное время использовали бактериологическую классификацию о 4 степенях чистоты с учётом количества лактобацилл, наличия патогенных бактерий, лейкоцитов, эпителиальных клеток.
■ I степень. В мазках эпителиальные клетки и чистая культура факультативных лактобацилл. Реакция влагалищного содержимого кислая (рН 4-4,5).
■ II степень. Небольшое количество лейкоцитов, палочек факультативных лактобацилл меньше, присутствуют другие сапрофиты, преиму
щественно грамположительные диплококки, реакция содержимого остаётся кислой (рН 5-5,5).
■ III степень. Большое количество клеток эпителия, лейкоциты. Факультативные лактобациллы в незначительном количестве, разнообразная кокковая флора; реакция содержимого слабокислая или основная (рН 6-7,2).
■ IV степень. Клетки эпителия, много лейкоцитов, разнообразная гноеродная флора при полном отсутствии влагалищной палочки, реакция основная (рН выше 7,2).
В настоящее время очевидны условность данной классификации и недостаточная её информативность. Она не учитывает многообразие видов нормальной микрофлоры, их взаимоотношения, а также возможное присутствие патогенных возбудителей, таких как гонококки, трихомонады, грибы, хламидии и др.
Нарушение соотношения содержания различных видов микроорганизмов или видового состава их ассоциаций приводит к возникновению воспалительных процессов влагалища. К механизмам, изменяющим нормальную экосистему влагалища, относятся: гормональные факторы, определяющие содержание гликогена в клетках эпителия; микробный антагонизм; нарушение иммунной системы; сексуальное поведение.
Для правильной интерпретации патологических изменений при воспалительных процессах в половых путях женщин важное значение имеет знание цитоморфологических особенностей нормальной слизистой оболочки влагалища.
Эпителий влагалища (многослойный плоский) на протяжении менструального цикла подвержен циклическим изменениям под влиянием половых гормонов. В многослойном плоском эпителии влагалища можно выделить следующие слои: поверхностный, промежуточный, внешний базальный и внутренний базальный. В первые дни после менструации остаётся приблизительно третья часть влагалищного эпителия, затем на протяжении менструального цикла он снова восстанавливается.
В мазках из влагалища различают четыре вида клеток эпителия.
■ Клетки поверхностного слоя большие (35-30 мкм) полигональной формы, ядро маленькое (6 мкм), пикнотичное. Клетки чаще располагаются раздельно. Эти клетки в большом количестве присутствуют с 9-го по 14-й день менструального цикла.
■ Клетки промежуточного слоя меньшие по размеру (25-30 мкм), форма неправильная, ядро более крупное, круглое или овальное. Клетки часто располагаются пластами. Присутствуют во всех фазах менструального цикла.
■ Клетки парабазального слоя маленькие по размеру, округлой формы, с большим круглым центральнорасположенным ядром. Присутствуют в небольшом количестве только во время менструации и появляются в мазках в период менопаузы или аменореи.
■ Клетки базальные (или атрофические) меньше парабазальных, округлой формы, с большим ядром соотношение ядра и цитоплазмы 1:3. Появляются в период менопаузы и при послеродовой аменорее.
Во влагалищных мазках, помимо эпителиальных клеток, могут присутствовать эритроциты (попадают при незначительных повреждениях ткани),
лейкоциты в количестве 6-8, а после овуляции до 15 в поле зрения, они попадают в отделяемое или путём миграции через стенку влагалища, или как составная часть воспалительного экссудата.
Слизистая оболочка цервикального канала покрыта высоким призматическим эпителием с базальным расположением ядер, цитоплазма клеток содержит слизь. Под призматическим эпителием нередко обнаруживают резервные (комбиальные) клеточные элементы. Два вида эпителия — многослойный плоский и призматический — контактируют в области наружного маточного зева. В мазках в норме обнаруживают клетки призматического эпителия, единичные метаплазированные клетки, слизь (в слизистой пробке лейкоцитов может быть очень много — до 60-70 в поле зрения).
Воспалительные заболевания женских половых органов занимают первое место (55-70%) в структуре гинекологической заболеваемости. Значительную долю в них занимают инфекции вульвы, влагалища и шейки матки. У женщин репродуктивного возраста вагиниты развиваются вследствие бактериального инфицирования (40-50%), вульвовагинального кандидоза (20-25%) и трихомониаза (10-15%).
Все воспалительные процессы гениталий делят на неспецифические и вызванные инфекциями, передающимися половым путём.
Исследование влагалищного отделяемого играет важную роль в диагностике воспалительных заболеваний нижнего отдела половых органов. Общие признаки воспалительного процесса — появление лейкоцитов (ней-трофилов и эозинофилов), лимфоидных элементов и макрофагов.
Неспецифические вагиниты — инфекционно-воспалительные заболевания влагалища, обусловленные условно-патогенными микроорганизмами (кишечной палочкой, стрептококками, стафилококками и др.). При неспецифических вагинитах в мазках обнаруживают большое количество лейкоцитов (30-60 и более в поле зрения), ключевые клетки отсутствуют, но достаточно много клеток слущенного эпителия влагалища. Как правило, обнаруживают несколько видов микроорганизмов. В целом микроскопическая картина характерна для воспалительного экссудата.
Бактериальный вагиноз — неспецифический (похожий на воспалительный) процесс, при котором во влагалищном отделяемом не обнаруживают патогенных возбудителей (на его долю приходится 40-50% всех инфекционных вагинитов). В настоящее время бактериальный вагиноз рассматривают как дисбактериоз влагалища, в основе которого лежит нарушение микробиоценоза.
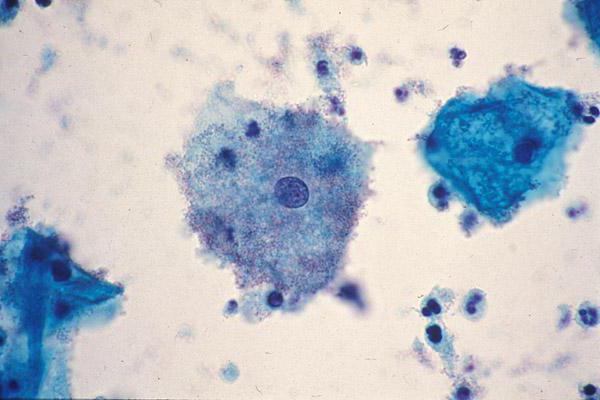
Наиболее информативный лабораторный метод диагностики бактериального вагиноза — обнаружение в мазках, окрашенных по Граму, ключевых клеток (слущенных клеток влагалища, покрытых большим количеством мелких грамотрицательных бактерий). Эти клетки выявляют у 94,2% пациенток, в то время как у здоровых женщин они отсутствуют. Наиболее объективный способ идентификации ключевых клеток — исследование клеточных краев эпителия. Ключевыми считают эпителиальные клетки, края которых размыты, нечётко различимы ввиду прикрепления к ним бактерий. Кроме ключевых клеток, в пользу бактериального вагиноза при микроскопии с физиологическим раствором свидетельствует наличие мелких бактерий при отсутствии лактобацилл.
Количество различных факультативных (Gardnerella vaginalis) и анаэробных (бактероиды) бактерий при бактериальном вагинозе выше, чем у здоровых женщин. Фактически общее содержание бактерий во влагалище возрастает до 10 11 в 1 мл. В отличие от пациенток с нормальной микрофлорой, у больных с бактериальным вагинозом преобладают не факультативные, а анаэробные лактобациллы. Уменьшение количества факультативных лак-тобацилл приводит к снижению образования молочной кислоты и повышению рН. У больных бактериальным вагинозом рН влагалища находится в пределах 5-7,5.
Gardnerella vaginalis (выявляют у 71-92% больных, составляет более 5% всех представителей микрофлоры) и другие анаэробы способствуют интенсификации процессов отторжения эпителиальных клеток, особенно в условиях щелочной среды, что приводит к образованию патогномонич-ных ключевых клеток.
При окраске мазков по Граму у больных бактериальным вагинозом в иммерсионном поле обнаруживают менее 5 лактобацилл и более 5 гарднерелл или других микроорганизмов. Наличие большого количества лейкоцитов в мазках из влагалища не считают характерным для бактериального ваги-ноза.
Критерии постановки диагноза бактериального вагиноза следующие.
■ рН вагинального отделяемого >4,5.
■ Ключевые клетки в мазках, окрашенных по Граму.
о возможности обнаружения, особенно в моче, жгутиковых простейших семейства бодонидов. В отличие от трихомонад они обладают меньшими размерами и имеют лишь 2 жгутика, что обуславливает их быстрое поступательное движение по прямой. При исследовании окрашенных мазков возможны ошибки, поскольку эпителиальные клетки могут быть приняты за трихомонады.
Диспансерное наблюдение с исследованием мочи и отделяемого из влагалища у женщин, перенёсших трихомониаз, следует проводить в течение не менее двух менструальных циклов.
Гонорея. При исследовании влагалищных мазков для гонореи характерно внутриклеточное расположение гонококков (в лейкоцитах), их бобовидная форма и отрицательная окраска по Граму.
Кандидоз гениталий вызывают дрожжеподобные грибы рода Candida (на его долю приходится 20-25% всех инфекционных вагинитов). Для диагностики кандидоза проводят микроскопическое исследование взятого из очага поражения материала (чувствительность метода 40-60%). При кандидозе гениталий в острый период заболевания лактобациллы во влагалищном отделяемом обнаруживают в незначительном количестве (в среднем — 16,6% всей микрофлоры) либо они вообще отсутствуют. У 75% больных рН влагалища находится в пределах 5-5,5, что считают весьма информативным для диагностики кандидоза. Присутствие мицелия и спор во влажных мазках, обработанных 10% раствором гидроксида калия, подтверждает диагноз.
Изменения при исследовании отделяемого влагалища при различных заболеваниях приведены в табл. [Шерард Дж., 2001].
Таблица Результаты исследования отделяемого влагалища при различных заболеваниях
Таблица Результаты исследования отделяемого влагалища при различных заболеваниях
Нарушение микрофлоры влагалища хотя бы раз в жизни беспокоило любую женщину. С этой болезнью сталкиваются и девушки, которые никогда не жили половой жизнью. Протекает недуг бессимптомно, но может вызывать самые тяжелые последствия, сопровождающиеся воспалительным процессом. Гинекологи называют патологию дисбиозом или дисбактериозом.
Что представляет собой дисбиоз?
Дисбиоз определяется как нарушение микрофлоры влагалищной среды. Если его не лечить, то болезнь будет прогрессировать, вызвав при этом ряд самых негативных последствий.
Нарушение микрофлоры влагалища на первом этапе никак себя не проявляет. Меняются лишь в незначительной степени выделения. В нормальном состоянии у женщины они отсутствуют, а если и бывают, то в малом количестве. При здоровой микрофлоре не бывает резей, болей, запаха, чувства жжения, сухости во время полового акта и дискомфорта.
Неприятный запах, увеличение количества беловато-желтоватых выделений говорят о наличии такой патологии, как нарушение микрофлоры влагалища. Почему это происходит? Об этом и пойдет речь дальше.
Нормальная микрофлора на 90 % состоит из лактобактерий и на 9 % - из бифидобактерий. Оставшийся 1 % приходится на условно-патогенные микроорганизмы, которые редко провоцируют какие-либо заболевания. Незначительные изменения организм женщины легко переносит, особенно при хорошем иммунитете. При серьезных нарушениях, где число лактобактерий и бифидобактерий уменьшается, а процент условно-патогенных микроорганизмов растет, половая система может дать сбой. В результате происходит размножение таких вредоносных бактерий, как грибок, гарднерелла, стрептококк, протей, кишечная палочка, хламидии и т. д. Возникает дисбактериоз влагалища и, как следствие, воспалительный процесс. Иммунная система продолжает бороться с патогенными бактериями, но при отсутствии лечения защитные функции организма уже не дают нужного эффекта.
К самым распространенным видам заболевания относят:
- бактериальный вагиноз;
- кандидоз;
- молочницу.
Если дисбактериоз протекает в скрытой форме, то выраженная симптоматика наблюдается редко. Без анализов и осмотра врача распознать заболевание в подобном виде бывает сложно. Поэтому женщинам рекомендуют посещать гинеколога два раза в год.
Причины нарушения микрофлоры влагалища

Факторов, влияющих на появления дисбиоза множество:
- Однократное и постоянное переохлаждение, которое снижает иммунитет и способствует развитию дисбактериоза.
- Изменение гормонального фона. Бессистемная половая жизнь, климакс, беременность, рождение ребенка, аборт, нарушение менструального цикла и т. д.
- Смена климатических поясов.
- Стрессовые ситуации.
- Хаотичная сексуальная жизнь. Частая смена половых партнеров. Игнорирование методов контрацепции.
- Воспалительные и инфекционные заболевания малого таза.
- Инфекции, приобретенные после полового акта.
- Продолжительное лечение антибиотиками.
- Кишечные заболевания.
- Неправильное введение и использование тампонов для месячных.
Все эти и другие причины вызывают нарушение микрофлоры влагалища.
Симптомы заболевания

Помогут вовремя распознать нарушение микрофлоры влагалища симптомы заболевания. Хотя во многих случаях, особенно на начальной стадии заболевания, они попросту отсутствуют. Если бактериоз начал прогрессировать, могут наблюдаться:
- выделения белого и желтого цвета;
- неприятный запах;
- дискомфорт в районе половых органов;
- сухость во время секса;
- жжение, зуд и боль в области гениталий.
Это основные признаки нарушения микрофлоры влагалища. Если дисбиоз не лечить, то может возникнуть эндометрит, воспаление придатков, шейки матки или стенок влагалища. Если инфекционный процесс затронул мочеполовые органы и мочеиспускательный канал, то, как правило, развивается цистит или уретрит.
Нарушение микрофлоры влагалища при беременности и после родов

Беременность, изменение гормонального фона могут спровоцировать острую стадию вагинального дисбиоза. В период вынашивания ребенка симптоматика заболевания усугубляется. Наблюдается обилие выделений, беспокоит неприятный запах, зуд и жжение в области гениталий, возникают болевые ощущения во время секса.
Женщинам в период беременности многие препараты противопоказаны, поэтому полноценное лечение здесь провести не представляется возможным. Все действия направляются лишь на временное устранение симптомов, а необходимое лечение с приемом антибиотиков проводится после родоразрешения.
Может возникать нарушение микрофлоры влагалища после родов. Как лечить пациентку в этой ситуации? Этот вопрос решает только врач. Зачастую у молодых мам диагностируется молочница, которую вызывает дрожжеподобный гриб рода Candida. На этот процесс оказывает влияние гормональная перестройка организма, а также ряд лекарственных препаратов, которые была вынуждена принимать рожавшая женщина.
В этом случае терапию проводят противогрибковыми средствами в комплексе с пробиотиками, которые положительным образом влияют на миклофлору влагалища и предупреждают вторичное появление болезни.
Дисбактериоз влагалища и половой партнер

Зачастую нарушение баланса микрофлоры влагалища не влияет на половую жизнь женщины и не вызывает у сексуального партнера особых проблем. Исключением является запущенная стадия дисбиоза. В этом случае у мужчины могут развиться признаки баланопостита или неспецифического уретрита, и то только в том случае, если представитель сильного пола имеет предрасположенность к заболеванию.
Как правило, болезни полового партнера не влияют на влагалищную среду женщины, разумеется, речь не идет о венерических заболеваниях.
Лечение дисбиоза влагалища проводится только у женщин, без привлечения партнера, если только патология не вызвана половой инфекцией.
Если имеют место ЗППП, то они сопровождаются выраженным дисбактериозом. Вызывают дисбаланс во влагалищной среде. Провоцируют появление воспалительного процесса и нарушают микрофлору вагины. Однако нет таких ситуаций, где возбудителем выступает только инфекция, передающаяся половым путем. Всегда болезнь сопровождается негативными изменениями в условно-патогенной микрофлоре. Это следует учитывать в борьбе с недугом. Здесь прием одних антибиотиков вряд ли поможет, так как не восстановит нормальный уровень микрофлоры.
Всегда курс лечения должен заканчиваться прибиотиками, восстанавливающими влагалищную среду. Серьезные проблемы, вызванные хламидиями и трихомонадой, решают путем антибактериальной терапии, после которой необходимо восстановление микрофлоры. Эти курсы должны быть разделены и проводятся один за другим.
В ситуациях, когда заболевание имеет легкую форму, нужно провести урогенитальную диагностику. А восстановливать необходимый фон можно одновременно с устранением половой инфекции.
Дисбактериоз у девушек

Нарушение микрофлоры влагалища встречается даже у девушек, которые ни разу не вступали в половую связь. Здесь оказывают влияние самые различные факторы. Это и гормональная перестройка организма во время полового созревания, и особенности структуры девственной плевы, и несоблюдение правил гигиены (в том числе неправильное подмывание гениталий), и прием антибиотиков и других препаратов. Причины в этом случае схожи с факторами, способствующими развитию дисбактериоза у женщин, ведущих активную половую жизнь. Но есть и нюансы.
Терапия дисбактериоза у девственниц достаточно сложна, так как девственная плева не позволяет провести тщательную обработку влагалища. В некоторых случаях показана даже гименэктомия, при которой происходит нарушение плевы.
Развитие дисбиоза и кишечная среда
Зачастую некоторые заболевания желудка и кишечника приводят к нарушению микрофлоры как в стенках кишечника, так и во влагалище.
Прямая кишка тесно соприкасается с влагалищной полостью, в результате бактерии беспрепятственно проходят сквозь стенки органов. Когда дисбактериоз кишечника развивается и прогрессирует, бактерии (кишечная палочка, энтерококки и т. д.), вызывающие эту болезнь, легко проникают сквозь стенки влагалища, где тоже нарушают фон. Что делать в такой ситуации? Разумеется, обращаться к специалисту, ни в коем случае не прибегая к "самодеятельности" и помощи народных средств.
Лечение нарушения микрофлоры влагалища в данном случае - процесс сложный, так как вероятность нового заражения довольно высока. Здесь должна проводиться одновременная терапия и влагалища, и кишечника. Это самая тяжелая форма дисбиоза.
Диагностика дисбактериоза

Для того чтобы лечение дало результат, нужно правильно диагностировать недуг. В первую очередь проводится гинекологический осмотр пациентки. Затем назначаются анализы. Как правило, это:
- ПЦР-диагностика, позволяющая убедиться в отсутствии или наличии половых инфекций;
- мазок на флору, говорящий о состояние влагалищной микрофлоры;
- посев выделений из влагалища;
- определяется чувствительность больной к антибиотикам.
Полученные данные лабораторных исследований позволяют установить причину болезни и степень её сложности.
Лечение дисбиоза

Лечебные мероприятия по восстановлению влагалищной микрофлоры делятся на несколько этапов:
- Уничтожение патогенных бактерий, которые стали причиной этого заболевания.
- Восстановление влагалищной микрофлоры.
- Повышение иммунитета.
Если дисбактериоз возник из-за половых инфекций, то сначала устраняют возбудителя заболевания, назначив курс антибиотиков. Если нарушение микрофлоры влагалища вызвано другой причиной, то антибиотики могут и не применяться. А если и прописывают подобную терапию, то на срок не более пяти дней.
Очень важно при дисбиозе проведение наружных процедур. Это различные ванночки и тампоны. Подобные мероприятия тормозят развитие патогенных микроорганизмов и восстанавливают иммунитет. Лечение нарушения микрофлоры влагалища антисептиками - их в этом случае применяют местно - намного эффективнее антибиотиков, да и зона воздействия у них гораздо шире. Почти все бактерии восприимчивы к их влиянию. Ещё антисептические средства помогают развить иммунитет стенок вагины и нормализуют её микрофлору. Тормозят размножение патогенных бактерий.
Запущенную форму дисбактериоза тяжело вылечить только иммуномодулирующей терапией, здесь в дополнение почти всегда прописывают антибиотики.
Препараты для лечения дисбиоза

Нарушение микрофлоры влагалища (препараты, как правило, назначают в виде мази, свечей, вагинальных таблеток и кремов) - достаточно сложное заболевание, при котором зачастую требуется комплексный подход.
Если болезнь запушена, и только препаратами местного действия нельзя обойтись, то прописывают для приема внутрь таблетки. Это:
Если причиной нарушения микрофлоры стала половая связь, то следует обследовать и лечить сексуального партнера тоже.
О профилактических мерах
Лечение дисбиоза может занять до четырех недель. Предупредить это заболевание в ряде случаев бывает сложно, так как настоящую причину, вызвавшую болезнь, установить трудно. Единственное, что может сделать женщина, это укреплять иммунитет и соблюдать необходимые правила гигиены.
После восстановления микрофлоры влагалища следует посещать гинеколога каждые три месяца в течение года. Это нужно для того, чтобы вовремя выявить рецидив и принять соответствующие меры. В дальнейшем, при нормальном стечении обстоятельств, к врачу можно обращаться раз в год.

Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Здоровье всего организма в целом определяется балансом различных микроорганизмов, которые в нем обитают. От этого же зависит и здоровье половых органов. Наверное, многие из Вас не раз сталкивались с таким понятием как микрофлора половых органов – совокупность микроорганизмов, населяющих органы мочеполовой системы человека. Сексуальное здоровье остается в норме до тех пор, пока полезные бактерии доминируют над вредными. Если же этот баланс нарушается, тогда человека начинают беспокоить разнообразные симптомы инфекционных и воспалительных недугов половых органов.
Строение женских внутренних половых органов
Внутренние половые органы женщин представлены яичниками, маточными трубами, маткой и влагалищем. Влагалище представляет собой мышечно-фиброзную трубку, которой свойственно растягиваться. Слизистая оболочка влагалища не имеет желез, однако ей присущ плоский многослойный эпителий. Матка своим внешним видом напоминает грушу, которая уплотнена спереди назад. Располагается матка между прямой кишкой и мочевым пузырем. В состав матки входит шейка, тело и дно. Яичник – это парный орган, представляющий собой половую железу, которая размещается между двумя листками широкой связки матки. Парным органом являются и маточные трубы, которые соединяют полость матки с брюшной полостью. Их длина достигает около 12 см. Полное завершение созревания всех этих органов происходит примерно к 17 - 18 годам. На всю женскую половую систему возложена одна очень важная функция, а именно - репродуктивная.
Нормальная микрофлора влагалища

Нормальная микрофлора влагалища состоит из 90% бактерий, выделяющих кислоту. В случае если вагинальная среда по тем или иным причинам становится щелочной, тогда уровень бактерий, которые выделяют кислоту, очень сильно понижается. В итоге, слизистая оболочка влагалища подвергается воздействию целого ряда микробов, которые провоцируют развитие венерических либо воспалительных недугов. Нередко эти же микробы становятся причиной развития и рака шейки матки. Нормальной флоре влагалища свойственно все время меняться. Данный факт обусловлен наличием в клетках данного органа гликогена (полисахарида), за обмен которого отвечают женские половые гормоны. При рождении во влагалищной флоре девочек доминируют бифидобактерии и лактобациллы. Постепенно их количество снижается, вследствие чего влагалище начинает заселять кокковая флора, представленная сапрофитными и эпидермальными стафилококками. В момент полового созревания отмечается скачок половых гормонов, что, конечно же, провоцирует увеличение числа гликогена. В пожилом возрасте вновь начинает доминировать кокковая флора.
Функции нормальной микрофлоры влагалища
Основной функцией лактофлоры влагалища является формирование особой кислой среды, которая в свою очередь выполняет свои функции, а именно:
- Эволюционную – кислой среде свойственно уничтожать сперматозоиды, вследствие чего преодолеть кислотный барьер удается только самым здоровым сперматозоидам;
- Защитную – кислая среда уничтожает все болезнетворные микроорганизмы.
Помимо этого лактофлоре влагалища свойственно повышать местный иммунитет, а именно усиливать синтез интерферона (защитного белка) и секреторных иммуноглобулинов (основного вида антител, которые принимают участие в формировании местного иммунитета). Она также провоцирует синтез макрофагов (клеток, которые активно захватывают бактерии).
По составу микрофлоры выделяют следующие степени чистоты влагалища здоровых женщин:
1-я степень: кислая реакция среды, высокий уровень лактобацилл (представителей рода молочнокислых бактерий), других микроорганизмов очень мало;
2-я степень: слабокислая реакция среды, маленькое количество лактобацилл, наблюдаются стафилококки, лейкоциты и стрептококки;
3-я степень: слабощелочная либо нейтральная реакция среды, единичные лактобациллы, большое количество кокков и лейкоцитов;
4-я степень: щелочная реакция среды, лактобациллы не наблюдаются, большое количество лейкоцитов, кокков и бактероидов;
3-я и 4-я степень указывают на наличие воспалительного процесса.
Нарушение микрофлоры влагалища или дисбиоз
Явление нарушения микрофлоры влагалища именуют дисбиозом либо дисбактериозом влагалища. Существует и другое название данного состояния, а именно бактериальный вагиноз, которое особенно часто используется в медицинской практике. В нормальном состоянии влагалищная флора состоит из 90% лактобактерий, 10% бифидобактерий и менее 1% таких микроорганизмов как мобилункус, лептотрикс, гарднерелла и др. Как только равновесие между этими бактериями нарушается, женщину практически сразу же начинают беспокоить различные признаки дисбиоза, а именно:
- выделения из влагалища беловато-желтоватого окраса;
- неприятный запах;
- ощущение дискомфорта в области половых органов.
Причины развития дисбактериоза влагалища
- смена климата;
- частые стрессы;
- нарушения либо изменения гормонального фона;
- инфекционные и воспалительные патологии органов малого таза;
- беспорядочная половая жизнь;
- нерациональное использование антибиотических препаратов;
- патологии кишечника;
- инфекции, передающиеся половым путем;
- переохлаждение организма;
- неправильное использование тампонов во время менструации;
- снижение иммунитета.
Возможные осложнения дисбиоза влагалища
Так как патогенных микроорганизмов при дисбиозе достаточно много, рано или поздно они могут стать причиной развития воспалительного процесса в области как стенки влагалища, так и шейки матки. Именно с этими органами болезнетворные бактерии находятся в очень тесном постоянном контакте. Помимо этого бактерии могут проникнуть и в матку, став причиной развития эндометрита (воспаления внутренней стенки матки) либо аднексита (воспаления яичников и маточных труб). Нередко на фоне дисбиоза происходит инфицирование и мочевого пузыря, а также мочеиспускательного канала.
Диагностика дисбактериоза влагалища
Как восстановить микрофлору влагалища?
Курс терапии дисбиоза влагалища предусматривает достижение следующих целей:
1. Подавление болезнетворных бактерий;
2. Восстановление нормальной флоры;
3. Восстановление иммунитета стенки влагалища.
1. Подавление болезнетворных бактерий:
С этой целью используются местные антисептики, антибактериальные свечи или антибиотические препараты. Что касается антибиотиков, то в их список можно занести сумамед, трихопол, амоксиклав, доксициклин и другие. Список антисептиков возглавляет мирамистин. Среди всего разнообразия антибактериальных свечей специалисты останавливают свой выбор, как правило, на гино-певариле и тержинане.
2. Восстановление нормальной флоры:
В данном случае применяются пробиотики (средства, восстанавливающие баланс микроорганизмов), в состав которых входят лактобактерии. Не обходится и без кисломолочных продуктов.
3. Восстановление иммунитета стенки влагалища:
Чтобы восстановить иммунитет стенки влагалища, пациенткам прописывают местные и общие иммуномодуляторы типа иммунала, циклоферона, полиоксидония и др.
Меры профилактики дисбактериоза влагалища
1. Соблюдение всех правил гигиены наружных половых органов (антибактериальные средства для интимной гигиены использовать не рекомендуется, их следует заменить обычным мылом);
2. Рациональное питание, предусматривающее регулярное употребление растительной клетчатки и кисломолочных продуктов;
3. Полный отказ от самостоятельного использования антибиотиков и антибактериальных медикаментов;
4. Сведение до минимума ношения синтетического нижнего белья, особенно в жаркую погоду;
5. Регулярное использование барьерной контрацепции (презервативов);
6. Отказ от использования гигиенических прокладок и влагалищных тампонов в случае, если они хотя бы раз стали причиной развития аллергической реакции.
Микрофлора мужских половых органов
Состав микрофлоры уретры чаще всего остается неизменным на протяжении всей жизни мужчины. Уже при рождении в уретре мальчиков имеется эпидермальный стафилококк, являющийся естественным обитателем микрофлоры здорового мужчины. Мочеиспускательному каналу присуща нейтрально-щелочная реакция, необходимая для нормального существования и размножения сапрофитных стафилококков. Эта же реакция сохраняет жизнеспособность сперматозоидов. В отличие от микрофлоры женщин мужская флора не выполняет никаких важных функций, однако она также может нарушаться, провоцируя развитие разнообразных заболеваний, одним из которых является уретрит.
Уретрит – одно из последствий нарушения микрофлоры мужских половых органов
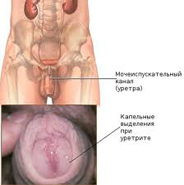
Уретрит представляет собой инфекционную патологию, развитие которой во всех случаях связано с инфекционным агентом в лице вирусов, грибов либо бактерий. Современные специалисты выделяют две формы данного заболевания, а именно специфический и неспецифический уретрит.
Специфический уретрит является результатом одной либо нескольких половых инфекций.
Неспецифическая форма данного недуга вызывается условно-патогенной микрофлорой – кишечными палочками, грибками, стрептококками, протеем, стафилококками.
Читайте также:


