Инфекции иммунной системы спид
Иммунная система и ВИЧ
Как работает иммунная система (до появления ВИЧ)
Некоторые способы защиты от инфекций достаточно просты:
- Например, ваша кожа является основным барьером
Если кожа у вас повреждена, например, есть небольшой порез или царапина (для вирусов типа ВИЧ) или повреждения дыхательных путей (в случае туберкулеза), ваше тело будет использовать разные клетки для атаки и разрушения новой инфекции.
Говоря об иммунной системе, обычно используется два медицинских термина:
- Антиген – слово для обозначения маленьких частиц вызывающего инфекцию материала, разрушенного в теле, которые распознаются иммунной системой.
- Антитело – тип протеина, производимого определенными белыми кровяными тельцами в ответ на появление чужеродных веществ (антигенов). Антитела связаны только с определенными антигенами. Такое связывание помогает разрушать антигены. Одни антитела разрушают антигены непосредственно, другие облегчают процесс разрушения антигенов белыми кровяными тельцами.
КЛЕТОЧНЫЙ И ГУМОРАЛЬНЫЙ ИММУНИТЕТ

КАК ВИЧ ВЗАИМОДЕЙСТВУЕТ С ИММУННОЙ СИСТЕМОЙ
ВИЧ – вирус, с которым организму особенно трудно справляться. Это происходит оттого, что вирус использует для собственного воспроизводства те же клетки, которые использует организм для борьбы с инфекцией. ВИЧ-инфекция заставляет инфицированные клетки отмирать быстрее, а также давать сигналы другим клеткам отмирать быстрее.
Эти два фактора напоминают собаку, гоняющуюся за собственным хвостом!
- ВИЧ-инфекция заставляется организм производить больше клеток CD4 для борьбы с новым вирусом.
- Новые клетки становятся новыми мишенями для инфицирования и репродукции ВИЧ
- Организм отвечает тем, что производит больше клеток для противодействия вирусу.
Через некоторое время Т-клетки, в которые проник ВИЧ, истощаются и погибают (у большинства людей через 6 месяцев после инфицирования). Через много лет организм чрезмерно устает, иммунная система изнашивается.

Эту часть тяжело понять. Основная мысль состоит в том, что ВИЧ изматывает иммунную систему, производя все больше и больше клеток.
Тем не менее, эти клетки также быстро умирают и иммунная система работает без успеха. Поэтому количество клеток CD4 в вашем организме снижается.
АРВ терапия блокирует быструю репродукцию ВИЧ и приводит иммунную систему вашего организма почти в нормальное состояние.
Модель количества CD4 после инфицирования ВИЧ без терапии
Количество CD4 (полное название: количество CD4+ Т-лимфоцитов, но также называют количество CD4+ Т-клеток или Т4) – это результат анализа крови, который показывает, сколько таких клеток содержится в кубическом миллиметре крови.
Среднее количество CD4 для ВИЧ-негативного человека колеблется между 600 и 1600, но у некоторых людей этот уровень может быть выше или ниже.
- Через несколько недель после инфицирования ВИЧ количество CD4 обычно падает.
- Потом, по мере того, как иммунная система начинает сопротивляться, оно снова повышается, хотя не до того уровня, который был до инфицирования ВИЧ.
- Этот уровень обычно называют контрольной точкой CD4, которая, как правило, стабилизируется на протяжении 3-6 месяцев после инфицирования, но этот процесс может продолжаться гораздо дольше.
- В последующем количество CD4 с годами постепенно снижается. Средний уровень падения количества CD4 составляет около 50 клеток/мм3 ежегодно. В зависимости от человека, эта скорость может быть выше или ниже.

Иммунная система большинства людей успешно контролирует ВИЧ, не требуя лекарств долгие годы.
КАК БЫСТРО ПРОГРЕССИРУЕТ ВИЧ У РАЗНЫХ ЛЮДЕЙ
Время, на протяжении которого происходит падение количества CD4 (например, до уровня 200 клеток/мм3), различно для разных людей.
Приблизительное время снижения количества CD4 до уровня 200 клеток/мм3 у ВИЧ+ людей:
14 октября 2013
- 19535
- 15,7
- 2
- 3
Распространенность СПИДа в мире на 2009 год.

Спонсор конкурса — дальновидная компания Thermo Fisher Scientific. Спонсор приза зрительских симпатий — фирма Helicon.
Иммунная система

Рисунок 1. Упрощенная схема иммунного ответа. Молниями указано, как один тип клеток активирует другие. Мф — макрофаг, Б — бактерия, ТХ — Т-хелпер, ВКл — B-клетка, ПлКл — плазматическая клетка, Ат — антитела, Б+Ат — бактерия, покрытая антителами, привлекающими макрофагов, В — вирус, ЗМф — зараженный макрофаг, ТК — Т-киллер, ЗК — клетка, зараженная вирусом, УК — умирающая (апоптотирующая) клетка, В+Ат — вирус, покрытый антителами.
рисунок автора статьи
Жизненный цикл ВИЧ
Видео. Жизненный цикл ВИЧ.

Обратная транскрипция осуществляется вирусным белком обратной транскриптазой [31]. Обратная она потому, что обычно в клетке все наоборот — информация переносится с ДНК на РНК (а с РНК — в последовательность аминокислот белков). РНК по сравнению с ДНК очень нестабильна, и поэтому для ВИЧ характерна огромная скорость мутации — в десятки тысяч раз быстрее, чем для человека. Если скорость нейтральных мутаций для ДНК составляет у различных видов и для различных генов в среднем меньше 10 −9 замен на сайт в год, то скорость мутирования генетического материала РНК-вирусов — около 10 −3 замен на сайт в год (у гена env ВИЧ: 10 −2 –10 −3 замен на сайт в год [21]). Это одна из причин, почему иммунная система не может справиться с ВИЧ — он слишком быстро изменяется.
Таким образом, после того как копия вируса в геноме клетки начинает действовать, на её поверхности появляются знакомые нам белки gp41 и gp120, в цитоплазме — остальные вирусные белки и вирусная РНК. И через некоторое время от зараженной клетки начинают отпочковываться всё новые и новые копии ВИЧ.
Способы уничтожения иммунной системы
При отпочковывании вирус использует клеточную мембрану клетки, и со временем это должно вызвать ее разрушение. К тому же, вирусный белок Vpu вызывает увеличение проницаемости мембраны клетки [6]. При активации вируса в клетке появляется неинтегрированная в геном двуцепочечная ДНК [19], наличие которой может рассматриваться клеткой как повреждение ее генетического материала и индуцировать ее смерть через апоптоз (С точки зрения организма такая клетка потенциально может стать раковой). Помимо этого, вирусные белки напрямую нарушают баланс про- и противоапоптотических белков в клетке. К примеру, вирусная протеаза p10 может разрезать противоапоптотический фактор Bcl-2. Белки Nef [26], Env [22] и Tat [24] вовлечены в возрастание количества клеточных белков CD95 и FasL, служащих индукторами апоптоза по т.н. Fas-опосредованному пути. Белок Tat положительно регулирует каспазу 8 [2] — ключевой фактор индукции апоптоза.
Если же клетки не погибли сами, они активно уничтожаются Т-киллерами. (Это стандартный ответ иммунитета на заражение любыми вирусами.)
Помимо этого, при производстве gp120 и Tat часть их выбрасывается зараженной клеткой в кровоток, а это оказывает токсическое действие на организм [4], [28]. gp120 оседает на все СD4 + -клетки (в том числе и здоровые), что имеет три последствия:
- Белок СD4 важен для взаимодействия Т-хелпера с фагоцитом, при слипании же СD4 с gp120 T-хелпер перестает выполнять эту функцию.
- На gp120 как на чужеродный белок образуются антитела; после оседания gp120 на здоровые клетки, последние маркируются антителами, и иммунная система их уничтожает [9].
- После обильного связывания Т-хелпером gp120 клетка умирает сама. Дело в том, что CD4 — это корецептор. Он усиливает сигнал от TCR (T-cell receptor) — главного белка, позволяющего выполнять Т-клеткам функцию иммунитета. В норме эти рецепторы активируются вместе. Если же активируется один тип рецепторов, но не активируется другой, это является сигналом, что что-то пошло не так, и клетка умирает посредством апоптоза.
Антитела, призванные препятствовать инфекции, в случае с ВИЧ часто, наоборот, ее усиливают [28]. Почему так происходит — не совсем понятно. Одну причину мы рассмотрели выше. Возможно, дело в том, что антитела сшивают несколько вирусных частиц вместе, и в клетку попадает не один, а сразу много вирусов. Помимо этого, антитела активируют клетки иммунитета, а в активированной клетке вирусные белки синтезируются быстрее.
Вдобавок, gp120 и gp41 имеют участки, похожие на участки некоторых белков, участвующих в иммунитете (например, MHC-II [25], IgG [23], компонент системы комплемента Clq-A [14]). В результате на эти участки образуются антитела, способные помимо вируса маркировать совершенно здоровые клетки (если на них будут эти белки), с соответствующими для них последствиями.
Так как на поверхности зараженной клетки появляется gp120, то она, как и вирусная частица, будет сливаться с другими СD4-содержащими клетками, образуя огромную многоядерную клетку (синцитий), неспособную выполнять какие-либо функции и обреченную на смерть.
На самом деле, помимо Т-хелперов, СD4 содержатся во множестве других клеток — предшественниках Т-киллеров/Т-хелперов, дендритных клетках, макрофагах/моноцитах, эозинофилах, микроглии (последние четыре — разновидности фагоцитов), нейронах (!), мегакариоцитах, астроцитах, олигодендроцитах (последние две — клетки, питающие нейроны), клетках поперечно-полосатых мышц и хорионаллантоиса (присутствует в плаценте) [29]. Все эти клетки способны заражаться ВИЧ, но сильно токсичен он лишь для Т-хелперов. Это и определяет основное клиническое проявление СПИДа — сильное снижение количества Т-хелперов в крови. Однако для других клеток заражение тоже не проходит бесследно — у больных СПИДом часто снижена свертываемость крови, имеются неврологические и психиатрические отклонения [16], наблюдается общая слабость.
Пути заражения ВИЧ
Внимание! Ввиду того, что СПИД является венерическим заболеванием, информация, приведенная в этом разделе, может вас оскорбить либо вызвать неприятные эмоции при прочтении. Будьте осторожны.
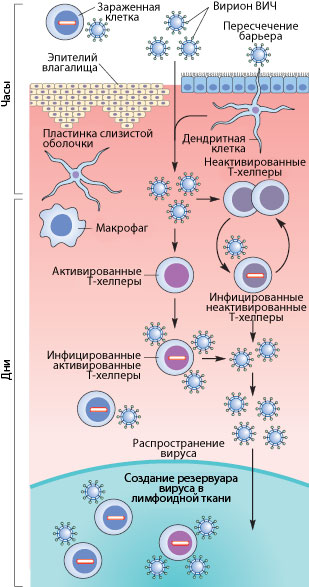
Рисунок 3. Пути проникновения ВИЧ в организм при половом контакте. Слева указано примерные временные рамки каждого этапа.
Как же происходит первичное заражение человека ВИЧ? Думаю, что с переливанием крови или с использованием общего шприца при употреблении наркотиков читателю все понятно — вирус доставляется напрямую из зараженной крови в здоровую. При вертикальном способе передачи инфекции (от матери к ребенку) заражение может произойти во время внутриутробного развития, в момент родов или в период кормления ребенка грудью (т.к. вирус и зараженные вирусом клетки содержатся в молоке матери) [17], [20]. Тем не менее, даже у ребенка, рожденного от ВИЧ-инфицированной матери, есть шанс остаться здоровым, особенно если мать использует ВААРТ (высокоактивную антиретровирусную терапию) [5]. А почему же люди заражаются при половом контакте?
Механизмы передачи вируса при половом акте не до конца ясны. Тем не менее, они понятны в общих чертах. Итак, рассмотрим барьеры, которые необходимо преодолеть вирусу, чтобы добраться до макрофагов и Т-хелперов. К сожалению, рассматривать особо нечего: барьер только один — это слой эпителиальных клеток и вырабатываемая ими слизь, находящиеся во влагалище (а также пенисе, прямой кишке, глотке). Барьер этот тонок — он может быть всего одну клетку в толщину, — но для вируса труднопреодолим, доказательством чего может служить сравнительно небольшой процент заражений — примерно 1–2 случая на 100 половых контактов. Итак, и какими же путями преодолевает вирус это препятствие?
Наиболее очевидный механизм — это микротравмы. При обычном половом контакте, а особенно при анальном сексе, почти неизбежно появляются микротрещины; при наличии же венерических заболеваний часто возникают изъязвления слизистой. Через эти микротравмы вирус, содержащийся в сперме и влагалищном секрете, может проникнуть к иммунокомпетентным клеткам [17], [20].
Помимо дендритных клеток, в кишечнике существует другой тип клеток, предназначенный для ознакомления организма с антигенами внешней среды. Это так называемые М-клетки, пропускающие через себя довольно крупные объекты неповрежденными из просвета кишечника. В т.ч. через них может проходить и вирион ВИЧ.
Свой вклад в заражение вносит и провоспалительный процесс, в норме присутствующий в женских половых путях из-за наличия в них спермы. Благодаря ему Т-клетки подвержены активации, что способствует их восприимчивости к инфекции.
Итак, риск заразиться ВИЧ возрастает в ряду (Классический секс → Анальный секс → переливание крови / использование общих шприцов при принятии наркотиков). Что же касается орального секса, то весьма небольшой шанс заразиться есть только у принимающей стороны — слюна и тем более желудочный сок инактивирует ВИЧ. Теоретически, этим способом может заразиться и мужчина, но для этого необходимы ранки на пенисе.
При поцелуях и обычных бытовых контактах вирус не передается — он очень неустойчив в окружающей среде .
Заключение
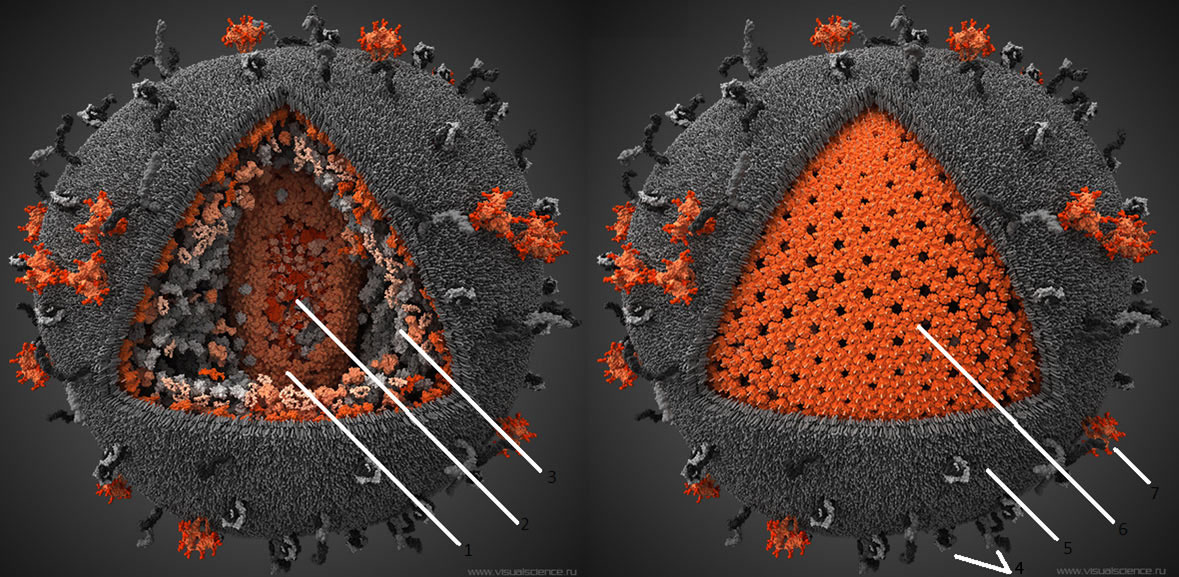
10000 нуклеотидов в каждой. Всего геном включает девять генов, которые в результате альтернативного сплайсинга кодируют 15 различных белков. 3 — Различные белки, захваченные вирусом из хозяйской клетки. 4 — Человеческие белки, обычно находящиеся на поверхности мембраны клеток. Захваченые в результате отпочковывания, они увеличивают вирулентность вируса. 5 — Внешняя оболочка ВИЧ, ведущая свое происхождение от цитоплазматической мембраны клетки, от которой когда-то отпочковался вирион. 6 — Матрикс, образованный тримерами белка р17. 7 — Тримерные комплексы белков gp120 и gp41, при помощи которых вирус проникает в клетку. На поверхности среднего вириона насчитывается около 20 таких тримеров. Чтобы увидеть рисунок в полном размере, нажмите на него.
. Все эти факты позволяют надеяться, что вскоре ВИЧ, как и оспа, останется в прошлом.
Что такое СПИД? Что вызывает СПИД?
СПИД является аббревиатурой от синдрома приобретенного иммунодефицита. «Вирус иммунодефицита человека (ВИЧ) вызывает СПИД и представляет собой самую позднюю стадию ВИЧ-инфекции.


Тщательное расследование помогло ученым определить, откуда взялся ВИЧ. Исследования показали, что ВИЧ впервые возник в Африке. Он распространился от нечеловеческих приматов к людям в начале 20-го века, возможно, когда люди вступали в контакт с зараженной кровью во время охоты на шимпанзе. Проверяя хранимые образцы крови, ученые обнаружили прямые доказательства заражения человека еще в 1959 году.
После заражения ВИЧ-инфекция передается половым путем от человека к человеку. Когда зараженные люди перемещались, вирус распространялся из Африки в другие районы мира. В 1981 году американские врачи заметили, что большое количество молодых людей умирают от необычных инфекций и рака. Первоначально жертвами в США были преимущественно мужчины-геи, возможно, потому, что вирус случайно попал в эту популяцию первым в этой стране и потому, что вирус легко передается во время анального контакта. Однако важно отметить, что гетеросексуальная активность и контакт с инфицированной кровью или выделениями также эффективно передает вирус. В Африке, которая остается центром пандемии СПИДа, большинство случаев передается гетеросексуально. В 1991 году новость о том, что Мэджик Джонсон заразился ВИЧ гетеросексуально, помогла стране осознать, что инфекция не ограничивается мужчинами, имеющими половые контакты с мужчинами. В настоящее время в США примерно 27% новых случаев ВИЧ-инфекции являются результатом гетеросексуальной передачи.
Другими важными факторами в первые дни СПИДа была передача из крови путем инъекционного употребления наркотиков с совместным использованием иглы и переливания крови и компонентов крови. До того, как стала возможной проверка на наличие вируса донорской крови, переливания крови заразили ВИЧом многих оперированных больных и больных гемофилией.
За годы, прошедшие с тех пор, как люди впервые обнаружили вирус, ВИЧ распространился по всему миру и является одной из основных причин инфекционной смертности во всем мире. Статистические данные Всемирной организации здравоохранения показывают, что приблизительно 1,5 миллиона человек ежегодно умирают от СПИДа, и 240 000 из них — дети. Во всем мире половина ВИЧ-инфицированных — женщины. Две трети текущих случаев находятся в странах Африки к югу от Сахары.
В США более 1 миллиона человек инфицированы ВИЧ, и около 40 000 ежегодно заражаются вновь. За эти годы более 600 000 человек в США умерли от СПИДа.
На начало 2017 года общее число случаев ВИЧ-инфекции среди граждан России достигло 1 114 815 человек. А по расчетам международной организации ЮНЕЙДС в России более 1 500 700 ВИЧ-инфицированных, более того, согласно расчетам американских и швейцарских ученых в России на декабрь 2017 проживало более 2 миллионов больных ВИЧ-инфекцией.
Симптомы и признаки СПИДа
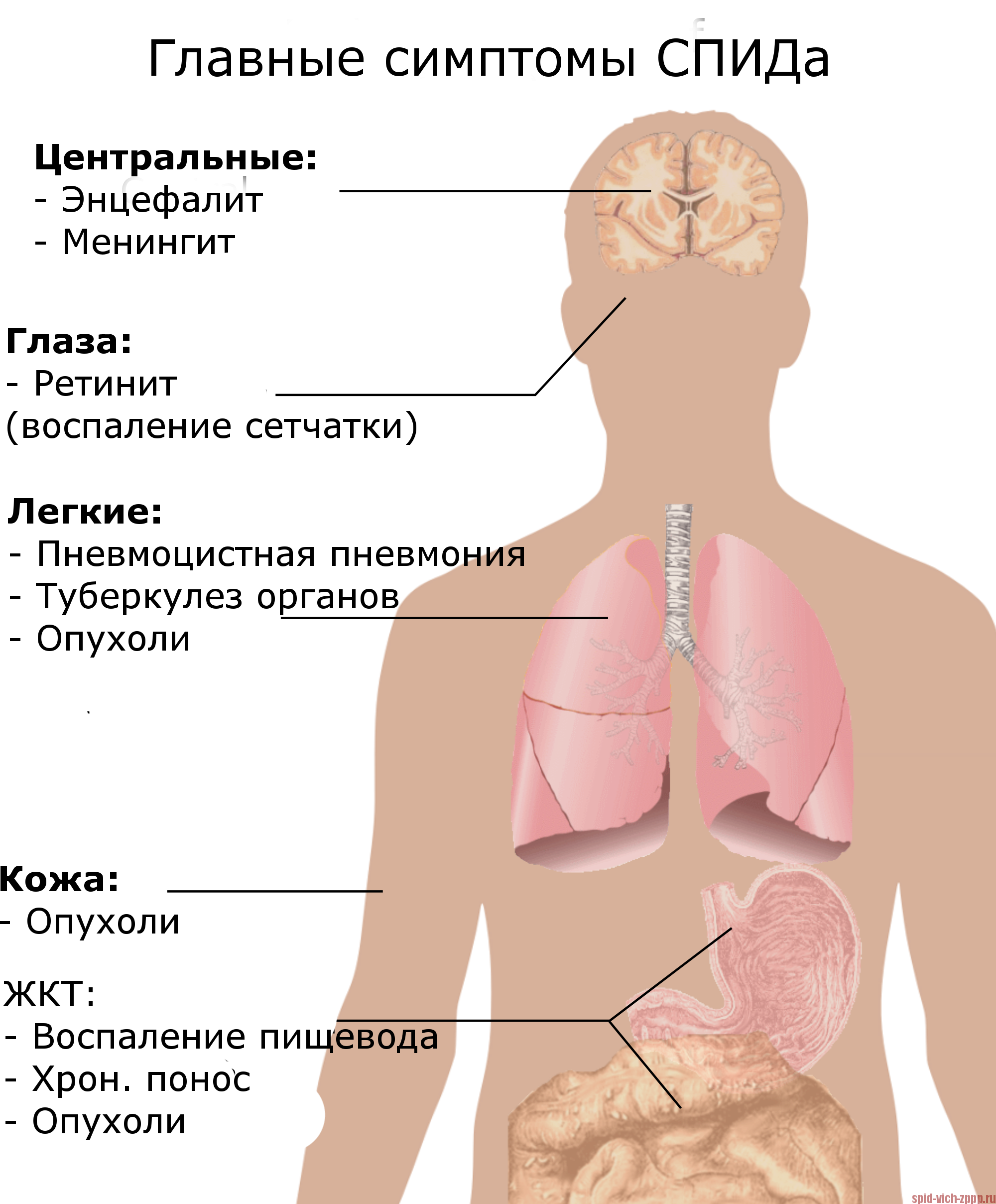
| Таблица 1: Определяющие СПИД состояния. |
|
Значительная, необъяснимая потеря веса также является определяющим СПИД состоянием. Поскольку такие распространенные заболевания, как рак или другие вирусные заболевания, такие как инфекционный мононуклеоз, также могут вызывать потерю веса и усталость, иногда врачу легко игнорировать возможность заражения ВИЧ/СПИДом. Люди без СПИДа могут иметь некоторые из этих состояний, особенно более распространенная инфекция с подобными симптомами — туберкулез.
У людей со СПИДом могут развиться симптомы пневмонии из-за Pneumocystis jiroveci, которая редко появляется у людей с нормальной иммунной системой. Они также чаще болеют пневмонией из-за распространенных бактерий. Во всем мире туберкулез является одной из наиболее распространенных инфекций, связанных со СПИДом. Кроме того, у людей со СПИДом могут развиться судороги, слабость или психические изменения в результате токсоплазмоза, паразита, поражающего мозг.
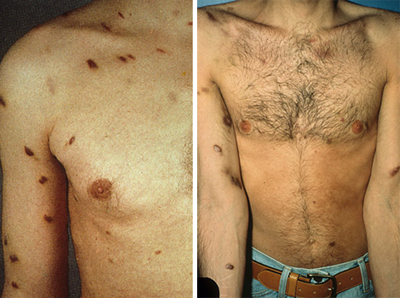
Ослабление иммунной системы, связанное с ВИЧ-инфекцией, может привести к необычным видам рака, таким как саркома Капоши. Саркома Капоши развивается в виде выпуклых пятен на коже красного, коричневого или пурпурного цвета. Саркома Капоши также может присутствовать во рту, кишечнике или дыхательных путях. СПИД также может быть связан с лимфомой (тип рака с участием белых кровяных клеток).
Факторы риска развития СПИДа
Развитие СПИДа требует от человека заражения ВИЧ. Риски заражения ВИЧ-инфекцией включают в себя поведение, которое приводит к контакту с инфицированной кровью или половым секретам, которые представляют основной риск передачи ВИЧ. Эти виды поведения включают половой акт и употребление инъекционных наркотиков. Наличие язв в области половых органов, как те, которые вызваны герпесом облегчает передачу вируса от человека к человеку во время полового акта.
ВИЧ также распространялся среди работников здравоохранения через случайные уколы от игл, зараженных кровью ВИЧ-инфицированных людей, или когда поврежденная кожа контактировала с зараженной кровью или выделениями. Продукты крови, используемые для переливаний или инъекций, также могут распространять инфекцию, хотя это стало чрезвычайно редким из-за анализов донорской крови на ВИЧ. Наконец, младенцы могут заразиться ВИЧ от инфицированной матери либо во время нахождения в утробе матери, во время родов, либо путем грудного вскармливания после родов.
Риск того, что ВИЧ-инфекция перерастет в синдром приобретённого иммунного дефицита возрастает по прошествии многих лет с тех пор, как человек приобретает инфекцию. Если не лечить ВИЧ-инфекцию, у 50% людей разовьется СПИД в течение 10 лет, но некоторые люди заболевают в течение одного или двух лет, а другие остаются совершенно бессимптомными с нормальной иммунной системой в течение десятилетий после заражения. Риск развития одного из осложнений, которые определяют СПИД, связан со снижением количества клеток CD4, в частности, до уровня ниже 200 клеток/мкл.
Антиретровирусное лечение (АРВ) существенно снижает риск развития ВИЧ-инфекции. В развитых странах использование АРВ превратило ВИЧ в хроническое заболевание, которое может никогда не перерасти в СПИД. И наоборот, если инфицированные люди не могут принимать лекарства или имеют вирус, который развил устойчивость к некоторым лекарствам, они подвергаются повышенному риску прогрессирования СПИДа.
Как врачи диагностируют СПИД?
Тестирование на ВИЧ представляет собой двухэтапный процесс, включающий скрининг-тест и подтверждающий тест. Текущие руководящие принципы рекомендуют, чтобы первым шагом был скрининг-тест, который ищет компонент вируса, называемый антиген p24, а также антитела против ВИЧ. Образцы для тестирования берутся из крови, взятой из вены, мазка из полости рта или образца мочи. Результаты могут придти в течение нескольких минут (экспресс-тесты) или могут занять несколько дней, в зависимости от используемого метода.
Если скрининг окажется положительным, результаты будут подтверждены другим тестом на антитела к ВИЧ-1, наиболее распространенной форме этого вируса, или к ВИЧ-2, штамму, более распространенному в некоторых частях мира, таких как Западная Африка. Если один из этих тестов окажется положительным, то он подтвердит заражение этим конкретным видом ВИЧ. Если оба теста отрицательны, то медицинские работники проводят тест на вирусы, чтобы выяснить, был ли обнаружен вирус в то время, когда инфекция была новой и антитела еще не сформировались.
Просто наличие ВИЧ не означает, что у человека СПИД. Синдром приобретённого иммунного дефицита является поздней стадией ВИЧ-инфекции и требует, чтобы у человека были признаки поврежденной иммунной системы. Эти доказательства получают по крайней мере одним из следующих фактов:
- Наличие определяющего СПИД состояния (таблица 1).
- Измерение клеток CD4 в организме и выявление того, что на миллилитр крови приходится менее 200 клеток.
- Лабораторный результат, показывающий, что менее 14% лимфоцитов являются клетками CD4.
Однако важно помнить, что любой диагноз СПИДа требует подтвержденного положительного теста на ВИЧ.
Как лечить ВИЧ/СПИД?

Антиретровирусные препараты (АРВ) — это препараты, которые борются с ВИЧ. Различные антиретровирусные препараты нацелены на вирус по-разному. При использовании в сочетании друг с другом они очень эффективны для подавления вируса. Важно отметить, что лекарства от ВИЧ не существует. АРВ только подавляет размножение вируса и останавливает или задерживает развитие болезни до СПИДа. В большинстве руководств в настоящее время рекомендуется, чтобы все ВИЧ-инфицированные, желающие принимать лекарства, начали их вскоре после постановки диагноза. Это задерживает или предотвращает прогрессирование заболевания, улучшает общее состояние здоровья инфицированного человека и снижает вероятность передачи вируса своим партнерам.
В настоящее время существует семь основных классов антиретровирусных препаратов:
- Нуклеозидные ингибиторы обратной транскриптазы (НИОТ).
- Ненуклеозидные ингибиторы обратной транскриптазы (ННИОТ).
- Ингибиторы протеазы.
- Ингибиторы слияния.
- Ингибиторы интегразы.
- Антагонисты CCR5.
- Ингибитор входа.
Люди принимают эти препараты в различных комбинациях в соответствии с их потребностями и в зависимости от того, стал ли вирус устойчивым к конкретному лекарству или классу лекарств. Схемы лечения обычно состоят из трех-четырех препаратов одновременно. Комбинированное лечение имеет важное значение, потому что использование только одного класса лекарств само по себе позволяет вирусу стать устойчивым к лекарствам. В настоящее время существуют таблетки, содержащие несколько препаратов в одной таблетке, что позволяет лечить многих людей одной таблеткой в день.
Перед началом АРВ терапии медицинские работники обычно проводят анализы крови, чтобы убедиться, что вирус еще не устойчив к выбранным лекарствам. Медицинские работники могут повторить эти тесты резистентности, если окажется, что режим приема лекарств не работает или перестает работать. Врачи инструктируют пациентов о важности приема всех их лекарств в соответствии с указаниями и сообщают о побочных эффектах, на которые следует обратить внимание.
Несоблюдение медикаментозного лечения является наиболее распространенной причиной неудачи лечения и может привести к развитию устойчивости вируса к лекарству.
Настоятельно не рекомендуется принимать только один или два из рекомендуемых препаратов, поскольку это позволит вирусу мутировать и стать резистентным. Лучше всего немедленно информировать лечащего врача о любых проблемах, чтобы они могли назначить более приемлемую комбинацию препаратов.

Существуют две цели лечения беременных женщин с ВИЧ-инфекцией: лечение от заболевания самой матери и снижение риска передачи ВИЧ от матери ребенку. Женщины могут заразить ВИЧ своих младенцев во время беременности, родов или после родов грудным вскармливанием. Без лечения матери и без грудного вскармливания риск передачи вируса ребенку составляет около 25%. При лечении матери до и во время родов, а также при лечении ребенка после родов риск заболевания снижается до менее чем 2%. В связи с этим врачи рекомендуют, чтобы все беременные женщины проходили регулярное тестирование на ВИЧ в рамках своей программы.
Для беременных используются те же принципы тестирования и комбинирования антиретровирусных препаратов, что и для небеременных пациентов. Все беременные женщины с ВИЧ должны проходить АРВ терапию, независимо от количества клеток CD4, хотя выбор препаратов может незначительно отличаться от выбора небеременных женщин. В развитых странах женщинам также дается указание не кормить грудью своих детей.
Осложнения
Осложнения ВИЧ-инфекции возникают в основном из-за ослабленной иммунной системы. Вирус также заражает мозг, вызывая дегенерацию, проблемы с мышлением или даже слабоумие. Это делает человека более уязвимым для определенных типов состояний и инфекций (см. Таблицу 1). Лечение антиретровирусными препаратами может предотвратить, обратить вспять или смягчить последствия ВИЧ-инфекции. Однако, некоторые пациенты на антиретровирусных препаратах могут также подвергаться риску развития проблем с холестерином или сахаром в крови.
Несмотря на то, что на рынке представлено много эффективных лекарственных средств, вирус может стать устойчивым к любому препарату. Это может быть серьезным осложнением, если пациент вынужден использовать менее эффективное лекарство. Для снижения риска развития резистентности пациенты должны принимать назначенные им лекарства и немедленно звонить своему врачу, если они считают, что им необходимо прекратить прием одного или нескольких лекарств.
Прогноз
При отсутствии лечения ВИЧ обычно является смертельным заболеванием, при этом половина людей умирает в течение девяти месяцев после постановки диагноза СПИД-определяющего состояния. Возникновение АРВ терапии резко изменило эту мрачную картину. Люди, которые находятся на эффективной схеме препартов, имеют ожидаемую продолжительность жизни, которая равна или только умеренно меньше, чем у неинфицированного населения.
К сожалению, многие люди с ВИЧ имеют дело с социально-экономическими проблемами, проблемами злоупотребления психоактивными веществами или другими проблемами, которые мешают их способности или желанию принимать лекарства.
Как предотвратить заражение ВИЧ?
Половое воздержание является полностью эффективным средством искореняющим половую передачу вируса, однако просветительские кампании не увенчались успехом в пропаганде воздержания среди населения, входящего в группу риска. Моногамный половой акт между двумя неинфицированными партнерами также исключает передачу вируса половым путем. Использование барьерных методов, таких как презервативы, во время полового акта значительно снижает риск передачи ВИЧ. Эти меры имели определенный успех в снижении частоты новых случаев заболевания, особенно в таких районах высокого риска, как страны Африки к югу от Сахары или Гаити.
Как обсуждалось выше, лекарства могут снизить риск заражения ВИЧ, если они используются в течение нескольких часов после контакта. Также есть данные, что если неинфицированные люди будут принимать антиретровирусные препараты, в частности Тенофовир+эмтрицитабин (ИВС/ФТК или Трувада) один раз в день, то это значительно снижает риск передачи инфекции половым путем. Как отмечалось выше, беременная женщина с ВИЧ может снизить риск передачи инфекции своему ребенку, принимая лекарства во время беременности и родов и избегая грудного вскармливания.
Есть ли вакцина против ВИЧ?
На сегодняшний день не существует эффективной вакцины против ВИЧ. Исследователи предприняли несколько попыток создать вакцину, но все они потерпели неудачу.
Что делают исследователи, чтобы найти лекарство от ВИЧ?

Поиск лекарства от ВИЧ начался, как только исследователи определили вирус. ВИЧ, вероятно, является одним из наиболее изученных вирусов в истории. Ученые хорошо знакомы с генами, белками вируса и понимают, как он функционирует. На самом деле, исследователи выбрали комбинации препаратов, составляющих АРВ-терапию, потому что они воздействуют на разные части жизненного цикла вируса, вызывая его неисправность. Тем не менее, АРВ не является панацеей, и пациенты с ВИЧ должны принимать лекарства всю жизнь. Даже когда уровень вирусов низок, вирус все еще присутствует в организме.
Проблема с поиском лекарств заключается в том, что вирус может сохраняться в клетках по всему телу и потенциально скрываться в областях, которые труднодоступны для лекарств, таких как мозг. Новые исследования пытаются понять, как эффективно лечить вирусы в этих уединенных участках тела. Кроме того, исследователи изучают те инфицированные клетки, которые сохраняются в организме, чтобы определить, каким образом можно вывести их из организма с помощью новых методов лечения.
Читайте также:


