Груздев н а острая одонтогенная инфекция
А . Периодонтиты: 1) острые (серозные и гнойные );
2) хронические в стадии обострения;
3) хронические (гранулирующие, гранулематозные, фиброзные ).
Б. Периоститы челюстей.
В . Остеомиелит ы челюстей: 1) по клиническому течению: а) острые; б) подострые; в) хронические;
г) обострившиеся хронические.
2) по характеру распространения процесса: а) ограниченные; б) диффузные.
Г . Абсцесс ы и флегмоны: 1) лица; 2) околочелюстные; 3) дна полости рта;
4) окологлоточные; 5) языка; 6) шеи.
Д. Лимфаденит ы лица и шеи.
В основу классификации (табл. 5.2), предложенной Н.А. Груздевым (1978), положена раз- работанная А.С. Григорьяном систематизация одонтогенных воспалительных заболеваний, в которой определяющим моментом является состояние костной ткани с учетом происхо- дящих в ней обратимых и необратимых изменений. В классификации отражены динамика воспалительного процесса и возможные варианты перехода одной формы (или фазы) воспале- ния в другую.
А.Г. Шаргородский (1985) предлагает более детализированную классификацию воспали- тельных заболеваний челюстно- лицевой области и шеи, в основу которой положены клинико- морфологические принципы (табл.5.3).
174
5. ХАРАКТЕРИСТИКА ОСТРЫХ НЕСПЕЦИФИЧЕСКИХ ВОСПАЛИТЕЛЬНЫХ ПРОЦЕССОВ
Классификаци я одонтогенны х воспалительных заболеваний по Н.А . Груздев у (1978)
Острый периодонтит : а) первичный; б) обострение хронического. Острый остит: а) периостит; б) транзиторная форма воспаления. Гнойно - воспалительны е процесс ы в мягких тканях:
а) субпериостальный абсцесс; б) флегмона; в) аденофлегмона; г) подкожная гранулема
Хронический остит : а) рарефицирующий; б) гиперпластический
Острый остеомиели т (гнойно - некротический процесс)
Хронический остеомиелит
Классификаци я воспалительных заболеваний челюстно-лицевой области и шеи по А.Г. Шаргородскому (1985)
| Источни к и характер инфекции | Заболевание | Форма заболевания |
| Одонтогенный и стоматогенный | ||
| Периостит челюсти | Острая: а)серозная; б) гнойная Хроническая: оссифицирующая | |
| Остит: | Острая: реактивно-транзиторная Хроническая: а)реактивно-транзиторная; б)гиперпластическая | |
| Остеомиелит челюсти | Острая Подострая | |
| Лимфаденит неспецифический | Острая: а)серозно-гнойная; б) абсцедирующая; в) аденофлегмона Хроническая: а)продуктивная; б) в обострении | |
| Гайморит | Острая Хроническая | |
| Неодонтогенный | ||
| Гематогенный остеомиелит | Острая Хроническая | |
| Травматический остеомиелит | Острая Хроническая | |
| Сиалоаденит | Острая Хроническая | |
| Височно-нижнечелюстной артрит | Острая Хроническая | |
| Абсцессы и флегмоны | Острая Хроническая | |
| Лимфаденит | Острая Хроническая | |
| Специфическая инфекция | Актиномикоз | Острая Хроническая |
| Туберкулез | Острая Хроническая | |
| Сифилис | Острая Хроническая |
Наиболее целесообразной является используемая в нашей клинике (табл. 5.4) класси- фикация одонтогенных воспалительных заболеваний челюстно-лицевой области и их осложнения (Солнцев A.M., Тимофеев А.А., 1989).
В абсолютном большинстве случаев (90-96%) этиологическим фактором воспалительных заболеваний челюстно-лицевой области является одонтогенная инфекция (Ю.И. Вернадский, 1985, 1994, А.А. Тимофеев, 1989, 1995). Лишь в 4-10% случаев микроорганизмы могут быть за- несены туда из неодонтогенных очагов (карбункулов, фурункулов, воспаленных нёбных минда- лин, инфицированных ран и др.), лимфогенным, контактным и дерматогенным путями.
Возбудителями гнойных заболеваний челюстно-лицевой области являются стафилококки, стрептококки, кишечная и синегнойная палочки, протей, анаэробы и другие микроорганизмы, а также их ассоциации (А.Н. Мавлянов, 1976; К.В. Чеканский, В.А. Марфида, В.И. Шлыков, 1980; Ю.В. Дяченко, 1982; М.М. Соловьев, 1985; А.А. Тимофеев, 1989; Aderhold, Knothe, Freukel, 1981;
175
5. ХАРАКТЕРИСТИКА ОСТРЫХ НЕСПЕЦИФИЧЕСКИХ ВОСПАЛИТЕЛЬНЫХ ПРОЦЕССОВ
По данным В.И. Стручкова (1972), носителями стафилококков оказываются 85,5% сотруд- ников хирургических клиник, из которых у 64,6% обследованных стафилококки являются нечув- ствительными к антибиотикам. У персонала чистых отделений резистентные стафилококки от- мечены в 47,5%, а гнойных - в 66,6% случаев. Установлена зависимость бактериальной загряз- ненности клиники и числа гнойных осложнений от загруженности кафедр учебным процессом (И.М. Матяшин, 1972).
Дата добавления: 2018-11-24 ; просмотров: 68 ;
А . Периодонтиты: 1) острые (серозные и гнойные );
2) хронические в стадии обострения;
3) хронические (гранулирующие, гранулематозные, фиброзные ).
Б. Периоститы челюстей.
В . Остеомиелит ы челюстей: 1) по клиническому течению: а) острые; б) подострые; в) хронические;
г) обострившиеся хронические.
2) по характеру распространения процесса: а) ограниченные; б) диффузные.
Г . Абсцесс ы и флегмоны: 1) лица; 2) околочелюстные; 3) дна полости рта;
4) окологлоточные; 5) языка; 6) шеи.
Д. Лимфаденит ы лица и шеи.
В основу классификации (табл. 5.2), предложенной Н.А. Груздевым (1978), положена раз- работанная А.С. Григорьяном систематизация одонтогенных воспалительных заболеваний, в которой определяющим моментом является состояние костной ткани с учетом происхо- дящих в ней обратимых и необратимых изменений. В классификации отражены динамика воспалительного процесса и возможные варианты перехода одной формы (или фазы) воспале- ния в другую.
А.Г. Шаргородский (1985) предлагает более детализированную классификацию воспали- тельных заболеваний челюстно- лицевой области и шеи, в основу которой положены клинико- морфологические принципы (табл.5.3).
174
5. ХАРАКТЕРИСТИКА ОСТРЫХ НЕСПЕЦИФИЧЕСКИХ ВОСПАЛИТЕЛЬНЫХ ПРОЦЕССОВ
Классификаци я одонтогенны х воспалительных заболеваний по Н.А . Груздев у (1978)
Острый периодонтит : а) первичный; б) обострение хронического. Острый остит: а) периостит; б) транзиторная форма воспаления. Гнойно - воспалительны е процесс ы в мягких тканях:
а) субпериостальный абсцесс; б) флегмона; в) аденофлегмона; г) подкожная гранулема
Хронический остит : а) рарефицирующий; б) гиперпластический
Острый остеомиели т (гнойно - некротический процесс)
Хронический остеомиелит
Классификаци я воспалительных заболеваний челюстно-лицевой области и шеи по А.Г. Шаргородскому (1985)
| Источни к и характер инфекции | Заболевание | Форма заболевания |
| Одонтогенный и стоматогенный | ||
| Периостит челюсти | Острая: а)серозная; б) гнойная Хроническая: оссифицирующая | |
| Остит: | Острая: реактивно-транзиторная Хроническая: а)реактивно-транзиторная; б)гиперпластическая | |
| Остеомиелит челюсти | Острая Подострая | |
| Лимфаденит неспецифический | Острая: а)серозно-гнойная; б) абсцедирующая; в) аденофлегмона Хроническая: а)продуктивная; б) в обострении | |
| Гайморит | Острая Хроническая | |
| Неодонтогенный | ||
| Гематогенный остеомиелит | Острая Хроническая | |
| Травматический остеомиелит | Острая Хроническая | |
| Сиалоаденит | Острая Хроническая | |
| Височно-нижнечелюстной артрит | Острая Хроническая | |
| Абсцессы и флегмоны | Острая Хроническая | |
| Лимфаденит | Острая Хроническая | |
| Специфическая инфекция | Актиномикоз | Острая Хроническая |
| Туберкулез | Острая Хроническая | |
| Сифилис | Острая Хроническая |
Наиболее целесообразной является используемая в нашей клинике (табл. 5.4) класси- фикация одонтогенных воспалительных заболеваний челюстно-лицевой области и их осложнения (Солнцев A.M., Тимофеев А.А., 1989).
В абсолютном большинстве случаев (90-96%) этиологическим фактором воспалительных заболеваний челюстно-лицевой области является одонтогенная инфекция (Ю.И. Вернадский, 1985, 1994, А.А. Тимофеев, 1989, 1995). Лишь в 4-10% случаев микроорганизмы могут быть за- несены туда из неодонтогенных очагов (карбункулов, фурункулов, воспаленных нёбных минда- лин, инфицированных ран и др.), лимфогенным, контактным и дерматогенным путями.
Возбудителями гнойных заболеваний челюстно-лицевой области являются стафилококки, стрептококки, кишечная и синегнойная палочки, протей, анаэробы и другие микроорганизмы, а также их ассоциации (А.Н. Мавлянов, 1976; К.В. Чеканский, В.А. Марфида, В.И. Шлыков, 1980; Ю.В. Дяченко, 1982; М.М. Соловьев, 1985; А.А. Тимофеев, 1989; Aderhold, Knothe, Freukel, 1981;
175
5. ХАРАКТЕРИСТИКА ОСТРЫХ НЕСПЕЦИФИЧЕСКИХ ВОСПАЛИТЕЛЬНЫХ ПРОЦЕССОВ
По данным В.И. Стручкова (1972), носителями стафилококков оказываются 85,5% сотруд- ников хирургических клиник, из которых у 64,6% обследованных стафилококки являются нечув- ствительными к антибиотикам. У персонала чистых отделений резистентные стафилококки от- мечены в 47,5%, а гнойных - в 66,6% случаев. Установлена зависимость бактериальной загряз- ненности клиники и числа гнойных осложнений от загруженности кафедр учебным процессом (И.М. Матяшин, 1972).
Дата добавления: 2018-11-24 ; просмотров: 69 ;
Читайте также:
|
| Пульпит |
| Периодонтит |
| Лимфаденит |
| Аденофлегмона |
| Периостит |
| Остеомиелит |
| Остеофлегмона |
При этом от зубов верхней челюсти воспалительный процесс может осложниться гайморитом, флегмоной орбиты, тромбозом пещеристого синуса, менингитом и др., а также абсцессами и флегмонами подглазничной, щечной, скуловой, подвисочной, околоушной и др. областей.
От зубов нижней челюсти воспалительный процесс может распространяться на шею с развитием флегмоны шеи и медиастинита, а также в окружающие нижнюю челюсть мягкие ткани, с развитием подчелюстной, зачелюстной, окологлоточной, подподбородочной, околоушной и др флегмон.
Клиническая картина острых воспалительных заболеваний у детей имеет следующие особенности:
· преобладание общих симптомов заболевания над местными;
· частое опережение общих симптомов заболевания над местными;
· быстрое прогрессирование воспаления и быстрый переход от одной формы воспаления к другой; частое поражение лимфатических узлов;
· более бурное течение заболевания с яркой общей и местной клиникой;
· часто наблюдается гмпертермический синдром. При этом все эти симптомы тем более выражены, чем меньше возраст ребенка.
Кроме того, у детей может наблюдаться тошнота и рвота центрального происхождения, диспептические явления, ведущие к эксикозу. Изменения в периферической крови у детей выражены ярче, чем у взрослых (лейкоцитоз, увеличение СОЭ, сдвиг формулы влево и т.п.). Однако в последнее время все чаще воспалительные процессы протекают без лейкоцитоза или на фоне лейкопении, что следует расценивать как несовершенство или снижение иммунологической реактивности организма ребенка. Острые воспалительные процессы челюстно-лицевой области у детей могут протекать с явлениями септицемии (особенно до 6-7 лет), что является следствием несовершенства барьерных функций тканей и низкой дезинтоксикационной функцией печени и почек. Эти же факторы обусловливают развитие у детей младшего возраста диффузных остеомиелитов с гибелью костной ткани и зубных зачатков, что встречается значительно реже у детей старшего возраста.
Кроме того, около 50% детей, госпитализированных по поводу острых воспалительных процессов челюстно-лицевой области, страдают лимфаденитами и аденофлегмонами. Особенно высока заболеваемость лимфаденитами в возрасте до 3-5 лет, что объясняется низкими барьерными свойствами тканей челюстно-лицевой области в этом возрасте, незрелостью других органов и систем. Начиная с 7-8 лет наблюдается рост у детей одонтогенной инфекции (около 75%). Это связано с увеличением интенсивности поражения зубов кариесом, преимущественно за счет поражения молочных зубов. Бурное течение воспалительных заболеваний челюстно-лицевой области у детей не исключает возможностей формирования первично-хронических форм воспаления (остеомиелит, периостит, сиалоаденит, лимфаденит и др.). Для течения воспалительных заболеваний у детей характерно также то, что осложнения в виде нарушения развития зубов, челюстей и прикуса могут выявляться спустя несколько лет после заболевания, чего не бывает у взрослых. Таковы основные особенности клинического течения и проявления воспалительных процессов челюстно-лицевой области у детей.
Своеобразие клинического течения одонтогенных воспалительных заболеваний у детей во многом обусловлено анатомо-физиологическими особенностями детского организма.
Корни молочных зубов у детей часто находятся в стадии формирования или резорбции, каналы их широкие, периодонтальная щель по этой же причине часто не сформирована. Таким образом, часто внутризубной воспалительный процесс практически является внутрикостным. Костная ткань челюсти хорошо кровоснабжается, гаверсовы и фолькмановские каналы широкие, органического вещества кости у детей значительно больше, чем у взрослых. Надкостница толстая, мощная, хорошо кровоснабжается, но рыхло связана с костью. Мягкие ткани челюстно-лицевой области обладают высокой гидрофильностью, что способствует обширным отекам.
Кроме того, имеются и физиологические особенности детского организма, влияющие на ход воспалительных реакций. К ним относятся:
Высокая интенсивность кровообращения в тканях (скорость кровотока, объемный кровоток и др.) и недостаточность барьерной функции лимфоузлов (незаконченный фагоцитоз) способствуют быстрому распространению инфекции, нагноению лимфоузлов. Незрелость паренхиматозных органов (печень, почки) способствуют быстрой интоксикации организма, а несовершенство иммунитета (до 7 лет) способствует прогрессированию заболевания. Высокая проницаемость гематоэнцефалического барьера способствует частому вовлечению центральной нервной системы (судороги и др.). Несовершенство терморегуляции часто ведет к гипертермическому синдрому.
Все это определяет актуальность проблемы, которую следует решать обязательно с учетом возрастных анатомо-физиологических особенностей детского организма, т.к. они определяют особенности диагностики, лечения и профилактики воспалительных заболеваний челюстно-лицевой области у детей.
Дата добавления: 2015-01-29 ; просмотров: 36 ; Нарушение авторских прав
Нередко после лечения зубов у пациентов возникают одонтогенные инфекции. Что это такое? После неудачной терапии кариеса, пародонтита или пульпита бактерии могут попасть в другие органы и вызвать воспалительный процесс. Это отмечается и при запущенных стадиях стоматологических заболеваний, если больной не обращается к врачу и не занимается лечением. Такие патологии довольно опасны и в тяжелых случаях могут стать причиной заражения крови - сепсиса.
Классификация
Выделяют несколько видов бактериальных заболеваний, первопричиной которых становится попадание микробов в полость зуба:
- В первую группу входят истинно одонтогенные инфекции. Что это такое? К этому виду патологий относятся воспаления, развивающиеся непосредственно в полости зуба. К ним относится кариес и пульпит.
- Во вторую группу входят болезни, развивающиеся в близлежащих тканях: полости рта и периодонте. К таким патологиям относится гингивит, стоматит, периодонтит.
- В третью группу входят болезни горла и придаточных пазух носа, а также тканей шеи, лимфоузлов, мозга и костей. Воспалительный процесс образуется в довольно отдаленных органах. В этих случаях бывает очень трудно определить этиологию одонтогенных инфекций. Пути распространения бактерий проходят по лимфатическим и кровеносным сосудам. Вместе с током крови или лимфы инфекция попадает в другие органы и вызывает воспаление.
Причины
В больном зубе образуется первичный одонтогенный очаг инфекции. Возникает местное воспаление. Это является причиной таких болезней, как кариес, пульпит, пародонтит.
Если пациент откладывает визит к стоматологу, то инфекция распространяется на близлежащие ткани. Также бактерии могут попасть через кровь и лимфу в отдаленные органы. Чаще всего причиной хронических и острых одонтогенных инфекций являются запущенные болезни зубов.

Воспаления в различных органах могут развиться и при некачественном лечении зубов. Неудачно проведенное пломбирование или удаление больного зуба может спровоцировать инфекционный процесс в других тканях. В этом случае врачам бывает очень сложно определить этиологию болезни. Необходимо тщательно изучать анамнез пациента, чтобы выявить все перенесенные стоматологические процедуры.
Группы риска
Острые и хронические одонтогенные инфекции чаще всего развиваются у больных со сниженным иммунитетом. В группу риска входят следующие категории пациентов:
- дети;
- люди старше 60 лет;
- больные со злокачественными опухолями (особенно после химиотерапии);
- пациенты, принимающие цитостатики и кортикостероиды (эти препараты снижают иммунитет);
- люди с тяжелыми внутренними болезнями (сахарным диабетом, патологиями печени, почек и сердца);
- больные с гепатитом и ВИЧ-инфекцией.
Всем вышеперечисленным группам больных необходимо своевременно посещать стоматолога. Запускать болезни зубов при сниженном иммунитете очень опасно.
Возбудители
Врачи нередко сталкиваются с высокой устойчивостью возбудителей одонтогенных инфекций. Что это такое? Со временем бактерии вырабатывают невосприимчивость к многим видам антибиотиков. Это создает большие трудности при лечении таких заболеваний. Поэтому очень важно назначить наиболее эффективный антибактериальный препарат. Обычно в терапии используют антибиотики, воздействующие на широкий круг бактерий.
Чаще всего возбудителями патологий одонтогенного происхождения являются следующие бактерии:
- стрептококки;
- золотистый стафилококк;
- пневмококки;
- фузобактерии;
- энтеробактерии.
Кроме этого, одонтогенные воспаления могут быть вызваны грибковыми микроорганизмами (актиномицетами) или простейшими. В этом случае возникает тяжелое поражение лимфоузлов.
Чаще всего отмечается комбинированное происхождение одонтогенных инфекций. Что это такое? Воспалительный процесс может быть вызван не одним микроорганизмом, а сразу несколькими. Ведь, как известно, в полости рта обитает большое количество бактерий. В большинстве своем они являются условно-патогенными, они приводят к воспалению только при сильном снижении иммунитета.

Возможные заболевания
К возникновению одонтогенных инфекций обычно приводят нагноения в полости рта. Например, если в результате нелеченного кариеса у пациента возникает флюс (нагноение надкостницы), то такая патология очень часто приводит к появлению вторичных очагов воспаления. У пациентов могут диагностироваться следующие заболевания:
- флегмона тканей лица и шеи;
- воспаление мягких тканей дна ротовой полости (ангина Людвига);
- менингоэнцефалит;
- тромбофлебит лицевых сосудов;
- гнойное воспаление лимфоузлов;
- медиастинит (воспаление средостения);
- остеомиелит костей;
- гайморит.

Самым тяжелым осложнением зубных инфекций является сепсис. При этом заболевании бактерии постоянно циркулируют в кровотоке, поражая разные органы. Одонтогенный сепсис нередко становится причиной летального исхода.
Симптоматика
Симптоматика одонтогенных инфекций может быть разнообразной. Клинические проявления зависят от разновидности патологии. Однако можно выделить общие признаки таких заболеваний:
- Лихорадка. При тяжелых гнойных воспалениях температура может повышаться до +40 градусов.
- Общая интоксикация организма. У пациента резко ухудшается самочувствие. возникает озноб, недомогание, ломота в суставах, головная боль.
- Болевой синдром. Возникает боль в пораженной области, при скоплении гноя появляется ощущение пульсации.
- Отек. Пораженная область припухает и краснеет.

Признаки воспалительной реакции в других органах нередко сопровождаются усилением боли в причинном зубе. Отмечается покраснение и припухлость десен, окружающих зубную ткань.
Если воспаление локализуется в области горла или полости рта, то у пациента нередко отекает язык и гортань. Человеку становится трудно говорить и дышать. Такая клиническая картина наблюдается, например, при ангине Людвига.
Диагностика
Как уже упоминалось, одонтогенные заболевания бывает сложно диагностировать. Поэтому врачу необходимо обращать внимание на состояние зубов больного. Нужно также тщательно изучать медицинскую карту пациента. Это поможет установить: проходил ли пациент стоматологическое лечение в недавнем прошлом.
Пациенту назначают клинические исследования крови и мочи. По анализам можно установить наличие воспаления. При инфекциях одонтогенного происхождения у больных увеличиваются показатели лейкоцитов и СОЭ.
Дополнительно проводят УЗИ и МРТ очага воспаления. Эти исследования особенно полезны при диагностике воспалительных процессов в области средостения. Такая патология практически незаметна при внешнем осмотре и пальпации.
Очень важно провести анализы на бактериологический посев. При этом важно не только выявить возбудителя, но и определить его чувствительность к антибактериальным лекарствам. Это поможет подобрать наиболее эффективный антибиотик.
Лечение
Лечение одонтогенных инфекций начинают с санации полости рта. Необходимо провести терапию первичного очага инфекции. Причинный зуб удаляют или пломбируют.
Затем проводят санацию вторичных гнойных полостей в других органах. Под анестезией проводят вскрытие абсцесса или флегмоны. В настоящее время такие операции делают эндоскопическим путем под ультразвуковым контролем. После надреза абсцесса гной удаляют, а воспаленную полость промывают асептическими растворами. При необходимости устанавливают дренажи для выведения экссудата.
После хирургического вмешательства приступают к антибактериальной терапии одонтогенных инфекций. Антибиотики назначают после получения результатов исследования биоматериала на бакпосев.Чаще всего назначают следующие препараты:
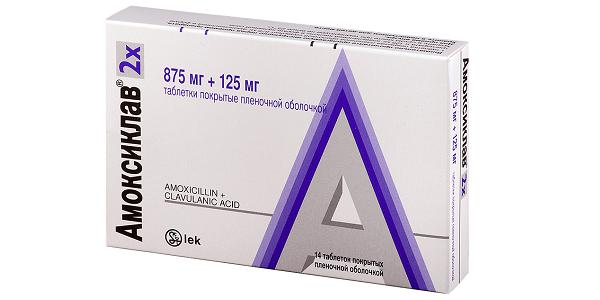
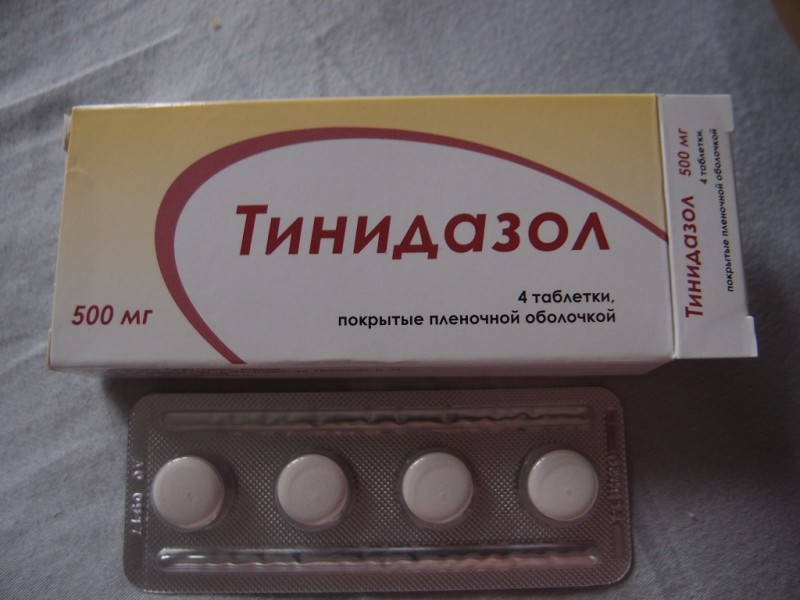
Эти антибиотики способны воздействовать на различные виды микроорганизмов. При необходимости в схему лечения включают антипротозойные препараты: "Трихопол", "Тинидазол", "Ко-тримаксазол". Они эффективны при воспалениях, вызванных простейшими и грибками.
Профилактика
Как предотвратить развитие одонтогенных инфекций? Необходимо вовремя проводить качественное лечение зубных патологий. Даже при небольшой боли в зубах нужно незамедлительно обращаться к стоматологу. Также нужно не менее 1 раза в год проходить профилактические осмотры полости рта.
При склонности к кариесу и пульпиту нужно регулярно очищать зубы от остатков еды. Зубную щетку следует заменять не реже 1 раза в месяц, иначе на ней могут скопиться бактерии.
Важно помнить, что порой даже небольшой кариес может привести к таким тяжелым осложнениям, как заражение крови и менингоэнцефалит. Ведь зубы находятся в непосредственной близости от головного мозга.
Читайте также:
- Где в россии нет клещевого энцефалита
- Наличие природного очага инфекционной болезни определяется
- Атипичные формы твердого шанкра могут быть в виде
- Инфекции от больного человека здоровому могут передаваться
- Санитарно гигиенический и противоэпидемический режим инфекционного отделения
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.

