Гнойничковая инфекция на ушах
Пиодермия, что это такое? Симптомы, причины и лечение
Пиодермия – дерматологическое заболевание, возникающее под воздействием гноеродных (пиогенных) бактерий. При различных формах пиодермии кожа покрывается гнойниками различного размера.
Высыпания, воспаление эпидермиса, краснота, зуд – результат деятельности патогенных микроорганизмов. Усиленное размножение стрептококков, стафилококков, грибов приводит к обширным поражениям кожных покровов.

Что это такое?
Пиодермия — это гнойничковые заболевания кожи, причиной которых являются гноеродные бактерии, главными из которых являются стафилококки и стрептококки, чуть реже — вульгарный протей и синегнойная палочка. Пиодермия чаще встречается в детском возрасте и у работников некоторых видов промышленности и сельского хозяйства.
Рост заболеваемости отмечается в осенне-зимний период — холодное и сырое время года. Влажный климат жарких стран является причиной большого количества больных с микозами и гнойничковыми заболеваниями кожи.
Причины возникновения
Ведущей причиной, вызывающей пиодермию, считается проникновение кокковых микробов в ткани волосяных фолликул, потовых и сальных желез с протоками, повреждений. Однако причины вторичных форм пиодермии, включая язвенные, гангренозные виды, до сих пор изучаются, поскольку в таких случаях обсеменение гноеродными агентами участков кожи — вторично, то есть, возникает уже после развития некой патологии.
Выделены ключевые факторы-провокаторы:
Классификация
Основными микроорганизмами, вызывающими пиодермию, являются стрепто- (Streptococcus pyogenes) и стафилококки (Staphylococcus aureus). Процент заболеваний, вызванных другой микрофлорой (синегнойной или кишечной палочкой, псевдомонозной инфекцией, пневмококками и т.п.), очень невелик.
Поэтому основная классификация по характеру возбудителя разделяется на:
- стафилодермию — гнойное воспаление;
- стрептодермию — серозное воспаление;
- стрепто-стафилодермию — гнойно-серозное воспаление.
Кроме того, любая пиодермия различается по механизму возникновения:
- первичная — проявившаяся на здоровых кожных покровах;
- вторичная — ставшая осложнением других заболеваний (чаще всего сопровождающихся зудом).
Кроме того, пиодермию делят по глубине заражения. Поэтому общая классификация пиодермий выглядит таким образом:
- при поверхностной глубине заражения (импетиго стрептококковое, импетиго сифилидоподобное, импетиго буллезное, импетиго интертригинозное (щелевидное), импетиго кольцевидное, заеда стрептококковая, панариций поверхностный, стрептодермию сухую);
- при глубоком проникновении (целлюлит острый стрептококковый, эктиму вульгарную).
К стафилодермиям причисляют:
- при поверхностной глубине заражения (фолликулит поверхностный,остиофолликулит, угри обыкновенные, сикоз вульгарный, пузырчатку новорожденных эпидемическую);
- при глубоком проникновении (фолликулит глубокий, фурункул, фурункулез, карбункул, гидраденит).
К стрепто-стафилодермиям относят:
- при поверхностной глубине заражения (импетиго вульгарное);
- при глубоком проникновении (пиодермию язвенную хроническую, пиодермию шанкриформную).

Симптомы пиодермии, фото
Воспалительный процесс при пиодермии развивается в естественных порах кожного покрова — потовых или сальных проходах, волосяных фолликулах. В зависимости от вида микроорганизмов-возбудителей клиническая картина и симптоматика заболеваний слишком разнообразны.
Поэтому приведем основные симптомы пиодермии (см. фото):
- Импетиго. Эта форма заболевания является достаточно распространенным. Его симптомы возникают внезапно с появления фликтен (водянистых, просовидных пузырьков), которые впоследствии преобразуются в желтоватые корочки и сильно чешутся. При слиянии корочек и стафилококковой инфекции корочки могут быть зеленоватого цвета. Последствия их разрешения бывают в виде шелушащихся пятен, плохо поддающихся загару. Наиболее часто поражается область лица и голова.
- Сикоз – хроническое рецидивирующее гнойное воспаление волосяных луковиц лица (усов и бороды). Болезнь связана с аллергизацией больного и нейроэндокринными нарушениями, часто с гипофункцией половых желез. Сначала в области губ и подбородка появляются мелкие гнойнички, затем их становится все больше. Вокруг возникает зона воспалительного инфильтрата с гнойными корками. Пиодермия лица течет длительно, упорно, с рецидивами.
- Остиофолликулит – воспаление устья волосяной луковицы. В отверстии фолликула появляется узелок величиной 2-3 мм, пронизанный волосом, вокруг имеется небольшая зона покраснения кожи. Затем пузырек подсыхает, образуется корочка, которая затем отпадает. Эти образования могут быть одиночными или множественными. Иногда заболевание носит рецидивирующий характер.
- Гидраденит – воспаление потовой железы. Возникает оно в подмышечной впадине, половых губах, перианальной зоне, в паху. Образуется крупный болезненный узел, который вскрывается с выделением гноя. Заболевание напоминает фурункул, но при нем не образуется гнойно-некротический стержень в центре опухоли.
- Фурункул – еще более распространенное поражение фолликула с гнойным расплавлением его и окружающих тканей. Начинается процесс с остифолликулита, но гнойнички сразу болезненны. Быстро формируется болезненный узел, достигающий размера грецкого ореха. Затем он вскрывается с выделением гноя, в центре можно увидеть гнойно-некротический стержень – омертвевший фолликул. После заживления остается рубец.
- Фолликулит – глубокое воспаление волосяного фолликула. Формируется возвышение розового цвета, в центре которого находится гнойничок, пронизанный волосом. Затем это образование рассасывается или превращается в язву, заживающую с формированием небольшого рубца.
- Карбункул отличается от фурункула большей распространенностью процесса. Развивается глубокая флегмона, достигающая подкожной клетчатки, фасций и мышц. Вначале появляется фурункул, однако затем вокруг него развивается сильный отек, из кожных отверстий выделяется гной. Вскоре кожа расплавляется и отторгается с образованием глубокой язвы. Больного пиодермией беспокоит выраженная лихорадка, головная боль и интоксикация. После очищения язва заживает, образуя рубец.
Эти пиодермии характерны для детей, у взрослых они не встречаются:
- Множественные абсцессы кожи – воспаление потовых желез у маленьких детей. Болезнь возникает при повышенной потливости и плохом уходе за малышом. На спине, шее, ягодицах возникают многочисленные узлы размером с горошину, кожа над ними покрасневшая. Постепенно узлы увеличиваются и превращаются в абсцессы, из которых выделяется гной.
- Остиопорит – воспаление выводных протоков потовых желез у младенцев. В паху, подмышечной области, на голове и туловище появляются мелкие гнойнички. Они быстро ссыхаются в корочки и отпадают, не оставляя следов. Болезнь обычно возникает при избыточной потливости ребенка вследствие пеленания.
- Стафилококковый синдром обваренной кожи – тяжелая форма пиодермии. На коже образуются крупные пузыри, напоминающие ожоги 2 степени. Болезнь начинается с покраснения кожи вокруг пупка, ануса, рта, затем на кожном покрове возникают пузыри. Они лопаются, образуя большие мокнущие эрозии. Пузыри могут сливаться, захватывая всю кожу ребенка. Болезнь сопровождается лихорадкой и интоксикацией.
- Эпидемический пемфигоид – очень заразное заболевание, проявляющееся образованием пузырей в поверхностном слое кожи вскоре после рождения. На ней возникают пузырьки, которые постепенно растут и лопаются с образованием быстро заживающих эрозий. Затем возникает новое вспышкообразное высыпание пузырей.
Формы пиодермии многочисленны и разнообразны, но способы лечения по сути своей весьма схожи. Однако, прежде, чем браться за него, следует поставить точный диагноз.
Диагностика
Основными критериями диагностики служат характерные элементы высыпаний на теле (пустулы, фликтены).
Для установления точного вида заболевания и вызвавшего его возбудителя применяется микроскопический метод исследования отделяемого гнойных элементов. При глубоком поражении тканей может использоваться биопсия. В случае тяжело протекающих заболеваний рекомендуется забор крови на определение уровня глюкозы (цель – исключение сахарного диабета). При выполнении общего анализа крови нередко отмечается увеличение показателей лейкоцитов, СОЭ.
Дифференциальный диагноз проводится с кожными проявлениями туберкулеза, сифилиса, паразитарных и грибковых поражений эпидермиса, кандидозом, микробной экземой.

Осложнения
Тяжёлые последствия гнойничковых заболеваний наблюдаются при:
- несвоевременном обращении в лечебное учреждение;
- слабом иммунитете;
- прохождении неполного курса терапии;
- применении сомнительных методов лечения;
- плохой гигиене;
- сохранении провоцирующих факторов.
- воспаление лимфоузлов;
- абсцессы;
- рубцы в местах самостоятельного удаления пустул; инфицирование костной ткани;
- заражение крови;
- тромбоз сосудов головного мозга;
- менингит;
- воспаление внутренних органов.
Как лечить пиодермию?
Лечение пиодермии проводится под контролем квалифицированных специалистов. Как правило, врач назначает лекарственные препараты для наружного и внутреннего применения, включая восстановления иммунных сил.
- диагностика и терапия сопутствующих заболеваний (гормональный дисбаланс, сахарный диабет, иммунодефицит);
- устранение неблагоприятных воздействий на кожу (повреждение, загрязнение, воздействие высокой или низкой температуры);
- питание с ограничением рафинированных углеводов, преобладанием белков, растительной клетчатки, кисломолочной продукции;
- запрещение мытья (душ, ванна), мыть можно только локальные непораженные участки кожи с большой осторожностью, чтобы не разнести инфекцию;
- подстригание волос в очаге поражения;
- обработка кожи вокруг гнойников два раза в день раствором салицилового спирта.
Обязательно должна соблюдаться специальная низкоуглеводная диета. Для лечения пиодермий различного вида используются следующие медикаментозные препараты:
- рекомендуется проведение антибиотикотерапии с использованием полусинтетических макролидов, Пенициллина, Тетрациклина, аминогликозидов, цефалоспоринов последнего поколения);
- при тяжелом развитии заболевания используются глюкокортикостероидные препараты (Гидрокортизон, Метипред и т.д;
- при пиодермиях назначается прием гепатопротекторов (Эссенциале форте, Силибор и т.д.);
- рекомендуется употребление ангиопротекторов (Актовегина, Трентала);
- назначается прием цитостатиков (Метотрексата).
Для антисептики эрозивных изъязвлений необходимо использовать мази с бактерицидным воздействием. Наиболее часто при лечении пиодермий используются:
- мазь цинковая или салицилово-цинковая паста;
- Левомеколь;
- мазь тетрациклин;
- мазь линкомицин;
- мазь эритромицин;
- мазь гиоксизон и т.д.
Когда пиодермит сопровождается появлением язв, воспалительные очаги следует промыть асептиками после удаления струпа (Танином, Фурацилином, борной кислотой, Диоксидином, Хлоргексидином и др.).
При карбункулах, фурункулах, гидраденитах можно накладывать на область поражения стерильную повязку с Ихтиолом+Димексидом, Химотрипсином и Трипсином. Кроме того, на пораженные части тела часто накладывается повязка с Томицидом.

Профилактика
Соблюдение элементарных правил личной гигиены является главной профилактической мерой. Помимо этого, рекомендуется:
- правильно питаться;
- принимать солнечные ванны;
- избегать стрессов и переутомления;
- регулярно проводить витаминотерапию;
- соблюдать режим дня;
- обеспечить ребёнку полноценный сон;
- регулярно стричь ногти;
- укреплять иммунитет;
- своевременно обрабатывать любые повреждения детской кожи;
- бороться с чрезмерной потливостью.
Все профилактические меры, которые помогают избежать заражения детей пиодермией, знакомы родителям. Это их непосредственно родительские обязанности. Если ребёнку с детства прививать здоровый образ жизни, никакие кокки ему будут не страшны. Исключения составляют лишь непредвиденные внешние обстоятельства, которые предугадать невозможно (нечаянная микротравма кожного покрова, контакт с переносчиком возбудителя и т. д.).
На протяжении всей своей жизни человек периодически сталкивается с различными заболеваниями. При этом патологические процессы могут носить не только общий, но и локальный характер. Примером являются болячки в ухе. Их наличие значительно ухудшает качество жизни человека, он вынужден постоянно испытывать физический и эстетический дискомфорт. Информацию о том, чем лечить болячку в ухе, должен предоставлять врач. Это обусловлено тем, что локальные поражения нередко становятся причиной различных недугов. Некоторые из них создают серьезную угрозу для здоровья.
Возможные причины
Болячка на ухе (фото поражения кожного покрова представлено ниже) может являться следствием воспалительного или опухолевого процесса, аллергии и механических повреждений. Тактика лечения напрямую зависит от того, какая причина стала толчком к образованию ранок, корочек, шишек и пр. Для того чтобы врач смог правильно выявить провоцирующий фактор, пациенту необходимо пройти комплексное обследование.
Наиболее вероятные причины появления болячек в ушах у человека:
- Отит. Под данным термином понимается воспалительный процесс, поражающий орган слуха. Наиболее часто причиной развития отита в области наружного или среднего уха является жизнедеятельность стрепто- и стафилококка, а также гемофильной палочки. Заболевание может иметь гнойный характер. Например, при отите среднего уха барабанная перепонка отекает, при этом изнутри на нее оказывает давление экссудат, который периодически прорывает.
- Экзема или дерматит. Чаще всего данные заболевания дерматологического характера являются следствием длительного контакта с каким-либо раздражающим веществом. Например, нередко болячки появляются на мочке уха при ношении бижутерии, в состав которой входит никель. Реже патология имеет аллергическую природу. В этом случае болячки в ухе являются следствием сенсибилизации организма человека к некоторым антигенам.
- Герпес. Носителем возбудителя недуга является каждый второй. В большинстве случаев вирус находится в неактивной форме и не оказывает неблагоприятного воздействия на организм. Однако под влиянием различных провоцирующих факторов, например при ослаблении иммунной системы, возбудитель выходит из спящего режима и начинает размножаться. На фоне жизнедеятельности вируса на кожном покрове появляются специфические высыпания. Чаще всего они локализуются в области носа или губ, но могут располагаться и на ушной раковине.
- Фурункул. Под данным термином понимается воспаление волосяного фолликула, имеющее острый гнойно-некротический характер. Сначала образуется в ухе болячка, с течением времени она наполняется экссудатом и значительно увеличивается в размерах. Внешне фурункул похож на огромный прыщ, но его рост сопровождается не только локальными болезненными ощущениями, но и общим ухудшением самочувствия.
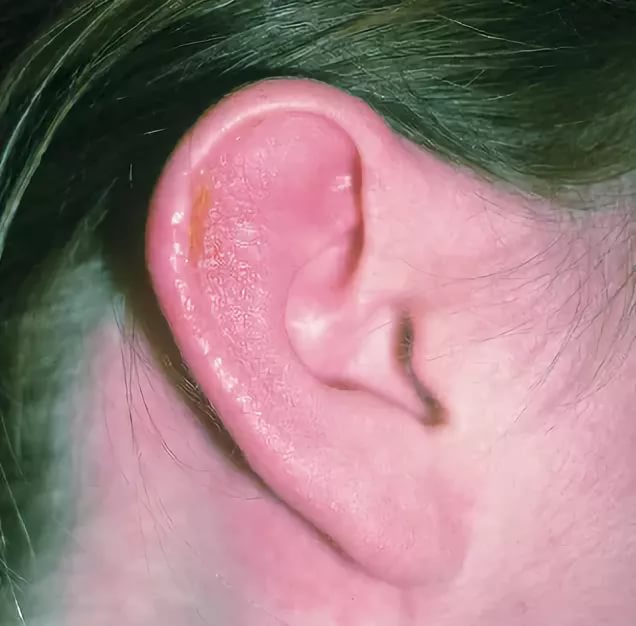
- Отомикоз. Возбудителем инфекции является грибок. Отомикоз не развивается самостоятельным образом. Он всегда является следствием длительно текущего заболевания, например дерматита или дисбактериоза локального характера. При отомикозе болячки внутри уха (или за ним) имеют желтый, зеленый, коричневый или даже черный цвет.
- Опухоли. Новообразования могут носить как доброкачественный, так и злокачественный характер. В первом случае принято говорить о липоме (другими словами, жировике). Это безболезненное и отграниченное от рядом расположенных тканей новообразование. При онкологическом процессе болячки в ухе долго не заживают. Кроме того, можно обнаружить отделение гнойного содержимого из них.
- Псориаз. Заболевание характеризуется изменением длительности жизненного цикла клеток. Они быстро растут, с такой же скоростью развиваются и отмирают. Участок кожи, пораженный псориазом, сухой, на нем нередко образуются корки. При пальпации возникают незначительные болезненные ощущения.
- Пирсинг. После прокола мочки уха иногда происходит инфицирование ранки. Пока она заживает, можно визуализировать болячки с кровью или даже гноем. Во избежание дальнейшего заражения необходимо регулярно обрабатывать ранку медицинским спиртом.
Важно понимать, что каждая из вышеперечисленных причин требует медицинского вмешательства. Это обусловлено тем, что игнорирование проблемы или самолечение может привести к непоправимым последствиям.
Клинические проявления
Каждая патология отличается набором специфических симптомов. Для того чтобы выявить причину и спрогнозировать дальнейшее течение заболевания, врачу необходимо учитывать следующие факторы:
- Внешний вид. Болячки около уха, на нем или внутри могут выглядеть как пузырьки, язвы, бугорки, трещины, эрозии.
- Цвет пораженного участка. Болячки могут быть красными, синюшными, желтыми, зелеными, коричневыми и даже черными. При этом оттенок может быть бледным или интенсивным.
- Наличие или отсутствие экссудата. Если он имеется, необходимо оценить его характер. Он может быть гнойным, серозным, творожистым или кровянистым.
Кроме того, следует обратить внимание на интенсивность болезненных ощущений. Течение некоторых патологий не сопровождается их возникновением. Но чаще всего, согласно отзывам, пациенты испытывают умеренный или выраженный дискомфорт.
К кому обращаться?
Кожные проявления какого-либо заболевания для многих людей являются поводом посещения дерматолога. Однако первоначально рекомендуется обратиться к терапевту. Это специалист общей практики, который проведет диагностические мероприятия и на основании результатов исследований сможет выявить причину развития патологического процесса. Если составление схемы лечения будет находиться в компетенции дерматолога, терапевт оформит направление к нему.

Диагностика
Первоначально врач осуществляет анализ клинической картины. Для этого он внимательно выслушивает жалобы пациента и собирает данные анамнеза. Врач обязан учитывать все факторы, способные стать пусковыми к развитию патологии.
К ним относятся:
- Контакт с потенциальными аллергенами.
- Особенности питания.
- Переохлаждение организма.
- Простудные заболевания.
- Инфекции.
- Травмы в недавнем прошлом и пр.
На основании результатов первичного осмотра и опроса врач ставит предварительный диагноз. Для его подтверждения могут быть назначены лабораторные исследования (например, анализ крови или гнойного отделяемого, соскоб сухих корочек).

Медикаментозное лечение
Схема терапии напрямую зависит от причины, вызвавшей появление болячек. В большинстве случаев врачи назначают средства, направленные не на купирование симптомов, а на избавление от основного заболевания.
Схема терапии может включать прием или местное использование следующих групп медикаментов:
По решению врача в схему может быть включен прием или местное использование препаратов, относящихся к иным фармакологическим группам.

Немедикаментозное лечение
Если образование болячек в ухе не сопровождается отделением экссудата, пациенту назначаются физиопроцедуры. Например, при отите важно восстановить степень проходимости слуховой трубы. Для этого назначаются: катетеризация, продувание, пневмомассаж.
Если речь идет о доброкачественном новообразовании, показано хирургическое вмешательство. В редких случаях в качестве альтернативы оперативному удалению жировика применяется метод криодеструкции. При наличии опухолей злокачественного характера показано хирургическое вмешательство. Одновременно с оперативным лечением проводится химио- или радиотерапия.
Народные методы
Важно понимать, что их использование не исключает необходимости обращения к врачу. До консультации со специалистом допускается лишь обрабатывать пораженные участки антисептическими средствами.
Люди, перенесшие появление разных болячек в шах, в своих отзывах рекомендуют настои и отвары из следующих растений: подорожника, эвкалипта, калины, шалфея, ромашки, календулы. Пациенты отмечают хороший эффект от их применения.

Болячки у ребенка
Чаще всего причиной является несоблюдение правил гигиены. Если у ребенка болячки за ухом, внутри или на нем не проходят после корректировки режима очищения данной зоны, то родители маленьких пациентов в отзывах рекомендуют обратиться к педиатру во избежание осложнений. Родители предостерегают от самолечения, ведь можно усугубить ситуацию. Как правило, причиной патологического процесса у малышей является прокол мочки, себорейный дерматит, экзема и другие кожные заболевания, реже - отит. Однако нельзя исключать вероятность наличия и более серьезных недугов.

В заключение
Под воздействием тех или иных провоцирующих факторов у человека могут образоваться болячки в ухе. Что делать? В подобных случаях рекомендуется как можно скорее обратиться к врачу. Специалист проведет диагностические мероприятия и на основании результатов исследований составит максимально эффективную схему лечения.
Высыпания в области головы могут быть расположены как на волосистой части, так и на лице. Кроме того, может появляться сыпь за ушами. Характер элементов в этом месте бывает различным, как и их происхождение. Поэтому очень важно понимать причины появления высыпаний и знать, какие именно элементы могут возникнуть.
Причины возникновения
Высыпания за ушами первое время могут остаться незамеченными, поскольку не будут сопровождаться субъективными ощущениями, такими как боль или зуд. И пациент обратит на них внимание только тогда, когда сыпь распространится на более обширные участки или появятся осложнения.
Наиболее частой причиной, почему появляется сыпь за ушами у ребенка, является аллергия. У взрослых чаще преобладают контактные реакции и себорейный дерматит.
Перечень факторов, вызывающих появление сыпи за ушами, таков:
- Аллергические реакции.
- Контактный дерматит.
- Укусы насекомых (комаров, пчел, ос, клещей, пауков и других).
- Себорейный дерматит.
- Инфекционные заболевания (ветряная оспа, туберкулезный процесс в коже, краснуха, корь, герпетическая инфекция и другие).
- Болезни внутренних органов, при которых отмечается появление сыпи.
Элементы сыпи могут быть различными: как первичными, так и вторичными (которые возникают на фоне первичных элементов или как их исход). Одни и те же элементы сыпи могут встречаться при разных заболеваниях. Это нужно учитывать при диагностике.

Аллергические реакции могут начинаться при употреблении некоторых пищевых продуктов, медикаментов, как реакции на металлы (например, на сережки), при использовании средств бытовой химии (шампуни для волос, средства для умывания, средства декоративной косметики). При этом могут появляться такие симптомы, как сыпь на ушах, на волосистой части головы, лице, за ушами.
В основном преобладают следующие элементы:
- Пятна (воспалительного и не воспалительного характера).
- Папулы (участок кожи, возвышающийся над ее поверхностью вследствие воспаления).
- Волдыри (элементы, не содержащие полости, размерами от 2 мм до 12 мм, могут чесаться), имеют окраску от бледно-розовой до ярко-красной.
- Эрозии.
- Трещины.
- Корки.
- Везикулы (образование с полостью внутри, содержащее серозную или кровянистую жидкость, размером до 5 мм).
- Буллы (такой же элемент, как везикула, но больших размеров).
Пятно — очаг сыпи, не возвышающийся над поверхностью кожи и не отличающийся по плотности от остальных участков. Воспалительные элементы возникают вследствие расширения сосудов кожи, а невоспалительные – кровоизлияний или нарушений пигментации. Воспалительные пятна могут быть розеолами (очень мелкие, до 5 мм в диаметре), мелкими пятнами (до 20 мм в диаметре) и эритемой (крупные очаги диаметром более 20 мм).
Невоспалительные пятна вследствие кровоизлияний при аллергии за ушами почти не встречаются. А вот пятна вследствие нарушения пигментации, которые называются невусами (из-за повышенного содержания меланина), могут встречаться. Существует даже специальная форма аллергии, при которой наблюдаются участки пигментации. Это заболевание получило название пигментной крапивницы, а ее более тяжелый вариант – системный мастоцитоз.
Если вы заметили у себя на коже ушей или за ушами при аллергии везикулу или буллу, необходимо срочно обратиться к специалисту. Такие высыпания при аллергических реакциях характерны для острого отслоения эпидермиса и требуют неотложного лечения.
При выяснении причины высыпаний в этом случае почти всегда будут указания на прием какого-либо пищевого продукта или медикамента.

В основе контактного дерматита также лежит аллергия. Разница с реакций на пищу или медикаменты состоит только в том, что аллергенами выступают вещества, непосредственно контактирующие с кожей, а не вызывающие высыпания через системную циркуляцию. В данном случае необходимо выяснить, было ли применение новых уходовых средств (косметика, шампунь и другие) или украшений. Особенно часто развивается аллергия на ушах при одевании серег из никеля, меди, хрома, кобальта и других металлов. За ушами и на лбу аллергия может появиться при надевании металлических обручей, диадем из этих же металлов. Также у пловцов может проявляться аллергия на шапочки для плавания, если они изготовлены из латекса.
При контактных реакциях элементы сыпи будут такие:
- Пятно.
- Папула.
- Везикула.
- Волдырь.
- Лихенификация (утолщенная кожа с усиленным кожным рисунком), если лечение отсутствует или оно неадекватное.
- Эрозии (дефект кожи в пределах ее верхнего слоя).
- Язвы (глубокий дефект кожи).
- Трещины (линейный дефект кожи, возникающий вследствие ее разрыва).
- Корки.
- Пигментация, а в некоторых случаях – депигментация (обесцвечивание участка кожи).
То есть, будут отмечаться элементы, аналогичные сыпи при аллергических реакциях на пищу и медикаменты. Нужно помнить, что аллергические реакции (будь то сыпь на пищу или на металлическое изделие) в большинстве случаев сопровождаются зудом и уходят после приема антигистаминных препаратов. Это один из наиболее четких дифференциально-диагностических признаков, по которому можно понять, принимают ли участие клетки аллергии в процессе развития болезни.

При себорейном дерматите, который развивается вследствие нарушения салообразования и активации сапрофитного грибка Malassezia furfur, элементы появляются за ушами и на ушах у взрослого намного чаще, чем у ребенка. Но дети тоже подвержены этому заболеванию.
Элементы себорейного дерматита:
- Жирные корки (результат высыхания везикул или пустул — гнойничков), разместившиеся на фоне покрасневшей воспаленной кожи.
- Воспалительные пятна.
- Чешуйки (скопление отторгшихся клеток кожи).
Кроме сыпи за ушами, которая является частым симптомом себорейного дерматита, скорее всего у пациента будет отмечаться зуд и высыпания в области волосистой части головы. При этом будет иметь место перхоть (жирная или сухая) на бровях, в области крыльев носа, то есть в тех местах, где расположено больше всего сальных желез. Такие проявления будут периодически возникать на одном и том же месте, так как себорея – это хроническое заболевание, и обостряться при употреблении жирной пищи или большого количества сладостей.
Признаком того, что сыпь за ушами или на ушах появилась как часть себорейного дерматита, является то, что эти высыпания уходят на фоне лечения противогрибковыми мазями или комбинированными препаратам, содержащими антимикотики, глюкокортикостероиды и антибактериальные компоненты.

Укусы насекомых сложно спутать с чем-то другим, но все же бывают и такие случаи. Особенно если вы не видели насекомого, а наутро проснулись с несколькими элементами на коже, в том числе и в области ушей.
Укусы насекомых могут возникать при контакте с комарами, осами, пчелами, шершнями, шмелями, пауками, клопами, вшами, блохами, клещами. В некоторых случаях будет иметь место один элемент, как, например, при укусе, пчелы, осы, паука. А можно найти у себя на теле и несколько элементов, если покусали блохи, вши, клопы.
Для укусов насекомых характерны элементы:
- Папулы.
- Везикулы, которые затем могут нагнаиваться, превращаясь в пустулы.
- При укусе ядовитых насекомых, таких как пауки, элементы могут иметь эрозии или язвочки в центре вследствие отмирания тканей, так как яд этих насекомых обладает некротическим действием.
- С учетом того, что укус насекомых чешется, то на коже тела и за ушами можно увидеть и следы расчесов.
Вышеописанные реакции всегда сопровождаются зудом. Это отличительная черта аллергических реакций на яд насекомых. Также элементы сыпи чешутся при одном из инфекционных заболеваний – чесотке. Это тоже реакция на укус насекомого – чесоточного клеща. Но обычно высыпания в этом случае не касаются ушных раковин, так как его удается диагностировать и начать лечение на более ранних стадиях (на этапе сыпи на животе и между пальцами). Но в запущенных случаях чесоточный клещ будет мигрировать по всему телу, тогда можно увидеть элементы сыпи и за ушами.

Высыпания при инфекционных заболеваниях, особенно у детей, возникают не только за ухом, но и по всему телу. Это характерно для кори, краснухи, ветряной оспы, скарлатины, инфекционного мононуклеоза.
Кроме вышеуказанных болезней, сопровождаться высыпаниями по телу и за ушами могут вирусные инфекции, которые не будут иметь специфических признаков и характеристик сыпи (этапности, зональности и т. п.). Это такие болезни, как энтеровирусная инфекция, псевдотуберкулез, йерсиниоз, микоплазмоз, герпетическая инфекция, сифилис и другие.
При инфекционных заболеваниях чаще всего определяются такие элементы, как пятна и везикулы. Кроме того, сыпь в этом случае чаще всего сопровождается повышением температуры тела. Но в некоторых ситуациях все же приходится проводить дифференциальную диагностику между инфекционной сыпью и аллергической. Это сделать может только врач, поэтому не ждите, а как можно раньше обращайтесь за профильной помощью. Инфекционные заболевания в большинстве своем заразны.

Сыпь за ушами, причиной которой являются заболевания внутренних органо редко появляется как единственный признак. В таком случае обязательно нужно прислушаться к своему организму и поискать другие проявления, которые могут помочь поставить правильный диагноз. Например, гастрит или язвенная болезнь желудка или двенадцатиперстной кишки, при которой обнаруживается бактерия хеликобактер пилори, могут сопровождаться высыпаниями. В данном случае чаще всего это будут пятна.
Патология щитовидной железы часто сопровождается хронической крапивницей. При этой болезни высыпания связаны с образованием аутоантител и могут быть представлены различными элементами сыпи:
- Пятна.
- Папулы.
- Волдыри.
- Участки пигментации, а в отдельных случаях и депигментации (витилиго).
При болезнях аутоиммунной природы, таких как системная красная волчанка, дерматомиозит, рассеянный склероз и других также могут появляться высыпания, особенно в острый период болезни. Поэтому, если вы знаете о наличии у себя таких заболеваний и увидели сыпь, которую трудно объяснить аллергией, контактной реакцией или укусом насекомого, обязательно свяжитесь со своим врачом. Это может свидетельствовать об активности процесса и потребовать назначения соответствующих препаратов.
Сыпь за ушами у взрослого и ребенка может иметь вид большинства из перечисленных выше элементов. Поэтому нужно внимательно наблюдать за эволюцией (видоизменением) этих элементов, так как сначала появляются первичные элементы, а на их месте затем могут возникать вторичные, причем один и тот же вторичный элемент может появляться вместо различных первичных высыпаний.
Кроме того, сыпь может возникать (и чаще именно так и бывает) не только за ушами, но и на других участках головы и тела. В таком случае диагноз поставить проще и быстрее, так как пациент скорее заметит сыпь на теле, чем за ушными раковинами.
Читайте также:


