Эпидемиологические особенности госпитальных инфекций

Внутрибольничные инфекции представляют собой постоянную угрозу для здоровья госпитализированных больных и являются фактором значительного увеличения заболеваемости и смертности. Кроме того, они налагают экономическое бремя на больничный сектор в связи с длительной госпитализацией и увеличением расходов в здравоохранении [5]. Программы по контролю за нозокомиальными инфекциями, являются важными инструментами для предотвращения их распространения и уменьшения побочных эффектов, тем самым обеспечивая снижение риска возникновения ВБИ. Как широко описано в литературе стран с высоким уровнем дохода, в том числе США, заболеваемость нозокомиальными инфекциями может быть снижена на 30 % и на 55 % в случае послеоперационных путем осуществления эффективного подхода к контролю за ними [7].
Стремительное развитие новых технологий в хирургии открыло широкие горизонты для выполнения сложных оперативных вмешательств. При этом сократилась продолжительность операций, снизилась травматичность и стали уходить в прошлое широкие оперативные доступы. Однако инфекции области хирургического вмешательства (ИОХВ), составляющие15–25 % всех нозокомиальных инфекций, остаются острой проблемой хирургии и на сегодняшний день [3].
ИОХВ способна свести на нет результаты любой, даже блестяще выполненной сложной операции. Согласно результатам эпидемиологических исследований, в структуре нозокомиальных инфекций частота послеоперационных гнойных осложнений составляет 24–38 %. По экспертным оценкам, ежегодно в Российской Федерации эта патология наблюдается примерно у 700 тыс. пациентов [4].
В США, согласно отчету национальной системы по надзору за нозокомиальными инфекциями, в 2002 году было зарегистрировано более 290 тыс. ИОХВ только у госпитализированных больных, причем развившаяся инфекция послужила причиной смерти в более чем 8 тыс. случаев [1].
Согласно анализу за 2005–2010 год, включающему 30 стран, частота встречаемости послеоперационных инфекций в торакальной хирургии составила – 482 случая на 7880 операций (6,1 %) [6].
В Пензенской области в 2012 г. зарегистрировано 678 случаев внутрибольничных инфекций. Показатель заболеваемости послеоперационными инфекциями в 2012 г. составил 3,99 на 1000 операций, что на 19,5 % выше, чем в 2011 г. (3,34 на 1000 операций) и на 6,2 % выше, чем в 2010 г. (3,76 на 1000 операций) [2].
Изменяющиеся представления о раневом процессе, динамичное развитие хирургии постоянно предъявляют строгие требования к алгоритмам микробиологической диагностики и эффективного лечения ИОХВ. На микробиологических исследованиях базируется рациональная антибиотикотерапия, проведение которой невозможно без современных знаний этиологической значимости и уровня антибиотикорезистентности возбудителей хирургических раневых инфекций в данном регионе и конкретном стационаре [4].
Цель работы – изучение эколого-эпидемиологических особенностей нозокомиальных инфекций в отделении торакальной хирургии.
Материалы и методы исследования
При анализе ассоциаций выделенных микробных культур использовали коэффициент Жаккарда, являющийся наиболее достоверным показателем экологического сродства различных видов микроорганизмов и коэффициент ассоциативности, как критерий степени участия бактерий в микробных ассоциациях.
Для сортировки и анализа полученных данных использовали программу WHONET 5.6
Результаты исследования и их обсуждение
В результате проведенного исследования был выделен широкий спектр микроорганизмов (более 25 видов) в количестве 351 штамма. Преобладающими в микробиологическом пейзаже являлись грамотрицательные микроорганизмы, на их долю приходилось 72,37 %. Грамположительные – 18,23 %, грибы – 9,4 %. Среди грамотрицательных преобладающими являлись: Ps. aeruginosa (54,13 %), Acinetobacter spp. (7,41 %). Среди грамположительных наибольший удельный вес составил S. viridans (8,55 %) (рисунок).
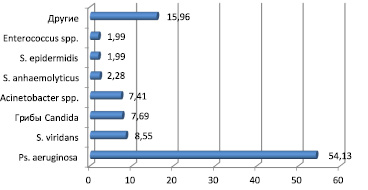
Этиологическая структура нозокомиальных инфекций (в %)
При изучении компонентного профиля инфекций в отделении торакальной хирургии было установлено, что 85,2 % из них являлись моноинфекциями и 14,8 % ‒ преимущественно двухкомпонентными полиинфекциями. Главным образом они были представлены ассоциациями S. viridians, Ps. aeruginosa и Candida с различными видами микроорганизмов.
Большинство видов микроорганизмов встречались преимущественно в виде монокультур, а не ассоциаций, т.е. их коэффициент ассоциативности был меньше 50 %. Однако грибы рода Candida и грамотрицательные палочки встречались в большинстве случаев в ассоциациях и имели коэффициент ассоциативности 92,6 и 81,25 % соответственно.
При анализе коэффициента Жаккарда было установлено, что в ассоциациях между микроорганизмами существуют антагонистические взаимоотношения, следовательно, они неустойчивы и способны существовать короткое время.
При оценке антибиотикорезистентности микроорганизмов, встречающихся в отделении торакальной хирургии было установлено, что Ps. aeruginosa наиболее резистентна к нетромицину (72,1 %), карбенициллину (76,84 %), цефоперазону (65,25 %), ципрофлоксацину (72,1 %) и полимиксину (76,32 %). Полученные штаммы были чувствительны к имипенему, меропенему, цефепиму и цефтазидиму.
Среди грибов рода Candida наблюдалась устойчивость к клотримазолу (91,25 %). Наибольшая чувствительность наблюдалась к нистатину, амфотерицину и флуконазолу.
Для бактерий рода Acinetobacter характерно наличие штаммов резистентных к гентамицину (60 %), карбенициллину (60 %) и нетромицину (70 %). Наиболее чувствительны штаммы к ципрофлоксацину, левомицетину и доксициклину.
У S. viridans обнаружено наличие полирезистентных штаммов к оксациллину (83,33 %), линкомицину (73,33 %), клиндамицину (73,33 %) и офлоксацину (70 %). Наибольшая чувствительность наблюдается в отношении ванкомицина, фузидина, гентамицина и цефазолина.
В результате исследования установлены следующие клинико-эпидемиологические особенности нозокомиальных инфекций у пациентов отделения торакальной хирургии и факторы риска их развития:
В демографической структуре лиц с ВБИ в отделении торакальной хирургии преобладают мужчины – 92,45 %.
В возрастной структуре пациентов достоверно преобладающей являлась старшая возрастная группа (40 лет и старше), а средний возраст пациентов составил 46 лет.
В структуре гнойно-септических осложнений (ГСО) у пациентов отделения торакальной хирургии многопрофильного стационара преобладают: эмпиема плевры (29,81 %), абсцесс легкого (28,3 %), пневмония (22,64 %), сепсис (3,77 %) и флегмона (1,89 %).
Основные виды оперативных и диагностических вмешательств, осложненных ВБИ: торакотомия (38,42 %), торакоскопия (18,2 %), дренирование плевральных полостей (15,16 %).
Длительность госпитализации составила от 6 до 146 дней, в среднем 35 койко-дней, однако продолжительная госпитализация увеличивалась при наличии ГСО. Пик возникновения гнойных осложнений приходится на 1–4-й послеоперационный день и снижается к более поздним срокам.
Выводы
1. В этиологической структуре госпитальных инфекций в отделении торакальной хирургии преобладают грамотрицательные микроорганизмы: Pseudomonas aeruginosa (54,13 %), Acinetobacter spp. (7,41 %), преимущественно в виде монокультур.
2. Установлено наличие госпитальных ассоциаций. Большинство ассоциаций, циркулирующих в стационаре, обладают низким коэффициентом экологического сродства, между ассоциантами преобладают антагонистические взаимоотношения.
3. При назначении стартовой антибиотикотерапии следует учитывать устойчивость грамотрицательных микроорганизмов к аминогликозидам (нетромицин, гентамицин), полусинтетическим пенициллинам (карбенициллин) и цефалоспоринам III поколения (цефоперазон), для S. viridans ‒ к оксациллину, линкомицину и клиндамицину.
4. Клинико-эпидемиологическими особенностями нозокомиальных инфекций у пациентов отделения торакальной хирургии являлись: старшая возрастная группа риска (40 лет и более), ведущие ГСО – эмпиема плевры, абсцесс легкого, пневмония; основные виды оперативных и диагностических вмешательств, осложненных ВБИ: дренирование плевральных полостей, торакотомия; выше частота хирургических вмешательств и интенсивность АБТ; длительная госпитализация (более 35 дней); ранние сроки возникновения; большое число проводимых инвазивных манипуляций.
Рецензенты:
[youtube.player]Базовые понятия:госпитальные инфекции, военно-медицинские подразделения и учреждения, лечебно-диагностический процесс, инфекции, связанные с оказанием медицинской помощи, внутрибольничные инфекции, система мероприятий по профилактике госпитальных инфекций
Эпидемиологическое определение.Госпитальные инфекции (инфекции в организациях здравоохранения) – любые инфекционные заболевания, клинические проявления которых возникли в организации, осуществляющей медицинскую деятельность (в военно-медицинских учреждениях и подразделениях, далее – медицинских организациях). В зависимости от причин и условий возникновения они могут быть связаны как с заносом возбудителя, так и быть непосредственно обусловленными лечебно-диагностическим процессом (инфекции, связанные с оказанием медицинской помощи – ИСМП), а также распространяться за пределы медицинской организации, если в этих случаях доказана этиологическая роль госпитальных микроорганизмов (выносы инфекции).
В любую медицинскую организацию могут происходить заносы возбудителей обычных инфекций, как из эпидемических очагов, так и в период неблагополучной санитарно-эпидемиологической обстановки (например, грипп и другие острые респираторные инфекции, корь, вирусные гепатиты, острые кишечные инфекции и др.), а также гнойно-воспалительных заболеваний и инфекций, имеющихся у пациентов при их переводах из одного учреждения в другое (внутрибольничных инфекций).
ИСМП – локальное или системное состояние, являющееся результатом неблагоприятной реакции на присутствие инфекционного агента или его токсина, которое возникло у пациента в стационаре и не является продолжением имевшегося на момент поступления инфекционного заболевания. Различают ИСМП в период госпитализации (внутрибольничные инфекции), в амбулаторно-поликлинических учреждениях и других организациях здравоохранения, а также ИСМП, связанные с профессиональной деятельностью медицинских работников. Внутрибольничная инфекция (ВБИ, нозокомиальная инфекция) – любое клинически выраженное заболевание микробного происхождения, которое поражает больного в результате его поступления в больницу или обращения за медицинской помощью вне зависимости от появления симптомов заболевания у пациента во время пребывания в стационаре или после его выписки, а также инфекционное заболевание сотрудника лечебной организации вследствие его инфицирования при работе в данной организации.
Критериями диагностики ВБИ являются:
- возникновение клинических проявлений не ранее 48 часов после госпитализации;
- клинико-эпидемиологические и лабораторные данные;
- диагноз инфекционного осложнения или указание на него, которые содержатся в медицинской документации;
- к ВБИ не относятся продолжающиеся с момента поступления инфекции, а также внутриутробные инфекции;
- к ВБИ относятся инфекции, диагностированные после выписки, и послеродовые инфекции новорожденных.
Инфекции, обусловленные распространением возбудителя за пределами медицинской организации (выносы), связаны с госпитальными штаммами микроорганизмов. Они могут быть вынесены за пределы медицинской организации медицинским персоналом, родственниками пациентов, самими пациентами, а также вместе с медицинскими отходами.
В клинико-эпидемиологическом отношении выделяют инфекции кровотока (сепсис и бактериемия), центральной нервной системы, глаза, уха, носа, полости рта, желудочно-кишечного тракта, дыхательных путей (отдельно – внутрибольничная пневмония), мочевыводящих путей, в области хирургического вмешательства, костей и суставов и др.
Военно-эпидемиологическая значимость. Военно-эпидемиологическая значимость госпитальных инфекций определяется широкой распространенностью и существенным социально-экономическим ущербом наносимым здоровью пациентов и медицинских работников военно-медицинских учреждений. По современным представлениям ежегодная частота возникновения инфекций, имеющих исключительно внутрибольничный характер происхождения, составляет не менее 5% или 40-50 тысяч случаев в год. Высокая частота инфекционных осложнений у раненых (пострадавших, больных) и удлинение их времени пребывания на этапах оказания квалифицированной и специализированной медицинской помощи (особенно в периоды боевых действий) обусловлены госпитальными инфекциями, которые утяжеляют течения основного заболевания и существенно влияют на исход и качество жизни пациентов. Кроме этого, в процессе профессиональной деятельности всегда существует риск инфицирования медицинских работников (военных врачей, фельдшеров, медицинских сестер и др.) различными возбудителями (прежде всего, гемоконтактных инфекций, ВИЧ-инфекции и др.) вследствие частого непосредственного контакта с кровью и биологическим материалом, что может нанести им непоправимый вред здоровью.
Эпидемиологическая характеристика возбудителя. Спектр возбудителей госпитальных инфекций весьма разнообразен, примерно 90% из них имеют бактериальное происхождение. Вирусы, грибы и простейшие, а также эктопаразиты встречаются значительно реже. Среди них могут быть патогенные, условно-патогенные и случайные микроорганизмы.
Патогенные возбудители в госпитальных условиях не имеют специфических особенностей, хотя при некоторых определенных условиях могут распространяться в стационарах (превращаются в ВБИ). Они появляются в условиях действия фактора перемешивания и тесного общения пациентов, нарушениях санитарно-противоэпидемического режима. К ним относятся грипп и другие острые респираторные инфекции, шигеллезы и другие острые кишечные инфекции, сальмонеллезы, корь, туберкулез и др.
Условно-патогенные возбудители является группой микроорганизмов, которые наиболее часто вызывают инфекции внутрибольничного происхождения. Их особенностями является адаптация к условиям конкретной медицинской организации и способность к формированию госпитальных штаммов, обладающих устойчивостью к антибактериальным препаратам и дезинфицирующим средствам. Условно-патогенные возбудители проявляют свои свойства при выраженном у человека иммунодефиците, обусловленного основным заболеванием (ранением, травмой), в условиях реализации и специфических путей их передачи. К ним относятся различные грамположительные (золотистый стафилококк, энтерококки и др.) и грамотрицательные микроорганизмы (синегнойная и кишечная палочки, клебсиелла пневмонии, ацинетобактер, протей и др.), а также анаэробные возбудители (клостридии, некоторые виды стрептококков и др.), грибы – возбудители инвазивных микозов (кандида, аспергилла и др.) и другие микроорганизмы.
Случайные возбудители вызывают госпитальные инфекции крайне редко, только при определенных условиях, обусловленных критическим снижением уровня иммунитета. Их еще называют микробы-оппортунисты.
Механизм развития эпидемического процесса. Эпидемический процесс госпитальных инфекций обусловлен взаимодействием популяций возбудителей, составляющих экосистему конкретного стационара, и популяций восприимчивых лиц, представленных преимущественно пациентами, протекающих при воздействии специфических факторов лечебно-диагностического процесса и госпитальной среды.
Инкубационный период при госпитальных инфекциях различается в зависимости от условий их возникновения: инфекции, обусловленные заносом возбудителя – сроки определяются конкретной инфекцией; ВБИ – клинические проявления возникают через двое суток после госпитализации, однако колонизация происходит с первых суток поступления; инфекции, связанные с распространением возбудителя за пределы стационара – в ближайшее время после выписки (или перевода в другую медицинскую организацию).
Источники госпитальных инфекций представлены пациентами, родственниками их посещающими, медицинскими работниками, а также объектами и предметами госпитальной среды. Основными факторами, связанными с популяциями госпитальных возбудителей, являются широкий спектр патогенов, быстрая адаптация к госпитальным условиям и способность создавать асоциации, низкая инфицирующая доза для вирусов, большая – для бактерий, возможность передачи посредством объектов и предметов, используемых в лечебно-диагностическом процессе.
Социальными условиями, обеспечивающими возникновение и распространение госпитальных инфекций, являются воздание крупных многопрофильных учреждений со своеобразной экологией, фактор перемешивания и тесное общение ослабленных пациентов и медицинских работников, специфика лечебно-диагностического процесса (агрессивность, инвазивность и недостаточная антиинфекционная защита), бесконтрольное использование антибактериальных средств, постоянное наличие источников инфекции среди поступающих больных, выраженные иммунодефицитные состояния у пациентов и нарушения санитарно-противоэпидемического режима. Природные условия реализуются через влияние на формирование антибиотикорезистентных возбудителей (существуют изначально резистентные к некоторым антибиотикам микроорганизмы, например, синегнойная палочка и др.) и колебания иммунорезистентности людей.
Для микроорганизмов, вызывающих госпитальные инфекции, характерны как классические, так и специфический, артифициальный (искусственно созданный) механизмы передачи. Среди классических механизмов актуальными являются контактный (передача через руки медицинского персонала и контаминированные объекты госпитальной среды), гемоконтактный (через кровь и биологический материал), аэрозольный (через воздух больничных помещений) и фекально-оральный (через продукты питания и питательные смеси, воду) механизмы передачи. При некоторых условиях в госпитальных условиях может реализовываться трансмиссивный механизм передачи, обусловленный специфическими переносчиками – вшами, клопами и другими насекомыми.
Артифициальный механизм передачи возбудителей характерен только для госпитальных условий, он определяет активность паразитарной системы. Различные инвазивные процедуры и манипуляции могут обеспечивать перенос микроорганизмов в биологические среды, которые в норме являются стерильными. Применение антибактериальных препаратов, дезинфицирующих средств способствуют формированию устойчивых госпитальных штаммов, появление которых свидетельствует о наивысшей активности эпидемического процесса госпитальных инфекций. Госпитальные штаммы формируются, в основном, у бактерий, и в процессе циркуляции приобретает большие возможности по паразитированию и усиливает свои патогенные свойства за счет повышения вирулентности. Госпитальные инфекции могут быть связаны как с экзогенным (попадание возбудителя из госпитальной среды), так и эндогенным (активизация аутофлоры) заражением.
Многие пациенты восприимчивы к госпитальной инфекции, что обусловлено снижением локального и системного иммунитета, основным заболеванием (ранением, травмой) и проводимых медицинских манипуляций и вмешательств.
Проявления эпидемического процесса.Интенсивность эпидемического процесса госпитальных инфекций определяется качественной регистрацией их случаев, тщательным изучением распределения заболеваемости и ее параметров в целом по учреждению, его отделениям и в зависимости от состава определенных групп пациентов, конкретных манипуляций и процедур, являющихся факторами риска. Для динамики заболеваемости госпитальными инфекциями характерны многолетняя тенденция, сезонные подъемы и случайны вариации. Могут возникать как единичные, так и множественные случаи заболеваний.
Эпидемиологическая диагностика.В эпидемиологической диагностике госпитальных инфекций используют ретроспективный и оперативный эпидемиологический анализ, эпидемиологическое обследование и проспективное наблюдение. Наиболее значимым среди них является проспективное наблюдение, позволяющие проследить и оценить качество и эффективность лечения пациента от момента его поступления и до определения исхода. Ретроспективный эпидемиологический анализ позволяет определить среднемноголетний уровень заболеваемости и его динамику по годам наблюдения, а также ведущие актуальные нозологические формы госпитальных инфекций. Оперативный эпидемиологический анализ позволяет в динамике оценивать текущую заболеваемость пациентов госпитальными инфекциями и оценивать уровень их пораженности в зависимости от основного заболевания и параметров лечебно-диагностического процесса.
Санитарно-противоэпидемические (профилактические) мероприятия.Мероприятия, проводимые в системе борьбы с госпитальными инфекциями, носят комплексный характер и составляют сущность концепции их профилактики. Основными систематизированными направлениями, позволяющими эффективно осуществлять профилактические и противоэпидемические мероприятия, являются:
- нормативно-правовое, информационное и методическое обеспечение системы профилактики госпитальных инфекций;
- совершенствование лабораторной диагностики и мониторинга возбудителей;
- создание целевых комплексных программ профилактики;
- внедрение современных подходов и оптимизация санитарно-гигиенических мероприятий в организациях здравоохранения;
- совершенствование системы обучения медицинского персонала профилактике;
- оптимизация принципов профилактики госпитальных инфекций среди медицинского персонала;
- повышение эффективности дезинфекционных и стерилизационных мероприятий;
- оценка эффективности комплекса мероприятий по профилактике ИСМП.
Особое значение имеют такие конкретные меры, как правильная гигиеническая обработка рук медицинскими работниками, стандартные меры предосторожности при выполнении инвазивных манипуляций и процедур, изоляционно-ограничительные мероприятия, соблюдение правил и порядка проведения дезинфекции и стерилизации.
Диспансерное динамическое наблюдение.Диспансерно-динамическое наблюдение за лицами, перенесшими госпитальные инфекции, не разработано. Под наблюдением могут находиться лица, переболевшие в стационаре классическими инфекциями.
Контрольные вопросы:
1. Дайте определения госпитальным инфекциям и расскажите об их структуре?
2. Чем определяется военно-эпидемиологическая значимость госпитальных инфекций, приведите примеры?
3. Что такое внутрибольничная инфекция и как она диагностируется?
4. Почему происходит распространение госпитальных инфекций?
5. Какие меры являются наиболее эффективными в борьбе с госпитальными инфекциями?

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.


Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
[youtube.player]ЛЕКЦИЯ №6
План лекции:
1. Основные понятия госпитальной эпидемиологии. Определение понятия "внутрибольничные инфекции" (ВБИ). Термины-синонимы.
2. Современная эпидемиологическая ситуация. Факторы, определяющие социальное значение ВБИ. Причины роста.
3. Классификация госпитальных инфекций (традиционные и гнойно-септические (ГСИ)). Международная классификация. Классификация по типу стационара, в котором присоединилась госпитальная инфекция. Понятие об экзогенных ВБИ.
4. Различия эпидемического процесса традиционных и гнойно-септических ВБИ. Специфичность условий развития эпидемического процесса в госпитальной среде. Проявления эпидемического процесса ГСИ. Причины и условия, определяющие проявления эпидемического процесса.
5. Понятие о спорадической, групповой и вспышечной заболеваемости.
6. Эпидемический процесс при различных традиционных ВБИ: источники, факторы и пути заражения при острых кишечных, воздушно-капельных инфекциях, вирусных гепатитах и ВИЧ-инфекции.
7. Этиологическая структура ВБИ. Современные тенденции ее изменений. Особенности этиологической структуры ВБИ в различных стационарах. Эпидемиологическая характеристика наиболее значимых групп микроорганизмов (грамположительные, грамотрицательные и неферментирующие бактерии, вирусы, грибы). Определения понятия "госпитальный штамм".
(Слайд 1- заставка)
Внутрибольничные инфекции (ВБИ, синонимы: госпитальные, нозокомиальные, больничные инфекции) — согласно определению ВОЗ, любые клинически выраженные заболевания микробного происхождения, поражающие больного в результате его госпитализации или посещения лечебного учреждения с целью лечения, а также больничный персонал в силу осуществления им деятельности, независимо от того, проявляются или не проявляются симптомы этого заболевания во время нахождения данных лиц в стационаре [1] .
Инфекция считается внутрибольничной, если она впервые проявляется через 48 часов или более после нахождения в больнице, при условии отсутствия клинических проявлений этих инфекций в момент поступления и исключения вероятности инкубационного периода. [2] На английском языке такие инфекции называются nosocomial infections, от др.-греч. νοσοκομείον — госпиталь (от νόσος — болезнь, κομέω — забочусь).
Госпитальные инфекции следует отличать от часто смешиваемых с ними смежных понятий ятрогенных и оппортунистических инфекций: - ятрогенные инфекции — инфекции, вызванные диагностическими или терапевтическими процедурами;
- оппортунистические инфекции — инфекции, развивающиеся у больных с поврежденными механизмами иммунной защиты [2] .
(Слайд 2)
Внутрибольничные инфекции представляют одну из наиболее актуальных проблем здравоохранения во всех странах мира. Наносимый ими социально-экономический ущерб огромен и трудноопределим. Парадоксально, но, несмотря на колоссальные достижения в области лечебно-диагностических технологий, в частности технологий стационарного лечения, проблема ВБИ остаётся одной из наиболее острых и приобретает всё большую медицинскую и социальную значимость.
(Слайд 3)
Согласно данным отечественных и зарубежных исследователей, ВБИ развиваются у 5-20% госпитализированных больных. В экономически развитых странах ВБИ возникают у 5-10% пациентов. В России только по официальным данным ежегодно регистрируются 40-50 тысяч случаев ВБИ, реальная же цифра достигает 2-2,5 млн., т.е. около 1,5% населения страны.
Сегодня, через 11 лет (1999 г.) после выхода в свет Концепции профилактики ВБИ, можно сказать, что проводимая большая организационная, научно-исследовательская и методическая работа в области изучения эпидемиологии ВБИ формирует документальную базу по организации системы надзора и профилактики ВБИ.
(Слайд 4)
Комитет экспертов ВОЗ (1979 г.) определил внутрибольничную инфекцию, как любое клинически распознаваемое инфекционное заболевание, которое поражает больного в результате его поступления в больницу и после его выписки из стационара или инфекционное заболевание медицинского работника вследствие его работы в данной больнице. Обычно инфекция считается внутрибольничной, если её симптомы появляются спустя 48 часов после поступления в стационар, хотя некоторые внутрибольничные инфекции могут развиться и после выписки из стационара.
К основным причинам роста ВБИ можно отнести, как это не парадоксально, возросшие возможности медицины – спасают и выхаживают тех, кто ранее был обречен – недоношенных детей, детей с дефектами физического развития, больных разного возраста с нарушением деятельности жизненно важных органов, создание крупных больничных комплексов и др.
Выборочные же исследования, проведенные ЦНИИЭ по методике ВОЗ, показали, что частота ВБИ среди госпитализированных пациентов составляет не менее 7%. По расчетным данным предполагаемое число ВБИ должно быть не менее 2,5 млн. случаев ежегодно.
(Слайд 5)
ВОЗ выделяет три группы ВБИ:
* Заболевания, связанные с заражением пациента в стационаре;
* Заболевания, обусловленные инфицированием больных в амбулаторно-поликлинической сети и на дому;
*ВБИ медицинского персонала.
(Слайд 6)
Для возникновения ВБИ необходимо наличие трех звеньев любого эпидпроцесса, а именно
(Слайд 7)
Наиболее распространенные внутрибольничные инфекции по РФ:
1. Инфекции мочевыделительной системы
2. Гнойно-септические инфекции
3. Инфекции дыхательных путей
4. Бактериемии
5. Кожные инфекции
Традиционно сложившаяся система профилактики и борьбы с инфекциями (воздействие на все три звена эпидемического процесса) применима и к ВБИ, но нуждается в коррекции с учётом особенностей этиологии и эпидемиологических проявлений заболеваний в условиях конкретного типа ЛПУ.
(Слайд 8)
Независимо от профиля лечебного стационара следует выполнять три важнейших требования:
• свести к минимуму возможность заноса инфекции извне;
• исключить возможность внутрибольничного заражения;
• исключить вынос инфекции за пределы ЛПУ.
Существенное значение в распространении ВБИ играет искусственный, или артифициальный, путь передачи. Значение его растёт. По сути, мы имеем дело с настоящей агрессией диагностических и лечебных медицинских технологий. К тому же, по данным ВОЗ, около 30% инвазивных вмешательств выполняют необоснованно. Парентеральная передача возбудителей возможна при использовании загрязнённых шприцев и игл, а также при введении инфицированных препаратов крови. Важную роль играют невыполнение персоналом правил асептики и антисептики, нарушения режима стерилизации и дезинфекции медицинского инструментария и приборов. Особую опасность таит переливание крови и её препаратов. В настоящее время кровь доноров проверяют лишь на сифилис, ВИЧ-инфекцию, ВГВ и ВГС, тогда как круг инфекций, способных передаваться через кровь, значительно более широк - BГD, ВГС, TTV-инфекция, ЦМВ-инфекция, листериоз, токсоплазмоз и др. Описаны случаи заражения синегнойной и стафилококковой инфекциями в результате переливания крови, инфицированной после её получения от доноров.
Установлено, что многие хронические инфекции, возникновение которых связано с использованием медицинского имплантируемого материала - катетеров, протезов, искусственных клапанов сердца - обусловлены способностью микроорганизмов расти в виде биоплёнок на/внутри этих устройств. Образование биоплёнок является одной из основных причин выживания бактерий в окружающей среде, поскольку в составе биоплёнок они защищены от антибактериальных препаратов, включая антибиотики, бактериофаги или фагоциты. Поэтому антибиотики и механизмы естественной защиты макроорганизма бессильны перед такими возбудителями. Биоплёнки могут быть образованы бактериями одного или нескольких видов и состоять из активно функционирующих и покоящихся клеток.
Угрозу заражения кровяными инфекциями (ВГВ, ВГС, TTV-инфекцией, ВИЧ-инфекцией, сифилисом, ЦМВ-инфекцией и др.) таит использование инструментария, не подвергавшегося надёжной стерилизации. Даже при наличии централизованных стерилизационных отделений возможны нарушения режима работы на отдельных этапах.
(Слайд 9)
Различают следующие группы ВБИ по нозологии:
ГСИ новорожденных, родильниц, послеоперационные, постинъекционные, ОКИ, воздушно-капельные, особо опасные (КГЛ, ТОРС и др.) и редкие инфекции (легионеллез).
Факторы риска развития внутрибольничной инфекции
Особенности больного - пожилой возраст, нарушения питания, алкоголизм, курение, хронические заболевания лёгких, сахарный диабет, почечная недостаточность, кома.
Неадекватные меры контроля инфекции в лечебно-профилактическом учреждении - нарушение противоэпидемического режима, загрязнение оборудования, использование многоразового инструментария, плохое мытьё рук и пр.
(Слайд 10)
Причинами возникновения ВБИ в ЛПУ являются:
- слабая материально-техническая база ЛПУ;
- недостаток стерилизационного оборудования, медицинского инструментария;
- дефицит белья и моющих, дезинфицирующих средств;
- нарушение санитарно-противоэпидемического режима;
- несвоевременная изоляция больных инфекционными заболеваниями, подлечивание их в стационарах;
- нарушение цикличности заполнения палат;
- отсутствие или перебои в обеспечении горячей и холодной водой.
- неукомплектованность ЛПУ персоналом;
- различные инвазивные (в том числе хирургические) вмешательства, травмы, ожоги, искусственное питание, предыдущие курсы антибиотикотерапии (особенно широкого спектра действия), стероидная терапия в высоких дозах, седация, иммуносупрессия, длительная госпитализация.
Этиология внутрибольничной инфекции
Внутрибольничная инфекция может быть вызвана любыми микроорганизмами (часто выявляют полимикробную флору). Структура патогенных возбудителей значительно отличается в различных лечебно-профилактических учреждениях и зависит от профиля больных, локализации инфекции, антимикробной терапии.
Профилактика внутрибольничных инфекций у медицинского персонала.
(Слайд 11)
Заражению медицинских работников способствуют:
• наличие большого числа источников инфекции (больных и носителей среди пациентов);
• усугубление эпидемиологической обстановки среди населения в стране: рост заболеваемости ВИЧ-инфекцией, сифилисом, туберкулезом, вирусными гепатитами В, С и др.;
• инвазивные вмешательства (диагностических и лечебных процедур), во время которых могут инфицироваться не только пациенты, но и медицинский персонал;
• ускорение темпов эволюции микроорганизмов - возбудителей ВБИ: появление инвазивных штаммов стрептококков, энтерококков, полирезистентных штаммов ряда других условно-патогенных бактерий.
Как уже было сказано выше, заражение медицинского персонала происходит в результате реализации, как естественных механизмов передачи, так и артифициального, искусственного, созданного медициной механизма передачи. Артифициальный механизм передачи ассоциируется с инвазивными диагностическими и лечебными процедурами. Особенно велик риск заражения через кровь.
(Слайд 12)
При контакте с кровью может быть передано более 30 инфекций.
Гепатиты В и С - наиболее часто встречающиеся у медицинского персонала профессиональные заболевания. Особенно высокие показатели заболеваемости ГВ наблюдаются в профессиональных группах, имеющих дело с кровью пациентов. Например, у хирургов показатели заболеваемости ГВ составляют 455 на 100 000, у персонала реанимационных отделений — 294, лабораторий — 161 (в целом по лечебно-профилактическим учреждениям 28—35).
Потенциальная опасность заражений ГВ и гепатитом D, утяжеляющим течение ГВ, существует у всех медицинских работников.
Что касается ВИЧ-инфекции, то в мире известно более 100 профессиональных заражений медицинского персонала; чаще всего они связаны со случайным уколом рук иглой или другим колющим инструментарием. Вероятность заражения при единичном уколе составляет 0,2 - 0,3%.
Из экзотических инфекций, передающихся через кровь, надо особо выделить геморрагические лихорадки Ласса, Марбург, Эбола. В случае заноса этих инфекций надо помнить о высокой эпидемической опасности больных. От больных геморрагической лихорадкой Конго-Крым наблюдались заражения при приеме и осмотре больных гинекологами, отоларингологами, терапевтами до того, как был установлен диагноз. Сохраняется опасность заражения персонала туберкулезом.
У медицинского персонала, особенно у лиц молодого возраста, в детских стационарах отмечаются случаи заражения краснухой, ветряной оспой.
В отделениях гнойной хирургии 63% медицинского персонала в течение года заболевают различными формами гнойно-воспалительных инфекций, у 30% из них эти заболевания развиваются многократно.
Все более значимой становится проблема микозов, пневмоцистоза, сальмонеллеза и других инфекций.
Следует подчеркнуть, что среди профессиональных заболеваний медицинских работников, регистрируемых на государственном уровне, около 66-70% составляют инфекции, среди них лидируют туберкулез и ГВ.
[youtube.player]Читайте также:


