Что такое ротавирусная инфекция у детей и как ее лечить
Чтобы помочь ребенку в борьбе с ротавирусом, необходимо соблюдать клинические рекомендации, разработанные врачебным сообществом. В эти рекомендации включены правила и тактика лечения для устранения симптомов болезни и восстановления баланса в организме после перенесенной инфекции. Лечение ротавируса – симптоматическое. Болезнь имеет благоприятный прогноз при соблюдении предписаний лечащего врача.
Первая помощь
Стандартное течение болезни начинается с:
- резкого повышения температуры;
- рвоты;
- жидкого стула;
- избыточного газообразования.
Таким образом, решая, что делать при подозрении на инфекцию, стоит, прежде всего, обратить внимание на самые яркие симптомы и начинать с симптоматического лечения.
Лечение ротовирусной инфекции у детей, если она не сопровождается осложнениями вроде непрекращающейся рвоты или экстремально высокой температуры, проходит по стандартизированной схеме согласно клиническим рекомендациям оказания медицинской помощи детям, больным ротавирусной инфекцией.
Температуру лучше снижать свечами, так как таблетки могут не успеть усвоиться из-за рвоты. На прогулки с малышом можно выходить, но лишь в том случае, если температура тела нормализовалась.

Основные видимые проблемы у ребёнка – водянистый стул и частые позывы к опорожнению кишечника. В данной ситуации организм теряет много жидкости. Поэтому для восполнения её жизненно необходимо поить ребёнка. Подходящим напитком будет чай с лимоном или ягодный морс.
Привести в порядок пищеварение можно, приняв разрешённые по возрасту препараты:
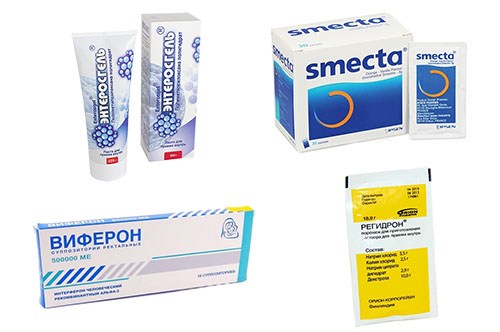
- активированный уголь или другой энтеросорбент по возрасту. Выбор препарата для самых маленьких должен быть правильным, потому что некоторые средства могут навредить детскому организму. Родителям детей до 2 лет стоит обратить внимание на сообщение Национального агентства по безопасности лекарственных средств и изделий медицинского назначения (ANSM, Франция). Источник сообщает, что Smecta® — популярный энтеросорбент на основе глины, может содержать примеси свинца, поэтому есть риск перехода свинца в кровь у детей до 2-х лет при терапии этим препаратом. Как следствие, врачам во Франции не рекомендуется назначать Смекту и генерики детям младше 2-х лет для лечения острой диареи, беременным и кормящим женщинам. Российский союз педиатрических центров уже разослал врачам предупреждение от французского регулятора с рекомендацией вместо Смекты для детей и беременных использовать российские препараты. Например, препаратом первого выбора рекомендуется Энтеросгель, который соответствует главному требованию безопасности — работает только в просвете ЖКТ, не проникает через слизистую в кровоток.
Как лечить ротавирус

Ротавирусу наиболее подвержены дети с 1 до 3 лет. Сколько дней лечится заболевание зависит от многих факторов:
- возраста,
- условий заражения,
- времени обнаружения,
- состояния иммунитета и др.
Средняя продолжительность болезни – до 7 суток. В более старшем возрасте в организме ребёнка вырабатываются антитела, которые значительно сокращают срок болезни и облегчают её течение.
Специфическая терапия, как правило, не применяется, но основные проявления болезни устранять придётся.
Одна из основных проблем при ротавирусе – обезвоживание организма. Большое количество жидкости и питательных веществ теряется либо не поступает в организм при поносе, рвоте, усиленном потоотделении, высокой температуре, отказе от еды.
Поэтому необходимо организовать регулярное поступление жидкости в организм для восполнения его потребностей, а также для скорейшего вымывания и выведения через почки токсинов. Объём потребляемой жидкости регулируется в зависимости от возраста малыша.
До года следует дать кофейную ложечку воды. Если она усвоилась, повторять процедуру каждые 10-20 минут.
С года до 3 лет начинать можно с чайной ложки, и если всё в порядке – увеличить дозу до десертной.
В 4 года и 5 лет дети могут самостоятельно пить воду из кружки небольшими глотками, если их при этом не тошнит.
Существуют специальные препараты для регидратирования:
- Регидрон,
- Оралит,
- Нормагидрон,
- Гидровит,
- Хумана электролит.
Они выпускаются в порошках. 1 пакетик такого средства растворяют в литре воды и дают детям согласно указанной дозировке.
При недоступности лечения данными порошками, можно использовать:
- тёплую питьевую воду,
- лёгкий компот из сухофруктов,
- чай из цветков ромашки,
- рисовый отвар.
В случае отторжения организмом выпитой жидкости, необходимо вести ребёнка в больницу, где малышу поставят капельницу во избежание обезвоживания.
Высокая температура – признак активной борьбы организма с инфекцией. Но если она достигает значения 38,6 градусов и выше, придётся её снижать – перегрев может вызвать судороги.

Наиболее эффективные детские жаропонижающие:

Борьба с токсинами, поражающими внутренние органы при ротавирусной инфекции, это важная часть лечения. Проводить её нужно с помощью энтеросорбентов.
Для выведения токсинов врач может порекомендовать:
- Смекту (детям с двух лет);
- активированный или белый уголь;
- Энтеросгель.
Главное – соблюдать дозировку и не допускать совпадения по времени приёма энтеросорбентов со спазмолитиками и жаропонижающими средствами.
Рацион питания больного ребёнка должен быть диетическим. Молочные, мясные, жирные, жареные, острые и кислые продукты следует из него исключить.
В качестве поддерживающего силы питания подойдут:
- жидкая рисовая каша,
- картофельное пюре на воде,
- нежирный куриный бульон,
- сухари, хлебные палочки, сушки, бананы (в качестве десерта),
- морсы, кисели, компот из сухофруктов с небольшим количеством сахара (из питья).

В процессе заболевания организм лишается пищеварительных ферментов. Поэтому через два дня после начала болезни следует приступить к приёму препаратов, нормализующих пищеварение:
Кишечную микрофлору хорошо восстанавливать пробиотиками – препаратами с бифидобактериями:
- Бифидумбактурин,
- Аципол,
- Линекс и им подобные.
Их принимают, начиная с третьего дня болезни.
Стоит ли к ней прибегать при отсутствии специализированных препаратов для ротавируса – решает только врач. Поддержку иммунитету могут оказать следующие препараты:
Таким образом, противовирусное лечение должно проводиться комплексно:
- Сначала справляемся с симптомами.
- Затем выводим токсины.
- Организуем диетическое питание.
- Нормализуем пищеварение.
- Поддерживаем иммунитет.
Антибиотики
Иногда при лечении ротавируса врачи прописывают антибиотики, диагностируя неопознанную острую кишечную инфекцию. Но особого эффекта от них не будет, поскольку заболевание имеет вирусную, а не бактериальную природу.
Смысл в применении антибиотиков будет при:
- наличии крови в стуле,
- подозрении на холеру,
- длительном поносе с лямблиями в кале.
В остальных случаях назначение антибиотиков является, скорее, перестраховкой, нежели полноценным лечением.
Как вылечить в домашних условиях

Чаще всего детей от ротавируса лечат дома. Но иногда приходится обращаться в стационар. На самом деле, отличий у этих видов лечения немного – и в одном, и в другом случаях необходимо:
- обеспечить организм достаточным количеством жидкости,
- стабилизировать температуру тела,
- выбрать лечебный режим питания,
- обеспечить укрепление организма.
Основное отличие стационара – туда обращаются в сложных ситуациях, например, при непрекращающейся рвоте и поносе, когда обезвоживание организма ребёнка становится критическим. Ещё одно отличие – дома в дополнение к медикаментам иногда используют народные средства.
Народные средства
Применять народные средства следует исключительно:
- в комплексе с медикаментами,
- после консультации с врачом,
- при отсутствии у ребенка аллергии на компоненты средства.
Ягоды сушёной черники обладают противовоспалительными и дезинфицирующими свойствами. Для ЖКТ будет полезен черничный компот – он поможет быстрее вывести токсины из организма.
Вода на основе семян укропа помогает справляться с кишечными коликами. Чайная ложка семян настаивается в стакане кипятка. Для детей старше 2 лет можно давать по 500 грамм настоя раз в 2 часа.
Малина поможет снизить температуру. Можно заваривать чай из малиновых листьев – столовая ложка средства на стакан кипятка. Из малинового варенья можно сделать морс и пить 1-3 раза в день. Снять жар можно и водными обтираниями (без спирта).
Чем лечить на море

На курорте ротавирус можно подхватить от больного или носителя при приёме пищи. Особенно быстро болезнь распространяется в детских коллективах. Защититься от заражения очень сложно – ведь даже соблюдение правил личной гигиены может не помочь.
На море лечение инфекции не будет отличаться от лечения дома. Поскольку инфекция является острой, то медицинская страховка покроет затраты и принимающая сторона будет обязана обеспечить малышу квалифицированную помощь.
- Взять с собой в аптечку энтеросорбенты, жаропонижающие, противовирусные препараты, чтобы быстрее можно было оказать помощь.
- Не покупать еду у пляжных продавцов – они могут быть переносчиками ротавируса.
- Стараться реже питаться в заведениях общепита. По возможности лучше самостоятельно готовить для себя еду.
- Тщательно мыть купленные продукты перед едой.
- Мыть руки перед едой.
- Кипятить воду и молоко для питья. Использовать бутилированую, а не крановую воду.
- Периодически мыть игрушки.
- Всегда иметь с собой дезинфицирующие салфетки и гели.
- При возможности выбора одноразовой или многоразовой посуды в местах общепита лучше отдать предпочтение одноразовой посуде.
Как помочь ребенку: советует Комаровский
- Ни в коем случае не допускать обезвоживания организма. От этого может страдать не только пищеварительная, но и нервная система, а также нарушаться работа лёгких.
- Если ребёнок не хочет пить, раствор нужно закапывать в рот обычным одноразовым шприцем.
- Первое заражение (с 6 месяцев до 2 лет) – это тяжёлая кишечная инфекция.
- Диагноз можно поставить лишь в лабораторных условиях, поэтому тактика лечения водянистого кала всегда будет одинакова.
- Не следует насильно кормить ребёнка при болезни. 1 день голодания не принесёт смертельного вреда организму.
- В аптечке дома должны всегда находиться средства для пероральной регидратации.
Если их нет, можно приготовить и самостоятельно – в литре воды растворить 2 столовые ложки сахара, 1 чайную ложку соли и 1 чайную ложку пищевой соды. - Вакцинация – единственный эффективный способ профилактики. защищает на 80% от болезни и на 90-95% от её тяжёлых форм.
- Прививаться стоит в возрасте от 1,5 до 8 месяцев. Позднее у ребёнка в организме антитела начнут вырабатываться самостоятельно.
Полезное видео
Доктор Комаровский рассказывает о ротавирусной инфекции у детей:
[youtube.player]Как происходит заражение

Ротавирусная инфекция у детей возникает исключительно в случае контакта с возбудителем. Это происходит через грязные руки, игрушки, после касания дверных ручек, поручней или употребления пищи из посуды зараженного. Еще есть некоторые спорные моменты по вопросу передачи вируса — многие отстаивают вероятность инфицирования воздушно-капельным путем.
У детей высок риск заразиться в дошкольном или образовательном учреждении, на игровой площадке, прогулке или в группе продлённого дня. Существует вероятность инфицирования при употреблении некипячёной воды с вирионами вируса или при купании в водоёмах.
Родители должны стараться обезопасить ребенка от ротавирусной инфекции, формируя правильные гигиенические навыки, укрепляя иммунитет и исключая контакты с заражёнными. Нельзя забывать, что заразиться можно от визуально здорового взрослого человека-вирусоносителя, поэтому качественная профилактика способна предотвратить инфицирование.
Многие из родителей даже не знают, сколько дней длится заболевание и чем лечить ротавирус у детей различного возраста. Также они не знакомы с симптоматикой, хотя болезнь довольно опасна и чревата серьезными последствиями, вплоть до летального исхода.
Обратите внимание. Наиболее опасно это заболевание для детей от 6 до 24 месяцев, при искусственном вскармливании — с рождения.
Симптомы
Ротавирус у детей всегда проявляется более агрессивно, чем у взрослых. Многие взрослые могут даже не понять, что они больны — легкая простуда и единичный случай поноса никак не связываются с опасным заболеванием для детей. Такие люди становятся вирусоносителями, заражая окружающих.
Симптомы у детей до года могут быть крайне острыми. Дети старшего возраста значительно легче переносят заболевание, у них реже возникают приступы рвоты, а диарея проявляется слабее.
Сыпь при заболевании отсутствует, если обнаружены появляющиеся высыпания, необходимо срочно оповестить врача об их наличии. Это может сигнализировать о других, более опасных инфекциях.
Для ротавируса характерны 3 вида симптомов: желудочно-кишечные, катаральные и интоксикационные.
Желудочно-кишечные:
Катаральные:
- першение в горле и покраснение зева;
- повышение температуры, покраснение глаз;
- отек миндалин, небольшой кашель, насморк.
Интоксикационные:
- вялость, сонливость;
- отсутствие аппетита;
- выраженная обездвиженность;
- запах ацетона от заболевшего.
У детей при ротавирусной инфекции температура часто подскакивает до 40°C, но в большинстве случаев колеблется в интервале 38,5-39,7°C. Рвота (только в первые 2 дня острого периода) может быть однократной или возникать после каждого употребления жидкости. Зловонная диарея также вариативна — жидкий стул возможен от 5-7 раз до 20 при тяжелом течении болезни.
Эти симптомы возникают не сразу, а нарастают по мере течения заболевания. Нужно знать, как начинает проявляться инфекция — у разных детей она может дать отличающуюся симптоматику. Один малыш будет вялым без кишечных расстройств, другой может сразу продемонстрировать неудержимую рвоту.
Начало заболевания
Инкубационный период большинства ротавирусов длится от 1 до 5 дней, часто не превышает 24 часа. Сроки зависят от возраста малыша, его иммунитета и объема атаковавшего вируса. Точно диагностировать заболевание можно при помощи анализа кала в медицинском учреждении или с использованием рота-теста, реализуемого в аптеках.
Начальные стадии заболевания делятся на три вида:
- Простудная.
- Классическая.
- Интоксикационная.
Часто заболевание в первое время маскируется под ОРЗ, обычную простуду. Появляется легкий кашель, заложенность носа или покраснение зева, нарушения в работе ЖКТ начинаются спустя 2-3 дня. При втором сценарии у малышей сразу начинают проявляться желудочно-кишечные расстройства.
Общая интоксикация при третьем виде начала болезни происходит без температуры, малыш или вялый, или слишком возбужденный, носоглотка в норме, но вскоре присоединяются боли в животе. Если у грудного ребенка появилась вялость без особых причин, стоит быть настороже — интоксикационное начало болезни чаще всего наблюдается именно у таких детей.
Внимание! Взрослые люди и подростки менее подвержены заболеванию из-за более высокой кислотности желудочного сока. Симптоматика в случае заражения стерта, жидкий стул 1-2 раза, рвота может отсутствовать, но такой человек становится разносчиком инфекции.
Родителям стоит знать все признаки ротавирусной инфекции и помнить, что болезнь не только начинается по-разному — ещё она чрезвычайно заразна. Также они должны понимать, как лечить ротавирусную инфекцию у ребенка и не относится к этому заболеванию легкомысленно.
Лечение
Ротавирусная инфекция может демонстрировать различное течение болезни, но все лечение заключается в 2 действиях — регидратация и снижение активности вируса. Часто лечение ротавируса у детей может потребовать и назначения жаропонижающих препаратов. Такое лекарство следует принимать при температуре, превышающей показатель в 38,5°C и не допускать употребления ацетилсалициловой кислоты (аспирина).
Внимание! Неграмотное лечение в домашних условиях без обращения к специалистам чревато появлением опасных осложнений и вероятностью летального исхода.
Схема лечения зависит от тяжести заболевания, возраста пациента и местонахождения, но всегда включает в себя противовирусные препараты и обильное питье. Также назначают абсорбирующие средства, снижающие интоксикацию организма. Лечение может проходить и на дому, и в условиях стационара.
Лечение на дому обязательно требует обращения к медикам. По назначению врача используются такие группы препаратов:
- Противовирусные — Виферон, Интерферон.
- Регидратационные — Регидрон, Глюксонал.
- Абсорбирующие — Энтеросгель, Смекта.
- Противодиарейные антибактериальные средства — Энтерофурил, Энтерол.
- Про- и пребиотики — Линекс, Хилак.
Без консультации врача нежелательно давать какие-либо медикаменты за исключением абсорбирующих. До осмотра врача лучше поить больного простой кипяченой водой.
Противодиарейные средства и препараты для восстановления микрофлоры назначаются во время острого периода не всегда. После его завершения вместе с полезными бактериями иногда назначают ферментные препараты — Панкреатин, Креон.
Важно! Категорично запрещается давать зараженному противодиарейные препараты без назначения врача. Также при отсутствии прямых показаний нельзя принимать антибиотики. Они не оказывают влияния на вирус, но способны навредить микрофлоре кишечника. Их назначают только при очевидном или диагностированном присоединении бактериальной инфекции.
Родители считают, что при домашнем лечении достаточно знать, сколько длится ротавирусная инфекция, чтобы убедится в преодолении болезни. Это неправильный подход — выздоровление можно диагностировать только повторным анализом на отсутствие ротавируса.
Чем младше малыш, тем вероятнее его попадание в стационар — для них заболевание опаснее всего. Также в больницу попадают заболевшие с тяжелым течением и дети с сильным обезвоживанием. В остальных случаях допустимо лечение дома, но все проживающие должны соблюдать предельную осторожность и обязательно сдать анализы на отсутствие вирионов вируса.
Совет! Не стоит пренебрегать госпитализацией при ротавирусной инфекции — ежегодно во всем мире регистрируется свыше 400 тысяч детских смертей от этого заболевания.
Не зная, сколько ребенок заразен после ротавируса, некоторые родители торопятся поскорее выписаться из больницы. При этом еще сохраняется вероятность инфицирования окружающих — заболевший заразен с первого дня и до полного выздоровления. Наиболее вероятный срок лечения в больнице 4-7 дней, с последующим исследованием кала на содержание в нем вирионов вируса.
Заболевание делится на 3 периода:
- Инкубационный — максимум до 5 суток.
- Острый — неосложненный 3-7 суток.
- Выздоровление — 4-5 дней.
Нахождение в больнице на все время прохождения необязательно, но при сильном обезвоживании жизненно необходимо. Окончательное выздоровление диагностируется лабораторными тестами, а не улучшением самочувствия пациента.
Различные не медицинские способы тоже могут помочь пациенту быстрее выздороветь или более легко перенести болезнь. Также они способны помочь восстановить ребенка после ротавируса. Исключительно на них нельзя полагаться, но в качестве вспомогательного средства допустимо их применение.
В качестве питья рекомендуют давать следующие настои и отвары:
- укропную воду;
- отвар зверобоя;
- ромашковый чай;
- несладкий компот из сухофруктов или изюма.
Некоторые рекомендуют принимать отвар коры дуба, но это средство имеет выраженный противодиарейный эффект, противопоказанный при ротавирусной инфекции. Многие другие рекомендуемые сборы и отвары также оказывают противодиарейное действие — их применение может быть опасным для жизни из-за чрезмерного размножения вируса. Особого внимания заслуживает и отвар зверобоя — детям до 3 лет его принимать нельзя.
Обтирания водой с добавлением уксуса или спирта советуют даже педиатры. Температура при ротавирусной инфекции сбивается плохо, может оставаться высокой на протяжении нескольких дней, а такие процедуры помогают её немного снизить и облегчить самочувствие пациента.
Полноценное лечение ротавирусной инфекции у детей включает обязательную диету. Нужно знать, что можно есть во время болезни — правильное питание залог быстрого выздоровления.
Если не знать, чем кормить ребенка при ротавирусной инфекции, то можно нанести большой вред. Обязательно должны быть исключены все молочные продукты.
Детей, находящихся на искусственном вскармливании, необходимо перевести на безлактозные смеси. Исключением является грудное молоко, но в случае критичного обезвоживания запрещается и оно. Во избежание новых приступов рвоты, необходимо правильно поить детей.
Особенности приема жидкости:
- Часто и малыми порциями.
- Круглосуточно, будить — если спит.
- Делать паузы между приёмами жидкости.
- Соблюдать постепенность в наращивании объёмов питья.
Младенцев во время острого периода нужно поить каждые несколько минут из ложки, выдерживая интервалы. Даже если малыш сильно хочет пить — больше 50 мл за раз не давать. Перед следующей порцией нужно сделать паузу. Равномерное поступление жидкости значительно важнее пищи — малыш может отказаться от пищи на время. При отказе нельзя кормить детей насильно, допустимо полное голодание.
Во избежание прогрессирования ацетонемического состояния и вымывания солей в питье можно добавлять малое количество сахара и соли. Также допустимы специальные средства типа Регидрона. Обильное питье — остро необходимо, в случае отказа от жидкости требуется её внутривенное введение в условиях стационара.
Если заболевший не отказывается от пищи, то она должна быть диетической. Во время острого периода разрешаются каши на воде, протертые овощные пюре, рис и его отвар, куриный бульон и сухарики. Также должна соблюдаться диета после ротавирусной инфекции — объем и плотность пищи нужно увеличивать постепенно. Первое время следует избегать молочного, жирного, жаренного, острого и сладкого.
Осложнения

Важно своевременно распознать ротавирус и исключить негативные последствия. Максимальный контроль весь период болезни должен быть направлен на восполнения утраченного объема жидкости.
Внимание! Если ребенок с ротавирусом находится на амбулаторном лечении, но на любой прием жидкости отвечает рвотой — необходима срочная госпитализация. Требуется срочное восстановление посредством капельниц. Рвота грозит катастрофическим обезвоживанием, способным привести к летальному исходу.
Если в первые дни после ротавируса ребенок ничего не ест — не стоит сильно волноваться и насильно его кормить. Значительно важнее соблюдать питьевой режим, предлагая частые перекусы из разрешенных продуктов, но, не пытаясь заставить его поесть. Правильное восстановление после ротавирусной инфекции позволяет минимизировать отрицательное воздействие болезни на состояние здоровья.
Пристальное внимание на самочувствие детей стоит обратить родителям, если наблюдалось сильное обезвоживание и появление выраженного ацетонемического состояния.
Важно проверить работу почек, возможны такие последствия:
- Синдром Гассера.
- Инфекционно-токсическая почка.
- Острая почечная недостаточность.
Если после ротавируса болит живот — это повод пройти дополнительное обследование. Само по себе заболевание обычно не вызывает болей после выздоровления, но может повредить кишечник. Если боль сочетается с тёмным стулом или кровью в кале, то нужно срочно обратиться за медпомощью.
В большинстве случаев перенесенное заболевание проходит без последствий, но его течение всегда вызывает сильный стресс для организма. Чтобы защитить ребенка от ротавирусной инфекции, необходима своевременная профилактика.
Профилактика
Наиболее важным пунктом профилактики считается гигиена. Важно с младенчества научить детей мыть руки после туалета, возвращения с прогулки и перед едой. Необходимо исключить употребление сырой воды — хлор не может полностью побороть ротавирус. Термическая обработка продуктов должна быть достаточной, а мытье фруктов и овощей тщательным. Для детей овощи и фрукты перед употреблением лучше ополоснуть кипятком.
Особое внимание нужно уделять влажной уборке дома и регулярной дезинфекции детских игрушек, а также исключению контактов с малышами, имеющими респираторные симптомы. Укрепление общего иммунитета тоже относится к профилактическим мерам. В случае заболевания, крепкий иммунитет позволит легче перенести инфекцию.
Существует и прививка от ротавируса, но она не входит в список обязательных вакцин. Решение о её применении принимают родители или опекуны ребенка.
Прививка от ротавируса
Многие родители не знают, может ли ребенок повторно заболеть ротавирусом и после первого случая заражения задумываются о прививке. После перенесенного заболевания формируется длительный иммунитет, практически исключающий повторное заражение. Вторично могут заболеть только лица с ослабленным здоровьем.
Споров о необходимости этой прививки множество. Она не внесена в список обязательных вакцин, но нужно помнить, что ротавирус обладает выраженной заразностью и может быть опасен для жизни. При рвоте или поносе у ребенка родители должны насторожиться, по возможности провести рота-тест, купленный в аптеке, или сразу же вызывать врача.
[youtube.player]

Ротавирус, попадая в организм человека, вызывает инфекционный процесс, который характеризуется высокой контагиозностью, коротким инкубационным периодом и острым течением. Ротавирусная инфекция определяется как ротавирус (ротавироз), кишечный грипп, ротавирусный гастроэнтерит.
Заболевание обычно развивается у детей. Это связано с ослабленной иммунной системой, не адаптированной к болезни. У взрослых патология возникает намного реже и протекает более легко. Уровень желудочной кислотности у них значительно выше. Ротавирусная инфекция взрослого человека проявляется банальным расстройством кишечника, иногда с полным отсутствием клинических симптомов.
Ротавирусная инфекция проявляется тремя основными синдромами: интоксикационным, респираторным и диспепсическим. Период клинических проявлений длится неделю, после чего больной выздоравливает. В тяжелых случаях у больных развивается обезвоживание организма.
Этиология и эпидемиология
Ротавирусы устойчивы к факторам внешней среды. Микробы не погибают при воздействии низких температур, эфира, хлора, формальдегида, ультразвука. В условиях стационара единственный дезинфектантом для них является этанол. Свои патогенные свойства вирусы утрачивают при длительном кипячении или обработке щелочами и кислотами.
Известно девять типов ротавирусов, опасных для человека. Больные люди выделяют возбудителей во внешнюю среду с фекалиями и слюной. Здоровые носители вируса также часто становятся источником инфекции. Основной механизм передачи ротавирусной инфекции — фекально-оральный, который реализуется алиментарным, водным и контактно-бытовым путями через грязные руки, зараженные продукты, воду, игрушки, предметы быта. В более редких случаях заражение происходит воздушно-капельным путем, возбудитель передается при чихании, поцелуях или кашле.
Больной опасен для окружающих первые 5 дней заболевания и остается заразным в течение всего острого периода патологии.
Для ротавируса характерен осенне-зимний подъем заболеваемости. Встречаются как спорадические случаи заболевания, так и эпидемические вспышки, которые часто по времени совпадают с эпидемиями гриппа. Ротавирусы распространены повсеместно, но больше всего случаев заболеваний фиксируется в странах с плохо развитой медициной и низкой санитарной культурой населения. Маленькие дети, заболевшие ротавирусом, в этих странах погибают.
Ротавирусы часто становятся причиной внутрибольничной инфекции, особенно в детских стационарах, отделении патологии новорожденных и неонатальных центрах.
Факторы, способствующие внутриутробному инфицированию ротавирусами: холодное время года, длительное нахождение в стационаре, скученность в палатах. Переносчиками вирусов нередко ставится медицинский персонал.
Патогенез
Вирусы проникают в организм человека, достигают тонкого кишечника и начинают активно размножаться в энтероцитах — клетках поверхностного эпителия. Микробы оказывают свое патогенное действие, что приводит к разрушению зрелых клеток кишечника и замене их на неполноценные и недифференцированные. Нарушаются процессы расщепления, всасывания и биосинтеза некоторых ферментов. Промежуточные продукты обмена из тонкого кишечника поступают в толстую кишку, повышается осмотическое давление и развивается диарея.

Патоморфологические признаки ротавируса:
- Гиперемия и отечность тонкой кишки,
- Появление сглаженных участков на ее поверхности,
- Дистрофия энтероцитов и слизистой оболочки,
- Укорочение ворсинок,
- Наличие вирусов в клетках кишечника.
Симптомы
Инкубационный период — время от момента заражения до появления первых клинических признаков. При ротавирусной болезни он является непродолжительным и длится обычно 1-2 дня. Острый период составляет 4 суток, а реконвалисценция продолжается неделю. Таким образом, длительность заболевания составляет в среднем 12-14 дней.

Симптомы ротавирусной инфекции:
- Лихорадка,
- Неукротимая рвота,
- Многократный водянистый стул с резким кислым запахом,
- Самостоятельная спастическая боль в животе или сопровождающая акт дефекации,
- Вздутие и урчание, слышное на расстоянии,
- Недомогание, вялость, потеря аппетита,
- Бледность и сухость слизистых,
- Налет на языке,
- Признаки ринита,
- Гиперемия зева, боль в горле,
- Воспаление миндалин,
- Суховатый слабый кашель,
- Воспаление конъюнктивы,
- Увеличение шейных лимфоузлов.
Воспаление слизистой носа, миндалин, глотки, гортани наблюдается у 70% больных ратовирусом. Обычно симптомы катара органов дыхания выражены умеренно или незначительно. У больных обнаруживают неяркое покраснение слизистой неба, миндалин, дужек. Задняя стенка глотки становится зернистой, рыхлой и отечной. У детей раннего возраста может развиться отит, ринофарингит или фаринготрахеит.
Тяжелое течение ротавирусной инфекции проявляется симптомами обезвоживания, опасного для жизни больного:
- Слабостью, сильной жаждой,
- Густой, плохо вытекающей кровью,
- Низким артериальным давлением,
- Тахикардией,
- Сморщенностью и дряблостью кожных покровов,
- Сухостью слизистых оболочек,
- Запавшими глазами, заостренным носом,
- Потерей веса у детей,
- Отсутствием слез,
- Длительным отсутствием мочеиспускания,
- Малым количеством темной мочи.
Осложненные формы ротавирусной инфекции обычно возникают у:
- Новорожденных и грудных детей,
- Пожилых лиц,
- Больных с хронической патологией почек, сердца, кишечника.
Особенности ротавирусной инфекции у детей
Каждый детский организм сталкивается с ротавирусом на первом году жизни. В это время материнские антитела перестают защищать ребенка, и начинает работать собственная иммунная система. Зачастую инфицирование малышей происходит в детском саду.

Особенности ротавирусной инфекции у детей первого года жизни:
- Сильная интоксикация,
- Респираторный синдром,
- Неукротимая рвота,
- Выраженные кишечные расстройства,
- Обезвоживание организма.
Заболевание развивается остро. На фоне полного благополучия у ребенка повышается температура, пропадает аппетит, возникает упадок сил. Появлению симптомов гастроэнтерита часто предшествуют признаки катарального воспаления органов дыхания – насморк, боль в горле, гиперемия задней стенки глотки. Благодаря этому инфекцию у ребенка принимают за обычную простуду или грипп. Затем появляется рвота и понос с типичным стулом: сначала желтый кал жидкой консистенции, а в дальнейшем — серый и глинообразный.
Больные дети уже утром чувствуют себя плохо: они вялые и капризные, испытывают тошноту и рвоту на голодный желудок. После еды рвота повторяется многократно. Рвотные массы содержат непереваренную пищу. В течение дня температура постепенно повышается и к вечеру достигает высоких цифр — 39-40 градусов. Сбить ее очень сложно. Ребенок лихорадит в течении всего острого периода. Боль в животе сопровождается урчанием и поносом. Дети становятся плаксивыми и сонливыми, худеют, отказываются от еды.
Правильное и своевременное лечение заболевания приводит к полному выздоровлению ребенка.
Различают несколько форм данной патологии у детей:
- Легкая — общее состояние ребенка остается удовлетворительным, незначительно поднимается температура, стул кашицеобразной консистенции до 3 раз в сутки.
- Средняя — подъем температуры до 38 градусов, симптомы простуды, урчание и метеоризм, стул водянистый до 10 раз в сутки.
- Тяжелая — возникает редко, появляется интоксикация, лихорадка, редкое мочеиспускание, многократная рвота, спазмы в животе, симптомы простуды, пенистый стул более 10 раз в сутки. Эта форма требует срочной госпитализации больного.
Лихорадка, рвота и диарея у детей — признаки, требующие немедленного обращения к специалисту.
Особенности заболевания у взрослых
Ротавирус у взрослых протекает спокойно, без выраженной интоксикации. Часто у лиц с активно работающим иммунитетом и высокой кислотностью желудочного сока вообще отсутствует симптоматика. Некоторые больные принимают клинику патологии за расстройство кишечника.
Симптомы ротавирусной инфекции у взрослых:
- Недомогание,
- Субфебрилитет,
- Тошнота,
- Боль в эпигастрии,
- Диарея,
- Признаки ринита,
- Легкое покашливание.
Лица с бессимптомным течение заболевания являются заразными. Инфицированный человек, находящийся в семье или коллективе, представляет опасность для окружающих. В течение 5 дней инфекцию переносят все по очереди.
У пожилых лиц и людей, ослабленных хроническими патологиями, стрессами и другими неблагоприятными факторами, тяжело протекают ротавирусные заболевания.
Инфекция является достаточно опасной для беременных женщин. Это связано с губительным воздействием обезвоживания на плод. Сокращения кишечника и вздутие живота часто вызывают рефлекторный спазм мускулатуры матки, что является угрозой преждевременных родов или выкидышей.
Последствия ротавирусной патологии:
- Присоединение вторичной бактериальной инфекции,
- Обезвоживание, приводящее к летальному исходу,
- Нарушение работы внутренних органов, особенно сердца и почек.
При отсутствии правильно подобранного лечения активизируется бактериальная флора кишечника, развиваются тяжелые осложнения, что усугубляет течение основного заболевания.
Самая главная опасность для больного ротавирусом — обезвоживание, обусловленное неукротимой рвотой и диареей.
Диагностика
Диагностика ротавирусной инфекции основывается на изучении жалоб больных, симптомов заболевания, результатов лабораторных методов.
Анализы на ротавирусную инфекцию:
- Копрограмма,
- Иммунохроматография,
- ПЦР,
- Иммуноферментный анализ,
- Обнаружение ротавирусов в культуре клеток,
- Реакция пассивной гемагглютинации, связывания комплимента, нейтрализации,
- Иммунофлюоресценция,
- Электронная микроскопия,
- Электрофорез в геле.

В общем анализе крови у больных с тяжелой формой отмечается лейкоцитоз и увеличение скорости оседания эритроцитов, а в анализе мочи — протеинурия, эритроцитурия, лейкоцитурия, цилиндры.
Кал у больных ротавирусом обильный, пенистый, с кусочками непереваренной пищи и кислым резким запахом. Признаки воспаления в кале — лейкоциты, слизь и эритроциты могут отсутствовать.
Иммунохроматография позволяет обнаружить в биологическом материале от больного содержание определенных веществ. Для проведения анализа необходимы индикаторные полоски, панели, палочки и целые тест-системы, которые позволяют быстро провести исследование. Для диагностики ротавирусной инфекции используют рота-тест, позволяющий выявить ротавирусы в фекалиях больного. Преимущества данного метода — время проведения 15 минут и достоверность почти 100%.
Дифференцировать ротавирусную инфекцию следует с пищевым отравлением. Эти патологии имеют схожую клинику, но и некоторые отличия. Для ротавируса свойственны признаки катара верхних дыхательных путей и осенне-зимняя сезонность. Эти черты не характерны для пищевых токсикоинфекций.
Лечение
Терапевтические мероприятия данного недуга направлены на:
- Нормализацию водно-электролитного равновесия,
- Детоксикацию организма,
- Устранение симптомов заболевания,
- Предупреждение вторичного бактериального инфицирования,
- Восстановление работы сердечно-сосудистой системы и почек.
Госпитализируют в стационар больных с выраженными признаками обезвоживания и детей с тяжелыми формами ротавирусной инфекции.
Чтобы уменьшить проявления гастроэнтерита и предотвратить возможное обезвоживание организма, необходимо всем больным соблюдать безмолочную щадящую диету.
Основные принципы питания больных ротавирусным заболеванием:
Особого внимания заслуживает питание больных детей до года. Кормить ребенка, находящегося на искусственном вскармливании, следует только безлактазными смесями и кашами, причем небольшими порциями.
Грудное вскармливание категорически запрещено прекращать. Специалисты советуют уменьшить количество потребляемого грудного молока и периодически давать младенцу воду или чай.
Детям постарше не следует употреблять молочнокислые продукты, поскольку они, как и молоко, являются прекрасной питательной средой для роста вредных бактерий. Если ребенок отказывается от еды, то не надо его принуждать. Полезно пить в разгар болезни кисель, куриный или овощной бульон, рисовый отвар. Чтобы не вызвать рвоту, есть и пить необходимо небольшими порциями с перерывами.
Диета после ротавирусной инфекции — низколактозная, позволяющая слизистой пищеварительного тракта восстановиться, а ферментативным процессам нормализоваться.
Соблюдать ее следует в течение полугода после перенесенной инфекции. Необходимо питаться дробно и отказаться от молочных продуктов, жирных, консервированных, жаренных блюд, сладостей, чая и кофе.
Профилактика
Профилактическая вакцинация – эффективное средство против ротавируса. В настоящее время разработаны и активно используются 2 типа проверенных вакцин, предназначенных для приема внутрь. Вакцинация позволяет на 80% защитить ребенка от инфицирования. Проводится она в соответствии с национальным календарем прививок, но только по желанию родителей и на платной основе.
Прививки против ротавирусной инфекции активно практикуют в странах Европы и Америки. В России защитить детей таким образом пока невозможно.
- Соблюдение санитарных норм и правил,
- Регулярное мытье рук с мылом,
- Употребление кипяченой воды,
- Периодическое мытье игрушек с мылом,
- Стерилизация детских пустышек и посуды,
- Стимуляция иммунитета,
- Изоляция больных и дезинфекция помещения.
Видео: ротавирус, “Доктор Комаровский”
[youtube.player]Читайте также:


