Что такое дельта инфекция
Вирус гепатита D (HDV) вызывает воспаление печеночной ткани и выступает “сателлитом” вируса гепатита B. В мире 15 миллионов людей заражены инфекцией HDV и HBV. Риску подвержены люди, инфицированные HBV и те, кто не имеет иммунитета к этому вирусу.
О чем я узнаю? Содержание статьи.
Что такое гепатит дельта?
Гепатит дельта (D) – инфекционное заболевание, вызываемое вирусом гепатита дельта и прогрессирующее при заражении человека гепатитом В. Инфицирование развивается на фоне HBV и при одновременном заражении этими вирусами.
Это обуславливает скорое развитие печёночной недостаточности, цирроза печени и гепатоцеллюлярной карциномы.
Как передается вирус гепатита дельта?
РНК HDV подобен вириодоподобным РНК растений. Поскольку вирус гепатита дельта использует белковую капсулу у вируса гепатита B для построения своего генома, его размножение без инфицирования HBV невозможно.
Заражение вирусом осуществляется половым путем, но может происходить через контакт человека с биологическими жидкостями (кровь) и контактно (через кожу). Попадая в кровеносное русло, а затем в печень, вирус вызывает развитие острого воспалительного процесса.
Существует 2 основных механизма развития инфекции:
- суперинфекция подразумевает под собой уже имеющийся хронический процесс течения гепатита B, который усугубляется присоединением гепатита D;
- коинфекция – одновременное заражение вирусом гепатита B и D.
Вертикальный способ передачи (от матери к ребенку) встречается относительно редко.
Симптомы
Заболевание протекает чаще остро, крайне редко развиваются хронические формы и, как показывает статистика, они не составляют более 5%. Симптоматика при гепатите дельта выражена ярче, чем при гепатите B и обусловлена развитием иммунного ответа организма на попавший в него антиген. Кроме того, при HDV риск развития цирроза печени больше.
Развитие гепатоцеллюлярной карциномы происходит при изменении вирусными белками структур, находящихся в клетках печени и их злокачественном перерождении.
Клиническая картина имеет несколько периодов.
- Преджелтушный период длится не более одной недели.
- Период желтухи при гепатите D выражен сильнее.
Также к симптомам заболевания относят развитие отечности (вплоть до асцита), появление признаков интоксикации и лабораторных изменений.
Диагностика
Диагностика гепатита дельта заключается в нескольких методах. Возможно проведение серологического анализа, направленного на выявление антител к вирусу (анти-HDV). В острую фазу заболевания первыми, как правило, появляются IgM, далее возрастает титр иммуноглобулинов класса G.
К лабораторным методам также относят проведение биохимического анализа крови, в котором особую диагностическую значимость имеют печеночные ферменты (АСТ и АЛТ) и билирубин (непрямая и прямая фракции).
ПЦР-анализ направлен на обнаружение РНК вируса.
Среди инструментальных методов активно используют УЗИ органов брюшной полости. Это исследование позволяет оценить структурные изменения в печени и при котором может быть выявлена гепато- и спленомегалия, скопление жидкости (асцит) в брюшной полости.
Биопсия печени не относится к рутинным методам, однако позволяет выявить изменения в структуре печени уже на ранних стадиях.
Тенденция такова, что доступ к диагностике HDV ограничен в своем распространении. Это определяет меры профилактики заболевания.
Лечение гепатита дельта
Лечение гепатита неспецифично и проходит тяжелее лечения других поражений печеночной ткани. Оправдано использование интерфероновой терапии, но при прекращении использования интерферона-альфа период ремиссии вновь сменяется обострением заболевания.
Лечить вирусную инфекцию можно с помощью противовирусных препаратов. Такая терапия предполагает применение ингибиторов обратной транскриптазы вируса гепатита B.
Недавно клинические испытания прошел препарат “мирклудекс”, механизм действия которого основан на ингибировании проникновения вирусных частиц в печеночные клетки.
Продолжительность лечения не имеет четких границ и в некоторых случаях может составлять более 1 года. После прекращения терапии у пациентов зачастую возникают рецидивы, что связано с отсутствием длительно действующего иммунного ответа против вирусной инфекции.
Оправдано и использование симптоматической терапии:
- гепатопротекторные препараты (эссенциале форте, гептрал) оказывают регенерирующий эффект и защищают клетки печени от повреждения;
- активная инфузионная терапия с целью дезинтоксикации организма (физиологический раствор, раствор глюкозы);
- нестероидные анальгетики (НПВС) и спазмолитики используются для снятия болевого синдрома;
- НПВС, а в тяжелых случаях глюкокортикостероиды, применяются для подавления воспалительного процесса;
- витаминотерапия для укрепления иммунитета;
- желчегонные средства для улучшения прохождения желчи по желчевыводящим путям.
Немедикаментозное лечение подразумевает соблюдение диеты – используют лечебный стол №5:
- из рациона питания исключаются алкогольные напитки, жирная, жареная и соленая пища, а также газировки и мучные изделия;
- рекомендуется употреблять вареную или приготовленную на пару пищу;
- каши на воде, нежирные молочные продукты, нежирное мясо, супы;
Питаться рекомендуется маленькими порциями 5-6 раз в день. Употребление жидкости в сутки должно составлять не менее 1,5 л.
Профилактика
Меры профилактики, используемые для предотвращения поражения ткани печени, направлены на коррекцию образа жизни человека, устранение факторов риска повторного инфицирования и улучшение качества здоровья и жизни пациента.
- ограничение незащищенных половых контактов как у женщин, так и у мужчин;
- использование контрацепции;
- борьба с наркоманией;
- безопасное проведение инвазивных манипуляций достигается с помощью использования одноразового материала (иглы, шприцы) не только в условиях лечебного учреждения, но и в других организациях (студия тату, косметологический кабинет);
- использование средств личной гигиены;
- улучшение методов проверки образцов переливаемой крови;
- вакцинация против HBV обеспечивает защиту и от гепатита D (особенно иммунизация важна у детей);
- витаминотерапия;
- улучшение социально-бытовых и жилищных условий.
Прогноз
Вирус гепатита дельта, в отличие от гепатита B, имеет более выраженную способность к цирротическому повреждению печени. У подавляющего количества вирусоносителей цирроз печени выявляется уже в течение 5 лет от момента первичного инфицирования.
При отсутствии полноценного лечения у больных развивается печеночная энцефалопатия и печеночная недостаточность.
Повышенный риск развития скоротечного воспаления печени и смертельного исхода отмечается в районах Амазонки и в некоторых частях Тихого океана.
HDV – заболевание печени, протекающее в острой и в хронической формах. Инфицирование этим вирусом реализуется непосредственно в присутствии HBV. И поэтому единственным эффективным способом профилактики признана вакцинация от гепатита B.

Гепатит Д – это несамостоятельная форма патологии печени. Дельта вирус (HDV) в состоянии размножаться только в присутствии “стимулятора”, в роли которого выступает вирус гепатита В . В силу этого тяжесть этого сдвоенного заболевания значительно повышается. Единственное, что немного успокаивает – редкость появления этой формы гепатита в нашей стране.
В силу специфики передачи болезни от человека к человеку (через кровь и при половом контакте) в группе риска, в основном, молодое поколение.
Важно то, что острая форма может быть вылечена в течение нескольких месяцев. Однако, если упустить начальную стадию заболевания, процесс переходит в скрытую хроническую форму. В хронической форме вирус ведет разрушительную для печени работу, постепенно ее разрушая.
Гепатит Д – что это
Вирусные гепатиты Д относятся к группе ВГ (вирусные гепатиты), отличающихся контактной передачей инфекционного агента. При этом, размножение вирусных частиц в печеночных тканях возможно только при условии наличия у пациента вируса гепатита В.
Течение вирусных гепатитов Д всегда тяжелое, а прогноз на выздоровление часто неблагоприятный (болезнь часто осложняется печеночной комой). Наиболее неблагоприятный прогноз при гепатите Д у пациентов с сопутствующей ВИЧ инфекцией.
Код вирусного гепатита Д согласно классификации МКБ10:
- В16.0 для сочетания (коинфекции) гепатитов Д и В в случае, если течение заболевания осложнено печеночными комами;
- В16.1 для коинфекций Д и В, не сопровождающихся присоединением печеночных ком;
- В17.0 для присоединения острых гепатитов Д при наличии у пациента носительства вирусов гепатита В.
Этиологические факторы заболевания
Вирусы гепатита Д были открыты в 1977-м году. Поскольку вирус был выделен у пациента с гепатитом В, ученые предполагали, что это четвертый генотип гепатита В и назвали его дельта (Д-четвертая буква в греческом алфавите).
В дальнейшем, проводимые исследования показали, что возбудитель относится к новому роду гепаднавирусов – дельтавирусы.
Специфической особенностью возбудителя инфекции является неполноценность его генома. То есть, самостоятельно данный вирус не способен вызывать заболевание, так как в его геноме нет участков, способных кодировать оболочечные белки.
В связи с этим, гепатит Д не может развиваться самостоятельно. Однако, при наличии у больного гепатита В, присоединение дельта-агентов (вирус гепатита Д) способствует развитию тяжелейших поражений печеночных тканей.
Вирус гепатита Д отличается высоким показателем устойчивости к воздействию факторов окружающей среды. Возбудитель способен спокойно переносить высокие температуры, замораживание, воздействие кислот и ультрафиолетового излучения.
Инактивация вируса может производиться дез.средствами на основе протеаз и концентрированных щелочей.
Пути передачи для гепатита Д аналогичны механизмам заражения гепатитом В.
- парентерально (проведение хирургических операций, асептических (криминальных) абортов, инъекции наркотических средств, постоянное проведение гемодиализа, постоянная потребность в донорской крови (наличие у пациента гемофилии) и т.д.);
- половыми путями (у пациентов, часто меняющих половых партнеров, а также у гомосексуалистов часто регистрируют острый гепатит Д);
- трансплацентарно (передача инфекции осуществляется от беременной женщины плоду).
Основную группу риска по инфицированию гепатитами Д составляют:
- инъекционные наркоманы;
- пациенты с тяжелыми патологиями почек, требующие регулярного проведения процедуры гемодиализа;
- лица с тяжелыми коагулопатиями (пациенты с гемофилиями), которым часто требуется переливание донорской крови;
- гомосексуалисты;
- пациенты, часто меняющие половых партнеров.
Гепатит Д у детей регистрируется реже, чем у взрослых.
Профилактика
Профилактика гепатитов Д не отличается от профилактики заболевания, вызванного вирусами типа В.
Пациентам необходимо соблюдать правила личной гигиены, использовать только свои маникюрные и бритвенные принадлежности, избегать незащищенных половых контактов и т.д.
Основным специфическим методом профилактики заболевания является плановая вакцинация от гепатита В. Поскольку гепатит Д не может развиваться у пациентов без гепатита В, вакцинация от гепатита В обеспечивает высокий уровень защиты от гепатитов Д.
После перенесенного гепатита Д вырабатывается стойкий, пожизненный иммунитет.
Как развивается гепатит Д

После проникновения в организм, вирусы гепатита Д соединяются с антигенами гепатита В и окружают себя их оболочкой. После этого они внедряются в печеночные клетки (этот процесс осуществляется за счет того, что в оболочку вируса гепатита Д входят участки антигена вируса В, отличающиеся высоким родством к полимеризованным альбуминам на поверхности клеток печени).
Вне клеток печени вирусы типа Д не способны размножаться. Также, в отличие от гепатита С, при гепатите Д отсутствует внепеченочная симптоматика.
Выраженность некроза также объясняется интенсивной иммунной реакцией организма на возбудителя, сопровождающейся разрушением пораженных клеток.
Развитие вирусного гепатита Д может происходить по двум сценариям:
- коинфицирование – вирусы гепатитов В и Д проникают в организм пациента одновременно;
- суперинфицирование – присоединение гепатита Д происходит позже, чем заражение гепатитом В.
При коинфицировании говорят об остром, смешанном инфицировании. В поражении тканей печени активно принимают участие вирусы В и Д.
После того как происходит уничтожение обоих типов вируса, наступает выздоровление.
У пациентов с суперинфицированием вирусные гепатиты Д развиваются уже на фоне носительства вирусов типа В. При этом роль вирусов типа В в поражении печеночных тканей сводится к минимуму.
Это обуславливается тем, что при хроническом носительстве вируса гепатита В, в печеночных клетках пациента находится большое количество антигенов к В, требуемых для активного размножения вируса гепатита Д.
Прогноз напрямую зависит от типа заболевания (острое или хроническое) и инфицирования (коинфекция или суперинфекция).
При острых коинфекциях своевременное лечение дает шансы на выздоровление.
При суперинфекциях прогноз часто неблагоприятный.
Гепатит Д – симптомы

Инкубационный период для гепатитов Д составляет от шести до десяти недель. Клиническая симптоматика зависит от типа инфицирования.
У пациентов с коинфекциями отмечается острое начало болезни. Симптоматика в преджелтушных периодах проявляется выраженным недомоганием, ощущениями разбитости, лихорадочной симптоматикой, выраженной интоксикацией, полным отсутствием аппетита, постоянным вздутием живота, абдоминальными тупыми болями.
Длительность преджелтушной симптоматики при сочетанных гепатитах В и Д значительно короче, чем при изолированных гепатитах В. Как правило, преджелтушные симптомы длятся менее пяти суток.
- мышечные и суставные боли,
- тошнота,
- рвота,
- лихорадка при температуре свыше тридцати восьми градусов,
- боли в животе,
- расстройство стула,
- потемнение мочи и осветление кала,
- сильный кожный зуд.
Также часто отмечается появление мелкой сыпи и увеличение селезенки.
Интенсивность желтухи может варьировать от светло-желтой до желто-зеленоватой.
У многих больных отмечается нарушение свертываемости крови, проявляющееся геморрагической сыпью, кровоточивостью десен, кровотечениями из носа, удлинением менструальных кровотечений, желудочно-кишечными кровотечениями и т.д.
В биохимическом анализе отмечается выраженное увеличение показателей аланинаминотрансферазы, аспартатаминотрансферазы, билирубина, тимоловой пробы.
Следует отметить, что для коинфекции вирусов типа В и Д часто характерна двухволновая инфекция. То есть, первая волна клинической симптоматики обусловлена воздействием на организм вирусов типа В, а вторая волна обострения клинической симптоматики связана с гепатитом Д.
Примерно в 75-80% случаев острая коинфекция заканчивается полным выздоровлением больного. При фульминантном поражении печеночных тканей отмечается высокий риск летального исхода.
Период инкубации гепатита Д в таком случае длится от трех до четырех недель. В большинстве случаев (более семидесяти процентов от всех зарегистрированных случаев) заболевание протекает в желтушной форме. Редко заболевание может протекать в безжелтушной форме.
Пациентов беспокоит высокая лихорадка, тяжелая интоксикация, рвота, сильные суставные боли, интенсивные боли в животе, постоянная тошнота, полное отсутствие аппетита, расстройства стула, уртикарная сыпь на коже.
При пальпации живота отмечается выраженное увеличение печеночных и селезеночных размеров.
Наступление желтушной симптоматики сопровождается ухудшением состояния больного, постоянными болями в правом подреберье, потемнением цвета мочи и осветлением кала, появлением сильного кожного зуда, сухости слизистых, нарушений свертываемости крови.
За счет тяжелого поражения печеночных тканей, более чем у сорока процентов больных отмечается отечно-асцитическая симптоматика.
В анализах крови отмечаются интенсивные гиперферментемии и гипербилирубинемии.
Также у пациентов с сочетанными гепатитами В и Д отмечается выраженное нарушение белоксинтетической печеночной функции, сопровождающееся выраженным снижением показателей СП (сулемовая проба) и увеличением ТП (тимоловая проба) уже в первые десять суток периода желтушной симптоматики.
Клиническая картина заболевания часто характеризуется волнообразным течением.
Заболевание быстро осложняется развитием:
- тяжелейших печеночных дистрофий,
- печеночных энцефалопатий,
- печеночных ком,
- диссеминированного внутрисосудистого свертывания крови и т.д.
Диагностика
Кроме специфического анализа на гепатит Д (иммунологические маркеры активности репликаций вирусов 
типа В и Д) важную роль в диагностике играют показатели биохимических исследований и данные эпидемического анамнеза.
Заподозрить коинфекцию или суперинфекцию данных вирусов можно у пациентов:
- с тяжелыми почечными патологиями, требующими постоянного гемодиализа;
- с тяжелыми коагулопатиями (лица, которым требуются частые переливания препаратов донорской крови);
- с хроническим вирусным гепатитом В на фоне резкого обострения инфекционного процесса;
- инъекционных наркоманов;
- с ВИЧ инфекцией;
- с беспорядочными половыми контактами.
В биохимических показателях отмечается выраженная билирубинемия, сниженная сулемовая проба, повышенная тимоловая проба, высокие показатели аспартатаминотрансферазы, аланинаминотрансферазы и т.д.
В коагулограмме отмечается удлинение времени кровотечения и другие признаки геморрагического синдрома (нарушение свертываемости крови).
Как лечить

Лечение гепатита Д выполняется исключительно специалистом. В связи с неблагоприятным течением инфекционного процесса и высоким риском развития жизнеугрожающих осложнений лечение данного заболевания часто проводится в условиях отделения интенсивной терапии.
Лечение гепатита Д не отличается от лечения гепатита В.
Пациентам показано строжайшее соблюдение диеты №5, полный отказ от употребления спиртного, тяжелой, жирной и жареной пищи, острых блюд и т.д.
Также рекомендовано назначение урсодезоксихолиевой кислоты.
По показаниям, выполняется дегитратационное лечение (при появлении признаков асцита, отека мозга и т.д.), противосудорожная терапия и т.д.
Лечение глюкокортикостероидными средствами противопоказано из-за тяжелого повреждения печеночных тканей вирусными частицами возбудителя гепатита Д.
В данной статье мы рассматрим гепатит D, или как его еще называют – вирусный гепатит Д и гепатит Дельта, а также его причины, симптомы, диагностику, лечение и профилактику.
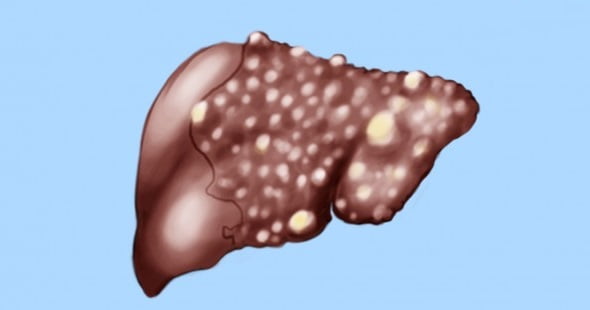
Гепатит Д (D, Дельта) — что это такое
Гепатит Д (гепатит D, гепатит Дельта) – это воспалительное инфекционное заболевание печени, причиной которого является инфицирование организма вирусом гепатита Д (HДV). HДV (Hepatitis Дelta virus), в переводе на русский язык звучит так — вирус гепатита дельта. В связи с тем, что причиной данного заболевания является вирус (HДV), его также называют – вирусный гепатит Д, или — дельта-гепатит.
Особенность гепатита Д состоит в том, что сам вирус гепатита дельта не способен к самостоятельно размножаться. Его репродуктивная функция возможна лишь при наличии в организме вируса гепатита В (HBV), и потому, вирус гепатита Д обычно сопутствует гепатиту В , и в совокупном воздействии на печень, они ускоряют развитие цирроза печени.
О заражении сразу двумя видами вируса гепатита HBV и HДV свидетельствует более выраженная симптоматика (клиническая картина), характерная вирусным гепатитам.
Как происходит заражение гепатитом Д
Источник инфекции – человек, инфицированный вирусом гепатита Д, причем он может быть как больным, т.е. с явными признаками болезни, так и просто носителем, даже не подозревая о наличии в себе инфекции.
Заражение гепатитом Д происходит только парентеральным путём, т.е. попадание инфекции в организм происходит, минуя желудочно-кишечный тракт. Исходя из этого, можно сделать заключение, что инфицирование дельта-гепатитом происходит через инъекции, порезы, кровь, половым путем. Кроме того, заражение HДV возможно только при наличии в организме репродуцирующегося HBV (вируса гепатита В).
Течение заболевания гепатит Д может происходить в качестве коинфекции, это когда происходит одновременное заражение организма вирусами HBV и HДV, или же в качестве суперинфекции, это когда на уже развившийся гепатит В накладывается гепатит Д. И в первом, и во втором случае, в клетках печени (гепатоцитах) наблюдаются мелкокапельное ожирение и массивный некроз.
На активность HДV не влияет его многократное замораживание, нагревание, высыхание, обработка кислотами. Поэтому, использование инфицированных, плохо дезинфицированных игл, или контакт инфицированных предметов с порезами кожи, в большинстве случаев и являются причиной заражения гепатитом Д.
Обычно, это происходит при введении инъекционных наркотиков, набивании на теле наколок, пирсинге, маникюре или педикюре, услугах стоматолога и других услугах сомнительных и малоизвестных компаниях, клиниках, салонах красоты или тату-салонах. Кроме того, заражение гепатитом Д часто происходит при переливаниях крови, в хирургических отделениях, при родах (инфицирование плода), беспорядочной половой жизни.
Группа риска
В группу повышенного риска заражения вирусом гепатита Д входят:
- медработники;
- мастера салонов красоты;
- лица, инфицированные вирусом гепатита В (HBV);
- люди, употребляющие наркотики в виде инъекций;
- люди, которые проходят процедуры гемодиализа;
- люди, которым пересаживали органы;
- любители набить на своем теле татуировку;
- дети, рождение которых происходило в антисанитарных условиях;
- люди, ведущие беспорядочную половую жизнь;
- тюремные заключенные;
- лица, проживающие с носителем инфекции;
- лица, инфицированные ВИЧ.

Симптомы и признаки гепатита Д
От момента заражения до появления первых симптомов гепатита Д может пройти от 56 дней до 6 месяцев. Однако, в большинстве случаев, попадание в организм вируса гепатита Д лишь усиливает течение уже имеющегося внутри больного гепатита В.
Первыми признаками гепатита Д являются:
- общее недомогание, усталость, слабость ;
- быстрая утомляемость, снижение умственной способности;
- нарушение аппетита.
Основными симптомами гепатита Д являются:
- отсутствие аппетита, тошнота , иногда рвота ;
- нарушение оттока желчи (холестаз), из-за чего происходит пожелтение кожи, белков глаз, слизистых полости рта;
- общее недомогание, слабость, ломка в теле, боль в суставах ;
- моча окрашивается в темно-коричневый цвет;
- каловые массы осветляются, иногда присутствует диарея (понос) ;
- больные могут ощущать тупую боль в правом подреберье, которая иногда отдает в правую лопатку или плечо;
- температура тела повышается до 37,0-38,0°С ;
- неврологические расстройства – головная боль , спутанность сознания, бессонница.
Виды гепатита Д
Гепатит Д может существовать в 2х формах – острой и хронической.
- Острый гепатит Д. Характеризуется острым течением болезни со всеми признаками вирусных гепатитов. Более того, обычно, при попадании инфекции HДV, клиническая картина течения вирусного гепатита В еще более усиливается. При правильном лечении и купировании распространения инфекции в организме, пациент выздоравливает и у него вырабатывается стойкий, к вирусам гепатита В и Д иммунитет.
- Хронический гепатит Д. Характеризуется проявлениями симптоматики в течение всего периода болезни, иногда усиливаясь (при употреблении алкоголя, гиповитаминозах и отсутствии должной медицинской терапии). Клетки печени (гепатоциты) заменяются клетками стромы. Патологический процесс, приводящий к изменениям структуры печени, ускоряется, и через некоторое время развиваются осложнения заболевания, а затем фиброз и цирроз печени.
Диагностика гепатита Д
Диагностику гепатита Д проводит врач-инфекционист.
Диагностика гепатита Д включает в себя следующие анализы и методы обследования:
- Анамнез;
- Метод ПЦР (полимеразная цепная реакция);
- Анализ крови на маркеры вирусного гепатита В и Д (IgM, HBV-ДНК, HBeAg, HBsAg, анти-HBc анти-HBc общий);
- Биохимический анализ крови ;
- Биохимический анализ мочи;
- УЗИ органов брюшной полости.
Лечение гепатита Д
Лечение гепатита Д начинается с посещения врача-инфекциониста и тщательного обследования организма. Это является обязательным шагом в эффективном лечении гепатита Д, благодаря которому можно будет исключить возможные вторичные инфекции и заболевания.
Перед применением лекарственных препаратов, обязательно проконсультируйтесь с лечащим врачом!
Как и другие заболевания, спровоцированные вирусной инфекцией , вирусный гепатит Д лечится противовирусными препаратами. Однако, специализированные препараты, направленные на лечение конкретно гепатита дельта, по состоянию на 2016 год находятся еще в стадии разработки и тестирования.
Поэтому, в качестве противовирусной терапии гепатита Д применяются противовирусные препараты, направленные на купирование инфекции HBV ( вирусного гепатита В ).
В качестве противовирусных препаратов, направленных на купирование инфекции HBV и HДV являются:
Курс приема данных лекарственных препаратов составляет — от 6 месяцев до нескольких лет.
- Терапия, направленная на поддержание здоровья печени
Инфекция, попадая в организм, отравляет его продуктами своей жизнедеятельности, которые зачастую способны отравлять организм, вызывая такие симптомы, как тошнота, общая слабость, отсутствие аппетита, повышенная температура тела и другие симптомы. Для купирования подобных отравляющих организм процессов, назначают детоксационную терапию.
- Поддержка иммунной системы больного
Иммунная система является защитным механизмом организма от различной инфекции. Если инфекция попадает внутрь человека, а иммунитет не смог ее преодолеть, во многих случаях назначают иммуностимуляторы, которые не только способствуют общему укреплению здоровья, но и повышению эффективности борьбы с уже имеющейся внутри человека инфекцией.

- Купирование симптоматики вирусного гепатита Д
Для облегчения течения болезни больного, во время лечения назначают симптоматические препараты.
При гепатите Д обычно назначается лечебная система питания, разработанная М.И. Певзнером — диета №5 (стол №5), которую также назначают при лечении цирроза печени и холецистита .
При гепатите B и Д категорически запрещается употребление алкоголя, а также острых, соленых, жаренных, жирных, консервированных и копченных блюд, пища быстрого приготовления, чипсы, сухарики и другие малополезные и вредные продукты питания . Также необходимо отказаться от курения и употребления наркотических средств.

Полноценный отдых способствует аккумулированию энергии организмом для борьбы с вирусной инфекцией, поэтому на него нужно выделить необходимое время. Отсутствие полноценного отдыха, в то числе здорового сна, режимов – работа/отдых/сон приводит организм к постоянному напряжению и стрессу .
В подобных ситуациях, деятельность иммунной системы организма угнетается, и человек становится более восприимчив к различным заболеваниям . Более того, в таком состоянии организму сложнее справляться с уже имеющейся внутри него болезнью.
Утренняя зарядка мало кому мешает. При движении человека, у него усиливается кровяной ток, а вместе с ним, ускоряется метаболизм, органы быстрее насыщаются кислородом и полезными веществами.
Прогноз лечения
При адекватном лечении, положительный прогноз на выздоровление от острых форм гепатитов Б и Д составляет до 95%, причем печень способна полностью восстановиться.
Процент выздоровления от хронических форм гепатитов Б и Д составляет около 15%, и во многом зависит от своевременного обращения к врачу, а также точном соблюдении всех его предписаний, в том числе соблюдении диеты и полном отказе от алкогольных напитков, а также курения.
Читайте также:


