Чем отличается системная красная волчанка от дискоидной
Диагностика волчанки — дело непростое. Ее признаки и симптомы могут напоминать симптомы других заболеваний, а также могут широко варьироваться индивидуально от человека.
Оценка — отзывов еще нет
Волчанка является аутоиммунным заболеванием, которым страдают около 5 миллионов человек во всем мире. Аутоиммунное заболевание — это состояние, при котором иммунная система организма атакует здоровые органы или ткани.
Роль иммунной системы заключается в борьбе с микробами, вирусами и бактериями. У человека, страдающего волчанкой, иммунная система принимает здоровые ткани организма за вредные вещества. В результате она вызывает воспалительную атаку, которая сопровождается такими симптомами: кожная сыпь, отек суставов и головные боли.
В 2020 году волчанка привлекла широкое общественное внимание, после того, как о своем диагнозе рассказала Селена Гомес. А совсем недавно о заболевании заговорили снова. В СМИ появилась информация о том, что волчанка была обнаружена у Ким Кардашьян. Однако, повторное обследование опровергло эти данные и показало, что у звезды — псориатический артрит.
Волчанка является хроническим заболеванием. К тому же, на сегодняшний день от нее не существует лекарства, но врач может помочь вам контролировать и управлять симптомами.
Общее описание
Системная красная волчанка (СКВ) — это аутоиммунное заболевание, при котором из-за нарушения работы иммунной системы повреждаются многие органы и системы человеческого организма, что приводит к формированию их функциональной недостаточности. Заболевание является довольно распространенным. На планете им страдают примерно пятьсот человек из каждого миллиона жителей. Подавляющее большинство случаев заболевания приходится на возраст от 14 до 40 лет. На одного заболевшего мужчину приходится десять заболевших женщин.
Причинный фактор, ведущий к возникновению данной патологии науке пока не известен, однако, установлены факторы, ей способствующие. Ими являются:
- генетическая детерминация;
- бактериальная или вирусная инфекция;
- подростковый и молодой возраст;
- женский пол;
- беременность и роды;
- ультрафиолетовое излучение;
- табакокурение;
- некоторые лекарственные средства;
- ряд химических веществ;
- черная раса.
Наиболее вероятно, что к развитию СКВ приводит сочетание нескольких факторов. СКВ не является заразной болезнью, протекает хронически, периодически обостряясь.
Дискоидная волчанка: общее описание
Дискоидная красная волчанка или сокращенно ДКВ, также известная как дискоидный эритематоз – одна из разновидностей волчанки, наиболее распространенная форма этой болезни. Это редкое аутоиммунное кожное заболевание.
Красная волчанка поражает в основном кожные покровы лица и верхней половины туловища, но при развитии может задеть внутренние органы.
Дискоидная (дисконтная – не верное название) волчанка – инфекционно-аллергическое заболевание. Может протекать как в хронической, так и в острой формах. Ей болеют как мужчины, так и женщины, по статистике женщин болезнь касается чаще. Более широкое распространение волчанки среди женщин можно объяснить более нежной кожей и гормональными изменениями. Возраст болезни достаточно молодой – в среднем 20-40 лет.
Причины появления дискоидной волчанки досконально не изучены, существует только предположения об источниках заболевания, такие как:
- Генетическая предрасположенность (наследственность);
- Аллергическая реакция;
- Инфекционные заболевания;
- Травмы кожного покрова;
- Облучение ультрафиолетом;
- Прием некоторых лекарств;
- Последствия переохлаждения кожи.
Однако это гипотезы. Истинная причина возникновения болезни до сих пор не выяснена. Исследования медиков указывают на связь болезни с климатом. Чаще она встречается в холодных странах, чем в теплых.
Симптомы системной красной волчанки
Для развернутой клинической картины заболевания характерны:
- покраснение кожи в области щек и носа в виде крыльев бабочки;
- гипертермия;
- покраснение, отек, множественные мелкоточечные кровоизлияния на подушечках пальцев рук, ладонях, подошвах;
- алопеция;
- атрофия околоногтевого валика;
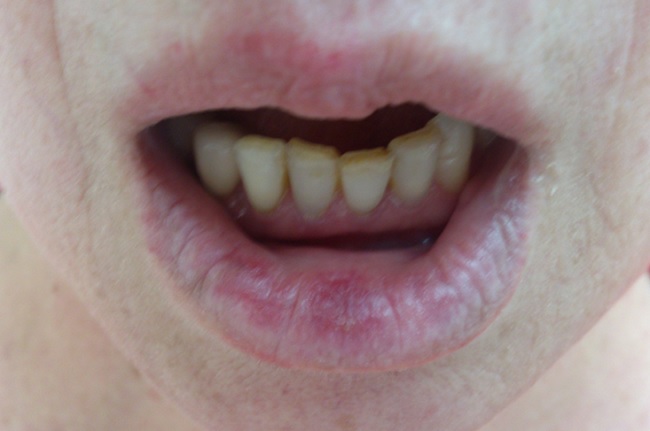
- афтозный стоматит;
- люпус-хейлит;
- боль и скованность в межфаланговых суставах кистей рук;
- асептический некроз головки бедренной кости, коленного сустава;
- боли и чувство тяжести в грудной клетке;
- нарушение частоты, глубины и ритма дыхания;
- боль в прекардиальной области;
- отеки;
- головные боли мигренозного типа;
- эпилептические припадки;
- хорея;
- церебральная атаксия;
- периферическая нейропатия;
- сухость глаза;
- потеря зрения.
Симптомы волчанки
Заболевание может повлиять на различные части тела и системы организма. Симптомы волчанки могут то ослабевать, то усиливаться. Давайте остановимся на самых распространенных.
Многие люди с волчанкой замечают красную или пурпурную сыпь, которая простирается от переносицы до щек в форме, которая напоминает бабочку. Сыпь может быть гладкой или иметь чешуйчатую или неровную текстуру. Она также может выглядеть как солнечный ожог.
Медицинский термин для этого типа сыпи — скуловая сыпь. Однако, одного этого симптома недостаточно для постановки диагноза, так как существуют и другие состояния, которые могут вызывать подобную сыпь, а именно:
- Розацеа.
- Рожа.
- Солнечный ожог.
В некоторых случаях врач может назначить лечение с помощью рецептурных кремов или мазей. Иногда назначаются стероиды, чтобы минимизировать воспаление.
Волчанка может вызвать два основных типа повреждений:
- Выпуклые и в форме диска пятна. Они часто появляются на коже головы или лица и могут оставлять рубцы. Пятна могут быть красными и чешуйчатыми, но они не вызывают боль или зуд.
- Чешуйчатые пятна или кольцевидные язвы. Они обычно появляются на участках кожи, которые подвергаются воздействию солнца (руки, плечи и шея). Они не вызывают рубцов.
Оба типа поражения являются светочувствительными. Людям с такими поражениями следует избегать длительного пребывания на солнце, использовать солнцезащитные кремы, носить подходящую одежду и ограничивать или избегать воздействия флуоресцентного света.
Волчанка может привести к истончению или выпадению волос. Этому может сопутствовать множество факторов, в том числе:
- Дискоидная волчанка может вызывать временное выпадение волос на коже головы или в других областях. Если язвы вызывают рубец, волосы могут больше не расти.
- Сильная волчанка может вызвать временное выпадение волос, если есть воспаление кожи. Волосы обычно отрастают, когда человек начинает принимать лекарства.
- Некоторые лекарства, которые лечат волчанку, также могут вызвать выпадение волос. Например, некоторые стероиды и иммунодепрессанты могут стать причиной ломкости волос.
Одним из наиболее распространенных симптомов волчанки являются проблемы с суставами. Волчанка может вызывать отек, чувствительность и жесткость суставов. Чаще всего страдают пальцы рук, ног, запястья, колени и лодыжки.
Некоторые люди, страдающие волчанкой, испытывают феномен Рейно, который влияет на кровеносные сосуды пальцев рук, ног, кистей или стоп.
Феномен Рейно заставляет кровеносные сосуды сужаться, что делает конечности синими или бледными, а также вызывает покалывание, онемение и боль. Справиться с симптомами Рейно можно, избегая низких температур, надевая перчатки, носки и ботинки, а также используя методы управления стрессом (медитация и расслабление).
Читать также Как повысить иммунитет с помощью красной икры
Волчанка может воздействовать на глаза и область вокруг них несколькими способами:
- Сетчатка может иметь недостаточное кровоснабжение, что приводит к потере зрения.
- Дискоидная волчанка может появиться на веках.
- Слезные железы могут не производить достаточное количество слез, что приводит к сухости глаз.
Другие возможные симптомы волчанки включают в себя:
- Боль в груди при глубоком вдохе.
- Головные боли.
- Сильная усталость.
- Лихорадка.
- Анемия (низкий уровень эритроцитов или низкий объем крови).
- Слабость в мышцах.
- Синдром запястного канала.
- Тендинит (раздражение сухожилия).
- Проблемы с почками.
- Проблемы с сердцем.
Диагностика системной красной волчанки
Симптомы СКВ в целом ряде случаев не являются специфичными, поэтому помимо оценки анамнестических данных и результатов осмотра, прибегают к лабораторным тестам:
- Общий анализ крови: анемия, лейкопения (менее 4·109/л), тромбоцитопения (менее 100·109/л), ускоренная СОЭ.
- Анализ крови на LE-клетки: результат положительный.
- Ложноположительная реакция Вассермана (без выявления бледной трепонемы).
- Анализ мочи: протеинурия (более 3,5 г/сут.), эритроцитурия, цилиндрурия.
- Анализ на АНА (антинуклеарные антитела): результат положительный.
- Рентген ОГК: пневмонит, гидроторакс.
- ЭхоКГ: гидроперикард, патология клапанного аппарата.
- Биопсийное исследование: гистоморфологическая верификация диагноза.
Следует знать, что не так редко бывают случаи заболевания, которые протекают с каким-либо одним симптомом и негативными лабораторными признаками. Поэтому при малейшем недомогании всегда следует обращаться к врачу.
Причины появления заболевания
Причины недуга неизвестны, но можно сказать, что возникает волчанка из-за:
- генетической предрасположенности:
- травмирование покрова:
- влияния ультрафиолетовых лучей;
- инфекционных заболеваний;
- постоянных стрессов и излишних физических нагрузок;
- длительного воздействия на кожный покров низких температур;
- лечения некоторыми лекарственными препаратами.
Наличие в организме вируса гепатита С также способствует возникновению ДКВ.
Медики до сих пор спорят о причинах недуга. Одни считают, что это стрептококковое заболевание — у больных их находят в большом количестве в крови и на поражённых местах, другие говорят об инфекционно-аллергической природе волчанки, однако, это всего лишь гипотезы — основание возникновения этого недуга так и остаётся неизвестной.
Лечение системной красной волчанки
В большинстве случаев может осуществляться амбулаторно, госпитализация возможна только при возникновении жизнеугрожающих осложнений.
При обострении СКВ назначаются нестероидные противовоспалительные средства (НПВС), кортикостероидные и противомалярийные препараты, иммунодепрессанты. Лечение для каждого больного является индивидуальным: доза препаратов и продолжительность лечения устанавливаются лечащим врачом. Находят применение и такие эфферентные методы лечения, как плазмаферез и гемосорбция. Возникновение осложнений требует консультации соответствующих специалистов.
При своевременной диагностике и адекватном лечении СКВ в пятилетней перспективе выживают 90 больных из 100, что дает возможность восстановить их трудоспособность и качество жизни.
Имеются противопоказания. Необходима консультация специалиста.
- Преднизолон (синтетический глюкокортикоидный препарат). Режим дозирования: в начале лечения СКВ исходная доза преднизона обычно составляет 1-2 мг/кг/сут. Доза увеличивается на 35 мг за 3 месяца, и на 15 мг спустя 6 месяцев. Затем дозу преднизолона понижают, переходя на поддерживающую дозу 5-10 мг/сут годами или пожизненно.
- Азатиоприн (Имуран, Азатиоприн) — иммунодепрессивный препарат, антиметаболит. Режим дозирования: в лечебной дозе 2-3 мг/кг в сутки внутрь препарат назначается на 3-4 месяца, а затем следует перейти на прием поддерживающих доз 50-100 мг в сутки ежедневно в течение многих месяцев и даже лет. При высокой иммунологической активности системной красной волчанки можно начать лечение с парентерального применения циклофосфана для получения более быстрого терапевтического эффекта, а спустя 2-3 недели перейти на прием азатиоприна.
- Гидроксихлороквин (Плаквенил, Иммард) — антималярийный препарат, иммунодепрессант. Режим дозирования: для взрослых начальная доза — 400-800 мг/сут, поддерживающая — 200-400 мг/сут. Препарат принимается вечером после еды.
Лечение
Лечение дискоидной красной волчанки во многом определяется ее клинической формой и причинными факторами, способствующими прогрессу болезни. Терапию начинают с ликвидации инфекционных очагов и коррекции эндокринных нарушений. Очень важно по возможности отказаться от приема фотосенсибилизирующих лекарств и устранить имеющиеся аллергические проявления.
Рекомендуется также избегать попадания на кожу прямых солнечных лучей, при выходе на улицу пользоваться светоотражающими мазями на основе двуокиси титана, мексорила или оксида цинка. Фотозащитными качествами обладают такие средства, как Метилурацил, Салол, Хинин, Фенкортозоль. На пораженные сыпью места можно наносить Бийохинол.
Часто врачи назначают местную комбинированную терапию: утром используются фотозащитные мази, а вечером – гормональные, содержащие кортикостероиды.
Максимальную эффективность при ДКВ показывают аминохолиновые антималярийные средства – Хингамин, Делагил, Хлорохин, Резохин. Эти лекарства принимают курсом и каждые десять дней снижают дозировку. В течение первых десяти дней их пьют дважды в сутки по 250 мг, следующие 10 дней – 1 раз в сутки, далее – через день.
Способностью подавлять избыточную иммунную реакцию обладает Плаквенил, которым врачи часто дополняют терапевтическую схему. Пить его можно до 4 раз в день. Во время терапии необходимо помнить о вероятном развитии побочных действий. Чтобы вовремя внести коррективы в лечение, регулярно производится забор крови и мочи у пациента. Прием Гидроксихлорохина может негативно повлиять на состояние сосудов глазного яблока, поэтому пациенты должны наблюдаться у окулиста.
Что нужно пройти при подозрении на заболевание
Увеличение содержания иммуноглобулина А (IgA), иммуноглобулина G (IgG), иммуноглобулина М (IgM) возможно при системной красной волчанке. Антинуклеарный фактор при определении совместно с антителами к ДНК является диагностическим критерием системной красной волчанки, при ней он повышен.
При системной красной волчанке может наблюдаться повышение уровня общего белка (гиперпротеинемия).
При системной красной волчанке отмечаются анемия, лейкопения (менее 4·109/л), тромбоцитопения (менее 100·109/л), ускоренная СОЭ.
Отмечаются протеинурия (более 3,5 г/сут.), эритроцитурия, цилиндрурия.
При рентгене ОГК отмечаются пневмонит, гидроторакс.
Выявляются гидроперикард, патология клапанного аппарата.
Гистоморфологическая верификация диагноза.
Повышена концентрация антител к тиреоглобулину в 20% случаев.
Концентрация антител к тиреоидной пероксидазе выше нормы.
Показатель ревматоидного фактора немного ниже нормы.
Прогноз
У подавляющего числа пациентов дискоидная красная волчанка протекает благоприятно. При грамотном составлении терапевтической схемы и устранении провоцирующих факторов наступает стойкая и продолжительная ремиссия. Главная проблема – переход дискоидной формы волчанки в СКВ или рак кожи, который нередко заканчивается летально.
Во время лечения необходим систематический контроль над показателями крови, чтобы не пропустить сбой в работе дыхательной, сердечно-сосудистой и мочевыделительной системы. От нормального функционирования жизненно важных органов зависит течение и исход патологии.
Классификация
Острое течение характеризуется фебрильной лихорадкой, быстрой утомляемостью, общей слабостью, выраженным суставным синдромом по типу полиартрита. Причем в большинстве случаев больной помнит день начала заболевания. В ближайшие месяцы развивается полисиндромная картина с вовлечением в патологический процесс жизненно важных органов.
При подостром течении начало заболевания не столь выражено, на протяжении 1-1,5 лет от первых симптомов заболевания формируется полисистемность, имеется тенденция к прогрессированию, когда во время очередного обострения в патологический процесс вовлекаются новые органы или системы.
При хроническом течении на протяжении нескольких лет имеют место один синдром (моносиндромность) или несколько синдромов или симптомов, которые невозможно объединить в системную красную волчанку. Обострение сменяется спонтанными ремиссиями, в ряде случаев не требуется терапия глюкокортикоидами.
[youtube.player]Здравствуйте уважаемые читатели моего блога!
Сегодня я хочу вам рассказать о красной волчанке (синоним: эритематоз), а точнее о ее кожной форме – дискоидной красной волчанке.
Прежде чем мы о ней поговорим сначала коротко про волчанку вообще.
Системная красная волчанка – тяжелое заболевание, поражающее соединительную ткань и сосуды. Проявления ее включают лихорадку (у 90% больных), поражение кожи (у 85%), поражения суставов, почек, сердца и легких. Этим заболеванием занимаются врачи ревматологи.
При системной красной волчанке встречаются высыпания, характерные для дискоидной (кожной) красной волчанке.
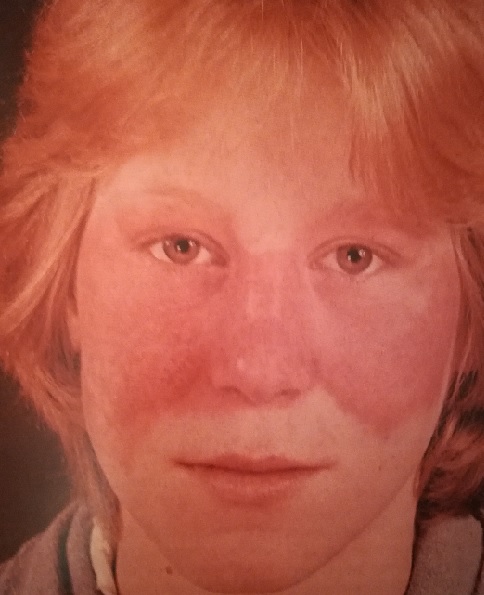
Однако сама дискоидная красная волчанка отнюдь не всегда переходит в системную.
Учитывая, что и системная, и кожная красная волчанка проявляется на коже, то очень часто первично пациенты с этими формами впервые обращаются именно к дерматологу.
Кожные проявления волчанки часто подразделяют на три вида.
Первый, это подострая кожная красная волчанка. Я не буду подробно на этой форме останавливаться, только хочу сказать, что она часто напоминает псориаз, поэтому ее легко с ним спутать.
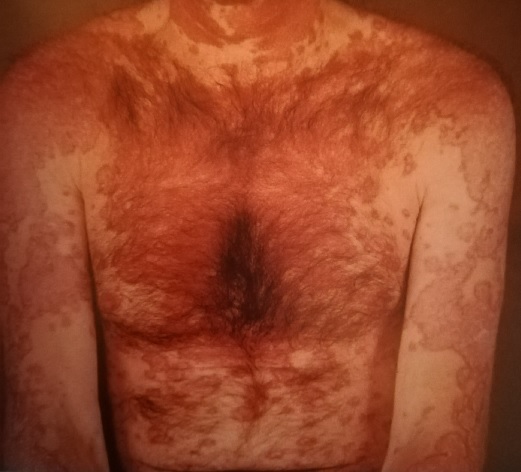
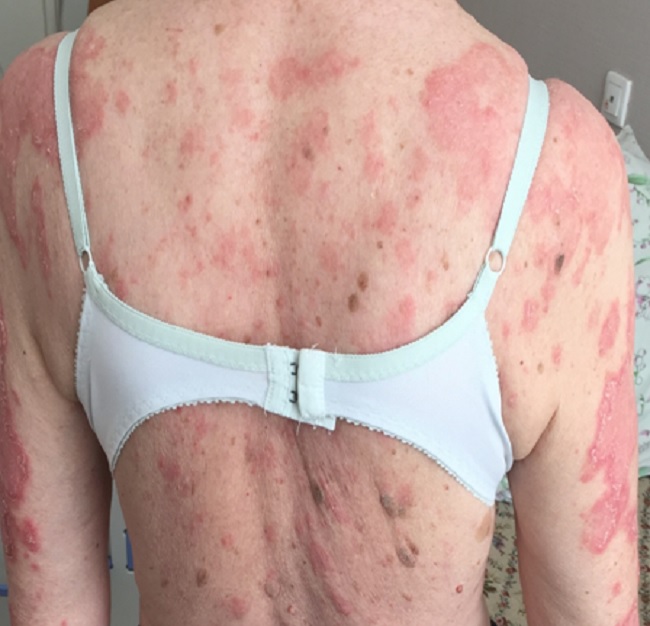
Следующие два вида относят к хронической форме заболевания.
Это глубокая красная волчанка (Капоши-Ирганта), которая встречается редко и проявляется плотными подкожными болезненными узлами на лице, волосистой части головы, молочных железах, плечах, бедрах и ягодицах.
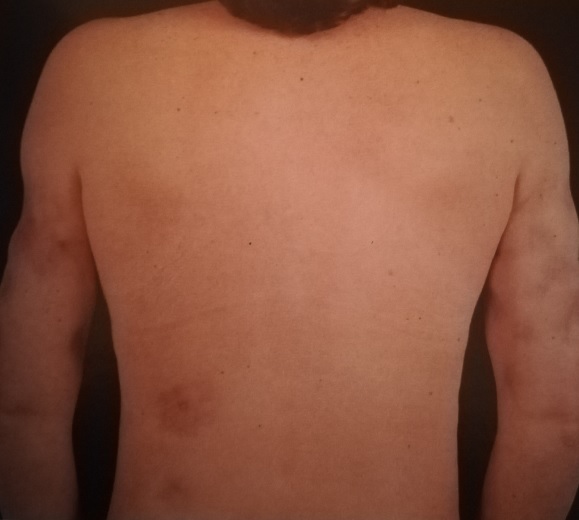
И наконец, дискоидная красная волчанка, о которой я хочу сегодня рассказать.
Чем она интересна с точки зрения кожных болезней? А тем, что ее в начальной стадии очень трудно отличить от обычного раздражения на лице, розацеа (статью о розацеа смотри здесь) и других заболеваний кожи.
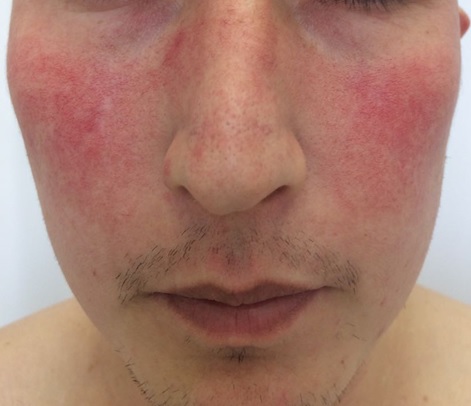
Дискоидная красная волчанка
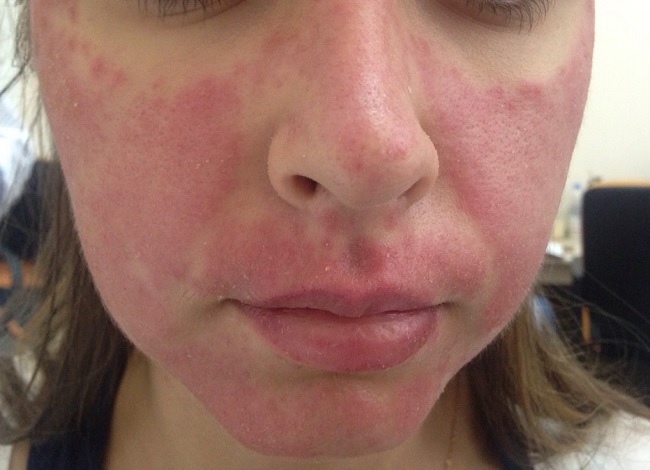
Даже в начале заболевания, если мы проведем биопсию – возьмем кусочек кожи на анализ (гистологию), это может ничего не дать, просто будет картина воспаления.
И так, дискоидная красная волчанка – наиболее распространенная форма из всей красной волчанки – 88% всех форм.
Заболевание может встречаться в любом возрасте, но довольно часто начинается в интервале между 20 и 40 годами, чаще болеют женщины (4:1). Наиболее часто встречается в странах с влажным и холодным климатом и является редкостью в тропиках.
Красная волчанка это аутоиммунное заболевание с генетической предрасположенностью, возникающее, как и без видимой на то причины, так же ее появление может быть спровоцировано вирусами, длительной инсоляцией или переохлаждением, стрессом, бактериями, некоторыми лекарствами и другими факторами.
Величина очагов красной волчанки различна (диаметр 0,5 – 5 см и более).
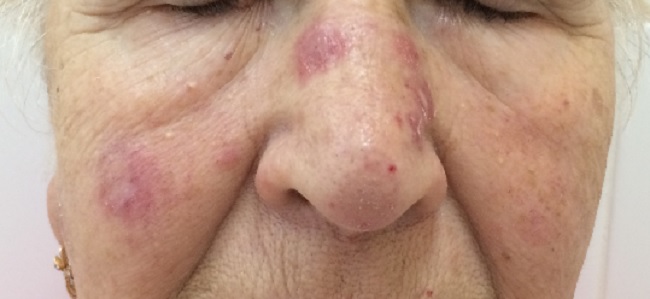
Количество очагов варьирует от одного до многих. Дискоидная красная волчанка отличается типичной локализацией: кожа скуловой области, носа и щек, ушных раковин, шеи, иногда груди.
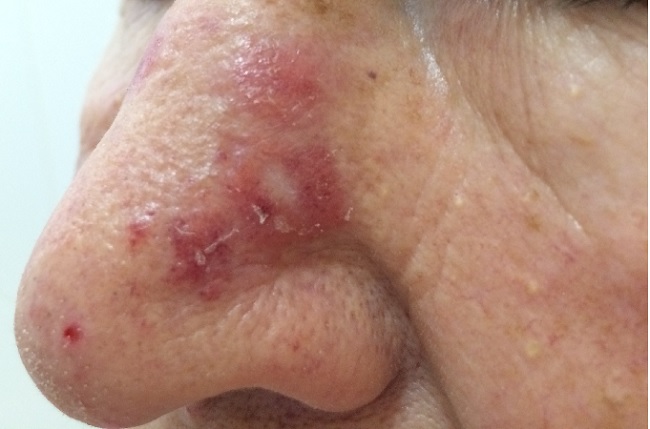
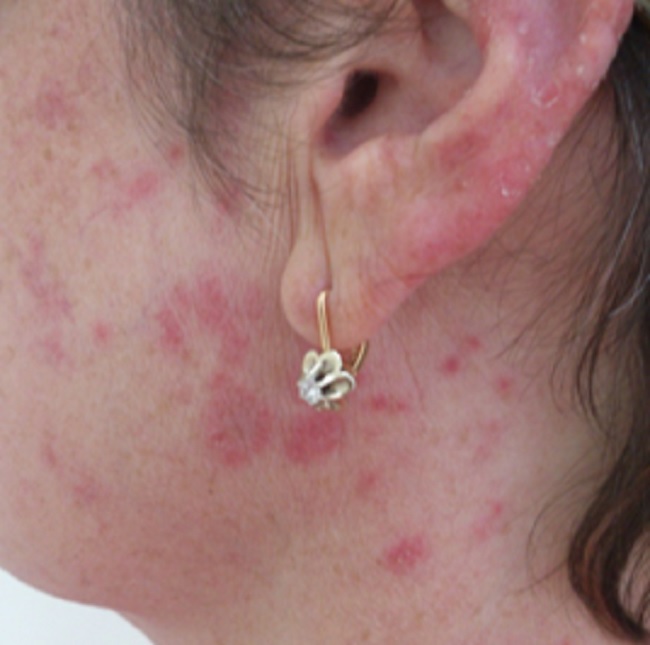
Могут поражаться волосистая часть головы,

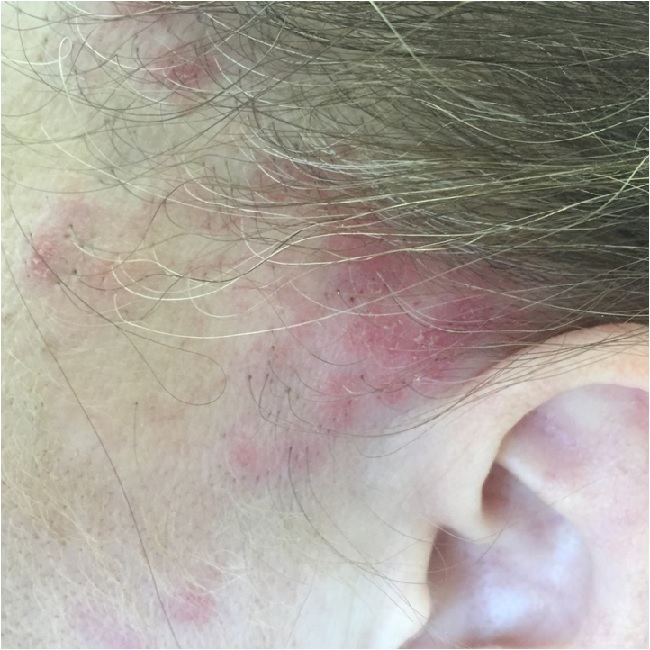
При дискоидной красной волчанки выделяют три стадии: эритематозную, фолликулярного гиперкетатоза и стадию атрофии.
Эритематозная стадия красной волчанки начинается с появления (обычно на лице) розовато-красного отечного пятна или нескольких пятен.

Пятна постепенно увеличиваются в размерах, уплотняются и покрываются мелкими сероватыми чешуйками, крепко сидящими в устьях волосяных фолликулов. Это уже стадия фолликулярного гиперкератоза.
Площадь очагов увеличивается, появляются новые очаги такого же вида. По периферии очага усиливаются инфильтрация, ороговение, краснота, отечность.
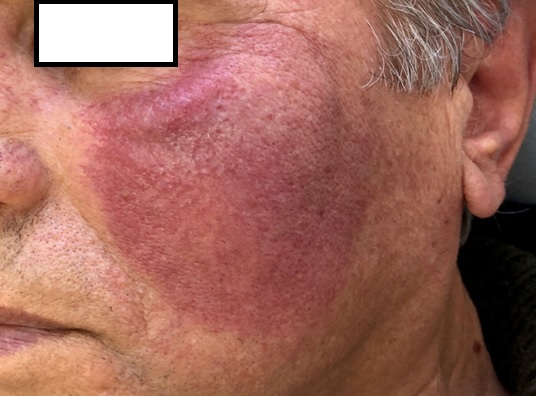
При переходе в атрофическую стадию в центре бляшки формируется рубцовая атрофия, кожа истончается, легко собирается в складки. Иногда в очагах атрофии появляются телеангиэктазии (сосудистые звездочки).
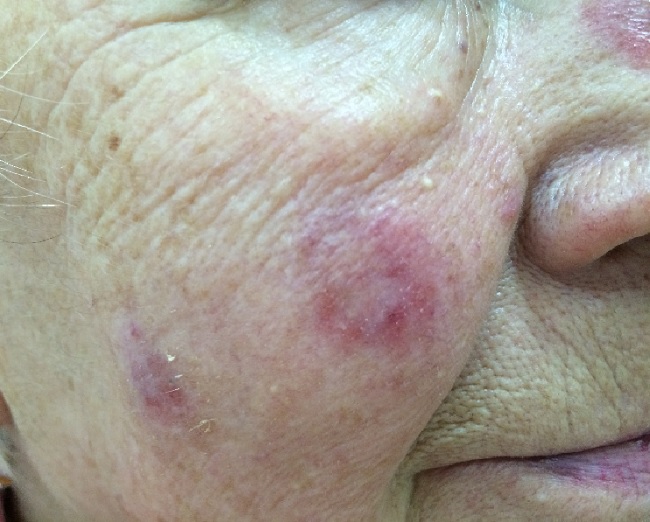
Субъективные ощущения, как правило, отсутствуют. Крайне редко больных беспокоит незначительный зуд или жжение.
При дискоидной форме красной волчанки трансформация в системную происходит редко – у 1-7% больных.
Для кожной формы красной волчанки характерно длительное непрерывное течение с периодическими ухудшениями в весенне-летний период в связи с избыточной инсоляцией.
Диагноз красной волчанки
Диагноз красной волчанки основывается на клинической картине, данных гистологического и иммуногистохимического исследования.
Как я уже сказал ранее, на эритематозной стадии красную волчанку очень трудно отличить от розацеа, себорейной экземе. Даже гистологическое исследование может ничего не дать.
Пациенты нуждаются в тщательном динамическом наблюдении и мониторинге лабораторных данных, т.к. при длительном течении иногда формируется висцеральная и/или лабораторная картина, свидетельствующая о трансформации кожной формы в системную.
Анализ крови при красной волчанке
Раз в год рекомендуется исследование крови на: печеночные показатели, С-реактивного белка, антинуклеарные антитела (обнаруживаются в 20% случаев), SS - A ( anti - Ro ) и SS - B ( anti - La ) антитела (в 3% случаев), антифосфолипидные антитела, антитела к ДНК и антинуклеарный фактор, антитела к гладкомышечной ткани (менее 5%) обычно указывают на системную красную волчанку. Так же при дискоидной красной волчанке возможны: цитопения (дефицит одного или нескольких различных видов клеток крови), повышение СОЭ, положительный ревматоидный фактор, протеинурия (наличие в моче белка).
Важно! Поставить диагноз красной волчанки и отличить его от других заболеваний может только врач, а не сам пациент по интернету! И только врач должен осуществлять контроль за динамикой, причем очно!
Лечение красной волчанки
Лечение дискоидной красной волчанки подбирается индивидуально и заключается в использовании системных антималярийных и глюкокортикостероидных препаратов и их средств для наружного применения. Есть еще так называемые резервные средства: дапсон, ретиноиды, метотрексат. В комплексную терапию добавляют антиоксиданты, ангиопротекторы и корректоры микроциркуляции.
Вы так же можете задать мне личный вопрос на почту моего блога, в разделе индивидуальные консультации.
С уважением Константин Ломоносов.
Если вы еще не зарегистрировались, вы можете выполнить регистрацию через вашу почту или войти через соц.сети
[youtube.player]
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Красная волчанка (lupus erythematodes) – сложное и серьезное заболевание, хотя встречается оно не так часто: примерно до 1% от всех дерматологических патологий. Обычно различают несколько видов данного заболевания: дискоидная, диссеминированная и системная красная волчанка с поражением различных органов и систем. В этой статье мы поговорим о наиболее распространенном типе заболевания – это дискоидная красная волчанка.

[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
Причины дискоидной красной волчанки
Причины дискоидной красной волчанки долгое время вызывали споры ученых всего мира. Предположений о происхождении этого заболевания множество, и, увы, это только теории, которые пока не имеют 100% подтверждения. В прошлом веке рассматривалась гипотеза о вирусной этиологии заболевания. Да, цитопатогенные вирусы действительно обнаруживали, однако они не были специфичны для данной болезни.
Много обсуждений вызвала стрептококковая теория развития заболевания: у пациентов с красной волчанкой зачастую обнаруживали большое количество стрептококков в местах поражения и анализах крови. К тому же, во многих случаях угнетение стрептококковой флоры приводило к улучшению состояния больных. Но, одновременно с этими данными, в некоторых случаях стрептококки у пациентов обнаружены не были, что заставляло ученых искать все новые и новые объяснения появления красной волчанки.
Дискоидная красная волчанка в настоящее время признана инфекционно-аллергическим аутоиммунным заболеванием, хотя полный патогенез заболевания до сих пор окончательно не выяснен. В крови пациентов с дискоидной красной волчанкой определяют большое количество гамма-глобулинов, а анализы костного мозга позволяют обнаружить специфические патологические клетки. Наблюдается угнетение функций коры надпочечников, расстройство в работе половой и эндокринной системы, дисбаланс обменных процессов.
Предполагают, что важную роль в патогенезе заболевания играет нарушение порфиринового обмена.
Несмотря на то, что точная причина дискоидной красной волчанки до сих пор не определена, известны факторы, которые способствуют развитию болезни и её обострению:
- травматизация кожи;
- воздействие ультрафиолета;
- прием некоторых медикаментов;
- инфекционные заболевания;
- воздействие на кожу низких температур;
- акроасфиксия, болезнь Рейно.
Особенно часто развитие заболевания сопряжено с воздействием солнечного или искусственного ультрафиолетового облучения, а также с чрезмерным охлаждением кожи или обморожениями. В таких случаях патология возникает на поврежденных участках кожных покровов.

[9], [10], [11], [12], [13], [14]
Симптомы дискоидной красной волчанки
Симптомы дискоидной красной волчанки начинаются с возникновения (чаще в области лица) красно-розовых отечных пятен, которое со временем становится плотными, с многочисленными небольшими чешуйками, закрепленными у основания волосяных фолликулов. При удалении такой чешуйки на её прилегающей поверхности можно заметить мельчайшие шипы – это ороговевшие пробки, которые вышли из устьев волосяных фолликулов.
Попытки удалить чешуйки вызывают болезненные ощущения у пациента. После снятия чешуек пораженная зона становится похожей на поверхность лимонной корки.
Со временем пораженная площадь расширяется, могут возникать новые участки. По краям пораженной зоны может развиваться инфильтрация, покраснение, ороговение кожи. В центральной части пораженной зоны формируется очаг атрофии: кожа становится заметно тоньше, её легко собрать в складки. Особенно стремительно атрофические изменения развиваются на участках с волосяным покровом.
На основании сказанного, можно выделить следующие основные симптомы дискоидной красной волчанки:
- эритема (покраснение кожи);
- инфильтрация (скопление в тканях различных жидкостей, элементов и веществ, отечность);
- гиперкератоз (утолщение рогового слоя эпидермиса);
- атрофия (инволюция, уменьшение объема и истончение ткани).
Помимо перечисленных признаков, может наблюдаться также появление сосудистых звездочек (телеангиоэктазии) и участков с повышенной пигментацией.
Симптомы могут быть выражены неодинаково, в зависимости от типа и длительности течения заболевания.
Дискоидная красная волчанка у мужчин
Принято считать, что дискоидная красная волчанка чаще возникает у женщин, чем у мужчин. Действительно, на 200 случаев заболевания приходится всего 3 пациента мужского пола. Причем данная статистика дополняется тем, что блондины поражаются болезнью чаще, чем брюнеты.
Заболевание имеет наибольшее распространение в странах с высокой влажностью и морским прохладным климатом. В тропиках, несмотря на постоянное обилие солнечных лучей, дискоидная красная волчанка возникает реже. Скорее всего, это связывают с более смуглой кожей местных жителей.
Почему женщины могут заболеть волчанкой чаще, чем представители мужского пола? Специалисты объясняют это только тем, что женская кожа более утонченная и нежная, к тому же у женщин гораздо активнее проходят гормональные процессы в организме. Этим объясняется и то, что очень часто женщины заболевают в период беременности и в скором времени после родов.
По статистике, дискоидной красной волчанкой чаще болеют женщины в половозрелом возрасте – от 20 до 40 лет. На долю мужчин, детей и пожилых людей приходится всего до 3% случаев заболевания.

[15], [16], [17], [18], [19], [20], [21], [22]
Диагностика дискоидной красной волчанки
Как правило, дискоидная красная волчанка диагностируется без каких-либо проблем и трудностей. Принципы диагностики дискоидной красной волчанки основаны, в первую очередь, на характерной клинической картине болезни. Во многом это связано с тем, что при накожных поражениях лабораторные анализы часто не выявляют каких-либо изменений в показателях.
Гистологические и другие диагностические методы часто применяют лишь для того, чтобы отличать дискоидную красную волчанку от прочих похожих патологий: псориаза, экземы, лимфоплазии, псевдопелады, саркоидоза, фавуса и пр.
Несложно различить красную волчанку и псориаз: при волчаночном поражении основное количество высыпаний сосредоточено на лице, а при псориазе поверхность лица поражается в основном только у детей. Чешуйки при псориазе удаляются легко и безболезненно, а при волчанке их трудно отделить, и при удалении возникает боль.
В сложных случаях, когда есть сомнения при постановке диагноза, могут назначать следующие исследования:
- микроскопическое исследование волос и чешуек для обнаружения возможного возбудителя заболевания;
- гистологическое исследование тканей – микроскопический анализ кусочка кожи или другой ткани, который дает представление о наружных изменениях ткани, её клеточном составе и состоянии;
- иммунофлюоресцентное исследование – основано на взаимодействии антигенов с антителами (иммунологический метод диагностики).
Все предложенные методы более чем достаточны для постановки правильного диагноза.

[23], [24], [25], [26], [27]
Какие анализы необходимы?
К кому обратиться?
Лечение дискоидной красной волчанки
Лечение дискоидной красной волчанки во многом зависит от клинической формы и провоцирующих факторов развития болезни.
Начинают лечение с устранения очагов хронической инфекции в организме, нормализации эндокринных расстройств. Устраняют прочие раздражающие и провоцирующие факторы, такие как прямой солнечный свет, лучевая терапия, холод, сквозняки, наружные повреждения кожи.
При дискоидной красной волчанке наибольшей эффективностью обладают антималярийные препараты. Используют Хингамин (возможно применение Делагила, Хлорохина, Резохина) перорально по 250 мг дважды в день после приема пищи на протяжении 10 суток. Далее частоту приема уменьшают до одного раза в день (10 суток) и после до 2-х раз в неделю. Можно подключать Плаквенил по 200 мг до 4-х раз в сутки. Данные препараты эффективны, но обладают рядом нежелательных побочных проявлений. Поэтому во время лечения необходимо периодически проводить анализ крови и мочи, наблюдать за состоянием глазного дна и функциональностью печени.
Замечены положительные результаты при назначении Пресоцила (от одной до 3-х таблеток трижды в сутки) или Сентона. При ранней диагностике заболевания эффект может быть получен при приеме Аминохинола по 0,05-0,15 г трижды в день, курсами по 7 дней с промежутками в 5 суток.
При необходимости могут быть назначены антибиотики преимущественно пенициллиновой группы с широким спектром антибактериальной активности. Тетрациклиновые антибиотики при дискоидной красной волчанке не используют (из-за фотосенсибилизации).
При подозрении на переход дискоидной формы заболевания в системную рекомендуется применение индивидуальных дозировок кортикостероидных препаратов, можно с добавлением цитостатиков (циклофосфан и пр.).
Эффективность терапии можно подкрепить использованием никотиновой кислоты, которая защищает организм от негативного воздействия ультрафиолета, выводит токсины, стимулирует функцию коры надпочечников, уменьшает побочные эффекты от антималярийных препаратов. Никотиновую кислоту назначают по 50 мг дважды в день после приема пищи на протяжении 1 месяца, затем спустя 2-3 недели курс повторяют. Рекомендуется проведение от 2-х до 5 циклов терапии. Лечение дополняют применением липотропных препаратов (липамид и пр.). Возможно и инъекционное введение 1% никотиновой кислоты – 1-5 мл в/м.
Для поддержки иммунитета назначают поливитаминные комплексы с витаминами A, C, E, группы B, кроме витамина D², который может усугубить состояние при заболевании.
При составлении схемы лечения дискоидной красной волчанки необходимо учитывать, что в терапии данного заболевания нельзя использовать сульфаниламиды (сульфадиметоксин, стрептоцид, бисептол и пр.) и стрептомицин, так как это крайне негативно действует на исход болезни, вплоть до её перерождения в системную форму.
Небольшие изменения касаются и рациона питания при волчанке: желательно употреблять продукты, в большом количестве содержащие никотиновую кислоту. К таким продуктам относятся треска, печень, фасоль, горох, чечевица, гречка, овсянка, ячневая каша и пр.
В качестве местного лечения можно использовать мази с фотозащитным свойством: Салол, Хинин, 5% Метилурацил, Фенкортозоль. Неплохой эффект оказывают мази на основе ланолина и цинковой пасты. Зону поражения можно обрабатывать Бийохинолом. Зачастую мази комбинируют: утром применяют фотозащитные кремы, а на ночь – мази с кортикостероидами.
Профилактика дискоидной красной волчанки
Специфических методов профилактики данного заболевания нет, так как этиология болезни не изучена до конца.
Для профилактики рецидивов заболевания после перенесенной дискоидной красной волчанки периодически практикуют профилактические курсы (рекомендуются в весенний и летний сезон):
- антималярийные средства (сначала по 1 таб/сутки, затем – по 2-3 в неделю);
- таблетки и инъекции никотиновой кислоты;
- фотозащитные препараты.
Пациент должен избегать длительного пребывания в холодных и слишком жарких помещениях, а также зимой на морозе, на ветру, под прямыми лучами солнца. Если возможно, следует избегать оперативных вмешательств, травм, прививок и вакцин. Приветствуется занятия физической культурой, прогулки в парке или в лесу.
Питание пациента должно быть полноценным, с небольшим количеством соли и сахара, без алкоголя.
Прогноз дискоидной красной волчанки
Для хронической дискоидной формы заболевания прогноз для жизни в большинстве случаев благоприятный. При грамотно подобранной схеме лечебных мероприятий могут преобладать продолжительные облегчения (ремиссии). Однако, в некоторых случаях вероятен переход кожной формы болезни в системную: не секрет, что системная красная волчанка – это уже тяжелое заболевания с серьезными осложнениями. Часто такому переходу предшествует нарушение некоторых запретов: длительное нахождение на солнце, лечение сульфаниламидными медпрепаратами и стрептомицином, переохлаждение и пр.
Дискоидная красная волчанка требует постоянного диспансерного контроля, с проведением клинических и лабораторных исследований для своевременного обнаружения перерождения в системный процесс. Важно следить за функцией и состоянием органов мочевыделения, сердца, дыхательной системы. Работоспособность перечисленных органов во многом способно определить прогноз заболевания.
[youtube.player]Читайте также:


