Цервикальная недостаточность и инфекции

Все будущие мамочки желают, чтобы время ожидания появления на свет крохи проходило спокойно и не омрачалось появлением осложнений. Но к сожалению, около 15% беременных женщин сталкиваются во 2-3 триместрах с проблемой преждевременных родов или самопроизвольного аборта, причем в 40% всех случаев причиной потери беременности является неполноценность шейки матки.
Истмико-цервикальная недостаточность (ИЦН) – это патология, связанная с укорочением и открытием шейки матки, что провоцирует, в свою очередь, опущение и преждевременное вскрытие плодного пузыря. Проявляется ИЦН чаще на сроке беременности 11-27 недель.
Недостаточность шейки матки возникает по разным причинам и может быть травматической или функциональной. Травматической называют ИЦМ, которая возникает вследствие различных гинекологических процедур, приведших к образованию рубцов, из-за чего шейка матки утратила способность к полноценному сокращению.
Функциональная ИЦМ связана с гормональными изменениями в организме беременной. Речь, как правило, идет об избытке андрогенов или о недостатке прогестерона, что провоцирует размягчение, укорачивание и открытие шейки матки. Это, кстати, по частоте - вторая причина появления истмико-цервикальной недостаточности.
Также ИЦМ может возникать при многоплодной беременности, на фоне высокой нагрузки на матку или при патологиях развития матки. Истмико-цервикальная недостаточность имеет бессимптомное течение. В очень редких случаях ИЦН проявляет себя кровянистыми мажущими выделениями, появлением в животе тянущих болей, то есть симптомами выкидыша. Обычно клинические признаки истмико-цервикальной недостаточности во время беременности отсутствуют.
Диагностика истмико-цервикальной недостаточности
Поскольку ИЦН имеет в основном бессимптомное течение, диагностировать такое состояние довольно сложно. К сожалению, традиционное наблюдение беременности носит во многом формальный характер и ограничивается лишь измерением веса, артериального давления и окружности живота. Поэтому нередко о несостоятельности шейки матки беременная женщина узнает, когда возникают проблемы.
Диагностировать истмико-цервикальную недостаточность можно при проведении вагинального осмотра и УЗИ шейки матки. Поэтому очень важно во время беременности регулярно посещать своего врача и проходить все назначенные доктором диагностические процедуры.
УЗИ шейки матки проводится во время обязательных и дополнительных скрининговых исследований. Как правило, первое УЗИ шейки матки проводят на сроке 11-13 недель. Врач оценивает, соответствует ли длина шейки сроку беременности, анализирует состояние зева и проверяет, нет ли нарушений, способствующих риску выкидыша.
Нормальная шейка матки на сроке беременности 11-13 недель имеет длину 35-45 мм; если исследование выявляет, что длина шейки меньше 20 мм, это говорит об истмико-цервикальной недостаточности и требует изменения тактики ведения беременности.
Как сохранить беременность при диагнозе ИЦН
Лечение ИЦН напрямую зависит от причины, вызвавшей патологию. Если развитие истмико-цервикальной недостаточности было вызвано гормональным нарушением, беременной женщине назначается специфическая медикаментозная терапия, сосредоточенная на нормализации уровня гормонов.
Также одним из консервативных методов коррекции ИЦМ является установка специального разгрузочного кольца (пессария). Такое кольцо правильно перераспределяет вес околоплодных вод и растущего плода, поддерживая шейку матки и не позволяя ей раскрываться, что дает возможность благополучно доносить беременность. В самых сложных случаях истмико-цервикальной недостаточности, требуется хирургическая коррекция.
Хирургическая коррекция ИЦН: что это означает?
Хирургическое вмешательство при истмико-цервикальной недостаточности предполагает наложение на шейку матки нескольких швов (как правило, двух) для того, чтобы шейка могла выдержать постоянно увеличивающуюся нагрузку. Проводится такая процедура на сроке 14-25 недель (до 18-20 недель).
Оперативное лечение несостоятельности шейки матки – это малотравматичная, совершенно безопасная и максимально результативная процедура. Своевременное наложение на шейку матки швов дает возможность благополучно доносить беременность и родить ребенка в положенный срок. Если вам во время беременности поставили диагноз "истмико-цервикальная недостаточность", не надо впадать в отчаяние – специалисты Клиники Современной Медицины в Москве знают об ИЦН все и умеют эффективно с ней бороться!
Показания и противопоказания для оперативной коррекции ИЦН
Основными показаниями к оперативной коррекции недостаточности шейки матки являются:
- существование в анамнезе беременной выкидышей во II-III триместрах и преждевременных родов;
- диагностированная ИЦН по результатам обследования;
- беременности на сроке 13-25 недель;
- ненарушенная целостность плодного пузыря.
Перед операцией, которую выполняют в стационаре, будущая мама проходит обязательное обследование. Манипуляция относится к малотравматичным хирургическим методикам и не нуждается в назначении строгого постельного режима. То есть беременной женщине через несколько часов после наложения швов уже можно вставать и ходить. Строгий постельный режим нужен, если наблюдается провисание плодного пузыря.
Одной из особенностей ведения беременности с истмико-цервикальной недостаточностью является необходимость проведения еженедельного осмотра шейки матки. Швы, как правило, снимают на 37-38 неделе беременности или при возникновении таких срочных ситуаций, как:
- начало родовой деятельности;
- излитие или подтекание околоплодных вод;
- появление кровянистых выделений;
- прорезывание шовной нитью тканей шейки.
Наложение швов при ИЦН не проводят при наличии таких патологий:
- предлежание плаценты;
- дальнейшее пролонгирование беременности невозможно по медицинским показаниям;
- врожденные тяжелые аномалии развития плода.
"Клиника Современной Медицины" – один из лучших медицинских центров Москвы. У нас работают грамотные, опытные доктора, использующие передовые разработки в области ведения беременности. Оперативная коррекция истмико-цервикальной недостаточности в нашей клинике выполняется щадящим, малотравматичным методом с применением анестетиков последнего поколения, безопасных для течения беременности.
Наши врачи имеют многолетний опыт работы с пациентками, которым в свое время был поставлен диагноз "истмико-цервикальная недостаточность". Все они благополучно доносили беременность и стали мамами чудесных детишек.
Ведение беременности при ИЦН
Любая патология беременности требует не только вовремя проведенной диагностики и лечения, но и обязательного соблюдения определенного режима. Исключением не является и истмико-цервикальная недостаточность. Ведение беременности с ИЦН имеет свои особенности; главное, выявить патологию как можно раньше.
Истмико-цервикальная недостаточность – это патология, которая требует регулярного наблюдения со стороны врача. Но пугаться данного диагноза не стоит. Современная медицина дает возможность решить эту проблему без вреда для здоровья женщины и ребенка; главное – своевременно выявить проблему и тщательно соблюдать все предписания гинеколога!
В нашей клинике работают замечательные специалисты, которые своевременно окажут профессиональную помощь в решении вопросов, связанных с планированием и ведением беременности с истмико-цервикальной недостаточностью. Акушеры-гинекологи Клиники Современной Медицины проводят консультации и точную диагностику всех видов ИЦН, а также осуществляют ведение беременности после лечения иствико-цервикальной недостаточности, включающее динамическую цервикометрию.
Наш медицинский центр оказывает самый широкий спектр услуг. Вы всегда можете обратится к нам по вопросам ведения беременности. Мы готовы оказать вам услуги ведения беременности при миоме матки и ведения многоплодной беременности.

Беременность иногда протекает с осложнениями. Организм женщины в этот период проходит проверку на состояние здоровья — обостряются хронические заболевания, обнаруживаются скрыто протекающие. Некоторые патологии возникают лишь при беременности. К ним относится истмико — цервикальная недостаточность.
Что такое ИЦН

Столкнувшись при беременности с диагнозом ИЦН, далеко не все женщины знают, что это такое.
Преждевременное ослабление шейки матки, ее укорачивание, опущение плодного пузыря в полости матки называется истмико — цервикальной недостаточностью.
Матка состоит из тела и шейки. Шейка матки со стороны тела ограничена внутренним зевом, а с внешней — наружным.
Зев являет собой мышечное кольцо.
При зачатии шейка матки сужается и закрывается слизистой пробкой.
Это происходит для сохранения беременности и предотвращения инфицирования плода и самой матки. Шейка матки поддерживает закрытой детское место и не позволяет опуститься плодной оболочке.
Ближе к родам мышцы шейки постепенно расслабляются. Готовятся к предстоящему процессу рождения ребенка.
Чем опасно заболевание
При ИЦН близость плодной оболочки к родовым путям приводит к инфицированию и преждевременным родам или выкидышу, в зависимости от срока беременности.
Главная опасность состоит в отсутствии ранних признаков патологии.
Даже привычная двигательная активность женщины может вызвать разрыв плодного пузыря и привести к появлению на свет недоношенного младенца, а в некоторых случаях и к его гибели.
По разным данным, с истмико-цервикальной недостаточностью при беременности встречается 1-9 женщин из ста. ИЦН становится причиной привычной невынашиваемости у четверти женщин с этим диагнозом.
Причины развития
Причины ИЦН можно условно разделить на две группы:

- Органические (травматические). Эту группу составляют факторы, вызвавшие несостоятельность цервикального канала: операции на шейке матки, разрывы, рубцовые деформации, аборты. При хирургическом вмешательстве может произойти травматическое повреждение цервикального канала.
- Функциональные. В основе функциональных причин лежит нарушение гормонального фона беременной — низкий уровень прогестерона или слишком высокий тестостерона (гиперандрогения). В эту же группу входят также беременности крупным плодом, многоплодная беременность.
Симптомы и проявления
На любых сроках гестационного периода начальная фаза заболевания протекает бессимптомно.
Только при гинекологическом осмотре врач может обнаружить размягчение и укорочение шейки матки. Это проявление истмико-цервикальной недостаточности.
Признаки, которые отмечает женщина, сопутствуют и нормальному течению болезни:
- тянущие боли в области матки;
- чувство распирания во влагалище;
- усиление слизистых выделений, в них часто присутствует кровь;
- боль в крестце и пояснице.
Методы диагностики
Диагностику истмико-цервикальной недостаточности проводят при помощи пальпации влагалища. Также используется осмотр с зеркалом и данные ультразвукового исследования.
На осмотре врач увидит V-образное раскрытие внутреннего зева. Его определяют при помощи теста с давлением на дно матки или кашлем.
Цервикометрию проводят на УЗИ, исследование заключается в контроле длины шейки матки.
В норме она должна составлять 4 см. Сами ткани в нормальном состоянии плотные, наружный зев плотно сомкнут и отклонен немного назад.
Если длина составляет 3 см, проводят цервикометрию, чтобы не упустить угрозу прерывания беременности.
В случае укорочения шейки матки до 2 см показано срочное хирургическое вмешательство.
Назначают цервикометрию всем женщинам, входящим в группу риска по цервикальной недостаточности.
В группу риска входят:
- многоплодная беременность;
- аномалии в строении внутренних половых органов;
- деформирование шейки вне зависимости от причин;
- недостаток прогестерона;
- привычная невынашиваемость;
- выкидыш;
- хирургические операции на шейке матки.

Лечение ИЦН
Для лечения истмико-цервикальной недостаточности используют хирургический и медикаментозный методы.
Если причина заболевания состоит в гормональных нарушениях, назначают лечение для устранения первопричины.
Назначают лекарственные средства для снижения тонуса матки — магнезию, гинипрал, индометацин и спазмолитики (но-шпа, папаверин).
Хирургический метод лечения заключается в наложении швов на шейку матки — зашивают наружный зев и суживают внутренний.
Операцию проводят по показаниям, обычно до 18 недели беременности.
В случае необходимости, хирургическое вмешательство проводят и на более поздних сроках, но не позже 28 недели.
Манипуляцию проводят в условиях стационара с применением краткосрочного наркоза, безвредного для плода.
До процедуры выполняют лабораторное исследование мазка из родовых путей на наличие патогенной микрофлоры и проводят их санацию.
Состояние швов проверяют каждые две недели.
Снимают их в определенных случаях:
- ближе к предполагаемой дате родов — после 38 недели беременности;
- в начале родовой деятельности вне зависимости от срока;
- при прорезывании швов;
- при подтекании околоплодных вод;
- при выделениях с примесью крови.
При имеющихся противопоказаниях к хирургическому вмешательству, женщине предписывается строгий постельный режим и токолитики — препараты, которые применяют для профилактики преждевременных родов.

Хирургические операции проводят различными методами:
- метод зашивания по MacDonald;
- круговой шов по Любимовой;
- П-образные швы по Любимовой и Мамедалиевой;
- модификация Орехова метода Терьяна.
Противопоказания к операции:
- тяжелые заболевания беременной — болезни дыхательной и сердечно-сосудистой системы, патологии почек, печени, инфекции мочеполовой системы;
- предлежание плаценты;
- замершая беременность;
- маточное кровотечение;
- врожденные патологии плода.
Осложнения хирургических операций:
- вторичное инфицирование;
- разрывы шейки матки;
- прорезывание швов;
- затруднение родовой деятельности.
Существуют некоторые особенности послеродового периода:
- после операции не требуется соблюдать постельный режим;
- проводят обработку влагалища антисептическими средствами — 3% перекисью водорода, хлоргексидином;
- в качестве профилактики проводят терапию спазмолитиками (дротаверин внутримышечно или перорально) и адреномиметиками (гексопреналин и верапамил);
- антибактериальная терапия;
- выписывают через 5 суток при благополучном течении послеоперационного периода.

Наиболее распространенным методом является установка разгрузочного пессария, или кольца Мейера.
Кольцо Мейера представляет из себя специальную конструкцию из пластика, которую устанавливают во влагалище на любом сроке беременности.
Задача пессария состоит в распределении веса плода и удержании его в надлежащем положении.
Так как инородное тело во влагалище приводит к нарушению естественной микрофлоры, проводят регулярную санацию влагалища фурацилином или бороглицерином.
В случае необходимости проводят антибактериальную терапию.
Удаляют кольцо перед родами или непосредственно в родовом периоде.
Профилактика и рекомендации пациенткам с ИЦН
Рекомендации по лечению ИЦН включают:
- соблюдение врачебных предписаний;
- снижение физических нагрузок;
- избегание половых контактов;
- эмоциональный покой.
- своевременное лечение заболеваний, особенно гормональных;
- планирование беременности — при цервикальной недостаточности предыдущей беременности следующая должна состояться не раньше, чем через 2 года;
- отказ от абортов;
- постановка на учет при подтверждении беременности;
- прохождение плановых медицинских осмотров.
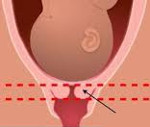
Истмико-цервикальная недостаточность – нарушение, связанное с открытием шейки матки еще в процессе эмбриогенеза, что приводит к самопроизвольному аборту или преждевременному родоразрешению. Клинически данная патология обычно никак не проявляется, иногда возможно появление незначительной боли и чувства распирания, выделение слизи с кровью. Для определения патологических изменений и подтверждения диагноза используется ультразвуковое сканирование. Медицинская помощь заключается в установке во влагалище кольца Мейера (специального пессария) или хирургическом наложении швов. Также показана медикаментозная терапия.
Общие сведения
Истмико-цервикальная недостаточность (ИЦН) – патология беременности, развивающаяся вследствие ослабления мышечного кольца, располагающегося в зоне внутреннего зева и неспособного удержать плод и его оболочки. В акушерстве такое состояние встречается у каждой десятой пациентки, обычно возникает во втором триместре, реже диагностируется после 28 недель беременности. Опасность истмико-цервикальной недостаточности заключается в отсутствии ранней симптоматики при том, что данное патологическое состояние может приводить к гибели плода на поздних сроках или наступлению преждевременных родов. Если у женщины наблюдается привычное невынашивание беременности, примерно в четверти клинических случаев причиной такого состояния является ИЦН.
При истмико-цервикальной недостаточности наблюдается снижение мышечного тонуса с области внутреннего зева, что приводит к его постепенному раскрытию. В результате часть плодных оболочек опускается в просвет шейки матки. На данном этапе истмико-цервикальная недостаточность представляет реальную угрозу для ребенка, так как даже незначительная нагрузка или активные движения могут вызвать нарушение целостности плодного пузыря, последующие преждевременные роды или гибель плода. Кроме этого, при ИЦН возможно занесение инфекции к плоду, поскольку в половых путях всегда присутствует определенная микрофлора.

Причины истмико-цервикальной недостаточности
Этиология истмико-цервикальной недостаточности заключается в снижении тонуса мышечных волокон, которые формируют маточный сфинктер. Его основная роль – поддержание шейки матки в закрытом состоянии вплоть до наступления родовой деятельности. При истмико-цервикальной недостаточности данный механизм нарушается, что приводит к преждевременному раскрытию цервикального канала. Зачастую причиной ИЦН становятся травматические повреждения шейки матки в анамнезе. Вероятность развития истмико-цервикальной недостаточности повышается у женщин, которые перенесли поздние аборты, разрывы, оперативные роды (наложение акушерских щипцов).
Истмико-цервикальная недостаточность часто возникает после плодоразрушающих операций, родов в тазовом предлежании и хирургических вмешательств на шейке матки. Все эти факторы обуславливают травматизацию цервикса и возможное нарушение расположения мышечных волокон относительно друг друга, что в итоге способствует их несостоятельности. Также причиной истмико-цервикальной недостаточности могут стать врожденные аномалии, связанные с неправильным строением органов репродуктивной системы беременной женщины. Достаточно редко встречается врожденная ИЦН, определить которую можно даже при отсутствии зачатия – в подобном случае в момент овуляции будет отмечаться раскрытие шеечного канала более чем на 0,8 см.
Истмико-цервикальная недостаточность нередко наблюдается на фоне гиперандрогении – повышенного содержания мужских половых гормонов в крови пациентки. Увеличение вероятности развития патологии отмечается при сочетании этой проблемы с дефицитом продукции прогестерона. Отягощающим фактором при истмико-цервикальной недостаточности является многоплодие. Наряду с повышенным давлением на шейку матки в подобных случаях часто выявляется увеличение продукции гормона релаксина. По этой же причине истмико-цервикальная недостаточность иногда диагностируется у пациенток, которым проводилась индукция овуляции гонадотропинами. Вероятность развития данной патологии повышается при наличии крупного плода, многоводии, присутствии у пациентки вредных привычек, выполнении тяжелой физической работы в период вынашивания.
Классификация истмико-цервикальной недостаточности
С учетом этиологии можно выделить два вида истмико-цервикальной недостаточности:
- Травматическая. Диагностируется у пациенток, в анамнезе которых присутствуют операции и инвазивные манипуляции на цервикальном канале, повлекшие за собой образование рубца. Последний состоит из соединительнотканных элементов, которые не выдерживают повышения нагрузки при давлении плода на шейку матки. По этой же причине возможна травматическая истмико-цервикальная недостаточность у женщин с разрывами в анамнезе. ИЦН данного вида проявляется преимущественно во 2-3 триместре, когда вес беременной матки стремительно повышается.
- Функциональная. Обычно такая истмико-цервикальная недостаточность провоцируется расстройством гормонального фона, вызывается гиперандрогенией или недостаточной продукцией прогестерона. Данная форма нередко возникает после 11 недели эмбриогенеза, что обусловлено началом функционирования желез внутренней секреции у плода. Эндокринные органы ребенка продуцируют андрогены, которые в совокупности с веществами, синтезирующимися в организме женщины, приводят к ослаблению мышечного тонуса и преждевременному открытию шеечного канала.
Симптомы истмико-цервикальной недостаточности
Клинически истмико-цервикальная недостаточность, как правило, никак не проявляется. При наличии симптомов признаки патологии зависят от срока, на котором возникли изменения. В первом триместре об истмико-цервикальной недостаточности может свидетельствовать кровомазание, не сопровождающееся болью, в редких случаях сочетающееся с незначительным дискомфортом. На поздних этапах (после 18-20 недель эмбриогенеза) ИЦН приводит к гибели плода и, соответственно, выкидышу. Возникает кровомазание, возможен дискомфорт в пояснице, животе.
Особенность истмико-цервикальной недостаточности заключается в том, что даже при своевременном посещении акушера-гинеколога из-за отсутствия явной симптоматики выявить патологические изменения непросто. Обусловлено это тем, что рутинно в ходе каждой консультации объективный гинекологический осмотр не осуществляется, чтобы уменьшить вероятность занесения патогенной микрофлоры. Однако даже в ходе гинекологического исследования заподозрить проявления истмико-цервикальной недостаточности удается не всегда. Поводом для проведения инструментальной диагностики может послужить чрезмерное размягчение или уменьшение длины шейки. Именно эти симптомы зачастую указывают на начавшуюся истмико-цервикальную недостаточность.
Диагностика истмико-цервикальной недостаточности
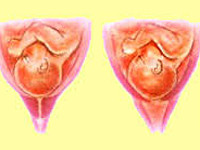
УЗ-сканирование – самый информативный метод в выявлении истмико-цервикальной недостаточности. Признаком патологии является укорочение шейки матки. В норме данный показатель варьирует и зависит от этапа эмбриогенеза: до 6 месяцев беременности он составляет 3,5-4,5 см, на поздних сроках – 3-3,5 см. При истмико-цервикальной недостаточности указанные параметры изменяются в меньшую сторону. Об угрозе прерывания или преждевременного появления младенца на свет свидетельствует укорочение канала до 25 мм.
V-образное открытие шейки – характерный признак истмико-цервикальной недостаточности, который наблюдается как у рожавших, так и у нерожавших пациенток. Обнаружить такой симптом удается при проведении ультразвукового мониторинга. Иногда для подтверждения диагноза во время сканирования выполняется проба с повышением нагрузки – больную просят покашлять или немного давят на дно маточной полости. У рожавших пациенток истмико-цервикальная недостаточность иногда сопровождается увеличением просвета шейки на всем протяжении. Если женщина относится к группе риска или имеет косвенные признаки ИЦН, проводить мониторинг следует дважды в месяц.
Лечение истмико-цервикальной недостаточности
При истмико-цервикальной недостаточности показан полный покой. Важно оградить беременную женщину от негативных факторов: стрессов, вредных условий труда, интенсивных физических нагрузок. Вопрос об условиях последующего ведения беременности решает акушер-гинеколог с учетом состояния пациентки и выраженности патологических изменений. Консервативная помощь при истмико-цервикальной недостаточности предполагает установку во влагалище кольца Мейера, которое уменьшает давление плода на шейку матки. Процедуру рекомендуется проводить в период эмбриогенеза 28 недель и более при незначительном открытии зева.
Хирургическое вмешательство при истмико-цервикальной недостаточности позволяет с большой вероятностью доносить младенца до нужного срока. Манипуляция предполагает наложение на шейку шва, предупреждающего ее преждевременное открытие. Операция осуществляется под наркозом, для ее выполнения необходимы следующие условия: признаки целостности плодных оболочек и жизнедеятельности плода, срок беременности до 28 недель, отсутствие патологических выделений и инфекционных процессов со стороны половых органов. Швы и пессарий при истмико-цервикальной недостаточности удаляют по достижении периода эмбриогенеза 37 недель, а также в случае наступления родов, вскрытия плодного пузыря, формирования свища или возникновения кровомазания.
В ходе консервативной терапии и в послеоперационном периоде пациенткам с истмико-цервикальной недостаточностью назначаются антибактериальные препараты, позволяющие предупредить развитие инфекции. Также показано использование спазмолитиков, при гипертонусе матки – токолитиков. При функциональной форме истмико-цервикальной недостаточности дополнительно могут применяться гормональные средства. Родоразрешение возможно через естественные половые пути.
При истмико-цервикальной недостаточности женщина может доносить малыша до предполагаемой даты родов. Из-за слабого мышечного сфинктера увеличивается риск стремительных родов, при наличии вероятности развития данного состояния беременных госпитализируют в акушерское отделение. Профилактика истмико-цервикальной недостаточности предполагает своевременное обследование и лечение выявленных заболеваний (особенно гормональных) еще на этапе планирования зачатия. После оплодотворения пациентка должна нормализовать режим труда и отдыха. Важно исключить стрессовые факторы, тяжелую работу. Специалистам следует внимательно следить за состоянием женщины и как можно раньше определить, входит ли она в группу риска по развитию ИЦН.
Несмотря на существенный прогресс в области акушерства и гинекологии, далеко не все беременности заканчиваются рождением здорового малыша.
Истмико-цервикальная недостаточность является одной из причин невынашивания беременности. На ее долю приходится 30–40% всех поздних самопроизвольных выкидышей и преждевременных родов.
Истмико-цервикальная недостаточность (ИЦН) – это недостаточность или несостоятельность перешейка и шейки матки, при которой она укорачивается, размягчается и приоткрывается, что может привести к самопроизвольному выкидышу. При нормально протекающей беременности шейка матки играет роль мышечного кольца, удерживающего плод и не дающего ему раньше срока покинуть полость матки. По мере прогрессирования беременности происходит рост плода, увеличивается количество околоплодных вод, и это приводит к повышению внутриматочного давления. При истмико-цервикальной недостаточности шейка матки не способна справиться с такой нагрузкой, при этом оболочки плодного пузыря выпячиваются в канал шейки матки, инфицируются микробами, после чего вскрываются, и беременность прерывается раньше положенного срока. Очень часто выкидыш происходит во втором триместре беременности (после 12 недель).
Симптомы ИЦН очень скудны, так как в основе заболевания лежит раскрытие шейки матки, которое протекает без болевых ощущений и кровотечения. Беременную могут беспокоить чувство тяжести внизу живота, учащенное мочеиспускание, обильные слизистые выделения из половых путей. Поэтому очень важно вовремя сообщить о данных симптомах врачу акушеру-гинекологу, ведущему беременность.
По причине возникновения выделяют органическую и функциональную истмико-цервикальную недостаточность.
Органическая ИЦН возникает после перенесенных абортов, выскабливаний полости матки. Во время этих операций происходит расширение канала шейки матки специальным инструментом, в результате чего может произойти травматизация шейки матки. К органической ИЦН также могут привести разрывы шейки матки во время предыдущих родов. При плохом заживлении швов на месте разрывов образуется рубцовая ткань, которая не может обеспечить полноценное закрытие шейки матки в следующую беременность.
Функциональная ИЦН наблюдается при гиперандрогении (повышенной выработке мужских половых гормонов). Под действием андрогенов происходит размягчение и укорочение шейки матки. Еще одной причиной формирования функциональной ИЦН является недостаточная функция яичников, а именно, дефицит прогестерона (гормона, поддерживающего беременность). Пороки развития матки, крупный плод (вес более 4 кг), многоплодная беременность также способствуют возникновению функциональной ИЦН.
До беременности данное заболевание выявляется лишь в тех случаях, когда имеются грубые рубцы или деформации на шейке матки.
Чаще всего истмико-цервикальная недостаточность впервые диагностируется после самопроизвольного прерывания первой беременности. Методом выявления ИЦН является влагалищное исследование. В норме во время беременности шейка матки длинная (до 4 см), плотная, отклонена кзади и ее наружное отверстие (наружный зев) закрыто. При ИЦН наблюдается укорочение шейки матки, ее размягчение, а также раскрытие наружного и внутреннего зева. При выраженной ИЦН при осмотре шейки матки в зеркалах могут быть обнаружены свисающие оболочки плодного пузыря. Состояние шейки матки также можно оценить при ультразвуковом исследовании. С помощью ультразвукового датчика, который врач вводит во влагалище, проводится измерение длины шейки матки и оценивается состояние внутреннего зева. Длина шейки матки, равная 3 см, требует проведения дополнительного ультразвукового исследования в динамике. А если длина шейки матки составляет
2 см, то это является абсолютным признаком истмико-цервикальной недостаточности и требует соответствующей хирургической коррекции.
Беременной женщине рекомендуется ограничить физические и психо-эмоциональные нагрузки, воздерживаться от половой жизни на протяжении всего периода беременности, а также не заниматься спортом. В некоторых ситуациях показано назначение препаратов, снижающих тонус матки (токолитиков). Если причиной функциональной ИЦН явились гормональные нарушения, проводят их коррекцию, назначая гормональные препараты.
Выделяют два метода лечения ИЦН: консервативный (нехирургический) и хирургический.
Нехирургический метод лечения имеет ряд преимуществ по сравнению с хирургическим. Метод бескровен, прост и безопасен для матери и плода. Его можно применять в амбулаторных условиях на любом сроке беременности (до 36 недель). Данный способ используют при незначительных изменениях со стороны шейки матки.
Нехирургическая коррекция ИЦН проводится с помощью пессария – акушерского кольца (это конструкция особой анатомической формы с замыкающим кольцом для шейки матки). Пессарий надевается на шейку матки, за счет чего уменьшается нагрузка и перераспределяется давление на шейку матки, т.е. он исполняет роль своеобразного бандажа. Методика постановки пессария проста, не требует обезболивания и хорошо переносится беременной. При применении этого метода пациентка застрахована от технических погрешностей, которые могут наблюдаться при хирургическом лечении.
После процедуры установки беременная женщина должна находиться под динамическим наблюдением врача. Каждые 3–4 недели берутся мазки из влагалища на флору, оценивается состояние шейки матки с помощью УЗИ. Пессарий удаляют в 37–38 недель беременности. Извлечение происходит легко и безболезненно. В случае появления кровянистых выделений или при развитии родовой деятельности пессарий удаляют досрочно.
В настоящее время разработаны различные методы оперативного лечения ИЦН.
При грубых анатомических изменениях шейки матки, обусловленных старыми разрывами (если это единственная причина невынашивания), необходимо оперативное лечение вне беременности (пластика шейки матки). Через год после проведения операции женщина может планировать беременность.
Показаниями к операции во время беременности являются наличие в анамнезе самопроизвольных выкидышей, преждевременных родов, а также прогрессирующая недостаточность шейки матки: ее дряблость, укорочение, увеличение зияния наружного зева или всего канала шейки матки. Хирургическую коррекцию ИЦН не проводят при наличии заболеваний, при которых беременность противопоказана (тяжелые заболевания сердечно-сосудистой системы, почек, печени и др.); при выявленных пороках развития плода; при повторяющихся кровянистых выделениях из половых путей.
В большинстве случаев при ИЦН полость матки инфицирована микробами из-за нарушения запирательной функции шейки матки. Поэтому перед хирургической коррекцией шейки матки обязательно проводят исследование мазка из влагалища на флору, а также бактериологический посев или исследование отделяемого половых путей методом ПЦР. При наличии инфекции или патогенной флоры назначают лечение.

Хирургический метод лечения заключается в наложении на шейку матки швов из специального материала. С их помощью предотвращается дальнейшее раскрытие шейки матки, в результате она способна справиться с растущей нагрузкой. Оптимальным сроком для наложения шва является 13–17-я недели беременности, однако время проведения операции определяется индивидуально, в зависимости от времени возникновения и клинических проявлений ИЦН. С увеличением срока беременности из-за несостоятельности шейки матки происходит опускание и провисание плодного пузыря. Это приводит к тому, что его нижняя часть инфицируется микробами, которые находятся во влагалище, что может привести к преждевременному разрыву плодного пузыря и излитию вод. Кроме того, за счет давления плодного пузыря происходит еще большее расширение цервикального канала. Таким образом, оперативное вмешательство в более поздние сроки беременности менее эффективно.
Наложение швов на шейку матки происходит в стационаре под внутривенным наркозом. При этом используют препараты, оказывающие минимальное воздействие на плод. После наложения швов на шейку матки показано назначение лекарственных средств, снижающих тонус матки.
В некоторых случаях применяют антибактериальные препараты. В первые два дня после операции проводят обработку шейки матки и влагалища растворами антисептиков. Время пребывания в стационаре зависит от течения беременности и возможных осложнений. Обычно через 5–7 дней после операции беременная может быть выписана из стационара. В дальнейшем осуществляется амбулаторное наблюдение: каждые 2 недели производят осмотр шейки матки в зеркалах. По показаниям или раз в 2–3 месяца врач берет мазок на флору. Обычно швы снимаются в 37–38 недель беременности. Процедуру проводят в стационаре без обезболивания.
Рекомендуется соблюдать интервал между беременностями не менее 2 лет. При наступлении беременности желательно как можно раньше встать на учет в женскую консультацию и выполнять все назначенные врачом рекомендации. Вовремя обратившись к врачу, вы обеспечите своему малышу благоприятные условия для дальнейшего роста и развития.
Если у вас выявлена истмико-цервикальная недостаточность, не стоит отчаиваться. Своевременная диагностика, правильно выбранная тактика ведения беременности, лечебно-охранительный режим, а также благоприятный психологический настрой позволит доносить до положенного срока и родить здорового малыша.
Читайте также:


