Антигистаминные препараты при сенной лихорадке
Поллиноз — классическое аллергическое заболевание, в основе которого лежит аллергическая реакция немедленного типа. Заболевание характеризуется острым аллергическим воспалением слизистых оболочек дыхательных путей, глаз, кожи. Реже в процесс вовлекаются
Поллиноз — классическое аллергическое заболевание, в основе которого лежит аллергическая реакция немедленного типа. Заболевание характеризуется острым аллергическим воспалением слизистых оболочек дыхательных путей, глаз, кожи. Реже в процесс вовлекаются пищеварительная, сердечно-сосудистая, мочеполовая, нервная системы. Заболевание отличается четкой, из года в год повторяющейся сезонностью и совпадает по времени с пылением определенных растений. Ежегодно клинические симптомы поллиноза повторяются в одни и те же месяцы, даже числа, за исключением жаркой или холодной погоды, когда период пыления растений начинается раньше или запаздывает. Характерна четкая связь с пребыванием в определенной местности, где пылят аллергенные растения. Выезд больного из данного региона приводит к исчезновению симптомов поллиноза. Интенсивность клинических проявлений заболевания зависит от концентрации пыльцы в воздухе. Поэтому больные чувствуют себя значительно хуже за городом, в поле, где концентрация пыльцы выше. Дождливая погода благоприятно сказывается на состоянии больных (количество пыльцы уменьшается). Жаркая погода приводит к обильному образованию пыльцы и ведет к нарастанию клинических проявлений.
В разных странах мира поллинозами страдает от 0,2 до 39 % населения. Чаще всего болеют лица от 10 до 40 лет, у детей до 3 лет заболевание поллинозом встречается редко, до 14 лет в 2 раза чаще заболевают мальчики, а возрасте от 15 до 50 лет лица женского пола. Среди горожан заболеваемость выше в 4–6 раз, чем у сельских жителей. Распространенность пыльцевой аллергии зависит от природно-климатических, экологических и этнографических особенностей.
Выделены 3 основные группы аллергенных растений: древесные, злаковые и разнотравье, сорняки.
Первый пик заболеваемости поллинозом — весенний — вызывает пыльца деревьев (с середины апреля до конца мая). Среди деревьев выраженной аллергенной активностью обладает пыльца березы, дуба, орешника, ольхи, клена, ясеня, платана, вяза, тополя.
Второй весенне-летний подъем заболеваемости вызывает цветение злаков с начала июня до конца июля. Наибольшей антигенной активностью обладают дикорастущие (тимофеевка, овсяница луговая, ежа сборная, пырей, мятлик луговой, костер, лисохвост, райграс), культивируемые злаки (рожь, кукуруза).
Третья пыльцевая волна (июль–сентябрь) связана с бурным пылением сорных трав (полынь, лебеда, амброзия, подсолнечник).
Установлено, что в центральной полосе России чаще заболевание связано с сенсибилизацией к пыльце злаковых трав, деревьев, сорных трав. На юге России основные аллергены амброзия, полынь, подсолнечник, кукуруза. В Сибири в спектре сенсибилизации преобладает пыльца деревьев и злаков. В странах центральной Европы ведущая роль в этиологии поллинозов принадлежит злаковым травам и деревьям, в северной Европе — злакам и сорнякам, в южной Европе — деревьям, кустарникам и травам, в США — амброзии.
Известно, что существует сходство между аллергенами различных видов пыльцы. Антигены присутствуют не только в пыльцевых зернах, но и в других частях растений (семена, листья, стебли, плоды). Это является причиной появления у больных поллинозом перекрестной пищевой аллергии и непереносимости препаратов растительного происхождения.
Факторы, способствующие сенсибилизации: наследственность по атопическим заболеваниям; высокий уровень сывороточного IgE; место рождения (зона высокой концентрации пыльцы растений); месяц рождения (дети, рожденные в сезон пыления, имеют большую вероятность заболеть); низкий вес ребенка при рождении; искусственное вскармливание; частые респираторные инфекции; курение; нерациональное питание; загрязнение атмосферного воздуха (промышленные и химические аллергены, ксенобиотики изменяют химический состав пыльцевых зерен, способствуют накоплению токсических компонентов).
Наиболее частыми проявлениями поллиноза являются аллергический ринит (95–98%), аллергический конъюнктивит (91–95%), пыльцевая бронхиальная астма (30 — 40% больных). У ряда пациентов отмечаются кожные проявления поллиноза: крапивница, отек Квинке, дерматит. К редким проявлениям поллиноза относятся поражение урогенитального тракта (вульвовагиниты, уретрит, цистит, нефрит) и желудочно-кишечного тракта (тошнота, рвота, боли в эпигастрии, расстройства стула). Особенностью этих вариантов поражения является сезонность развития симптомов, благоприятное течение, эффект от использования антигистаминных препаратов, присутствие других симптомов поллиноза. Описаны проявления поллиноза в виде пыльцевого аллергического миокардита.
При употреблении в пищу продуктов растительного происхождения или фитопрепаратов, имеющих общие антигенные свойства с пыльцой растений, а также меда могут возникать симптомы аллергического гастроэнтерита, крапивницы, отека Квинке вплоть до анафилактического шока. Такие реакции возможны и вне пыльцевого сезона. Непереносимость пищевых продуктов и лекарственных растений подробно указана в таблице 1.
Для диагностики поллинозов используют данные аллергологического анамнеза, результаты специфического обследования (кожные пробы, провокационные тесты) и лабораторные методы исследования.
Первичная профилактика поллиноза направлена на предупреждение развития пыльцевой аллергии.
- Ограничение общей антигенной нагрузки.
- Рациональное питание.
- Использование методов физического оздоровления и закаливания.
- Рациональное озеленение городов (использование неаллергенных растений).
- Для родителей с атопическими заболеваниями, планирование рождения ребенка вне сезона пыления.
Вторичная — предупреждает ухудшение состояния у тех лиц, которые уже страдают поллинозом.
- Обучение больного и членов его семьи по вопросам лечения и профилактики пыльцевой аллергии.
- Контроль за концентрацией пыльцы в помещении (закрытые окна и двери, кондиционер, увлажнители и очистители воздуха, водные пылесосы).
- Выезд в другие климатические зоны в период цветения.
- Ограничение выхода на улицу в солнечную ветренную погоду.
- Исключение из диеты продуктов с перекрестными аллергенными свойствами.
- Ограничение воздействия неспецифических раздражителей (лаки, краски, химикаты).
- Отказ от фитотерапии.
- Своевременная диагностика, адекватная фармакотерапия и аллергенспецифическая иммунотерапия.
- Не проводить профилактические прививки и плановые оперативные вмешательства в период пыления растений, на пыльцу которых у пациента аллергия.
Основные принципы лечения аллергических заболеваний используются и в лечении поллиноза: элиминация аллергенов, предсезонная аллергенспецифическая иммунотерапия и фармакотерапия в период обострения.
Наиболее эффективным методом специфического лечения является полная элиминация аллергенов.
Больным рекомендуется: не выезжать за город и в зеленую зону, ограничение прогулок; смена одежды после прогулок; ношение темных очков на улице; душ после пребывания на улице; кондиционирование воздуха в помещении; исключение продуктов с перекрестными аллергенными свойствами и фитотерапии.
В настоящее время для лечения больных с тяжелыми проявлениями поллиноза сконструированы безаллергенные палаты, снабженные системой тонкой очистки воздуха, позволяющей задерживать пыльцу.
Много лет с успехом применяется аллергенспецифическая иммунотерапия (АСИТ) или специфическая аллерговакцинация.
В процессе АСИТ: снижается тканевая чувствительность к аллергенам; уменьшается неспецифическая гиперреактивность тканей к различным медиаторам; уменьшаются признаки аллергического воспаления.
Фармакотерапия поллинозов состоит в использовании фармакологических средств, направленных на устранение основных симптомов ринита, конъюнктивита, бронхиальной астмы. Гистамин — главный медиатор, участвующий в развитии симптомов ринита и конъюнктивита. Антигистаминные препараты — основная патогенетическая терапия поллинозов в период обострения. Их действие связано с блокадой Н1-гистаминовых рецепторов. Принято разделять антигистаминные препараты на: седативные, или I поколения (классические), и неседативные, или II поколения (табл. 2).
Фармакологические эффекты антигистаминных лекарственных средств (АГЛС) I поколения: антигистаминное действие (блокада Н1-гистаминных рецепторов и устранение эффектов гистамина); антихолиргическое действие (уменьшение экзокринной секреции, повышение вязкости секретов); центральная холинолитическая активность (седативное, снотворное действие); усиление действия депрессантов ЦНС; потенцирование эффектов катехоламинов (колебание АД); местно-анестезирующее действие.
Антагонисты Н1-рецепторов I поколения имеют следующие недостатки: неполная связь с Н1-рецепторами (необходимы относительно высокие дозы); кратковременный эффект; блокирование М-холинорецепторов, α-адренорецепторов, кокаиноподобное и хинидиноподобное дейсствие; из-за развития тахифилаксии необходимо чередование АГЛС разных групп каждые 2-3 нед.
Широкое применение в лечении поллинозов нашли АГЛС II поколения (акривастин, астемизол, цетиризин, эбастин, лоратадин, фексофенадин, дезлоратадин). Они эффективны для купирования зуда, чихания и ринореи, но не действуют на заложенность носа. При пероральном приеме антигистаминные препараты оказывают выраженное действие также на конъюнктивит и сыпь. За исключением акривастина, все АГЛС II поколения используются 1 раз/сут.
Акривастин, астемизол, лоратадин и терфенадин трансформируются в активные метаболиты с помощью системы цитохрома Р450 в печени. Цетиризин и фексофенадин не метаболизируются в печени и выводятся в неизменном виде с мочой и калом. Дезлоратадин (эриус) представляет собой активный метаболит лоратадина и не связан с Р450. Система цитохрома Р450 отвечает за метаболизм и других лекарственных препаратов, обладающих конкурентным действием. Одновременное назначение терфенадина и астемизола с противогрибковыми препаратами (кетоконазол), макролидными антибиотиками (эритромицин), грейпфрутовым соком приводит к кардиотоксическому эффекту, в связи с чем эти препараты исключены из продажи на территории России. У остальных препаратов II поколения отсутствуют клинические данные, позволяющие связать развитие осложнений с приемом данных препаратов. II поколение антигистаминных препаратов вызывает заметно меньше нежелательных кардиотоксических и холинергических эффектов, чем их предшественники I поколения.
Лоратадин— противоаллергический эффект развивается в течение первого часа после приема внутрь и сохраняется 24 ч. Препарат не проникает через гематоэнцефалический барьер, следовательно, не влияет на ЦНС и не оказывает седативного действия; лишен антихолинергической активности. Прием пищи не влияет на абсорбцию лоратадина. Возраст, нарушение функции печени, почек не влияет на показатели фармакокинетики. Лоратадин характеризуется высоким профилем безопасности, редко встречаются жалобы на утомляемость, головную боль, сухость во рту, тошноту, сердцебиения. Возможно повышение концентрации лоратадина в плазме при сочетании с эритромицином, кетоконазолом, циметидином без изменений на ЭКГ и клинических проявлений.
Цетиризин — метаболит гидроксизина, в терапевтических дозах не вызывает антихолинергического и антисеротонинового эффекта, не усиливает действие алкоголя. В основном, цетиризин выводится в неизмененном виде почками, небольшое количество метаболизируется в печени. У пациентов с нарушением функции почек общий клиренс цетиризина уменьшается, в связи с этим необходимо снижение дозы в 2 раза. При применении цетиризина в терапевтических дозах не выявлено клинических нарушений способности концентрации внимания и быстроты психомоторных реакций, редко встречаются сухость во рту, диспептические расстройства, преходящая сонливость, головная боль, утомляемость. Препарат не усиливает действие алкоголя. Препарат разрешен к применению у детей с 2-летнего возраста. Взаимодействия с другими ЛС не установлены.
Эбастин — начало действия препарата в течение первого часа после приема. Эбастин почти полностью метаболизируется в печени, поэтому противопоказано назначение препарата при тяжелой печеночной недостаточности. При почечной недостаточности период полувыведения препарата возрастает. В терапевтических дозах эбастин, зарегистрированный в России в дозировках 10 и 20 мг, не влияет на быстроту реакции. При применении препарата редко возникают головная боль, сухость во рту, сонливость. Препарат не следует назначать одновременно вместе с кетоконазолом и эритромицином.
Фексофенадин — первый примененный в клинике метаболит антигистаминных препаратов II поколения. Фексофенадин — активный метаболит терфенадина, характеризуется высокой селективностью к H1-гистаминовым рецепторам и отсутствием антихолинергических и антиадренергических свойств. Фексофенадин не проникает через гематоэнцефалический барьер, клинически эффективен в неизмененном виде, без предшествующего метаболизма. Фексофенадин не блокирует медленные калиевые каналы, следовательно, не вызывает изменение интервала Q-T. Препарат быстро всасывается при приеме внутрь, максимальная концентрация в плазме достигается через 1–3 ч, а длительность действия составляет 24 ч. Возможно совместное назначение с противогрибковыми препаратами и макролидами без корректировки дозы. Прием пищи не снижает абсорбции препарата, при длительном использовании нет эффекта кумуляции.
Дезлоратадин — активный метаболит лоратадина. Препарат обладает сходными фармакологическимим свойствами, однако по активности превосходит лоратадин. Дезлоратадин ингибирует многие цитокины, хемокины, молекулы адгезии. Препарат назначается 1 раз/сут, безопасен при нарушении функции печени. Не вызывает сонливости и удлинения интервала Q-T на ЭКГ. Прием пищи не оказывает влияния на всасывание ЛС. Изучается антигистаминное, противоастматическое и противовоспалительное действие препарата.
Топические глюкокортикостероиды-ГКС (беклометазон, будесонид, флунизолид, флютиказон, мометазон, триамцинолон) являются наиболее эффективными препаратами для контроля местных симптомов при поллинозах, особенно при выраженной ринорее и пыльцевой бронхиальной астме. Регулярное профилактическое использование топических ГКС у взрослых и детей эффективно уменьшает заложенность носа, ринорею, чихание и зуд и предотвращает развитие приступов удушья. Топические ГКС уменьшают назальную и бронхиальную гиперреактивность, активно уменьшают воспаление слизистой; эффект проявляется через 6–12 ч и достигает максимума через несколько дней. Кроме того, использование топических глюкокортикостероидов позволяет снизить курсовую стоимость лечения.
Системные ГКС применяются при неэффективности других препаратов и притяжелых проявлениях поллиноза. Как правило, назначают короткие курсы ( 10 дней) использование препаратов может приводить к тахифилаксии, рикошетному отеку слизистой оболочки носа и развитию медикаментозного ринита, поэтому продолжительность применения должна быть ограничена 10 днями. Не рекомендуется применение у детей младше 1 года и у взрослых старше 60 лет, беременных; при гипертензии и кардиопатии, при гипертиреозе, гипертрофии простаты, глаукоме, психических заболеваниях, при приеме α-блокаторов или ингибиторов моноаминооксидазы.
При пыльцевых ринитах используют и антихолинергические препараты. Ипратропиум бромид эффективен в лечении заболеваний, сопровождающихся ринореей, но он не действует на чихание и заложенность носа. Действие препарата наступает через 15–30 мин. Характерно дозозависимое побочное антихолинергическое действие. Эти препараты могут применяться в комплексе с другими средствами.
Лечение бронхиальной астмы следует проводить в соответствии с рекомендациями GINA 2002 г. Для купирования приступов удушья используют β2-агонисты; для базисной терапии применяют кромоны, топические ГКС.
Безопасность топических ГКС убедительно доказана при пыльцевых рините и астме. В больших дозах они могут давать побочные эффекты. При одновременном применении назальных и ингаляционных ГКС возможно суммирование побочных эффектов.
Объем терапии поллиноза зависит от степени тяжести процесса. У больных с интермиттирующим и легким персистирующим течением используют: топические АГЛС или препараты кромогликата натрия, при неэффективности местной терапии — АГЛС II поколения. При среднетяжелым течении — топические ГКС в сочетании с АГЛС II поколения. В качестве дополнительной терапии возможно применение глазных капель кромогликата натрия, ГКС, деконгестантов. При тяжелом течении поллиноза к данной терапии при крайней необходимости возможно назначение системных ГКС. Для лечения пыльцевой аллергии рассматривается возможность использования антилейкотриеновых ЛС.
Таким образом, основными принципами лечения поллиноза являются элиминация аллергена, АСИТ, фармакотерапия. АСИТ назначает и проводит только врач-аллерголог, в связи с чем все больные с пыльцевой аллергией должны находиться на диспансерном учете в аллергологическом кабинете.
Л. А. Горячкина, профессор, доктор медицинских наук
Е. В. Передкова, доцент, кандидат медицинских наук.
Е. Р. Бжедугова РМАПО, ГКБ №52, г. Москва

Поллиноз относится к группе заболеваний, которые возникают при контакте с пыльцой растений. Проявления поллиноза весьма разнообразны: характерна отечность слизистых носа и глаз, конъюнктивит, насморк, чиханье и кашель. Без соответствующего лечения он может перетекать в бронхиальную астму.
Симптомы поллиноза
Развитие поллиноза, как правило, протекает в два этапа.
- Этап №1 – первые проявления заболевания, которые имеют проходящий характер. Человек будет жаловаться на сильный зуд в горле, в ушах и каналах носа. Нередко появляется воспаление глаз. Конъюнктивит, ко всему прочему, сопровождается боязнью яркого света, чувством песка в глазах и слезотечением. Через 5-8 часов с момента контакта с веществом-раздражителем начинается вторая фаза.
- Этап №2 – происходит усиление всех аллергических реакций. Не исключено появление высокой температуры. Глазные отделения становятся гнойными. В некоторых индивидуальных случаях может сильно затрудняться дыхательный процесс. Аллергия на пыльцу растений нередко проявляется как крапивница. А также существует высокая вероятность развития отека Квинке, воспалительных реакций наружных органов, развития цистита, аллергического или контактного дерматита.
Поллиноз у детей
Аллергия особенно ярко проявляет себя в период цветения: растения активно распространяют пыльцу, и дети со склонностью к аллергии реагируют особенно остро. Симптомы могут быть следующие:
- зуд в области глаз;
- слезотечение и покраснение слизистой оболочки глаза;
- сильный кашель и чиханье;
- насморк в виде прозрачных обильных отделений;
- заложенность носа;
- приступы удушья.
Такая симптоматика указывает на обострение.
Ко всему прочему, период цветения растений у детей может стать причиной покраснений, раздражений и сыпи на поверхности кожи. Такую реакцию дает организм при контакте с зернами пыльцы 2 .
Лечение поллиноза
Первое, что необходимо сделать при лечении поллиноза – это ограничить контакт с растением-аллергеном.
- Следует как можно реже бывать на открытом воздухе, особенно при сильном ветре.
- Дома необходимо установить специальные фильтры для улавливания пыльцы растений.
- Из рациона убрать определенные продукты, которые часто приводят к появлению перечисленных симптомов.
- При воспалении слизистой оболочки носа и горла следует применять антигистаминные препараты. Например, Цетрин ® . блокирует H1-гистаминовые рецепторы. Предупреждает развитие и облегчает течение аллергических реакций, обладает противозудным и противоэкссудативным действием. Практически не оказывает антихолинергического и антисеротонинового действия. В терапевтических дозах практически не вызывает седативного эффекта. Начало эффекта после разового приема 10 мг цетиризина – 20 мин, продолжается более 24 ч 3 .
- При проявлении заболевания средней тяжести используют глюкокортикостероиды (глюкокортикоиды – это гормоны, формирующиеся в коре надпочечника, оказывают влияние на белковый и углеводный обмен в организме). При бронхиальной астме назначают курс ингаляций.
- В случае тяжелого протекания болезни антигистамины применяют параллельно с глюкокортикостероидами.
Для полного излечения от болезни проводят специфическую иммунотерапию. Она предполагает получение организмом постепенно увеличивающихся доз конкретного аллергена. По завершению лечения будет наблюдаться существенное снижение чувствительности к веществу-раздражителю.
При диагностике заболевания у детей применяют провокационные и контактные тесты. А также врачи назначают проведение серодиагностики (ПЦР и ИФА).
Что касается контактных кожных проб, то их проводят не в фазу цветения. Предварительно отменяют прием лекарственных препаратов. При лечении поллиноза у детей важно восстановить иммунный баланс, а потому следует сделать акцент на комплексный прием общеукрепляющих средств 4 .
Диета при поллинозе
Одним из эффективных методов борьбы с симптомами поллиноза является гипоаллергенная диета. Принципы диетического питания одинаковы, но имеются поправки на индивидуальные особенности человека и тип поллиноза. Специалисты рекомендуют придерживаться предписанной диеты с конца марта и вплоть до мая месяца. Этим временным промежутком обусловлен период цветения полыни, амброзии и лебеды (с середины июля по начало сентября).
Для профилактики поллиноза рекомендуется исключить из ежедневного рациона:
- фрукты и свежевыжатые соки;
- березовый сок;
- продукты пчеловодства (например, мед);
- ягоды с косточками (вишня, абрикос, черешня и т.д.)
- спиртосодержащие напитки;
- орехи и все пищевые продукты, содержащие данный компонент;
- кукурузу;
- морковь, паприку и сельдерей;
- средства на основе растений (например, настои и травяные отвары);
- бобовые;
- продукты, связанные с брожением.
С особой осторожностью следует относиться к употреблению в пищу таких продуктов, как томаты, лук, картофель и огурцы. А также следует добавить в этот список мучные изделия домашнего приготовления.
Что касается цитрусовых, то в качестве аллергена они выступают круглый год, не только в период острой активности поллиноза.
Рекомендуется при обострении аллергии на пыльцу максимально снизить потребление легкоусвояемых углеводов. К данной группе относят шоколад, сахар, кондитерские изделия и сиропы.
В списке запрещенных продуктов оказываются сыры. Самые аллергенные сорта: чеддер, рокфор и камамбер. Чтобы питание было максимально разнообразным, следует вводить продукты постепенно, в малых дозах. При этом наблюдать за реакцией организма. При нормальном усвоении пищевого продукта организмом его выносят из списка аллергенов.
Во избежание развития аллергического процесса в виде отеков слизистой носа, горла и развития конъюнктивитов рекомендуется выстраивать диету на следующих продуктах:
- масло сливочное;
- нежирные сорта мяса (кролик, индейка, курица);
- каши из крупы (гречка и рис);
- минеральная вода и компоты из сухофруктов;
- творог, йогурт, ряженка и кефир 5 .
Профилактика поллиноза
Профилактические меры актуальны для людей, которые не болеют аллергическим заболеванием, но находятся в зоне риска. А вторичные меры применимы ко всем, страдающим от аллергии.
Первичные методы профилактики поллиноза:
- необходимо регулярно проходить обследование у аллерголога, как детям, так и взрослым;
- нужно исключить или свести к минимуму контакт с бытовой химией;
- а также следует оградить человека от вероятного аллергена (особенно это относится к женщинам в положении).
Вторичные методы профилактики:
Важно понимать, что аллергический поллиноз при длительном отсутствии лечения может привести к серьезным осложнениям (например, к бронхиальной астме – заболевание аллергического типа, характеризуется повторным приступом одышки, которая возникает при нарушении бронхиальной проходимости). Если есть вероятность развития аллергического заболевания, то необходимо принять меры и не доводить ситуацию до больничной палаты.
Сенная лихорадка — это распространенная форма сезонной аллергии — поллиноза, в основе которой лежит аллергический ринит. Заболевание имеет сезонный характер, так как в роли аллергена выступает пыльца растений. Дети и подростки страдают от сенной лихорадки чаще взрослых.

Это объясняется тем, что сезонная аллергия является специфическим ответом иммунной защиты на раздражители, поступающие извне. С возрастом иммунитет слабеет, поэтому у лиц старше 40 лет сенной насморк развивается гораздо реже.
Что такое сенная лихорадка?
Несмотря на название, сенная лихорадка не имеет ничего общего с обычной лихорадкой. Это аллергическая реакция организма на сезонные аллергены.
Которую сопровождают симптомы воспалительного процесса, поражающие слизистую оболочку носа:
Сезонный ринит вызывают такие внешние аллергены, как пыль, табачный дым и цветочная пыльца.
Если у ребенка или взрослого есть аллергия на цветочную пыльцу, ее рецидивы случаются в весенне-летний период, особенно в солнечные и ветреные дни, когда пыльца поднимается и концентрируется в воздухе.
Также насморк может вызвать дым сигарет, шерсть животных и обыкновенная пыль. Такая аллергия протекает менее выражено, но ее симптомы могут вспыхивать непрерывно, в течение всего года.

Сенная лихорадка может появляться одновременно с вазомоторным ринитом. На фоне высокой восприимчивости слизистой носа к внешним раздражителям.
- перепадам влажности и температуры,
- токсическим веществам,
- лекарствам,
- пищевым продуктам,
- психоэмоциональным стрессам.
Вероятность развития сенной лихорадки у ребенка повышают бронхиальная астма и атопический дерматит.
Сенная лихорадка причины
Причины сенной лихорадки связаны с аллергеном, провоцирующим развитие заболевания. В основном это пыльца определенных растений: тополя, березы, орешника, ольхи и амброзии.
Но основной причиной все же является не пыльца, а проблемы в организме, такие как слабая иммунная система, интоксикации, зашлакованность, нарушения нейроэндокринной регуляции.
Предрасполагающими факторами к развитию сенной лихорадки становятся острые вирусные и простудные заболевания, хронические воспалительные патологии органов дыхания (ринит, гайморит, отит), неблагоприятная экология и генетическая предрасположенность.
Чаще всего заболеванию подвержены лица, проживающие в неблагополучных экологических районах. В большинстве случаев у лиц с сенной лихорадкой имеются заболевания желудочно-кишечного тракта, лидирующей же причиной в последние годы является дисбактериоз.
Сенная лихорадка симптомы
Сенная лихорадка вызывает раздражение и воспалительный процесс в носовых ходах.
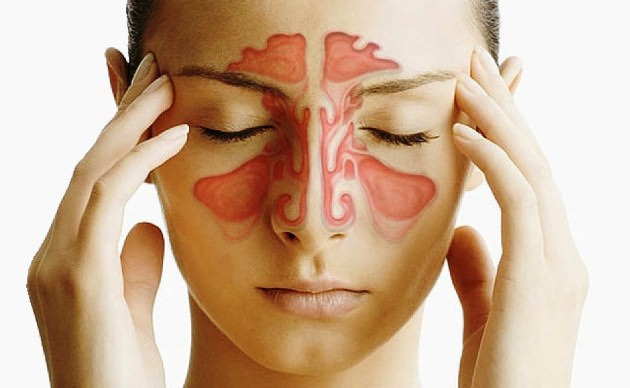
Это состояние характеризуют следующие симптомы:
- чиханье,
- ринит,
- покраснение, жжение и отечность век,
- зуд в глазах,
- мешки и круги под глазами,
- затруднение носового дыхания,
- першение, боль в горле,
- снижение чувствительности рецепторов, отвечающих за вкус и обоняние,
- рецидив инфекционных заболеваний в полости носа и носовых пазухах,
- головная боль,
- отек слизистой носа, зуд,
- повышение температуры тела,
- кашель со свистящими звуками,
- потеря аппетита, нарушения сна.
Симптомы заболевания остаются неизменными до применения противоаллергических капель для носа. Не у каждого человека вышеперечисленные симптомы присутствуют в полном объеме, у многих преобладает не более 2-3 признаков заболевания.
Это и становится способом расшифровки причины, вызвавшей развитие сенной лихорадки. Если первопричина заболевания будет определена верно,выздоровление гарантировано.
Лечение
Лечение сенной лихорадки состоит из следующих ключевых моментов:
- противоаллергические препараты, которые блокируют работу гистамина,
- синтетические аналоги гормонов, которые синтезируются надпочечниками и способствуют снятию аллергической реакции,
- аллерген-специфическая иммунотерапия или АСИТ в период затишья симптомов и полного отсутствия признаков заболевания. Помогает снизить резистентность организма к аллергенам.
Слабовыраженные симптомы поллиноза можно контролировать с помощью антигистаминных препаратов, которые можно приобрести без рецепта: Лоратадин, Супрастин, Кларитин. Принимать их следует один раз в сутки во время сезонного обостренияаллергии. Антигистаминные препараты на основе дифенгидрамина и хлорфенирамина первого поколения не вызывают таких побочных эффектов, как сонливость.
Острый аллергический ринит лечат более сильными антигистаминными препаратами второго поколения: Зиртек, Аллегра, Кларинекс.
Аллерген-специфическая иммунотерапия (метод гипосенсибилизации) — это единственный метод, который направлен не на снятие симптомов, а на лечениесенной лихорадки. Перед тем как приступить к лечению, важно безошибочно определить аллерген, опасный для конкретного пациента.
Метод гипосенсибилизации проводится во время ремиссии заболевания, продолжается курс лечения на протяжении нескольких месяцев и заканчивается не позднее чем за 3 недели до начала сезонной аллергии, то есть периода цветения растений.
В основе аллерген-специфической иммунотерапии лежит введение в организм больного препарата специфического аллергена. Первоначально препарат начинают вводить в минимальном количестве, постепенно его дозировка становится все выше. Результатом этого лечения становится снижение чувствительности организма к аллергену.
Препарат вводится подкожно, в редких случаях интраназально (через нос) или внутримышечно не более 2раз в неделю. Курс лечения в среднем составляет 4 месяца.
Продолжительность лечебного курса обусловлена постепенным увеличением дозы вводимого в организм аллергена и редкими инъекциями.
Если дозу препарата увеличивать слишком быстро или выполнять инъекции через короткие промежутки времени, то высока вероятность развития таких осложнений, как:
- крапивница,
- отек Квинке,
- бронхиальная астма,
- иногда анафилактический шок.

Также лечение сенной лихорадки проводится курсами фитопрепаратов, народными средствами и терапевтическими процедурами.
Например, метод аутогемотерапии, в основе которого лежит использование с лечебной целью клеток крови самого больного.
Специфика процедуры проста: у больного берут определенное количество крови, которой предстоит пройти специальную технологическую обработку.
После этого подготовленная биологическая жидкость вводится в организм больного с помощью инъекций в биологически активные точки.
Аутогемотерапия часто используется для лечения поллиноза у детей. С ее помощью можно ликвидировать застойные явления в организме.
Нормализовать циркуляцию лимфы, улучшить состояние иммунной системы, подавить ее повышенную чувствительность к аллергенам, очистить кровь от шлаков и токсинов.
Кроме того, сенная лихорадка у ребенка успешно лечится рефлексотерапией, например, методом акупунктуры, и физиотерапевтическими процедурами: электрофорезом, лазерной терапией и пр.
Лечение народными средствами
Различные растительные сборы помогают в борьбе с сенной лихорадкой, особенно на раннем этапе ее развития.

Перечислим эти рецепты:
- Взять в равных пропорциях шалфей, полевой хвощ, мяту, девясил, корень солодки и цветки калины. Залить полученную смесь кипящей водой и оставить настаиваться на всю ночь. Утром настой процеживается и принимается внутрь 3 раза в день по половине стакана. Этот растительный сбор помогает вылечить затяжной ринит народными средствами.
- Взять по 2 ст. ложки травы молчанки и зверобоя продырявленного, смешать их с 3 ст. ложками окопника и пижмы. Залить полученную растительную смесь стаканом воды, довести до кипения и процедить. Этот отвар используется для полоскания горла при сезонном насморке.
- Для лечения сенной лихорадки народными средствами знахари пользовались обыкновенной солью. Для лечения нужно растворить 1 чайную ложку соли в стакане воды и периодически промывать полученным раствором носовые ходы.
- Чтобы вылечить аллергический ринит сахаром, необходимо взять кусочек рафинада и нанести на него несколько капель масла фенхеля, укропа или лавра. Сахар нужно съесть за полчаса до приема пищи.
Профилактика рецидивов
Лицам, страдающим сенной лихорадкой, врачи рекомендуют проводить профилактику рецидивов заболевания, стараясь максимально оградить себя от контакта с возможными аллергенами.

- Во время цветения растений желательно уезжать в другую климатическую зону.
- В жилом помещении не размещать букеты и композиции из засушенных или свежих цветов.
- Убрать из дома вещи, способные накапливать большой объем пыли — ковровые покрытия, мягкие игрушки ребенка, покрывала.
- Регулярно проводить проветривание и влажную уборку жилого помещения, при этом на окна можно повесить влажную плотную материю, которая защитит микроклимат дома от аллергенов, проникающих с улицы.
- Важно принимать теплый душ каждый раз как только человек, страдающий поллинозом, вернулся с улицы.
- В период рецидива заболевания необходимо ежедневно промывать носовую полость и полоскать горло ребенка консервативными или народными средствами, чтобы быстрее удалить аллергены со слизистой носоглотки и вылечить ринит.
- Нельзя сушить белье ребенка на открытом воздухе.
- В доме желательно использовать очистители воздуха и кондиционер, который оснащен современными фильтрами на выходе.
- Исключить из рациона пищевые продукты, способные вызвать симптомы перекрестной аллергии у ребенка: желток, мед, продукты с красителями и консервантами, некоторые фрукты.
Аллергический ринит или сенная лихорадкаявляется поводом для обращения к аллергологу.
Также могут дополнительно понадобиться консультации таких врачей, как отоларинголог, офтальмолог, пульмонолог, иммунолог и диетолог, особенно если заболевание диагностировано у ребенка.
Современные методы диагностики и лечение традиционными и народными средствами, а также профилактика сенной лихорадки являются залогом улучшения общего состояния и качества жизни больного. При таком комплексном подходе заболевание не способно причинить серьезных проблем пациенту.
Полезное видео о лечении поллиноза
Если статья была Вам полезна, пожалуйста поставьте оценку и поделитесь с друзьями 🙂
Читайте также:


