Вирусный кашель у ребенка до года
Хуже всего себя чувствуешь, когда болеет твой ребенок. Но иногда родители совершают откровенно опрометчивые поступки, опасные для здоровья и ненужные для выздоровления. Да что родители, даже большинство педиатров грешит использованием бесполезных лекарств.

В этой статье мы подготовили информационное руководство для родителей по вопросам, связанным с кашлем. Также рассмотрим целесообразность применения лекарств, которая подтверждается научными данными.
Как вылечить кашель у ребенка
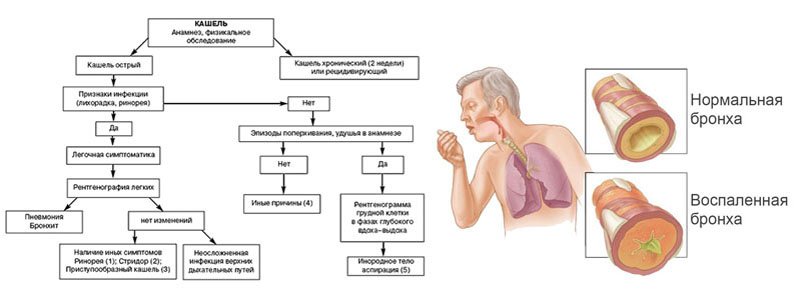
Давай разберемся, что такое кашель и стоит ли вообще лечить его? Наблюдения за детьми в возрасте от 3 до 9 лет показывают, что здоровые дети кашляют до 30 раз в день! В дыхательных путях каждого из нас вырабатывается слизь (мокрота). Ее переизбыток вызывает приступы кашля у ребенка. Любое механическое или воспалительное раздражение горла, трахеи, гортани, бронхов — провоцирует кашель. Также он возникает при проблемах с нервной системой, когда нарушена работа кашлевого центра в головном мозгу.
Отсюда вывод — кашель может быть симптомом не только респираторных заболеваний. Сопровождаются кашлем также вирусные и бактериальные воспаления дыхательных путей (ОРВИ, бронхит, пневмония, коклюш и другие), аллергические заболевания (астма), ЛОР-болезни, химическое воздействие внешней среды, опухоли дыхательных путей.
-
Откуда берется кашель
В детской практике 80 % вирусных заболеваний сопровождаются кашлем. Это ринит, риносинусит, фарингит, ларингит, трахеит, бронхит. Отметим, что в норме, если ребенок болеет ОРВИ до 10 раз в год.
Большинство ОРВИ при соблюдении режима питья, параметров температуры и влажности воздуха проходят на протяжении от 3 до 10 дней.
Никакие противовирусные или гомеопатические таблетки, сиропы, свечи не увеличивают шансы выздоровления. Все они являются лекарствами с недоказанной эффективностью, в мире не существует научных доказательств относительно их лечебного действия.

Из всего списка аптечных препаратов, которые предлагают нам для лечения детского кашля, единицы можно применять для лечения кашля. Если рассматривать возраст до 3 лет, большинство этих лекарств потенциально опасны для жизни.
В первую очередь это касается сиропов от кашля. Все они работают по принципу увеличения мокроты. Допустим, ребенок заболел, кашляет, вы ему — муколитический сироп. Легкие и бронхи, которые и так страдают от переизбытка мокроты, начинают увеличивать ее выработку! Результат — ребенок кашляет еще сильнее. А если сюда добавим теплую комнату, камин, горячие батареи — здравствуйте осложнения.
Согласно рекомендациям ВОЗ, детям до 2 лет категорически запрещено давать отхаркивающие средства. Риск побочных эффектов превышает возможные преимущества. Это касается таких действующих веществ: ацетилцистеин, карбоцистеин, амброксол, бромгексин, собрерол, нелтенексин, эрдостеин и телместеин.
Без риска лучшего эффекта можно добиться обильным питьем, промыванием носа солевым раствором и установлением оптимальных параметров воздуха (температура в помещении до 20°, влажность от 40 %).
Отдельного обсуждения заслуживают лекарства, которые угнетают кашлевый центр, то есть кашель прекращается не потому, что мокрота закончилась, просто мозгам приказали прекратить ее выработку. Лекарство от сухого кашля назначается в исключительно редких случаях, только после подтверждения диагноза.
Сегодня такие препараты есть двух групп, одни влияют на кашлевый центр, другие ослабляют сигналы, идущие в мозг от бронхов. Применение наркотических противокашлевых препаратов на основе кодеина вообще запрещено в отношении детей.

Обильное слюноотделение во время прорезывания зубов может быть причиной кашля у маленьких детей. Слюна, которая стекает по задней стенке, раздражает голосовые связки и вызывает рефлекторный кашель. Лечение не требуется. Это еще один факт, который подтверждает неоправданное применение отхаркивающих средств.

Существует ряд заболеваний, которые развиваются очень быстро и несут непосредственную угрозу для жизни ребенка. Среди них: пневмония, острый бронхиолит, круп, бактериальный трахеит, коклюш, обострение астмы, инородное тело в дыхательных путях.
Редко, но возможны случаи таких болезней: коклюш, туберкулез легких, заражение глистами, серная пробка в ухе, цилиарная дискинезия, муковисцидоз, врожденные заболевания легких, затяжной бактериальный бронхит.
Симптомы, которые чаще всего встречаются при туберкулезе: длительная субфебрильная температура; сухой или мокрый кашель, который не меняется на протяжении 8 недель; значительная потеря веса; появление крови в мокроте. Наличие хотя бы двух симптомов из этого списка — обязательный повод обратиться в больницу!
Вероятность того, что у ребенка астма, показывает краткосрочный кашель, который часто повторяется и усиливается в ночное или утреннее время, независимо от эпизодов простуды. Он усиливается во время физических нагрузок, активных игр, во время смеха, плача или сильных эмоций.
Он появляется также после контакта с потенциальным аллергеном — домашними животными, при вдыхании холодного или влажного воздуха, дыма, пыльцы растений, сильных запахов, загрязненного воздуха. Большую роль играет генетическая предрасположенность родителей ребенка к аллергии.
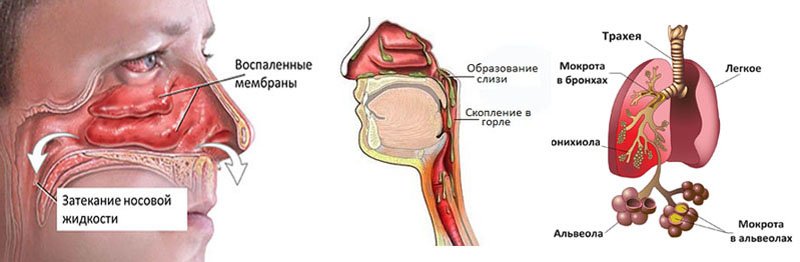
Если ребенок внезапно заболел со всеми симптомами ОРВИ (температура, насморк, общая слабость), появление кашля не означает, что началось осложнение. Кашель может присутствовать при абсолютно чистых легких.
А происходит это потому, что слизь из носовых пазух (сопли) стекает в глотку. Особенно часто это встречается у маленьких детей. Именно сопли являются самой распространенной причиной кашля, если при прослушивании легких не обнаружены проблемы. Как же лечить такой кашель?
Ответ простой — никак. Твои действия: обильное питье, увлажнение вдыхаемого воздуха. Если насморк вирусный, кашель пройдет сам за 7–14 дней. Если бактериальный, понадобится антибиотик перорально (применение антибиотиков это тема отдельной статьи). Если аллергический — специфическая терапия с блокировкой симптомов и устранением аллергена.

Отдельного внимания заслуживает бронхит, заболевание, которое входит в пятерку самых частых в мире. 90–95 % бронхитов вызваны вирусами. Бактериальный бронхит не возникает в первые пару дней болезни, обычно он появляется позже, как осложнение.
Острый вирусный бронхит проходит сам за 10–14 дней без сиропов и таблеток. Иногда кашель может сохраняться до полутора месяца, и это нормально, так как дыхательные пути должны прийти в норму.
Острый бактериальный бронхит требует назначения антибиотиков. Поэтому первое, что должен сделать врач, если не наступает улучшение в течение 5 дней от начала заболевания, это направить на анализ крови. Если он покажет бактериальную природу заболевания — следует принимать антибактериальный препарат в удобной форме.
Очень часто вирусные инфекции сопровождаются спазмом гортани (круп, ложный круп), когда гортань или трахея сужаются и ребенку трудно дышать. Это состояние еще называют стенозом, оно очень опасно для детей в любом возрасте, поскольку может вызвать остановку дыхания.
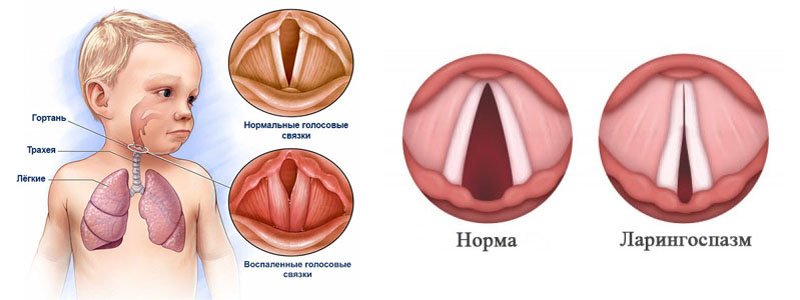
В экстремальных случаях убрать спазм помогает влажный и теплый воздух, который можно создать в ванной, включив горячую воду. Также можно подышать холодным паром из увлажнителя или прохладным воздухом с улицы.
Если дома есть небулайзер, используй его с препаратами на основе сальбутамола или противовоспалительные стероидные гормоны, дозировку лучше уточнить у врача.
Если состояние не улучшается или еще хуже, наблюдается изменение кожных покровов, синеют руки, губы, свистящее дыхание становится громким, немедленно вызывай скорую помощь, возможно, потребуется применение гормональных средств для снятия отека гортани.
Частые рецидивы ларингоспазма у ребенка могут быть признаком сужения дыхательных путей, не связанных с инфекцией. Потребуется консультация пульмонолога и ЛОР-врача.
Лечение длительного кашля
Лечение кашля, который длится более 8 недель, нужно начинать с исключения туберкулеза, астмы. Если они не подтверждены, проводится лечение длительного риносинусита или гастроэзофагеальной рефлюксной болезни.
Детям, у которых единственный симптом — это длительный сухой кашель (больше 2 недель), рекомендуют сдать анализы на коклюш. В случае подтверждения показана обязательная антибактериальная терапия, прохладный влажный воздух, противокашлевые препараты, но не на основе кодеина. Следует избегать провокаторов кашля (холода, жесткой пищи, пыли, сигаретного дыма, физических нагрузок).
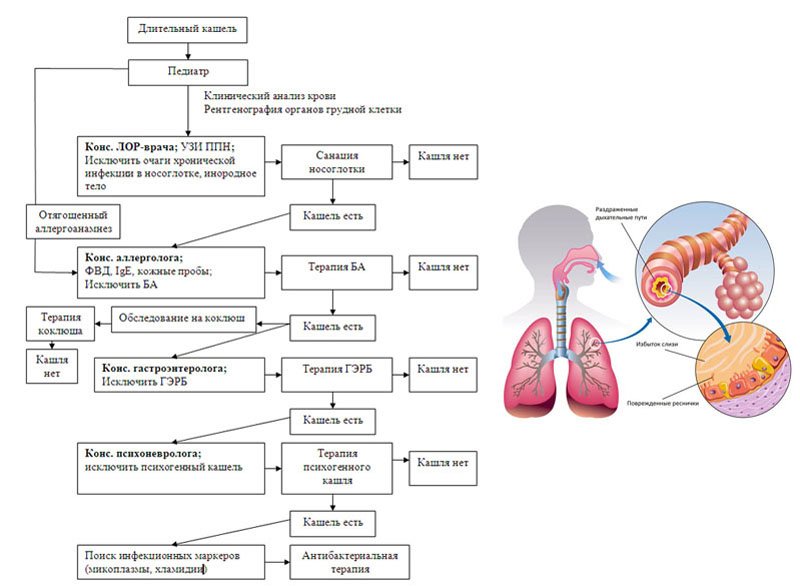
Противоглистная терапия показана детям, у которых в кале обнаружены следы или личинки паразитов. Профилактически употреблять препараты от глистов не следует, это не конфеты! Также не нужно обеззараживать всех родственников, лечение надо проводить только после подтверждения диагноза.
Иногда серная пробка в ухе может быть причиной затяжного сухого кашля, вместе с которым присутствует снижение остроты слуха, шум в ухе, заложенность или зуд в ушном канале. В таких случаях следует показать ребенка к врачу.
Возможны случаи индивидуальной реакции ребенка в виде кашля, которые вызваны психосоматическими проблемами или чувствительностью к табачному дыму (пассивное курение). Кашель и ингаляции
Лечение кашля ингаляторами допустимы в редких случаях. Во-первых, паровые ингаляции запрещены детям в любом возрасте, от них толку ноль, зато риск ожога слизистой очень велик.

Если у ребенка обструкция, допускается применение специальных противоастматических препаратов. Это бронхолитики на основе фенотерола, препараты, которые расслабляют мускулатуру бронхов, на основе сальбутамола или противовоспалительные стероидные гормоны.
Еще раз подчеркну, ингаляции через небулайзер — это симптоматическое лечение, которое показано в редких случаях. Использование его при первом кашле или чихе не оправдано, обильное питье и прохладный влажный воздух обладают не меньшей эффективностью, чем любая ингаляция.
При сложных бронхообструкциях рекомендовано применение препаратов через спейсер (баллончик), но только в возрасте после 4–6 лет. До этого возраста использование любых аэрозолей запрещено в связи с риском развития ларингоспазма. По этой же причине детям до года не рекомендуют применять солевые растворы для носа в спрее, только капли.
Эфирное масло категорически нельзя заливать в небулайзер! Оно разбивается на мелкие частицы под воздействием потока воздуха. Эти частицы ровным слоем оседают на мелких бронхах и вызывают механическую закупорку, которая может привести к отеку легких и смерти ребенка до приезда бригады скорой помощи!
Особенно важно следить за гигиеной ингалятора, который может быть причиной бактериального или грибкового заражения дыхательных путей ребенка, если неправильно его использовать. Стаканчик и маску после каждого применения надо замочить в дезинфицирующем растворе на несколько минут, после их следует ополоснуть кипяченой водой.

Хотелось бы обобщить всё вышесказанное и порекомендовать главное — не занимайся самолечением, даже когда болезнь начинается с высокой температуры! Лечить надо не кашель, а заболевание, симптомом которого он является.
В любой ситуации первое, что ты должен сделать, — перестать паниковать, это уже половина успеха на пути к выздоровлению. Пусть кашель обходит стороной твоих близких, всегда оставайтесь здоровы!
Если эта статья была тебе полезной, покажи ее друзьям в социальных сетях, очень важно выздоравливать правильно.
Кашель у грудного ребенка — серьезное испытание не только для самого малыша, но и для его родителей.
Существует множество причин, по которым у детей в младенчестве возникает кашель. Для правильного лечения недуга, главное — правильно определить его причину.

Причины появления кашля у грудных детей
Лечение, направленное на устранение симптомов удушья, может просто скрывать симптомы болезни, оставив ее внутри детского организма. Поэтому лечение кашля у детей до года всегда должно состоять из нескольких важных этапов:
- Правильная диагностика
- Определению первопричины появления кашля
- Лечение.
Итак, давайте разберем самые распространенные причины появления кашля, которые условно можно разделить на 4 основные подгруппы:
- Вирусные инфекции (ОРВИ и т.д.);
- Воспалительная природа (воспалительный процесс в верхних и нижних дыхательных путях);
- Аллергическое происхождение;
- Кашель, вызванный другими причинами (о них поговорим ниже).
Для выбора единственно правильного лечения необходимо определить причину, а затем совместно с лечащим врачом определиться, чем лечить кашель у грудного ребенка.
Вирусная природа кашля
Кашель, вызванный заболеванием острой респираторно-вирусной инфекцией, — у грудных детей наиболее распространен. Главные симптомы заболевания ребенка при ОРВИ — внезапно появившейся насморк и кашель у грудничка, который иногда также сопровождается повышением температуры. Самолечение в возрасте до года при вирусных заболеваниях категорически противопоказано, поэтому если вы заметили у грудничка кашель и насморк, следует немедленно обратиться к врачу для проведения полной диагностики. Высококвалифицированный специалист всегда подскажет правильную стратегию действий, которую необходимо соблюдать при ОРВИ.
- Нельзя купать ребенка при повышенной температуре — водные процедуры могут вызвать серьезное осложнение болезни, поэтому при необходимости соблюсти личную гигиену малыша необходимо использовать влажные полотенца, причем сразу же вытирая кожу насухо;
- Не стоит прибегать к медикаментозному лечению без указаний лечащего врача — лечение вирусного заболевания при помощи таблеток или других медикаментов может спровоцировать серьезные приступы расстройства пищеварительного тракта, осложнения на сердце и внутренние органы. Конечно же, лечащий врач может прописать детям до года от кашля прием медикаментов, но только если в них существует реальная потребность и возраст вашего ребенка допускает их прием;
- Кашель у ребенка до года можно попытаться ослабить, прибегнув к некоторым безвредным и проверенным рецептам народной медицины, однако только для того, чтобы успокоить ребенка — после улучшения самочувствия малыша все равно необходимо будет доставить в клинику.

Детский кашель воспалительной природы
Еще одна причина, кашля грудного ребенка — это воспаление дыхательных путей. Воспалительный процесс, который часто вызывает кашель и насморк у грудничка, почти всегда протекает без повышения температуры, характерного при заболевании ОРВИ. Природа появления воспалительного процесса может быть разной, но она почти всегда связана со слабым иммунитетом ребенка и попаданием внутрь дыхательных путей инфекции, либо же воздействием на них слишком холодного или горячего (пересушенного) воздуха.
Если возникло подозрение, что у вашего ребенка воспаление, лучшее средство от кашля для детей до года — своевременное обращение к грамотному врачу-отоларингологу. Врач проконсультирует, установит верный диагноз и подскажет, как лечить кашель у ребенка до года дома или в стационаре. В случае воспаления в верхних дыхательных путях (нос или горло), малышу может быть назначены физпроцедуры, например полоскание. Маленькие дети болезненно переносят подобную терапию, поэтому родителям лучше заранее запастись терпением и быть готовым к детскому плачу и слезам.
Воспаление нижних дыхательных путей (гортани, трахеи, бронхов) сопровождается приступами сухого затяжного кашля. При лечении подобных воспалительных процессов часто применяют лекарства от кашля для детей до года. Это могут быть либо лечебные препараты, вводящиеся в детский организм посредством инъекций, так и обычные сиропы. Главной задачей таких препаратов является превращение сухого непродуктивного покашливания в мокрый с выведением мокроты.
Существуют также различные средства от кашля для детей до года, оказывающие смягчающее воздействие на область грудных мышц и легкие ребенка. Они создаются на основе муколитических средств — специальных медикаментов, снимающих основные симптомы.
Большинство муколитиков не рекомендуется пить детям, не достигшим двухлетнего возраста, однако на сегодняшний день существует ряд препаратов препаратов, которые могут быть назначены даже совсем маленьким детям.
Кашель аллергического характера
Аллергия распространенная разновидность кашля, которой почему то недостаточно уделяют должного внимания, а ведь если аллергию вылечить в детстве, это поможет полностью от нее избавиться. Ребенок, излечившись от аллергической реакции один раз, не будет страдать от нее на протяжении всей своей жизни.
Аллергический кашель у детей до года проявляется не только самими приступами, но и обильным выделением слез, а в некоторых случаях — и насморком. При лечении аллергии самой главной задачей является локализация аллергена, который служит причиной. Очень часто такими аллергенами оказываются вещи малыша, например его постельное белье, или определенные продукты, потребляя в пищу которые ребенок начинает кашлять.
Кашель при грудном вскармливании
Лечение кашля при грудном вскармливании у мамы зависит от того, каким именно заболеванием она больна. Приступы материнского кашля предпочтительно успокаивать с помощью сиропов на основе трав. Эти лекарства от кашля при грудном вскармливании не содержат химических ингредиентов, состав которых может как-то навредить ребенку, передавшись в его организм в процессе кормления.

Кашель, вызванный плохим состоянием воздуха
Многие родители, не зная чем лечить кашель у ребенка до года, пытаются решить проблему давая ему различные медикаменты либо же прибегают к средствам народной медицины. Однако родители забывают, что кашель у грудных детей может быть вызван плохим состоянием воздуха в детской комнате. Плохой воздух в детской комнате действует на детские легкие как раздражитель, в результате чего ребенок может испытывать сильные приступы кашля. Для того чтобы исключить эту причину, достаточно несколько раз в день на протяжении 15-20 минут хорошо проветривать комнату.
Свежий воздух не только предотвратит приступы, но еще и обогатит детский организм кислородом, что положительно скажется на детском сне. От кашля, вызванного плохим воздухом, детям до года смогут помочь некоторые комнатные растения. Следует только проследить за тем, чтобы у малыша не было на них аллергической реакции.
Приступы кашля, вызванные режущимися зубами
Если кашель систематически появляется у ребенка уже больше месяца, возможно причиной тому служит начало роста молочных зубов. Обычно рост первых зубов сопровождается не только приступами удушья, но и сильными эмоциональными потрясениями ребенка, вызывающими плач, а в некоторых случаях даже повышением температуры. Если причина в прорезании зубов, и вы не знаете что дать ребенку до года от кашля, то можно попробовать применить лечебные ванны на основе мяты, ромашки или травы пустырника.
Такие водные процедуры окажут успокаивающее воздействие на организм ребенка, в результате чего сможет более сдержано переносить появление и рост зубов. Вместе с этим уйдут и приступы детского кашля, которые возникают по причине сбивчивого детского дыхания и спазма в процессе плача.
Распространенные причины кашля у месячных и двухмесячных детей
Хотя кашель у детей до года зачастую вызван одним и тем же набором стандартных причин, все же для разных возрастных групп они могут отличаться. Это происходит ввиду некоторых физиологических особенностей детского организма в период его становления. Попытаемся составить перечень наиболее распространенных факторов, вызывающих недомогание, пройдясь по возрастным группам малышей от месяца до года, а также расскажем чем вылечить кашель у ребенка до года.
Кашель у месячного ребенка часто вызван особенностями формирования его дыхательной системы. В этом возрасте, систематические приступы уместны, конечно только в случае, если ребенок не болен и имеет здоровый вид. Следует помнить, что кашель у двухмесячного ребенка чаще всего вызван инфекционным заболеванием (в этом возрасте только формируется начальная иммунная система, в результате чего грудные дети крайне подвержены различным болезням). В таком случае, лучше не откладывать, а сразу обращаться к врачу, который подскажет, как лечить кашель у ребенка в 2 месяца.
Перед началом лечения, вашему малышу необходимо сначала поставить верный диагноз. Современное медицинское оборудование позволяет уже по прошествии нескольких часов обследования выявить причины нарушений в детском организме. Кашель у ребенка в 2 месяца (в особенности сухой и продолжительный) может свидетельствовать о начале бронхита, что крайне опасно в таком возрасте, поэтому с визитом в поликлинику затягивать нельзя!
Кашель у детей в 3-х, 4-х и пятимесячном возрасте
Кашель у 3 месячного ребенка может иметь как вирусную, так и инфекционную природу. Кашель у ребенка в 3 месяца также может быть спровоцирован неправильным положением при лежании. В этом случае слюна может скапливаться в горле ребенка, вызывая продолжительные приступы кашля. Если вашему ребенку 3 месяца и его донимает ночной кашель — попробуйте положить его голову немного выше уровня тела. Для этого можно использовать большую подушку, либо же выстелить специальную горку из детских вещей и одеял.
Как лечить кашель у 3 месячного ребенка лучше всего знает квалифицированный педиатр. Возьмите за правило, начиная с момента рождения малыша регулярно посещать поликлинику. Наблюдая за ребенком с начала его жизни, врач будет располагать куда большей информацией, в результате чего сможет с более высокой точностью поставить диагноз.
Кашель у 4 месячного ребенка, как правило, спровоцирован началом роста его первых зубов. Вообще, особенности роста зубов сугубо индивидуальны и у различных детей проявляются по-разному, однако в подавляющем большинстве случаев этот процесс протекает в возрасте от 4-х до 7 месяцев. Если кашель у ребенка в 4 месяца сопровождается покраснением и обильным выделением слез из глаз, возможно, вы имеете дело с начинающимся приступом аллергии.
Кашель у ребенка в 5 месяцев также может быть вызван несварением. В этом случае, он также будет сопровождаться периодами срыгивания. Детский организм до года — неокрепший в стадии формирования, поэтому начавшейся приступ может быть вызван любыми, даже самыми неочевидными причинами.

Кашель у детей в возрасте от 6 до 9 месяцев
Кашель у ребенка в 6 месяцев может также носить физиологический характер. В таком возрасте дети обычно кашляют до 20 раз за сутки, причем приступы кашля могут длиться на протяжении 2-5 минут. Если ребенок имеет хороший аппетит, у него не повышена температура тела и не течет из носа — можно перестать задаваться вопросом, чем лечить подобное покашливание. Такой физиологический кашель у ребенка в 6 месяцев — вполне обыденное и повсеместное явление. Если же малыш выказывает определенное беспокойство частыми приступами кашля, а его природа напоминает вирусную или инфекционную, необходимо как можно скорее обратиться к лечащему врачу.
Кашель у ребенка в 7 месяцев может быть спровоцирован попаданием в горло какого-либо инородного предмета. У детей в подобном возрасте уже достаточно хорошо развит хватательный рефлекс и любая безделушка, попавшая в руки к малышу, запросто может оказаться у него в горле. В таком случае, чем скорее, вы обратитесь в отделение педиатрии, тем лучше, ведь лечить подобный кашель у 7 месячного ребенка надо оперативно. Испугавшийся малыш может серьезно навредить себе, пытаясь заглотить попавший в горло инородный предмет.
В очень редких случаях причиной удушья могут стать серьезные патологии детского организма (порок сердца, астма, заболевания желудочно-кишечного тракта). Никто кроме лечащего врача вам не подскажет чем лечить кашель у ребенка в 7 месяцев, если его причиной является патология, поэтому не стоит тянуть с обращением, если вы подозреваете неладное.
Лечение кашля, вызванного ОРВИ, в девятимесячном возрасте в подавляющем большинстве случаев осуществляется без помощи медикаментов — это факт. Детский организм может просто не справится с назначенным курсом, в результате чего у малыша могут начаться осложнения. Поэтому если малыш заболел, а вы не знаете чем лечить кашель у ребенка в 9 месяцев можно воспользоваться народными средствами. Для этого в 200 мг горячей воды или молока нужно добавить несколько чайных ложек меда, пару долек лука или редиса. Такой напиток окажет лечащее воздействие, а также укрепит иммунную систему вашего малыша. Главное заблаговременно проверить нет ли у вашего малыша аллергии на мед или другие компоненты рецепта.
Правильно определить, чем лечить кашель у ребенка в 10 месяцев лучше всего поможет специалист. Можно попробовать немного ослабить симптомы кашля, начав поить ребенка теплым чаем, водой либо молоком, однако следует обязательно выяснить причину недуга.
При каждом проявлении признаков недомогания у грудничка вам потребуется срочная медицинская консультация. Дети в возрасте до года не смогут рассказать, что их беспокоит и тревожит, а при первых проявлениях болезни в этом возрасте главный помощник – это ваша бдительность.
Доктор Комаровский: как лечить кашель
Большинство людей привыкло считать кашель симптомом простудного заболевания. Но подобный симптом может быть вызван вирусной или бактериальной инфекцией. Насчитывается более ста известных вирусов, вызывающих кашель, а бактериальных инфекций намного больше. Как определить, какой природы кашель у ребенка: вирусный кашель или бактериальный, ведь лечение их отличается?
- Симптомы вирусного бронхита
- Чем отличается вирусный кашель от бактериального?
- Лечение народными средствами
Бактериальный бронхит и постановка диагноза
Кашель у малыша начинается после того, как инфекция дошла до бронхов и уже сформировался бронхит. Возбудители заболевания – бактерии – это самостоятельные одноклеточные организмы, способные полноценно жить и размножаться в оптимальной среде.
Бактерии существуют повсеместно, в том числе и в организме человека. До поры до времени они себя ничем не проявляют, но при совпадении множественных факторов начинают действовать против организма, в котором живут и выделяют токсические вещества.
Если бактерия попадают извне в благоприятную для ее существования среду, то она также вредно воздействует на организм.
Симптомы бактериальной инфекции имеют свои характерные признаки, среди которых выделяют:
- сильный кашель,
- отсутствие насморка,
- откашливание с мокротой, обильное, имеющее гнойные включения,
- очень высокая температура,
- слабость и утомляемость.
Слизистая оболочка бронхов раздражается вследствие активного размножения вредных бактерий: стафилококков или стрептококков. Ребенок становится вялым и отказывается от еды. Кроме этого, больной ощущает боль в горле, поэтому у него пропадает аппетит.
Прежде чем начать лечение, требуется провести тщательную диагностику. Начинается она с внешнего осмотра, опроса о симптомах болезни и жалоб ребенка. Также прослушивается и определяется жесткость дыхания, есть ли хрипы. При подозрении на бактериальный бронхит делаются дополнительные анализы, в число которых входит:
![]()
общий анализ крови,- рентгенография грудной клетки,
- анализ мокроты на микрофлору.
Также проводится спирография – обследование проходимости воздуха по дыхательным путям. Очень редко, но ребенку могут назначить бронхоскопию для более точного диагноза. При необходимости проводится компьютерная томография.
Чаще всего дети болеют именно вирусным бронхитом. Вирусы попадают в органы дыхания с воздухом. Попадая на слизистую бронхов, они начинают размножаться, чем и вызывают кашлевые позывы.
Заразиться ребенок может при скоплении больных людей, вирусы могут попасть из пораженных участков при следующих заболеваниях: ринит, фарингит, гайморит.
Дети с ослабленным иммунитетом, часто болеющих гриппом и ОРЗ, имеют больший риск развития вирусного бронхита. Основными симптомами вирусного бронхита являются:
![]()
сильный кашель, мокрота прозрачная,- постоянная одышка,
- подъем температуры до 38 градусов, иногда и выше,
- озноб,
- дискомфорт и боли в грудной клетке, дыхание с хрипами,
- сильная слабость.
Малыш после понижения температуры становится активным, играет и нормально кушает. Диагностика вирусного бронхита проводится такими же способами, как и при бактериальной его природе.
Кашель при вирусной инфекции вызывается повышенным выделением слизи для удаления патогенных микробов из организма. Он быстро развивается и появляется в течение 1-2 дней. Сразу начинается выделение мокрот. Даже после того, как инфекция прошла, кашель может оставаться до месяца. Мокрота в этом случае прозрачная и текучая, без признаков гноя.
Кашель при бактериальной инфекции первые дня три бывает сухим и надрывным, а потом появляются мокроты. Сухой кашель беспокоит ребенка по ночам. Потом кашель становится влажным. Мокроты при этом имеют густую консистенцию, зеленоватого цвета с гнойными включениями – они могут плохо пахнуть.
Лечение бактериального и вирусного кашля
Кашель, возникший при бактериальном инфицировании, лечится всегда антибиотиками. Они не действуют непосредственно, как противокашлевые препараты, но убивают клетки бактерий. Какой антибиотик применять решает врач, опираясь на другие симптомы, тяжесть заболевания и возраст ребенка.
Обычно назначаются антибиотики широкого спектра действия, потому что определить сразу вид бактерии-возбудителя невозможно. Детям при кашле предпочтительнее давать препараты в сиропе.
Применяют 4 вида антибиотиков:
- Аминопенициллины. Часто используются Ампициллин и Амоксициллин – это препараты широкого диапазона действия, убивают большое число бактерий. Малышам назначают Амоксициллин, который разрушает стенки бактерий, тем самым убивая их. Продается препарат в аптеке в виде капсул и сиропа. Можно применять с самого рождения. Отрицательным моментом является нарушение микрофлоры кишечника.
- Тетрациклины. Убивают бактерии, нарушая синтез белка в них. Может воздействовать на ряд бактерий, но некоторые уже к ним нечувствительны. Назначается детям старше 8 лет при пневмококковой инфекции. Не назначается детям до года, потому что имеют много побочных эффектов.
- Макролиды. Они менее токсичны, самые распространенные из них – Эритромицин, Азитромицин. Побочные проявления бывают редко – ими являются тошнота, боль в животе, диарея.
- Фторхинолоны. Это Левофлоксацин и Моксифлоксацин, которые способны уничтожить большинство бактерий, даже очень устойчивых. Имеют побочные действия и провоцируют дисбактериоз.

Главным принципом лечения антибиотиками является доведение курса до устойчивых улучшений. Нельзя прерывать прием антибиотиков, если наступило улучшение, иначе может случиться рецидив. Бактерии вырабатывают иммунитет к маленьким дозам антибиотиков, поэтому их стоит пить, пока не отменит врач. Обычно курс лечения длится 5-7 дней. Принимая их следует соблюдать временной интервал, чтобы их присутствие в организме было постоянным.
Если не наступает улучшения через 1-2 дня, то бактерии стали не чувствительны к ним и об этом надо сообщить врачу, чтобы заменить препарат на другой.
Кроме антибиотиков больной принимает антигистаминные препараты и средства для поддержания микрофлоры кишечника. Также принимаются препараты от кашля, делаются ингаляции и полоскания горла.

Лечение вирусного кашля у ребенка проводится в домашних условиях, поскольку больному требуется соблюдать постельный режим – только в этом случае можно избежать осложнений. Вирусный кашель у ребенка лечится такими лекарственными средствами, как Левомакс и Арбидол. Противовирусные препараты следует применять только по назначению врача в той дозе, которую он порекомендует.
При высокой температуре тела необходимо использовать жаропонижающие средства. Давать ребенку много пить теплых напитков, делать регулярно ингаляции – эти процедуры способны облегчить состояние малыша. Для лучшего отхождения мокрот ребенку следует давать отхаркивающие препараты: АЦЦ, Бромгексин.
Проводить лечение кашля средствами народной медицины можно одновременно с медикаментозной терапией, но только после консультации с врачом. Они помогают облегчить состояние малыша и смягчить кашлевые позывы. Самыми популярными и действенными считаются следующие рецепты:
Молоко, мед и масло. Питье имеет приятный вкус, и малыш не станет капризничать, принимая его.

Взять стакан теплого молока, положить в него чайную ложку меда и столько же сливочного масла, перемешать, чтобы все растворилось. Выпить молоко перед сном.
Грудной сбор. Необходимо взять в одинаковых количествах сухое сырье листьев мать-и-мачехи, солодки, подорожника, чабреца и сосновых почек.
2 столовые ложки измельченного сырья залить 500 мл кипятка. Дать настояться в течение 2 часов. Пить по 150 мл за полчаса до еды трижды в день.
Малыш К. 6 лет. Присутствуют жалобы на кашель с мокротами зеленого цвета, постоянно поднимается высокая температура, отмечаются боли в горле. При обследовании поставлен диагноз: бактериальный бронхит.
Рекомендовано лечение: прием антибиотиков, жаропонижающих при повышении температуры, отхаркивающих препаратов. Соблюдение постельного режима.
Через 2 дня после приема антибиотиков температура перестала повышаться, ребенок стал чувствовать себя значительно легче. Полное выздоровление через 2 недели, 5 дней из которых больной принимал антибиотики.
Неважно, какой природы появился кашель у ребенка, его следует лечить, чтобы не получить серьезных осложнений и не перевести кашель в хроническую форму. Заметив покашливания у малыша, следует, не откладывая на потом, нужно посетить врача для обследования и назначения правильного лечения. Чем раньше начать терапию, тем быстрее можно справиться с заболеванием без осложнений и неприятных последствий.
Читайте также: