Вирус бешенства neuroryctes rabid
Бешенство – острая зоонозная вирусная инфекционная болезнь с контактным механизмом поражения возбудителя, характеризующаяся тяжелым поражением ЦНС со смертельным исходом
Этиология: вирус бешенства Neuroryctes rabid – РНК-овый рабдовирус.
Эпидемиология: источник - инфицированные животные (лисы, волки, собаки, кошки, грызуны, лошади, мелкий и крупный рогатый скот), механизм заражения – контактный (при укусе или ослюнении животным поврежденной кожи или слизистых).
Патогенез: внедрение вируса в организм через поврежденную кожу или слизистые --> репликация в миоцитах --> центростремительное продвижение по афферентным нервных волокнам в ЦНС с последующим поражением и гибелью клеток головного и спинного мозга (вирус тропен к продолговатому мозгу, коре больших полушарий и мозжечка, к таламусу и гипоталамусу, подкорковым ганглиям, ядрам черепных нервов и др.) --> центробежное распространение по эфферентным волокнам практически во все внутренние органы (в т.ч. и в слюнные железы)
Клиническая картина бешенства:
а) инкубационный период в среднем 1-3 мес, наиболее короткий при укусе лица, головы, верхних конечностей
б) начальная стадия (стадия депрессии, 1-3 дня):
- появление неприятных ощущений в области укуса (жжение, тянущие боли с иррадиацией к центру, зуд, гиперестезия кожи), хотя рана уже может полностью зарубцеваться; иногда вновь появляются местные воспалительные явления, рубец становится красным и припухает
- температура повышается до субфебрильной (чаще 37,2-37,3 °С)
- появляются первые симптомы нарушения психики: необъяснимый страх, тоска, тревога, депрессия; больной замкнут, апатичен, отказывается от еды, плохо спит, снит устрашающие сновидения
- при укусах в лицо наблюдаются обонятельные и зрительные галлюцинации
в) стадия возбуждения (2-3 дня) – характеризуется повышенной рефлекторной возбудимостью и резкой симпатикотонией:
- апатия и депрессия сменяются беспокойством, возникает чувство стеснения в груди, учащаются пульс и дыхание
- наиболее характерна водобоязнь (гидрофобия): при попытках пить возникают болезненные спастические сокращения глотательных мышц и вспомогательной дыхательной мускулатуры; эти явления нарастают в своей интенсивности так, что одно напоминание о воде или звук льющейся жидкости вызывает спазмы мышц глотки и гортани, дыхание становится шумным в виде коротких судорожных вдохов
- зрачки больного сильно расширены, возникает экзофтальм, взгляд устремляется в одну точку; пульс резко ускорен, появляется обильное мучительное слюнотечение (сиалорея), потоотделение
- резко обостряются реакции на любые раздражители, приступ судорог может быть спровоцирован дуновением в лицо струи воздуха (аэрофобия), ярким светом (фотофобия) или громким звуком (акустикофобия)
- на высоте приступа возникает бурное психомоторное возбуждение (приступы буйства, бешенства) с яростными и агрессивными действиями; больные могут ударить, укусить окружающих, плюются, рвут на себе одежду; сознание помрачается, развиваются слуховые и зрительные галлюцинации устрашающего характера, возможна остановка сердца и дыхания
- в межприступный промежуток сознание проясняется, больные могут правильно оценивать обстановку и разумно отвечать на вопросы
- через 2-3 дня возбуждение, если не наступила смерть на высоте одного из приступов, сменяется параличами мышц конечностей, языка, лица.
в) стадия параличей (до 1 сут) – обусловлена выпадением деятельности коры большого мозга и подкорковых образований, отличается выраженным снижением двигательной и чувствительной функций; судороги и приступы гидрофобии прекращаются, что является признаком близкой смерти, температура тела повышается до 40-42°С, нарастает тахикардия, гипотензия, через 12-20 ч наступает смерть от паралича сердца или дыхательного центра
1) данные эпидемиологического анамнеза (укус или ослюнение кожи и слизистых заболевшего подозрительными на бешенство животными), характерная клиническая картина
2) общеклинические исследования: ОАК - лимфоцитарный лейкоцитоз при анэозинофилии
3) обнаружение АГ вируса ИФ-методом в отпечатках роговицы, биоптатах кожи и мозга
4) вирусологический метод – выделение культуры вируса из слюны, ликвора и слезной жидкости с помощью биопробы на новорожденных мышатах
На секции диагноз подтверждают гистологическим обнаружением оксифильных включений (телец Бабеша-Негри) в клетках аммонова рога или гиппокампа (обусловлены репликацией и накоплением вирионов бешенства)
Лечение: симптоматическая терапия для уменьшения страданий больного (больного помещают в затемненную, изолированную от шума, теплую палату, вводят в больших дозах морфин, пантопон, аминазин, димедрол, хлоралгидрат в клизмах, при необходимости переводят на ИВЛ).
Профилактика: борьба с бешенством у животных (регистрация и вакцинация собак, отлов бездомных животных), вакцинация лиц, профессионально связанных с риском заражения (собаколовы, охотники); лицам, укушенным или ослюненным неизвестными подозрительными на заболевание бешенством животными осуществляют обработку раны и антирабическую вакцинацию, вводят специфический антирабический иммуноглобулин.


Все знают, что если укусила бездомная собака, то делают сорок уколов в живот. Собственно на этом знания о бешенстве у подавляющего большинства населения заканчиваются.
Так что же это за заболевание, чем оно грозит и как от него лечиться?
Что это такое?
Бешенство — это заболевание вирусной природы, возникающее после укуса зараженного животного, характеризующееся тяжелым поражением нервной системы и заканчивающееся, как правило, смертельным исходом. Вирус бешенства (Neuroryctes rabid) относится к группе миксовирусов рода Lyssavirus семейства Rhabdoviridae. Обнаруживается в слюне, а также в слезах и моче.
Вирус нестоек во внешней среде — погибает при нагревании до 56 0 С за 15 минут, при кипячении за 2 минуты. Чувствителен к ультрафиолетовым и прямым солнечным лучам, к этанолу и ко многим дезинфектантам. Однако устойчив к низким температурам, к фенолу, антибиотикам.
После проникновения в организм вирус бешенства распространяется по нервным окончаниям, поражая практически всю нервную систему. Наблюдаются отек, кровоизлияния, дегенеративные и некротические изменения нервных клеток головного и спинного мозга.
Источники заражения
Источником вируса бешенства являются как дикие, так и домашние животные. К диким относятся волки, лисицы, шакалы, еноты, барсуки, скунсы, летучие мыши, грызуны, а к домашним — собаки, кошки, лошади, свиньи, мелкий и крупный рогатый скот. Однако наибольшую опасность для человека представляют лисы и бездомные собаки за городом в весенне-летний период.
В последние годы описаны воздушно-капельный, алиментарный (через пищу и воду) и трансплацентарный (через плаценту в период беременности) пути передачи вируса. Много дискуссий вызывают несколько случаев заражения людей бешенством в результате операций по трансплантации органов.
Что при этом происходит?
Инкубационный период (период от укуса до начала заболевания) в среднем составляет 30-50 дней, хотя может длится 10-90 дней, в редких случаях — более 1 года. Причем чем дальше место укуса от головы, тем больше инкубационный период. Особую опасность представляют собой укусы в голову и руки. Дольше всего длится инкубационный период при укусе ноги. Выделяют 3 стадии болезни: I — начальную, II — возбуждения, III — паралитическую.
Первая стадия начинается с общего недомогания, головной боли, небольшого повышения температуры тела, мышечных болей, сухости во рту, снижения аппетита, болей в горле, сухого кашля, может быть тошнота и рвота. В месте укуса появляются неприятные ощущения — жжение, покраснение, тянущие боли, зуд, повышенная чувствительность. Больной подавлен, замкнут, отказывается от еды, у него возникает необъяснимый страх, тоска, тревога, депрессия, реже — повышенная раздражительность. Характерны также бессонница, кошмары, обонятельные и зрительные галлюцинации.
Далее наступает третья стадия заболевания, для начала которой характерно успокоение — исчезает страх, приступы водобоязни, возникает надежда на выздоровление. После этого повышается температура тела свыше 40-42°С, наступает паралич конечностей, нарушения сознания, судороги. Смерть наступает от паралича дыхания или остановки сердца. Таким образом, продолжительность заболевания редко превышает неделю.
Как лечить?
Методов лечения как таковых от бешенства нет. Если болезнь уже в первой стадии, иного исхода, чем летальный, скорее всего, не будет. Хотя в мире известны единичные случаи излечения от бешенства. Но пока это экзотика. Однако есть способ предотвратить болезнь, убив ее в зародыше. Это метод специфической профилактики — введение вакцины против бешенства, не позднее 14-го дня от момента укуса. Наилучшая профилактика — это введение специфического иммуноглобулина и/или активная иммунизация (вакцинация).
Вакцину вводят внутримышечно по 1 мл 5 раз: в день инфицирования, затем на 3, 7, 14 и 28-й день. При такой схеме создается хороший иммунитет, однако ВОЗ рекомендует еще и 6-ю инъекцию через 90 дней после первой. Наилучшим местом прививки является дельтовидная мышца или бедро. В том случае, если человек укушен, но до укуса был привит по полной схеме, и у него имеется достаточный уровень антител, его вакцинируют по специальной схеме без применения иммуноглобулина. Терапия может быть прекращена, если выяснено, что животное остается здоровым в течение 10-дневного периода наблюдения или если у животного не было обнаружено вируса бешенства. Некоторым лицам, которые входят в группу риска (ветеринары, кинологи, охотники), нужно прививаться заблаговременно. Прививки также проводятся по специально установленной схеме с первой ревакцинацией через 12 мес. и далее через каждые 5 лет.
Что делать, если вас укусило животное?
Первое, что сделать необходимо, это немедленно промыть место укуса мылом. Мыть надо интенсивно, в течение 10 минут. Глубокие раны рекомендуется промывать струей мыльной воды, например, с помощью шприца или катетера. Не нужно прижигать раны или накладывать швы. После этого нужно сразу же обратится в ближайший травмопункт, ведь успех вакцинопрофилактики бешенства сильно зависит от того, насколько быстро вы обратились за помощью к врачу. Желательно сообщить врачу в травмпункте следующую информацию — описание животного, его внешний вид и поведение, наличие ошейника, обстоятельства укуса. Далее следует провести курс прививок, назначенный врачом. Сорок уколов в живот давно никто не делает, вам введут вакцину и отпустят домой. И так пять или шесть раз.
Если хозяин собаки или кошки не может предоставить справки о вакцинации, то существует два пути определения больно ли животное бешенством. В первом случае животное убивают, чтобы получить образец ткани его головного мозга. Во втором случае животное помещается в карантин при ветеринарной клинике на 10 дней. Если в течение этого времени симптомы бешенства у животного не проявляются, то оно считается здоровым.
В стационаре могут оставить укушенного, если его состояние особенно тяжелое, а также лиц, имеющих заболевания нервной системы или аллергические заболевания; людей, прививающихся повторно, привитых другими прививками в течение последних двух месяцев и беременных. На время вакцинации и спустя 6 месяцев после нее необходимо воздерживаться от употребления спиртных напитков. Кроме того, если вы проходите курс вакцинации от бешенства, нельзя переутомляться, переохлаждаться или, наоборот, перегреваться. Во время прививок необходимо тщательно следить за состоянием здоровья. И при любых жалобах на ухудшение состояния необходимо обратиться к врачу, а прививки временно прекратить. Только после обследования невропатологом и терапевтом решается вопрос о продолжении прививок.
Профилактика
На Российском рынке еще представлена французская вакцина Верораб (фирмы Aventis Pasteur), содержащая инактивированный вирус (штамм Wistar, Rabies PM/Wi38–1503–3M) — 2,5 МЕ и немецкая Рабипур (фирмы Ciron Behring), состоящая из инактивированного (убитого) вируса бешенства (штамм Flury LEP).
Есть еще французская прививка, которая называется Имогам Раж. Это иммуноглобулин, который вводится однократно, одновременно с вакциной и показан лицам с подозрением на инфицирование вирусом бешенства, особенно в случае значительных повреждений (в соответствии с рекомендациями ВОЗ — одиночные или множественные укусы или царапины с нарушением целостности кожных покровов).
Побочные эффекты у всех вакцин примерно одинаковы и включают в себя местные реакции в виде болезненности, отека и уплотнения, увеличение лимфатических узлов, общее недомогание, слабость, головная боль, нарушение сна и аппетита, повышение температуры, а также иногда случается аллергия на компоненты вакцины.
08 октября 2018
- 3720
- 3,1
- 0
- 4
Даже домашние животные могут быть переносчиками бешенства

Спонсором приза зрительских симпатий выступил медико-генетический центр Genotek.
Стоит начать с истории
Первые упоминания о болезни от укуса собак, весьма напоминающей бешенство, встречаются на клинописных глиняных табличках Древней Месопотамии в третьем тысячелетии до н.э. [1].
Древнегреческий философ Демокрит описал бешенство собак в V веке до н.э., то же сделал и Аристотель, однако он считал, что человек бешенством не болеет. Корнелий Цельс, древнеримский ученый, в I веке н.э. все же заметил аналогичное заболевание у людей и назвал его водобоязнью [2].
Начиная с XIII века у нас появляются сведения о крупных эпизоотиях бешенства на территории Европы. Вероятно, они вспыхивали и на других континентах, так как это заболевание в современном мире распространено практически повсеместно.
Эпизоотия — эпидемия среди животных.
И если вы думаете, что это все было давно, и сейчас вирус не представляет никакой опасности, вы крупно ошибаетесь: согласно данным ВОЗ 2007 года, он ежегодно уносил жизни 55 тысяч человек по всему миру [3]. Это около 151 смерти в день! Такой постоянно высокий показатель говорит о человеческой уязвимости, эпизоотии вспыхивают каждый год, что ставит под опасность жизнь каждого человека. На данный момент случаи заражения бешенством носят регулярный характер в более чем 150 странах мира, в том числе и в России [4] (рис. 1 и 2).
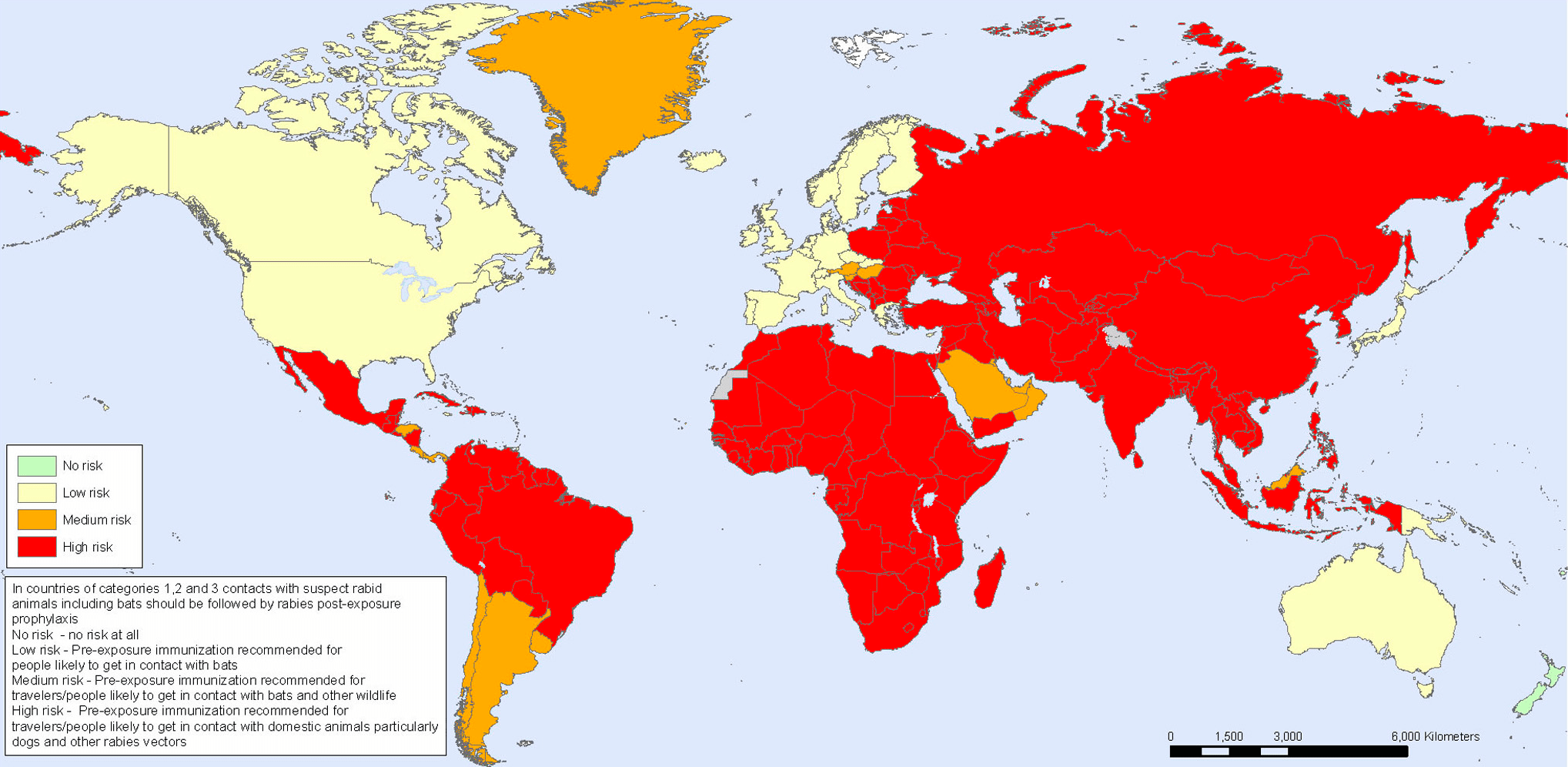
Рисунок 1. Оценка риска заражения бешенством в мире
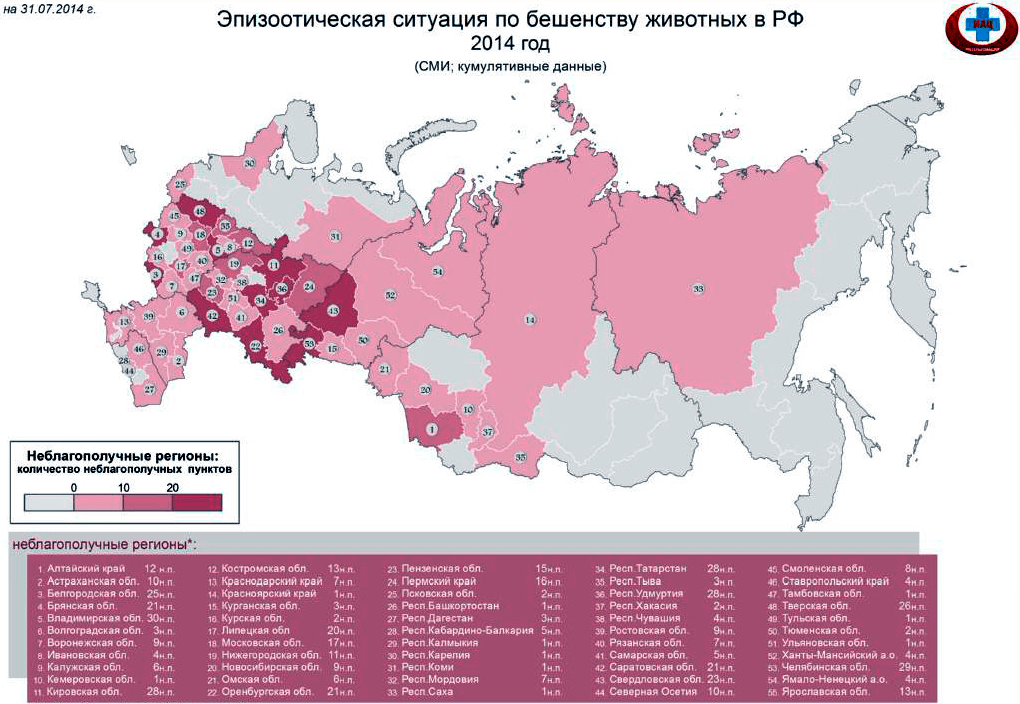
Рисунок 2. Неблагополучные по бешенству регионы России, данные 2014 года подпись
Давайте знакомиться, Neuroiyctes rabid
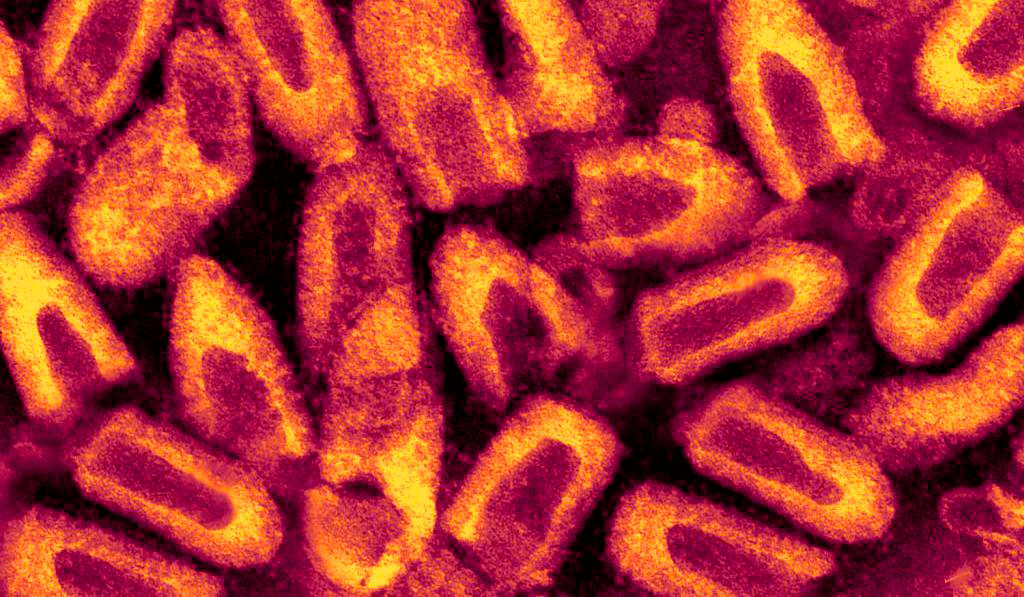
Смертоносная пуля длиной 180 нм и шириной 75–80 нм [6] имеет двухслойную липидную оболочку, которая довольно сильно по строению напоминает привычную нам мембрану клеток. На своей поверхности вирион имеет шипы длиной 10 нм и шириной 3 нм. Упорядоченное расположение шипов на мембране обеспечивает особый гликопротеид, далее мы будет к нему возвращаться еще несколько раз, запомните его, товарищи.
Вирион — полноценная вирусная частица, находящаяся вне клетки-хозяина.
Под прочной оболочкой внутри вируса залегает одна молекула РНК, свернутая в спираль, она мало похожа на привычные нам РНК клеток и вообще не способна к инфицированию. Но она имеет важное значение для жизни хитрого вируса, поскольку несет в себе минус-цепь РНК или, как её еще называют, рибонуклеопротеид (РНП), который послужит матрицей для синтеза вирусной РНК (вРНК) по правилу комплементарности, как только попадет в клетку-хозяина.
РНК вируса бешенства довольно небольшая и содержит всего 5 генов, кодирующих необходимые белки. Чтобы лучше понимать, что необходимо Neuroiyctes rabid для существования, нам вместе с тобой, уважаемый читатель, стоит лучше разобраться в этом вопросе.
Итак, мы знаем, что у цепи РНК есть два конца: 5′ (место присоединения остатка фосфорной кислоты) и 3′ (место присоединения рибозы).
Начиная с 3′ гены вируса бешенства расположены так:
- Ген нуклеокапсидного белка N, окружающего цепь РНК.
- Ген белка NSV — одного из компонентов вирусной транскриптазы, входящего в состав капсида.
- Ген, кодирующий матриксный белок M, выстилающий липидную мембрану с внутренней стороны.
- Ген белка G — внешнего гликопротеида вирусного суперкапсида (оболочки, покрывающей капсид с внешней стороны и содержащей шипы), который отвечает за адсорбцию и внедрение вируса в клетку, обладает антигенными и иммуногенными свойствами (антитела именно к этому гликопротеиду нейтрализуют вирус бешенства).
- Ген белка L — высокомолекулярного компонента вирусной транскриптазы [5] (рис.4).
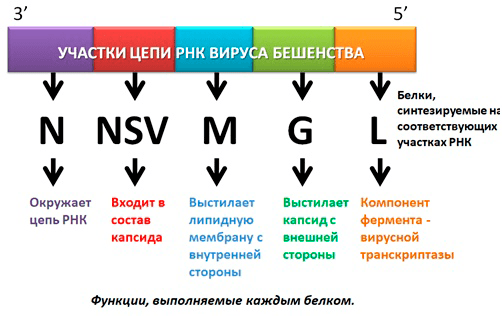
Рисунок 4. Схематичное изображение РНК вируса бешенства, белки, синтезируемые на определенных участках, и их функции
рисунок автора статьи
Когда все необходимые белки синтезируются в клетке-хозяине, то белки G и M будут располагаться с двух сторон от оболочки вируса, а N, NSV и L прилегать к минус-цепи РНК (рис. 5).
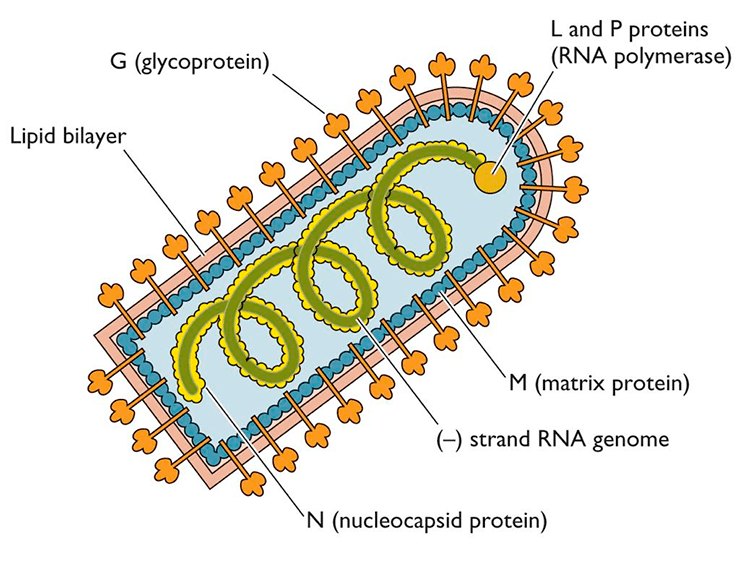
Рисунок 5. Схематичное строение вируса бешенства
На самом деле различают несколько диких и один культивированный штаммы вируса бешенства. Первые циркулируют в природе, имеют длительный инкубационный период, чаще образуют специфические тельца, локализуются в нервных клетках, слюнных железах и роговице глаза. К ним относят [7]:
- вирус классического бешенства — RABV;
- вирус рукокрылых Лагос — LBV;
- вирус Дювенхейдж — DUVV;
- лиссавирусы европейских рукокрылых EBLV-1 и EBLV-2;
- лиссавирус австралийских рукокрылых — ABLV;
- вирус Мокола — MOKV.
Культивированный (фиксированный) вирус впервые выделил Луи Пастер в 1885 году путем длительного заражения лабораторных кроликов дикой формой вируса, которая мутировала и приобрела определенные, выгодные для нас, качества. Например, она опасна только для лабораторных животных, на которых ее выводили, имеет очень короткий инкубационный период, не образует специфических телец и поражает только ЦНС. Организм человека она не убивает, но заставляет иммунную систему вырабатывать антитела, которые могут защитить и от других, более опасных, штаммов вируса бешенства. Стоит ли говорить, что люди с радостью стали использовать взвесь мозга больных животных в качестве вакцины и успешно практиковали такой метод до сравнительно недавнего времени [5].
Чтобы создать подобные себе копии, вирусу бешенства, как и любому другому клеточному паразиту, для начала нужно попасть в организм хозяина и найти интересующую его клетку. Мы уже знаем, что излюбленным местом для его размножения является нервная ткань, в особенности — ЦНС. После попадания с зараженной слюной в ткани, шипастый негодяй проводит в мышечной ткани нового хозяина до нескольких дней, затем адсорбируется на нервные окончания с помощью уже известного гликопротеида G и проникает в нервную клетку путем эндоцитоза (рис. 6).
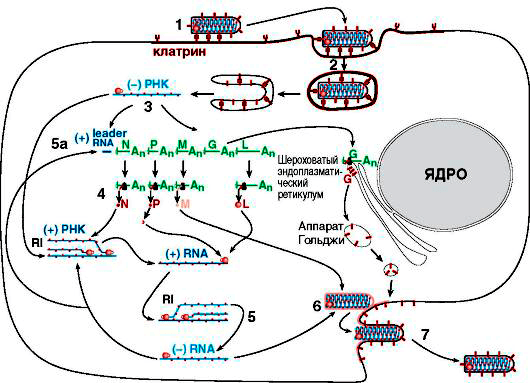
Рисунок 6. Схематичное изображение жизненного цикла вируса бешенства. RNA = РНК.
Дальнейшая скорость протекания жизненного цикла вируса зависит от места попадания в организм: чем дальше от ЦНС, тем дольше вирус будет распространяться по аксонам, ведь скорость его передвижения составляет примерно 3 мм/ч.
Проникнув в клетку, вирус бешенства сливается с мембраной лизосомы, и его внутреннее содержимое высвобождается. Затем в ход идет вирионная транскриптаза, которая обусловливает считывание информации с минус-РНК, и синтез на ней, как на матрице, вРНК. Далее все идет по стандартной схеме биосинтеза белка: к кодонам вРНК по правилу комплементарности пристраиваются антикодоны тРНК, последние перемещаются к рибосомам, где в дальнейшем синтезируются вирусспецифические белки, с которыми мы уже знакомы. вРНК связывается с N, L и NSV в нуклеокапсид, который подходит к назначенному месту, где уже в плазмалемму (клеточную мембрану) клетки-хозяина успешно встроились M и G. Затем генетическая информация и прилежащие белки обволакиваются мембраной, и путем эндоцитоза в области дендритов (отростков нервных клеток) выходят новые вирионы.
Кроме того, вирус бешенства может блокировать биосинтез нормальных белков клетки [5] и повышать экспрессию и выделение цитокинов (клеточных медиаторов) в близлежащих, незараженных клетках, что, вероятно, способствует развитию энцефалита [9].
Когда меры предосторожности не сработали
Я искренне надеюсь, что вам никогда в жизни не понадобится несколько следующих абзацев, но с моей стороны было бы преступно упустить это.
Итак, если вас все же покусал или облизал зверь (рис. 6), лучше не надеяться на лучшее, а экстренно применять необходимые меры. Для начала хорошенько промойте место укуса водой с мылом, а затем прижгите спиртовым раствором йода. Если вы вдруг врач-эпидемиолог, спешащий на работу, или обычный смертный, в руках у которого почему-то есть антирабический иммуноглобулин, то это как раз то время, когда стоит его применить по назначению. Сходить к врачу все равно придется, но шансы на выживание у вас резко возрастут.
Если вы хотите, чтобы больше никто не пострадал (а я уверена, что хотите), то вызовите бравую бригаду СББЖ (станции по борьбе с болезнями животных), они усыпят животное и доставят его в лабораторию целиком или только голову, иногда могут достать головной мозг и законсервировать его 50-процентным глицерином, если поездка обещает быть достаточно долгой. Трупный материал упаковывают в плотный полиэтиленовый мешок, а мозг в банку с пробкой, которую к тому же заливают парафином, а потом все это дополнительно помещают в водонепроницаемую тару, чтобы полностью себя обезопасить.
На СББЖ материал с подозрением на бешенство без очереди и всякого промедления исследуют смелые ветеринары, ведь в данном случае речь может идти о сохранении жизни укушенного человека. Работая с, вероятно, зараженным мозгом, надевают две пары перчаток, защитные очки на глаза и шесть марлевых повязок, прикрывающих нос и рот, все манипуляции проводят в стерильных условиях [10]. Представляете, как все серьезно?
Скорость течения болезни может сильно варьировать: инкубационный период длится от 10 до 90 дней и более, но обычно около месяца. Быстрее всего он проходит при попадании вируса в области лица и головы, причем для этого не обязательно, чтобы вас за щечки покусала собака с пеной у рта, ведь проникновение вируса в организм возможно не только через повреждение кожных покровов, но и через слизистые оболочки.
Как только вирус попал в рану или на слизистую, он не спешит оттуда уходить и только через 1–4 дня проникает в нервную ткань. Конечно, ему не терпится скорее попасть в ЦНС и вызвать смертельный энцефалит, но ведь тело хозяина имеет еще парочку пригодных мест, интересующих вирус бешенства, а именно: слюнные железы и роговица глаза. Проникновение в первые из перечисленных имеет принципиальное значение для передачи вируса новым хозяевам.
В развитии заболевания выделяют три стадии: начальную (она идет сразу после инкубационного периода), возбуждения и параличей [11], [12]. В любом случае, не советую вам ждать ни одну из них. Когда появятся симптомы, будет уже слишком поздно, ведь излечение возможно только во время инкубационного периода. Впрочем, существует гипотеза, согласно которой бешенство можно вылечить путем ингибирования пептидов вируса непосредственно в зараженном организме [13], так что, вероятно, через несколько лет данная проблема будет решена, но пока что будем читать и бояться.
1. Начальная стадия.
Появляются беспокойство и страх, тошнота, головокружение, зуд и покраснение в области укуса. Длится от 1 до 3 дней.
2. Стадия возбуждения.
Возбуждение, судороги гортани и глотки, водобоязнь, агрессивность, галлюцинации. Именно в этот период появляются наиболее привычные симптомы бешенства. Из-за невозможности глотать слюну, она взбивается в пену и валит изо рта. Есть даже предположение, что водобоязнь провоцирует животное разбрасывать слюну, так как даже вид жидкости вызывает болезненные спазмы глотки. Домашние животные, которые обычно не отходят от дома дальше, чем на один километр, беспокойно бегают, превращаются в бродяг и стремятся напасть на все, что движется (или даже не движется), что, конечно, способствует распространению заболевания. Дикие животные теряют страх перед человеческими поселениями и выходят из леса, чаще всего, кусая домашних животных, реже — человека. Иногда может наблюдаться, наоборот, излишняя ласковость зараженных животных, их стремление поскорее облизать вас, что на самом деле еще более опасно, так как вызывает меньше подозрений.
3. Стадия параличей.
Через 5–7 дней после начала появления симптомов смерть наступает от паралича дыхательной или сердечной мускулатуры, так как нервная система перестает посылать им сигналы о необходимых сокращениях.
Современные же вакцины имеют ряд неоспоримых преимуществ [14]:
- Их выращивают не в живых существах, а в культурах клеток эмбрионов птиц, что делает процесс создания вакцины более контролируемым и гуманным.
- Они более безопасны, так как почти не вызывают побочных эффектов.
- Они экономичнее. Объем для успешной вакцинации нужен меньший, а хранить такие вакцины можно дольше.
Сплошные плюсы! Более того, в настоящее время используют препарат, состоящий не из цельных вирусных частиц, а из гликопротеина вируса бешенства (того самого G), который обладает высокой иммуногенностью. В этом случае количество необходимых инъекций снижается до шести, а в некоторых случаях даже до трех. Активный иммунитет к бешенству достигается последовательностью инъекций ослабленного вируса и может не снижаться от одного года до трех лет [3].
Если вирус попал в область головы и шеи, то, как я уже говорила, он развивается очень быстро, поэтому людям вводят готовый специфический иммуноглобулин, который создает пассивный иммунитет, что несколько продлевает инкубационный период и несколько отдаляет момент гибели зараженного. Антирабический иммуноглобулин получают из 10-процентной сыворотки крови зараженных бешенством лошадей [15].
Просто о сложном. Лабораторная диагностика
В лаборатории СББЖ проводится четырехступенчатый анализ материалов, которые были добыты от того животного, которое на вас напало. Принято придерживаться данной последовательности методов лабораторной диагностики:
1. Гистологический метод для обнаружения телец Бабеша—Негри.
В зараженных клетках можно обнаружить специфические включения, так называемые тельца Бабеша—Негри, которые могут быть размером до 25 мкм, а значит, они хорошо видны в световой микроскоп. Их точная функция до сих пор не ясна.
Из головного мозга животного с левой и правой сторон берут материал на гистологические срезы или мазки. Вирус бешенства локализуется в определенных частях головного мозга, таких как Аммонов рог (гиппокамп), мозжечок, кора полушарий и продолговатый мозг (рис. 7). Суммарно получается восемь гистопрепаратов. Мазки или срезы подвергаются окраске по Селлерсу (тельца получаются розово-красного цвета (рис. 8)) или Муромцеву (окраска телец фиолетовая с темно-синими включениями (рис. 9)).
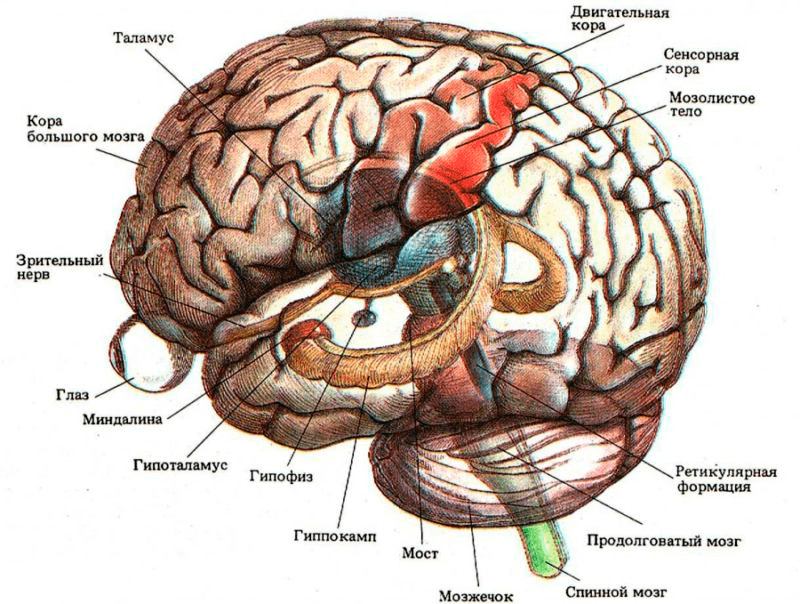
Рисунок 7. Места локализации телец Бабеша—Негри в головном мозге: гиппокамп, продолговатый мозг, мозжечок, кора полушарий
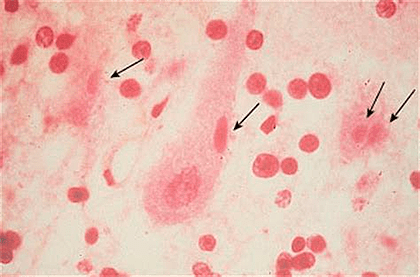
Рисунок 8. Тельца Бабеша—Негри насыщенного розового цвета, окраска по Селлерсу
Бешенство - это заболевание вирусной природы, возникающее после укуса зараженного животного, характеризующееся тяжелым поражением нервной системы и заканчивающееся, как правило, смертельным исходом. Вирус бешенства (Neuroryctes rabid) относится к группе миксовирусов рода Lyssavirus семейства Rhabdoviridae. Обнаруживается в слюне, а также в слезах и моче.
Вирус нестоек во внешней среде - погибает при нагревании до 56.С за 15 минут, при кипячении за 2 минуты. Чувствителен к ультрафиолетовым и прямым солнечным лучам, к этанолу и ко многим дезинфектантам. Однако устойчив к низким температурам, к фенолу, антибиотикам.
После проникновения в организм вирус бешенства распространяется по нервным окончаниям, поражая практически всю нервную систему. Наблюдаются отек, кровоизлияния, дегенеративные и некротические изменения нервных клеток головного и спинного мозга.
Источником вируса бешенства являются как дикие, так и домашние животные. К диким относятся волки, лисицы, шакалы, еноты, барсуки, скунсы, летучие мыши, грызуны, а к домашним - собаки, кошки, лошади, свиньи, мелкий и крупный рогатый скот. Однако наибольшую опасность для человека представляют лисы и бездомные собаки за городом в весенне-летний период. Заразными считаются животные за 3-10 дней до появления признаков болезни и далее в течение всего периода заболевания. Часто больных бешенством животных можно отличить по обильному слюно- и слезотечению, а также при наблюдении признаков водобоязни.
Заражение человека происходит при укусе "бешенным" животным. А также при попадании слюны больного животного на поврежденную кожу или слизистую оболочку. В последние годы описаны воздушно-капельный, алиментарный (через пищу и воду) и трансплацентарный (через плаценту в период беременности) пути передачи вируса. Много дискуссий вызывают несколько случаев заражения людей бешенством в результате операций по трансплантации органов.
Инкубационный период (период от укуса до начала заболевания) в среднем составляет 30-50 дней, хотя может длится 10-90 дней, в редких случаях - более 1 года. Причем чем дальше место укуса от головы, тем больше инкубационный период. Особую опасность представляют собой укусы в голову и руки, а также укусы детей. Дольше всего длится инкубационный период при укусе в ноги.
Выделяют 3 стадии болезни: I - начальную, II - возбуждения, III - паралитическую. Первая стадия начинается с общего недомогания, головной боли, небольшого повышения температуры тела, мышечных болей, сухости во рту, снижения аппетита, болей в горле, сухого кашля, может быть тошнота и рвота. В месте укуса появляются неприятные ощущения - жжение, покраснение, тянущие боли, зуд, повышенная чувствительность. Больной подавлен, замкнут, отказывается от еды, у него возникает необъяснимый страх, тоска, тревога, депрессия, реже - повышенная раздражительность. Характерны также бессонница , кошмары, обонятельные и зрительные галлюцинации.
Через 1-3 дня у больного бешенством наступает вторая стадия - возбуждения. Появляется беспокойство, тревога, и, самое характерное для этой стадии, приступы водобоязни. При попытке питья, а вскоре даже при виде и звуке льющейся воды, появляется чувство ужаса и спазмы мышц глотки и гортани. Дыхание становиться шумным, сопровождается болью и судорогами. На этой стадии заболевания человек становится раздражительным, возбудимым, очень агрессивным, "бешенным". Во время приступов больные кричат и мечутся, могут ломать мебель, проявляя нечеловеческую силу, кидаться на людей. Отмечается повышенное пото- и слюноотделение, больному сложно проглотить слюну и постоянно ее сплевывает. Данный период обычно длится 2-3 дня.
Далее наступает третья стадия заболевания, для начала которой характерно успокоение - исчезает страх, приступы водобоязни, возникает надежда на выздоровление. После этого повышается температура тела свыше 40 - 42 градусов, наступает паралич конечностей и черепных нервов различной локализации, нарушения сознания, судороги. Смерть наступает от паралича дыхания или остановки сердца. Таким образом, продолжительность заболевания редко превышает неделю.
Методов лечения как таковых от бешенства нет. Если болезнь уже в первой стадии, иного исхода, чем летальный, скорее всего, не будет. Хотя в мире известны единичные случаи излечения от бешенства. Но пока это экзотика.
Однако есть способ предотвратить болезнь, убив ее в зародыше. Это метод специфической профилактики - введение специальной вакцины против бешенства, не позднее 14-го дня от момента укуса. Наилучшая специфическая профилактика - это введение специфического иммуноглобулина и/или активная иммунизация (вакцинация).
Вакцину вводят внутримышечно по 1 мл 5 раз: в день инфицирования, затем на 3, 7, 14 и 28-й день. При такой схеме создается хороший иммунитет, однако ВОЗ рекомендует еще и 6-ю инъекцию через 90 дней после первой.
Наилучшим местом прививки является дельтовидная мышца плеча или бедро. В том случае, если человек укушен, но до укуса был привит по полной схеме, и у него имеется достаточный уровень антител, его вакцинируют по специальной схеме без применения иммуноглобулина.
Терапия может быть прекращена, если выяснено, что животное остается здоровым в течение 10-дневного периода наблюдения или если у животного не было обнаружено вируса бешенства.
Некоторым лицам, которые входят в группу риска (ветеринары, кинологи, охотники), нужно прививаться заблаговременно. Прививки также проводятся по специально установленной схеме с первой ревакцинацией через 12 мес. и далее через каждые 5 лет.
Что делать, если вас укусили?
Первое, что сделать необходимо, это немедленно промыть место укуса мылом. Мыть надо довольно интенсивно, в течение 10 минут. Глубокие раны рекомендуется промывать струей мыльной воды, например с помощью шприца или катетера. Не нужно прижигать раны или накладывать швы.
После этого нужно сразу же обратится в ближайший травмпункт, ведь успех вакцинопрофилактики бешенства сильно зависит от того, насколько быстро вы обратились за помощью к врачу. Желательно сообщить врачу в травмпункте следующую информацию - описание животного, его внешний вид и поведение, наличие ошейника, обстоятельства укуса.
Далее следует провести курс прививок, назначенный врачом. Сорок уколов в живот давно никто не делает, вам введут вакцину и отпустят домой. И так пять или шесть раз. В стационаре могут оставить укушенного, если его состояние особенно тяжелое, прививающихся повторно, а также лиц, имеющих заболевания нервной системы или аллергические заболевания, беременных, а также лиц, привитых другими прививками в течение последних двух месяцев. На время вакцинации и спустя 6 месяцев после нее необходимо воздерживаться от употребления спиртных напитков. Кроме того, если вы проходите курс вакцинации от бешенства, нельзя переутомляться, переохлаждаться или наоборот перегреваться.
Во время прививок необходимо тщательно следить за состоянием здоровья. И при любых жалобах на ухудшение состояния, необходимо обратиться к врачу, а прививки временно прекратить. Только после обследования невропатологом, терапевтом и рабиологом консультативно решается вопрос о продолжении прививок.
Читайте также:


