Синдром отличающий цирроз печени от хронического гепатита
Цирроз печени – это последняя стадия различных хронических заболеваний, которые приводят к прогрессирующей гибели ее клеток. Этот диагноз ставят, когда изменения уже необратимы и затрагивают большую площадь.
Кратко процесс развития заболевания заключается в гибели гепатоцитов, организм замещает погибшие клетки печени соединительной тканью, которая не выполняет функции по очистке организма от различных токсинов и наступает тяжелая интоксикация.
Основные признаки, стадии и диагностика
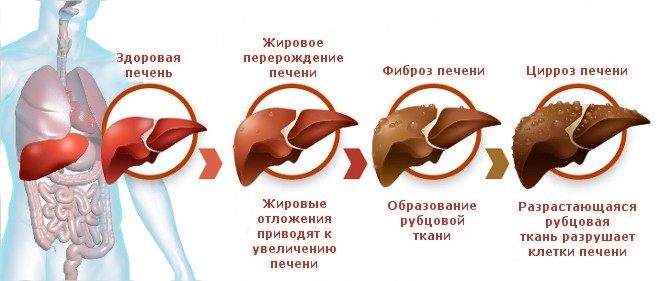
Гибель клеток печени – это процесс не одного месяца, заболевание прогрессирует постепенно, захватывая новые участки здоровых тканей. Длительное время патологические изменения могут никак себя не проявлять, особенно если развивается цирроз, причиной которого стал гепатит С. Клинически протекание гепатита и цирроза тесно взаимосвязано. Цирроз печени – это осложнение после перенесенного гепатита С.
Наиболее распространенными причинами возникновения цирроза печени можно считать:
- хронический вирусный гепатит С и В;
- алкоголизм;
- гепатоз (жировая болезнь печени);
- бесконтрольный прием противоревматических медикаментов.
Гепатит С с исходом в цирроз печени – это причина более 27% случаев патологического изменения печени по всему миру.
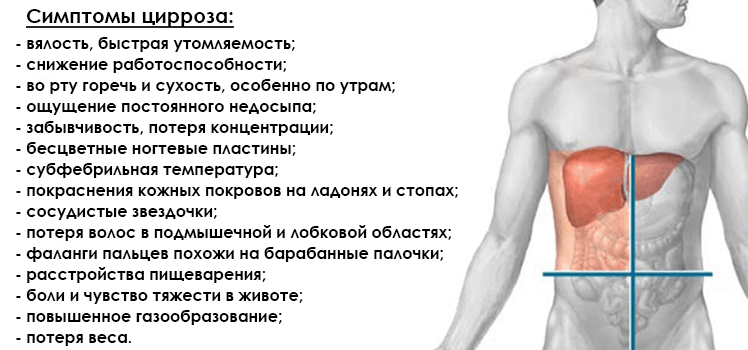
Пациент при циррозе печени и гепатите С может жаловаться на:
- вялость, быструю утомляемость;
- снижение работоспособности;
- во рту появляется горечь и сухость, особенно по утрам;
- сонное состояние в дневное время суток, ощущение постоянного недосыпа;
- нарушение когнитивных функций – забывчивость, потеря концентрации при выполнении рабочих задач.
- расстройства пищеварения – диспепсия, боли и чувство тяжести в животе периодического характера, повышенное газообразование;
- потеря веса;
- бесцветные ногтевые пластины;
- субфебрильная температура.
Внешние проявления, симптомы цирроза:
- покраснения кожных покровов на ладонях и стопах;
- сосудистые звездочки;
- наблюдается потеря волос в подмышечной и лобковой области;
- фаланги пальцев становятся похожи на барабанные палочки.
Диагноз цирроз ставиться на основании не только симптомов, но и после получения результатов исследований, при подозрении на вирусную инфекцию – хронический гепатит и цирроз печени, проводятся лабораторные исследования:
- Общий анализ крови – определение уровня лейкоцитов, гемоглобина, СОЭ. По показателям можно будет дать оценку общего состояния организма.
- Биохимия крови – помогает понять на какой стадии находится разрушение печени, помогают в этом показатели билирубина, фосфатазы, определение трансминаз (АЛТ, АСТ).
- Исследование уровня гамма-глобулина – повышенный уровень говорит о циррозе.
- Анти-HCV, анти-HBV – дает понимание о присутствии вируса гепатита Ц в организме.
- ПЦР – анализ полимеразной цепной реакции, помогает выявить присутствие РНК вируса гепатита С, который и стал причиной цирроза печени.
Кроме лабораторных анализов крови используются следующие аппаратные методики:
- Компьютерная томография – дает наиболее точное представление о состоянии печени.
- Биопсия – из печени берется небольшая ее часть, этот метод позволяет в полной мере оценить стадию развития заболевания (наличие некроза и фиброза), ее причины.
- УЗИ – помогает оценить размеры печени и селезенки, увидеть есть ли фиброзная ткань.

Принято выделять три основные стадии в прогрессировании цирроза печени и гепатита С:
- Компенсированная – яркая симптоматика цирроза отсутствует, уцелевшие клетки активно работают, стараясь заменить погибшие.
- Субкомпенсированная – появляются первые признаки цирроза, описанные выше.
- Декомпенсированная – поражены уже значительные области печени, компенсационные механизмы небольшого числа здоровых клеток уже не справляются со своей работой. На этой стадии печеночная недостаточность нарастает, сильнее проявляются признаки энцефалопатии, асцита, желтухи, анемии и атрофии мышц. Этой стадии присущи такие осложнения как: печеночная кома, тромбозы вен, кровотечения, инфекционные процессы, связка гепатит – цирроз – рак здесь проявляется в полной мере.
Основное отличие компенсированного от декомпенсированного цирроза печени и гепатита С – это то, что на первой стадии процесс разрушения печени можно довольно быстро повернуть вспять. Для этого нужно вначале полностью вылечить гепатит, а затем уже заниматься восстановлением функций печени.
Прогноз длительности жизни при компенсированном циррозе и гепатите С в стадии ремиссии обычно благоприятный.
Декомпенсированный цирроз отличает развитие осложнений, протекающих в тяжелой форме – гипертензия портальных вен, увеличение селезенки, как следствие, кровотечения, накопление лишней жидкости в брюшине.
Последствия прогрессирующего цирроза, отягощенного гепатитом С могут проявляться как:
- Острая печеночная недостаточность – необходима интенсивная терапия, внутривенное введение альбумина.
- Асцит – жидкость просачивается в брюшину из-за портальной гипертензии.
- Бактериальный перитонит – когда скопившаяся жидкость в брюшной полости инфицируется патогенной микрофлорой. Температура тела может подниматься до опасных 40 градусов, пациент ощущает сильный болевой синдром в абдоминальной области.
- Печеночная энцефалопатия – вначале головная боль, усталость, заторможенность, затем может прогрессировать и закончиться комой.
- Кровотечение варикозных вен пищевода.
Можно ли вылечить цирроз печени при гепатите?
Цирроз при наличии гепатита С можно скорректировать, но все зависит от стадии заболевания. Однако в любом случае нужно вылечить гепатит С, затем начинать восстановление работоспособности печени.
Интересно знать! В Шотландии с апреля 2014 по март 2017 было проведено исследование, которое нашло поддержку на государственном уровне. Пациентам общим числом 4800 человек с хроническим гепатитом С и компенсированным циррозом было назначено лечение прямыми противовирусными препаратами. В итоге у 94% был зарегистрирован устойчивый вирусологический ответ. И по сравнению со статистикой предыдущих лет на 29% снизилось число случаев развития декомпенсированного цирроза, среди больных с диагнозом – хронический гепатит С.
Полностью избавиться от присутствия в организме вирусных вирионов гепатита можно при помощи комбинированной терапии прямыми противовирусными препаратами – Софосбувир, Даклатасвир, Велпатасвир, Ледиспавир.
При компенсированном циррозе и гепатите С, в стадии ремиссии, используется следующее терапевтическое лечение:
- назначение лекарственных средств на основе уродезоксихолевой кислоты;
- применение фосфолипидных препаратов;
- при асците используются диуретики;
- энцефалопатия предполагает коррекцию состояния седативными и противосудорожными медикаментами.
Кроме медикаментозной терапии, назначается диета при циррозе и гепатите С. Ее основу составляет ограничение белка и соли. Чтобы в организм поступало достаточное количество питательных веществ в рационе должны присутствовать овощи, фрукты, злаки и крупяные продукты. Привычное меню – жареное, консервированное, жирное, бобовые, кислые ягоды и фрукты, кофе, чай, находятся под запретом.
Необходимо придерживаться здорового образа жизни (прогулки, плавание), полностью отказаться от алкоголя и табачных изделий.
При декомпенсированном циррозе и гепатите 100% поможет трансплантация донорской печени, до проведения операции ее работу нужно поддерживать такими же методами как при компенсированной стадии.
Сколько живут при циррозе и гепатите С? Ответом на этот вопрос будет – долгие годы, при своевременном начале лечения прямыми противовирусными препаратами и соблюдении рекомендаций специалистов.
При хроническом активном гепатите воспалительные и дисторофические изменения в печени более выражены, чем при персистирующем гепатите, воспалительная инфильтрация проникает внутрь печеночных долек. В период обострения заболевания наблюдаются мелкоочаговые (ступенчатые) некрозы печеночных клеток.
Глубокие структурные изменения гепатоцитов сопровождаются выраженными нарушениями их функций. Поэтому хронический активный гепатит протекает тяжело и проявляется яркой симптоматикой. В период обострения заболевания при хроническом активном гепатите развиваются следующие синдромы:
3. Синдром паренхиматозной желтухи.
5. Синдром гиперспленизма.
6. Синдром печеночно-клеточной недостаточности.
9. Синдром малых признаков.
12. Гепатолиенальный синдром.
14. Синтетической недостаточности,
1. БОЛЕВОЙ абдоминальный синдром с локализацией в правом подреберье при хроническом активном гепатите может быть обусловлен двумя факторами: 1 — растяжением глиссоновой капсулы в результате увеличения печени и 2 — перигепатитом — переходом воспаления на брюшину, покрывающую печень.
2. ДИСПЕПТИЧЕСКИЙ синдром проявляется следующими симптомами:
— горечью и сухостью во рту;
— тошнотой, иногда рвотой с желчью;
— плохой переносимостью жирной и жареной пищи, алкоголя;
— упорным вздутием живота;
3. ЖЕЛТУХА. Для хронического активного гепатита характерен синдром паренхиматозной желтухи.
4. ГЕМОРРАГИЧЕСКИЙ синдром обусловлен нарушением синтеза факторов свертывания крови (фибриногена и протромбина) и тромбоцитопенией. При хроническом гепатите он проявляется:
1) кровоточивостью десен;
2) носовыми кровотечениями;
3) подкожными геморрагиями.
4) В терминальных стадиях заболевания развиваются желудочно-кишечные кровотечения.
5. СИНДРОМ ГИПЕРСПЕЛЕНИЗМА развивается в качестве системной реакции ретикулогистиоцитарной ткани. В основе патогенеза этого синдрома лежит повышение функциональной активности селезенки, сопровождающееся угнетением гемопоэза и повышенным разрушением клеток крови. Он характеризуется анемией, тромбоцитопенией и 3 лейкопенией.
Синдром гиперспленизма часто сочетается со спленомегалией.
Малая печеночная недостаточность включает в себя любые нарушения функций печени без поражения центральной нервной системы — энцефалопатии:
— это паренхиматозная желтуха, геморрагический синдром, синдром малых признаков, диспептический, эндокринный, отечно-асцитический синдром и другие.
При большой печеночной недостаточности в результате глубоких нарушений дезинтоксикационной функции печени присоединяются признаки поражения центральной нервной системы токсическими продуктами белкового обмена — энцефалопатия.
7. АСТЕНОВЕГЕТАТИВНЫЙ СИНДРОМ при хроническом активном гепатите характеризуется общей немотивированной слабостью, утомляемостью, снижением работоспособности, нарушением сна, нервозностью, психоэмоциональной лабильностью.
8. ОТЕЧНО-АСЦИТИЧЕСКИЙ СИНДРОМ при хроническом активном гепатите обусловлен падением белковосинтетической и дезинтоксикационной функций печени.
9. Синдром малых признаков развивается в результате нарушения распада эстрогенов и серотонина в печени и выявляется при осмотре больных:
1) Сосудистые звездочки;
2) Печеночные ладони — симметричное покраснение ладоней и подошв, особенно заметное в области тенора и гипотенора. При надавливании покрасневшие места бледнеют, а после прекращения давления — быстро краснеют.
3) Ярко-красная окраска и сглаживание сосочков языка – так называемый малиновый или кардинальский язык.
4) Гинекомастия у мужчин.
5) Выпадение волос, прежде всего в подмышечных впадинах и на лобке.
11. При физикальном исследовании больных с хроническим активным гепатитом очень часто выявляется увеличение печени — гепатомегалия. Печень умеренно плотная, край ее заострен, пальпация ее болезненна.
12. Иногда увеличение печени сочетается с увеличением селезенки, что составляет гепатолиенальный синдром.
13. ЦИТОЛИТИЧЕСКИЙ СИНДРОМ или синдром цитолиза. В основе этого синдрома лежит нарушение проницаемости мембран гепатоцитов и разрушение клеток печени. В результате составные части клеток поступают в межклеточное пространство, а оттуда — в кровь. Цитолитический синдром выявляется с помощью биохимических методов исследования и проявляется повышением в крови уровня:
1. трансаминаз (аланиновой и аспарагиновой);
3. лактатдегидрогеназы, особенно ее 5-й фракции;
4. сывороточного железа;
Основным критерием выраженности цитолиза является уровень в крови трансаминаз.
14. Синдром синтетической недостаточности печени отражает нарушение синтетической функции печени и диагностируется главным образом на основе биохимических методов исследования:
1) понижение уровня альбуминов в крови;
2) понижение уровня уровня фибриногена, протромбина, проакцелерина, холестерина, липопротеидов.
3) Объективным признаком этого синдрома является похудание, истончение или даже исчезновение подкожного жирового слоя.
15. МЕЗЕНХИМАЛЬНО-ВОСПАЛИТЕЛЬНЫЙ синдром отражает реакцию ретикуло-гистиоцитарной системы в ответ на действие повреждающих факторов. В результате возникают различные нарушения гуморального и клеточного иммунитета. Происходит активация и пролиферация лимфоидных и ретикулогистиоцитарных клеток. Симптомы:
2) системные поражения кожи, суставов и почек:
— кожные васкулиты в виде эритемы, пурпуры, крапивницы;
— множественные мигрирующие артралгиии крупных суставов при отсутствии их деформации;
3) Лимфоаденопатия и увеличение селезенки,
4) повышение концентрации в крови альфа и гамма глобулинов;
5) повышение в крови уровня иммуноглобулинов G, M, A
6) диспротеинемия: становятся положительными осадочные пробы (тимоловая, формоловая, кадмиевая, люголевая), в крови появляется С-реактивный белок;
7) Ускорение СОЭ,
8) Лейкоцитоз.
16. ХОЛЕСТАТИЧЕСКИЙ синдром может развиваться при хроническом активном гепатите в результате нарушение оттока желчи по внутрипеченочным желчным путям. При этом происходит регургитация желчи и ее основных компонентов (прямого билирубина, желчных кислот и холестерина) в общий кровоток. Симптомы:
1) Упорный кожный зуд;
2) подпеченочная желтуха с бурой пигментацией кожи;
4) потемнение мочи и посветление кала.
5) повышение концентрации прямого билирубина в крови;
6) гиперхолестеринемия и гиперлипидемия;
7) резкое повышение активности щелочной фосфатазы.
В диагностике хронического активного гепатита важное значение принадлежит радиологическим и морфологическим методам исследования.
РАДИОИЗОТОПНОЕ ИССЛЕДОВАНИЕ проводится для определения поглотительной функции печени. На радиогепатограммах при хроническом активном гепатите выявляется понижение поглотительной способности печени и увеличение ее размеров.
ПУНКЦИОННАЯ БИОПСИЯ печени с последующим морфологически исследованием позволяет уточнить диагноз хронического активного гепатита и выявить глубину структурным изменений в печени.
Хронический активный гепатит — это тяжелое прогрессирующее заболевание. У некоторых больных периоды обострений сменяются периодами относительной ремиссии, у других больных заболевание неуклонно прогрессирует и вскоре завершается печеночной комой.
По выраженности клинических проявлений заболевания и степени нарушения функциональных проб печени различают хронический активный гепатит с умеренной и высокой активностью.
При умеренной выраженности процесса в клинике превалируют астенический, диспептический и болевой синдромы.
При биохимическом исследовании определяется умеренная диспротеинемия, гипопротеинемия, гипохолестеринемия, небольшое повышение в крови уровня трансаминаз (не более, чем в 4-5 раз).
При высокой активности гепатита отмечается тяжелое, быстро прогрессирующее течение заболевания, сопровождающееся выраженной астенизацией больных, желтухой, геморрагическим и всеми другими вышеописанными синдромами.
И С Х О Д Ы И О С Л О Ж Н Е Н И Я
Из всех форм хронического гепатита данная форма самая злокачественная. Продолжительность жизни больных составляет несколько лет. Выздоровление наблюдается крайне редко.
Обычно хронический активный гепатит переходит в цирроз печени или завершается печеночной комой. Больные могут умирать также от желудочно-кишечных кровотечений и интеркуррентных инфекций. Возможен переход в цирроз печени.
ЦИРРОЗЫ ПЕЧЕНИ
Цирроз печени — хроническое прогрессирующее заболевание, характеризующееся поражением паренхимы и стромы органа с дистрофией печеночных клеток, узловой регенерацией печеночной ткани, развитием соединительной ткани, диффузной перестройкой дольчатой структуры и сосудистой системы печени.
Таким образом, принципиальным отличием цирроза печени от хронического гепатита является нарушение дольчатой структуры и цитоархитектоники печени. В результате развития узлов-регенератов происходит сдавливание портальных трактов и развивается ведущий синдром цирроза — портальная гипертензия.
Цирроз печени в России составляет около 1% всех заболеваний, а в США — около 5%. Иными словами это достаточно распространенное заболевание.
ЭТИОЛОГИЯ. Цирроз печени — полиэтиологическое заболевание. В настоящее время доказана этиологическая роль следующих факторов:
1) вирусов гепатита:
3) воздействия некоторых токсических и медикаментозных средств;
4) болезней желчных путей (внутрипеченочных и внепеченочных);
5) нарушение обмена железа и меди;
6) дефицит в пище белков и витаминов;
7) врожденный дефицит альфа-1-антитрипсина;
В 20-39% случаев причина развития цирроза печени остается неустановленной — это так называемый криптогенный или идиопатический цирроз печени. Цирроз печени может вызываться действием нескольких факторов.
ПАТОГЕНЕЗ. Под действием этиологического фактора происходит некроз паренхимы печени и активация (разрастание) соединительной ткани.
Высвобождающиеся из некротизированных гепатоцитов активные вещества стимулируют регенерацию и пролиферацию оставшихся гепатоцитов. При этом образуются так называемые узлы-регенераты.
Узлы-регенераты и разрастающаяся соединительная ткань сдавливают портальные тракты и тем самым нарушают отток крови из портальной вены. Развивается портальная гипертензия.
В этих условиях происходит сброс крови по анастомозам между ветвями воротной и печеночной вен. В результате ухудшается внутрипеченочная гемодинамика, развивается гипоксия и образуются новые некрозы в паренхиме печени. Кроме того, в условиях портальной гипертензии раскрываются коллатерали между бассейном воротной вены и системным венозным кровотоком — портокавальные анастомозы. Из них наибольшее клиническое значение имеют анастомозы в области кардиальной части желудка и пищевода, в также в области геморроидальных вен. Поступление крови из кишечника непосредственно в общий кровоток минуя печень приводит к бактериемии и токсемии.
В результате снижения объема функционирующей паренхимы печени нарушаются все ее функции.
КЛАССИФИКАЦИЯ. В настоящее время используется классификация циррозов печени, принятая Международной ассоциацией по изучению болезней печени в 1994 году в Акапулько (Мексика).
Согласно этой классификации по морфологии выделяют три вида циррозов:
1) мелкоузловой (микронодулярный), при котором размер узлов-регенератов не превышает 3 мм;
2) крупноузловой (макронодулярный), при котором узлы-регенераты более крупные — превышают 3 мм и достигают 5 см.
3) смешанный цирроз, при котором имеются как мелкие, так и крупные узлы-регенераты.
4) билиарный цирроз (первичный и вторичный)
По функциональному признаку различают:
1) компенсированный и 2) декомпенсированный цирроз печени.
Кроме того, указывается этиология цирроза.
КЛИНИЧЕСКИЕ СИМПТОМЫ И СИНДРОМЫ
Клиника цирроза печени зависит от вида цирроза, стадии болезни и степени активности патологического процесса в печени
В период обострения (декомпенсации) развиваются все синдромы, характеризующие повреждение и нарушение функций гепатоцитов. Эти синдромы наблюдаются также при хроническом активном гепатите. Кроме того, в отличие от гепатитов при циррозе печени закономерно развивается синдром портальной гипертензии и резко увеличивается печень.
Портальная гипертензия появляется главным образом в результате сдавления внутрипеченочных портальных сосудов и облитерации части синусоидов. При этом создается препятствие оттоку крови из органов брюшной полости и раскрываются естественные портокавальные анастомозы варикозно расширяются венозные сплетения:
— в зоне геморроидальных вен;
— в зоне пищеводного сплетения;
— в системе околопупочных вен.
Кроме того, расширяются подкожные вены на боковых поверхностях живота и груди. Портальная гипертензия приводит к увеличению селезенки, развитию асцита портокавального шунтирования.
Развитию асцита обычно предшествуют так называемые портальные кризы: боли в эпигастральной области, тошнота, выраженный метеоризм, диаррея. В старых руководствах их называли бурей перед дождем.
1) Расширение подкожных вен живота и груди;
2) Расширение околопупочных вен — голова медузы;
3) расширение подслизистого пищеводного венозного сплетения (выявляется рентгенологически и эндоскопически)
Разрыв пищеводных вен может вызвать угрожающее жизни кровотечение.
4) расширение геморроидальных вен выявляется при осмотре и пальцевом исследовании ануса. Разрыв геморроидальных узлов нередко дает кровотечение.
5) увеличение селезенки;
6) шунтовая энцефалопатия: депрессии, снижение памяти; сонливость, сменяющаяся бессонницей, повышенная возбудимость, дизартрия, тремор пальцев рук, дискоординация мелких движений (подчерк становится изломанным), замедленое мышление (ограничена способность счета в уме).
Следует помнить, что последовательность развития основных клинических синдромов при различных циррозах печени существенно отличается.
Скачать историю болезни [31,0 Кб] Информация о работе
Московская Медицинская Академия им. И. М. Сеченова
Кафедра терапии и профболезней
4 курс, МПФ, 2 группа
Возраст: 26 лет (02.02.1984)
Постоянное место жительства: г. Москва
Профессия: временно не работает
Дата поступления: 12.03.2010
Дата курации: 17.03.2010
Жалобы на момент курации.
· Увеличение в объеме живота (асцит)
· Выраженная потеря в весе
Токсический фактор (этанол) в течение последних 5 лет, с периодами запоя до недели.
Погрешности в диете – нерегулярное и нерациональное питание.
Татуировка в 2009 г.
История настоящего заболевания (Anamnesis morbi)
В течение лета, осени 2009 г. продолжалось воздействие этанолового фактора. В августе 2009 г. отметил появление желтушности склер, к врачам не обращался.
30.01.2010г. эпизод носового кровотечения.
После выписки субфебрильная температура тела. В анализе крови от 03.03.2010г. – Нв – 121 г/л, лейкоциты – 14,6 х10 9 /л. ЦП – 0,97, тромбоциты – 227, п/я – 2, с/я 70, СОЭ – 19. Церрулоплазмин – норма, альфа-1-амитриптиллин – норма. С 03.03.2010 принимает верошпирон 200 мг, атенолол 25 мг, контолок 40 мг, урсосан 750 мг, норфлоксацин 400т мг, дюфалок 25 мл.
Пациент госпитализирован клинику с жалобами на тяжесть в правом подреберье, увеличение живота в объеме, тошноту после приема пищи, точечные высыпания с шелушением, потерю массы тела, утомляемость, желтушность склер для обследования и коррекции терапии.
История жизни (Anamnesis vitae)
Родился 02.02.1984 в г. Москве. Физически и интеллектуально развивался нормально, от сверстников не отставал. Образование высшее. Женат. Материально обеспечен, жилищно-бытовые условия удовлетворительные, питание нерегулярное.
Профессиональных вредностей нет.
Вредные привычки: курение с 14 лет, в течение последних 10 лет выкуривает по 12 сигарет в день, употребление алкоголя в течение 7 лет, употребление наркотиков, токсикоманию отрицает.
Перенесенные заболевания: в 4 г. – ветряная оспа, в 16 лет – операция на носовой перегородке, в 23 года – перелом левой голени.
Эпидемиологический анамнез: Венерические заболевания, малярию, тифы и туберкулез отрицает. Контакта с инфекционными больными не имел. Компоненты крови не переливались.
Аллергические реакции на лекарственные препараты и пищевые продукты не отмечает.
Мать: 50 лет, здорова.
Состояние больного средней тяжести.
Положение больного активное.
Тип телосложения – астенический. Нарушение осанки и походки не отмечается.
Рост – 187см, вес –70кг, ИМТ = 20, температура тела – 36,6°С.
Кожные покровы бледно-розовой окраски, сухие, тургор сохранен, телеангиэктазии в воротниковой зоне, расширение капиллярной сети на лице, пальмарная эритема, субиктеричность склер. Оволосение по мужскому типу. Рост волос не нарушен. Ногти овальной формы, розового цвета, не изменены. Видимые слизистые розовые, не изменены, язык малинового цвета.
Подкожно-жировая клетчатка развита умеренно. Толщина складки на передней брюшной стенке 2-3 см. Отеков нет.
Лимфатические узлы не пальпируются, болезненности в области пальпации не наблюдается.
Суставы обычной конфигурации, симметричные, безболезненные, движения в них в полном объеме. Кости без деформаций.
Мышцы развиты удовлетворительно, симметрично, тонус мышц сохранен, безболезненны при пальпации.
Система органов дыхания.
Верхние дыхательные пути:
Дыхание через нос свободное. Голос чистый, тихий. Болей при разговоре и глотании не возникает. Кашля нет. Гортань при пальпации безболезненна.
Осмотр грудной клетки:
Грудная клетка: гипостенического типа, конической формы. Надключичные и подключичные ямки умеренно выражены, лопатки плотно прилежат к грудной клетке, эпигастральный угол 80°, ребра в боковых отделах имеют умеренно косое направление. Деформации грудной клетки не отмечается.
Грудная клетка симметрична: лопатки и ключицы расположены на одном уровне по отношению друг к другу. При дыхании движения грудной клетки синхронны, вспомогательные мышцы в акте дыхания не участвуют.
Дыхание смешанного типа. ЧДД 14 в 1 мин. Одышки не наблюдается. Ритм дыхания правильный.
При пальпации грудной клетки болезненности не отмечается. Эластичность грудной клетки хорошая. Голосовое дрожание не изменено, ощущается в симметричных участках грудной клетки с одинаковой силой. Межреберные промежутки сглажены.
Сравнительная перкуссия. В симметричных участках грудной клетки звук ясный, легочный. Очаговых изменений перкуторного звука не отмечается.
Верхняя граница легких
3 см выше уровня ключицы
3,5 см выше уровня ключицы
на уровне остистого отростка 7 шейного позвонка
0,5 см выше уровня остистого отростка 7 шейного позвонка

Цирроз печени при гепатите С значительно усложняет течение самого гепатита. Мало того, что сама по себе инфекция угнетает такой важный орган, как печень, так его ткани начинают перерождаться в фиброзную. Не секрет, что фиброзная ткань не в состоянии выполнять функции печеночной.
Последствия развития цирроза печени при гепатите С могут быть в большинстве случаев неблагоприятными. Иначе, чем трансплантацией ситуацию не поправить. Совершенно точно стоимость такой операции не по карману большинству людей из группы риска. То есть из группы активно потребляющих в неумеренных количествах алкоголь.
Группы риска
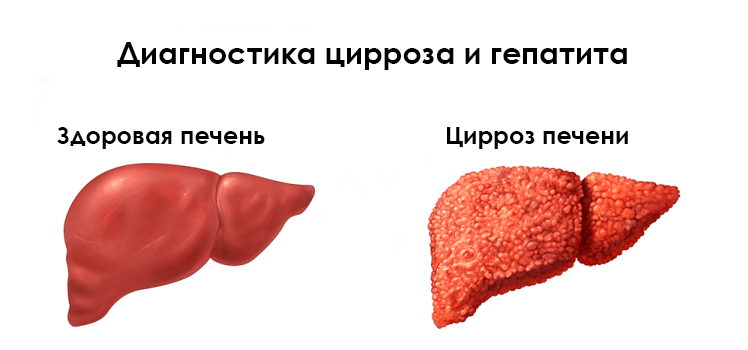
Циррозом печени называют диффузное поражение печеночных тканей, сопровождающееся ее выраженной фиброзной трансформацией и формированием регенераторных узлов.
Печеночный цирроз является финальной стадией многих хронических печеночных заболеваний.
Гепатит С относится к инфекционным заболеваниям с контактными механизмами заражения. При легких формах течения инфекции чаще всего, заболевание протекает в стертой или субклинической форме.
Особую опасность представляет хронизация заболевания. При отсутствии комплексного и своевременного лечения, хронический гепатит С сопровождается развитием цирроза печени и гепатоцеллюлярной карциномы.
Гепатит С и цирроз печени – одно и тоже или нет
Цирроз печени и гепатит С – это не одно и тоже. Цирроз печени при гепатите С развивается примерно в 15-20% случаев и является исходом тяжелого фиброза.
При начальных стадиях гепатита С в печени наблюдаются изменения неспецифического характера, не являющиеся циррозом. Вначале отмечается:
- лимфоидное инфильтрирование портального тракта и долек с образованием фолликулов лимфоидного характера;
- развитие ступенчатого некроза;
- жировая трансформация печени;
- повреждение мелких желчных протоков;
- фиброзное перерождение печени и т.д.
В дальнейшем, фиброзное поражение печени прогрессирует и трансформируется в цирроз.
При своевременном лечении гепатит С протекает доброкачественно и не приводит к развитию цирроза печени.
Цирроз печени и гепатит с хроническим течением
Цирроз печени при гепатите с хроническим течением развивается чаще, чем при остром течение заболевания.
При хронических формах гепатита С , даже при низкой степени гистологической активности заболевания часто отмечается выраженный фиброз печеночных тканей.
Опасность фиброза заключается в том, что при разрастании соединительной ткани она замещает собой полноценные ткани печени, значительно нарушая ее функцию. 
При фиброзе на фоне хронического гепатита отмечается поражение портальных и перипортальных долек. При развитии цирроза на фоне гепатита С, тяжелый фиброз приводит к образованию ложных долек печени, состоящих из соединительной ткани.
Факторы риска развития цирроза печени при гепатите С
Основным фактором риска является отсутствие своевременного лечения и переход заболевания в хроническую форму с развитием тяжелого и прогрессирующего фиброза.
Также риск развития цирроза печени на фоне гепатита С значительно возрастает при
употреблении спиртных напитков (при гепатитах, употребление даже минимальных доз спиртных напитков значительно утяжеляет течение воспалительного процесса и ухудшает дальнейший прогноз).
Вероятность тяжелого течения заболевания возрастает и при наличии у пациента сопутствующих патологий, способствующих развитию цирроза:
- наличие у пациента синдромов синусоидальных обструкций (веноокклюзивных заболеваний);
- хронических гепатитов В и Д;
- острых инфекционных патологий, сопровождающихся поражением тканей печени (третичные формы сифилитической инфекции, бруцеллез, эхинококкоз и т.д.);
- метаболических заболеваний (Коновалова-Вильсона, наследственных гемохроматозов, недостаточности альфа1-антитрипсинов, нарушений углеводных и липидных обменов, порфрии, нарушений обмена желчных кислот и аминокислот);
- наличие у пациента сосудистых патологий (хронического венозного застоя, наследственной геморрагической телеангиоэктазии);
- билиарных обструкций (врожденных билиарных кист, муковисцидоза);
- неалкогольного или алкогольного стеатогепатита;
- поликистоза печени т.д.
Симптомы цирроза при гепатите С
Развитие печеночного цирроза сопровождается появлением:
Осложнения цирроза печени при гепатите С
Цирроз печени может приводить к развитию:
- асцита;
- спонтанного бактериального перитонита;
- печеночной энцефалопатии;
- варикозных расширений пищеводных вен;
- кровотечений;
- тромбозов в системе портальной вены;
- гепатоцеллюлярной карциномы и т.д.
Инвалидность при циррозе печени и гепатите С
Вопрос о присвоении пациенту инвалидности решается специальной медицинской комиссией. Направление на комиссию дает лечащий врач на основании тяжести заболевания.
Цирроз печени при гепатите С – сколько живут
Показатели выживаемости зависят от тяжести цирроза и активности гепатита. При эффективной противовирусной терапии прогрессирование цирроза можно остановить.
Лечится ли цирроз печени при гепатите С
Несмотря на высокие регенераторные способности печени цирроз необратим. Полностью вылечить пациента можно только при успешном проведении трансплантации печени.
Устранить цирротическое перерождение печени без ее трансплантации невозможно. Однако противовирусная терапия, направленная на уничтожение вируса гепатита С, и медикаментозная поддержка печеночных функций способны значительно улучшить качество жизни пациента и продлить показатель выживаемости.
Необходимо понимать, что все медикаменты при циррозе печени назначаются по строжайшим показаниям (для обеспечения минимальной нагрузки на печень).
Читайте также:


