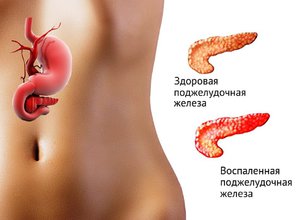
Поджелудочная железа при хроническом гепатите
Острый панкреатит
Острый панкреатит – это острый воспалительный процесс в поджелудочной железе с разнообразным вовлечением региональных тканей и/или вовлечением других органов и систем.
При остром панкреатите происходит внутрипротоковая активация ферментов (в норме ферменты находятся в поджелудочной железе в неактивном состоянии) и запуск процесса формирования панкреонекроза. В дальнейшем процесс приобретает лавинообразный характер с образованием и выбросом в сосудистое русло вторичных, агрессивных факторов – эндотоксинов, которые в свою очередь, ведут к развитию эндотоксикоза и в дальнейшем определяют клинику течения заболевания.
Основным клиническим критерием, отличающим острый панкреатит от хронического , является восстановление нормальной функции поджелудочной железы.
В структуре острой патологии органов брюшной полости панкреатит занимает третье место – после острого аппендицита и холецистита. Ранее он регистрировался у 9-16% больных. Но за последние 20 лет заболеваемость острым панкреатитом возросла в 40 раз, значительно увеличилась частота деструктивных форм.
При подозрении на острый панкреатит больного нужно госпитализировать в хирургическое отделение. Ввиду того, что патологический процесс в поджелудочной железе развивается чрезвычайно быстро, особенно при прогрессирующих формах заболевания, необходима госпитализация больных даже с панкреатитом легкой степени тяжести.
При раннем энергичном и многокомпонентном консервативном лечении у 80-90% больных острым панкреатитом наступает выздоровление в течении 3-7 дней от начала лечения. Ранняя госпитализация необходима для избегания прогрессирования острого панкреатита, предупреждения перехода отечных форм болезни в некротические, для ограничения распространенности некротических изменений в поджелудочной железе.
В первые дни показан холод на эпигастральную область, что подавляет экскреторную секрецию железы. С целью обеспечения функционального покоя поджелудочной железы больной должен голодать до 7 дней. При неосложненном течении после уменьшения выраженности болей прием пищи может быть возобновлен. Пищу следует принимать маленькими порциями (до 5-6 раз в сутки). Она должна содержать много углеводов, белки и жиры ограничиваются, что снижает секрецию панкреатических ферментов.
В условиях стационара применяется не только лекарственная терапия (инфузионно-дезинтоксикационная, антибактериальная терапия, обезболивание, антиферментные препараты), но в ряде случаев и хирургическое лечение.
Хронический панкреатит
Хронический панкреатит – длительное прогрессирующее заболевание поджелудочной железы, характеризующееся появлением во время обострения признаков острого некротизирующего воспалительного процесса, постепенным замещением паренхимы органа соединительной тканью и нарастанием внешнесекреторной и инкреторной недостаточности поджелудочной железы.
За последние 30 лет в мире отмечен значительный рост числа больных острым и хроническим панкреатитом, что связывают с растущим злоупотреблением алкоголя, учащением воспалительных заболеваний ЖКТ. Чаще болеют люди 31-50 лет.
Комплексное лечение хронического панкреатита включает решение следующих задач:
1)необходимо убедить больного отказаться от употребления алкоголя и соблюдать диету.
2)Необходимо провести заместительную ферментную терапию с целью компенсации внешнесекреторной недостаточности поджелудочной железы. Лечебные мероприятия направлены на предупреждение развития осложнений и профилактику рецидивов.
Функциональный покой поджелудочной железы создается в первую очередь диетой, ограничивающей секрецию панкреатического сока и предупреждающей провоцирование миграции мелких камней. При выраженных обострениях заболевания на 3-5 дней назначается стол 0 (голод). Через 3-5 дней больного переводят на пероральное питание. Прием пищи должен быть частым (4-6 раз в сутки), небольшими порциями. Она должна быть тщательно измельченной, с большим содержанием легко перевариваемых и хорошо усваиваемых белков. Ограничивают потребление продуктов, способных стимулировать секрецию поджелудочной железы, в первую очередь жиров, кислых продуктов. Больному запрещается употребление алкоголя, острой пищи, консервов, газированных напитков, кислых фруктовых соков.
Для купирования болевого синдрома при обострении хронического панкреатита применяют ненаркотические анальгетики, миотропные спазмолитики.
При лечении применяют антигистаминные препараты, подавляющие секрецию поджелудочной железы и активность гидролитических ферментов.
Для уменьшения стимулирующих влияний регулярных пептидов на внешнюю секрецию поджелудочной железы и желудочную секрецию назначают ингибиторы протонной помпы либо блокаторы Н2-рецепторов гистамина.
Антацидные препараты нейтрализуют HCI и способствуют снижению уровня секретина, обеспечивают тем самым функциональный покой поджелудочной железы.
Одновременно применяют препараты, подавляющие активность ферментов поджелудочной железы, которые поступили в кровь. Показаниями к назначению таких препаратов является выраженная гиперферментемия.
При обострении хронического панкреатита, сопровождающегося развитием перипанкреатита, холангита и других осложнений, показано назначение антибиотиков широкого спектра действия.
При снижении экзокринной функции поджелудочной железы, наличии признаков мальабсорбции и стеатореи с целью заместительной терапии назначаются ферментные препараты. Дозы этих препаратов зависят от степени панкреатической недостаточности.
Ферментные препараты не должны снижать рН желудочного сока или стимулировать панкреатическую секрецию. Продолжительность лечения зависит от состояния больного.
После стихания обострения хронического панкреатита поддерживающую терапию необходимо проводить на протяжении 6-12 месяцев. Используют препараты, уменьшающие секрецию поджелудочной железы: антацидные препараты, антагонисты Н2-рецепторов гистамина, ИПП, холинолитики. При наличии внешнесекреторной недостаточности поджелудочной железы необходимо назначать ферментные препараты.
При алкогольном панкреатите основной мерой профилактики обострения является отказ от употребления алкоголя, соблюдение диеты. Грамотная поддерживающая терапия существенно уменьшает частоту обострений у 70-80% больных.
При билиарнозависимом панкреатите необходимо проводить санацию билиарной системы. Показано проведение литолитической терапии препаратами урсодезоксихолевой кислоты.

Как известно, пищеварительная система любого человека - почти самое уязвимое место организма. При неправильном и вредном питании можно "заработать" различные болезни. Поэтому очень важно соблюдать диету правильного питания, которая включает в себя продукты, полезные для поджелудочной железы и печени.
В этой статье мы предлагаем вам рассмотреть основные заболевания, к которым приводит неправильное питание, а также поговорить о продуктах, полезных для печени и поджелудочной железы.
Гепатит
Как правило, такое заболевание печени провоцируется вирусными или аллергическими факторами. Формы гепатита принято обозначать латинскими буквами A, B, C и так далее. Гепатит может протекать в острой, тяжелой или хронической форме.
Симптомы острого гепатита:
![]()
тёмная моча;- апатия;
- обесцвеченный кал;
- увеличение печени;
- желтуха;
- заторможенная реакция;
- рвота.
Если речь идет о ребенке, то к этим симптомам можно прибавить:
- носовые кровотечения;
- высыпания на коже.
В тяжелых и хронических формах заболевания печени остаются те же симптомы, которые имеют функцию усиливаться со временем. Если вовремя не взяться за лечение печени, можно вызвать её некроз.
После того как человек всё-таки смог избавиться от этого неприятного заболевания, оно всё равно может остаться "жить" в его организме, переходя в хроническую форму. Если гепатит печени переходит в хроническую форму, больной, как правило, не способен заметить явных признаков. Болезнь протекает незаметно. Однако, при этом хроническая форма не отличается от тяжелой меньшей опасностью, здесь также возможен цирроз или рак печени.
Любой доктор, к которому поступил больной с любой формой гепатита печени, назначает не только медикаментозное вмешательство в организм, но и в обязательном порядке специальную диету, в которую входят полезные продукты для печени. С помощью неё в разны поднимается вероятность выздоровления.
Панкреатит
Следующая болезнь, которую может вызвать приём в пищу нездоровых продуктов, относится именно к поджелудочной железе. Панкреатит имеет как лёгкую, так и острую форму, которую сложно перенести.
Симптомы панкреатита зачастую можно спутать с примитивным отравлением:
- организм лихорадит;
- тошнота;
- жидкий стул или, наоборот, запоры;
- рвота, которая не способна вызвать облегчения поджелудочной железы и самочувствия;
- постоянные ноющие боли в районе железы.
К несчастью больных, они действительно часто путают свое заболевание с отравлением и не принимают никаких серьезных мер по лечению. Однако, перепутать панкреатит с отравлением можно только в случае его лёгкой формы.
Дело в том, что при острой форме заболевания все симптомы, перечисленные выше, принимают очень тяжелый характер, который просто невозможно стерпеть. Именно поэтому в таких случаях больной, к счастью, всегда вовремя обращается к специалисту.
Без современного медицинского вмешательства в течение болезни, она может развиться в более тяжелую, что приведет к распространению вируса не только в поджелудочной железе, но и в других органах организма. В таких случаях без своевременного вмешательства врачей и срочной госпитализации больного можно получить летальный исход.
Если человек переносит хроническую форму заболевания, как и в случае с печенью, он может даже и не догадываться об этом, пока не будет нарушена диета. Как только в пищу был употреблен продукт, который является несовместимым с болезнью, сразу же наблюдается её острая форма, сопровождающаяся вздутием живота.
Продукты, полезные для печени и поджелудочной железы

Итак, теперь пора перейти к, непосредственно, самой диете, которую необходимо соблюдать как при ранее упомянутых заболеваниях, так и в целях профилактики. В обоих случаях подходят одни и те же продукты, которые будут обговорены немного позже.
Суть такого питания подразумевает максимальное избавление от жиров и углеродов. Основной уклон при приёме таких продуктов для печени и поджелудочной железы делается на белковую пищу.
Принимать пищу следует порядка четырех - пяти раз в день, причём небольшими порциями.
Запрещенные продукты
Ниже будет представлен список продуктов, которые категорически запрещено употреблять при заболеваниях печени и поджелудочной железы.
- спиртные напитки любого вида;
- кофейные продукты, газировка или чай (только крепкого характера);
- любой фастфуд, который предлагают все забегаловки;
- чипсы, жирные блюда, острые блюда, соленые орешки;
- жирное мясо, бульоны из такого мяса;
- жирная рыба;
- сало, консервы, любые копченые продукты;
- торты, пирожные, конфеты, шоколад и другие кондитерские изделия;
- белый и свежий хлеб;
- редис, щавель, редька, репа.
Как видите, перечень продуктов довольно большой, однако, придется его придерживаться, если вы не хотите "заработать" крайне неприятные заболевания печени и поджелудочной железы.
Диета
Диета, которую необходимо соблюдать для поддержания должного состояния печени и поджелудочной железы, имеет название "Диета №5" и назначается всем больным ранее упомянутыми заболеваниями.
К счастью, хоть и список запрещенных продуктов является довольно большим, диета является достаточно вкусной и, главное, полезной. Её прием никак не повредит вашим предпочтениям. Именно поэтому волноваться не стоит, мучиться не придется.
1 день.

Первый завтрак: некрепкий чай, творог с фруктами, гречневая каша со сливочным маслом.
Поздний завтрак: только яблоко.
Обед: суп из овощей, лапша с отварным мясом и кисель.
Полдник: Только галетное печенье и некрепкий чай.
Ужин: Кефир, отварная рыба и, конечно, картофельное пюре.
2 день.
Первый завтрак: макароны и отварное мясо, некрепкий чай.
Поздний завтрак: творог с добавлением изюма.
Обед: Рисовые голубцы, отварное мясо и кисель. Возможен картофельный суп.
Полдник: банановый торт или просто банан.
Ужин: каша с молоком и рисом и кефир.
3 день.
Первый завтрак: как обычно, некрепкий чай и овсяная каша на молоке.
Второй завтрак: запеканка.
Обед: суп молочный (гречка), отварное мясо, компот.
Полдник: чай и мармелад.
Ужин: макароны с маслом, неострый сыр и кефир.
Рецепты и продукты для диеты
Лучше всего варить гречневый суп на молоке, таким образом, он становится несколько вкуснее, а также полезнее для печени и поджелудочной железы.
В 100 мл кипяченой воды необходимо засыпать 50г гречневой крупы и варить в течение 15 минут. После этого заливается 400 мл молока и немного сахара. На стол подается с кусочком сливочного масла.

Как говорилось ранее, при больной печени или поджелудочной железе, такие продукты, как жаренная или копченая рыба, запрещены к пище. Также жирная рыба не подходит для диеты. Именно поэтому на помощь приходит окунь, которого необходимо отварить.
Очистив и промыв рыбу, нужно отварить её в немного солёной воде. Для гарнира используйте рис. Для вкуса можно посыпать блюдо морковью или петрушкой.
Печень и поджелудочная железа любят такие продукты питания, как морковка. Именно поэтому диета рекомендует употреблять в пищу всяческие салаты с добавлением этого овоща.
Можно сделать довольно вкусный салат из морковки, если добавить немного изюма, лимона и порядка 10-15 грамм мёда.
Заключение
Итак, как вы могли заметить, пользуясь рекомендациями, описанными в данной статье, можно не только спастись от тяжелых заболеваний печени и поджелудочной железы, но и соблюдать профилактику их возникновения, употребляя в пищу исключительно разрешенные продукты.
На первый взгляд может показаться, что диета является очень строго и запрещает все вкусные и любимые продукты, однако, если подойти с долей креатива к диете, можно "состряпать" очень вкусное и разнообразное меню.

Дата публикации: 24.06.2018 2018-06-24
Статья просмотрена: 258 раз
Несмотря на продолжительный период, начиная с шестидесятых годов прошлого века, изучения влияния хронических заболеваний печени на изменение функционального состояния желудка и поджелудочной железы, до настоящего времени нет однозначного представления об изменении их экзосекреции и инкреции. Остается непонятным вопрос разнонаправленности изменений пищеварительных желез желудка и поджелудочной железы в секреторной и инкреторной деятельности при хронических заболеваниях печени. В тоже время для практической диагностики представляет интерес изучение изменения инкреторной функции. как при заболеваниях желудка и поджелудочной железы, так и нарушение их функции при хронических заболеваниях печени.
Комплексная оценка состояния поджелудочной железы в группе больных хроническими вирусными поражениями печени позволила выявить нарушение функционального состояния органа в 80 % случаев при хроническом гепатите и в 96,3 % случаев — при циррозе печени [4,6].
При сочетанном инфицировании вирусами гепатита В и С отмечены более выраженные изменения протеиназной активности крови (активности трипсина и калликреина), более отчетливое снижение антитриптической активности. Экзокринная функция поджелудочной железы у больных с гепатитом также была нарушена в большей степени, что проявилось в одних исследованиях снижением базальной и стимулированной секреции, ферментоотделения (особенно трипсина и амилазы) и продукции бикарбонатов [4,6], в других — повышением активности амилазы и липазы. Нарушения внешней секреции увеличиваются с ростом тяжести основных клинико-биохимических синдромов. При этом содержание глюкагона и соматостатина в крови больных хроническим гепатитом увеличено [5,6].
При алкогольной болезни печени экзокринная секреция поджелудочной железы имеет тенденцию увеличиваться с выраженностью повреждения печени, но не коррелирует с тяжестью хронического панкреатита. Сделано предположение, что злоупотребление алкоголем и влияние вируса гепатита оказывают равное патогенное воздействие на печень и поджелудочную железу [3].
Уровни ферментов поджелудочной железы — сывороточной и панкреатической амилазы, и уровень липазы сыворотки повышаются с прогрессированием заболевания печени у пациентов с диагнозом вирусного гепатита. Заболевание поджелудочной железы, бессимптомное в большинстве случаев, может представлять собой внепеченочное проявление хронического вирусного гепатита. Высказано предположение о снижении метаболизма печенью амилазы и липазы из крови у пациентов хроническими инфекционными заболеваниями печени, особенно у пациентов с циррозом печени, что может привести к накоплению этих ферментов в крови [12,18].
Что касается желудка, то было показано, что у больных циррозом печени средние показатели дебита свободной и общей кислотности, а также пепсиноген 1 в сыворотке крови были ниже, чем в обычных условиях. Также в слизистой желудка отмечено снижение кровотока, и содержание гастрина было значительно ниже, чем в группе здоровых пациентов. Тогда как концентрация сывороточного гастрина и соматостатина у больных с циррозом печени была значительно выше [7].
В другом исследовании на собаках с заболеваниями печени была выявлена гипергастринемия и частые проявления желудочно-кишечных нарушений, которые могут быть вызваны изъязвлением. В работе высказывается мнение, что печень важна для инактивации некоторых форм гастрина. Поэтому гипергастринемия участвует в патогенезе желудочно-кишечных изъязвлений, связанных с дисфункцией печени [15].
ЦЕЛЬ ИССЛЕДОВАНИЯ. Изучить особенности изменения содержания гидролаз крови, инкретированных желудком и поджелудочной железой, при хроническом вирусном гепатите С и дать анализ механизмов этих изменений.
Результаты иих обсуждение. Установлено, что у обследованных здоровых лиц показатели амилазы, липазы, пепсиногена-1 и пепсиногена-2 в крови были в пределах нормы (табл. 1).
У лиц с HCV постинфекцией (табл. 1) показатели печеночных проб были в пределах нормы, но выше, чем у здоровых. У этих же лиц, не смотря на отсутствие активного HCV процесса, показатели амилазы и липазы в крови были значительно выше нормы и в сравнении со здоровыми. В тоже время показатели пепсиногена-1 находились в пределах нормы, но были ниже, чем у здоровых, а показатели пепсиногена-2 при этом были незначительно выше, чем у здоровых, но в пределах нормы.
Изменение содержания гидролаз желудка иподжелудочной железы вкрови здоровых ибольных вирусным гепатитом С
Сывороточные маркеры
Здоровые
HCV постинфекция
Хроническая HCV инфекция
Общий билирубин (мкмоль/л)
Прямой билирубин (мкмоль/л)
У больных хронической HCV инфекцией показатели всех учитываемых печеночных проб были выше нормы. У этих же больных, отмечалось выраженное увеличение выше нормы амилазы и липазы по сравнению с показателями больных с HСV постинфекцией. При этом показатели пепсиногена-1 были меньше нижнего предела нормы и значительно ниже, чем у лиц с HСV постинфекцией. В тоже время показатели пепсиногена-2 находились в пределах нормы, но были несколько ниже, чем у лиц с HСV постинфекцией.
Представленные данные демонстрируют, что у здоровых лиц все учитываемые показатели были в пределах нормы. В тоже время у лиц с HCV постинфекцией содержание в крови амилазы и липазы выше нормы, а пепсиногена-1 и пепсиногена-2 в пределах нормы, указывает на отсутствие существенных изменений функции пищеварительных желез желудка и незначительное повышение функциональной активности поджелудочной железы, что возможно связано со скрытой формой панкреатита.
У больных с хронической HCV инфекцией выраженное увеличение в крови выше нормы амилазы и липазы, указывает на повышение функциональной активности поджелудочной железы, и, возможно, скрытой формы панкреатита. Наблюдаемые показатели ниже нормы пепсиногена-1, который продуцируется главными клетками желез дна и тела желудка, указывают на уменьшение ферментовыделительной деятельности желудка, при этом снижение концентрации сывороточного пепсиногена-1 (PG1) до значений менее 40 мкг/л, наблюдается при заметном уменьшении секреции соляной кислоты и развитии атрофического гастрита. [10]. Имеющиеся показатели в пределах нормы пепсиногена-2 (PG2), который продуцируется муцинообразующими клетками желез всех отделов желудка, указывает на отсутствие изменения муцинообразующей функции желудка. В тоже время изменение соотношения PG1/PG2 (19,5/11,3) ниже коэффициента 3, является дополнительным показателем развития атрофического гастрита.
Таким образом, у больных с хронической HCV инфекцией, отмечается выраженное увеличение функциональной активности поджелудочной железы, что может быть проявлением скрытой формы панкреатита и уменьшения функциональной активности пищеварительных желез желудка, что может быть проявлением скрытой формы атрофического гастрита. Однако механизмы этих изменений в литературе не освещены.
По нашему мнению, это связано с физиологическим метаболизмом печенью низкомолекулярных пептидов, в частности, ХЦK-8, что было показано нами в прежних публикациях [1,2] и что подтверждается рядом других исследователей [8,9].
Показано, что печень влияет на метаболизм ХЦK-8 и этот метаболический эффект может значительно меняться при заболеваниях печени. Так установлено, что ХЦK-8 метаболизируется в значительной степени у здоровых лиц и в меньшей степени у больных циррозом печени. За счет чего содержание ХЦK-8 в крови больных циррозом печени увеличивается [17].
Известна физиологическая роль ХЦK-8, как стимулятора панкреатической секреции [11,16]. В тоже время результаты исследования физиологической роли холецистокинина в качестве регулятора секреции гастрина, показывают, что ХЦK-8 может играть решающую роль в торможении стимулированной секреции желудочной кислоты и осуществляет контроль за выработкой желудочной кислоты, содержанием гастрина в плазме крови и секрецией соматостатина [13].
Было обнаружено, что холецистокинин ингибирует секрецию кислоты активацией рецепторов ХЦK типа А и механизмом, включающим выработку соматостатина [14].
Таким образом можно полагать, что в норме ХЦK-8 в большей мере утилизируется печенью, а при хроническом гепатите С нарушается утилизация его в печени и повышается концентрация в крови. За счет чего отмечается описанными выше механизмами стимуляция секреции поджелудочной железы и развитие панкреатита, с одновременным торможением секреции желудка, и развитием атрофического гастрита.
Вывод. У больных хронической HCV инфекцией по инкреции установлено увеличение функциональной активности поджелудочной железы и развитие скрытой формы панкреатита, с одновременным снижением функциональной активности пищеварительных желез желудка, что является признаком скрытой формы атрофического гастрита. Мы предполагаем, что ХЦK-8 является основным фактором, способствующим развитию указанных нарушений.
- Алейник В. А., Бабич С. М., Изменение панкреатической секреции при введении различных доз трипсина в периферическую и портальную вены// Ж-л теор.и клин мед., 2012,№ 5, С.9–12.
- Бабич С. М., Алейник В. А., Ходжиматов Г. М. Влияние ингибиторов протеаз на изменение утилизации печенью пентагастрина под влиянием трипсина// Терап. вестник Узбекистана, 2016, № 3, С.70–74.
- Катаев С. С., Васильева Н. С. и др.Экзокринная функция поджелудочной железы у пациентов с хроническим гепатитом и циррозом печени различной этиологии. Клин Мед (Москва). 1993; 71 (6): 37–42.
- Морозова, Т. С. Состояние поджелудочной железы у больных хроническими диффузными заболеваниями печени вирусной этиологии и оценка эффективности противовирусной терапии. Ижевск, 1997 г. Автореферат диссертации кандидата медицинских наук.
- Ушакова О. В. Нарушения функции поджелудочной железы при хронических вирусных заболеваниях печени.Ставрополь 2011 г. Автореферат диссертации кандидата медицинских наук.
- Шамычкова, А. А. Исследование экзокринной функции поджелудочной железы у больных вирусными гепатитами B и C. Москва, 2007 г. Автореферат диссертации кандидата медицинских наук.
- Akere A. et al. Upper gastrointestinal endoscopy in patients with cirrhosis: spectrum and prevalence of lesions // Annals of tropical medicine and public health, 2016, V. 9, № 2, P. 112.
- Gregory G. L., La Russo N. F., Miller L. J. Hepatis processing of cholecystokinin peptides. 1. Structural specificity and mechanism of hepatis extraction// Amer.J.Physiol.- 1986.- vol.250, № 3.- Pt1, P.344–349.
- Hoffmaster KA, Zamek-Gliszczynski MJ, Pollack GM, Brouwer KL. Hepatobiliary disposition of the metabolically stable opioid peptide [D-Pen2, D-Pen5]-enkephalin (DPDPE): pharmacokinetic consequences of the interplay between multiple transport system// J. Pharmacol. Exp. Ther.,2004,vol.311(3), P.1203–10.
- Hunter F. M. et al. Serum pepsinogens as markers of response to therapy forHelicobacter pylori gastritis //Digestive diseases and sciences. — 1993. — V. 38, №. 11. — Р. 2081–2086.
- Ji B. et al. Human pancreatic acinar cells lack functional responses to cholecystokinin and gastrin //Gastroenterology. — 2001. — Т. 121. — №. 6. — С. 1380–1390.
12. Katakura Y. et al. Pancreatic involvement in chronic viral hepatitis //World Journal of Gastroenterology: WJG. — 2005. — V. 11. — №. 23. — P. 3508–3513.
- Konturek J. W. Cholecystokinin in the control of gastric acid and plasma gastrin and somatostatin secretion in healthy subjects and duodenal ulcer patients before and after eradication of Helicobacter pylori //Journal of physiology and pharmacology: an official journal of the Polish Physiological Society. — 1994. — V. 45. — №. 4 Suppl 1. — Р. 3–66.
- Lloyd K. C. K. et al. Somatostatin is released in response to cholecystokinin by activation of type A CCK receptors //Peptides. — 1994. — V.15,№. 2. — Р. 223–227.
- Mazaki-Tovi M. et al. Serum gastrin concentrations in dogs with liver disorders //The Veterinary record, 2012, V. 171, № 1, Р. 19–19.
- Niebergall-Roth E., Singer M. V. Central and peripheral neural control of pancreatic exocrine secretion //J Physiol Pharmacol. — 2001. — Т. 52. — №. 4 Pt 1. — С. 523–538.
- Paloheimo L. I. et al. Plasma cholecystokinin and its precursors in hepatic cirrhosis //Journal of hepatology. — 1997. — V. 27. — №. 2. — Р. 299–305.
- Yoffe B. et al. Hyperlipasemia associated with hepatitis C virus //Digestive diseases and sciences. — 2003. — V. 48. — №. 8. — P. 1648–1653.
Многим людям, у которых есть проблемы с органами пищеварения, устанавливают сразу несколько патологий. Часто наблюдается гепатит при панкреатите, когда проблемы возникают в этих двух органах. Спровоцировать появление патологии могут вирусы (поражающие печень), интоксикационные процессы при других инфекциях, отравлениях, передозировках препаратов.
Взаимосвязь болезней
Не только причины, но и механизм развития заболеваний печени и поджелудочной железы похожи между собой. Сначала на клетки органа действуют повреждающие агенты, потом в ответ развивается процесс воспаления. Ткани отекают, а клеточные структуры подвергаются разрушению и замещению соединительной тканью.
Печень человека состоит из множества клеток, которые не имеют дифференциации. Они выполняют одновременно все функции – детоксикацию, аккумулирование ряда веществ и витаминов, участие практически во всех видах обмена. Поэтому компенсаторный потенциал печени велик, целые части ее берут на себя функцию поврежденных, и так может продолжаться длительное время. При своевременном лечении, соблюдении диеты и правильном образе жизни гепатоциты могут восстанавливаться.
При хроническом панкреатите возникает множество осложнений, в т. ч. язва, холецистит и гепатит. С другой стороны, заболевания печени могут становиться причиной панкреатита. На стадии хронизации патологических процессов становится невозможным выявление первичного заболевания. Все усилия врачей направляются на улучшение состояния больного с диагнозом гепатопанкреатит.
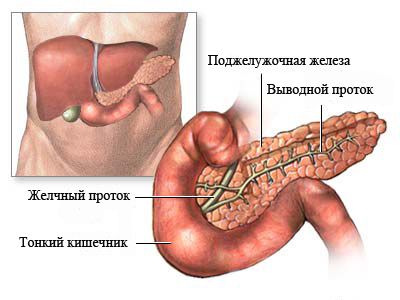
Что делать при приступе панкреатита
Приступ панкреатита требует оказания неотложной помощи. Он проявляется в виде опоясывающей боли, локализующейся в области подреберья, тошнотой, рвотой, напряжением мышц живота. При хроническом течении патологии боль соотносится с приемом пищи, особенно это касается жирного, жареного, острого. Ферментативная недостаточность органа приводит к вздутию живота, скоплению газов, поносу, отрыжке.
Во время приступа следует:
- полностью отказаться от приема любого вида пищи;
- соблюдать постельный режим;
- парентерально ввести анальгетик или спазмолитик;
- приложить холодный компресс на область проекции поджелудочной железы.
Голодание следует продолжать 3 дня, потом в рацион постепенно вводить жидкую и протертую пищу. Одновременно необходимо принимать ферменты (Фестал, Панкреатин). Потом диета становится менее жесткой, но требует постоянного соблюдения.
Острый панкреатит протекает активно, при этом происходит расплавление тканей, железа начинает переваривать сама себя. Такое опасное состояние требует немедленной помощи в условиях стационара и даже реанимации. Тяжелый приступ хронического заболевания также лечится только специалистами.
В том случае, когда развивается реактивный панкреатит на фоне гепатита, следует особое внимание уделить лечению проблем с печенью. Для этого применяются:
- гепатопротекторы (Карсил, Эссенциале);
- диета с исключением жирной и жареной пищи;
- на время обострения рекомендуется покой.
При сильных болях используются спазмолитические средства (Дротаверин, Спазмалгон), одновременно облегчается пищеварение путем назначения препарата Креон, который имеет в составе необходимые ферменты.
Диета при панкреатите и гепатите
Важной составляющей частью лечения заболеваний органов пищеварения является правильно подобранная диета. Важно устранить все вредные блюда и ввести в рацион как можно больше важных веществ.

При гепатите и панкреатите можно употреблять следующие продукты:
- диетическое мясо и нежирную рыбу;
- несладкое печенье без добавления крема;
- подсушенный хлеб с добавлением отрубей;
- молоко и кисломолочные продукты с низким содержанием жира;
- сыр нетвердых и неострых сортов;
- молочные и овощные супы;
- овощи и фрукты (есть исключения);
- крупы, картофель в умеренных количествах;
- яйца (1 раз в неделю), белок можно ежедневно.

Принимать пищу следует мелкими порциями, между завтраком, обедом и ужином необходимо перекусывать овощами, не слишком сладкими или кислыми фруктами, травяным чаем с галетным печеньем, можно выпить обезжиренный кефир или йогурт.
Нельзя при воспалении печени и поражении поджелудочной железы использовать в меню следующее:
- алкоголь, газированные напитки, какао и кофе;
- сдобу и свежие хлебобулочные изделия из высшего сорта муки;
- холодный суп (окрошку, свекольник), а также первое блюдо на мясном или грибном бульоне;
- копчения, соления, маринады, консервацию;
- жирное мясо, рыбу и молочные продукты.

Поражение поджелудочной железы во время острого приступа или обострения хронического панкреатита требует полного отказа от пищи на 2-4 дня, в зависимости от тяжести протекания. В это время можно только пить минеральную воду без газа (Боржоми, Славяновская, Смирновская, Ессентуки №20), некрепкий отвар шиповника или слабозаваренный чай.
После этого пациенту разрешается перейти на питание с максимальным механическим и термическим щажением. Калорийность пищи снижена, запрещено употреблять любые продукты, которые могут вызвать усиление секреторной функции желудка и поджелудочной железы. Разрешается прием жидких блюд и сладостей (мед, сахар, сок из фруктов, отвар черной смородины).
По мере снижения острых проявлений в рацион постепенно добавляются другие продукты. Человек переходит на диету №5. Диффузные изменения поджелудочной железы в результате воспаления не проходят, поэтому ограничение в питании следует соблюдать пожизненно.
Особенности беременности и родов
Течение беременности с одновременным наличием гепатита и панкреатита имеет свои особенности. В первые месяцы часто развивается токсикоз, который протекает гораздо тяжелее, чем у здоровых женщин. Наблюдаются тошнота и многократная рвота, усиливающиеся во время приема жирной пищи. Происходит снижение аппетита и массы тела. Состояние несколько стабилизируется во втором и третьем триместрах, и если нет осложнений, то такой женщине не запрещено рожать.
При обострении воспаления врачи часто пропускают заболевание, т. к. оно напоминает токсикоз. Поэтому важно при малейшем ухудшении состояния сразу обращаться к врачу. Для этого требуется дополнительная консультация гастроэнтеролога или терапевта, прохождение анализов (кал, биохимический анализ крови).
Беременным требуется соблюдать диету и проходить лечение, также как и другим пациентам. Но в этом случае следует учитывать, что некоторые препараты могут повлиять на развитие плода.
Если во время вынашивания плода развивается острая форма панкреатита, то в этом случае врачи рекомендуют прерывание до срока в 12 недель. Кесарево сечение делается только в случае крайней необходимости, при условии исключения инфекционного осложнения. Роды лучше всего проводить естественным путем.
В том случае, когда у беременной наблюдается панкреатит на фоне гепатита, вызванного вирусом, то ведение беременности зависит от разновидности патологии печени. Некоторые виды инфекционного заболевания могут представлять опасность для жизни и здоровья как матери, так и будущего ребенка.
Наиболее тяжело протекают вирусные гепатиты B, С, E и D. На их фоне может развиваться печеночная недостаточность, внутриутробная гибель плода, смерть матери в результате интоксикации или кровотечения в процессе родов.
Читайте также: