Почему гепатит а называют болезнью боткина


Вирус гепатита А устойчив в окружающей среде: длительно сохраняется в воде, пищевых продуктах, на различных предметах. Относительно термостоек: может выдерживать температуру до 60 ºС, при кипячении теряет активность через 5 минут. Под воздействием хлорамина разрушается через 15 минут, неустойчив к формальдегиду (формалину) и ультрафиолетовому облучению.
Вирус гепатита А имеет диаметр 27-30 нм и обладает 7 генотипами! Не имеет сердцевины и оболочки.
Около 80 % заболевших – дети. Ведь вирус устойчив во внешней среде и передаётся контактным и пищевым путями.
Заразиться гепатитом А можно очень легко. Несмотря на улучшение санитарно-гигиенических условий жизни во всё большем числе стран и на эффективную вакцинопрофилактику, ежегодно в мире регистрируется до 1 400 000 случаев гепатита А. При этом надо учитывать, что инфекция может протекать без выраженных симптомов, без желтушности, маскируясь под простуду, расстройство пищеварения и т. п. И при острой, и при скрытой форме гепатита А, человек служит источником заражения для других людей. Вирус циркулирует в крови больного, присутствует в его фекалиях.
Крупные вспышки гепатита А связаны с фекальным загрязнением источников питьевого водоснабжения.
Больной гепатитом А наиболее опасен для окружающих в инкубационном периоде за 7-10 дней до появления первых признаков заболевания.
Длительная циркуляция вируса в крови не исключает заражение через кровь.
Восприимчивость к гепатиту А всеобщая. Рост заболеваемости в странах с умеренным климатом происходит летом и она достигает максимума в октябре — ноябре.
Проникает вирус в человека через пищеварительный тракт, затем кровью заносится в печень, где внедряется в гепатоцит и начинает в нём процесс размножения. В настоящее время достоверно изучено, каким образом происходит гибель гепатоцита и какие изменения происходят в печени. Клетки иммунной системы, называемые Т-киллерами, распознают пораженные гепатоциты и уничтожают их. При гибели гепатита в кровь выходят клеточные ферменты и вирусные частицы, которые стимулируют оба звена иммунологической защиты: гуморальный и клеточный иммунитет. При слаженной работе иммунных клеток вирус полностью уничтожается и память о нем остаётся на всю жизнь, не допуская повторного заболевания. Повреждение гепатоцитов сопровождается нарушением их основных функций, а значит всей многогранной и многопрофильной работы печени. На пике заболевания может произойти полное прекращение жёлчеотделения, что очень негативно скажется на пищеварении. Повышенное содержание в крови и тканях билирубина выльется в желтушное окрашивание кожи и видимых слизистых оболочек. В этом органе происходит синтез глобулинов (обеспечивают гуморальный иммунитет). При нападении вируса, синтез глобулинов увеличивается и соответственно падает синтез других, очень нужных для организма, белков, а также витаминов и других определяющих жизнедеятельность организма веществ.
У взрослых или молодых людей гепатит А часто начинается остро. Выделяют преджелтушный, желтушный периоды и период реконвалесценции (заключительный период болезни). В преджелтушный период выделяют следующие синдромы: диспепсический, гриппоподобный, астеновегетативный, смешанный.

Диспепсический синдром (нарушение нормальной деятельности желудка, затруднённое и болезненное пищеварение) характеризуется снижением аппетита, плохой переносимостью жирной пищи, жареного; тошнотой, иногда рвотой; отрыжкой горечью; тяжестью и тупыми болями в правом подреберье; запором или поносом.
Гриппоподобной синдром проявляется ознобом, головной болью, повышением температуры тела до 38–39 °С в течение 2–3 суток, ломотой в мышцах и костях, разбитостью, заложенностью носа, першением и болью в горле, покашливанием.
Для астеновегетативного синдрома характерны: общая слабость, снижение работоспособности, потливость, снижение артериального давления, раздражительность, нарушением сна.
В редких случаях клинически выраженный преджелтушный период отсутствует и болезнь начинается с появления желтухи. Чаще всего наблюдают смешанный вариант, когда диспепсические расстройства сочетаются с лихорадкой, интоксикацией и астеновегетативными явлениями.
Ко времени появления желтухи температура тела нормализуется, уменьшаются слабость и выраженность диспепсических явлений, что имеет существенное диагностическое значение.
После появления желтушности склер начинается желтушное окрашивание кожи. Выраженность желтухи быстро нарастает, достигая максимума на 5–7-й день. В это время моча приобретает интенсивную окраску (цвет заваренного чая), кал становится светлым. Желтуха держится в течение 4–5 дней, затем кал приобретает обычную окраску, моча светлеет, интенсивность желтухи быстро уменьшается. Дольше всего сохраняется желтушность склер. Общая продолжительность желтухи составляет от нескольких дней до 3–4 недель, в среднем около 2 недель. У части больных нарушается отток жёлчи, печень и, иногда, селезенка, увеличивается, снижается артериальное давление и частота пульса.
В периоде реконвалесценции (лат. rесоnvalestentia — выздоровление) – заключительной стадии перенесённой болезни, во время которой происходит анатомическое и функциональное восстановление повреждённых органов и тканей. В этой стадии возможны поздние осложнения, снижена работоспособность, поэтому реконвалесценты нуждаются в домашнем режиме, полноценном питании, мед. наблюдении), быстро улучшается самочувствие, нормализуются биохимические показатели, в первую очередь концентрация билирубина, потом активность ферментов (АЛТ, АСТ), показатели тимоловой пробы.
Увеличение печени и быстрая утомляемость могут сохраняться в течение 1–3 месяцев.
На восстановление работы печени уходят месяцы, иногда до полугода. В этот период печень нуждается в помощи: диета, щадящий режим труда, приём гепатопротекторов.

Назначается диета № 5, щадящий режим и базисная терапия. Этиотропная терапия не используется.
Лица с острым гепатитом подлежат госпитализации в инфекционные стационары. Для улучшения общего состояния назначаются витамины. Восстановление печени после воспалительного процесса корректируется приёмом гепатопротекторных препаратов.

Гепатит А (болезнь Боткина) представляет собой острое воспаление печени инфекционного происхождения, сопровождается гибелью гепатоцитов. Входит в группу кишечных патологий, что обусловлено механизмом инфицирования: болезнь передается фекально-оральным способом. Передача воздушно-капельным путем невозможна.
Характеристика возбудителя
Вирус гепатита А принадлежит к группе Hepatovirus, геном представлен РНК. Устойчив вне тела носителя. При комнатной температуре погибает через несколько недель, при +4 способен выживать несколько месяцев, при -20 остается активным годами.
Возбудитель погибает при кипячении через 5 минут, может ненадолго оставаться активным в хлорированной водопроводной воде. Передается фекально-оральным способом преимущественно алиментарным и водным путем. Не исключено заражение контактно-бытовым путем: передача осуществляется через пользование общей посудой или предметами быта.
Причины развития
Источником инфекции является больной человек. Он становится заразен с последних нескольких суток инкубационного периода и продолжает оставаться переносчиком заболевания в течение всей болезни. Наиболее опасной для окружающих становится первая неделя и продромальный период (временной промежуток от завершения инкубационного этапа и до появления первых симптомов заболевания).
Симптоматика вирусного гепатита
Длительность инкубационного периода равна трем – четырем неделям, после этого появляются первые признаки гепатита А. Для заболевания типично острое начало. Патология проходит через несколько последовательных периодов:
- дожелтушный или продромальный – может проходить в лихорадочной, диспепсической и астеновегетативной форме;
- желтушный;
- реконвалесценция.
Симптоматика лихорадочного периода выглядит следующим образом:
- резкое повышение температуры тела;
- появляются признаки интоксикации организма – общая слабость, мышечные и головные боли;
- сухой кашель;
- насморк;
- покраснение горла.
В некоторых случаях присоединяется диспепсическая симптоматика – отрыжка, приступы тошноты, ухудшение аппетита. Для диспепсического варианта признаки будут несколько иными – катаральная симптоматика и интоксикация выражены незначительно. В качестве основных жалоб выступают:
- расстройство пищеварения;
- приступы тошноты, заканчивающиеся рвотой;
- горький привкус во рту;
- отрыжка;
- нарушение дефекации – запоры, сменяющие диарею.
Дожелтушный период, проходящий в астеновегетативном формате, специфической симптоматики не имеет. Жалобы стандартные: апатичное состояние, общая слабость, расстройства сна – проблемы с засыпанием. В редких случаях продромальный период протекает бессимптомно и заболевание сразу начинается желтухой.
Длительность дожелтушного периода составляет 2–10 дней, но чаще всего это неделя. Переход в следующую фазу гепатита А происходит постепенно. В желтушном периоде симптомы гепатита А у взрослых меняются. Для него типичны: полное исчезновение признаков интоксикации, нормализация температуры тела, улучшение общего самочувствия.
Симптомы диспепсии сохраняются и даже усиливаются. Формирование желтухи медленное. Вначале у больного отмечается изменение цвета урины: она получает темный цвет. Затем склеры глаз становятся желтоватыми. Следом желтеют слизистые оболочки рта, мягкое нёбо. Последней изменяется цвет кожи: она становится интенсивного желто-шафранного оттенка.
Тяжело протекающий гепатит А характеризуется следующей симптоматикой:
- формирование петехий, точеных кровоизлияний на слизистых и поверхности кожного покрова;
- образование на поверхности языка и зубов характерного желтоватого налета;
- увеличение печени и селезенки;
- небольшой болевой синдром при ее пальпации;
- брадикардия;
- снижение показателей АД;
- обесцвечивание каловых масс.
Продолжительность желтушного периода не больше месяца. Чаще всего он ограничивается 2 неделями. Далее следует период реконвалесценции (выздоровления). Состояние нормализуется, признаки желтухи исчезают. Фаза занимает 3–6 месяцев.
В большей части диагностированных случаев гепатит А проходит в легкой или среднетяжелой форме. Тяжелое течение отмечается редко. Больной после полного выздоровления вирусоносителем не является.
Формы гепатита А
В зависимости от течения гепатит А проходит в трех формах – легкая, средней тяжести и тяжелая. Признаками легкой формы патологии становится практически полное отсутствие желтухи. Ее максимальная длительность не превышает двух–трех суток. На самочувствии больного она никак не отражается.
Иногда болезнь Боткина протекает полностью бессимптомно. Диагностика в таком случае основывается на определение активности специфического фермента альдолазы. При средней степени тяжести у больного отмечается следующая симптоматика:
- сонливость;
- заторможенность;
- сильная желтуха;
- на поверхности кожи формируются петехии (точечные кровоизлияния);
- сердце расширено;
- тона миокарда слабые;
- тахикардия.
Злокачественный формат гепатита А (дистрофия печени) сопровождает массовой гибелью гепатоцитов. Для состояния типично: развитие сильной желтухи, стремительное уменьшение размеров печени в результате гибели паренхимы, кровоточивость, лихорадочное состояние, печеночная недостаточность, симптоматика поражения ЦНС.
Возможные осложнения
Обострения для вирусного гепатита А нетипичны. Иногда инфекция способна вызывать становится причиной развития холангита, холецистита, нарушения оттока желчи, воспаление желчного пузыря. Не исключено присоединение вторичной инфекции. Тяжелые последствия со стороны печени, в частности, острая печеночная энцефалопатия, встречаются крайне редко.
Диагностика патологии
Диагноз ставится на основании характерной симптоматики, а также физикальных исследований и лабораторных тестов. Больные обязательно сдают кровь. Биохимия показывает следующие изменения:
- повышенное содержание билирубина (билирубинемия);
- рост активности печеночных ферментов – АСТ, АЛТ;
- уменьшение протромбинового индекса;
- снижение показателей альбумина;
- падение тимоловой и рост сулемовой пробы.

Изменения фиксируются и в общем анализе крови. Отмечается повышение скорости оседания эритроцитов, а также лейкопения и лимфоцитоз. Существует также и специфическая диагностика, основывающаяся на определении антител. Используется методика ИФА и РИА. Более точным способом является серодиагностика, позволяющая выявлять в составе крови вирусную РНК.
Лечение гепатита А у детей и взрослых
При выраженных признаках интоксикации больному рекомендовано соблюдение постельного режима. Больному назначается диета №5, полностью исключающая жирную пищу, блюда, стимулирующие продуцирование желчи, алкоголь. Рацион должен включать молочные и продукты растительного происхождения.
Специфическая терапия гепатита А не существует. Разработка клинического протокола направлена на устранение и облегчение текущей симптоматики. Для снятия признаков интоксикации больному рекомендовано обильное питье. Если возникает необходимость, то назначается внутривенное введение кристаллоидных растворов.
В целях исключения развития холестаза – застоя желчи – могут назначаться препараты из группы спазмолитиков. После выздоровления больному необходимо наблюдаться у гастроэнтеролога в течение трех – шести месяцев.
Заболевание у детей диагностируется, когда первые симптомы уже пропущены, т. е. на этапе развития желтухи. Ребенок в этом периоде опасности для окружающих людей не представляет и в карантине не нуждается. Прохождение терапии в условиях стационара – стресс для ребенка.
Кроме того, ослабленный заболеванием иммунитет усиливает его восприимчивость к различным госпитальным инфекциям. Если гепатит А протекает в легкой форме, то лечение дома – оптимальный вариант.
Терапия патологии включает следующие мероприятия:
- Соблюдение строго постельного режима в течение первых 10 дней от развития желтухи.
- Следование принципам диетического питания – полный отказ от жирных/острых/жареных блюд. Разрешены кисломолочные продукты, нежирное мясо и рыба, каши, макароны, картофель, компоты, салаты с заправкой из растительного масла, кисели. Ребенку рекомендовано обильное питье.
- Прием желчегонных напитков на растительной основе.
- Витаминотерапия.
Ребенку могут назначаться гепатопротекторы на растительной основе. Хороший результат показывают отвары желчегонных трав, в частности, спорыша. После клинического выздоровления необходимо диспансерное наблюдение в течение трех–шести месяцев.
Легкая форма гепатита А успешно лечится в домашних условиях. Чтобы исключить инфицирование членов семьи, необходимо соблюдать определенные рекомендации: необходима сдача анализов и регулярное посещение врача, течение болезни не осложнено, больной человек должен находиться в отдельной комнате, соблюдение принципов диетического питания и полупостельный режим.
После формирования желтухи больной опасности для окружающих не представляет, поэтому он может питаться за общим столом и пользоваться санитарными помещениями. Больного необходимо оградить от процесса приготовления пищи. Членам семьи рекомендовано строгое соблюдение правил личной гигиены, в частности, необходимо каждый раз мыть руки с мылом после посещения туалета.
На протяжении преджелтушного периода больному рекомендовано соблюдение строгого постельного режима. Типичным симптомом является сильная слабость, дополнительные нагрузки на организм будут излишними и могут негативно отразиться на состоянии печени. В течение желтушного периода от строгого соблюдения постельного режима можно оказаться.
Профилактика
Специфическая профилактика заражения отсутствует. Общими мерами предупреждения инфицирования становятся:
- качественно выполненное очищение источников подачи питьевой воды;
- соблюдение санитарно-гигиенических требований;
- эпидемиологический контроль на предприятиях, занимающихся производством, хранением и перевозкой пищевых продуктов.
В случае вспышки гепатита А в организованных коллективах в обязательном порядке реализуются противоэпидемические карантинные мероприятия. Заболевшие люди изолируются на срок в 2 недели. Больные перестают представлять опасность для окружающих людей после начала желтушного периода.
К работе и учебе допускаются только после клинического выздоровления, т. е. когда показатели анализов нормализуются. Лица, вступавшие в непосредственный контакт с инфицированными людьми, нуждаются в отслеживании состояния в течение 35 суток. В детских садах и школах на этот период объявляется карантин. В помещении выполняется тщательная санитарная обработка всех поверхностей.
Вакцинация
Вакцинация проводится заранее: примерно за 10–14 суток до потенциального контакта с вирусоносителем. Ставить прививку целесообразно перед поездкой в детский лагерь, в другую страну, где фиксируются частые вспышки болезни Боткина.
Введение вакцины оправдано после непосредственного контакта человека с инфицированным. Срок – первая неделя после общения. Дети переносят вакцину достаточно хорошо. В редких случаях возможно небольшое ухудшение общего самочувствия. Это считается допустимой физиологической нормой.
Препарат вводится дважды с интервалом в 6–12 месяцев, что обеспечивает стойкий иммунитет к заболеванию, как минимум на 6 лет. Прогноз для вирусного гепатита А благоприятный. Для заболевания характерно благополучное выздоровление через 3–6 месяцев после инфицирования. Вирусоносительство и переход болезни в хроническую форму нетипичны.
Иногда в организм человека проникает вирус гепатита, стоящий на одной отметке с туберкулезом и ВИЧ по количеству смертельных исходов. В 70% случаев речь идет о гепатите А (желтухе). Обеспокоенные состоянием своего здоровья пациенты, с диагнозом – болезнь Боткина, интересуются: какой это гепатит? Есть ли шансы на полное выздоровление?
О чем я узнаю? Содержание статьи.
Какой вирус вызывает болезнь Боткина?
Болезнь Боткина вызывает вирус (HAV – Hepatitis A virus). Возбудитель просачивается в организм и вызывает острое поражение печени. Гепатит А не имеет хронической формы. Возбудитель сохраняет жизнеспособность в условиях окружающей среды, а прочная оболочка вируса оберегает его от кислотной среды желудка. При комнатной температуре вирус живет 1-2 месяца. Даже в хлорированной водопроводной воде возбудитель какое-то время сохраняет жизнеспособность. Погибает при кипячении более 5 минут и через 1 минуту при попадании ультрафиолета.
Болезнь Боткина передается бытовым (фекально-оральным) способом при близком контакте с зараженным. Основная причина заражения – не соблюдение норм личной гигиены: грязные руки, употребление не обработанной воды из сомнительных источников, не свежих пищевых продуктов.
Болезнь Боткина – какой это гепатит?
Болезнь Боткина – это вирусный гепатит А. Для заболевания характерны: интоксикация , увеличение печени, в некоторых случаях – селезенки. В группе риска дети и взрослые с ослабленным иммунитетом.
Более чем у 70% пациентов развивается типичная форма патологии и начинается желтуха. При атипичной форме цвет кожи не меняется, течение бессимптомное, хотя у детей появляется временное расстройство стула.
Гепатит А имеет три стадии:
- легкая (более 65% случаев);
- средней тяжести (около 30% пациентов);
- тяжелая (до 3% больных).
Почти всегда гепатит А излечивается, а функции печени восстанавливаются. Случается, орган так и остается увеличенным, однако это последствие не сказывается на состоянии пациента в дальнейшем.
У переболевшего человека вырабатывается сопротивляемость к патологии и повторное заражение гепатитом А становится невозможным.
Симптомы и диагностика
Вирус поражает печень и вызывает характерную симптоматику, которая проходит через 1-2 месяца. Инкубационный период болезни Боткина составляет 7-50 суток. За это время вирус оккупирует организм, а у зараженного проявляются симптомы преджелтушного периода:
- слабость в теле;
- хроническая усталость;
- боль в голове;
- расстройство сна;
- чередование диареи и запоров;
- боль, ломота в сочленениях, мышцах;
- тошнота, иногда рвота;
- зуд кожных покровов;
- субфебрильная температура тела (37° — 37,5° С);
- боли в правом подреберье (не всегда);
- у малышей расстройство стула.
Через 5-7 суток начинается желтушный этап болезни Боткина. Признаки интоксикации исчезают, у больного отмечается улучшение самочувствия, проявляются следующие симптомы:
- желтуха: кожные покровы и белки глаз желтеют;
- моча коричневого цвета;
- кал белого цвета.
Желтушность кожи проходит через 10-14 дней. Патологический процесс длится от 7 до 60 суток, затем начинается восстановительный период, длительностью до 6 месяцев. Зачастую болезнь Боткина вылечивается без специальной терапии, однако у некоторых людей все же развиваются осложнения. Поэтому врачи рекомендуют принимать препараты, уменьшающие концентрацию вируса и выводящие токсины.
Если заболевание протекает в тяжелой форме, у пациента появляются дополнительные симптомы:
- признаки геморрагического синдрома (кровотечение из носа и т.д.).;
- на языке, зубах образуется налет желтоватого оттенка;
- пульс замедленный, давление понижено.
У взрослых симптоматика более выражена, чем у детей. В большинстве случаев, тяжелая, стремительная форма, приводящая к опасным осложнениям, наблюдается у пожилых людей. У детей до 10 лет симптомы не проявляются. Только в 1 случае из 10 развивается желтуха.
Диагностика заболевания проходит под руководством врача-инфекциониста. Обследуя пациента, врач определяет увеличение печени, в трети случаев – селезенки. Важнейшее значение для постановки диагноза имеет биохимический анализ мочи, крови. У больного показатели билирубина и печеночных ферментов повышены, ведь при разрушении гепатоцитов они попадают в кровь. Затем берется анализ крови на маркеры вирусного гепатита. Данная мера решающая в определении диагноза.
Лечение болезни Боткина
Если патология протекает в легких формах, организм восстанавливается без применения специальной терапии. Больному рекомендована диета (стол №5 по Певзнеру), прием препаратов, защищающих печень (гепатопротекторов), постельный режим. Категорически запрещается употребление алкоголя.
При тяжелом течении пациенту назначается терапия, направленная на снижение концентрации отравляющих веществ, обеспечение гепатоцитов энергией, восстановительным материалом. Чтобы улучшить самочувствие пациента, применяется симптоматическая терапия.
Осложнения
Во многих случаях Болезнь Боткина проходит без последствий. Однако, у некоторых больных возникают следующие осложнения:
- воспаления в билиарной системе (патологии желчного пузыря и желчевыводящих путей);
- острая печеночная энцефалопатия;
- присоединение вторичной инфекции приводит к осложнению гепатита А.
Профилактика
Наиболее эффективная профилактика болезни – прививка. Применяются вакцины, защищающие от болезни Боткина на протяжении 6 – 10 лет. Данная мера предосторожности рекомендована детям от 1 года и лицам, отбывающим в страны опасные по гепатиту А.
Чтобы исключить вероятность заражения контактным путем, важно соблюдать правила личной гигиены. Детям объясняют о необходимости мытья рук после детского сада, школы, больницы, улицы и каждый раз перед едой.
Поскольку состояние водопроводной воды не соответствует санитарным требованиям, перед употреблением ее кипятят не менее 5 минут.
Практически все пациенты излечиваются от гепатита А, приобретая пожизненный иммунитет. Только малая доля инфицированных умирает от молниеносного гепатита.

Оглавление [Скрыть]
- 1 Инкубационный период
- 2 Способы передачи вируса
- 3 Симптомы гепатита А
- 4 Диагностика
- 5 Лечение гепатита А
- 5.1 Обязательна ли госпитализация при гепатите А?
- 5.2 Лечение гепатита А в домашних условиях
- 5.3 Гепатопротекторы
- 5.4 Желчегонные препараты
- 5.5 Сорбенты
- 5.6 Растворы для устранения интоксикации
- 5.7 Ферменты
- 5.8 Глюкокортикоиды
- 5.9 Иммуностимуляторы и витамины
- 5.10 Диета
- 6 Могут ли быть осложения от гепатита А?
- 7 Профилактика
- 7.1 Вакцинация
- 7.2 Гигиена
- 7.3 Дезинфекция мест обитания больного
- 7.4 Карантин
Гепатит А, который еще называют болезнью Боткина – это вирусное заболевание клеток печени, проявляющееся при помощи желтухи и интоксикации. В отличие от иных форм гепатита, гепатит А не способствует хронизации процессов поражения печеночных клеток и очень редко является причиною смерти людей. Победить симптомы заболевания можно уже через 2 недели, а также потребуется около одного-двух месяцев, чтобы привести в норму структуру и функции печени после болезни.
Среди населения нет определенной группы лиц, которые были бы подвержены заболеванию выше остальных, абсолютно все, в равных условиях находятся в зоне риска болезни: дети, мужчины, женщины разного социального статуса и возрастных лет. Причем, у детей в возрасте от года до 10-летнего рубежа отмечается особенно легкое перенесение симптомов болезни, а старики и малыши первого года жизни – болеют в осложненной форме.
После перенесенного гепатита А однажды, более нет шансов заразиться им снова – у человека образуется стойкий иммунитет к заболеванию.
Инкубационный период

От попадания в организм до проявления первых симптомов проходит от одной до 7-ми недель. Зачастую, инкубационный период составляет 2-4 недели.
Способы передачи вируса

Как передается гепатит А? Передается заболевание с помощью фекально-оральной формы контакта.
Существует высокая вероятность заболевания при:
Симптомы гепатита А

Спустя инкубационный период, узнать симптомы гепатита А можно по:
- повышению температуры тела,
которое встречается в половине случаев заболевания, до появления признаков желтухи. Температура достигает 39ºС и держится в течение всего дожелтушного периода. Сопровождается повышение сонливостью, ознобом, вялостью, отсутствием аппетита и желания трудиться;
при которой наблюдаются характерный ей признаки: тошнота, головная боль и боль в мышцах, суставах;
- болям в правом боку под ребрами,
проявляемым вследствие увеличения печени в размерах. В течение всего заболевания ощущаются тяжесть, распирание, тупая, ноющая боль в правом подреберье. При ощупывании у больного области печени также чувствуется боль;
- увеличению в размерах селезенки,
что связывают, как правило, с признаком реакции иммунитета на наличие инфекционного агента в организме, а также интоксикацией;
проявляемой на, ориентировочно, 5-й день от попадания вируса. Желтушный цвет становится видимым, в связи с тем, что пигмент, вместо своего привычного пребывания в желчи, вливается в кровь. Из-за этого желтеют слизистые во рту, склеры глаз, кожа. Как только начинает проявляться желтуха, температура идет на спад;
которая становится таковой из-за увеличения желчных кислот и развития аллергии;
- темной моче и светлых каловых массах,
цвет мочи темнеет из-за излишка билирубина в крови, а каловые массы осветляются стеркобилином с желчью. Изменению оттенка мочи и кала предшествует преджелтушный период;
становящимся насущными благодаря застою желчи и недостаточному выделению ее в кишечник. Появляется это как частая отрыжка, тошнота с многократной рвотой, запор, повышенное газообразование, вздутие.
Диагностика
Диагностировать гепатит А у детей и взрослых инфекционист может, имея результаты:
- анализа мочи (биохимического исследования мочи);
- биохимического анализа крови (с показателями АЛТ и АСТ);
- анализа на гепатит-маркеры;
- УЗИ.
Лечение гепатита А
Хотя симптомы гепатита А и считаются не самым страшным, что может случиться в жизни, но это вовсе не означает, что их лечение разрешается игнорировать.
- гепатопротекторы;
- желчегонные препараты;
- сорбенты;
- инфузийные растворы для устранения интоксикации;
- облегчающие пищеварение средства с ферментами;
- глюкокортикоиды;
- иммуностимуляторы и витамины.
Облегчить общее состояние больного и оказать содействие его печени в восстановлении поможет диетическое лечебное питание.

Лечение гепатита А возможно в условии дневного стационара, однако же полная госпитализация может потребоваться, если:
- совместно с болезнью Боткина была диагностирована другая форма вирусного гепатита;
- у больного имеются в анамнезе текущие тяжелые заболевания, как в острой стадии, так и хронической форме, спровоцированные различными видами инфекции;
- гепатит А довольно тяжело переносится больным, его течение усугубляется со временем;
- больной преклонного возраста или предстоит лечение детей до 2-х лет;
- печень поражена алкоголем.

Если же заболевание довольно сносно переносится и больной гарантирует выполнение правил безопасности по-отношению к другим членам семьи, то гепатит А разрешается лечить дома, но с условием регулярных визитов к лечащему врачу.
Правила безопасности заключаются в изоляции больного человека до появления желтухи (с проявлениями которой угроза заражения значительно спадает), а также в следующих аспектах:
- соблюдении постельного режима и диетического питания;
- больной не должен готовить пищу или мыть посуду;
- в доме нужно регулярно проводиться уборки, с особенной частотой требуется мыть туалет и ванную;
- все члены семьи всегда должны тщательно мыть руки перед едой, после туалета, регулярно принимать душ, следить за исполнением правил среди детей.
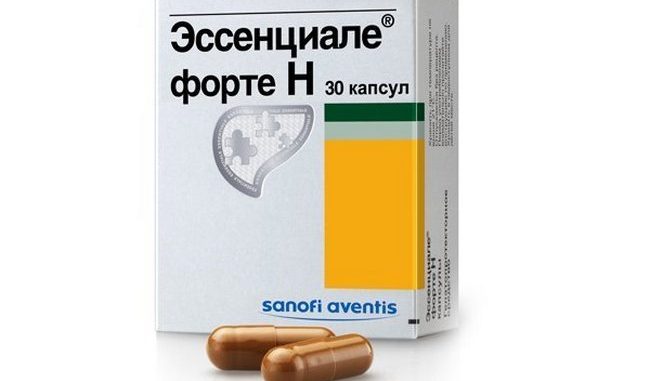
Гепатопротекторы нужны для защиты и регенерации гепатоцитов. Они содержат активные вещества, которые способны вернуть печени ее нормальную структуру и функциональность.
К подобным препаратам относят:
- Карсил;
- Гепатофальк;
- капсулы Эссенциале Форте и растворы Эссенциале (разрешенные с малых лет);
- Фосфонциале.
Как правило, принимают их по 1, максимум, 2 капсулы, трижды в день. Период лечения не ограничивается количеством дней болезни, его устанавливает доктор, глядя на индивидуальные изменения печени. Зачастую, это от одного до 3 месяцев курсового приема.


Желчегонные средства нужны для профилактики и разрешения возможного застоя желчи. Также они улучшают процесс пищеварения. Врач для достижения желчегонного эффекта может рекомендовать прием Сульфата магния или Сорбита. Принимают их перед сном, по чайной ложке, разведенной в полустакане воды.
Период лечения состоит из такого количества дней, которое считает необходимым лечащий врач.
Пить сорбенты требуется для выведения токсинов инфекции и ликвидации реакций со стороны желудочно-кишечного тракта. С этой целью рекомендовано употреблять:
Употребляют данные суспензии в требуемой дозировке спустя 2 часа после еды.

Данные растворы вводятся капельно в условиях стационара или же дома, но все манипуляции, необходимые для процедуры, выполняются профессиональным медиком. Дезинтоксикационные средства довольно быстро начинают действовать и в скором времени выводят токсины инфекции в достаточном количестве вместе с мочой. Это:
Капельницами их вводят по 300 мл раз в сутки на протяжении 3-5 дней.
Также не навредит прием напитков на основе Регидрона или Хумана Электролит.

Средства с ферментами обеспечивают нормальное расщепление и усвоение ценных веществ, поступающих с пищей, а также устраняют симптоматику со стороны ЖКТ. Во время приема пищи, а, возможно, по назначению врача, и до него, требуется выпивать по 1 или 2 таблетки следующих препаратов:
Глюкокортикоиды назначаются только в случае, когда состояние больного человека резко ухудшается, данные препараты обладают выраженным противовоспалительным и антигистаминным действиями. Наиболее часто, при подобной необходимости, назначается Преднизолон в инъекциях (120 мг в сутки, внутримышечно, не более, чем на курс, более 3 дней).
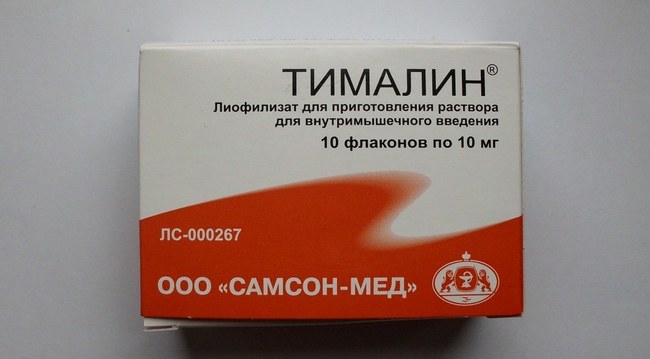
Иммуностимуляторы рекомендованы к использованию при заражении гепатитом А для улучшения сопротивляемости иммунной системы больного человека. Витаминный комплекс же должен оказать благотворное влияние на сосуды, ткани и общие защитные силы иммунитета, когда имеет место прием на протяжении нескольких месяцев. Оптимальный витаминный препарат подберет на личном приеме лечащий врач, тогда как в качестве иммунных средств, практически традиционно, назначаются:
- Тималин (внутримышечно);
- Т-активин (подкожно).

Как и в случае других заболеваний печени, при гепатите А положена диета №5, которая предполагает 5-6-разовый прием пищи в день и употребление только рекомендованных продуктов:
Могут ли быть осложения от гепатита А?
Гепатиту А осложнения, в принципе, не свойственны, но теоретически возможны. Появиться они могут у тех, кто игнорирует лечение или диету на протяжении многих месяцев, а также у людей с врожденными патологиями печени.
Наиболее часто, как последствия гепатита А выступают:
- холецистит;
- панкреатит;
- дискинезия желчевыводящих путей.
Профилактика
Профилактические меры для предупреждения вирусного гепатита А можно условно поделить по устранению факторов, способствующих непосредственному заражению:
- Вакцинация;
- Гигиена;
- Дезинфекция мест обитания больного человека;
- Карантин.

К счастью, существует вакцина, способная снизить чувствительность людей к вирусу гепатита А, однако она не входит в обязательный прививочный календарь по причине высокой стоимости. Существует два вида профилактических вакцин, это:
- раствор на основе обезвреженного вируса-провокатора болезни;
- иммуноглобулин, содержащий антитела к гепатиту и другим заболеваниям (инфекции), выведенные из донорской крови. Его вводят капельницами людям, проживающим на одной площади с больным, в срочном порядке первых дней обнаружения болезни. Эта процедура значительно снижает риск их заражения.
Иммуноглобулин вводят наиболее подверженным риску заражения группам населения:
- военнослужащим;
- беженцам;
- медицинским работникам;
- людям, работающим над массовым изготовлением продуктов питания;
- путешествующим по странам третьего мира, где регистрируется множество случаев болезни.

Данный раздел касается абсолютно всех людей, без исключения. Заключается подобная профилактика гепатита А в простых, знакомых с детства правилах:
- мыть руки после улицы, туалета, перед едой;
- мыть зелень, овощи и фрукты перед употреблением;
- варить и жарить продукты до полной готовности;
- пить кипяченую воду;
- не купаться в сомнительных водоемах.
А также важно при обнаружении первых симптомов заражения обращаться за медицинской помощью к лечащему врачу.

Этот пункт касается жилья, в котором человек болеет или уже пошел на поправку от гепатита А. Регулярно во время болезни и некоторое время после выздоровления требуется:
- кипятить одежду, полотенца и постельное белье в насыщенном мыльном растворе, в котором 20 грамм порошка растворяют в литре воды, на протяжении 15 минут;
- после кипячения нужна дополнительная стирка вещей и белья;
- посуда также нуждается в 15-минутном кипячении, для этого используют содовый раствор;
- ковровые покрытия и полы несколько раз в день нужно протирать раствором Хлорамина;
- с хлором после больного мыть ванную, душевую кабину, и унитаз;
- этим же раствором или горячим содовым часто моют дверные ручки, рычаг смыва и сиденье унитаза, лейку душа, протирают столы и гаджеты.

Карантин устанавливается в коллективах, где в последнее время до болезни с людьми контактировал больной. Детские коллективы закрываются на 35 дней и на протяжении этого времени медработники регулярно осматривают всех на факт наличия признаков желтухи или увеличения печени. Взрослых людей обследуют при помощи анализов крови, позволяющих обнаружить антитела к гепатиту.
Читайте также:


