Как выглядит вирус папилломы человека у женщин симптомы
Вирус папилломы человека у женщин, что это такое? Причины и лечение

Что это такое?
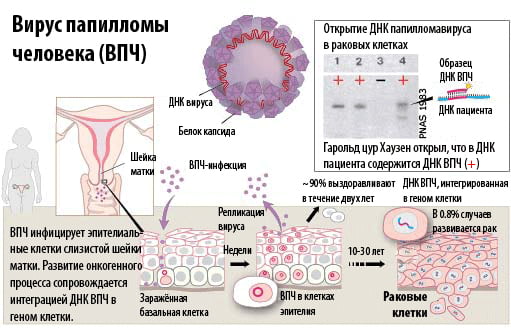
ВПЧ (вирус папилломы человека, папилломавирус, HPV) – это одна из наиболее распространенных инфекций, передаваемых половым путем. Основная опасность ВПЧ заключается в том, что при длительном пребывании в организме некоторые типы этого вируса могут вызывать рак.
Причины возникновения
Вирус папилломы человека проникает в организм через мелкие повреждения на кожных покровах. При наличии трещин или царапин сделать это инфекции не составит труда. Заражение может происходить от больного лица, а также носителя инфекции, который не подозревает о ее наличии.
Выделяют и группу факторов, способствующих заражению вирусом, к ним относят:
- Частую смену половых партнеров.
- Хронические гинекологические заболевания, включая эрозию шейки матки.
- Венерические заболевания – хламидиоз, уреплазмоз, гонорея, молочница.
- Длительное использование оральных контрацептивов.
- Большое количество абортов. Травмирование внутренних половых органов во время абортов нарушает слизистый слой, что способствует лучшему проникновению и развитию любой инфекции.
- Раннее начало половой жизни девушкой. Считается, что в большинстве случаев ВПЧ проникает в организм женщины до 25 лет. Имеется риск передачи ВПЧ и без проникновения во влагалище в момент интимного акта. То есть девушки, практикующие петтинг, также находятся в группе риска по заражению папилломавирусом.
Согласно статистике более 70% женщин в репродуктивном возрасте заражены ВПЧ, но не у всех из них происходит активация вируса. Развитию инфекции и появлению разнообразных ее проявлений на коже, слизистых оболочках способствует снижение защитных сил организма, длительные стрессовые ситуации, дисбаланс в эндокринной системе.
Классификация
Вирус папилломы человека может быть нескольких типов. Они характеризуются различной степенью воздействия на организм женщин. Среди них выделяют:
- 1, 2, 3, 5 неонкогенные типы;
- 6, 11, 42, 43, 44 с низким риском онкогенности;
- 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 и 68 с высоким риском онкогенности.
ВПЧ диагностируется с помощью различных лабораторных анализов. Но первым сигналом для женщины должны стать изменения в организме. Нередко пациентки отмечают наличие новообразований на различных частях лица и тела.
Симптомы ВПЧ у женщин
У большинства пациентов папилломавирус протекает без видимых симптомов. Но, встречаются случаи, при которых у женщин с ВПЧ появляются либо бородавки или иные высыпания на кожном покрове или слизистых, либо выделения из влагалища (кровянистые).
Во время личного осмотра специалист обращает внимание на следующие внешние проявления вирусной инфекции:
- признаки эрозии шейки матки (на ранних стадиях они отсутствуют, поэтому врачи берут у всех пациенток мазок на цитологию);
- признаки дисплазии;
- наличие новообразований (они чаще всего бывают раковыми) на шейке матки;
- болевые ощущения в области гениталий;
- жжение, необычные выделения и т. д.
Продолжительность инкубационного периода по ВПЧ зависит от типа вируса и других внешних и внутренних факторов. Вирус папилломы 18 или 16 типа может привести к развитию рака через 10, 15 или 20 лет после заражения. Папилломавирус 11 или 6 типа проявляется в виде бородавок за период от 3-х недель до 8-ми месяцев.
Клинические проявления
Клинические проявления папиллом:
| Нитевидные | Проявляются в виде мелких шишек желтоватого оттенка, которые постепенно разрастаются и уплотняются. Наиболее подвержены такому типу папиллом пожилые женщины. |
| Вульгарные | ВПЧ проявляется в виде шишки с твердым на ощупь покрытием и диаметром от 1 см и больше. Чаще всего новообразования обнаруживают на тыльной стороне рук. |
| Плоские | Появлению такого вида папиллом предшествует покраснение и сильный зуд кожного покрова в месте новообразования. На вид папиллома – плоская и округлой формы, часто не отличается оттенком от цвета кожи. |
| Остроконечные | Новообразования обнаруживают на женских гениталиях, слизистой оболочке полости рта и вокруг ануса. |
| Подошвенные | Похожее на мозоль новообразование проявляется на подошве стопы. Отличие от мозолей в том, что нарост не содержит внутри жидкости и похож на блестящую шишку. |
Из специфических симптомов заболевания у женщин также выделяют кровянистые вагинальные выделения после сексуального контакта, нарушенный менструальный цикл, а также небольшой зуд в области гениталий.
Как выглядит вирус папилломы человека у женщин, фото
На фото ниже показано, как проявляется заболевание у женщин.
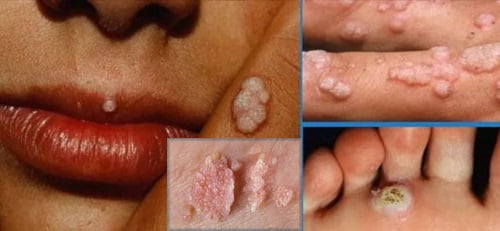
Вид этого зловредного вируса также неприятен, как и все остальное, связанное с ним. (Мы специально избегаем непристойных фотографий с женскими половыми органами).
Диагностика
Существует два основных метода выявления ВПЧ в организме:
- Метод гибридного захвата. Новый и эффективный метод диагностики ВПЧ-инфекции, который имеет ряд преимуществ по сравнению с ПЦР. Для проведения теста на ДНК ВПЧ необходим соскоб с шейки матки или из канала шейки матки. Этот тест на ВПЧ считается количественным, так как он позволяет определить концентрацию вируса в исследуемом материале (вирусную нагрузку ВПЧ). Этот тест, так же, как и ПЦР, позволяет типировать ВПЧ (определять типы выявленных вирусов).
- ПЦР метод. Это качественный анализ, который позволяет определить только наличие либо отсутствие ВПЧ в организме, но не определяет количество вирусных частиц (вирусную нагрузку). С помощью ПЦР можно определить тип вируса папилломы (провести генотипирование ВПЧ) и выявить наиболее опасные (онкогенные) типы ВПЧ. Для проведения теста может использоваться кровь (анализ крови на ВПЧ), либо мазки с шейки матки и с цервикального канала. Расшифровкой результатов занимается врач-гинеколог или онколог.
Анализ на ВПЧ является одним из компонентов скрининга на рак шейки матки. Каждой женщине, достигшей 30 лет, рекомендуется сдать анализ на ВПЧ и периодически повторять его каждые 3-5 лет.
Помимо анализов на ВПЧ, в скрининг на рак шейки матки входит также мазок на цитологию. Если у вас был обнаружен ВПЧ высокого онкогенного риска, и/или цитология выявила подозрительные изменения, ваш врач может рекомендовать дальнейшее обследование.
Лечение ВПЧ у женщин
Как лечить вирус папилломы человека, зависит от формы инфекции. Так, если речь идет о бородавках, папилломах или кондиломах, лечение у женщин проводится в 2 этапа:
Лечение вызванной вирусом папилломы человека злокачественной опухоли зависит от стадии, на которой выявлена опухоль. Обычно оно состоит из трех компонентов: хирургического удаления новообразования, химиотерапии и лучевой терапии. Когда применять последние 2 вида лечения – только после операции, вместо операции или и до нее, и после – решает врач-онколог после обследования.
Медикаментозное лечение
Главной ударной силой медицины против ВПЧ является фармацевтика. Пациенту назначаются лекарственные средства, разрушающие клетки вируса, и укрепляющие иммунитет. Исходя из врачебной практики, наибольшую эффективность демонстрируют следующие препараты:

Как проходит удаление?
Назначается в комплексе с медикаментозным. Современная медицина использует деструктивные методы, позволяющие в короткие сроки устранить бородавки и наросты на коже. Главным недостатком хирургического удаления дефектов является высокая вероятность возникновения рецидивов, которая составляет 45-55%. Это связано с тем, что вирус папилломы часто реактивируется. Медикаментозное лечение, которое было описано в предыдущем разделе, направлено на предотвращение повторного появления наростов и бородавок.
Таким образом, то, как лечить вирус папилломы человека у женщин зависит от размеров и количества новообразований, состояния иммунитета больной, наличия у нее определенных заболеваний или беременности.
Вакцинация против ВПЧ
Согласно данных ВОЗ, в настоящее время имеются две вакцины, защищающие от ВПЧ 16 и 18, которые, как известно, вызывают, по меньшей мере, 70% раковых заболеваний шейки матки. Эти вакцины могут также обеспечивать некоторую перекрестную защиту от других менее распространенных типов ВПЧ, вызывающих рак шейки матки. Одна из этих вакцин защищает также от типов ВПЧ 6 и 11, которые вызывают аногенитальные кондиломы.
Результаты клинических испытаний свидетельствуют о том, что обе вакцины безопасны и очень эффективны в профилактике инфекции ВПЧ 16 и 18. Обе вакцины более эффективны, если вакцинация проводится до воздействия ВПЧ. Поэтому предпочтительнее проводить вакцинацию до первого сексуального контакта. Вакцины не лечат инфекцию ВПЧ или связанную с ВПЧ болезнь, такую как рак.
В некоторых странах введена вакцинация мальчиков с учетом того, что вакцинация позволяет предотвращать генитальный рак как у мужчин, так и у женщин, а одна из имеющихся вакцин также позволяет предотвращать развитие генитальных кондилом у мужчин и женщин. ВОЗ рекомендует проводить вакцинацию девочек в возрасте 9–13 лет, так как это является самой эффективной с точки зрения затрат мерой общественного здравоохранения против рака шейки матки.
Вакцинация против ВПЧ не заменяет скрининг на рак шейки матки. В странах, где вакцина против ВПЧ введена в действие, может быть также необходимо развитие программ скрининга.
Профилактика
Чтобы снизить риск заражения ВПЧ, женщинам и молодым девушкам следует придерживаться таких рекомендаций:
- При случайном половом контакте нужно всегда пользоваться презервативом.
- Два раза в год проверять себя и своего партнера на ВПЧ.
- Своевременно рассказывать девочкам-подросткам о болезни ВПЧ и путях ее передачи. Только знания помогут уберечь ребенка от непоправимых ошибок по неопытности. Лучшим временем длфя такого разговора на интимную тему будет возраст подростка 12-13 лет.
- Пользоваться исключительно своими средствами для гигиены и никогда не брать чужое полотенце, ножницы, мыло или что-то другое.
- При появлении первых признаков заражения сразу же обращаться к инфекционисту. Делать это желательно вместе со своим половым партнером.
- Очень важно иметь одного постоянного полового партнера. Перед началом сексуальных контактов с человеком его нужно обязательно проверить на ВПЧ, а также на прочие венерологические болезни.
- Не допускать ослабления иммунитета и своевременно лечить любые болезни половой системы.
- Делать вакцинацию от вируса папилломы. Конечно, она не сможет уберечь от всех типов вируса, однако снизит риск развития наиболее опасных штаммов. Данная прививка включает в себя три укола, которые нужно делать каждые погода.
В России вакцина Гардасил зарегистрирована в 2006 году и также доступна для применения. В ряде регионов (Москва, Московская область) молодых девушек прививают бесплатно, в других (например, Рязанская область) за прививку надо платить (в 2013 году — около 16 тысяч рублей).
Другая вакцина — Церварикс — появилась на рынке позже, доступна и разрешена для применения с 10 лет.
Папиллома — это сосочковый вырост на коже или слизистых оболочках у женщин и мужчин. Новообразования имеют преимущественно доброкачественную природу, но некоторые штаммы вызывают рост онкологических опухолей. При желании каждый может посмотреть фото папиллом у женщин и мужчин, чтобы сравнить внешний вид опухоли с теми выростами, которые есть на лице и теле.
Цвет папилломатозного образования может быть телесным, красным, коричневым. На гениталиях кондиломы нередко имеют коричневый оттенок и вид петушиного гребня.
Многие знают, как выглядят папилломы, но стесняются или не считают нужным обращаться к специалистам. Нередко папилломатозные образования появляются на гениталиях. Необходимость обращаться к венерологу многих пугает. С этим и связано позднее начало лечения папиллом у женщин и мужчин.
Озлокачествление вирусных бородавок возможно, особенно если они располагаются на слизистой половых органов. Даже если вид папиллом на фото не совпадает с имеющимися новообразованиями, необходимо все-таки обратиться к специалистам для постановки точного диагноза.
Виды папиллом
Папилломы могут быть следующих видов:
- обыкновенные или вульгарные бородавки;
- нитевидные;
- плоские;
- остроконечные кондиломы;
- подошвенные бородавки;
- ювенильные бородавки.
Точный тип папиллом может установить только лечащий врач. Рекомендуется сразу обращаться к профессионалам при обнаружении характерных выростов на коже и слизистых тканях.
Обыкновенные папилломы называют вульгарными бородавками. Этот вид новообразований широко распространен среди людей молодого и среднего возраста. Чаще всего подобные опухоли появляются на пальцах рук. Способствуют росту обыкновенных папиллом повреждения кожи, развитие грибковых заболеваний и постоянный контакт с агрессивными бытовыми средствами.
Вульгарные бородавки имеют небольшой размер, возвышаются над кожными покровами. Новообразования обычно телесного цвета. Бородавки не представляют угрозы для здоровья, если не повреждаются во время гигиенических мероприятий, при выполнении домашней работы. Активный рост папиллом является показанием для их удаления.
Нитевидные папилломы — это новообразования на тонкой ножке, которые напоминают узкие столбики. Появляются такие выросты в области подмышек, на шее, под молочными железами и на лице.
При повреждении нитевидные папилломы воспаляются, возможно появление кратковременного кровотечения. Цвет новообразований телесный. Специалисты рекомендуют удалять нитевидные папилломы с помощью лазера или криодеструкции, особенно если кожные выросты склонны к активному росту и повреждению.
Плоские папилломы — это классические бородавки слегка желтого цвета, которые появляются на лице, кожи тела и стоп. Могут интенсивно расти на фоне частого повреждения, склонны воспаляться и вызывать кожный зуд.
Из-за дискомфортных ощущений плоские папилломы рекомендуется удалять хирургическим путем, пока новообразования имеют небольшой размер. Крупные наросты на коже приходится иссекать скальпелем.
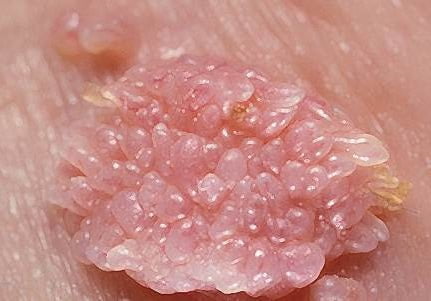
Излюбленное место локализации половых бородавок — гениталии и область паха. Остроконечные кондиломы появляются после незащищенных половых контактов. Отличительной особенностью новообразований является активный рост. Небольшие половые папилломы склонны к слиянию и образованию участков, которые имеют расплывчатые очертания и бугристую поверхность. Большие остроконечные кондиломы часто повреждаются, вызывая присоединение вторичной инфекции.
Важно! Аногенитальные бородавки нельзя оставлять без внимания. Некоторые штаммы ВПЧ, провоцирующие гиперплазию слизистой половых органов, могут вызвать рост злокачественных новообразований.
Для удаления остроконечных папиллом лучше всего подходит лазер, который послойно выпаривает патологические клетки, не оставляя рубцовой деформации и не нарушая функциональность рядом расположенных тканей.
Подошвенные бородавки локализуются на стопах. Выглядят в виде плотных наростов, которые могут вызывать болезненные ощущения во время ходьбы.
Новообразования такого типа нередко исчезают самостоятельно, но преимущественно в детском возрасте. Подошвенные бородавки можно спутать с мозолями, которые, в отличие от папиллом, имеют довольно гладкую поверхность.
Папилломы ювенильного типа встречаются редко. Болеют ими дети младшего дошкольного возраста. Заражение происходит во время естественных родов, если у матери в области половых органов есть остроконечные кондиломы. У ребенка папилломы могут появляться на слизистой полости рта, поражать голосовые связки, вызывать нарушения дыхательной функции. Для избежания таких неблагоприятных последствий рекомендуется проводить хирургическое лечение сразу после обнаружения ювенильных бородавок.
К редкому виду папиллом относят бородавки Левандовского-Лютца. Болеют дети младшего и подросткового возраста. На кистях и стопах у ребенка появляются темные коричневые папилломы. Они могут озлокачествляться, если медлить с проведением хирургического лечения.
Гигантская кондилома Бушке-Левенштейна является карциномоподобной половой бородавкой, которая отличается активным ростом, склонностью к рецидивированию даже после полного удаления. Опухоль разрушает здоровые ткани, способна перерождаться в плоскоклеточный рак.
Эта особенность требует проведения тщательной диагностики и срочного обращения к специалистам при появлении первых симптомов подобного новообразования.
Гигантская кондилома может встречаться как в молодом, так и в пожилом возрасте. Чаще всего она появляется на гениталиях. Излюбленное место локализации — половой член. Мужчины страдают чаще, чем женщины. Гигантскую кондилому относят к предраковым заболеваниям. Недостаточная личная гигиена, повреждающее действие внешних факторов и снижение иммунитета могут ускорять магнилизацию тканей.
Заболевание развивается в течение нескольких месяцев. Сначала на коже появляются мелкие папилломы, склонные к слиянию. Со временем они образуют одну большую кондилому. Она имеет различные разрастания в стороны с заметными бороздками. Новообразование покрыто заметными ороговевшими участками. Гигантская кондилома склонна травмироваться нижним бельем. Повреждение опухоли возможно во время интимных контактов. Между бороздками накапливается секрет, который начинает плохо пахнуть. Это создает благоприятные условия для размножения инфекционных возбудителей и образования гнойного отделяемого.
Гигантская кондилома чаще всего появляется на головке пениса или в области венечной борозды. У женщин такие папилломы локализуются на половых губах и органах мочевыделительной системы. Опухоль растет медленно, но поражает глубоко расположенные ткани, что может привести к репродуктивным нарушениям в будущем. Но самым грозным осложнением является развитие плоскоклеточного рака.
При подозрении на папилломы в области гениталий необходимо обращаться к венерологу. Специалист назначит ПЦР-диагностику и определит конкретные штаммы ВПЧ. Гигантские кондиломы необходимо дифференцировать от папилломатоза, вторичного сифилиса. Обязательно проводят гистологическое исследование, которое позволяет исключить злокачественную патологию.
Гигантские папилломы в области гениталий удаляют скальпелем. Крайне важно как можно скорее провести операцию для профилактики онкопатологии. Дополнительно рекомендуется провести криодеструкцию, чтобы минимизировать риск обострения новообразования в будущем.
Хирургические методы лечения сочетают с противовирусными и иммуностимулирующими способами. Специалисты считают, что необходимо принимать интерфероны внутрь и местно. Это позволит повысить общую эффективность лечебного процесса.
Главные принципы лечения
Схема лечения папиллом у женщин и мужчин подбирает специалист в индивидуальном порядке. Если папилломавирус обнаруживается до появления клинических проявлений, назначают цитостатики. Это позволяет предупредить активацию ВПЧ в течение следующих нескольких лет. Бессимптомность папилломавирусной инфекции — это не повод отказываться от лечения. Рекомендуется даже при отсутствии клинических проявлений регулярно проводить диагностику и использовать барьерные средства контрацепции, чтобы предупредить заражение половых партнеров.
Классическим вариантом борьбы с папилломами на любых участках тела и на гениталиях является хирургическая операция. Сегодня специалисты предлагают малоинвазивные методики, включая лазерную коагуляцию. Безопасные способы удаления папиллом решают проблему доброкачественных новообразований, спровоцированных активизацией имеющихся в организме вирусных частиц.
При небольших новообразованиях возможно применение методов химической деструкции. Однократное нанесение агрессивных составов на кожу папилломатозных выростов приводит к необратимым последствиям и разрушению опухолей.
Но удаление папиллом полностью не решает проблему папилломавирусной инфекции. Важно воздействовать на сам вирус, который находится внутри организма. Остановить рост патологических тканей можно с помощью противовирусных препаратов. Классическим примером такого средства является Инозин пранобекс. Средство подавляет дальнейшее увеличение численности возбудителя и оказывает стимулирующее действие на иммунную систему.
Иммунитет при появлении папиллом часто ослаблен. Это является одним из отличительных признаков папилломавирусной инфекции. ВПЧ подавляет активность защитных клеток, что еще больше провоцирует гиперплазию поверхностных слоев кожи.
Комплексное лечение папиллом включает применение иммуностимулирующих препаратов. Нередко они обладают также противовоспалительной и противовирусной активностью. Комбинированное действие средств как раз и позволяет добиваться максимально высокой активности применяемого лечения и сокращения количества рецидивов заболевания в год.
Иммуномодуляторы при папилломавирусной инфекции должен назначать квалифицированный специалист, который подбирает индивидуальную схему лекарственной терапии. Среди иммуностимуляторов на первое место выходят препараты интерферона (Виферон, Генферон), которые могут иметь различные лекарственные формы, включая вагинальные свечи.
Интерферон в виде геля и мази эффективен на начальных стадиях роста папиллом. Если новообразований много и они интенсивно сливаются друг с другом, местными средствами никак не обойтись. Необходимо проводить сложную системную терапию, которая включает прием интерферона в виде таблеток или даже инъекций.
Преимуществом растительных иммуностимулирующих средств является натуральность. Но добиться быстрого укрепления иммунитета с их помощью не удастся. Растительные препараты имеют накопительный эффект. Распространенным иммуностимулирующим средством с натуральным составом является эхинацея. На основе этого растения изготавливают различные лекарственные препараты, которые применяют в течение нескольких месяцев.
Обнаружение даже нескольких папиллом является тревожным знаком. Это может говорить о ослаблении естественных защитных сил организма. Необходимо обратить внимание в первую очередь на состояние иммунитета. Укреплять его можно в том числе с помощью коррекции рациона питания. Употребляемые продукты должны содержать богатое количество витаминов и микроэлементов, органических кислот и антиоксидантов. Для крепости иммунитета полезно употреблять пчелопродукты, женьшень, плоды шиповника, свежие овощи и фрукты.
Малоинвазивные методы удаления папиллом пользуется большой популярностью, главным образом благодаря высокому косметическому эффекту. Использование современных способов позволяет избавляться от новообразований небольшого и среднего размера практически бескровно. Быстрое заживление тканей не оставляет шрамов и других заметных дефектов внешности.
Но несмотря на высокую эффективность, современные хирургические способы избавления от папилломатозных выростов имеют определенные ограничения и противопоказания:
- наличие злокачественных опухолей;
- агрессивный рост папиллом и вирусных бородавок;
- присоединение вторичной инфекции, появление признаков воспалительного процесса;
- наличие герпеса;
- обострение любых соматических заболеваний и инфекционных процессов;
- беременность.
Противопоказания к использованию малоинвазивных хирургических методик выявляются во время подготовительного этапа, когда специалисты проводят комплексные лабораторные исследования, консультации профильных специалистов.
Когда стоит удалять папилломы
Папилломы можно удалить без жалоб на состояние, даже если опухоль совсем маленькая и ничем не угрожает здоровью. Кожные выросты — это дефект, от которого многие хотят избавиться.
Основные показания для удаления папиллом:
- расположение новообразований в таком месте, где они часто повреждаются и воспаляются под действием неблагоприятных внешних факторов (перепады температур, повышенная влажность, трение о предметы одежды);
- активный рост папилломатозных наростов на коже или в области слизистых гениталий, полости рта;
- нарушение функциональности здоровых тканей в результате роста папиллом;
- высокий риск озлокачествления, обнаружение потенциально опасных штаммов ВПЧ;
- планирование беременности, во время которой происходит гормональная перестройка организма, способствующая быстрому росту доброкачественных и злокачественных новообразований.
Если врач советует избавиться от папиллом, стоит прислушаться к его мнению. С каждым годом число злокачественных опухолей растет, и это является тревожным фактом. Лучше удалить доброкачественное новообразование вовремя, потому что никто из докторов не может точно сказать, что со временем папилломы не превратятся в раковые опухоли.
С помощью лазера можно удалять папилломы на любых участках тела, на лице и в области гениталий. Метод отличается максимальной эффективностью и безопасностью. Лазер послойно выпаривает патологические клетки, не оставляя кровоточащих сосудов. После удаления появляется небольшая корочка, которая будет отторгаться постепенно в течение нескольких недель.
Безрубцовое заживление является главным преимуществом применения данного метода. Многие отказываются от хирургического лечения только из-за того, что боятся ухудшения внешнего состояния кожи на открытых участках тела и лица. Папилломы склонны к рецидивам, предупредить которые можно с помощью противовирусных средств иммуннокорректирующих препаратов.
Замораживание папиллом с помощью низкотемпературного жидкого азота практически не уступает по популярности методу лазерной коагуляции.
Активное средство наносят на новообразования с помощью аппликатора. Из-за мгновенного промораживания новообразование редко белеет, но потом возникает гиперемия с небольшой отечностью. Участок покрывается плотной коркой, под которой начинается процесс эпителизации. Некротизированные участки постепенно вытесняются здоровыми тканями. При этом на коже не остаются рубцовые изменения.
Удаление папилломы с использованием электрического тока является доступным и проверенным методом хирургического лечения. Электрокоагулятор не только отсекает новообразование, но и запаивает сосуды и капилляры, предупреждая выделение крови из поврежденных сосудистых стенок. Электрокоагуляцию рекомендуется сочетать с иммуностимулирующей терапией и противовирусными средствами.
Радиоволны обеспечивают удаление доброкачественных новообразований с минимальным травматизмом. Во время процедуры радионож коагулирует сосуды. В сочетании с противовирусной терапии метод дает высокоэффективные результаты. Иммуностимулирующие препараты назначают при частых рецидивах папиллом и общем ослаблении организма.
Солкодерм — это цитотоксический препарат, который часто применяют для удаления папиллом у женщин и мужчин. Средство содержит комплекс кислот. Дополнительно в состав входит нитрат меди, который подсушивает ткани остроконечных кондилом, папиллом и бородавок.
Солкодерм позволяет безболезненно удалять небольшие новообразования. Препарат не подходит для обработки крупных папиллом и кондилом. После нанесения средства новообразование подсыхает. Если папиллома единичная, достаточно одного использования. При множественных папилломатозных выростах требуется делать несколько аппликаций. Перерыв между процедурами должен составлять не менее недели. Постепенно ткань новообразования покрывается плотной коркой, которая отпадает через несколько дней.
Восстановление обработанных участков происходит быстро. Рубцов на коже не остается. Большие кондиломы и папилломы постепенно уменьшаются в размере, но обычно добиться их полного исчезновения только с помощью одного препарата Солкодерм не удается.
Окончательное уничтожение папилломавируса невозможно. Лечение направлено в первую очередь на избавление от главных признаков заболевания и предупреждение рецидивирования в будущем. Удаление новообразований не исключает передачу ВПЧ контактным лицам, которые чаще всего уже имеют папилломавирусную инфекцию в латентной форме. Наибольшую опасность папилломы представляют для людей с неблагоприятной наследственностью, когда среди близких родственников встречаются случаи развития рака шейки матки и других злокачественных патологий.
Важно уделять внимание профилактике повторного появления папиллом. Она обязательно включает периодическое употребление интерферонов на фоне размеренного образа жизни. Рекомендуется отказаться от случайных интимных связей, использовать барьерные методы контрацепции, которые защищают от папилломавирусной инфекции и ее наиболее агрессивной формы — остроконечных кондилом. Девушкам и женщинам до 45 лет можно провести вакцинацию. Прививки доступны практически во всех регионах. Во многих областях их делают сегодня совершенно бесплатно. Вакцинацию можно начинать с 9 лет.
Вирус папилломы человека считается одной из самых распространенных половых инфекций. Сложность диагностики этого заболевания состоит в отсутствии симптоматики, помогающей выявить болезнь на ранних стадиях. В результате пациентка узнает о ВПЧ только после того, как вирус начинает активно размножаться в ее организме.
Признаки ВПЧ у женщин
При попадании папилломавирусной инфекции в организм инкубационный период может длиться от нескольких недель до десятков лет. Все это затрудняет диагностику проблемы, а в это время женщина может инфицировать партнеров и даже не догадываться об этом.
Если вирус находится в организме, но не проявляет себя, на него могут указать косвенные (невидимые) признаки:

- ухудшение состояния иммунной системы;
- слабость;
- пониженная работоспособность;
- подавленность.
Такие признаки не прямо указывают на ВПЧ, но могут свидетельствовать о нездоровье женщины.
К более явным проявлениям относятся симптомы, проявляющиеся внешне. В их числе:
При этом внешние признаки могут появляться далеко не сразу. Обычно пациентка, обнаруживающая у себя видимые симптомы ВПЧ, является носительницей вируса длительное время.
Проявления на ранних стадиях
Иммунная система женщины может задержать инфекцию, когда та попадает в организм. В результате болезнь не развивается, а замирает, не проявляя себя в анализах и в виде новообразований. Поэтому на ранних стадиях диагностировать ВПЧ самостоятельно невозможно.
Увидеть наличие инфекции можно только при помощи специальных высокочувствительных тестов, нацеленных на поиск вирусной ДНК. Единственное, что может на ранних стадиях сигнализировать о наличии проблем, перебои с работой иммунной системы.
После инкубационного периода у больной появляются первые малозаметные наросты, которые начинают расти по мере укрепления вирусных позиций.
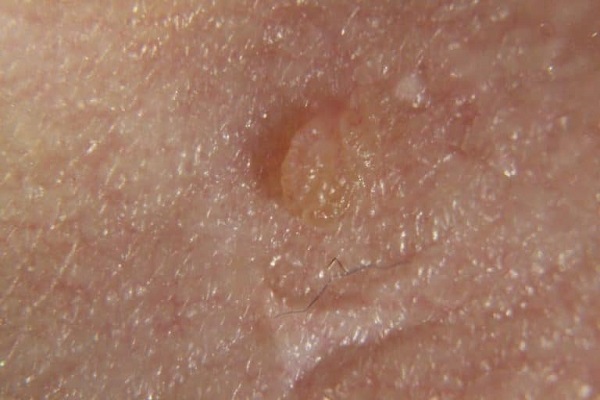
Виды папиллом у женщин
Существует более 100 разновидностей штаммов папилломавируса. Они объединены в группы по степени онкогенности: от тех, что безопасны и не приводят к развитию рака, до тех, что имеют наибольший риск онкогенного заболевания.

Среди возможных внешних проявлений этих штаммов выделяют: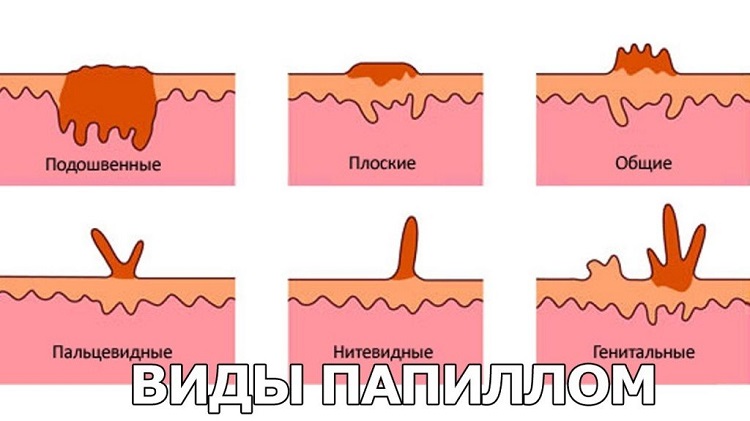
- Плоские папилломы. Обладают небольшим размером и ровными контурами по краям. Форма наростов овальная или круглая. На ощупь папилломы шероховаты, не превышают 10 мм в диаметре. Чаще всего появляются на груди, спине, руках и ногах.
- Вульгарные папилломы. Самая простая разновидность папиллом, вызываемая ВПЧ. В этом случае новообразования находятся в верхних слоях кожи. По цвету обычно телесные, на ощупь сухие и плотные. Простые папилломы поражают кисти рук, стопы или пальцы. Чаще всего встречаются в детском и подростковом возрасте.
- Нитевидные папилломы (акрохорды). Обладают длинной и тонкой ножкой, при этом головка нароста расширяется и становится более твердой. На ощупь папилломы твердая, ее цвет варьируется от бледно-розового до темно-коричневого. Характерная особенность акрохордов – рост не единичных, а групповых новообразований. В начале наросты покрывают шею и спину, не имея при этом четкого очертания. Позднее они принимают продолговатую форму, за что и получили свое название.
- Подошвенная папиллома. Является разновидностью плоских бородавок и внешне может напоминать мозоль. На первом этапе формирование нароста она чешется, затрудняет ходьбу. Через некоторое время новообразование становится шершавым, в центре появляются черные точки. На любой подошвенной папилломе отсутствует накожный рисунок.
Некоторые из этих видов доставляют только эстетический дискомфорт. Другие же являются потенциальными источниками онкогенной опасности. Поэтому любые внешние симптомы ВПЧ рекомендуется удалять только после консультации с врачом.
Опасность для организма
Уровень опасности, в которой находится пациентка после инфицирования, зависит от штамма, попавшего в организм. Большинство из них безобидны и не становятся катализатором развития онкогенных процессов.

Однако существует и группы высокоонкогенных штаммов, провоцирующих развитие дисплазии и даже рака шейки матки. До 80% случаев последнего заболевания связано именно с наличием ВПЧ у пациентки. В частности, наиболее агрессивными считаются 16 и 18 штамм, быстро действующие при попадании в организм.
Если у женщины хорошее состояние иммунной системы, онкогенные процессы могут начинаться на протяжении нескольких лет (развитие рака затягивается на 10-20 лет). В противном случае, срок укорачивается всего до 5 лет. Обычно онкология находится у женщин в возрасте после 40 лет, в то время как молодые девушки могут страдать от предраковых состояний.

Дальнейшие действия
При подозрении на ВПЧ пациентке необходимо посетить гинеколога и сдать анализы, нацеленные на выявление вирусной активности. Кроме того, женщине необходимо провести кольпоскопию для отслеживания состояния шейки матки. Эта процедура поможет не только оценить глубину поражения вирусом, но и проявит другие патологии за счет многократного увеличения с помощью кольпоскопа.
Кольпоскопия шейки матки
После этого пациентке обычно назначаются дополнительные анализы на отслеживание вирусной активности. В рамках лечения ВПЧ гинеколог назначает консервативную терапию и хирургическое лечение.
Все большую популярность среди современных иммуномодулирующих препаратов приобретает Иммуномакс, разрешенный по инструкции для лечения патологических состояний (кондиломы, бородавки, дисплазии и др.), вызванных вирусом папилломы человека.
Специалисты отмечают, что применение препарата Иммуномакс в комплексной терапии ВПЧ-ассоциированных заболеваний приводит к снижению частоты рецидивов и клиническому выздоровлению от инфекций.
Есть противопоказания. Посоветуйтесь с врачом.
Сдача анализов
Именно благодаря чувствительным к вирусной активности анализам пациентке и удается поставить правильный диагноз. В случае если внешние признаки инфекции отсутствуют, исследования помогают установить наличие проблемы. Если же наросты уже появились, тесты помогут определить уровень вирусной нагрузки, штамм ВПЧ, степень поражения и т.д.
Среди наиболее востребованных анализов выделяется:
- ПЦР-диагностика. Это современный метод, помогающий пациентке как с выявлением наличия проблемы, так и с установлением конкретного типа вируса. Кроме того, такой анализ позволяет оценить состояние пациентки до и после лечения, благодаря чему активно используется в медицинской практике.
- Digene-тест. Еще один высокочувствительный тест, позволяющий определить наличие вируса в организме. Для этого необходимо взять соскоб из влагалища или с шейки матки. Тест помогает в определении характера и стадии развития инфекции.
- Цитология. Этот метод оценивает вирусную нагрузку, показывая число пораженных и здоровых клеток. Цитология указывает на наличие измененных структур и определяет характер изменений в клетках.

Цитологическое исследование мазка

Для правильной постановки диагноза необходимо провести хотя бы несколько из предложенных тестов. Это поможет уточнить необходимое для лечения детали и даст наглядную картину заболевания.
Читайте также:


