Хроническая крапивница и цитомегаловирус
-
вирус герпеса 1 или 2 типа у вас в организме;
Перейти к тесту (1 и 2 тип ВПГ)
Перейти к тесту (Опоясывающий герпес)
Перейти к тесту (Мононуклеоз и ВЭБ)
В человеческой популяции постоянно циркулирует большое количество герпетических вирусов, в том числе, и цитомегаловирус (ЦМВ). Данный возбудитель вызывает у человека симптомы обычной простуды, в связи с чем очень редко диагностируется.
При этом у большей части людей, патология может протекать годами без жалоб, приводя к клиническим симптомам только на фоне иммунодефицита.
Основная опасность цитомегаловирусной инфекции связана с возможностью распространения возбудителя по организму и внутриутробного поражения при возникновении у беременных.
О патологии

Многие люди, услышав о заболевании, спрашивают, что это такое – ЦМВ-инфекция? Это болезнь, вызываемая вирусом герпеса 5 типа, обозначаемый как цитомегаловирус (CMV или ЦМВ). Вирусные частицы, обуславливающие патологию, распространяются к здоровому человеку от инфицированного больного. Как правило, вирус герпеса человека 5 типа не вызывает появление жалоб.
На фоне первичного попадания возбудителя возможно развития слабовыраженных признаков цитомегаловируса: недомогание, снижение аппетита, насморк с большим количеством слизи, увеличенные слюнные железы, повышенное потоотделение и т.п.
В подобном случае, человеку выставляется диагноз ОРВИ, а доктора редко отправляют больного на прохождение специфической диагностики цитомегаловирусной инфекции.
Считается, что цитомегаловирус (шифр ЦМВ МКБ-10 – В25) может годами существовать бессимптомно. Признаки ЦМВ развиваются у людей с нарушениями иммунитета.
Распространение инфекции
Помимо герпетических вирусов 1 и 2 типа, который повсеместно среди людей, врачам известно еще два возбудителя из того же герпес-семейства, которые диагностируются более чем у половины населения – это цитомегаловирус и Эпштейн-Барр вирус.
Возбудитель цитомегалии достаточно плохо передается от носителя в здоровый организм. В связи с чем, заражение и проникновение микроорганизма наблюдается у длительно контактирующих друг с другом людей. В медицине выделяют следующие пути распространения возбудителя:
- в воздушной среде, связанный с чиханием, кашлем и разговорами с пациентом или вирусоносителем;
- герпес ЦМВ-возбудитель инфицирует человека при незащищенном сексе, так как в фазу обострения в большом количестве выявляется в эякуляте и слизи во влагалище;
- любая гемотрансфузия, а также проведение операций по пересадке органов;
- при обострении хронического цитомегаловируса у беременной, возбудитель переходит с кровью матери к развивающемуся ребенку.
Вирусный микроорганизм, через входные ворота попадает в общий кровоток, где вызывает активацию иммунитета. В связи с этим, у людей с патологией выявляются анти-ЦМВ иммуноглобулины, обеспечивающие контроль над количеством возбудителя.
Клетки иммунной системы также блокируют распространение микроорганизмов, однако, при иммунодефиците, возможно быстрое размножение цитомегаловируса и возникновение симптомов.
Многие пациенты, спрашивая о том, что за инфекция цитомегаловирус и какими механизмами она передается, узнают, что заразиться можно не только от больного пациента со специфическими проявлениями, но и от вирусоносителя.
При этом, передача возбудителя осуществляется по тем же самым механизмам: через секс, воздушно-капельным, гемотрансфузионным и вертикальным через плаценту. В связи с этим, если в семье имеется человек с диагностированной цитомегалией, следует постоянно соблюдать подходы к профилактике цитомегаловирусной инфекции.
Патология у людей
Цитомегаловирус – герпес пятого типа, способный вызывать несколько отличных друг от друга клинических форм заболевания. Понимание того, как проявляется цитомегаловирус, позволяет своевременно заметить первые симптомы патологии и обратиться в лечебное учреждение для последующей диагностики и подбора эффективной терапии.
Многие люди, часто задаются вопросами, может ли цитомегаловирус давать температуру или высыпания на коже, связывая данные симптомы с обычной простудой.
Рецидивы при хронической форме цитомегалии или острая инфекция в период беременности обуславливает внутриутробную инфекцию. Наиболее часто, патология протекает без каких-либо клинических признаков. Однако возможно появление следующих признаков врожденной цитомегаловирусной инфекции:
- кровоизлияния в кожный покров в виде петехий небольшого размера – наиболее частое проявление патологии;
- у 25-35% новорожденных формируется внутриутробная задержка развития и недоношенность;
- пожелтение кожных покровов и оболочек глаза;
- цитомегаловирус глаза в виде хориоретинита, способного привести к существенному снижению остроты зрения или его полной потере.
Врожденная инфекция приводит к гибели 15-25% плодов. У детей, имеющих подобную разновидность патологии, часто наблюдается нарушения развития головного мозга и патологию органов зрения и слуха. Существуют научные данные, показывающие, что цитомегаловирус и аллергия в детском возрасте, могут быть взаимосвязаны.

Все женщины в рамках прегравидарной подготовки и во время беременности проходят обязательные исследования на определение возбудителей врожденных инфекций. Подобное наблюдение позволяет проводить профилактические мероприятия по предупреждению цитомегаловирусной инфекции, которая может негативно воздействовать на развивающегося ребенка. Однако важно понимать, что при рождении малыша, когда он проходит через родовые пути, а также в раннем периоде новорожденности при кормлении грудью и контакте с матерью, возможно инфицирование.
Расстройства работы иммунной системы у малыша приводит к тому, что возбудитель ЦМВ-патологии способен быстро вызвать тяжелое поражение систем организма, в первую очередь, бронхолегочной системы в виде пневмоний. Заболевание плохо поддается лечению и часто сопровождается активным развитием бактериальной микрофлоры, утяжеляющей течение болезни.
Раннее развитие инфекции, даже без выраженных клинических симптомов, может нарушить двигательное развитие ребенка, привести к хроническому увеличению размеров лимфатических узлов, а также к проявлениям на коже и слизистых в виде различной сыпи.
У детей, имеющих хорошую активность иммунитета, развивается мононуклеозоподобный синдром, напоминающий своими проявлениями инфекционный мононуклеоз.
Последнее заболевание возникает при инфицировании организма вирусом Эпштейна-Барр, который также относиться к группе герпетических возбудителей. Мононуклеозоподобный синдром проявляется в виде упорной простуды, плохо поддающейся терапии. У ребенка при этом имеются характерные признаки:
- лихорадочные явления, сохраняющиеся до 30 дней и более;
- болевой синдром с локализацией в мышцах и суставах;
- быстрая физическая и умственная утомляемость;
- дискомфорт в зеве;
- пальпируемые лимфатические узлы;
- слюнные железы увеличиваются в размерах;
- высыпания на коже, напоминающие краснуху, что может привести к неправильной терапии.
При хроническом течении, у ребенка наблюдается гепатит, выявляемый по развитию желтушности и повышению АсАТ, АлАТ и щелочной фосфатазы в биохимии крови. Помимо этого, для мононуклеозоподобного синдрома характерно развитие пневмонии.
Сыпь при цитомегаловирусе и прочие признаки синдрома сохраняются на протяжении от одной до 8 недель, что зависит от состояния защитных сил ребенка.
Как правило, некоторые симптомы (большие лимфоузлы, слабость) определяются на протяжении полугода и более. В редких случаях, возникает обострение цитомегаловируса, проявляющееся возникновением тех же симптомов.
Тяжелое течение цитомегаловирусной патологии выявляется у больных, имеющих врожденный или приобретенный иммунодефицит. Понижение активности иммунитета наблюдается при ВИЧ-инфекции, после объемных операций, использовании иммуносупрессивных препаратов, злокачественных новообразованиях и пр.
Цитомегаловирусная инфекция при ВИЧ и других иммунодефицитах характеризуется острым началом. У пациента появляются признаки ОРВИ с тяжелой лихорадкой. Постепенно появляются симптомы гепатита, пневмонии, энцефалита, хориоретинита и трофических язв тонкого кишечника.
Клиника ЦМВ-инфекции при иммунодефиците часто характеризуется воспалительными изменениями в органах репродуктивной системы, а также внутренними кровотечениями. Пациент может умереть в результате развития полиорганной недостаточности.
Диагностические мероприятия

Проведение диагностики цитомегаловируса позволяет лечащим врачам определить факт наличия инфекции и подобрать наиболее эффективное лечение заболевания. Как правило, диагностические мероприятия начинаются со сбора имеющихся у человека жалоб, давности их появления, информации о проводимом раннее обследовании и терапии.
При выявлении генерализованной цитомегаловирусной инфекции и скрытых форм патологии, наибольшее значение имеет проведение иммуноферментного анализа (ИФА), направленного на обнаружение специфических анти-CMV антител. Всем пациентам определяется два отдельных класса иммуноглобулинов:
- иммуноглобулин М, отражающий острое инфицирование организма или повторную активацию хронического ЦМВ;
- иммуноглобулин G, количество которого повышается у больных с хронической цитомегаловирусной инфекцией.
Следует отметить, что повышение количества IgM наблюдается в крови пациентов через 1-2 месяца после попадания в организм возбудителя, в том числе, в инкубационном периоде, протекающем без жалоб. При этом обнаружение при ИФА на ЦМВ иммуноглобулина М во время беременности, свидетельствует о наличии риска внутриутробной патологии
Помимо иммуноферментного анализа, для обнаружения цитомегаловирусной инфекции используют полимеразную цепную реакцию (ПЦР-исследования). Данный метод позволяет исследовать не только кровь больного, но обнаружить ЦМВ в сперме, слюне, соскобах из мочеиспускательного канала и пр.
Современные устройства для ПЦР-диагностики позволяют определить количественный цитомегаловирус, т.е. количество копий нуклеиновых кислот микроорганзима в исследуемых образцах. Это позволяет докторам определить степень активности ЦМВ-инфекции.
Необходимо сказать, что выявление генетического материала цитомегаловируса в моче, шеечной слизи или соскобах из уретры также свидетельствует о факте наличия инфекции.
Негативные последствия
Длительность мононуклеоза при ЦМВ, продолжительность острой фазы инфекции без проведения надлежащего лечения, может стать причиной возникновения осложнений патологии. Возможно развитие следующих состояний:
- умственная и физическая отсталость ребенка;
- характерными признаками цитомегаловирусной инфекции является поражение внутренних структур глаза с нарушением зрения;
- возникновение инфекционных очагов в различных органах человека, в том числе, головном мозге;
- выпадение волос в местах появления сыпи и др.
Предупредить развитие негативных последствий возможно при раннем обращении за профессиональной медицинской помощью. Ни в коем случае не стоит заниматься самолечением, пытаться использовать сборы трав при цитомегаловирусе и другие методы альтернативной медицины. Это чревато прогрессированием патологии и возникновением тяжелых осложнений.
Правила лечения

Назначение лечения для пациента зависит о того, как проявляется ЦМВ и в какой форме инфекция протекает. Согласно опыту и отзывам докторов, в том числе Комаровского, считается, что терапия должна проводиться по следующим принципам:
- при случайном выявлении цитомегаловируса в отсутствии каких-либо признаков инфекции, лечение не проводится, так как добиться полного выведения возбудителя из организма невозможно;
- если у пациента обнаруживаются признаки мононуклеозоподобной формы, то противовирусное лечение не осуществляется. В этом случае, больному показана симптоматическая терапии для снижения температуры и пр.;
- внутриутробное инфицирование или тяжелое течение ЦМВ-инфекции, является показанием к назначению Ганцикловира или Валацикловира (Валтрекс и др.). Данные противовирусные препараты позволяют остановить размножение вирусных частиц и предупредить развитие генерализованной формы заболевания. Необходимо отметить, что все подобные лекарства имеют высокую токсичность, поэтому должны использоваться с большой осторожностью. Ацикловир при цитомегаловирусе используют редко, так как он не показывает достаточной эффективности;
- при назначении противогерпетических средств, дополнительно используются препараты интерферонов и их индукторы (Циклоферон и аналоги);
- для воздействия на локальные инфекционные очаги, например, в ротовой полости, используют растворы антисептиков: Мирамистин, Фурацилин и пр.
Вне зависимости от того, откуда берется цитомегаловирус и тяжести его течения, любые медикаментозные средства всегда назначает только лечащий врач, так как они имеют определенные показания и противопоказания к своему использованию.
Немедикаментозная терапия
Среди методов немедикаментозного лечения, больным рекомендуется скорректировать диету и обеспечить регулярную физическую нагрузку в периоды ремиссии. Рацион питания должен содержать в себя большое количество питательных веществ, в том числе, микроэлементы и витамины.
Следует по возможности исключить все полуфабрикаты, жирную, острую пищу, а также богатую простыми углеводами. При цитомегаловирусе можно есть в большом количестве овощи, фрукты, ягоды, а также нежирные сорта мяса.
Всем пациентам необходимо отказаться от вредных привычек (табакокурения и злоупотребления алкоголем), так как они приводят к снижению активности иммунных клеток.
Возможности профилактики
Говоря о профилактике, цитомегаловирус и герпес это одно и то же. Выделяют следующие рекомендации:
- избегать незащищенных половых контактов;
- иметь собственную посуду для приема пищи и пользоваться личными гигиеническими приспособлениями, особенно, при наличии в семье или коллективе вирусоносителей;
- регулярно заниматься спортом и рационально питаться.
К сожалению, прививки от цитомегаловируса не существует, несмотря на интенсивные научные поиски в данном направлении. В связи с этим, всем людям следует придерживаться указанных рекомендаций.
При выявленном заболевании, профилактика цитомегаловируса сводится к предупреждению развития осложнений, то есть, к исключению факторов, приводящих к иммунодефициту: переохлаждение, стрессы и пр.
Цитомегаловирусная инфекция (МКБ-10 – В25) вызывает различные клинические симптомы у пациентов. Врачам хорошо известно, откуда появляется возбудитель у здоровых людей и может ли быть сыпь при цитомегаловирусе.
ЦМВ широко встречается среди взрослых и чаще всего протекает без каких либо симптомов. На фоне иммунодефицита, цитомегаловирусной инфекции свойственно вызывать упорную простуду, плохо поддающуюся лечению.
При этом заболевание может быть легко выявлено с помощью гемотестов: иммуноферментного анализа или ПЦР-диагностики.
Видео: доктор Комаровский про цитомегаловирус
Медицинский справочник болезней
Цитомегаловирус. Причины, симптомы и лечение цитомегаловирусной инфекции.
Цитомегаловирус (ЦМВ) – это вирусное заболевание, представляющее собой разновидность герпетической инфекции.
Цитомегаловирус относится к семейству герпесвирусов способен вызвать поражение практически любых органов и тканей человека. Вирус содержит ДНК и достигает очень больших размеров. Цитомегаловирус один из самых широко распространённых вирусов на Земле.
Путь передачи.
- Половой (со спермой и выделениями канала шейки матки),
- Воздушно-капельный, через слюну,
- Алиментарный,
- При переливании крови,
- Возможно внутриутробное инфицирование плода, инфицирование во время родов.
Новорожденный ребенок может заразиться от матери также через грудное молоко. При заражении плода может развиваться очень тяжелое заболевание- врожденная цитомегалия. Однажды заразившись цитомегаловирусом, человек как правило на всю жизнь остается носителем этой инфекции.
Факторы, провоцирующие обострение цитомегаловируса.
- Ослабление организма в результате болезни;
- Стрессы;
- Сопутствующие другие мочеполовые инфекции,
- Длительное воздействие ультрафиолетовых лучей, в том числе при пребывании на солнце;
- Переохлаждения;
- Беспорядочная половая жизнь,
- Неправильное питание.
Симптомы ЦМВ-инфекции.
Цитомегаловирусная инфекция может иметь бессимптомное течение, легкое симптоматическое, а также может происходить генерализация инфекции, при котором поражаются печень, почки, легкие, сетчатка глаза, поджелудочная железа, нервная система и другие органы.
Различают насколько вариантов течения ЦМВ-инфекции.
Инкубационный период составляет 20-60 суток.
Часто ЦМВ протекает в виде острого респираторного заболевания(ОРЗ) с характерными признаками простуды: повышенная температура, слабость, насморк, боль в горле, слабость, увеличение лимфатических узлов (это характерно для ЦМВ), боли в мышцах, но в отличие от ОРЗ характеризуется более длительным течением – от 4 до 6 недель.
У мужчин цитомегаловирус может проявиться как уретрит, орхит, а также воспалением околоушных желез.
- При нормальном иммуннитете организм заболевание заканчивается самоизлечением. После первичного инфицирования цитомегаловирус может находится в организме десятки лет в неактивной форме или самопроизвольно исчезать из организма. У 90-95% взрослого населения обнаруживаются антитела класса G к ЦМВ.
- ЦМВ-инфекция у лиц с ослабленным иммунитетом может происходить генерализация инфекции, при котором поражаются печень, почки, легкие, сетчатка глаза, поджелудочная железа, нервная система и другие органы.
- Врожденная цитомегаловирусная инфекция может привести к недоношенности, увеличению печени, почек, селезенки, хориоретиниту, пневмонии, может выявитьтся задержка психомоторного развития, тугоухость, нарушения зрения, аномалии развития зубов.
Внутриутробное заражение плода на сроке до 12 недель заканчивается гибелью плода, при заражении после 12 недель у ребенка может развиться тяжелое заболевание - врожденная цитомегалия.
Диагностика.
Лабораторные методы идентификации цитомегаловируса включают:
- Цитологическое исследование (световая микроскопия),
- Иммуноферментный метод (ИФА) - обнаружение в крови специфических антител к цитомегаловирусу классов M и G,
- Полимеразная цепная реакция (ПЦР)-диагностика любых биологических тканей.
- Выделение вируса в клеточной культуре;
ЦМВ оказавшись в клетках человека, остается в них навсегда. Излечить ЦМВ невозможно, но существуют лекарственные препараты, которые позволяют повышать иммунитет и противостоять вирусам, что в свою очередь, предупреждает возможность активизации ЦМВ.
Вирусоносительство и мононуклеозоподобный синдром у лиц с нормальным иммунитетом лечения не требует.
Лечение назначают при различных Генерализованных формах инфекций.
- Противовирусные препараты (фоксарнет, ганцикловир, валганцикловир) назначаются только по жизненным показаниям при генерализованной форме или осложнениях.
- Антицитомегаловирусный иммуноглобулин (цитотект) применяют редко, в некоторых случаях.
Лечение как правило проводят в условиях стационара.
Профилактика цитомегаловируса.
К профилактическим мерам относительно цитомегаловируса можно отнести соблюдение элементарных правил личной и половой гигиены.
Лица со здоровым иммунитетом не нуждаются ни в лечении, ни в профилактике этого заболевания.
Профилактическое исследование и лечение при обнаружении цитомегаловирусной инфекции особенно важно при планировании беременности. Необходимо провести курс лечения до беременности и планировать беременность на фоне достижения устойчивой ремиссии.
Противовирусная терапия во время беременности не применяется, так как антивирусные препараты высокотоксичны.
Что такое инфекция цитомегаловирусная? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Цитомегаловирусная болезнь (ЦМВИ, цитомегалия, вирусная болезнь слюнных желёз, болезнь с включениями) — это общее системное инфекционное заболевание, вызываемое вирусом семейства герпесов V типа — цитомегаловирусом, который специфически поражает лейкоциты и клетки различных органов (слюнных желёз, почек, лёгких, печени, головного мозга и другие).
Клинически характеризуется многообразием проявлений — от бессимптомного течения до генерализованных (распространённых) форм с поражением внутренних органов и центральной нервной системы, а также пожизненного пребывания в организме.
Вид — Cytomegalovirus hominis (открыт в 1956 году)
Является древним человеческим вирусом (предположительно с Кембрийского периода), который в ассоциации с другими герпесвирусами оказал значительное влияние на формирование иммунитета современного человека.
Внутривидовая структура неоднородна. Известно о трёх штаммах вируса: Davis, АД 169, Kerr и Towne. Они могут иметь различия в тропизме к тканям человека, различаться по степени вирулентности и патогенности.
Цитомегаловирус имеет внешнюю гликопротеиновую оболочку, в составе которой есть B и H звенья — к ним формируются антитела. Представляет собой двухцепочечный ДНК-содержащий крупный вирус с диаметром нуклеокпсида до 180 нм.
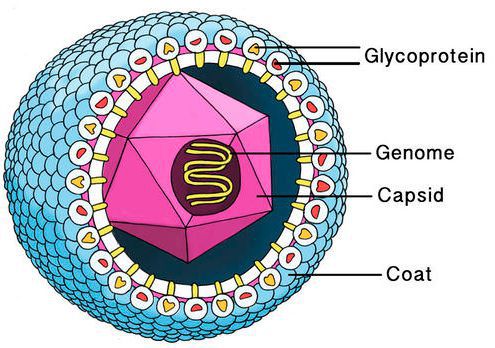
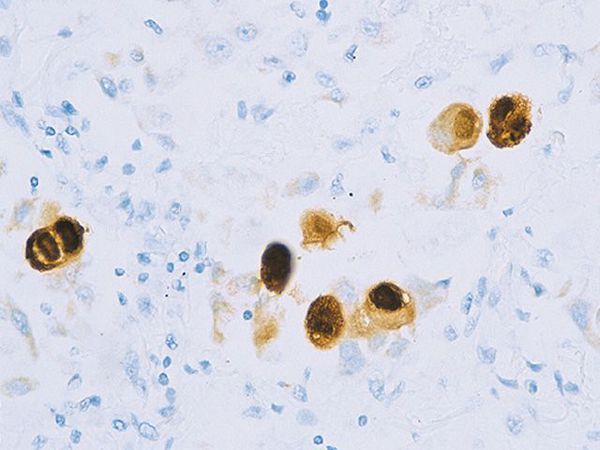
Вирус способен поражать практически любую ткань человеческого организма, т.е. обладает политропностью. При развитии в ядрах инфицированных клеток образует включения (незрелые вирионы), описываемые как "глаз совы".
Вызывает цитомегалию (увеличение) клеток, не приводя к их гибели. Способен при активном течении значительно снижать иммунитет. Возможна трансплацентарная передача вируса с развитием врождённой инфекции.
Культивируется на культуре фибробластов (клеток соединительной ткани) человека. Изменения хромосомного набора клеток не вызывает. Очень чувствительны к ЦМВ клетки плода и новорождённого.
Малоустойчив в окружающей среде, быстро погибает при повышении температуры до 56°С и действии дезинфицирующих средств, теряет заражающие свойства при замораживании. В условиях комнатной температуры способен сохраняться в течение нескольких дней. [1] [3] [4] [8]
Антропоноз. Источник инфекции — только человек (больной различными формами и носитель), причём выделение вируса возможно в течение всей жизни человека и зависит от его индивидуальных иммунологических особенностей. Возможно заражение различными штаммами ЦМВ, роль этого в изменении патологии и клинической картине пока не выяснена.
Механизмы передачи — воздушно-капельный (аэрозольный путь), контактный (контактно-бытовой и половой пути), гемоконтактный (парентеральный, при пересадке органов), вертикальный (от матери к плоду), фекально-оральный (алиментарный — через грудное молоко).
Факторами передачи вируса выступают слюна (преимущественно), моча, кровь, вагинальный секрет, слёзы, сперма, фекалии, грудное молоко.
Восприимчивость среди населения высокая, наибольшее количество заражённых выявляется в детском и подростковом возрасте, когда происходит повышение контактных взаимодействий между людьми. Во взрослом состоянии ЦМВ инфицировано до 95% населения планеты, которые являются пожизненными носителями вируса. [1] [2] [3] [8]
Симптомы цитомегаловирусной инфекции
Инкубационный период — от 15 дней до трёх месяцев (при манифестной, т. е. явно выраженной форме).
Чаще всего первичное инфицирование протекает или бессимптомно, или по типу ОРЗ нетяжёлого течения. Наблюдаются лёгкая слабость, субфебрилитет (температура 37,1-38,0°С), дискомфорт в мышцах, першение в горле, иногда насморк, увеличение лимфатических узлов шеи, увеличение и болезненность слюнных желёз.
Зачастую такие проявления не вызывают настороженности в плане ЦМВ и самостоятельно купируются в течение 1-2 недель — болезнь переходит в стадию латентного течения (носительство).
При инфицировании в более позднем возрасте (взрослые люди), а также у некоторых детей (с нарушением иммунитета) и ослабленных больных заболевание, как правило, протекает с явными морфофункциональными нарушениями и гораздо тяжелее, чем у первой группы лиц. Наблюдается:
- длительная лихорадка с повышением температуры тела до фебрильных цифр (37,5-38,0°С);
- выраженная слабость, недомогание, головные боли;
- дискомфорт и боли в животе в области правого и левого подреберий;
- увеличение и болезненность области слюнных желёз;
- увеличение и чувствительность шейных и углочелюстных лимфоузлов;
Синдром тонзиллита не характерен. Увеличивается печень и селезёнка, значимо изменяются показатели гемограммы и функциональных печёночных проб.
В зависимости от состояния иммунной системы и возможностей её коррекции клинически значимая первичная инфекция у данной группы людей продолжается в течение 1-3 месяцев и, как правило, завершается победой организма над вирусной экспансией с последующим формированием вирусоносительства без каких-либо явных клинических проявлений.
В некоторых случаях (ВИЧ-инфекция, онкологические заболевания, длительный приём цитостатических препаратов, генетические дефекты иммунной системы) может наблюдаться длительное волнообразное течение первичной инфекции или реактивация (обострение) имеющегося носительства вируса (латентной формы). В этом случае отмечается:
- длительная волнообразная лихорадка с повышением температуры тела от субфебрильных до фебрильных цифр;
- общее недомогание;
- чаще генерализованное увеличение всех групп лимфоузлов;
- широкий спектр органной патологии (исходя из пантропизма вируса и индивидуальных особенностей) в виде одиночного или чаще комбинированного поражения слюнных желёз (сиалоаденит), цитомегаловирусного гепатита, поражения глаз, пневмонии, поражения половых органов, пищевода, кишечника, сердца;
- увеличение печени и селезёнки, повышение АЛТ и АСТ, изменения периферической крови вирусного характера (почти всегда).
У беременных первичная инфекция может протекать бессимптомно или с ограниченными клиническими проявлениями (чаще всего). При заражении ребёнка (плода) до родов в зависимости от сроков первичного инфицирования женщины (иногда истинной реактивации ЦМВ при СПИДе) возможно развитие врождённой цитомегаловирусной инфекции.
Риск внутриутробной передачи — до 90% от всех случаев инфицирования на любом сроке беременности. Большинство детей после рождения имеют те или иные последствия цмв-инфекции.
При заражении в ранние сроки беременности высок риск самопроизвольного выкидыша, мертворождения или рождения детей с явными пороками развития (патологии лёгких, головного мозга, почек, сердца, сосудов, органа слуха, психоневрологическими нарушениями). При обследовании у такой группы больных сразу после рождения выявляются низкая масса тела, увеличение печени и селезёнки, желтуха, увеличение всех групп лимфоузлов, высыпания геморрагического характера, различные органные поражения, резкие изменения гемограммы и функциональных тестов. В крови, слюне и моче выявляется вирусная ДНК (в ряде случаев выделение вируса продолжается на протяжении нескольких лет).
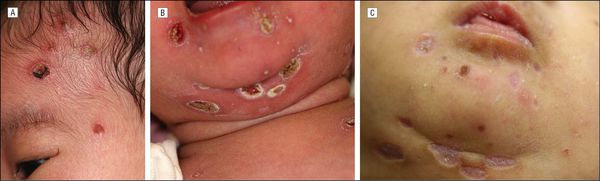
Прогноз серьёзен и зависит от тяжести поражения и объёма проводимых лечебных мероприятий. В более поздние сроки инфицирования беременной вероятность тяжёлых проявлений заболевания существенно ниже, и новорождённые, как правило, не имеют симптомов врождённой ЦМВ-инфекции на начальных этапах после родов, однако это не говорит о полном клиническом благополучии в будущем — возможно поражение нервной системы различной степени выраженности и нейросенсорная тугоухость. Поэтому такие дети нуждаются в обследовании и наблюдении профильных специалистов, а при необходимости — в лечении.
Интересной особенностью является влияние возраста беременной, на котором произошло первичное инфицирование, на частоту передачи инфекции: у женщин до 20 лет риск передачи в три раза выше и не зависит от сроков беременности, а после 20 лет риск внутриутробного инфицирования существенно ниже. [1] [2] [3] [5] [8] [10]
Патогенез цитомегаловирусной инфекции
Входные ворота — слизистая оболочка различных органов, преимущественно ротоглотки и верхних дыхательных путей (также желудочно-кишечного тракта, мочеполовой системы и других органов).
В месте внедрения никаких структурных и воспалительных изменений не наблюдается. После проникновения вируса в организм он атакует свои главные мишени — лимфо- и моноциты, эпителиальные клетки слюнных желёз, лёгких, почек и других органов.
Поражённые клетки увеличиваются в размерах в 3-4 раза (цитомегалия), в ядре клетки формируются включения (незрелые вирионы), в результате чего клетка приобретает вид "совиного глаза". При активном течении болезни развивается депрессия большинства звеньев иммунитета, в том чичле и белка ИНФ-α.
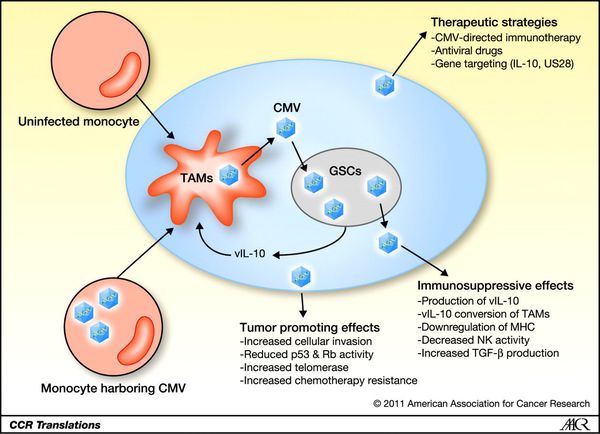
В дальнейшем в ответ на проникновение ЦМВ развивается защитная реакция в виде образования специфических антител различных классов, активации Т-киллеров и развития реакций гиперчувствительности замедленного типа, проявляющейся в поражённых органах образованием узелковых лимфомоноцитарных инфильтратов.
Однако инфицированные клетки не погибают, а продолжают функционировать и выделяют специальный слизисто-белковый секрет, который, обволакивая вирионы, обеспечивает маскировку вируса от иммунной системы человека. Это выражается в слабом иммунном ответе и переходу острого заболевания в длительный латентный процесс (носительство).
При слабой репликации и равновесных отношениях с иммунитетом вирус может длительно (пожизненно) сохранятся в организме в состоянии относительной стабильности, не вызывать никаких органных поражений и не причинять никаких неудобств человеку. Вирусную ДНК при таком состоянии в крови выявить не удаётся, однако в эпителии слюнных желёз и моче вирус можно обнаружить (обычно в незначительном количестве).
При значительном снижении иммунитета (ВИЧ, онкологические заболевания, пересадка органов, длительный приём цитостатиков) происходит активизация вирусной репликации, вирус попадает в кровь и вновь атакует различные органы. [1] [3] [10]
Классификация и стадии развития цитомегаловирусной инфекции
Общепринятой классификации не существует, она разнится в зависимости от особенностей медицинского подхода к проблематике заболевания.
Классификация по клинической форме:
1. Приобретённая ЦМВ:
- латентная — отсутствие клинических проявлений, постановка диагноза возможна только при выполнении лабораторных тестов;
- манифестная — с наличием клинических проявлений и изменением лабораторных показателей:
○ генерализованная (мононуклеозоподобная, лёгочная, церебральная и почечная, печёночный гепатит, с поражением ЖКТ, комбинированного вида);
2. Врождённая ЦМВ:
Отдельно выделяют цитомегаловирусную болезнь у ВИЧ-инфицированных.
Классификация по МКБ-10:
- P35.1 Врождённая цитомегаловирусная инфекция;
- B27.1 Цитомегаловирусный мононуклеоз;
- B25.0 Цитомегаловирусный пневмонит (J17.1*);
- B25.1 Цитомегаловирусный гепатит (K77.0*);
- B25.2 Цитомегаловирусный панкреатит (K87.1*);
- B25.8 Другие цитомегаловирусные болезни;
- B25.9 Цитомегаловирусная болезнь неуточненная.
Классификация по степени тяжести:
- лёгкая — нет явного поражения внутренних органов и изменения их функции;
- среднетяжёлая — умеренно выраженные поражения внутренних органов с нарушением функционирования без критичных сдвигов;
- тяжёлая — ярко выраженные поражения внутренних органов (генерализованный характер с катастрофичными функциональными провалами и развитие осложнений). [1][2][10]
Осложнения цитомегаловирусной инфекции
Осложнения при цитомегалии бывают специфическими неспецифическими.
Специфические осложнения:
- пневмония, плеврит (новое повышение температуры тела, кашель с мокротой и без, боли в груди при кашле, одышка, изменения на ФЛГ);
- миокардит (боли и дискомфорт в области сердца, ощущение перебоев в работе, тахикардия, колебания артериального давления, изменения на ЭКГ);
- артрит (дискомфорт и боли в различных суставах, повышение ревматологических показателей);
- энцефалит (синдромы поражения нервов, появление патологической очаговой симптоматики, нарушения психики);
- синдром Гийена — Барре (нарушения чувствительности и двигательных функций).
Неспецифические осложнения обусловлены наслоением вторичной бактериальной флоры. Это гнойные осложнения — повышение температуры тела до 41°С, соответствующие симптомы поражения определенных органов, нейтрофильный лейкоцитоз. [1] [3] [9] [10]
Диагностика цитомегаловирусной инфекции
Лабораторная диагностика:
- клинический анализ крови (лейкоцитоз или лейкопения, нейтропения, абсолютные лимфо- и моноцитоз, при остром течении — тромбоцитопения и повышение СОЭ);
- биохимический анализ крови (повышение трансаминаз, преимущественно АЛТ и АСТ, щелочной фосфатазы, ГГТ);
- иммуноферментный анализ крови (выявление антител классов М в острый период и при обострении и появление антител классов G в более поздний период, что свидетельствует о давнем заражении и авидности антител класса G);
- ПЦР диагностика (материал для исследования — кровь, моча, слюна, соскоб эпителия и другие, причём наиболее актуальные показатели при активной стадии даёт именно ПЦР крови, т.к. присутствие вируса в других средах может отражать фазу носительства);
Также проводится инструментальная диагностика:
- УЗИ, КТ и МРТ органов брюшной полости — появление внутренних увеличенных лимфоузлов, увеличение печени и селезёнки, периферических лимфоузлов, слюнных желёз и прочее;
- нейросонография;
- ЭЭГ, ЭКГ и ЭХО-КГ.
Дифференциальная диагностика:
- инфекционный мононуклеоз (ВЭБ-инфекция);
- вирусные гепатиты;
- ОРЗ затяжного течения;
- ВИЧ;
- токсоплазмоз;
- заболевания крови;
- другие герпесвирусные заболевания (герпесы 6,7 типов);
- листериоз, псевдотуберкулёз;
- эпидемический паротит. [1][2][3][6][7]
Лечение цитомегаловирусной инфекции
Лечения больных ЦМВ лёгкой степени тяжести осуществляется в амбулаторных условиях. Больные средней тяжести, тяжёлые пациенты и дети неонатального возраста подлежат стационарному обследованию, наблюдению и лечению.
Питание больных осуществляется согласно тяжести заболевания, проявлениям и возрастному фону. В общем показана диета №5 по Певзнеру с отказом от жирной, жареной, острой и раздражающей пищи, механически и химически щадящие питание.
Принципы терапии должны отвечать следующим требованиям:
- предупреждении прогрессии заболевания;
- предупреждение генерализации инфекции;
- предупреждение инвалидизации и остаточных явлений.
С учётом индивидуальных особенностей проводится этиотропная терапия, направленная на ослабление вируса, прекращение его генерализованной циркуляции (персистенции) и патогенного потенциала.
В зависимости от условий могут применяться специфические цитомегаловирусные иммуноглобулины, специфические противовирусные препараты прямого противоцитомегаловирусного действия (в основном в условиях реанимации и интенсивной терапии).
В целях повышения сопротивляемости организма показано назначение средств иммунокоррекции и иммунотерапии, патогенетическое и симптоматическое лекарственное обеспечение.
Важно отметить, что заболевание носит всеобщий характер и чаще всего не сопровождается сколько-нибудь значимыми отклонениями в жизнедеятельности человека, т.е. иммунная система среднестатистического жителя планеты способна самостоятельно найти достойный выход из ситуации. Это определяет основную лечебно-диагностическую тактику при выявлении активной (острой) ЦМВ-инфекции (при отсутствии тяжёлого течения и осложнений) — это здоровое питание, полноценный отдых и динамическое наблюдение. Лишь в случаях упорного течения и выраженных отклонений клинико-лабораторного характера следует подключать средства медикаментозного лечения.
После выписки за переболевшими устанавливается диспансерное наблюдение в течении 6-12 месяцев с периодическими осмотрами профильных специалистов и обследованием, объём и кратность которого определяется лечащим врачом. [1] [2] [5] [8] [10]
Прогноз. Профилактика
Прогноз, как правило, благоприятный (переход в неактивное носительство ).
Специальной профилактики заражения не существует.
В очаге заболевания противоэпидемические мероприятия не проводятся, карантина нет.
После клинического выздоровления дети допускаются в коллективы без ограничительных мероприятий.
В целях выявления источников повышенной опасности ЦМВ проводятся обследования донорам крови, органов и тканей, а также беременным женщинам. Если беременная не имеет специфических антител IgG к ЦМВ, за ней следует установить более тщательное наблюдение с трёхкратным обследованием на ЦМВ за время беременности. В это время ей следует по возможности минимизировать общение с детьми, не пользоваться чужой посудой и не целоваться с новыми людьми.
Рекомендовано назначение профилактического лечения больным СПИДом и после трансплантации органов препаратами прямого противовирусного действия.
Вакцина для предотвращения врождённого ЦМВ находится в стадии разработки. [1] [2] [9]
Читайте также:


