Гепатит б арчи пархез кард
Gepatit B virusi gepadnaviruslar oilasiga mansub bo‘lib, uni 1970-yilda D.Deyn bemorning najasidan electron mikroskop yordamida topgan. Shuning uchun virus “Deyn zarrachasi” deb ham ataladi.

HBV infeksiyasi – odamning keng tarqalgan virusli kasalliklaridan biridir JSST ma’lumotlari bo‘yicha yer sharining 1/3 dan ko‘proq qismi HBV bilan zararlangan va ulardan 5% infeksiya tashuvchilar hisoblanadi. HBV tashqi muhitga yuqori chidamli. O‘zining yuqumliligini 30 daqiqa avtoklavlanganda, 1600 C da 60 daqiqa davomida quruq bug‘da sterillanganda yo‘qotadi.
Kasallanishning asosiy qismi zararlangan asboblar bilan (shpritslar, ninalar, stomatologik asboblar va boshqalar), kam qismi HBV ga tekshirilmagan qon preparatlarini quyish bilan bog‘liq. Bundan tashqari yaqin muloqotda (ona-bola), jinsiy aloqada, shuningdek teri va shilliq qavatlarning shikastlanishi bilan bog‘liq boshqa maishiy zararlanishlar orqali virusni “tabiiy” yuqish yo‘llari haqida ham ma’lumotlar to‘plangan. Xususan zararlanish xavfi yuqori bo‘lgan bemorlar bo‘lib, gemodializda qatnaydiganlar, shuningdek ijtimoiy guruhdagi shaxslar – erkak gomoseksualistlar, giyohvandlar, fohishalar hisoblanadi. HBV bilan yuqori zararlanish xavf guruhiga qon va qon preparatlari bilan muloqotda bo‘ladigan tibbiyot xodimlari ham kiradi. Virus odam organizmidagi barcha biologik suyuqliklarda bo‘ladi. Shuning uchun onadan bolaga yo‘ldosh orqali, ko‘krak sutidan ham o‘tishi mumkin.
Virusli gepatit B ning yashirin davri 4 haftadan 6 oygacha bo‘lib, o‘rtacha 50 kunni tashkil qiladi. Virusning kirishi qon tomirlar bo‘lganligi uchun u qon orqali butun organizm bo‘ylab tarqalib, jigar hujayralariga (gepatotsitlarga) yopishadi. Gepatotsitlarga virus yopishganidan boshlab, unga patalogik ta‘sir ko‘rsatmaydi. Zararli ta’sir immun hujayralar gepatit B antigenlarini gepatotsitlar yuzasida aniqlashdan boshlanadi. Sodda qilib tushuntiradigan bo‘lsak, jigar hujayralarining zararlanishi immunopatalogik sabablarga bog‘liq.
Gepatit B o‘zining patalogik shaklining xilma-xilligi (o‘tkir, o‘rtacha o‘tkir, surunkali, persistensiyalovchi) bilan ajralib turadi. Bu xilma-xillik virus antigenlarining gepatotsit hujayralariga qanday ta’sir etishiga bog’liq. Masalan, kasallikning o‘tkir shaklida T-helperlar (immun hujayralar) faoliyati bostiriladi, surunkali ko‘rinishida esa T-supressorlar (immun hujayralar) jarayonga jalb qilinadi. T-supressorlar faolligining doimiy ravishda bostirilib turilishi autoimmun reaksiya yuzaga kelishiga zamin yaratadi. T-helperlarning ingibatsiyasi (to‘xtatilishi) tufayli virus antigenlarini aniqlab olish qiyinlashadi hamda ularni to‘xtatuvchi antitelolar kam hosil bo‘ladi. Bundan tashqari virus maxsus makrofaglarga ham ta‘sir etish xossasiga ega
VGB klinik kechishi virusli gepatit A ga nisbatan keng va uzoq davomli bo‘ladi, jigarning o‘tkir distrofiyasi 5-10 % hollarda surunkali ko‘rinishga o‘tadi. Ammo, ko‘pgina hollarda kasallik hech bir simptomsiz infeksiya ko‘rinishida ham kechadi. Ba’zi holatlarda jigardan tashqari belgilar kuzatiladi: eshakemi va boshqa terida toshmalar, artrit , kam hollarda glomerulonefrit va vaskulit. Bu holat asosan o‘tkir gepatit B bilan og‘riganda kuzatiladi.
Kasallikni davolash bemorlarga vitaminlar, glukosteroidlar, interferonlar (virus faoliyatini to‘xtatuvchi) preparatlar qo‘llash bilan yonma-yon holda oqsil va uglevodga boy, lekin yog‘siz mahsulotlardan iborat bo‘lgan yeguliklar tanovul qilish bilan birga olib boriladi. Bunda shifokor virusolog yoki gepatolog bemorning umumiy holatidan, undagi yondosh kasalliklar turidan kelib chiqib turli davo choralarini qo‘llashi mumkin. Har qanday gepatit turi bilan kasallanganda ham jigar uchun zararli hisoblangan qovurilgan, tuzlangan, konserogen mahsulotlardan, spirtli ichimliklardan, chekishdan voz kechish lozim!
Shu o‘rinda ya’na bir masalaga oydinlik kiritib o‘tsak, agar yosh oila a’zolaridan birida gepatit B virusi aniqlansa, uning jinsiy aloqa bilan yuqish ehtimolligi juda yuqoriligini e’tiborga olib, o‘z turmush o‘rtog‘ini virusga qarshi emlash tavsiya etiladi. Bu emlash hech bir havotirsiz jinsiy a’loqaga kirishish uchun zamin yaratdi. Vaksina 5 yilgacha saqlanadi.
Ya’na shuni ta’kidlab o‘tish lozimki, agar ona virus bilan zararlangan bo‘lsa, tug‘riq jarayonida bolaga yuqtirib olmasligi uchun juda zarur choralar mamlakatimiz tug‘riqxonalarida joriy etilgan. Va bola tug‘ilgan vaqtdan boshlab, ilk 24 soat ichida gepatit B ga qarshi emlashdan o‘tqaziladi. Emlash chaqaloqlarda emlash kalendariga asosan uch marta olib boriladi. Ikki hamda to‘qqizinchi oyida chaqaloqda navbatdagi emlash amalga oshiriladi. Emlash kasallikni oldini olishning eng ishonchli usullaridandir!
Ushbu maqolalarni ham o‘qing:
Foydali maqolalarni Telegram kanalimizda kuzatib boring!
Вирусный гепатит Б – это инфекционное заболевание печени, широко распространенное в мире. Его опасность заключается в том, что поражение печени, вызванное вирусом, может привести к тяжелым последствиям – циррозу и раку.
В случае, когда лечение пациента с диагнозом вирусный гепатит Б было назначено не своевременно или не было назначено вовсе, развитие болезни приводит к разрушению печени, причем не заметно для пациента. Именно по этой причине необходимо своевременно обратиться к специалисту гепатологу.
Чем раньше начато лечение гепатита Б / В, тем лучше его прогноз и выше вероятность сохранить здоровую печень на долгие годы.
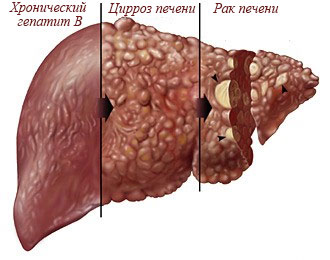
Рис.1 - Стадии развития хронического гепатита В
На сегодняшний день нет противовирусных препаратов, которые могли бы гарантировать выздоровление и полное удаление вируса из организма. Однако, терапия, дающая возможность сохранить здоровье печени надолго, существует и уже сейчас помогает миллионам пациентов с вирусом гепатита В. Подробнее о лечении гепатита Б / В и контроле над вирусом
Формы вирусного гепатита Б
Вирус гепатита В поражает печень в острой или хронической форме. При острой форме заболевания в течение 6 месяцев после заражения появляются характерные симптомы - желтизна кожи, тошнота, темная моча, повышенная утомляемость, температура, абдоминальные боли. Иногда острое течение вирусного гепатита В приводит к развитию печеночной недостаточности со смертельным исходом. У 15-20 % острый вирусный гепатит переходит в хроническую, бессимптомную форму, 30% из них — с прогрессирующим течением, из них в 70% случаев приводящим к циррозу печени в течение 2—5 лет. Гепатит В является высоким риском смерти от цирроза и гепатоцеллюлярной карциномы (рака печени).
Как можно заразиться вирусным гепатитом Б?
Гепатит В может попасть в кровь при различных медицинских манипуляциях — хирургических операциях, переливании крови, лечении зубов. Также заразиться можно при пирсинге, нанесении татуировок, при введении наркотиков внутривенно, а также половым путем. Вероятность заражения от полового партнера составляет 30%. Кроме того, возможно заражение ребенка от инфицированной матери во время беременности и родов.
Обследования на вирус гепатита Б
Поскольку хронический вирусный гепатит В протекает бессимптомно, диагностика возможна только лабораторными методами. Основной показатель наличия вируса – антитела к поверхностному антигену – HbsAg.
Для острого гепатита характерно наличие антител класса IgM к ядерному антигену – anti-HBcor IgM, маркер высокого уровня активности и заразности вируса – HBeAg. Главным показателем опасности вируса является вирусная нагрузка, которая определяется методом ПЦР с количественной оценкой концентрации вируса в мл крови – HBV-ДНК.
Для опредения в крови вируса гепатита В необходимо сдать три анализа :
- HBsAg — показывает наличие или отсутствие вируса в настоящее время;
- Анти-HBcor – показывает наличие или отсутствие вируса в прошлом;
- Анти-HBs – показывает наличие или отсутствие защитных антител.
- Стоимость комплексного обследования — 1850 руб.
Запишитесь на бесплатную консультацию для назначения обследования и возможности вакцинации. АНОНИМНО.
Возможен ли бытовой путь передачи вируса гепатита В?
Контактно-бытовым путем вирус гепатита В не передается. Для окружающих пациент не опасен. Подробнее о том как передается гепатит В (Б)
Насколько заразен вирус гепатита В?
Вирус гепатита В очень заразен. Кроме того, он устойчив во внешней среде и может сохраняться в ней в течении целой недели.
Гепатитом В болеет более 2 миллионов человек в мире, а носителей вируса около 350 миллионов. 1 миллион человек ежегодно погибает от этого заболевания. Острый вирусный гепатит В отмечается у 4 миллионов человек в год.
В развитых странах болеет в основном взрослое население. Дети до 9 лет защищены прививкой, которую им делают по закону в первые часы после рождения.
Что происходит после проникновения вируса гепатита В в кровь?
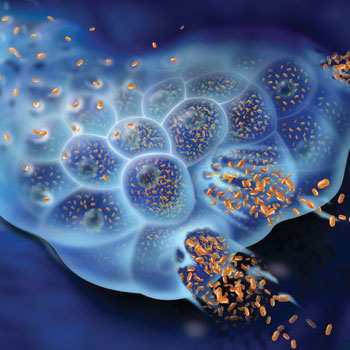
Вирус гепатита В попадает в печень, внутрь печеночных клеток (гепатоцитов), и начинает там размножаться. Это приводит к гибели гепатоцитов, повреждению тканей печени и, при отсутствии своевременного лечения, циррозу.
Как протекает гепатит В?
Гепатит В может быть острым и хроническим.
Острый гепатит наступает через короткое время после заражения (до 6 месяцев) и проявляется чаще всего выраженными симптомами: температурой, ознобом, тошнотой, желтухой. Он продолжается 6-8 недель и может закончится либо выздоровлением с формированием естественного иммунитета, либо переходом гепатита в хроническую форму. При этом хроническая форма может быть как неактивной, без размножения вируса, так и активной.
В первом случае противовирусное лечение не требуется, но необходим контроль заболевания, во втором случае может возникнуть необходимость в противовирусных препаратах.
Хронический гепатит В остается пожизненным диагнозом
Течение хронического гепатита В и его исход зависят от скорости прогрессирования заболевания. Более чем в половине случаев болезнь прогрессирует очень медленно, а риск развития цирроза и рака печени довольно низок.
При активно прогрессирующем заболевании, риск развития цирроза и рака печени составляет около 20 %, однако при злоупотреблении алкоголем он намного выше.
Поскольку оценить характер течения и опасность прогрессирования гепатита Б может только специалист, во избежании необратимых последствий необходимо, как можно раньше, обращаться к гепатологу для уточнения тактики лечения и контроля над вирусным гепатитом В.
Когда появляются первые признаки гепатита B?
Инкубационный (скрытый) период составляет от 3-х недель до 6 месяцев. Симптомы появляются у 70 % заболевших, чаще всего это усталость, повышенная утомляемость, желтуха, темная моча, светлый кал, боли в суставах.
Что может сопровождать вирусный гепатит В?
Для вирусного гепатита В также характерны внепеченочные проявления – поражения сосудов, почек, боли в суставах.
Какие анализы подтверждает наличие вирусного гепатита В?
HbsAg — положительный. Лабораторные маркеры вирусного гепатита В появляются в среднем через 4 недели после заражения. Кроме того в крови значительно увеличиваются биохимические показатели АЛТ и АСТ, при желтушной форме также повышается билирубин.
Как протекает острый вирусный гепатит В?
Острый вирусный гепатит В может иметь одну из трех форм: безжелтушную форму, желтушную с признаками холестаза и затяжную форму.
При безшелтушной форме характерно легкое течение заболевания с невысокими биохимическими показателями.
Желтушная форма сопровождается желтухой, интоксикацией, выраженными биохимическими изменениями показателей крови.
При холестатической форме острого гепатита Б значительно выражены признаки функционального поражения печени.
Вирус гепатита D / Д – возможная опасная сочетанная инфекция
Вирус гепатита В может сопровождаться вирусом гепатита D (Д, дельта-вирус) , который практически всегда вызывает в печени необратимые изменения (цирроз), поэтому во всех случаях выявления гепатита Б необходимо проводить исследование на вирус гепатита D.
Какие обследования надо делать при остром вирусном гепатите В?
К лабораторным маркерам вирусного гепатита В относятся следующие: HBsAg, anti-HBcor JgM, anti-HBcor JgG, HBeAg, anti-HBe, anti-HBs и HBV-ДНК.
Разные сочетания этих маркеров дают различную информацию, в том числе о давности заболевания, активности вируса, возможном выздоровлении. Анализы на гепатит В.
Отдельно необходимо провести оценку состояния печени. Для этого выполняют биохимический анализ крови с показателями АЛТ, АСТ, ГГТП, щелочная фосфатаза, общий белок и белковые фракции, билирубин, Также проводится УЗИ органов брюшной полости.
Какими препаратами лечат острый вирусный гепатит В?
При остром вирусном гепатите В противовирусные препараты не назначаются. Лечение направлено на детоксикацию и восстановление печени.
Каких результатов лечения вирусного гепатита В можно ожидать?
Большинство пациентов с острым вирусным гепатитом В выздоравливает. Если острый вирусный гепатит переходит в хроническую форму, полное выздоровление происходит крайне редко. Современные препараты позволяют рассчитывать на полное выздоровления в 10-15% случаев.
Как правило целью лечения хронического вирусного гепатита В является снижение вирусной нагрузки и предотвращение перехода гепатита в цирроз или рак печени.
Какие препараты используются для лечения хронического вирусного гепатита В?
В настоящее время нет противовирусных препаратов для лечение гепатита В, которые могут обеспечить полное удаление вируса. Поэтому существующие в мире противовирусные препараты – аналоги нуклеозидов (нуклеотидов) применяются с целью подавить репликацию вируса, чтобы остановить или замедлить развитие цирроза, сократить риск рака печени и увеличить продолжительность и качество жизни пациентов с вирусным гепатитом В. К таким препаратам относятся энтекавир, тенофовир и другие препараты. В ряде случаев назначается альфа-интерферон.
В настоящее время идет разработка нового препарата – МЕРКЛЮДЕКС.
Выбор схемы терапии проводит квалифицированный гепатолог в зависимости от результатов полного обследования. Обследование позволяет установить не только степень поражения печени, но и активность и агрессивность вируса у конкретного человека.
Кому может быть назначена противовирусная терапия при гепатите В.
Для назначения противовирусной терапии необходимы серьезные основания. Поводом для начала терапии является высокий уровень ДНК HBV в крови, повышенная активность печеночных ферментов и умеренно или сильно выраженный фиброз (больше F2 по шкале МЕТАВИР).
Длительность терапии не может быть меньше, чем 5 лет. Иногда курс лечения назначается пожизненно, если степень поражения печени близка к циррозу, или цирроз уже сформирован. Противовирусные препараты представляют собой таблетки, которые хорошо переносятся и редко вызывают лекарственную устойчивость. Препараты обладают противофиброзным действием (обратное развитие фиброза).
Решение о назначении терапии должен принимать врач-гепатолог после соответствующего обследования. По рекомендациям Европейской ассоциации по изучению печени, все пациенты с циррозом печени должны получать лечение независимо от уровня виремии, также как и пациенты с семейным анамнезом по раку печени и циррозу.
Пациентам с уровнем виремии больше 20 000 МЕ в мл крови и АЛТ в 2 раза превышающим норму лечение назначается независимо от степени фиброза.
Пожизненный контроль при лечении
Если оснований для применения противовирусной терапии гепатита Б нет, то необходим регулярный контроль, не реже 1 раза в год. Под контролем должна быть вирусная нагрузка и состояние печени по биохимическим данным и степени фиброза
Побочные действия препаратов
Препараты интерферона имеют выраженные побочные действия (см. лечение вирусного гепатита С ). Однако, преимуществом этой схемы лечения является ограниченный по срокам курс лечения (1 год).
Аналоги нуклеозоидов выраженными побочными действиями не обладают. Крайне редко отмечается головная боль.
Заразна ли кровь пациента, прошедшего курс противовирусной терапии?
После курса терапии противовирусными препаратами вирус сохраняется в организме, поэтому кровь пациента заразна.
Как нельзя лечить вирусный гепатит В?
К сожалению, препаратов, позволяющих быстро и гарантированно получить выздоровление, не существует и в ближайшее время не ожидается. Однако, при правильном и вовремя начатом лечении сохранить здоровье печени удается в подавляющем большинстве случаев. Подробнее о лечении гепатита В
Как можно защититься от гепатита В?
Для профилактики гепатита В в мире уже больше 20 лет делают прививки. Вакцина вводится в мышцу плеча по стандартной схеме: после первой вакцинации через месяц вторая и через 5 месяцев после этого – третья.
Есть ли у вакцины побочные действия?
Крайне редко (примерно в 2 % случаев) возможно легкое повышение температуры.
Нужно ли специальное обследование для того, чтобы сделать прививку?
Прежде, чем вакцинироваться, необходимо пройти вирусологическое обследование, (анализы для прививки) подтверждающее отсутствие вируса не только в данный момент, но и в прошлом: HBsAg, anti-HBcor, anti-HBs.
Только при отрицательных значениях этих лабораторных показателей можно делать прививку.
Через полгода после вакцинации необходимо оценить результат прививки, сделав анализ anti-HBs количественный. Если титр составляет больше 100 МЕ/мл, можно считать себя защищенным от гепатита В.
Иммунитет сохраняется от 5 до 8 лет.
Кому нужно делать прививку от гепатита Б?
Всем. Учитывая легкость заражения, необходимость в вакцинации является актуальной для всех. По закону, согласно нормативным документам Минздрава, всем новорожденным делают первую прививку в течение 12 часов после рождения, вторую – в один месяц, третью – в шесть месяцев.
Детям, рожденным от инфицированной матери, прививку делают по особой схеме.
Обязательное условие при подозрении на гепатит Б (HBV) – проверка на гепатит Д (HDV или дельта-вирус). Это связано с особенностью HDV, имеющего минимальное количество генетического материала. Для размножения он использует белковую капсулу HBV, поэтому представляет опасность только при условии одновременного присутствия 2 вирусов.
Разберемся в отличии суперинфекции от коинфекции, а также рассмотрим основные пути передачи вирусов, симптоматику, способы лечения и профилактики.
О чем я узнаю? Содержание статьи.
Что такое суперинфекция гепатитов В и Д?
Если в организм человека, зараженного гепатитом Б, проникает HDV, то происходит обострение симптоматики с высоким риском перехода болезни в хроническую форму. Такое наложение дельта-вируса на уже имеющийся вирус называется суперинфекцией гепатита.
Причины коинфекции
Коинфекция – одновременное заражение HDV и HBV, характеризуемое более тяжелым течением болезни и повышенным риском возникновения печеночной недостаточности.
Пути передачи гепатитов Б и Д
Оба вируса передаются через биологические жидкости зараженного, что повышает вероятность развития суперинфекции или коинфекции. К основным причинам заражения относятся:
- Многоразовое использование шприцов. Гепатиты Б и Д часто передаются среди наркозависимых, пренебрегающих стерильностью инструментов.
- Отсутствие разделения в предметах личной гигиены. Совместное использование бритвенных станков, щеток для чистки зубов, ножниц для маникюра и пинцетов особо опасно в случае проживания с больным, имеющим подтвержденный диагноз.
- Роды. Если женщина инфицирована вирусом, то заболевание передастся и вынашиваемому плоду при его рождении.
- Переливание зараженной крови. Инфицированные люди, не могут быть донорами. Ошибки возникают при бессимптомном течении болезни.
- Использование нестерильных инструментов в салонах и клиниках. Вирус гепатита передается через поврежденную кожу, поэтому нанесение тату, установка пирсинга, проведение работ по маникюру и педикюру – процедуры повышенного риска.
- Половые контакты без контрацептивов. Заражение происходит через семенную жидкость больного, проникающую через микротрещины или мацерации.
Симптомы
Инкубационный период, включающий активное размножение вирусов, зависит от уровня защиты иммунной системы, и составляет от 3 недель до полугода.
Основная симптоматика заболевания включает:
- вялое состояние, сопровождающееся быстрой утомляемостью;
- ухудшение или полное отсутствие аппетита;
- пожелтение кожных и слизистых покровов, изменение цвета глазных белков, связанные с оттоком желчи;
- изменение оттенка мочи на бурый;
- боли со стороны правого подреберья, отдающие в плечо или лопатку с аналогичной стороны;
- головные боли, нарушения сна, спутанность сознания;
- приступы тошноты и рвоты;
- суставные боли;
- появление диареи с осветлением каловых масс;
- повышение температура тела > 37°.
По характеру течения суперинфекция и коинфекция делятся на 2 формы:
- Хроническую. При хроническом гепатите проявляющиеся признаки носят периодический характер. Ремиссия отступает при неправильном питании, недостатке витаминов или отсутствии приема медикаментов. Из-за патологических изменений в клетках печеночной ткани такая форма оборачивается развитием цирроза или фиброза печени.
- Острую. Яркая симптоматика облегчает раннюю диагностику. При своевременном лечении у пациента появляется стойкий иммунный ответ к вирусам, вызывавшим суперинфекцию.
Диагностика
При проверке на гепатит используется диагностика, основанная на:
- сборе анамнеза инфекционистом;
- исследовании общего анализа мочи и биохимического анализа крови;
- ультразвуковом исследовании органов брюшной полости;
- исследовании крови на маркеры вирусных гепатитов;
- использовании метода ПЦР;
- биопсии печени.
Обратите внимание, что при подозрении на гепатит Б проверка на наличие HDV обязательна для избежания коинфекции.
Лечение суперинфекции
Суперинфекция, обостряющая течение заболевания, лечится комплексной методикой, включающей:
- Прием медикаментов. Лечение гепатита Д включает прием противовирусных препаратах, купирующих HBV. В их число входят альфа-интерфероны (Интерферон, Альфаферон) и нуклеозиды (Лавимудин, Адефовир). Помимо противовирусных назначают:
- Детоксационную терапию, адсорбирующую инфекционные токсины. В число таких лекарств входят Альбумин, Энтеросгель, 5%-ный глюкозный раствор.
- Симптоматические препараты, облегчающие протекание суперинфекции. Для снятия тревожности и восстановления здорового сна подходят Тенотен и валерьянка, а для прекращения рвотных приступов – Пипольфен, Мотилиум или Церукал.
- Гепатопротекторы, защищающие печеночные ткани от инфекции и ускоряющие регенеративный процесс (Урсонал, Гепатосан, Эссенциале, Карсил, Силимарин).
- Иммуномодуляторы, способствующие повышению иммунитета (Задаксин, Тимоген, Вилозен, Тималин, витамин С).
- Соблюдение диеты №5. Рекомендуется употреблять легкую пищу в отварном, пропаренном, тушенном или запеченном виде. Также важно исключить вредные продукты питания (газировки, фастфуд, копчености, консервы, алкогольную продукцию) и следить за количеством потребленной жидкости (не Профилактика
Для защиты от суперинфекции важно придерживаться профилактических мероприятий, снижающих риск инфицирования:
- Не допускайте совместного пользования средствами личной гигиены. У каждого члена семьи должны быть отдельная зубная щетка или бритвенный станок.
- Откажитесь от прокола пирсинга или нанесения тату. Если желание превыше риска – не скупитесь на деньги, подбирая салон с надежной репутацией.
- Не используйте личные вещи зараженного. При совместном проживании с носителем вируса не допускайте совместного пользования.
- Ограничьте потребление алкоголя и табака. Частое употребление этих продуктов приводит к хроническим формам болезни.
- Избегайте инъекционных методик введения препаратов.
- Используйте контрацептивы даже с постоянным половым партнером.
- Сделайте прививку. Привить можно не только взрослого, но и ребенка. Еще на первом году жизни новорожденный может получить стойкий иммунитет, действующий около 15 лет. В этом случае вероятность развития суперинфекции минимальна.
Суперинфекция представляет особую опасность для людей с хроническим гепатитом Б. Для избежания заражения дельта-вирусом важно не забывать про осмотры, рекомендованные каждому носителю вируса после стационарного лечения.
Диагностика и лечение широкого круга инфекционных и паразитарных заболеваний, лечение вирусных гепатитов.
Многопрофильный медицинский центр "О-Три"
Санкт-Петербург, ул. Шпалерная, д. 34, тел. 8 (812) 716-46-79, +7(812) 273-21-85
ОККУЛЬТНЫЙ ГЕПАТИТ В, ЕГО РОЛЬ В РАСПРОСТРАНЕНИИ ИНФЕКЦИИ И РАЗВИТИИ ГЕПАТОЦЕЛЛЮЛЯРНОЙ КАРЦИНОМЫ (ОБЗОР) В СОАВТОРСТВЕ.
Около 2 млрд человек инфицированы HBV , ежегодная смертность от которой, по данным ВОЗ, составляет 780 тыс. человек [16]. Несмотря на наличие эффективных и безопасных вакцин, HBV-инфекция остается серьезной и чрезвычайной проблемой современного здравоохранения.
По данным ряда авторов, в мире около 400 млн. носителей хронической HBV -инфекции страдают от прогрессирующей дисфункции печени с исходом в цирротическую стадию и, более того, у них высок риск развития гепатоцеллюлярной карциномы (ГЦК) [17, 58]. ГЦК занимает 5-е место по распространенности среди злокачественных новообразований и 3-е место – как основная причина смертности. Эпидемиологические данные свидетельствуют о том, что частота заболеваемости ГЦК неуклонно растет во всем мире [17, 40].
Оккул ьтный гепатит В и его диагностика
Спектр клинических форм HBV -инфекции и их формулировка до сих пор вызывает трудности у клиницистов. Вирусный гепатит В может протекать в форме острого, фульминантного, хронического (субклинического, инаппарантного, манифестного) и оккультного [11, 24, 37]. Также выделяют носительство HBV, которое по существу является бессимптомной формой хронического вирусного гепатита В в фазе интеграции. Исходами хронического вирусного гепатита В являются переход гепатита в цирротическую стадию или развитие ГЦК [42, 48, 50].
В течение многих лет маркер HBV-инфекции – поверхностный антиген вируса гепатита В (HBsAg) используется в диагностике и уточнении формы заболевания. Например, считается, что исчезновение HBsAg в сыворотке крови является признаком ремиссии гепатита и прекращения виремии. Согласно результатам современных исследований, ДНК вируса продолжает циркулировать в сыворотке крови и опреде ляться в паренхиме печени пациентов [7–15], страдающих острыми или хроническими формами HBV после элиминации HBsAg или после проведенной противовирусной терапии [ 51].
Тем не менее, на сегодняшний день сывороточные антитела к сердцевинному ( core ) белку (суммарные anti-HBc), т.е. нуклеокаписиду HBV , при отсутствии HBsAg считаются маркером перенесенного вирусного гепатита В. Однако более трех десятилетий назад был зарегистрирован случай переливания донорской крови без HBsAg и anti -HBs, но содержащей anti -HBc IgG, после чего реципиент был инфицирован HBV с развитием острого течения болезни [8, 20, 27].
Единственным маркером HBV-инфекции в таком случае могут быть суммарные антитела к сердцевинному белку вируса – anti - HBc . ОкГВ считается одной из возможных форм хронической HBV -инфекции [16]. В 2008 г . в Европейской ассоциации по изучению болезней печени (EASL) была утверждена формулировка понятия ОкГВ как инфекции, характеризующейся присутствием ДНК H BV в гепатоцитах печени и отсутствием поверхностного антигена H BV (HBsAg) и, как правило, ДНК H BV в сыворотке крови при определении и их доступными на сегодняшний день методами анализа [46].
В ряде исследований при оценке риска развития ГЦК у инфицированного пациента установлено, что высокая концентрация ДНК HBV в сыворотке крови и наиболее тяжелые формы хронических заболеваний печени (например, цирроз) являются основополагающими в печеночном онкогенезе [12, 56]. При этом было показано, что риск развития ГЦК может оставаться высоким и у пациентов с серонегативным HBsAg и низким содержанием или полным отсутствием вирусной ДНК HBV в сыворотке при определении их рутинными методами с использованием стандартных тест-систем [42].
Золотым стандартом в постановке диагноза ОкГВ является выявление ДНК HBV в биоптате печеночной ткани и в образце крови (периферические моноциты) [28, 49]. По ряду известных противопоказаний, получение биоптата печени не всегда представляется возможным, поэтому диагноз ОкГВ часто основан на анализе образцов сыворотки крови [46]. В сыворотке крови ДНК HBV не выявляется тест-системами, которые имеют предел обнаружения более, чем 10 3 копий ДНК/мл. Согласно рекомендациям ВОЗ, ДНК HBV в количестве менее (равно) 15 МЕ/мл или 30 копий ДНК/мл может быть определено с использованием праймеров к консервативным участкам генома HBV, т.е. к генам S, С и X. Серологическими маркерами ОкГВ при хронических заболеваниях печени могут быть суммарные anti -HBc или дефектные частицы HBV , выявляемые усовершенствованными, модифицированными диагностическими тест-системами [21].
Строение и молекулярная биология вируса гепатита В
- пре- S / S , пре- C / C , P и X [38], кодирующих соответственно 3 вирусных поверхностных белка (большой, средний и малый; последний соответствует белку HBsAg);
- вирусная полимераза (обладает ферментативной активностью ДНК-полимеразы, обратной транскриптазы, РНКазы Н и терминальной протеинпраймазы);
- белок-регулятор экспрессии генов HBx , необходимый для репликации вируса и трансактивации экспрессии ряда генов ДНК гепатоцитов и генов самого HBV.
Жизненный цикл HBV включает несколько этапов
1-й – независимо от типа клеток первичное прикрепление с последующим необратимым связыванием вируса со специфическим рецептором, называемым Na -таурохолат котранспортирующим полипептидом ( NTCP ) на поверхности гепатоцитов. NTCP транспортирует конъюгированные с глицином или таурином желчные кислоты [55] ;
2-й – высвобождение в цитоплазму корового нуклеокапсида, содержащего rcДНК, и его транспортировка вдоль микротрубочек к ядерной мембране;
3-й – высвобождение rcДНК в нуклеоплазму, в которой она подвергается репарации и превращается в ковалентно замкнутую кольцевую ДНК (сссДНК), которая в комплексе с гистоновыми и негистоновыми белками организуется в хроматиноподобную структуру, в так называемую вирусную минихромосому;
4-й – транскрипция сссДНК РНК-полимеразой II клетки-хозяина в геномную и субгеномную вирусные РНК;
6-й – селективная упаковка прегеномной РНК (pgРНК) в новосинтезированном капсиде, где путем обратной транскрипции с совместно упакованным P белком образуются новые молекулы rcДНК;
7-й – сборка новосинтезированных белков вируса в эндоплазматической сети и последующий выброс зрелых вирусных частиц, или транспорт нуклеокапсидов в ядро для пополнения общего количества молекул сссДНК в ядре [54].
Стабильность вирусных сссДНК минихромосом , наряду с длительным периодом полужизни гепатоцитов , способствует тому, что HBV-инфекция может персистировать в организме человека сколь угодно долгое время [31, 59]. Молекулярные механизмы развития ОкГВ остаются относительно малоизученными, однако, было показано, что они связаны с длительным сохранением сссДНК вируса в виде стабильной хроматиновой свободной эписомы в ядре инфицированных гепатоцитов [48]. Кроме того, сссДНК HBV была обнаружена интегрированной в хромосомы гепатоцитов пациентов с ГЦК [45]. Причем интеграция HBV в геном хозяина является частичной и включает в себя только определенные последовательности генов вируса гепатита В [53] .
Механизмы развития оккультного гепатита В и ГЦК
В последние десятилетия активно ведутся исследования, направленные на выяснение молекулярных механизмов развития ОкГВ. Механизм развития ОкГВ связывают с мутацией в регионе домена поверхностного гена, что ведет к уменьшению вирусной репликации и экспрессии структурно измененного HBsAg. HBV мутанты определяют появление антигенно измененного HBsAg, который не распознается стандартными тест-системами. Вероятны дефекты и гена P, что возможно является следствием противовирусной терапии, и приводит к нарушению синтеза протеина из-за мутации в S регионе с подавлением репликации HBV (рис. 5) [37].
Высока частота ОкГВ и при микст-гепатите В и С. В частности, ОкГВ был обнаружен примерно у 30 % инфицированных вирусом гепатита С (HCV) в Средиземноморском бассейне и в более, чем 50 % – в странах Восточной Азии [29, 47]. Исследования, выполненные в США, показали, что у пациентов, перенесших трансплантацию печени при циррозе, вызванном HCV, в 50 % случаев был диагностирован ОкГВ [37].
Ко-инфекция с HCV вызывает снижение транскрипции HBV и блокирует экзоцитоз HBsAg из гепатоцита. Тем самым ко-инфекция с HCV способствует развитию ОкГВ.
Кроме того, в последние двадцать лет эпидемиологические исследования, проведенные в различных географических регионах, показали, что с ОкГВ связаны наиболее тяжелые формы заболеваний печени [21, 29]. Предполагают, что ОкГВ-инфекция может ускорять прогрессирование HCV -инфекции. В связи с этим, ряд исследований выявили более высокую распространенность ОкГВ у пациентов с HCV -инфекцией и ГЦК по сравнению с пациентами, инфицированными HCV без ГЦК. В большинстве этих исследований распространенность ОкГВ у больных HCV -инфекцией и ГЦК была 60–70 %, подтверждая, что ОкГВ представляет важный фактор риска для развития ГЦК у больных хронической HCV -инфекцией и синергического взаимодействия между ОкГВ и HCV в развитии ГЦК [43]. Многочисленными клиническими исследованиями было установлено, что в условиях индукции иммуносупрессии, например, при онкогематологических заболеваниях, алкоголизме, иммуносупрессивной терапии и т.д., происходит реактивация ОкГВ с появлением манифестной HBV- инфекции [15, 19, 34, 41]. Участие иммунной системы в этом процессе также подтверждается наличием реакции Т-клеток памяти против антигенов HBV, которые присутствовали несколько лет (после выздоровления) после перенесенного острого HBV.
При О к ГВ синтезируются незначительные количества антигенов, которые не выявляются доступными методами, но их достаточно для формирования HBV-специфического ответа Т-клеток. Установлено, что при трансплантации печени у больных с гепатитом В, наблюдается персистенция ОкГВ, при этом ухудшается прогноз у оперированных больных, чаще отмечаются смертельные исходы [14].
Клиническая значимость ОкГВ полностью не выяснена и активно исследуется. Согласно статистическим данным, ОкГВ выявляется у 0,1–2,4 % доноров крови, 5 % населения США, 7,5–16,0 % представителей азиатской популяции, 45–50 % инъекционных наркоманов, больных гемофилией и гломерулонефритом [19, 29, 36], 8–51 % больных ВИЧ [19, 23] и 30–95 % больных с хроническим гепатитом С и отрицательным HBsAg [18]. С большой частотой выявляется ОкГВ у больных с гломерулонефритом [47]. На рис. 7 обобщены возможные клинические последствия, связанные с наличием ОкГВ-инфекции.
Клинические проявления реактивации HBV могут быть вызваны различными факторами, включая нарушение функции печени [33]. Скорость реактивации вируса гепатита В значительно варьирует в различных клинических группах [10, 34, 57]. Реактивация HBV встречается у пациентов как с наличием HBsAg [10], так и с отсутствием HBsAg в сыворотке крови [22]. Например, реактивация оккультной HBV-инфекции, ведущей к клиническим проявлениям гепатита, наблюдалась у пациентов без HBsAg, перенесших химиотерапию [25]. В результате химиотерапии отмечались летальные исходы в 37,5 % случаев на фоне манифестации ОкГВ и развития острой печеночной недостаточности. При этом выявление ОкГВ в этой группе больных ранее не отмечалось. Также сообщается о клинических проявлениях ОкГВ при лечении преднизолоном пациента с нефротическим синдромом [15]. Таким образом, химические вещества, в данном случае лекарственные средства, являются провоцирующим фактором в развитии клинических проявлений ОкГВ. О систематическом воздействии на печень другого химического вещества – алкоголя при ОкГВ ранее в литературе не сообщалось. Хотя известно, что алкоголь противопоказан пациентами с хроническими вирусными гепатитами В и С в связи с ускоренной прогрессией дисфункции печени при злоупотреблении алкогольными напитками. Алкоголь взаимодействует с явной HBV-инфекцией в результате повреждения печени и, следовательно, при оккультном гепатите В алкоголь также оказывает серьезное повреждающее воздействие на гепатоциты [39, 41].
В отечественной литературе, санитарно-эпидемиологических правилах по профилактике вирусного гепатита В рекомендовано обследование групп риска и доноров только на наличие HBsAg [4]. Необходимо внедрить в систему обследования донорской крови и ее компонентов, а также доноров органов определение не только HBsAg, но и суммарных анти-HBc во избежание заражения реципиентов вирусом гепатита В.
Изменение структуры HBsAg и мутации ДНК HBV затрудняют их выявление в крови даже высокочувствительными методами. Это требует создания новых диагностических тест-систем или определение ДНК HBV в биоптатах печени.
Оккультный гепатит В протекает в виде манифестной прогрессирующей формы вплоть до цирротической стадии и является причиной смертельного исхода с возможным развитием гепатоцеллюлярной карциномы .
Читайте также:


