|
См. Полный профиль здоровья и мировые рейтинги для Малайзия здесь: Малайзия Профиль здоровья
![]()
Количество клиник по лечению гепатита:
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
- Проводит процедуры: капсульная эндоскопия, колоноскопия, лечение гепатитов.
- Специализация: рак и полипы толстого кишечника, пищевые аллергии, воспалительные заболевания кишечника.
- Член Американского общества гастроинтестинальной эндоскопии, Британского общества гастроэнтерологии, Европейской ассоциации по изучению заболеваний печени.
![]()
- Проводит процедуры: капсульная эндоскопия, колоноскопия, гастроскопия, УЗИ, эндоскопическое УЗИ.
- Специализация: стромальные опухоли ЖКТ, рак и другие заболевания печени и поджелудочной железы.
- Член Малазийского сообщества гастроэнтерологии и гепатологии, Американского общества гастроэнтерологической эндоскопии.
![]()
Ковтун Андрей Васильевич является выдающимся гастроэнтерологом, кандидатом медицинских наук. На данный момент осуществляет свою деятельность в Национальном медико-хирургическом центре имени Н.И. Пирогова.
В 1998 г. окончил III факультет Военно-Медицинской Академии в г. Санкт-Петербург, получив красный диплом.
С 2000 г. активно занимается изучением проблемы алкогольного повреждения печени и методами лечения циррозов. Доктор часто участвует в научно-исследовательских конференциях, посвященных печеночным поражениям у людей с хроническим алкоголизмом.
Андрей Васильевич является автором более 15 научных статей.
Специализация: лечение цирроза печени и других заболеваний ЖКТ, язвенного дефекта желудка и двенадцатиперстной кишки, гастрита, панкреатита, холецистита, постхолецистэктомического синдрома, эрозии пищевода, гепатит. Принимает пациентов с редкими осложнениями эндокринных патологий.
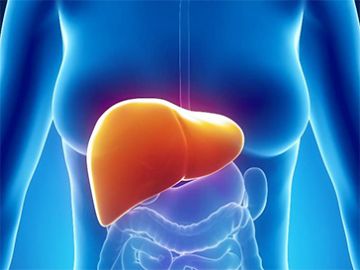
Гепатит А – самое распространенное и относительно безобидное заболевание из группы вирусных гепатитов. В подавляющем большинстве случаев организм в состоянии самостоятельно справиться с ним без активного лечения. Но еще проще избежать инфицирования: достаточно соблюдать элементарные правила гигиены и безопасного пищевого и социального поведения.
Несмотря на неагрессивный характер, вирус гепатита А отличается высокой заразностью, а при определенных обстоятельствах может стать причиной гибели. Профессор кафедры инфекционных болезней Белорусского государственного медицинского университета, доктор медицинских наук Сергей Жаворонок помог журналисту портала Здоровые люди разобраться в тонкостях коварного заболевания.
Гепатит А вчера и сегодня
Менее чем полвека назад подхватить вирус гепатита А ничего не стоило. До совершеннолетия (до 30 лет так точно) каждый белорус имел в списке перенесенных заболеваний болезнь Боткина (желтуху), хотя мог и не догадываться об этом.
Как ни странно, до конца 1990-х годов самый высокий уровень заболеваемости гепатитом А отмечался в США, где регулярно фиксировались эпидемические вспышки инфекции. Так, в 1995 году реальное число инфицированных желтухой, по некоторым данным, достигало 150 тысяч человек. Программа обязательной вакцинации детей в возрасте 1–2 лет против вируса гепатита А, введенная в США в 1999 году, позволила снизить этот показатель более чем в 10 раз.
Сегодня наиболее неблагополучными в плане инфицирования вирусом гепатита А остаются развивающиеся страны с неудовлетворительной санитарно-гигиенической обстановкой, преимущественно южного и восточного регионов. Но за последние несколько лет вспышки гепатита А были отмечены в 15 странах Евросоюза.
Причины гепатита А и источники инфицирования
Переносчиком инфекции является человек, зараженный вирусом гепатита А. При этом неважно, в какой форме протекает заболевание: желтушной или безжелтушной. Больной заразен для окружающих с момента инфицирования, в течение инкубационного периода и до тех пор, пока болезнь не пойдет на спад (как правило, на протяжении трех-четырех недель).
Вирус имеет фекально-оральный механизм передачи, то есть попадает в организм через рот. Это происходит:
- при употреблении в пищу немытых овощей и фруктов;
![]()
- питье сырой воды без достаточной очистки;
- несоблюдении мер личной гигиены. Недаром гепатит А в народе называют болезнью грязных рук;
- оральных сексуальных контактах с инфицированным партнером.
Подхватить вирус гепатита А можно даже через рукопожатие или предметы обихода, если мытье рук после туалета и перед едой не является обязательной привычкой контактирующих людей, один из которых болеет желтухой. При вспышках гепатита А болеют целыми семьями.
Симптомы и течение заболевания
Инкубационный период после попадания вируса в организм может длиться от семи дней до двух месяцев. При желтушной форме он делится на два этапа:
1) преджелтушный период. Человека могут беспокоить:
- потемнение мочи (приобретает насыщенный темный оттенок, сравнимый с цветом чая или темного пива);
- расстройства со стороны желудочно-кишечного тракта: боль в животе, тошнота, рвота, отвращение к еде, диарея (диспептический синдром);
- симптомы, схожие с проявлениями простуды и гриппа: повышение температуры тела, кашель, насморк;
- внезапная слабость, апатия.
Продолжительность этого периода составляет неделю, после чего наступает второй этап развития болезни;
2) желтушный период. Свойственны следующие проявления:![]()
- кожа начинает приобретать желтый оттенок, желтеют склеры глаз, проявления усиливаются на протяжении недели;
- вместе с появлением желтухи исчезают симптомы интоксикации, свойственные преджелтушному периоду болезни.
При безжелтушной форме гепатита А пожелтения кожи и глазных склер не происходит, а все остальные симптомы легко спутать с пищевым отравлением, простудой или даже сезонной меланхолией.
Но довольно часто гепатит А вообще никак себя не выдает и остается незамеченным.
В исключительно редких случаях болезнь имеет молниеносное течение, которое провоцирует печеночную кому и ставит под угрозу жизнь человека.
Тем не менее в 97–98 % случаев болезнь не требует специфического противовирусного лечения.
Лечение гепатита А
![]()
Прежде всего при любом недомогании или подозрении следует обратиться за консультацией к специалисту (терапевту или инфекционисту). Есть комплекс анализов, по результатам которых врач может подтвердить или опровергнуть наличие гепатита А.
В большинстве случаев лечение неспецифическое. Больному необходимо обеспечить:
- постельный режим;
- обильное питье. Количество выпиваемой жидкости должно быть не меньше 1,5–2 л в сутки. Предпочтение отдается воде.
При тяжелом или осложненном гепатите А может понадобиться госпитализация и внутривенное введение препаратов.
Инфицирование гепатитом А не приводит к развитию хронической формы болезни. В течение трех месяцев после атаки вирусом печень полностью восстанавливает свои функции.
Профилактика гепатита А
Следует помнить, что вирус гепатита А очень живуч. Он запросто выдерживает:
- высушивание, может длительное время оставаться на различных поверхностях;
- низкие температуры до –20 °С (в замороженном виде вирус гепатита А сохраняется годами);
- горячую воду до 58 °С;
- воздействие кислот, щелочей, эфира и хлороформа, которые также не дают обеззараживающего эффекта.
Оптимальные профилактические меры, рекомендуемые нашим экспертом и необходимые для предотвращения инфицирования, сводятся к следующему:
![]()
соблюдение личной гигиены. Руки следует мыть не только после посещения туалета и перед едой, но как можно чаще (после поездок в общественном транспорте, прогулки на улице, посещения мест с большим скоплением людей и т. д.);- контроль за качеством питьевой воды и продуктов питания. Овощи и фрукты обязательно следует мыть, а лучше обдать кипятком. Воду пить либо фильтрованную, либо кипяченую;
- пользование одноразовыми стаканчиками при питье воды из источников массового пользования;
- не передавать предметы личной гигиены другим людям и не пользоваться чужими;
- практика безопасного секса.
В Беларуси поддерживают инициативу Всемирной организации здравоохранения, которая рекомендует вакцинацию от вируса гепатита А:
- людям, которые совершают поездки в страны с неблагополучной санитарно-эпидемиологической обстановкой (при условии, что они не
![]()
были привиты или не перенесли гепатит А ранее);
- зависимым от алкоголя и наркотиков;
- имеющим беспорядочные половые связи и/или практикующим нетрадиционный секс;
- пациентам с хроническими заболеваниями печени (из-за высокого риска осложнений при инфицировании вирусом гепатита А).
Сделать прививку можно в поликлинике по месту жительства, а также в частных медцентрах, имеющих лицензию Минздрава на проведение вакцинопрофилактики.
Экзотика – это не только диковинные обычаи и фантастические пейзажи. Это еще и болезни, о которых мы знаем только из книжек про приключения. Клуб ПРОтуризм подготовил для вас обзор прививок для южных стран.
![]()
(Источник фото: proinfekcii.ru).
Южные земли не всегда потенциально опаснее. Разной живности, в том числе микроскопической, комфортно во влажном климате ближе к экватору. Вольготно инфекциям и в развивающихся странах, где сложно с соблюдением медицинских и санитарных норм. Например, в Тунис, Марокко или Египет прививки не требуются – там туземные болезни укрощены и климат сухой.
Прививка от Желтой лихорадки
Желтая лихорадка поражает кровь, печень и почки. Переносят ее комары, а желтой она зовется потому, что у заразившихся людей часто развивается желтуха. Это не считая головной боли, температуры, боли в мышцах и рвоты.
Вакцинировать от желтой лихорадки можно как взрослых, так и детей, начиная с 9-месячного возраста. Иммунитет будет действовать 10 лет, а въезжать в страны риска разрешается через 10 дней после прививки. Не забудьте оформить международный сертификат о вакцинации.
Желтая лихорадка свирепствует почти во всей Южной Америке: в Боливии, Бразилии, Венесуэле, Гайане, Колумбии, Панаме, Перу, Эквадоре.
Также ее хорошо знает половина Африки: Ангола, Гвинея, Конго, Камерун, Кения, Либерия, Мавритания, Мали, Нигер, Судан, Сьерра-Леоне, Танзания, Чад, Эфиопия и др.
Если вы прилетите из страны риска в Китай, на границе вас попросят подтвердить, что вы сделали прививку от желтой лихорадки. Аналогичные требования в Малайзии, на Сейшелах и Мальдивах. А в Индии вас даже могут закрыть на шестидневный карантин.
Прививка от Полиомиелита
Полиомиелит – инфекционное заболевание, вызывается вирусом, поражает нервную систему и приводит к параличу. Считается детской напастью (причем, в зоне риска дети до 5 лет), но заболеть полиомиелитом могут и взрослые, и они переносят заболевание тяжелее.
Вирус передается от человека человеку, а размножается в кишечнике. Симптомы полиомиелита – температура и головная боль, слабость или напряженность в мышцах, человеку становится трудно глотать.
Вакцина от полиомиелита – розовые капельки на язык – одна из самых безопасных. Ее можно давать даже новорожденным и больным детям. До 18 лет ребенок получает ее несколько раз, а во взрослом возрасте прививаться от полиомиелита нужно каждые 10 лет. Отправляться в страны, неблагополучные по полиомиелиту, можно через 4 недели после прививки.
Слава вакцинации, для европейцев полиомиелит уже в прошлом. Но еще остаются государства с пандемией полиомиелита – Пакистан и Афганистан. У туристов, которые въезжают из этих стран на Сейшельские и Мальдивские острова, в Шри-Ланку, Катар, Индию, Египет, Бруней, Иран, Ирак и Сирию, требуют документ о том, что они привиты от полиомиелита.
А для посещения Саудовской Аравии прививка от полиомиелита необходима всем.
![]()
Местный рынок – лучший способ погрузиться в культуру (и что-нибудь подхватить). (Источник фото: bestyears.co.uk).
Прививка от Менингококковой инфекции (менингит)
Менингит – коварная болезнь, которая иногда протекает вообще бессимптомно. Поражает тонкую оболочку, которая окружает головной и спинной мозг, а передается совсем просто – воздушно-капельным путем при общении.
Все эти недуги опасны настолько, что туристы обязаны прививаться от них. Но есть и необязательные прививки, которые вы можете сделать для собственного спокойствия. В заболеваниях, от которых они спасают, тоже нет ничего приятного.
Прививка от Гепатита А и Е
Вирусы, которые поражают печень, распространяются через грязные предметы, продукты или воду. Симптомы – жар, головная боль, потеря аппетита, тошнота, рвота.
Чаще всего гепатит подстерегает обитателей Африки и Азии, и в Латинской Америке его тоже стоит опасаться. Прививки рекомендованы для путешествий во все африканские государства, страны Азии (кроме Израиля), на острова Океании (кроме Новой Зеландии), в страны Южной Америки, в Северной Америке в зоне риска Аляска, Гренландия и Север Канады.
В Европе неблагополучная ситуация по вирусу гепатита А в Балканских странах, Румынии и Польше, в южной части Португалии, Испании и Италии.
Курс прививок от гепатитов А и Е состоит из трех уколов, между первым и последним уколом должно пройти полгода – столько времени необходимо для выработки иммунитета.
Прививка от Гепатита В
Гепатит В — еще одна коварная болезнь, у которой долгий инкубационный период (до 180 дней), и которая может протекать бессимптомно. Опасная инфекция печени. Передается половым путем и через кровь. Речь не только о переливании – все действия, связанные с маникюром, пирсингом, тату и иглоукалыванием, потенциально опасны для вашего здоровья.
Прививка от гепатита ставится сразу после рождения. Она включает три дозы и формирует иммунитет как минимум на 20 лет, а может, и на всю жизнь. Так что если вас по правилам прививали в детстве, ВОЗ не рекомендует вам ревакцинацию.
Неблагоприятная ситуация по гепатиту В наблюдается в Африке и Азии (за исключением Японии и Южной Кореи), в Балканских странах, Восточной Европе и на Кипре. В Северной Америке в зоне риска – Гренландия, в Южной – Антильские острова, Белиз, Боливия, Бразилия, Венесуэла, Гайана, Гватемала, Гондурас, Доминиканская республика, Сальвадор и Ямайка. В Океании – все островные государства (без Новой Зеландии).
![]()
Река Ганг в Индии – священная, поэтому в ней происходит все. В том числе и передача инфекций. (Источник фото: karibu.fm).
Прививка от Холеры
Звучит как отголосок Средних веков, однако люди до сих пор болеют холерой в Африке, Индии, Китае, Малайзии, Вьетнаме, Сингапуре и Филиппинах. И даже завозят ее в Европу!
Холера – кишечная инфекция, она вызывает сильнейшую интоксикацию и обезвоживает организм, а передается через воду и еду. Проявляется рвотой и диареей.
Разработаны две вакцины от холеры, обе ставятся в два приема с интервалом в 2 недели. После этого они формируют примерно 65-процентный иммунитет примерно на 5 лет. Не очень впечатляюще, но и на том спасибо. К сожалению, прививка от холеры – не гарантия неуязвимости, а лишь часть профилактики, которая должна проводиться в странах риска. К счастью – холера лечится.
Нигде в мире сейчас прививок от холеры не требуют, но все-таки ВОЗ советует их сделать перед путешествием в развивающиеся уголки планеты.
Прививка от Брюшного тифа
Брюшной тиф – тяжелая инфекция, которая поражает пищеварительную систему, печень, сосуды. Бактерии переносятся через зараженную воду или еду, а симптомы тифа – головная боль, температура, тошнота, потеря аппетита – часто маскируются под другие заболевания.
Сейчас вспышки брюшного тифа случаются в Индии, Юго-Восточной Азии, Африке, Центральной и Южной Америке. Часто им болеют туристы. Вакцинация против брюшного тифа может включать одну или две (с интервалом 25-30 дней) инъекции. Через 1-2 недели вырабатывается иммунитет на 2 года, а после этого срока прививку надо ставить снова.
![]()
(Источник фото: publicdomainpictures.net).
Прививка от Бешенства
Бешенство – вирусная болезнь, которая передается при укусе от зараженных животных и смертельно опасна. Даже если вы не волонтер, который собирается работать с животными, а просто любите быть на природе или планируете ночевать в палатке, ВОЗ советует вам вакцинацию от бешенства перед отпуском.
Гуляет по 150 странам, особенно – во Вьетнаме, Индии, Китае, Африке и Южной Америки.
Вакцинацию от бешенства стоит пройти за месяц (или более) до поездки. Это сократит количество уколов в случае, если вас укусит зараженное животное. Курс рассчитан на 28 дней и состоит из трех инъекций. Иммунитет сохраняется 3 года.
Прививки от дифтерии, столбняка, коклюша
Дифтерия чаще всего протекает как острое воспаление глотки и носа, но главная угроза – не воспаление, а отравляющий токсин, который вырабатывается бактерией–возбудителем – дифтерийной палочкой. Она поражает сердечнососудистую и нервную системы. Заражение происходит воздушно-капельным способом или через грязные руки.
Столбняк вызывается бактериями, которые обитают в почве и кишечнике животных. Эти микроорганизмы выделяют нейротоксины, которые и приводят к столбняку: на вид у человека сильные судороги, но на самом деле нарушается работа мозга, а это чревато остановкой дыхания и сердца.
Коклюш — болезнь дыхательных путей, вызывается бактерией, живущей во рту, носу и гортани. Проявляется сильным кашлем, а встречается чаще всего у детей, так что во взрослом возрасте коклюш нередко принимают за бронхит.
От дифтерии, столбняка и коклюша разработана комплексная вакцина – АКДС. В первый год жизни инъекции ставят трижды, потом еще по разу – в полтора года, в шесть лет и в 16. После этого нужно прививаться каждые 10 лет — в 26, 36 и т.д.
Даже если вы все пропустили, поставить прививку никогда не поздно. Она рекомендована детям и взрослым, которые отправляются в Азию или Африку. Также в зоне риска – все острова Океании (за исключением Новой Зеландии), а также страны Латинской Америки: Эквадор, Перу, Панама, Колумбия.
Прививка от Клещевого энцефалита и Японский Энцефалит
Энцефалит переносится клещами, протекает тяжело и имеет печальные последствия. Рискуют даже столичные жители, что уж говорить о тех, кто собрался в горы и леса, на Урал, в Карелию, Сибирь или Поволжье. Кроме того, энцефалит распространен в Австрии и Чехии. При этом заразиться энцефалитом можно даже через мясо или молоко зараженного животного.
Клещи активизируются весной и летом, а вот прививки от энцефалита начинают делать осенью. Вакцинация включает две инъекции с перерывом в 1-3 месяца. Далее нужно прививаться каждый год.
![]()
(Источник фото: montemlife.com).
Профилактика от Малярии
Малярию вызывают микроскопические одноклеточные – плазмодии, которые передаются через укусы инфицированных комаров. Симптомы – лихорадка, озноб и головная боль. Они не проходят просто так – и у детей, и у взрослых поражаются внутренние органы.
Сильнее всего малярия распространена в Африке, Юго-Восточной Азии, Латинской Америке и на Ближнем Востоке. Особенно повышается опасность заболеть малярией в сезон дождей или сразу после него, когда комаров особенно много.
Борьба с переносчиками – основа профилактики малярии: инсектициды, москитные сетки – всем этим пренебрегать нельзя. Также есть противомалярийные препараты, которые нужно принимать до и во время поездки.
А вот вакцины против малярии пока не существует. Только в 2017 году группа американских и немецких ученых сообщила о первых успехах: завершилась первая фаза клинических исследований комбинированной вакцины от малярии. Пока она представляется довольно эффективной, но впереди еще несколько этапов исследований.
Дополнительные методы защиты
Медицина достигла больших высот, но вирусы и бактерии от нее не отстают, поэтому есть заболевания, которые нельзя предупредить прививкой. Например, малярия, лихорадки Эбола, Ласса, Денге или Зика. Все они переносятся комарами, так что спасаться надо именно от комаров:
- использовать противомоскитные сетки,
- покупать репелленты и
- выбирать отели, где регулярно проводятся обработки от насекомых.
Кроме того, остаются классические правила, которые помогут избежать неприятностей со здоровьем в любой стране:
- пить бутилированную воду;
- не купаться в грязных водоемах
- мыть руки перед едой и носить с собой антисептическое средство;
- обедать в цивилизованных местах и не пробовать продукты на улице – разве что сразу после термообработки.
О том, необходимы ли прививки, и в какие страны вакцинация – одно из условий для въезда, читайте в статье про прививки для заграницы.
Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу. Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
|