Цитомегаловирус сдавать пцр или ифа
ПЦР и ИФА два метода диагностики, заслужившие признание среди медицинских работников. Оба исследования из разряда молекулярной биохимии – точные и достоверные. Имеется разница между ПЦР или ИФА, что лучше и правдивей характеризует патологии? Для ответа на вопрос стоит понять суть методик, обозначить сходства и отличия диагностических способов.
Что такое ПЦР?
ПЦР высокочувствительная полимеразная цепная реакция, которая обнаружит возбудителя болезни (вирусы, бактерии, хламидии) в организме. Методика основана на определении специфической структуры ДНК, имеющейся у инфекции. ПЦР проводится при подозрении на скрытое хроническое течение инфекционного процесса в организме, пребывающего в латентной форме. К особенностям и достоинствам ПЦР относят:
- высокую 100% чувствительность к возбудителям любого типа с наличием уникальных фрагментов нуклеиновых кислот,
- быстроту получения результата,
- возможность определения численности одного вида возбудителя,
- одновременное диагностирование нескольких возбудителей.
Лаборанты без труда с помощью полимеразноцепной реакции определяют ДНК структуру одиночного возбудителя, что дает возможность отслеживать и оценивать результаты лечения после назначения медикаментозной терапии. ПЦР, как новый метод исследования, незаменим для постановки диагноза при таких заболеваниях:
- туберкулез,
- дифтерия,
- сальмонеллез,
- ВИЧ,
- СПИД,
- гепатит С независимой стадии,
- бактериоз.
Точность ПЦР как методики достигает 99% с выявлением возбудителей на начальном этапе поражения организма при отсутствии особой симптоматики у пациентов. Это гарантирует быстрое излечение от болезней, достижение устойчивой ремиссии в ряде случаев.
Что такое ИФА?
ИФА – иммунный метод исследования и точный анализ для выявления патологий в организме, вызванных инфекционными возбудителями. Исследование назначается при подозрении на:
- сифилис,
- гепатиты B, C,
- хламидиоз,
- токсоплазмоз,
- цитомегаловирус,
- вирусный герпес,
- уреаплазмоз,
- женский микоплазмоз.
Иммунофера позволяет выявить онкологию на раннем этапе. ИФА назначают для выявления уровня гормонов в крови, диагностики заболеваний эндокринной системы путем обнаружения онкомаркеров. Иммуноферментное исследование имеет множество достоинств:
- простота и быстрота проведения,
- высокая чувствительность при реакциях антиген-антитело даже на фоне незначительной концентрации возбудителя в организме,
- высокий уровень специфичности анализа, что позволяет быстро обнаружить и установить комплекс антиген-антитело, используемый фермент послужит меткой, способной точно зафиксировать сигнал взаимодействия между ними, распознать иммуноглобулины (антитела igm, igg) в крови.
В случае инфицирования организма на начальном этапе преобладают иммуноглобулины класса М. По мере прогрессирования инфекционного процесса присоединяются антитела класса А. Если заболевание переходит в запущенную стадию, то начинается выработка иммуноглобулина класса G. Ферментная реакция иммуноглобулина выявит степень тяжести заболевания и стадию развития патологии.

Чем отличается ИФА от ПЦР?
ПЦР и иммуноферметный (ИФА) анализы одинаково востребованы в целях диагностики. Оба исследования имеют плюсы и минусы, сходства и различия.
- ИФА. Основное направление – обнаружение продуктов жизнедеятельности маркерных белков или установление контактов между возбудителем и иммунной системой. Опровержение либо подтверждение факта распространения инфекции в органах. Отличие ИФА от метода ПЦР – пригодность любого биоматериала для анализа: образца ткани, слюны, мочи, крови.
- ПЦР позволяет выявить конкретного возбудителя, относящегося к группе грибков, вирусов, бактерий. Полимеразный способ диагностики обнаружит патогенный организм в исследуемом материале: жидкость, ткань, орган. Для получения масштабной картины происходящих внутри организма патологических процессов врачи назначают сразу 2 вида анализа в комплексе. Это важно для выявления ЗПППА (патологий, передающихся при половом акте).
Чтобы с точностью установить инфекционное заболевание, передающееся половым путем, и уровень антител в крови, сначала проводится ПЦР, ведь результаты ИФА исследования неразумно брать за основу без получения первичных данных.
При выявлении антител в организме по одному ИФА нельзя сказать однозначно: протекает ли патологический процесс в организме или нет. Возможно, контакты с возбудителем были, но далеко в прошлом, и анализ может выдать ложный результат.
Нельзя делать однозначные выводы о ПЦР или ИФА, и что на самом деле достовернее. ИФА – эффективный метод диагностики, но вероятность развития заболевания может подтвердить только ПЦР, поэтому разумно проводить оба исследования совместно. ПЦР – более точный метод исследования, но в образце материала ткани и на отдельном участке тела. Несмотря на точность методики погрешности случаются нередко, ведь инфекционный процесс может быстро распространяться по организму.
Уследить за продвижением, например: хламидий по каналу шейки матки, бывает затруднительно. Инфекция может отсутствовать в яичниках и маточных трубах, когда тест на ИФА дает положительный ответ, а тест на ПЦР – отрицательный. Бывает, что наоборот. Для получения 100% результата оба теста на ПЦР и ИФА лучше проводить совместно.
Бывает, что результаты ПЦР или анализа ИФА не совпадают, что случается при длительном хроническом протекании инфекции или привыкании организма к ее влиянию. В данном случае ИФА – отрицательный, а ПЦР – положительный. Если в мазке немного микробов, но формируются антитела и титры долго сохраняются в крови даже после проведенного лечебного курса, то ИФА будет положительным, а ПЦР – отрицательным.
Нередко методы дают ложноположительные недостоверные ответы, когда, например: ИФА положительный, ПЦР положительный. В учет берется симптоматика пациентов, проходили ли они лечение от инфекций. Ведь бывает, что ПЦР отрицательно и ИФА отрицательно.
Разные клинические случаи требуют индивидуального подхода. Поэтому, какой анализ лучше к проведению и что точнее: ПЦР или ИФА – решение принимает лечащий врач.
Проверяться на наличие скрытых половых инфекций и сдавать анализы желательно с партнером. Ведь бывает, что у одного явно выражено течение воспалительного процесса, а у другого нет даже подозрений, что негативно отражается на половой жизни и вызывает недоверие. Всегда лучше пройти консультацию у врача и пролечиться обоим партнерам, чтобы повысить эффективность лечебного курса и сократить сроки терапии.
Например: при уреаплазмозе и микоплазмозе хорошие результаты от лечения воспалительных процессов в малом тазу можно получить только в случае прохождения совместного лечебного курса.
С учетом особенностей можно сделать вывод, что ПЦР-диагностика и ИФА отличие имеют, но оба способа способны достоверно определить наличие патологий. Однако только специалистам под силу выявить разницу между методами, выбрать реальные и правильные методы для диагностики, более точно дать расшифровку полученным результатам анализов.
Узнать подробнее о методе ПЦР можно из видеоролика:
Цитомегаловирус (ЦМВ) – одна из разновидностей герпеса. Он может приводить к появлению у человека симптомов, которые будут характерны для большого количества других заболеваний. Отличить цитомегаловирусную инфекцию (ЦМВИ) может быть достаточно сложно. Поэтому важно выявить или исключить присутствие в организме этого вируса. ПЦР на ЦМВ – простой и эффективный способ определить наличие герпесвируса.
Что такое ПЦР
Полимеразная цепная реакция (ПЦР) – метод лабораторной диагностики, при котором выявляется присутствие различных ДНК в забранном на анализ биоматериале. Этот метод используется для определения степени родства между людьми, для производства клонированных генов, для изучения генов в целом. Также метод ПЦР активно применяется при диагностике различных заболеваний, которые имеют инфекционную или наследственную природу. Выявление инфекционного заболевания возможно благодаря способности определить ДНК вируса в биоматериале человека.
ПЦР при цитомегаловирусе это эффективный метод, так как:
- для анализа подходит практически любой материал – моча, кровь, слюна, соскоб с уретры и другие;
- позволяет выявить ЦМВ на самых ранних стадиях заражения и при скрытом течении болезни;
- ЦМВ определяется даже при малом его количестве в организме человека;
- высокая скорость получения результатов;
- гарантированная точность данных (при правильном взятии материала и предварительное подготовке к его сдаче).
ПЦР на цитомегаловирус
Как сдавать анализ
Правила подготовки к сдаче анализа на ЦМВ ничем не отличаются от рекомендаций относительно подготовки к какому-либо другому анализу. Соблюдение этих рекомендаций поможет получить достоверный результат.
Подготовка к тесту на определение ДНК cytomegalovirus DNA в крови:
- Не принимать антибиотики в течение двух дней.
- Не курить перед анализом.
- В течение двух суток не употреблять жирную пищу и спиртные напитки.
- Перед анализом нельзя проходить ректальный осмотр, физиотерапию, рентген.
- Сдавать кровь натощак утром. В случае, если кровь будут сдавать вечером, нужно не есть в течение минимум 7 часов.
Если материал на ЦМВ сдаётся путём соскоба из влагалища и уретры:
- Не вводить медикаменты и делать спринцевание в течение минимум 1 суток.
- Не иметь половых контактов за 3 суток.
- При соскобе из уретры необходимо не мочиться за два — три часа до сдачи биоматериала.
Если для ПЦР на ЦМВ будет сдаваться моча, то её нужно собирать утром после пробуждения, до приёма пищи и любых жидкостей. Биоматериал необходимо отдать на анализ в лабораторию в течение ближайших 3 часов после мочеиспускания.
Если анализироваться будет слюна на цитомегаловирус, то её следует сдавать также в утреннее время. Перед мазком на ЦМВ нельзя принимать пищу, пить различные жидкости, чистить зубы, курить.
Важно соблюдать все вышеперечисленные рекомендации. Это позволит поставить верный диагноз и возможность прогнозирования лечения. Отклонение от них может привести к получению ложноположительных или ложноотрицательных результатов. Это может быть чревато усугублением состояния здоровья.
Цитомегаловирус Igg и Igm. ИФА и ПЦР при цитомегаловирусе, авидность к цитомегаловирусу
Когда ПЦР будет готов
Сроки готовности результатов ПЦР на ЦМВ зависят только от клиники или лаборатории, в которой сдавался анализ.
Многие клиники и лаборатории способны предоставить результаты ПЦР на ЦМВ на следующий рабочий день после сбора биоматериала. Часто данные можно получить уже в течение дня, когда был сдан анализ.
Однако иногда результат может быть известен только через 2-3 дня. С этим можно столкнуться при большой загруженности лаборатории, или если клиника вынуждена направлять материалы для анализа в другую лабораторию.
Сроки готовности результатов ПЦР на ЦМВ всегда озвучиваются и оговариваются заранее.
Цитомегаловирус в крови, моче, слюне, ложноположительный результат на цитомегаловирус
Расшифровка ПЦР при цитомегаловирусе
Отрицательный результат ПЦР на ЦМВ говорит об отсутствии заражения. Такой ответ бывает в двух случаях:
- В материале не обнаружено ДНК фрагментов цитомегаловируса.
- В материале недостаточно клеток, необходимых для проведения анализа и получения достоверного результата (нарушены правила сдачи материала или проведения анализа).
Положительный результат ПЦР на ЦМВ говорит об обнаружении патогена в организме. Такой ответ ПЦР возможен в двух случаях:
- При исследовании было найдено ДНК цитомегаловируса. Пациент имеет первичное или повторное заболевание.
- В биоматериале были обнаружены клетки, не специфичные для биоматериала (нарушены правила сдачи материала).
При анализе данных ПЦР на цитомегаловирус учитывается наличие антител IgM и IgG.
Положительная реакция на IgG может говорить, что у пациента есть иммунитет, он является носителем вируса и заражение является невозможным; что у пациента произошло повторное обострение болезни из-за снижения общей защитной функции организма.
Наиболее внимательно к процессу сдачи ПЦР на ЦМВ и точности его результатов следует относиться людям с ВИЧ, родителям маленьких детей и женщинам в период беременности. Иногда потребуется неоднократная сдача анализа.
Цитомегаловирус в крови, моче, слюне, ложноположительный результат на цитомегаловирус
Цитомегаловирус присутствует в организме около 90% взрослых людей. И только у половины из них он может активизироваться и привести к развитию болезни. Симптомы, которые он вызывает, сходны со многими другими заболеваниями. Чтобы врач смог поставить верный диагноз и выбрать самый эффективный способ лечения необходимо сдать ПЦР на определение ЦМВ.
Последнее обновление - 29 января 2018 в 00:13
Время на чтение: 6 мин
Цитомегаловирусная инфекция, цитомегалия – распространённое, часто врожденное заболевание, которое провоцирует цитомегаловирус, CMV.
Анализ на инфекцию ЦМВ показывает положительный результат у 90% людей, которые проходят обследование.
Каждый может быть носителем независимо от возраста и пола. Протекает бессимптомно до момента понижения иммунитета у людей.
Причины активизации:
- ВИЧ-инфекция, СПИД;
- хронические имеющиеся болезни;
- беременность. Планирование, протекание, послеродовой период;
- злокачественные новообразования;
- артериальная гипертензия;
- периодические процедуры диализа;
- последствия трансплантации.
Защитная реакция организма при попадании цитомегаловируса – это появление антитела к ЦМВ, иммуноглобулина IgM и IgG. Именно их показатели в крови и учитывают при определении степени и формы, составления возможного прогноза течения болезни.
Непредсказуемыми последствиями инфекция может обернуться для грудничков, а также внутриутробного состояния плода.
Что такое цитомегаловирус
Имеет несколько определений, как герпесвирус человека 5 типа, ЦМВ, цитомегаловирус. Патогенный микроорганизм проникает в ДНК, поражает клетки человека и протекает в хронической форме. Вместе с кровотоком быстро распространяется по всему организму и попадает в важные органы и системы жизнедеятельности человека.
Способы заражения цитомегаловирусом:
- воздушно-капельный путь. Кашель, чихание, поцелуй;
- трансплантация. Пересадка зараженных органов;
- наличие CMV в крови донора;
- от матери к плоду через плаценту;
- незащищенный половой акт.
В здоровом организме не проявляет себя долгое время, поэтому часто диагностируется в уже запущенной стадии. Инкубационный период такого заболевания составляет до 60 дней.
Первые симптомы цитомегаловирус проявляет как обычная инфекция:
- мочевого пузыря, почек, надпочечников;
- половой системы. Систематические проявления заболеваний, источник которого невозможно определить;
- желчевыводящих путей. Нарушение слизистой печеночного эпителия;
- желудочно-кишечного тракта. Воспаление поджелудочной железы;
- органов дыхания. Пневмония, бронхит;
- респираторная. Напоминает ОРВИ, грипп, затяжную простуду. Характеризуется слабостью, мигренями, повышенной температурой.
Приводит к тяжелому воспалительному процессу всех внутренних органов, снижению иммунной системы. Делает невозможным лечение сопутствующих заболеваний антибиотиками и другими лекарственными препаратами. При обращении к специалисту назначается для определения причины осложнений ЦМВ специальный анализ.
Цитомегалия у детей и взрослых
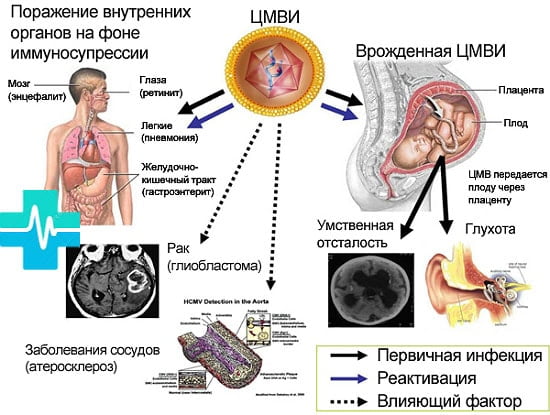
Цитомегаловирусная инфекция или цитомегалия вызывает в организме реакцию со стороны иммунной системы на наличие чужеродных клеток. Начинают вырабатываться защитные белковые антитела, как IgM, IgG, а также лимфоциты: CD 4, CD 8.
Показатель иммуноглобулина М указывает на первичное заражение. Через 2 месяца меняется на G, который указывает на хроническое течение или цитомегалию.
Она имеет свои разновидности в зависимости от формы инфицирования:
- врожденная. Человек, зараженный в утробе матери в большинстве случаев может всю жизнь не знать о наличии ЦМВ в организме. В редких случаях, когда мать перенесла первичное попадание вируса, он вызывает у грудничков желтуху, воспаление сетчатки глаза с последующей потерей зрения, небольшие кожные кровоизлияния, высыпания. Угроза задержки внутриутробного развития и выкидыша;
- приобретённая. Источником заражения может быть в детском возрасте грудное вскармливание. Во взрослой жизни — половой контакт, пересадка органов, переливание крови;
- мононуклеозоподобный синдром. Характеризуется теми же симптомами, как вирус Эбштейна-Барра. Сопровождается наличием лихорадки, болевыми ощущениями в мышцах, суставах, увеличением лимфоузлов. Реже вызывает краснуху, гепатит и пневмонию;
- лица, входящие в особую группу риска. У ВИЧ-инфицированных пациентов цитомегаловирус приводит к энцефалиту, кровотечению в желудочно-кишечном тракте, желтухе, поражениям мочеполовых органов. Возможна полная дисфункция всех систем и летальный исход. При пересадке органов наблюдается отторжение донорского материала.
В большинстве случаев цитомегаловирус становится ухудшением состояния здоровья человека, обострением имеющихся заболеваний и часто к смерти. Особенно это касается людей с пониженным иммунитетом, новорождённых, а также людей в период после трансплантации органов, которые вынуждены угнетать защитные клетки организма.
Анализы на ЦМВ

Так как определенных опасений состояние здоровья у человека не возникает, он может всю жизнь быть только носителем цитомегаловирусной инфекции и не знать об этом.
Даже слишком частые проявления воспалительных процессов могут заканчиваться быстро и не вызывать подозрений. А общие стандартные анализы не всегда способны определить наличие серьезного клеточного поражения чужеродными микроорганизмами.
Причины, по которым на цитомегаловирус анализ обязателен:
- планирование и течение беременности;
- угроза выкидыша;
- подозрение на внутриутробное инфицирование плода;
- прием препаратов против новообразований;
- ВИЧ-инфекции;
- предстоящее донорство;
- трансплантация;
- длительное течение воспалительных процессов в организме у взрослых и детей.
В этих случаях определяется цитомегалия. И дальнейшее лечение зависит от продолжения исследования вируса, его формы и длительности инфицирования организма. Но, к сожалению, саму инфекцию можно только приглушить до латентного состояния.
Чтобы предупредить ее появление придется регулярно проходить обследование и часто сдавать соответствующие анализы. При необходимости находиться на диспансерном учете.
Иммуноферментный анализ на цитомегаловирус

Иммунологический метод, как анализ крови ИФА, позволяет изучить точный химический состав и наличие антител, которые в случае проникновения чужеродных клеток вырабатывает организм. При проведении исследования используются специальные титры, которые указывают, сколько раз в крови и ее сыворотке при разведении была обнаружена положительная реакция.
Полная расшифровка анализа на цитомегаловирус предусматривает соотношение в крови антител IgM, IgG:
На данный момент этот способ определения заболевания считается самым надежным. При правильном лабораторном изучении результат составляет 100%. Иногда назначается повторное проведение обследования при отсутствии какого-либо из двух антител в результатах. В этом случае анализ считается ложным.
ПЦР анализ на цитомегаловирус

Применение полимеразной цепной реакции часто достаточно эффективно при правильном взятии исследуемого материала. Может иметь погрешность при протекании латентной или хронической форм цитомегаловируса.
Чтобы провести анализ ЦМВ собирается любой секрет организма: моча, сперма, слюна, мокрота, кровь, кал. Это могут быть и жидкости: спинномозговая, плевральная. Соскобы и мазки из внешних органов выделительной мочеполовой системы.
Правила для проведения ПЦР анализа на цитомегаловирус:
- исключение половой близости. За 3 суток до забора материала;
- не использовать антибактериальные жидкости и предметы гигиены;
- перед или после 2 дней после менструального цикла;
- нельзя посещать туалет за 3 часа до взятия материала.
В пробе, взятой для исследования, выделяют ДНК. С помощью специальных синтетических реакций подбирают похожие, ранее полученные фрагменты вируса. Положительный результат – наличие ЦМВ, отрицательный – отсутствие.
Редкие случаи ложноотрицательных показателей свидетельствуют о незначительном количестве цитомегаловируса или стадии его бессимптомного протекания.
Анализ РИФ на цитомегаловирус

Еще одним методом определения ЦМВ является непрямая иммунофлуоресценция. Определяет наличие в крови показателя, как РР65. Это значение белковой оболочки, находящейся в лейкоцитах.
При проведении этого анализа учитывается степень соединительных связей между антителами и антигенами, индекс авидности:
- 35% — 40%. Первичное попадание вируса;
- 40% — 60%. Ложный результат. Повторный анализ проводится через 2 недели;
- 60% — 70%. Хроническое инфицирование.
Указываются процентные показатели иммуноглобулинов IgG по отношению к цитомегаловирусной инфекции. Чем выше цифра, тем большее количество белковых клеток выделяет организм для борьбы с вирусным заболеванием.
Единой общепринятой нормы выработки антител типа IgG нет. Она высчитывается индивидуально в зависимости от возраста и индивидуальных особенностей носителя вируса.
Лечение цитомегаловируса

В большинстве случаев острая форма воздействия инфекции на организм не требует терапии. Человек может самостоятельно справиться с симптомами и характерными особенностями болезни.
Лечение назначается в случае угрозы для жизни или ухудшения состояния здоровья, нарушения работы органов и систем.
Полностью избавиться от цитомегаловирусной инфекции невозможно. Целью лечения является уменьшение клеток, пораженных вирусом и восстановление организма, повышение уровня иммунитета. В случае успешно проведенного курса антитела устраняют активность инфекции до латентной формы.
Цитомегаловирус (ЦМВ) или вирус герпеса 5 типа, – ДНК-содержащий вирус Cytomegalovirus hominis семейства Herpesviridae подсемейства Betaherpesvirinae. Цитомегаловирусная инфекция (ЦМВИ) человека – хроническая антропонозная болезнь вирусной этиологии, характеризующаяся многообразием форм патологического процесса и клинических проявлений – от латентной инфекции до клинически выраженного генерализованного заболевания. Заболевание ЦМВИ классифицируют в зависимости от сроков и механизмов заражения (врожденная и приобретенная инфекция, пренатальная, интранатальная и постнатальная), степени активности вируса (латентная, персистирующая и реактивированная инфекция), первичного или повторного заражения (острая инфекция, реактивация вируса и реинфекция).
Отличительными особенностями инфекции являются возможность ЦМВ персистировать во многих органах и способность его к инфицированию практически всех клеток организма человека, что предопределяет многообразие клинических проявлений, как при врожденной, так и приобретенной формах инфекции. ЦМВ рассматривается в качестве основного возбудителя внутриутробной инфекции, имеющей самые различные исходы: от инфицирования без реализации инфекции, формирования пороков развития и заболевания новорожденных до гибели плода и мертворождения.
ЦМВИ – типичный антропоноз. Источником инфекции является больной человек либо вирусоноситель. Пути передачи: вертикальный, половой, воздушнокапельный, фекально-оральный, артифициальный (парентеральный). Факторами передачи являются кровь, цервикальный и вагинальный секреты, сперма, женское молоко. Вирус выделяется с мочой, фекалиями, слюной, мокротой, в меньшей степени – со слезной жидкостью. Заражение может происходить также при переливании крови, трансплантации органов и тканей. Цитомегалия — широко распространенная инфекция, среди взрослого населения РФ у 73–98% обнаружены АТ-ЦМВ.
ЦМВИ относится к оппортунистическим инфекциям, особую опасность представляет для больных с иммунодефицитами различной природы. Иммуносупрессия приводит к реактивации латентной инфекции и развитию манифестных вариантов болезни с поражением различных органов и систем, способных привести к летальному исходу. Манифестная ЦМВИ занимает одно из первых мест в структуре оппортунистических заболеваний у ВИЧ-инфицированных пациентов. Данная патология встречается у 20–40% больных СПИДом, не получающих антиретровирусной терапии. Клинически выраженная ЦМВИ — одно из серьезных инфекционных осложнений при трансплантации органов, инфекция обостряет процессы, приводящие к реакции отторжения трансплантата.
При персистенции ЦМВ в организме человека выделяют две стадии, которые сменяют друг друга – продуктивную (с репликацией вируса) и латентную. Выход вируса из латентной стадии означает реактивацию, что может быть предопределено снижением иммунорезистентности либо появлением иных факторов, способствующих его репродукции. Выявление прямых маркеров репликации вируса (виремия, ДНК или АГ) свидетельствует о наличии инфекции.
При первичном заражении на 5–7 день вырабатываются АТ IgM, через 10–14 дней – низкоавидные АТ IgG, затем постепенно авидность этих АТ увеличивается, они становятся высокоавидными. АТ IgM исчезают через один месяц, низкоавидные АТ IgG – через 1–3 месяца, высокоавидные АТ IgG циркулируют в крови носителя пожизненно. При первичном инфицировании в стадии “серологического окна”, до начала синтеза АТ, происходит активная репликация вируса, в этот период единственным маркером инфекции является ДНК вируса в крови. При реактивации возможно появление АТ IgM и/или IgA, а также низкоавидных АТ IgG; в пик реактивации выявляются ДНК либо АГ ЦМВ в плазме крови.
Решающим условием антенатальной ЦМВИ является виремия у матери вследствие первичного или повторного заражением вирусом или его реактивации. ЦМВ способен преодолевать плацентарный барьер и поражать плод в различные сроки беременности, вызывая врожденную инфекцию. По данным различных авторов, активная форма ЦМВИ выявляется у женщин с отягощенным акушерским анамнезом в 35–60% случаев. Входными воротами для вируса в антенатальном и интранатальном периодах течения беременности могут быть плацента и плодные оболочки, в неонатальном периоде и позже – дыхательные пути и пищеварительный тракт, возможно заражение и через кровь.
ЦМВ обладает преимущественно нейротропным, эпителиотропным, гепатотропным и кардиотропным действием на плод. Его воздействие может быть и опосредованным, приводящим к различным нарушениям в плаценте: расстройству маточно- плацентарного кровообращения, отклонению в эволюционном формировании плаценты. Клиническим эквивалентом этих расстройств могут быть сокращение продолжительности беременности и преждевременное родоразрешение, рождение детей с симптомами перенесенной гипоксии или признаками внутриутробной гипотрофии, общая задержка внутриутробного развития.
Наибольшее значение для развития ранних перинатальных поражений плода имеет гематогенный путь инфицирования. Кроме того, для интранатальных и более поздних поражений характерными являются вертикальный и контактный пути передачи ЦМВ, нередки также случаи смешанного инфицирования. Острая ЦМВИ может протекать в виде генерализованной формы с присоединением вторичных инфекций и иметь летальный исход уже в первые недели жизни ребенка. При инфицировании плода во время реактивации латентной ЦМВИ чаще имеют место поздние проявления инфекции в виде нарушений зрения, слуха, задержки психического развития, двигательных нарушений. При отсутствии выраженных иммунологических нарушений острая ЦМВИ переходит в латентную с пожизненным присутствием вируса в организме человека. Развитие иммуносупрессии, в частности связанной с ВИЧ-инфекцией, ведет к возобновлению репликации ЦМВ, появлению вируса в крови и манифестации заболевания. Летальность больных ВИЧ-инфекцией, страдающих ЦМВИ, составляет 25–27%.
Клинический диагноз ЦМВ-инфекции требует обязательного лабораторного подтверждения. Выявление в крови пациента АТ-ЦМВ IgМ и/или IgG недостаточно ни для установления факта активной репликации ЦМВ, ни для подтверждения манифестной формы заболевания.
Показания к обследованию
- Женщины, планирующие беременность;
- женщины с отягощенным акушерским анамнезом (перинатальные потери, рождение ребенка с врожденными пороками развития);
- беременные женщины (в первую очередь имеющие УЗИ-признаки внутриутробной инфекции, лимфоаденопатии, лихорадку, гепатит и гепатоспленомегалию неясного генеза);
- беременные женщины с иммунодефицитом, в т. ч. с ВИЧ-инфекцией;
- матери, родившие ребенка с признаками внутриутробной инфекцией или врожденными пороками развития;
- дети, имеющие симптоматику врожденной инфекции, пороки развития или рожденные женщинами из группы риска по внутриутробной передаче ЦМВ;
- пациенты (в первую очередь новорожденные) с сепсисом, гепатитами, менингоэнцефалитом, пневмонией, поражением ЖКТ;
- пациенты с наличием иммунодефицита с клинической картиной органных или генерализованных поражений.
- Врожденная ЦМВИ – краснуха, токсоплазмоз, неонатальный герпес, сифилис, бактериальная инфекция, гемолитическая болезнь новорожденных, родовая травма, наследственные синдромы;
- мононуклеозоподобное заболевание – инфекции, вызываемые вирусом Эпштейна-Барр, герпес-вирусами 6 и 7 типов, острая ВИЧ-инфекция, стрептококковый тонзиллит, дебют острого лейкоза;
- заболевание органов дыхания у детей раннего возраста – коклюш, бактериальный трахеит или трахеобронхит, РС-вирусной инфекция, герпетический трахеобронхит;
- у больных с иммунодефицитом – пневмоцистная пневмония, туберкулез, токсоплазмоз, микоплазменная пневмония, грибковые и герпетические инфекции, бактериальный сепсис, лимфопролиферативные заболевания, ВИЧ-энцефалит, нейросифилис, прогрессирующая многоочаговая лейкоэнцефалопатия;
- полинейропатия и полирадикулопатия – полирадикулопатия, вызванная герпесвирусами 2 и 6 типов, синдром Гийена-Барре, токсическая полинейропатия, связанная с приемом лекарственных средств, алкоголя, наркотических психотропных веществ.
Этиологическая лабораторная диагностика включает микроскопические исследования, выявление возбудителя в культуре клеток, обнаружение АГ или ДНК, определение АТ IgM, IgА, IgG, авидности АТ IgG.
Материал для исследования
- Кровь (сыворотка, плазма), лейкоциты крови, моча, слюна, СМЖ – культуральные исследования, выявление ДНК;
- пуповинная кровь, амниотическая жидкость – выявление ДНК;
- слюна, моча – выявление АГ;
- сыворотка/плазма крови – определение АТ.
Для обнаружения АГ вируса в слюне и моче используют метод РИФ, по количеству светящихся клеток можно приблизительно оценить интенсивность выделения вируса. В связи с персистенцией ЦМВ обнаружение АГ не указывает на активность инфекционного процесса, для ее оценки требуются дополнительные исследования – выявление отдельных АГ вируса (р55, рр65 и др.).
При проведении микроскопического исследования (световая микроскопия) основными морфологическими признаками ЦМВИ являются гигантские клетки с внутриядерными включениями (цитомегалы). Их можно обнаружить в эпителии почечных канальцев, желчных протоках, выводных протоках слюнных желез, поджелудочной железы, ткани легких, клетках глии, нейронах, эндотелиоцитах. Наличие таких клеток указывает на репродукцию вируса, однако они обнаруживаются не во всех случаях активной инфекции. Диагностическая чувствительность метода не превышает 50%.
Определение специфических АТ к вирусу помогает в распознавании заражения человека ЦМВ, но ввиду длительного периода нарастания титра АТ от момента инфицирования, последующего долгого сохранения их в крови, трансплацентарного перехода АТ IgG от матери к плоду (выявляются у ребенка до 1,5 лет) диагностическая ценность исследования ограничена. При наблюдении в динамике (2–4 недели) повышение титра АТ IgG в 4 раза указывает на активную ЦМВИ. Однако необходимость длительного периода наблюдения (до 4 недель) и возможность сохранения повышенного титра АТ на протяжении ряда лет лимитирует использование такого подхода к диагностике.
Дополнительным исследованием при поражении мозга, вызванного ЦМВ, может быть параллельное обнаружение АТ IgG в периферической крови и СМЖ методом ИФА с последующим расчетом их соотношения. Значение соотношения позволяет выявить интратекальную продукцию АТ и соответственно вовлечение в инфекционный процесс ЦНС.
Иммуноблот позволяет детектировать АТ IgM и IgG к отдельным белкам ЦМВ, подтвердить специфичность исследования, следить в динамике за появлением и исчезновением отдельных белков, что имеет высокое диагностическое и прогностическое значение. Наличие АТ к отдельным АГ вируса подтверждает формирование иммунного ответа к ЦМВ.
Показания к применению различных лабораторных исследований и интерпретация их результатов у разных категорий обследуемых
Диагностика первичного заражения, в т. ч. в период беременности, возможна только у пациентов, в крови которых отсутствуют АТ-ЦМВ. Независимо от клинических вариантов заболевания, при первичной ЦМВИ выявляются прямые (присутствие вируса, его ДНК или АГ) и косвенные (АТ-ЦМВ) лабораторные маркеры активной репликации ЦМВ. При обследовании больных при подозрении на активную ЦМВИ и манифестную форму заболевания (ЦМВ-болезнь) необходимо количественное определение содержания ДНК ЦМВ в крови. Определение ДНК ЦМВ в ликворе, плевральной жидкости, БАЛЖ, биоптатах бронхов, биоптатов органов выполняют при наличии соответствующей органной патологии.
Выявление прямых маркеров репликации вируса (виремия, ДНК или АГ) свидетельствует о наличии инфекции. Выявление ДНК ЦМВ или АГ вируса в крови беременной женщины – основной маркер высокого риска заражения плода и развития врожденной ЦМВИ.
Отсутствие АТ-ЦМВ IgM, IgА и IgG означает отсутствие ЦМВ в организме. Однако у лиц с выраженным иммунодефицитом при активной репликации ЦМВ продукция специфических АТ может быть снижена до неопределяемого уровня.
Выявление АТ-ЦМВ разных классов позволяет определить фазы инфекционного процесса (репликативная или латентная). АТ IgM чаще оценивают как маркер первичной герпес-вирусной инфекции. При выявлении АТ IgM для подтверждения инфицирования ЦМВ рекомендуются дополнительные исследования: определение АТ IgА или авидности АТ IgG, выявление АТ к отдельным белкам с использованием иммуноблота; повторное обследование женщины или ребенка через 2 недели. Выявление АТ IgА и(или) низкоавидных АТ IgG подтверждает наличие инфекции. При повторном выявлении АТ IgM и отсутствии IgА и(или) низкоавидных IgG результат выявления АТ IgM считают ложноположительным.
Выявление АТ IgM и IgG к предранним белкам-антигенам и низкоавидных АТ IgG свидетельствует о первичном инфекционном процессе.
Обнаружение только АТ IgG не позволяет охарактеризовать период заболевания. При наличии иммуносупрессии классического (4-х кратного) увеличения АТ IgG во время рецидива не наблюдают.
Установление факта инфицирования плода осуществляется на основании обнаружения ДНК ЦМВ. Выбор биологического материала определяется с учетом срока гестации, обусловливающего возможность проведения того или иного метода инвазивной пренатальной диагностики: амниотическая жидкость – 16–23 недели, пуповинная кровь – 20–24 недели. Косвенным подтверждением факта инфицирования плода является обнаружение АТ IgM и/или АТ IgА в пуповинной крови (проведение исследования возможно с 22 недели беременности).
Лабораторная диагностика врожденной ЦМВИ основана на обнаружении ЦМВ, его ДНК или АГ в различном биологическом материале (периферическая кровь, моча, слюна, смывы и мазки от ротоглотки, СМЖ) и выявлении в сыворотке или плазме крови АТ IgМ и IgА в течение первых 7 дней после рождения. Проведение исследования в более поздние сроки не позволяет дифференцировать врожденную и приобретенную инфекцию. Выявление ДНК ЦМВ или АГ вируса в крови, моче, соскобах со слизистой ротовой полости через 4–6 недель жизни ребенка при отсутствии вируса в первые 2 недели говорит об интранатальном или раннем постанатальном заражении. Подтверждением манифестной ЦМВИ у детей первых месяцев жизни является наличие ДНК ЦМВ в крови.
При сомнительных результатах дополнительную диагностическую информацию может дать выявление АТ IgМ к отдельным белкам-антигенам вируса методом иммуноблота. Отсутствие АТ-ЦМВ у детей с врожденной ЦМВИ может быть связано с развитием иммунологической толерантности к АГ вируса цитомегалии (инфицирование ЦМВ не сопровождается эффективным синтезом АТ-ЦМВ).
Выявление АТ IgG в сыворотке крови новорожденного без сопоставления с уровнем АТ в крови матери не является диагностически значимым вследствие возможности их трансплацентарного переноса из материнского организма. Только при динамическом (с интервалом в 14–21 день) сравнении уровня АТ IgG новорожденного ребенка с уровнем АТ IgG в крови матери можно судить об их природе. Если титры АТ IgG у ребенка при рождении равны материнским, а при повторном исследовании через 3–4 недели снижаются приблизительно в 1,5–2 раза, то АТ, выявленные у ребенка, являются материнскими.
Скрининг беременных женщин – выявление АТ IgМ и низкоавидных АТ IgG. Для исключения реактивации целесообразно определение АТ IgА и низкоавидных АТ IgG.
Обследование больных с наличием иммунодефицита при подозрении на активную ЦМВИ и манифестную форму заболевания (ЦМВ-болезнь) включает гистологическое исследование биопсийных материалов для выявление цитомегалов (окраска гематоксилином и эозином), обнаружение ДНК ЦМВ в ликворе, плевральной жидкости, БАЛ, биоптатах бронхов, биоптатов внутренних органов при наличии соответствующей органной патологии; выявление АГ ЦМВ в крови, определение концентрации ДНК ЦМВ в крови методом ПЦР. В диагностике ЦМВИ у ВИЧинфицированных наиболее информативно наличие в крови ДНК ЦМВ в высокой концентрации (в плазме крови >10000 копий/мл, в лейкоцитах > 1000 копий/ 105 лейкоцитов).
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Copyright ФБУН Центральный НИИ Эпидемиологии Роспотребнадзора, 1998 - 2020

! Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Читайте также:


