Что такое синко вирус
Респираторный синцитиальный вирус входит в группу остро протекающих инфекций, поражающих достаточно большое число населения преимущественно раннего возраста. Годовалые дети занимают основное место среди зараженных. Если у взрослых заболевание проходит поверхностно, то у малышей могут развиться серьезные осложнения.
Определение

Это такой вирус, который вызывает инфекции дыхательных путей. Коварство состоит в том, что его трудно диагностировать, так как легко можно перепутать с простой простудой. На данный момент еще не разработана вакцина, поэтому болезнь иногда заканчивается смертельным исходом. У госпитализированных провоцируется появление бронхита, свистов и астмы.
Этиология
Респираторный синцитиальный вирус сосредотачивается в цитоплазме, после созревания начинает отпочковываться в мембрану. Принадлежит к семейству Paramyxoviridae и является единственным представителем этой группы, который может спровоцировать серьезную болезнь. Хотя разнообразные штампы имеют некоторую антигенную гетерогенность, вариации касаются преимущественно одного из нескольких гликопротеинов, но эпидемиологическая и клиническая значимость этих различий неясна. Инфекция вырастает в ряде клеточных культур, вызывающие образование характерного синцития.
Причины
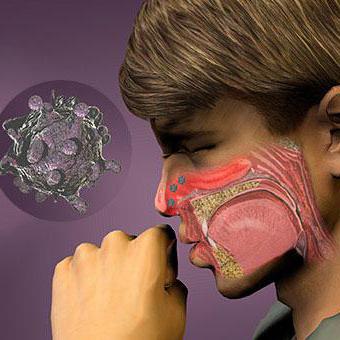
Респираторно-синцитиальный вирус человека относится к недугам, которые передаются воздушно-капельным путем. Им способны заразить как заболевшие люди, так и носители. Характерными являются коллективные и семейные вспышки, а также регистрировались случаи внутрибольничного инфицирования, зачастую в педиатрических стационарах. Распространение является повсеместным и круглосуточным чаще всего в зимне-весеннее время. Самая большая восприимчивость отмечается у деток от 4–5 месяцев до 3 лет. В раннем возрасте большая часть малышей переносит это заболевание, так как далее наблюдается нестойкий иммунитет, довольно часто встречаются повторные случаи болезни, только в более стертой форме. Однако после полного исчезновения из организма антител (IgA), вновь может появиться респираторный синцитиальный вирус.
Распространяется через тесный контакт с инфицированными. Было проанализировано и выявлено, что если больной человек чихнет, то бактерии легко распространяются на 1,8 м. Эта группа патогенов может выживать на руках до 30 минут, а на предметах - на протяжении нескольких часов.
Патогенез инфекции очень схож с механизмом развития гриппа и парагриппа, так как связан с движением болезни к эпителию дыхательных путей. Для проникновения служит респираторный тракт, а первичное размножение начинается в цитоплазме носоглотки и после распространяется на бронхи. В этот момент происходит гиперплазия пораженных клеток и симпластов. Такие явления сопровождаются гиперсекрецией и сужением бронхиол, что в дальнейшем приводит к закупорке их густой слизью. Затем развитие инфекции определяется степенью присоединения флоры и дыхательной недостаточностью.
Симптомы
Респираторно-синцитиальный вирус, микробиология которого сложна и трудно поддается диагностике, является болезнью ранней весны и зимы.
На сегодняшний день не выявлено, почему поражаются нижние дыхательные пути у малышей и верхние у взрослых.
У деток заболевание начинается с лихорадки, сильной боли в горле и насморка. Вскоре подключаются и другие симптомы, которые напоминают астму. Инфекция характеризуется следующими признаками:
- учащенное дыхание (более 40 вдохов в минуту);
- синеватый оттенок кожи (цианоз);
- резкий и частый кашель;
- высокая температура;
- прерывистое и неровное дыхание;
- крупозные уплотнения;
- пронзительные вдохи и хрипы;
- затрудненные выдохи.
Инфекции нижних дыхательных путей появляются, когда разбухают бронхиолы. Если в этот момент больной испытывает проблемы с подачей кислорода, то обязательно нужно обратиться к врачу за немедленной медицинской помощью. Такие недомогания чаще всего появляются у детей до одного года, и они быстро усугубляются.
Классификация

Существует большое количество факторов, по которым можно охарактеризовать респираторный синцитиальный вирус, а именно:
- типичный – развиваются ринит, ларингит, пневмония, ринофарингит, бронхилит, бронхит, сегментарный легочный отек и отит;
- атипичный – стертое или бессимптомное течение болезни.
Различают 3 основные формы недуга.
1. Легкая, возникает чаще у взрослых людей и детей школьного возраста. Проявляется как умеренный назофарингит, дыхательная недостаточность не наблюдается. Чаще всего температура тела остается в норме либо немного повышается, но буквально на несколько градусов. Признаки интоксикации полностью отсутствуют.
2. Среднетяжелая, можно наблюдать симптомы острого бронхита или бронхиолита, сопровождающиеся обструктивным синдромом и дыхательной недостаточностью. У больного присутствует пероральный цианоз и отдышка. Если заболел ребенок, то он может быть чересчур беспокойным, сонливым, возбужденным или вялым. Часто встречается небольшое увеличение печени или селезенки. Температура нередко повышенная, но бывает и в норме. Наблюдается умеренно выраженная интоксикация.
3. Тяжелая, в этот момент развиваются бронхиолит и обструктивный бронхит. Отмечается сильная недостаточность воздуха, при которой может помочь только кислородная маска для дыхания. Прослеживаются свисты и шумы, присутствует ярко выраженная интоксикация и сильное увеличение печени и селезенки.
К критериям тяжести чаще всего относят такие характеристики:
- наличие местных изменений;
- затрудненная дыхательная недостаточность.
По характеру течения:
- гладкое – отсутствие бактериального осложнения;
- негладкое – появление пневмонии, синусита и гнойного отита.
История
Респираторный синцитиальный вирус, симптомы которого можно перепутать с другими заболеваниями был выявлен в 1956 г. доктором Моррисом. Он, наблюдая за шимпанзе, у которой обнаружили ринит, нашел новую инфекцию и назвал ее ССА – Chimpanzeecoriraagent (возбудитель насморка шимпанзе). В момент обследования больного сотрудника, который ухаживал за обезьяной, было замечено нарастание антител, очень схожие с этим вирусом.
В 1957 г. Р. Ченок выделил аналогичный патоген у заболевших детей и определил, что именно он был ответствен за возбуждение бронхита и пневмонии. После этого и до сегодняшнего дня ученные безуспешно стараются разработать вакцину.
Диагностика
Клиническое определение заболевания проблемно, из-за схожести его с другими недугами. У взрослых чаще всего преобладают симптомы бронхита и пневмонии. Во время лабораторных исследований используются серологические методы, которые позволяют выявить титр антител. Если есть необходимость, то доктор назначает рентгенографию и специфические лабораторные тесты, к примеру, вирусологическую проверку носоглоточных смывов.
Терапия
Больным, у которых был выявлен респираторно синцитиальный вирус, лечение назначается комплексно, для того, чтобы укрепить организм. Постельный режим рекомендуется для всего периода обострения. Госпитализация показана детям, с тяжелой формой заболевания, малышам дошкольного возраста со средней тяжестью и лицам, у которых появились осложнения. Обязательным условием является наличие диеты соответствующей возрасту. В нее должна входить механически и химически щадящая еда, полная разнообразными микроэлементами и витаминами.
Бронхообструктивный синдром хорошо снимается симптоматическим и патогенетическим лечением. В этом случае применяется кислородная маска для дыхания, она облегчает тяжелые симптомы и упрощает подачу воздуха.
Диспансерное наблюдение требуется при осложнениях. После пневмонии рекомендуется проводить осмотры по истечении 1, 3, 6 и 12 месяцев до полного выздоровления. Профилактическая диагностика необходима после рецидивирующего бронхита и назначается по истечении года поправки. Если нужно, то посещается консультация аллерголога или пульмонолога, а также делаются лабораторные обследования.
Лечение детей
Малыши всегда болеют сложнее, и последствия намного серьезнее, чем у взрослых, поэтому терапия должна быть обстоятельной и интенсивной.
Синдромную терапию требуется проводить согласно соответствующим протоколам по лечению острой дыхательной недостаточности, бронхита и синдрома Крупа.
Базисная антигомотоксическая терапия:
Все эти средства прекрасно помогают побороть респираторно-синцитиальный вирус у детей.
Первые действия
Для того чтобы быстро победить заболевание, необходимо правильно отреагировать на появившиеся симптомы, дабы можно было получить нужную помощь в случае надобности.
1. Обратиться к врачу требуется при появлении у маленького ребенка симптомов ОРВИ, а именно боли в горле, насморка и сильных хрипов.
2. Обязательно вызывается скорая помощь, если присутствует высокая температура, интенсивные шумы, затрудненное дыхание и общее тяжелое состояние.
Требуется обратиться к таким докторам, как терапевт и инфекционист.
Осложнения
Негативное воздействие на отделы дыхательных путей оказывает респираторно синцитиальный вирус. Последствия этого заболевания немалы, так как может присоединиться вторичная бактериальная флора и вызвать такие недуги, как:
- синусит;
- отит;
- бронхит;
- пневмония;
- бронхиолит.
Профилактика
Все вирусные заболевания трудно поддаются лечению, так как их симптомы зачастую носят скрытый характер. Одной из мер является ранее выявление заболевания и изолирование пациентов до полного их выздоровления. В периоды вспышки такой инфекции особое внимание требуется уделять санитарно-гигиеническим мерам. В детских коллективах и стационарах предлагается ношение марлевых повязок для персонала. Малышам обязательно и систематически дезинфицируются руки с использованием щелочных растворов.
Вакцина
На сегодняшний день не разработали еще компонент, который будет предотвращать данное заболевание. Создание ведется достаточно активно, эксперименты начали проводиться с 1960 годов, после чего вещество инактивировали формалином и осадили квасцами. Такая вакцина вызвала выраженное образование сывороточных антител, хотя в результате применения, у тестированных развилось еще более серьезное заболевание. Живые аттенуированные компоненты вызывают не очень приятные симптомы либо превращаются в тот же вирус, только дикого типа. На сегодняшний день рассматривают способ очищения субъединичных антител против одного из поверхностных белков либо аттенуированных элементов, а после попробовать адаптировать их к холоду.
Конспирологическими версиями коронавирус начал обрастать с первых дней своего появления на свет. Covid-19 заявил о себе в Ухани, а там как раз располагается Уханьский институт вирусологии, где в 2015 году была оборудована первая в материковом Китае лаборатория четвертого - самого высокого уровня биобезопасности (BSL-4). Пазл, как говориться, сложился. Поначалу конспирологи заботливо взращивали версию о том, что коронавирус избирательно поражает представителей монголоидной расы (непонятно зачем нужно было выводить такой вирус китайским вирусологам), но теперь мы на примере России и других стран знаем, что это неправда. Другая популярная теория утверждала, что Covid-19 это бактериологическое оружие. Но затем энтузиасты к этой версии охладели: кому нужно оружие, которое практически безопасно для молодых людей призывного возраста, а угрожает представителям возрастной категории 65+?
Сторонники теории заговора сосредоточились на версии о том, что SARS-CoV-2 (это название вируса, а Civid19 - болезнь, которую вирус вызывает) случайно “сбежал” из лаборатории во время научных экспериментов. Тем более, что вскоре конспирологи получили возможность опереться на научную основу.
В 2015 году в журнале Nature Medicine вышла статья об успешном эксперименте по созданию искусственного коронавируса, который способен поражать легкие человека и практически не лечится. В исследовании участвовали специалисты Университета Северной Каролины ( США ), Института микробиологии Цюриха ( Швейцария ) и Уханьского института вирусологии (Китай). Сторонники теории заговора восприняли эту публикацию, как камин-аут: ученые сами признались, что сконструировали вирус-химеру, который четыре года спустя вырвался на свободу и терроризирует все человечество!
Искусственный вирус генетически далек от коронавируса, который нас заражает
Подробный разбор этой гипотезы на своей странице в “Фейсбуке” и YouTube-канале провел известный популяризатор научного знания, кандидат биологических наук, старший научный сотрудник сектора молекулярной эволюции Института проблем передачи информации РАН Александр Панчин. К нему мы и обратились за комментарием.
- Коронавирус SARS-CoV-2, который вызвал сегодняшнюю пандемию, не может быть “сбежавшим” из Уханьской лаборатории искусственным вирусом сконструированным в 2015 году, - объясняет Александр Панчин. - Это легко доказать, сравнив геномы того и другого вируса. В статье 2015 года подробно описывается, как ученые делали свой вирус. В качестве основы исследователи взяли штамм SARS-CoV MA15 (в природе существует множество разновидностей коронавируса - Ред) и внесли туда ген, который кодирует шиповидный белок другого коронавируса летучей мыши - SHC014-Cov. Шиповидный белок помогает вирусу проникать внутрь клетки, из-за этих шипов - короны, коронавирусы и получили свое название. Получившийся гибрид назвали SHC014-MA15. Если конспирологическая теория верна, то последовательность аминокислот белков искусственного вируса SHC014-MA15 должна совпадать с SARS-CoV-2, который сейчас всех заражает. Но этого не происходит. Я проводил сравнение с помощью компьютерной программы BLAST.
- Что это такое?
- Эта программа чем-то напоминает всем хорошо знакомый контекстный поиск офисной программы Word - ищет совпадения и различия в “буквах” (только в геноме буквами обозначается последовательность аминокислот или нуклеотидов - Ред). Так вот шиповидный белок искусственного вируса, имеет лишь 77.31% сходства с SARS-CoV-2. Это очень большое расхождение. Если мы посмотрим на другие белки - например полипроеин 1аb, то увидим такие же большие различия. Для сравнения разные вариации SARS-CoV-2 имеют между собой сходства от 97.8 до 100%. Что это значит? Это значит, что искусственный вирус эволюционно очень далек от коронавируса, который вызвал пандемию.

Кандидат биологических наук, старший научный сотрудник сектора молекулярной эволюции Института проблем передачи информации РАН Александр Панчин
Какая мутация сделала его таким опасным?
- Но ведь могли быть и другие версии искусственно созданных вирусов, статьи о которых не публиковались. И в качестве деталей конструктора могли использовать вирусы-исходники, которые не так радикально отличались. Существуют ли признаки, по которым точно можно отличить искусственно сконструированный вирус (даже если он более тщательно “склеен”) от мутировавшего естественным путем?
- Cамый близкий родственник SARS-CoV-2 это штамм коронавируса летучих мышей RaTG13 - его шиповидный белок дает 97.41% сходства, а полипротеин 1ab - 98.53% сходства. Он был открыт в 2013 году, сам людей не заражал, и в 2015 году для создания искусственного вируса не использовался. Если мы сравним геном нового человеческого SARS-COV-2 с геномом коронавируса мыши RaTG13 с то опять же не увидим никаких признаков чужеродных вставок. При этом геном SARS-COV-2 все же отличается по всей своей длинне от геномов всех остальных известных коронавирусов, так что пока нет даже кандидата на "исходник", с которым работали бы гипотетические генные инженеры. Мы видим у SARS-CoV-2 признаки эволюции, а не дизайна.
- Какая мутация сделала коронавирус таким опасным?
- Мы не знаем точно, какая именно мутация сделала коронавирус таким заразным для людей. Упомянутый выше коронавирус RaTG13 людей не заражает, промежуточные варианты пока не найдены. Были работы про изучение мутаций в участке, который кодирует шиповидный белок, использующийся вирусом для проникновения в клетки. Вероятно, эти мутации сыграли свою роль, но не факт, что ими все ограничивается.
Зачем нужны вирусы-химеры
- А зачем ученые создавали искусственный вирус? Это выглядит как-то подозрительно…
- Идея таких экспериментов вполне понятна: мы хотим заранее знать какие эпидемии могут нам угрожать и какие меры можно принять? Пытаемся понять, как вирусы могут мутировать? Учимся заранее придумывать лекарства, чтобы их создание занимало не 10 лет, как это обычно бывает в практике клинических исследований новых препаратов, а хотя бы год или полгода. Как раз тут нет ничего подозрительного.
- В зарубежных СМИ приводят косвенные доказательства того, что вирус мог “сбежать” из Уханьской лаборатории: в ноябре 2019 года в самом начале вспышки институт открыл вакансии для вирусологов для работы с коронавирусом летучих мышей. Называют имя пропавшей аспирантки лаборатории, которая гипотетически могла быть тем самым “нулевым” пациентом, который вынес вирус наружу…
- То, что в Уханьском институте были специалисты, которые работали с коронавирусами из летучих мышей, никогда не скрывалось, это общеизвестный факт. Коронавирусы уже перескакивали от летучих мышей к людям, как было в случае атипичной пневмонии. Та же статья в Nature Medicine 2015 года была ровно про то, что такое перескакивание может случиться снова. Поэтому странно приводить это, как довод в пользу конспирологической теории. Заявление о том, что кому-то известен нулевой пациент вызывает у меня большие сомнения. Такое очень сложно выяснить. Я бы даже сказал, что абсолютно не решен вопрос о том, действительно ли все началось именно в Ухане ? Мы даже не знаем напрямую ли люди получили коронавирус от летучих мышей или с переходом от каких-то других млекопитающих (как вариант рассматривают панголинов). Потребуется немало времени, чтобы выяснить, как именно произошло первое заражение. Выстраивать на этой почве какие-то теории просто абсурдно.
ЧИТАЙТЕ ТАКЖЕ
Ученый объяснил, почему коронавирусом придется переболеть большинству жителей планеты
Вирусом со сложным названием "респираторно-синцитиальный" к годам успевает переболеть примерно 70% детей, причем абсолютное большинство заражается им в первые два года жизни. По внешним признакам респираторно-синцитиальный вирус, или РСВ, очень схож с обычной простудой, но в отличие от других ОРВИ эта инфекция для детского организма представляет большую опасность. У детей до года он является самой распространенной причиной поражения нижних дыхательных путей, и иногда приводит даже к летальному исходу. Именно поэтому важно выявить вирус вовремя.
Что такое РС вирус и чем он опасен
РС вирус у детей в возрасте до года может протекать очень тяжело, с поражением бронхиол и легких. У каждого пятого ребенка до года респираторно-синцитиальный вирус вызывает такие осложнения, как отит, синусит или пневмония. Примерно половина всех смертей от РСВ приходится на детей первых месяцев жизни. Особенно опасны тяжелые формы респираторно-синцитиальной инфекции. Пациентам с такой формой болезни требуется неотложная медицинская помощь, так как исход может быть летальным. Кроме того, респираторно-синцитиальная инфекция может играть роль в развитии астмы в будущем.
Как отличить респираторно-синцитиальный вирус от простуды
Инкубационный период РС вируса длится от 2 до 7 дней. В первые дни заболевания наблюдаются те же симптомы, что и при других ОРВИ: заложенность носа с последующим появлением вязких выделений, незначительное покраснение горла, чихание. Короткий сухой кашель в последующие дни становится более продолжительным, приступообразным и болезненным, температура невысокая и держится от двух до семи дней, впрочем, ненадолго она может подниматься и до
Основные признаки респираторно-синцитиального вируса появляются на день болезни. К ним относятся:
- Развитие бронхиолита и мелкоочаговой пневмонии. Это является наиболее частым проявлением респираторно-синцитиальной инфекции у детей младшего возраста.
- Чихание и короткий сухой кашель с первых дней болезни. Затем кашель становится более продолжительным и приступообразным, иногда напоминает коклюш. У детей раннего возраста может появиться одышка, затруднение дыхания и синева вокруг рта.
- У детей первого года жизни развивается дыхательная недостаточность, так как в воспалительный процесс вовлекаются нижние отделы легких. Дыхание учащается до вдохов в минуту, становится свистящим, кожа приобретает синеватый оттенок.
- Развитие астматического синдрома. Особенно частый и длительный характер астматические приступы носят у детей от 6 месяцев до года, а также у страдающих аллергическими диатезами.
- У детей старше трех лет, как правило, развивается ринофарингит.
- Слабо выраженная интоксикация: озноб, умеренная головная боль, слабость, несильные мышечные боли. Температура при этом, как правило, не высокая (до 38º С).
- Осложнения со стороны ЛОР-органов: отиты и синуситы.
Стоит заметить, что у ребенка может развиться пневмония даже в случае, если признаков интоксикации нет, а температура тела нормальная. Продолжительность болезни может составлять как так и Но большинство детей до года болеет дольше 10 дней. Помните, что поставить точный диагноз может только врач, основываясь на результатах лабораторных исследований.
Заражение
Респираторно-синцитиальный вирус распространяется при непосредственном контакте с больным или носителем, а также воздушно-капельным путем. Вспышки инфекции носят локальный характер и наблюдаются ежегодно во всех странах мира, независимо от распространения гриппа и других ОРВИ. В группах детей до одного года инфекция распространяется очень быстро, болезнь охватывает всех или почти всех детей с развитием у них клинически выраженных форм болезни. Примерно треть острых респираторных инфекций у детей в возрасте до года связана с респираторно-синцитиальным вирусом. И хотя к вирусу в организме образуются антитела, иммунитет против него слабый и возможно повторное заражение. Повторная инфекция переносится обычно легче, чем первая.
Группы риска
- недоношенные дети;
- дети с врожденными заболеваниями легких;
- дети с врожденными сердечными заболеваниями;
- дети с весом при рождении менее 3 кг;
- близнецы;
- дети, посещающие ясли;
- дети, братья или сестры которых ходят в школу;
- дети, рядом с которыми курят;
- дети в семьях, где есть случаи заболевания астмой.
Лечение РС вируса у детей
Если ребенок заболел, необходимо сразу обратиться к врачу. У детей до года респираторно-синцитиальная инфекция может носить очень тяжелый и затяжной характер, им чаще других требуется лечение в стационаре. Весь острый период болезни дети должны соблюдать постельный режим, пища должна быть легкой и щадящей. Как правило, из медикаментов назначают препараты интерферона или индукторы интерферона. Если возникают осложнения, прописывают курс антибиотиков. Для поддержания адекватного дыхания применяют кислородную терапию, общеукрепляющие средства, проводят ингаляции щелочных растворов.
Профилактика РС вируса
Поскольку заражение респираторно-синцитиальным вирусом имеет характер эпидемии, ученые уже не одно десятилетие пытаются создать эффективную вакцину против вируса. Однако пока усилия не увенчались успехом. Все созданные вакцины, однако, приводили только к более тяжелому течению заболевания. Но защитить ребенка можно.
Безопасным и действенным методом профилактики РСВ на сегодняшний день являются препараты, содержащие человеческий лейкоцитарный, а еще лучше рекомбинантный интерферон, например, капли в нос гриппферон. Не лишними для профилактики респираторно-синцитиальной инфекции будут и меры защиты от всех респираторных заболеваний как санитарно-гигиенические (ношение марлевых повязок, влажная уборка, частые проветривания), так и общеукрепляющие: закаливание, полноценное питание, регулярные прогулки.
Нина Поломошнова
Консультант: Ольга Михайловна Иванова, врач-педиатр
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Респираторно-синцитиальной инфекции наиболее подвержены дети старше 4-6 месяцев. Повторное инфицирование у детей постарше также распространено, поскольку вирус не вызывает устойчивого иммунного ответа. В статье расскажем об основных особенностях РС-инфекции, а также подходах к ее лечению.
Что такое респираторно-синцитиальная инфекция

Респираторно-синцитиальный вирус (РС-вирус) – это один из видов вирусов, вызывающих воспаление нижних дыхательных путей. Поражает, в основном, детей до 2 лет.
Именно РС-вирусом вызвано наибольшее число заболеваний ОРВИ у малышей до 1-го года.
Причины возникновения
Респираторно-синцитиальный вирус относится к РНК-вирусам, классифицируется как пневмовирус. Распространен повсеместно. Передается, как большинство возбудителей ОРВИ, воздушно-капельным путем.
Вспышки заболеваемости ОРВИ, вызванными РС-вирусом, приходятся чаще на холодное время года. Наиболее подвержены заражению малыши до года с:
- выраженными пороками сердца,
- легочными заболеваниями,
- недоношенные дети,
- дети с анатомическими отклонениями в строении легких.
Особенно высока вероятность заболеть в сезон эпидемии при наличии контактов с больными детьми и взрослыми.
Инфекция проникает в организм через носоглотку. Начав размножение в эпителиальных клетках слизистой носо- и ротоглотки, вирус затем попадает в бронхи и бронхиолы. В них и происходит развитие обусловленных вирусом патологических процессов – образование синцитиев и следующая за ним воспалительная реакция.

Инкубационный период длится 2-4 дня. Иными словами, клинические симптомы начинают проявляться через 2-4 дня после того, как вирус попал в организм ребенка.
Если ребенок изначально был здоров и не имел иммунодефицита, то выздоровление наступает через 8-15 дней при адекватном лечении. В некоторых случаях возможны серьезные осложнения.
Заболевший человек может выделять вирус в окружающую среду еще 5-7 дней после выздоровления. У переболевшего РС-вирусной инфекцией формируется нестойкий иммунитет, поэтому повторные эпизоды заболевания в дальнейшем возможны (зачастую в стертой форме).
Симптомы

У детей постарше и у взрослых болезнь может протекать практически бессимптомно.
У маленьких детей главным клиническим проявлением является бронхиолит – воспаление мелких бронхов (бронхиол).
При этом температура тела может резко подняться до 39 градусов, начинается сильный кашель (сперва сухой, со временем – влажный с отделением густой мокроты), одышка, затрудняется дыхание (в особо тяжелых случаях возможно апноэ – полная остановка дыхания).
Эти симптомы объединяются в два основных синдрома:
- Инфекционно-токсический: лихорадка, разбитость, озноб, головные боли, иногда – заложенность носа. Такими проявлениями организм реагирует на интоксикацию продуктами жизнедеятельности вирусов.
- Синдром поражения дыхательных путей: к этому синдрому относятся проявления бронхиолита – кашель, одышка, боли за грудиной. Одышка имеет экспираторный характер – больному трудно выдохнуть воздух, выдох шумный, свистящий. У маленьких детей могут быть приступы удушья, а также тошнота и рвота.
Критериями тяжести протекания РС-вирусной инфекции являются:
- выраженность интоксикации,
- степень дыхательной недостаточности при поражении дыхательных путей,
- местных патологических изменений.
Легкая форма либо протекает бессимптомно, либо характеризуется общей слабостью, субфебрильной температурой (до 37,5 градусов), непродолжительным сухим кашлем. Такая форма заболевания чаще всего встречается у взрослых и детей постарше. Длительность заболевания в этом случае не превышает 5-7 дней.
При среднетяжелой форме наблюдаются умеренные проявления инфекционно-токсического синдрома (повышение температуры до 38-39,5 градусов, слабость, разбитость и другие характерные интоксикационные проявления умеренные); наблюдается умеренный кашель, одышка, тахикардия, потливость. Такая форма заболевания длится 13-15 дней.
Тяжелая форма заболевания характеризуется выраженной интоксикацией и ярко проявляющимся поражением дыхательных путей. Кашель упорный и продолжительный, дыханием шумное, сильная одышка – развивается дыхательная недостаточность 2-3 степени. Тяжелая форма наиболее часто развивается у детей на 1-м году жизни.

Диагностика

Чтобы поставить диагноз респираторно-синцитиальной вирусной инфекции, врачу необходимы следующие данные:
- Результаты осмотра пациента.
При осмотре обнаруживается умеренная гиперемия (покраснение) зева, дужек, задней стенки глотки; могут быть увеличены шейные и подчелюстные лимфоузлы.
Аускультация (выслушивание дыхания) выявляет рассеянные хрипы, жесткость дыхания. Иногда проявляются незначительные признаки ринита – слизистые выделения из носа. - Клинико-эпидемиологические данные.
Клинические данные представляют собой наличие признаков бронхиолита и проявления интоксикации организма.
Эпидемиологические данные – это информация о контактах пациента с больными ОРВИ, пребывании в местах массовых скоплений людей, а также данные о наличии эпидемии ОРВИ в данное время в конкретном регионе. - Результаты лабораторных исследований.
Для постановки диагноза РС-вирусной инфекции проводятся следующие исследования:
- Общий анализ крови.
- Экспресс-исследование носоглоточных смывов на предмет содержания в них РС-вирусов.
- Серологическое исследование крови на антитела к РС-вирусу.
Вирусологические исследования проводятся в настоящее время редко, лишь в тяжелых случаях. Чаще всего ограничиваются анализами крови.
Проводится рентгенография грудной клетки для выявления характерных патологических изменений в легких.
При подозрении на ОРВИ, вызванную респираторно-синцитиальным вирусом, следует обратиться к педиатру либо к детскому инфекционисту.
Проявления РС-вирусной инфекции сходны с симптомами многих других заболеваний: воспалением легких, бронхитом, трахеитом различного происхождения, ларингитом. Для дифференциации с этими заболеваниями проводится лабораторная и инструментальная диагностика.
Лечение
Симптомы и лечение ОРВИ, вызванного респираторно-синцитиальным вирусом, неразрывно связаны. Терапия должна быть комплексной и направлена как на симптомы, так и на причины и механизмы развития заболевания.
Симптоматическое лечение направлено на устранение наиболее ярко выраженных проявлений болезни и быстрое улучшение состояния больного. При респираторно-синцитиальной инфекции для устранения симптомов можно применять жаропонижающие средства, а также сосудосуживающие капли для носа (при выраженном насморке и отеке слизистой оболочки носа).
Этиотропное лечение, в отличие от симптоматического, призвано устранить причины недуга. В случае РС-вирусной инфекции для такого лечения применяются противовирусные препараты (анаферон, циклоферон, ингавирин и другие), а также, при присоединении бактериальной инфекции, антибиотики.
Присоединение бактериальной инфекции происходит, как правило, у детей, имеющих сопутствующие заболевания (например, врожденный порок сердца).

Патогенетическое лечение блокирует механизмы непосредственного развития патологии. При респираторно-синцитиальной инфекции такими средствами являются:
- Противокашлевые средства (микстуры и таблетки с термопсисом, лазолван). Не рекомендуется использование бронхолитических средств на раннем этапе болезни.
- Антигистаминные препараты (для снятия отеков – цетрин, супрастин, тавегил, кларитин).
- Небулайзерные ингаляции (отварами с ромашкой, шалфеем, душицей, а также щелочным раствором из соды и соли или йода).
Осложнения

Осложнения респираторно-синцитиальной вирусной инфекции обусловлены присоединением бактериальной инфекции. Она поражает дыхательные органы, а также уши.
Наиболее частыми осложнениями являются:
- Пневмония (особенно часто развивается у маленьких детей).
- Острые синусит, отит, бронхит.
- У детей до 2 лет – развитие ложного крупа (воспаления и стеноза гортани).
Доказано, что у детей в возрасте до года РС-инфекция участвует в дальнейшем развитии:
- бронхиальной астмы,
- миокардита,
- ревматоидного артрита,
- системной красной волчанки.
Чтобы избежать тяжелых осложнений, необходимо следовать рекомендациям:
- При обнаружении первых симптомов ОРВИ обращаться к врачу.
- Строго следовать назначениям врача.
- Обеспечить регулярное проветривание и ежедневную влажную уборку помещения, где находится больной ребенок.
- Обеспечить малышу постельный режим и богатое витаминами и микроэлементами питание.
- При малейшем ухудшении состояния обращаться к врачу.
Профилактика
Специфической профилактики (вакцины) для респираторно-синцитиальной вирусной инфекции не существует. Поэтому во избежание заражения вирусом нужно выполнять следующие профилактические меры:
- Часто мыть руки с мылом, особенно после пребывания на улице, в больницах или в местах массового скопления людей.
- Свести до минимума контакты с людьми, больными ОРВИ.
- Во время эпидемии ОРВИ минимизировать время пребывания в людных местах.
- Пассивная иммунизация паливизумабом – применяется для детей, входящих в группу риска.
- Перед началом сезона распространения вируса и во время него смазывать ноздри оксолиновой мазью.
- Закаливать ребенка, защищать от переохлаждений.
Полезное видео
Елена Малышева о РС-вирусе:
Читайте также:


