Биологические свойства вируса гепатита с
Гепатит С – это инфекционное заболевание, вызываемое РНК-содержащим гепатотропным вирусом. Его особенность в длительном бессимптомном периоде, во время которого развиваются необратимые осложнения и существует возможность передачи здоровым людям [13].
Исходя из этих данных и физико-химических свойств возбудителя был сделан принципиально важный вывод о возможной принадлежности вируса гепатита С к семейству Flaviviridae, роду Hepacivirus [5, 15]. Затем удалось идентифицировать вирус-специфические белки (NS3 – К.Чу, 1989; NS4 – Д.Куо, 1989). В последствие на их основе были созданы коммерческие радиоиммунологические и иммуноферментные тест-системы. А в 1990 г. Э. Уайнер с соавторами разработали метод идентификации генома вируса в сыворотке крови на основе полимеразной цепной реакции (ПЦР) с последующим анализом продуктов реакции с помощью Саузернблота [4].
Гепатит С – антропонозная вирусная инфекция с гемоконтактным механизмом передачи возбудителя, под которым понимают передачу вируса с кровью и другими биологическими жидкостями при обязательном повреждении кожных покровов или слизистых оболочек. Механизм заражения гепатита С реализуется с помощью искусственных (различные медицинские и немедицинские манипуляции, связанные с нарушением кожных покровов и слизистых оболочек) и естественных (вертикальный, половой и контактно-бытовой) путей передачи инфекции [16].
В мире инфицировано около 500 млн. чел. вирусом гепатита С. Особенностью этого РНК-вируса, передающегося парентеральным путем, является высокая частота развития хронического гепатита – 80 %. У вирусного гепатита С имеются свои как печеночные, так и внепеченочные проявления, которые так же, как при вирусном гепатите В связаны с аутоиммунными заболеваниями
В последние годы отмечено снижение доли искусственных путей передачи, в том числе инфицированных при внутривенном введении наркотиков, а также рост доли естественных путей, обеспечивающих сохранение ВГС как биологического вида [17, 18].

Вирус гепатита С представляет собой небольшой (55-65 нм в размере) сферический РНК-содержащий вирус из семейства Flaviviridae (рис. 1.1). ВГС является причиной развития гепатита С в организме человека. ВГС состоит из основного генетического материала (РНК), окруженной защитной белковой оболочкой, а также липидной (жировой) оболочкой сотовой структуры, которая содержит два оболочечных белка – гликопротеины E1, E2, встроенные в липидные оболочки. Белки E1 и E2 обеспечивают проникновение вируса в клетку и закрепление в ней. Источниками заражения вирусом служат больные различными формами инфекции (преимущественно с бессимптомным течением).

Рисунок 1.1 – Строение вируса гепатита С[29]
Геном ВГС включает в себя одноцепочную РНК, имеющую 9600 нуклеотидных оснований. На 5' и 3' концах РНК ВГС расположены не транслируемые регионы, имеющие приблизительно 340 и 60 оснований, которые важны для жизнедеятельности и репликации вирусной РНК. Гены, кодирующие структурные белки, расположены у 5' области генома вируса, а неструктурные – у 3' области (рис. 1.2).
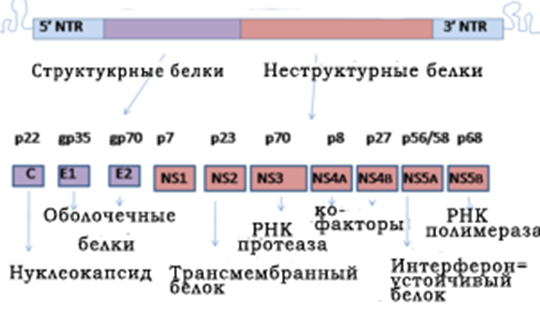
Рисунок 1.2 – Вирусная РНК гепатита С[29]
5' участок генома вируса гепатита С кодирует три структурных белка ВГС: два оболочечных белка, кодированных зоной Е1 и Е2 и C (кор) белок.
3' область генома кодирует неструктурные белки NS2, NS3, NS4, NS4A, NS4B, NS5, NS5A и NS5B.Белки, кодированные с зон NS2 и NS4, выполняют клеточную мембранную функцию. Белок зоны NS3 является РНК-протеазой. Белок, синтезированный NS4A зоной, выполняет стабилизирующую функцию. Зона NS5B представляет собой РНК-полимеразу. NS5A устойчив к интерферону и играет значительную роль в вирусном патогенезе.

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
К возбудителям вирусных гепатитов относятся вирусы различных таксономическихгрупп. Всех их отличает способность преимущественно вызывать поражения клеток печени. В настоящее время выделено 8 типов возбудителей вирусного гепатита, обозначаемых заглавными латинскими буквами от А до G и вирус ТТV (transfusion transmitted virus – трансфузионно передающийся вирус).
| Вирус | Семейство | Род | Геном |
| А (HAV) | Picornaviridae | Heparnavirus | однонитевая + РНК |
| B (HBV) | Hepadnaviridae | Orthohepadnavirus | двунитчатая циркулярная ДНК |
| C (HСV) | Flaviviridae | Hepacivirus | однонитевая нефрагментированная + РНК |
| D (HDV) | Togaviridae | Deltavirus | кольцевая однонитевая РНК |
| Е (HЕV) | Caliciviridae | Hepavirus | однонитевая нефрагментированная + РНК |
| F (HFV) | Фактически не изучен. | ||
| G (HGV) | Flaviviridae | Hepacivirus | однонитевая нефрагментированная + РНК |
| TTV | Не классифицирован, похож на парвовирусы | однонитевая ДНК |
HAV – hepatitis A virus, HBV – hepatitis В virus и т.д.
Вирусные гепатиты различаются по механизму передачи возбудителей, длительности инкубационного периода, тяжести протекания заболевания, способности давать осложнения и переходить в хроническую форму. С учетом эпидемиологических особенностей выделяют две группы вирусных гепатитов.
1) Вирусные гепатиты с парентеральным (кровяно-контактным) механизмом передачи: гепатиты D, C, D, G и ТТV. характерно хроническое течение заболевания и вирусоносительство.
2) Вирусные гепатиты с энтеральным (фекально-оральным) механизмом передачи: гепатиты А, Е и предположительно F. Возбудители передаются пищевым, водным и контактными путями. Для заболеваний характерна сезонность. Преимущественное поражение детей и лиц молодого возраста. Инфекционые процессы всегда острые, без формирования вирусоносительства.
Инкубационный период при гепатите А
1 месяц, при других гепатитах – 1-2 месяца и более.
Инфекционные процессы могут потекать субклинически и в виде манифестных инфекций (желтушная и безжелтушная формы).
В и р у с г е п а т и т а В.
Гепатит В - это наиболее опасная форма среди всех известных форм вирусных гепатитов.
Впервые антиген вируса гепатита В был обнаружен Б. Блюмбергом в 1964 г. в сыворотке крови австралийского аборигена, а сам возбудитель был обнаружен в 1970 г. Д. Дейном с соавторами и получил название частиц Дейна, поскольку не было полной уверенности в том, что это действительно вирус, а не его компоненты.
Собственно вирион - частица Дейна - имеет сферическую форму и диаметр 42 нм. Суперкапсид вириона состоит из трех белков: главного (основного) S-белка (92%), большого (длинного) L-белка (1%) и среднего М-белка (4%). Поверхностный антиген HBsAg находится на всех трех белках. Внутренняя оболочка (капсид) образована молекулами одного белка, который окружает вирусную ДНК, взаимодействуя с ней. Установлено, что большой белок синтезируется в малом количестве и имеется на поверхности инфекционной полной вирусной частицы. В противоположность этому главный белок (и в меньшей степени средний) синтезируется в большом количестве и покидает клетку в составе малых (диаметром 22 нм) частиц, которых в сыворотке крови значительно больше, чем полных вирусных частиц.
Ген S кодирует синтез главного, среднего и большого белков оболочки и содержит всю информацию о поверхностном антигене HBsAg. Вместе с геном транскрибируется 500 предшествующих ему нуклеотидов.
Ген С кодирует синтез капсидных белков (HBcAg и HBeAg). Гену С предшествует короткая область пре-С, которая кодирует гидрофобный пептид участвующий в сборке врусной частицы.
Ген Р - самый большой. Он включает в себя часть всех трех других генов и кодирует ферменты, необходимые для репликации вируса.
Американские ученые при попытке выяснить, почему ВГВ заражает преимущественно определенных хозяев и определенные типы ткани, установили, что S-ген экспрессируется на очень высоком уровне только в клетках печени и под влиянием стероидных гормонов. Это объяснило тот факт, что риск хронической инфекции и поражения печени ВГВ для мужчин больше, чем для женщин.
В составе вируса гепатита В нет онкогена, однако установлено, что, внедряясь в клеточную хромосому (в разные ее участки), вирусная ДНК может индуцировать в них различные генетические перестройки - делеции, транслокации, амплификации, которые и могут стать причиной развития рака печени - одного из самых тяжких последствий вирусного гепатита В.
Резистентность.Вирус гепатита В обладает высокой устойчивостью. При комнатной температуре сохраняет жизнеспособность в течение 3 мес., в замороженном состоянии - несколько лет. Вирус полностью инактивируется при автоклавировании (120 °С), при кипячении в течение 30 мин., сухим жаром при 180 °С в течение. 60 мин., при 60 °С - в течение 10 ч. Устойчив в кислой среде, но разрушается в щелочной. Вирус погибает при обработке Н2О2, хлорамином, формалином, фенолом и при УФ облучении.
Патогенез и клиника.Хотя ВГВ чаще всего поражает печень, вДНК и белок также обнаруживаются в почках, селезенке, поджелудочной железе, коже, костном мозге и циркулирующих клетках крови.
После проникновения ВГВ через кожу или слизистые оболочки, его первичной репликации происходит диссеминация возбудителя. Клетки крови могут быть первыми мишенями при инфекции ВГВ. Вирус гематогенным путем заносится непосредственно в печень и внедряется в гепатоциты.
Поражение гепатоцитов связано не столько с непосредственным действием самого вируса, сколько с иммунологическими реакциями хозяина, возникающими в связи с модификацией клеточной мембраны вирусными белками, которые индуцируют появление аутоантител к клеткам печени.
Поэтому острую дистрофию печени можно рассматривать как реакцию отторжения своеобразного гетеротрансплантата.
Инкубационный период – 45- 80 дней, в среднем составляет 60-90 дней. Болезнь может протекать в латентной форме, выявляемой лишь лабораторными методами, в типичной желтушной форме и в злокачественной форме, заканчивающейся летально. Продолжительность преджелтушной стадии составляет от одного дня до нескольких недель. Желтушный период, как правило, длительный и характеризуется хорошо выраженными симптомами (желтуха, гипербилирубинемия, потемнение мочи, желтушность склер). Затяжная форма наблюдается у 15-20% больных, а у 90% из них развивается хронический гепатит В.
У детей гепатит В протекает в более легкой форме и часто без развития желтухи, у детей младшего возраста — преимущественно бессимптомно.
Постинфекционный иммунитет(гуморальный и клеточный) длительный, пожизненный, обусловлен вируснейтрализующими антителами (анти-HBsAg) при отсутствии в крови поверхностного антигена. Обычно больные с острой формой гепатита В выздоравливают полностью по мере накопления антител к нему. Однако в некоторых случаях вирус сохраняется в печени, и человек на долгое время, иногда пожизненно, становится хроническим носителем. Это обстоятельство связано, очевидно, со слабым иммунным ответом. Наиболее частый исход хронического гепатита В – цирроз печени и рак печени, который развивается по истечении латентного периода продолжительностью до 30-50 лет.
Иммунопрофилактика.Для активной иммунизации разработаны два типа вакцин (продолжительность поствакцинального иммунитета 5-6 лет):
1) Вакцины, приготовленные из плазмы пациентов, содержащей Аг вируса гепатита В в количествах, достаточных для создания вакцинных препаратов. Главное условие — полная инактивация вируса гепатита В.
2) рекомбинантные вакцины(например, Recombivax В, Engerix В), полученные методом генной инженерии на культурах пекарских дрожжей (Saccharomyces cerevisiae).
Взрослые получают 2 дозы в течение месяца и бустерную иммунизацию через 6 мес. Дети получают первую дозу сразу после рождения, следующие— через 1-2 мес и к концу первого года жизни. Если мать HBsAg-положительна, то ребёнку вводят специфический Ig одномоментно с первой вакцинацией.
6. В и р у с г е п а т и т а А
Морфология, свойства, антигенная структура.Вирус гепатита А имеет сферическую форму, диаметр вириона - 27 нм (28-30 нм). Суперкапсид отсутствует. Тип симметрии кубический - икосаэдр. Капсид имеет 32 капсомера и образован четырьмя полипептидами (VP1-VP4).
Резистентность.Вирус относительно устойчив к высокой температуре, кислотам, жирорастворителям (отсутствуют липиды), дезинфицирующим средствам, хорошо переносит низкую температуру, что способствует длительному сохранению его во внешней среде. При комнатной температуре он выживает несколько недель, а при t 4 о С – несколько месяцев и даже лет. При 60 °С частично утрачивает инфекциозность через 4-12 ч, при кипячении – через 5 мин. Относительно устойчив к хлору, благодаря чему сохраняется в очищенной питьевой воде.
Эпидемиология.ВГА обладает высокой патогенностью для человека. По данным ВОЗ (1987 г.), для возникновения болезни достаточно заражения всего одним вирионом. Однако практическая заражающая доза значительно выше. Источником инфекции – инфицированный человек. Вирус выделяется в большом количестве с испражнениями за 12-14 дней до появления желтухи и в течение 3 недель желтушного периода. Механизм передачи возбудителя – фекально-оральный, пути передачи – водный, пищевой, контактно-бытовой. Основной (первичный) путь передачи вируса – водный, обеспечивающий возникновение эпидимических вспышек заболевания. Возможно заражение воздушно-капельным путем. Восприимчивость населения всеобщая. Болеют преимущественно дети в возрасте до 14 лет. Дети до 1 года малочувствительны к заражению вследствие пассивного иммунитета. Болезнь имеет выраженную осенне-зимнюю сезонность.
Патогенез, клиника.Вирусный гепатит А – доброкачественная циклическая инфекция, протекающая со сменой фаз и периодов болезни.
Инкубационный период варьирует от 15 до 50 дней, в среднем составляет 28-30 дней. Клетки-мишени – гепатоциты. Попав в организм, вирус гепатита А размножается в регионарных лимфатических узлах, проникает в кровь, а затем в клетки печени и вызывает острый диффузный гепатит, который сопровождается поражением гепатоцитов и ретикуло-эндотелиальных элементов печени и снижением ее дезинтоксикационной и барьерной функций Структурно-функциональные изменения в ткани печени носит обратимый характер.
В результате развития иммунного ответа происходит элиминация ВГА и выздоровление. Развитие прогрессирующих и хронических форм болезни, в том числе вирусоносительства., несвойственно.
Постинфекционный иммунитетпрочный и длительный, обусловлен вируснейтрализующими антителами и клетками иммунной памяти.
В и р у с н ы е г е п а т и т ы С, D, E, F, G. Иммунопрофилактика.
Вирус гепатита С (НСV) является самым коварным и опасным среди всех вирусов, поражающих печень. Ведущим фактором передачи инфекции является кровь. В 85% случаев заболевание принимает хроническое течение, что через 15 — 20 лет приводит к циррозу печени и развитию первичного рака печени. Длительное скрытое (бессимптомное) течение заболевания приводит к запоздалой диагностике. Лечение гепатита С дорогостоящее. Вакцина не разработана.
В мире насчитывается около 170 млн. инфицированных НСV лиц, что в 10 раз превышает количество таковых ВИЧ-больных. Ежегодно заражается от 3 до 4 млн. человек, 350 тыс. умирает от болезней печени. В РФ насчитывается около 3,2 млн. больных с хроническим гепатитом С, более половины из которых инфицированы первым генотипом НСV.
Рис. 1. Распространенность заболевания.
Микробиология возбудителя
Вирус гепатита С принадлежит к группе персистирующих патогенов, генетически неоднороден, является слабым антигеном, обладает средней степенью устойчивости и выраженной канцерогенностью, способен ускользать от иммунного надзора. HCV обнаруживается в крови и секретах. Продолжительность вирусемии длительная. Возбудитель, в основном, поражает клетки печени (гепатоциты), но доказано, что он также может размножаться в клетках крови — мононуклеарах.
Вирус гепатита С принадлежит к семейству флавовирусов (Flaviviridae), роду гепатовирусов (Hepacivirus).
HCV является оболочечным вирусом. Ом имеет сферическую форму. Диаметр вириона составляет от 30 до 75- нм. Поверх капсида располагается суперкапсид — внешняя оболочка, состоящая из липидов и белков. Оболочечный комплекс белков Е1 и Е2 обеспечивает связывание вируса с клеткой-мишенью и проникновение в нее. Усилия ученых сегодня направлены на изучение этих механизмов, так как создание лекарственных препаратов, нарушающих эти процессы, привели бы к полной победе над возбудителем.
Рис. 2. Строение HCV.
Геном вириона маленький (содержит один ген), представлен однонитевой РНК, состоящей из 9400 — 9600 нуклеотидов, окружен капсидом. Области РНК, кодирующие белки Е1 и Е2, обладают большой изменчивостью, что определяет длительное сохранение (персистенцию) вируса в активном состоянии в клетках инфицируемого организма.
В процессе репликации HCV быстро меняют свою антигенную структуру и начинают воспроизводить себя в несколько измененном антигеном варианте, что позволяет им ускользать от воздействия иммунной системы больного.
Для всех типов вируса общим является участок РНК, состоящий из 321 — 341 нуклеотидов, который используется при постановке ПЦР.
1 генотип вируса гепатита С составляет 46,2% среди всех генотипов. Его отличительными признаками являются:
- Обнаруживается у пациентов, которым переливалась кровь или ее компоненты.
- Тяжелое течение заболевания.
- В клинической картине преобладает астеновегетативный синдром. Не всегда развивается желтуха.
- Большая частота рецидивов. Хронизация инфекции достигает 90%.
- Лечение длительное. При использовании противовирусных препаратов прямого действия длительность лечения составляет не менее 48 недель.
- Стойкий эффект при монотерапии наблюдается только у 18% (у 55% при инфицировании другими генотипами вируса). Стойкий эффект при комбинированной терапии наблюдается только у 28% больных (66% при инфицировании другими генотипами вируса).
- Является основным фактором риска при развитии первичного рака и цирроза печени.
Рис. 2. Жизненный цикл HCV. У больных с хронической формой заболевания вирионы образуются со скоростью 1012 частиц в сутки.
Преобладающими (мажорными) являются антигены — структурные оболочечные белки вируса Е1 и Е2 и белок нуклеокапсида С, а также 7 неструктурных белков-ферментов (NS1, NS2 и NS3, NS4a и NS4b, NS5a и NS5b), РНК-полимераза и протеаза. Присутствуют также минорные полипептиды — р7 и белок F.
Вне живого организма (в «пробирке) культивировать HCV не удается. Возможность репликации достигается путем заражения высших приматов — шимпанзе.
Рис. 4. Фото HCV. Электронная микрофотография.
Во внешней среде при комнатной температуре HCV сохраняют свои свойства от 16 часов до 4-х дней, годами сохраняет патогенность при отрицательной температуре, устойчив к воздействию УФО. При кипячении вирус погибает в течение 5 минут, при 60 0 С — в течение 30 минут.
Как передается гепатит С
HCV необычайно широко распространен среди населения многих стран мира. В РФ общее число заболевших составляет от 2,5 до 3,2 млн. Около 46,2% из них инфицировано 1 генотипом вируса. Мужчины болеют гепатитом С в 4 раза чаще женщин. В группу высокого риска входят подростки (15 до 19 лет) и взрослые (20 -39 лет). В этих группах регистрируется максимальная доля наркоманов.
Источником инфекции являются больные активной и латентной формами гепатита С. Наиболее насыщенными вирусными РНК являются клетки печени. У больных с хронической формой заболевания их концентрация в 37 раз выше, чем в сыворотке крови. Возбудители также находятся в крови и секретах больных.
Гепатит С передается парентеральным (является основным), контактным (половым, через слюну) и вертикальным (от матери плоду) путями. Механизм передачи заболевания реализуется естественными и искусственными путями.
- При искусственном пути передачи инфекции в организм доставляются огромные дозы вирусов. Это происходит при переливании инфицированной цельной крови и ее продуктов, при проведении инвазивных медицинских и немедицинских процедур. Частота развития посттрансфузионных гепатитов зависит от уровня носительства возбудителей в донорской популяции, количества перелитой крови или ее продуктов. В группе риска находятся больные гемофилией. Наибольшую опасность для них представляют концентраты крови и факторы свертывания. Маркеры вируса С у них обнаруживаются в 70% случаев.
- Опасности заражения подвергаются больные, получающие лечение гемодиализом.
- Одно из первых мест в структуре инфицированных HCV занимают парентеральные наркоманы. В разных странах мира их доля составляет от 30 до 70%.
- Вирус гепатита С передается при оперативных вмешательствах, парентеральных манипуляциях в медицинских учреждениях (от 9 до 22% случаев заражений).
- В группе риска находятся медицинские работники, осуществляющие гемодиализ и другие медицинские процедуры. Профессиональное заражение среди них составляет 5 — 30%.
- Передается гепатит С при проведении немедицинских манипуляций: татуировок, пирсинга, проколов мочек ушей, обрезании, проводимом в домашних условиях нестерильными инструментами, стоматологических и парикмахерских услугах.
Последние два при передаче гепатита С играют второстепенную роль.
Рис. 5. Гепатит С передается при гемодиализе (фото слева) и переливании крови (фото справа).
Половой, вертикальный и бытовой пути передачи гепатита С являются естественными.
- Вертикальный путь передачи инфекции (мать — дитя) фиксируется в пределах 1,6 — 19% случаев. Чаще всего инфекция передается детям от ВИЧ-инфицированных матерей.
- Вирусы гепатита С находятся в вагинальном секрете и сперме мужчин. Половой путь передачи чаще регистрируется у проституток, гомосексуалистов и супругов-носителей антител к вирусу (HCV-серопозитивных). Удельный вес полового пути передачи гепатита С составляет от 4 до 8%. Частота заражения зависит от числа сексуальных партнеров и длительности контакта.
Способ передачи гепатита С невозможно установить в 20% случаев.
Рис. 6. Одно из первых мест в структуре инфицированных HCV занимают парентеральные наркоманы. В разных странах Мира их доля составляет от 30 до 70%.
Иммунитет
HCV обладает слабой иммуногенностью. В процессе репликации вирусы быстро меняют свою антигенную структуру и начинают воспроизводить себя в несколько измененном антигеном варианте, что позволяет им ускользать от воздействия иммунной системы больного.
После перенесенного заболевания специфическая невосприимчивость при повторных заражениях не проявляется, так больной получает вирусы с мутациями в антигенной структуре.
Рис. 7. Вирус гепатита С поражает клетки печени. В 85% случаев заболевание принимает хроническое течение. На фото цирроз печени.

Возбудитель гепатита С – это РНК-содержащий флавивирус. По данным ВОЗ, в настоящее время 71 миллион человек инфицированы им. Первые микробиологические признаки гепатита С были открыты в 70-х годах. Проведенные в то время анализы крови выделили патоген, который не соответствует вирусному гепатиту групп А и В. В 1987 году ученым из американской корпорации Хирон удалось выделить фрагмент РНК, который принадлежал возбудителю С-гепатита.
Возбудитель гепатита С – актуальный предмет изучения микробиологии, ведь несмотря на все, что известно сегодня о ВГС, вакцина от него не изобретена. Микроорганизм относится к группе РНК-содержащих вирусов, имеет сферическую форму, защищен оболочкой. У гепатита С маленький геном, в котором зашифрована структура 9 белков. В нем много участков мутаций, благодаря которым возбудитель ускользает от иммунного контроля.
Таксономическая принадлежность
Возбудитель гепатита С принадлежит к семейству Flaviviridae. По данным Международного комитета по таксономии вирусов, семейство подразделяется на 4 рода:
- Flavivirus, куда входят 53 вируса человека и животных, в том числе вирус желтой лихорадки и лихорадки Западного Нила, денге, клещевого энцефалита, Зика;
- Hepacivirus, куда входят 14 видов, в том числе возбудитель гепатита C;
- Pegivirus, 11 видов микроорганизмов;
- Pestivirus, 4 вида, которые поражают млекопитающих кроме человека, в том числе вирус диареи крупного рогатого скота и классической чумы свиней.
Структура
Вирусный гепатит С вызывается сферическим вирусом с размером вириона около 30-75 нанометров. Возбудитель имеет белковую оболочку (капсид), которая защищает РНК и имеет строго упорядоченную структуру.
У вирионов гепатита С также имеется суперкапсид – внешняя оболочка, которая состоит из мембранного белка и липидов. Она имеет выросты – гликопротеиновые шипы. Суперкапсид выполняет защитную функцию, связывает микроорганизм с клеткой-мишенью и помогает ему проникать через мембрану.

РНК и генотипы
Геном возбудителя гепатита С представлен однонитевой РКН длиной до 10000 нуклеотидов. При репликации вируса образуется 9 белков – нуклеопротеин, 2 белка оболочки и 6 неструктурных белков, предназначенных для регуляции репродукции микроорганизма. Все гены ВГС характеризуются изменчивостью, и это определяет способность возбудителя длительно сохраняться в активном состоянии в клетках организма-носителя. Такой механизм называют персистенцией.
Во время репликации ВГС активно мутирует. Он воспроизводит измененные копии себя, не видимые для клеток иммунной системы больного человека. Неизменным остается участок из 321-341 нуклекотидов. Это свойство учитывается при постановке диагноза в ПЦР-анализе.
Из-за генетической неоднородности возбудитель гепатита С имеет 11 генотипов и 100 подтипов.
Антигены
Возбудитель гепатита С имеет следующие преобладающие антигены:
- структурные протеины оболочки E1 и E2;
- протеин С (core, ядерный);
- неструктурные белки-ферменты NS2, NS3, NS4 (a и b), NS5 (a и b).
К каждому из антигенов вырабатываются антитела, что обычно происходит через 6-8 недель после инфицирования. Причем антитела не обедают нейтрализующими качествами, достаточными для уничтожения вируса. Против этого у возбудителя есть механизм самозащиты: белки внешней оболочки вируса E1 и E2 имеют участки с высокой частотой мутации, за счет чего образуется множество генотипов и субтипов. Ученые считают, что таким образом подавляется выработка антител, и инфекция перетекает в хроническую форму с постоянной репликацией ВГС в клетках печени.
В ответ на активность возбудителя заболевания происходит изменение белковых фракций гамма-глобулинов в крови. Значительная гипергаммаглобулинемия соответствует воспалительному процессу и характерна для хронически активных гепатитов и циррозов печени.
Устойчивость
Возбудитель достаточно устойчив во внешней среде. Несколько капель высохшей крови больного с высокой вирусной нагрузкой остаются заразными для окружающих при стандартной температуре и влажности в течение 4 суток. При кипячении (температура 95-100°С) возбудитель погибает за 5-10 минут, при температуре 60°С остается активным в течение 20 минут. Вирус не выживает под действием ультрафиолета.
По этой причине больным нужно соблюдать особую осторожность, чтобы не заразить окружающих. Инфицирование может произойти при контакте со следующими личными вещами больного:
- полотенце;
- бритва;
- зубная щетка;
- медицинские и косметологические инструменты;
- поварские ножи при случайных порезах;
- белье, в том числе постельное.
Чтобы продезинфицировать белье, его достаточно пропустить через стандартный цикл автоматической стирки с высокой температурой, а перед использованием прогладить утюгом с двух сторон.
Для дезинфекции предметов обихода можно использовать антисептические растворы – спирт, Хлоргексидин, Мирамистин.
Существует два способа передачи ВГС – естественный и искусственный. Механизм естественной передачи возбудителя гепатита С включает половой, вертикальный и бытовой пути.
Вертикальный путь (от инфицированной матери к ребенку) фигурирует в 19% случаев. Такой способ возможен при высокой вирусной нагрузке либо когда вирус гепатита С у матери выявляется одновременно с ВИЧ-инфекцией.
Половой путь определяется в 4-8% случаев. Возбудитель гепатита C может концентрироваться не только в крови, но и в вагинальном секрете женщин, а также сперме мужчин. Чаще всего гепатит С регистрируется у проституированных женщин, гомосексуалов и партнеров ВГС-позитивных людей (носителей антител). Риск заражения повышается в зависимости от количества сексуальных партнеров и продолжительности контакта.
В 40-50% случаев отследить способ передачи невозможно.
Искусственный механизм передачи возбудителя – парентеральный. Источником гепатита может выступает инфицированная кровь или ее продукты, поэтому уязвимыми оказываются пациенты, которым необходимо переливание крови. Заражение возможно при инвазивных медицинских и косметологических процедурах.
Первые в группе риска – парентеральные (инъекционные) наркоманы. На их долю в разных странах приходится от 30 до 70% случаев гепатита С. В группе риска находятся больные, которые получают лечение гемиодиализом, пациенты с гемофилией, медработники, которые осуществляют гемодиализ и другие медицинские процедуры.

Высокому риску подвергаются те, кто делает пирсинг, татуировки, прокол мочек ушей нестерильными инструментами. Заражение возможно в стоматологическом кабинете или на сеансе обрезного маникюра и педикюра.
Восприимчивость к вирусу во многом зависит от полученной дозы возбудителя.
Главная особенность возбудителя в том, что он не провоцирует острых симптомов и признаков желтухи. Из-за этого гепатит протекает незамеченным. Часто болезнь диагностируют уже на стадии цирроза печени или даже раковой опухоли.
Как выявляют возбудителя
Диагностика гепатита С проводится по следующей схеме:
- Биохимический анализ крови на билирубин и уровень печеночных трансаминаз.
- Иммуноферментный анализ на уровень специфических антител IgM и IgG.
- Качественный, количественный ПЦР и генотипирование.
Результат ИФА не считается 100% гарантией отсутствия или наличия гепатита. ПЦР дает гораздо более точный результат, но его чувствительность позволяет выявить возбудителя лишь через 1,5-2 недели после заражения.
Симптомы
Характерные симптомы вирусного гепатита С включают слабость, апатию, утомляемость, пониженный аппетит. Возможна боль в области печени и диспепсический синдром. Температура тела поднимается редко и не выше 37,5 °С. Обычно таким симптомам больные не придают значения.
В 1% случаев течение гепатита острое и тяжелое. Тогда развивается агранулоцитоз, апластическая анемия, невриты периферических нервов.
Лечение
Терапия вирусного гепатита С включает следующие меры:
- комбинированное лечение препаратами Софосбувир, Ледипасвир, Даклатасвир или их дженериками;
- если инфекция рецидивирует или предшествующие меры оказались неэффективны, терапия дополняется Рибавирином или Интерфероном;
- диета с ограничением жиров, алкоголя и продуктов, стимулирующих секрецию желчи и печеночных ферментов;
- по показаниям – дезинтоксикационная терапия.
Образуется ли иммунитет
В настоящее время постинфекционный иммунитет недостаточно изучен. Считается, к возбудителю не формируется защитный иммунитет. После успешного излечения больной может заразиться повторно тем же или другим генотипом.
Инфекционное заболевание провоцирует опасные осложнения. Репликация (размножение) ВГС приводит к некрозу клеток печени и замещению их соединительной тканью. В дальнейшем фиброз сменяется циррозом. Гепатит С склонен к хронизации и озлокачествлению (в 5-6% случаев подтвержденного гепатита).
Особенно сложная ситуация у ВИЧ-инфицированных. Возбудителя можно победить при помощи современных медикаментов, репликацию вируса сдерживает только постоянный прием антиретровирусных препаратов. На фоне ВИЧ-инфекции осложнения гепатита развиваются стремительно. У здорового человека с момента инфицирования до формирования карциномы проходит в среднем 20-30 лет, у человека с ВИЧ-инфекцией – всего 10-15 лет.
Отличия от других типов гепатовирусов
Возбудитель вирусного гепатита С имеет ряд отличий от других гепатовирусов:
- По способу заражения. В отличие от гепатитов А и Е с энтеральным механизмом заражения, гепатит С передается парентерально (с кровью, спермой, вагинальными выделениями).
- По поведению. Попадая в организм, возбудитель гепатита С повреждает клетки печени, но, в отличие от гепатита А, ускользает от иммунной системы из-за непрерывной мутации.
- По симптоматике. Если гепатит А и Е проявляет себя через 15-50 дней, тип В – через 3-6 месяцев, то тип С имеет инкубационный период около 2-3 месяцев и далее проявляется умеренно, почти не вызывая подозрений у носителя.
В настоящее время изучение возбудителя гепатита С остается актуальной проблемой, поскольку вакцины от заболевания не существует.
Читайте также:



