Антитела к респираторному синцитиальному вирусу
Исследование, направленное на выявление специфических антител класса IgG к возбудителю респираторно-синцитиальной вирусной инфекции для диагностики текущей или перенесенной инфекции. Данный вирус является основной причиной инфекций нижних дыхательных путей у новорождённых и детей.
Антитела класса IgG к возбудителю респираторно-синцитиальной вирусной инфекции, иммуноглобулины класса G к респираторно-синцитиальному вирусу, респираторно-синцитиальная вирусная инфекция, РС-инфекция, респираторно-синцитиальный вирус.
Синонимы английские
Human respiratory syncytial virus, IgG, Anti- Human respiratory syncytial virus IgG, Respiratory syncytial virus infection, Respiratory syncytial virus.
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Респираторно-синцитиальная вирусная инфекция представляет собой острое респираторное заболевание с поражением органов дыхательной системы. Возбудителем является респираторно-синцитиальный вирус, РНК-содержащий, относящийся к роду Metamyxovirus, семейству Paramyxoviridae. Он имеет три поверхностных трансмембранных протеина: G, F и SH. Протеин G обеспечивает прикрепление вируса к клеткам хозяина и отвечает за начальную стадию инфицирования вирусом. Протеин F участвует в белково-опосредованном слиянии вирусных и клеточной мембран, а также в слиянии инфицированной клетки с другими клетками и образовании синцития.
Инфекция передается воздушно-капельным путём. Источником инфекции является больной человек, реже вирусоноситель. Основным контингентом, восприимчивым к вирусу, являются дети дошкольного и школьного возраста, новорождённые. У взрослых заболевание носит спорадический характер и протекает преимущественно в легкой форме.
Инкубационный период респираторно-синцитиальной инфекции составляет 3-6 дней. В начале заболевания может отмечаться слабость, головная боль, заложенность носа, боль и першение в горле, субфебрильная температура тела. Далее развивается ринит, ринофарингит. При тяжелом течении, у детей, пожилых людей и ослабленных больных возможно присоединение вторичной инфекции и развитие бронхита, бронхиолита, пневмонии. Отмечается повышение температуры тела до 38-39 о С, появление одышки, цианоза губ, акроцианоза, сухого, а затем влажного приступообразного кашля. Основными осложнениями инфекции являются отит, тяжелая пневмония, ателектазы, эмфизема легких, дыхательная недостаточность. У детей раннего возраста заболевание, как правило, носит тяжелый характер, вероятно развитие пневмоний и бронхитов, вызванных присоединением вторичной бактериальной инфекции. При своевременном и правильном лечении прогноз благоприятный. После перенесенной инфекции стойкий напряженный иммунитет не формируется и возможно повторное заражение.
Диагностика респираторно-синцитиальной инфекции основана на эпидемиологических, клинических данных и результатах изменений лабораторных показателей. В клиническом анализе крови может отмечаться лейкоцитоз или лейкопения, скорость оседания эритроцитов нормальная или умеренно повышена.
К современным лабораторным методам диагностики респираторно-синцитиальной инфекции относится серологическое исследование. Оно заключается в определении в сыворотке крови специфических антител, направленных к антигенам респираторно-синцитиального вируса. Первыми на 6-7-й день от начала заболевания начинают синтезироваться специфические антитела класса IgM к возбудителю. Далее через одну-две недели от начала заболевания начинают синтезироваться антитела класса IgG, достигая максимального уровня, а затем в течение длительного времени сохраняясь в циркулирующей крови.
Обнаружение антител класса IgG может свидетельствовать о наличии перенесенной или текущей инфекции, наличии иммунного ответа к вирусу, сформировавшегося после перенесенного заболевания или при передаче антител от матери плоду в течение беременности. Данные антитела могут проникать через гематоплацентарный барьер от матери к ребенку и сохраняться в крови новорождённого в течение нескольких месяцев после рождения. В данном случае обнаружение антител не свидетельствует о текущей или перенесенной инфекции. При подозрении на респираторно-синцитиальную вирусную инфекцию, при обнаружении специфических антител класса IgM или при их отсутствии рекомендуется выявление антител класса IgG в сыворотке крови. В данном случае серологическая диагностика основана на выявлении нарастания титра специфических антител не менее чем в четыре раза в парных сыворотках, взятых в первые дни болезни и через две недели от ее начала в свежем образце крови.
Для чего используется исследование?
- Для лабораторной серологической диагностики респираторно-синцитиальной вирусной инфекции;
- для диагностики текущей или перенесенной респираторно-синцитиальной вирусной инфекции.
Когда назначается исследование?
- При клинических проявлениях и подозрении на респираторно-синцитиальную вирусную инфекцию: слабость, головная боль, заложенность носа, боль и першение в горле, лихорадка, одышка, цианоз губ, акроцианоз, сухой или влажный приступообразный кашель;
- при дифференциальной диагностике с острыми респираторными вирусными заболеваниями, бронхитами, бронхиолитами, пневмониями, вызванными другими возбудителями.
Что означают результаты?
- текущая респираторно-синцитиальная вирусная инфекция;
- перенесенная респираторно-синцитиальная вирусная инфекция;
- повторное инфицирование вирусом, реинфекция;
- присутствие материнских антител класса IgG у новорождённых детей.
- отсутствие респираторно-синцитиальной вирусной инфекции;
- отсутствие или снижение иммунного ответа;
- ранние сроки инфицирования;
- проведение исследования на поздних сроках от момента возможного инфицирования.
Что может влиять на результат?
- Клинический период заболевания, возраст пациента;
- присутствие в сыворотке крови новорождённых детей антител класса IgG к вирусу, переданных от матери.
- Выявление антител класса IgG к респираторно-синцитиальному вирусу необходимо проводить в парных сыворотках, взятых в первые дни болезни и через две недели от ее начала, в свежем образце крови. Положительный результат оценивается по нарастанию титра антител;
- при интерпретации результатов обследования необходимо учитывать возраст пациентов, клинический период заболевания;
- для комплексной оценки полученных результатов их необходимо сопоставлять с эпидемиологическими, клиническими и другими лабораторными данными.
Кто назначает исследование?
Инфекционист, педиатр, пульмонолог, оториноларинголог, терапевт, врач общей практики.
Литература
- Falsey AR, Walsh EE. Respiratory syncytial virus infection in adults / Clin Microbiol Rev. 2000 Jul;13(3):371-84.
- Nair H, Nokes DJ, Gessner BD, et al. Global burden of acute lower respiratory infections due to respiratory syncytial virus in young children: a systematic review and meta-analysis. Lancet 2010;375:1545–55.
- Шувалова Е.П. Инфекционные болезни / М.: Медицина. – 2005. – 696 с.
- Fauci, Braunwald, Kasper, Hauser, Longo, Jameson, Loscalzo Harrison’s principles of internal medicine, 17th edition, 2009.
Данное исследование определяет антитела класса G к респираторно-синтициальному вирусу. IgG к РСВ свидетельствуют о недавно перенесенной или текущей инфекции.
Общая информация об инфекции
Респираторно-синцитиальная инфекция (PC-инфекция) — острое инфекционное заболевание, вызываемое респираторно-синцитиальным вирусом, передающееся воздушно-капельным путем, характеризующееся преимущественным поражением нижних отделов дыхательных путей, проявляющееся слабовыраженной интоксикацией и катаральным синдромом.
Возбудители PC-инфекции — РНК-содержащие вирусы, относящиеся к семейству Paramyxoviridae, роду Pneumovirus. PC-вирусы характеризуются высокой антигенной стабильностью, обладают тропностью к эпителию дыхательных путей, локализуются преимущественно в бронхах и бронхиолах. Вирусы культивируются в культуре клеток с развитием цитопатогенного эффекта — образованием обширных полей синцития (слияние многих клеток) по всему пласту клеток. В названии вируса отражены место его размножения (респираторный тракт) и вызываемые характерные изменения в культуре клеток — образование синцитиальных полей.
Источник инфекции — человек (больной и вирусоноситель). Больной наиболее заразен в течение 3-6 суток от начала заболевания, выделение вируса возможно до 14-21 суток.
Механизм передачи — воздушно-капельный; заражение через предметы возможно, но происходит редко. Восприимчивость наибольшая у детей первых двух лет жизни.
Заболевание распространено повсеместно. В холодное время года регистрируются эпидемические вспышки (зимой и в начале весны), в межэпидемический период — спорадические случаи. Вспышки, вызванные PC-вирусом, возникают ежегодно, в основном среди детей младшего возраста. Характерны быстрое распространение вируса в коллективе и высокая контагиозность с охватом всех детей, родившихся после последнего эпидемического подъема. Иммунитет после перенесения PC-инфекции нестойкий.
Входными воротами является слизистая оболочка верхних дыхательных путей. PC-вирус размножается в цитоплазме эпителиальных клеток носоглотки. Возбудитель из места первичной локализации проникает в кровь. Стадия вирусемии продолжается не более 10 дней. РСВ может распространяться от клетки к клетке без выхода во внеклеточную среду.
У детей младшего возраста вирус бронхогенно и (или) гематогенно распространяется в нижние отделы респираторного тракта. Наибольшая выраженность патологического процесса наблюдается в эпителии бронхов среднего и мелкого калибра, бронхиолах, альвеолах. В процессе пролиферации в них появляются многоклеточные сосочкообразные разрастания эпителия. Просветы бронхов и альвеол заполняются слущенным эпителием, воспалительным экссудатом, что приводит к нарушению бронхиальной проходимости. Развиваются типичные для РС-инфекции бронхиты и бронхиолиты с обструкцией дыхательных путей. В патогенезе заболевания большое значение имеет наслоение вторичной бактериальной микрофлоры.
Элиминация вируса из макроорганизма и клиническое выздоровление наступают вследствие образования вирусспецифических секреторных и сывороточных антител. У иммунокомпроментированных пациентов РС-инфекция может приобрести персистирующий характер. РС вирус способен специфически индуцировать продукцию цитокинов Т 2 типа и повышать риск аллергической сенсибилизации.
Инкубационный период респираторно-синцитиальной инфекции составляет 3-6 дней. В начале заболевания может отмечаться слабость, головная боль, заложенность носа, боль и першение в горле, субфебрильная температура тела. Далее развивается ринит, ринофарингит. При тяжелом течении, у детей, пожилых людей и ослабленных больных возможно присоединение вторичной инфекции и развитие бронхита, бронхиолита, пневмонии. Отмечается повышение температуры тела до 38-39 оС, появление одышки, цианоза губ, акроцианоза, сухого, а затем влажного приступообразного кашля. Основными осложнениями инфекции являются отит, тяжелая пневмония, ателектазы, эмфизема легких, дыхательная недостаточность. У детей раннего возраста заболевание, как правило, носит тяжелый характер, с развитием пневмоний и бронхитов, вызванных присоединением вторичной бактериальной инфекции. При своевременном и правильном лечении прогноз благоприятный. После перенесенной инфекции стойкий напряженный иммунитет не формируется и возможно повторное заражение респираторно-синцитиальным вирусом.
Показания для назначения данного исследования:
- при клинических проявлениях и подозрении на респираторно-синцитиальную вирусную инфекцию;
- при дифференциальной диагностике с острыми респираторными вирусными заболеваниями, бронхитами, бронхиолитами, пневмониями, вызванными другими возбудителями.
Респираторный синцитиальный вирус входит в группу остро протекающих инфекций, поражающих достаточно большое число населения преимущественно раннего возраста. Годовалые дети занимают основное место среди зараженных. Если у взрослых заболевание проходит поверхностно, то у малышей могут развиться серьезные осложнения.
Определение

Это такой вирус, который вызывает инфекции дыхательных путей. Коварство состоит в том, что его трудно диагностировать, так как легко можно перепутать с простой простудой. На данный момент еще не разработана вакцина, поэтому болезнь иногда заканчивается смертельным исходом. У госпитализированных провоцируется появление бронхита, свистов и астмы.
Этиология
Респираторный синцитиальный вирус сосредотачивается в цитоплазме, после созревания начинает отпочковываться в мембрану. Принадлежит к семейству Paramyxoviridae и является единственным представителем этой группы, который может спровоцировать серьезную болезнь. Хотя разнообразные штампы имеют некоторую антигенную гетерогенность, вариации касаются преимущественно одного из нескольких гликопротеинов, но эпидемиологическая и клиническая значимость этих различий неясна. Инфекция вырастает в ряде клеточных культур, вызывающие образование характерного синцития.
Причины
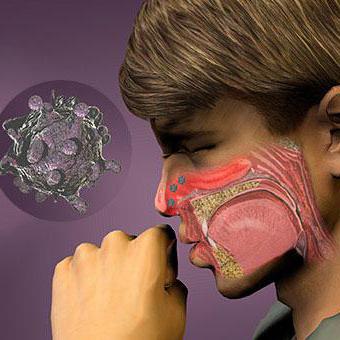
Респираторно-синцитиальный вирус человека относится к недугам, которые передаются воздушно-капельным путем. Им способны заразить как заболевшие люди, так и носители. Характерными являются коллективные и семейные вспышки, а также регистрировались случаи внутрибольничного инфицирования, зачастую в педиатрических стационарах. Распространение является повсеместным и круглосуточным чаще всего в зимне-весеннее время. Самая большая восприимчивость отмечается у деток от 4–5 месяцев до 3 лет. В раннем возрасте большая часть малышей переносит это заболевание, так как далее наблюдается нестойкий иммунитет, довольно часто встречаются повторные случаи болезни, только в более стертой форме. Однако после полного исчезновения из организма антител (IgA), вновь может появиться респираторный синцитиальный вирус.
Распространяется через тесный контакт с инфицированными. Было проанализировано и выявлено, что если больной человек чихнет, то бактерии легко распространяются на 1,8 м. Эта группа патогенов может выживать на руках до 30 минут, а на предметах - на протяжении нескольких часов.
Патогенез инфекции очень схож с механизмом развития гриппа и парагриппа, так как связан с движением болезни к эпителию дыхательных путей. Для проникновения служит респираторный тракт, а первичное размножение начинается в цитоплазме носоглотки и после распространяется на бронхи. В этот момент происходит гиперплазия пораженных клеток и симпластов. Такие явления сопровождаются гиперсекрецией и сужением бронхиол, что в дальнейшем приводит к закупорке их густой слизью. Затем развитие инфекции определяется степенью присоединения флоры и дыхательной недостаточностью.
Симптомы
Респираторно-синцитиальный вирус, микробиология которого сложна и трудно поддается диагностике, является болезнью ранней весны и зимы.
На сегодняшний день не выявлено, почему поражаются нижние дыхательные пути у малышей и верхние у взрослых.
У деток заболевание начинается с лихорадки, сильной боли в горле и насморка. Вскоре подключаются и другие симптомы, которые напоминают астму. Инфекция характеризуется следующими признаками:
- учащенное дыхание (более 40 вдохов в минуту);
- синеватый оттенок кожи (цианоз);
- резкий и частый кашель;
- высокая температура;
- прерывистое и неровное дыхание;
- крупозные уплотнения;
- пронзительные вдохи и хрипы;
- затрудненные выдохи.
Инфекции нижних дыхательных путей появляются, когда разбухают бронхиолы. Если в этот момент больной испытывает проблемы с подачей кислорода, то обязательно нужно обратиться к врачу за немедленной медицинской помощью. Такие недомогания чаще всего появляются у детей до одного года, и они быстро усугубляются.
Классификация

Существует большое количество факторов, по которым можно охарактеризовать респираторный синцитиальный вирус, а именно:
- типичный – развиваются ринит, ларингит, пневмония, ринофарингит, бронхилит, бронхит, сегментарный легочный отек и отит;
- атипичный – стертое или бессимптомное течение болезни.
Различают 3 основные формы недуга.
1. Легкая, возникает чаще у взрослых людей и детей школьного возраста. Проявляется как умеренный назофарингит, дыхательная недостаточность не наблюдается. Чаще всего температура тела остается в норме либо немного повышается, но буквально на несколько градусов. Признаки интоксикации полностью отсутствуют.
2. Среднетяжелая, можно наблюдать симптомы острого бронхита или бронхиолита, сопровождающиеся обструктивным синдромом и дыхательной недостаточностью. У больного присутствует пероральный цианоз и отдышка. Если заболел ребенок, то он может быть чересчур беспокойным, сонливым, возбужденным или вялым. Часто встречается небольшое увеличение печени или селезенки. Температура нередко повышенная, но бывает и в норме. Наблюдается умеренно выраженная интоксикация.
3. Тяжелая, в этот момент развиваются бронхиолит и обструктивный бронхит. Отмечается сильная недостаточность воздуха, при которой может помочь только кислородная маска для дыхания. Прослеживаются свисты и шумы, присутствует ярко выраженная интоксикация и сильное увеличение печени и селезенки.
К критериям тяжести чаще всего относят такие характеристики:
- наличие местных изменений;
- затрудненная дыхательная недостаточность.
По характеру течения:
- гладкое – отсутствие бактериального осложнения;
- негладкое – появление пневмонии, синусита и гнойного отита.
История
Респираторный синцитиальный вирус, симптомы которого можно перепутать с другими заболеваниями был выявлен в 1956 г. доктором Моррисом. Он, наблюдая за шимпанзе, у которой обнаружили ринит, нашел новую инфекцию и назвал ее ССА – Chimpanzeecoriraagent (возбудитель насморка шимпанзе). В момент обследования больного сотрудника, который ухаживал за обезьяной, было замечено нарастание антител, очень схожие с этим вирусом.
В 1957 г. Р. Ченок выделил аналогичный патоген у заболевших детей и определил, что именно он был ответствен за возбуждение бронхита и пневмонии. После этого и до сегодняшнего дня ученные безуспешно стараются разработать вакцину.
Диагностика
Клиническое определение заболевания проблемно, из-за схожести его с другими недугами. У взрослых чаще всего преобладают симптомы бронхита и пневмонии. Во время лабораторных исследований используются серологические методы, которые позволяют выявить титр антител. Если есть необходимость, то доктор назначает рентгенографию и специфические лабораторные тесты, к примеру, вирусологическую проверку носоглоточных смывов.
Терапия
Больным, у которых был выявлен респираторно синцитиальный вирус, лечение назначается комплексно, для того, чтобы укрепить организм. Постельный режим рекомендуется для всего периода обострения. Госпитализация показана детям, с тяжелой формой заболевания, малышам дошкольного возраста со средней тяжестью и лицам, у которых появились осложнения. Обязательным условием является наличие диеты соответствующей возрасту. В нее должна входить механически и химически щадящая еда, полная разнообразными микроэлементами и витаминами.
Бронхообструктивный синдром хорошо снимается симптоматическим и патогенетическим лечением. В этом случае применяется кислородная маска для дыхания, она облегчает тяжелые симптомы и упрощает подачу воздуха.
Диспансерное наблюдение требуется при осложнениях. После пневмонии рекомендуется проводить осмотры по истечении 1, 3, 6 и 12 месяцев до полного выздоровления. Профилактическая диагностика необходима после рецидивирующего бронхита и назначается по истечении года поправки. Если нужно, то посещается консультация аллерголога или пульмонолога, а также делаются лабораторные обследования.
Лечение детей
Малыши всегда болеют сложнее, и последствия намного серьезнее, чем у взрослых, поэтому терапия должна быть обстоятельной и интенсивной.
Синдромную терапию требуется проводить согласно соответствующим протоколам по лечению острой дыхательной недостаточности, бронхита и синдрома Крупа.
Базисная антигомотоксическая терапия:
Все эти средства прекрасно помогают побороть респираторно-синцитиальный вирус у детей.
Первые действия
Для того чтобы быстро победить заболевание, необходимо правильно отреагировать на появившиеся симптомы, дабы можно было получить нужную помощь в случае надобности.
1. Обратиться к врачу требуется при появлении у маленького ребенка симптомов ОРВИ, а именно боли в горле, насморка и сильных хрипов.
2. Обязательно вызывается скорая помощь, если присутствует высокая температура, интенсивные шумы, затрудненное дыхание и общее тяжелое состояние.
Требуется обратиться к таким докторам, как терапевт и инфекционист.
Осложнения
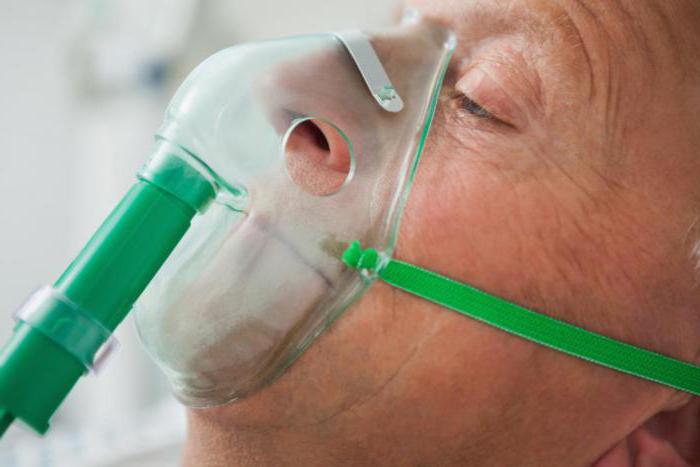
Негативное воздействие на отделы дыхательных путей оказывает респираторно синцитиальный вирус. Последствия этого заболевания немалы, так как может присоединиться вторичная бактериальная флора и вызвать такие недуги, как:
- синусит;
- отит;
- бронхит;
- пневмония;
- бронхиолит.
Профилактика
Все вирусные заболевания трудно поддаются лечению, так как их симптомы зачастую носят скрытый характер. Одной из мер является ранее выявление заболевания и изолирование пациентов до полного их выздоровления. В периоды вспышки такой инфекции особое внимание требуется уделять санитарно-гигиеническим мерам. В детских коллективах и стационарах предлагается ношение марлевых повязок для персонала. Малышам обязательно и систематически дезинфицируются руки с использованием щелочных растворов.
Вакцина
На сегодняшний день не разработали еще компонент, который будет предотвращать данное заболевание. Создание ведется достаточно активно, эксперименты начали проводиться с 1960 годов, после чего вещество инактивировали формалином и осадили квасцами. Такая вакцина вызвала выраженное образование сывороточных антител, хотя в результате применения, у тестированных развилось еще более серьезное заболевание. Живые аттенуированные компоненты вызывают не очень приятные симптомы либо превращаются в тот же вирус, только дикого типа. На сегодняшний день рассматривают способ очищения субъединичных антител против одного из поверхностных белков либо аттенуированных элементов, а после попробовать адаптировать их к холоду.
Респираторно-синцитиальная инфекция – заболевание вирусной этиологии, характеризующееся воспалением нижних отделов дыхательных путей, умеренным катаральным и интоксикационным синдромом. Клинические проявления респираторно-синцитиальной инфекции включают субфебрильную температуру, познабливание, слабость, упорный сухой, приступообразный кашель, экспираторную одышку. Диагноз респираторно-синцитиальной инфекции подтверждается путем выделения вируса из смывов носоглотки и серологической диагностики. Лечение, как правило, амбулаторное, препаратами интерферона, отхаркивающими и муколитическими средствами.
Общие сведения
Респираторно-синцитиальная инфекция (РС-инфекция) – ОРВИ, протекающая с преимущественным поражением нижних дыхательных путей в виде бронхита, бронхиолита и интерстициальной пневмонии. Название заболевания отражает место размножения вируса в организме (респираторный тракт) и цитопатогенные эффекты, вызываемые в культуре клеток образование обширных синцитиальных полей (слияния клеток). В структуре различных ОРВИ на долю респираторно-синцитиальной инфекции приходится 15-20% всех случаев. Наиболее уязвимы перед лицом инфекции дети первого года жизни и раннего возраста. В связи с этим особое внимание респираторно-синцитиальной инфекции уделяется со стороны педиатрии.

Причины респираторно-синцитиальной инфекции
Респираторно-синцитиальный вирус принадлежит к роду Pneumovirus, семейству Paramyxoviridae. Вирионы имеют округлую или нитевидную форму, диаметр 120-200 нм, липопротеидную оболочку. Отличительной особенностью РС-вируса служит отсутствие в оболочке гемагглютинина и нейраминидазы. Во внешней среде вирус быстро инактивируется при нагревании и использовании дезинфицирующих средств, однако хорошо переносит низкие температуры и может до нескольких часов сохраняться в капельках слизи.
Респираторно-синцитиальная инфекция относится к вирусным болезням с воздушно-капельным путем передачи. Вирус способны распространять как больные люди, так и его носители. Для респираторно-синцитиальной инфекции характерны семейные и коллективные вспышки; регистрируются случаи внутрибольничной инфекции, особенно в педиатрических стационарах. Распространенность инфекции повсеместная и круглогодичная с вспышками заболеваемости в зимне-весеннее время. Наибольшая восприимчивость к респираторно-синцитиальной инфекции отмечается среди недоношенных, детей в возрасте от 4-5 месяцев до 3-х лет. Как правило, в раннем возрасте большая часть детей переболевает респираторно-синцитиальной инфекцией. Ввиду нестойкости приобретенного иммунитета нередки повторные случаи возникновения РС-инфекции, которая на фоне остаточного иммунитета протекает в более стертой форме. Однако при полном исчезновении из организма специфических секреторных антител (IgA) вновь может развиться манифестная форма респираторно-синцитиальной инфекции.
Патогенез РС-инфекции сходен с механизмом развития гриппа и парагриппа и связан с тропностью вирусов к эпителию дыхательных путей. Входными воротами служит респираторный тракт; первичное размножение вируса происходит в цитоплазме эпителиальных клеток носоглотки, однако патологический процесс может быстро распространяться на мелкие бронхи и бронхиолы. При этом происходит гиперплазия пораженных клеток, образование псевдогигантских клеток и симпластов. Клеточные изменения сопровождаются явлениями гиперсекреции, сужением просвета бронхиол и их закупоркой густой слизью, лейкоцитами, лимфоцитами и слущенным эпителием. Это приводит к нарушению дренажной функции бронхов, образованию мелкоочаговых ателектазов, эмфиземы легочной ткани, нарушению газообмена. Дальнейшее развитие респираторно-синцитиальной инфекции определяется степенью дыхательной недостаточности и присоединением бактериальной флоры.
Симптомы респираторно-синцитиальной инфекции
В зависимости от преимущественной заинтересованности тех или иных отделов респираторного тракта, РС-инфекция может протекать в форме назофарингита, бронхита, бронхиолита или пневмонии. Обычно первые симптомы респираторно-синцитиальной инфекции появляются спустя 3-7 дней после заражения. Развитие заболевания постепенное: в первые дни беспокоят субфебрилитет, познабливание, умеренная головная боль, скудные серозно-слизистые выделения из носа. В некоторых случаях появляются признаки конъюнктивита, инъекция сосудов склер. Характерным симптомом респираторно-синцитиальной инфекции служит упорный сухой кашель.
В случае присоединения пневмонии температура повышается до 38-39 °С, нарастают явления интоксикации. Возникает тахипноэ, боли за грудиной, иногда - приступы удушья. Кашель становится продуктивным, приступообразным с отделением густой, вязкой мокроты в конце приступа. При тяжелой форме респираторно-синцитиальной инфекции нарастают признаки дыхательной недостаточности, возникает одышка экспираторного типа, развивается цианоз губ и акроцианоз. В некоторых случаях РС-инфекция протекает с явлениями обструктивного бронхита и ложного крупа. Длительность течения легких форм РС-инфекции составляет неделю, средне-тяжелых - 2-3 недели. Из наслаивающихся бактериальных осложнений чаще всего возникают средний отит, синусит, пневмония.
Наиболее тяжело респираторно-синцитиальная инфекция протекает у детей первого года жизни. При этом отмечается высокая лихорадка, возбуждение, судорожный синдром, постоянный кашель, рвота, кашицеобразный или жидкий стул. Летальные исходы регистрируются в 0,5% случаев.
Диагностика и лечение респираторно-синцитиальной инфекции
Лечение легких и среднетяжелых случаев респираторно-синцитиальной инфекции проводится амбулаторно; детям первого года жизни и пациентам с осложненным течением заболевания необходима госпитализация. В остром периоде показаны постельный режим, полноценная щадящая диета, кислородотерапия, щелочные ингаляции. Назначаются препараты противовирусного действия (акридонуксусная кислота, умифеновир, кагоцел), отхаркивающие средства и бронхолитики, при наличии обструктивного синдрома – глюкокортикоиды. При развитии бактериальных осложнений назначаются антибиотики.
Прогноз и профилактика респираторно-синцитиальной инфекции
В большинстве случаев прогноз благоприятный; в госпитализации нуждаются около 2% пациентов. Летальные исходы возможны среди недоношенных и новорожденных, детей с врожденными пороками сердца, легких, иммунодефицитом. Перенесенный в раннем детстве бронхиолит, связанный с респираторно-синцитиальной инфекцией, является фактором риска развития бронхиальной астмы у детей в будущем.
Профилактические мероприятия направлены на предупреждение внутрибольничных и коллективных вспышек респираторно-синцитиальной инфекции путем изоляции больных, дезинфекции и частого проветривания помещений. Вакцина против респираторно-синцитиальной инфекции находится на стадии разработки; в качестве меры специфической иммунопрофилактики может применяться иммуноглобулин против РС-вируса.
Читайте также:


