Туберкулез актуальность на сегодняшний день
Туберкулез остается одной из основных причин заболеваемости и смертности во всем мире. По данным ВОЗ одна треть инфицированы микобактериями туберкулеза. В мире инфицировано приблизительно 2 млд. людей. Ежегодно 8 – 10 млн. людей заболевают и около 3 млн. умирают от туберкулеза.
При развитии туберкулеза особенно велико значение социальных факторов. В глобальном масштабе рост заболеваемости туберкулезом отмечен уже в 90-е годы 20 века, при этом отмечается ухудшение ситуация и в развитых странах.
Причинами повышения уровня заболеваемости туберкулезом в мире, в том числе в России, являются:
- ухудшение противотуберкулезной помощи в связи с относительным благополучием по туберкулезу в 70-80-е годы прошлого века, некоторой успокоенностью и отсутствием должного внимания к этой инфекции со стороны органов здравоохранения;
- активизация миграционных процессов, прежде всего с территорий, стабильно неблагополучных по туберкулезу;
- ухудшение качества и охвата профилактическими осмотрами, что связано с социально-экономической нестабильностью в стране
- рост радиофобии у населения, особенно после аварии на ЧАЕС и других подобных объектах;
- рост числа ВИЧ-инфицированных в мире, что способствует росту среди них туберкулеза. Это объясняется тем, что туберкулез чаще развивается у лиц с признаками иммунодефицитных состояний;
- выход тюремной эпидемии туберкулеза в некоторых регионах за их пределы;
- формирование лекарственной устойчивости микобактерий.
В нашей стране неблагоприятным эпидемиологическим признаком современной ситуации является рост заболеваемости туберкулезом не только среди взрослых, но и среди детей, в том числе младшего возраста. Ежегодно инфицируется более 1% детей, тогда как при благополучной эпидситуации этот показатель не превышает 0,1%. За последние годы стала увеличиваться и смертность от туберкулеза, растет удельный вес тяжелых форм и инвалидизация больных активным туберкулезом.
Туберкулез (старинное название - чахотка) известен с древности. Инфекционный характер туберкулеза был экспериментально доказан еще в середине 19 века французским ученым Вильменом, а в 1982 г. Р. Коху удалось обнаружить в туберкулезных очагах возбудитель – палочку, названную его именем. Микобактерия туберкулеза обладает большой устойчивостью к воздействию любых физических, химических и биологических факторов. Попав в неблагоприятные для развития условия, палочка Коха может длительное время сохранять жизнеспособность (до года). Она переносит длительное охлаждение и высушивание.
Основным источником туберкулеза является человек, выделяющий микобактерии из верхних дыхательных путей, с мочой, калом, больные животные (крупный рогатый скот, свиньи) и птицы. По данным российских ученых один больной инфицирует 50 человек, из которых 20 заболевают туберкулезом. Туберкулезом можно заразиться и при употреблении молока и продуктов животного происхождения. Внутриутробное заражение бывает редко.
В качестве главнейших компонентов программы борьбы с туберкулезом определили выявление больных ( регулярные флюорографические осмотры), иммунизацию детей против туберкулеза, проведение ежегодной туберкулинодиагностики детей и подростков.
Населению, не относящемуся к группам риска, необходимо проходить флюорографические осмотры раз в 2 года .
Отдельные контингенты, относящиеся к группам риска, должны проходить осмотр чаще.
Для туберкулеза характерно наличие групп риска по заболеваемости, к которым относятся:
1. Группы риска по медицинским показателям: больные хроническим алкоголизмом, больные язвенной болезнью желудка, больные сахарным диабетом, больные хроническими неспецифическими заболеваниями легких, больные с хронической патологией мочевыводящих путей, наркоманы, ВИЧ-инфицированные.
2. Группы риска по социальным показателям: лица, отбывающие наказание в уголовно-исправительных учреждениях, мигранты, бомжи, переселенцы, проживающие в общежитиях, учащиеся средних и высших учебных заведений, контактные с туберкулезным больным лица.
3. Профессиональная группа риска: медицинские работники, в том числе работники противотуберкулезных учреждений, работники животноводческих хозяйств, неблагополучных по туберкулезу, патологоанатомы, работники пылевых производств.
Вакцинопрофилактику туберкулеза проводят для предупреждения заболеваний и предотвращения генерализованных форм Поскольку раннее введение вакцины БЦЖ обеспечивает защиту от самых опасных клинических форм туберкулеза, родителям необходимо обеспечить проведение вакцинации своему ребенку в раннем возрасте. Опыт многолетнего применения вакцинации против туберкулеза показал, что эффективность ее связана с высокой иммуногенностью вакцинного препарата. Вакцинация против туберкулеза предусмотрена Календарем прививок почти в 200 странах, более 150 стран осуществляют ее в первые дни после рождения ребенка. Ревакцинацию проводят 59 стран. Вакцина против туберкулеза БЦЖ - самая старая вакцина, постоянно используемая в мире. С 1960-х этой вакциной уже привито больше 4 000 000 000 людей. Вакцинопрофилактика способствует уменьшению детской смертности от данной инфекции в РФ. После введения массовой иммунизации БЦЖ заболеваемость туберкулезом уменьшилась в 5 раз, снизилась заболеваемость туберкулезным менингитом в 16 раз. Заболеваемость не привитых детей раннего возраста в 15 раз выше, чем привитых. Актуальность вакцинации против туберкулеза сохраняется на фоне растущей устойчивости микобактерий к лекарственным средствам.
Туберкулез является социально значимым и особо опасным инфекционным заболеванием.
Основным источником распространения инфекции является больной туберкулезом человек, реже крупнорогатый скот, верблюды, свиньи, птицы, другие животные.
По данным ВОЗ, одна треть населения планеты инфицирована туберкулезом. В мире ежегодно регистрируются 8 млн. новых случаев туберкулеза и 3 млн. смертей от него, включая 884 тысяч детей в возрасте до 15 лет
Общее количество больных туберкулезом в мире сегодня доходит до 60 миллионов, а инфицированных – около трети населения планеты. По прогнозам ВОЗ в нынешнем тысячелетии ожидается 90 миллионов новых случаев заболевания.
Анализ эпидемиологической ситуации по туберкулезу в мире за последнее десятилетие показал, что прогнозы о ликвидации туберкулеза, как распространенного заболевания, не осуществился. ВОЗ в 1993 году провозгласила туберкулез глобальной бедой для человечества. Каждый год количество больных туберкулезом увеличивается на 8 – 10 миллионов и из них 3 – 4 миллиона умирают от туберкулеза, женщины составляют около 1 миллиона, а дети – более чем триста тысяч.
С 1995 года по оценкам ВОЗ в Украине зарегистрирована эпидемия туберкулеза, которая неуклонно прогрессирует и является одной из медико-социальных проблем.
Актуальность проблемы заболеваемости туберкулезом связана с эпидемией туберкулеза на сопредельной территории Украины, распространением лекарственно-устойчивых штаммов возбудителя туберкулеза, высокой восприимчивостью к заболеванию не привитых лиц, возможной хронизацией процесса при поздних обращениях за медицинской помощью и отказом от этиотропного лечения.
Из общего количества людей, инфицированных туберкулезом, заболевает каждый десятый.
Наиболее подвержены заболеванию туберкулезом дети из так называемой группы риска:
-не привитые дети;
-в семье, где есть больной туберкулезом;
-дети часто и длительно болеющие различными инфекционными заболеваниями;
-дети, страдающие такими заболеваниями, как сахарный диабет, рак, и особенно ВИЧ-инфекция, больные хронической патологией различных органов и систем;
-дети, получающие кортикостероидную, лучевую и цитостатическую терапию;
-дети из социально неблагополучных семей.
Заболевают туберкулезом в основном не привитые дети, реже – лица, получившие неполноценную вакцинацию. Большинство инфицированных людей никогда не заболевают туберкулезом потому, что их иммунная система подавляет, ограничивает инфекцию и препятствует развитию заболевания.
Наиболее восприимчивы к туберкулезу грудные дети и дети младшего возраста, защитные силы которых (неспецифический и специфический иммунитет) еще не развиты.
Проведение вакцинации и ревакцинации в нашей стране имеет большое значение в профилактике туберкулеза у детей.
Вакцинация БЦЖ предназначена для проведения активной специфической профилактики туберкулеза у детей и подростков.
Плановый характер противотуберкулезных мероприятий и их финансирование за счет государственных средств обеспечили четкую систему вакцинации. Такая организация позволяет охватить прививками до 96–98 % всех новорожденных, особенно после внедрения в практику вакцины БЦЖ–М.
Рост заболеваемости туберкулезом у детей и подростков, случаи гибели детей требуют знаний вопросов иммунодиагностики, как основного метода раннего выявления туберкулеза, так и методов специфической профилактики его с использованием вакцины БЦЖ для появления противотуберкулезного иммунитета.
Для диагностики туберкулезной интоксикации важное значение имеет определение инфицированности с помощью иммунодиагносических проб (проба Ману для детей до 8 лет, диаскин-тест – для детей до 17 лет), а для детей с 15 лет - проведение флюорографии.
Важным моментом профилактики туберкулеза является ежегодная постановка пробы Манту, которая дает положительный результат при проникновении патогенных бактерий в организм ребенка.
Что делать, чтобы ребенок не заболел туберкулезом?
• Своевременно прививать ребенка от туберкулеза.
• Ежегодно проводить пробу Манту (диаскин-тест), а подросткам в 15–17 лет – дополнительно флюорографическое обследование.
• Не затягивать визит в противотуберкулезный диспансер, если ребенку дали направление к фтизиатру.
• Своевременно проходить назначенное врачом обследование, а при необходимости и лечение.
Проведение всех указанных выше мероприятий позволит сохранить здоровье Вашему ребенку.
Помните, что Вы в ответе за здоровье и жизнь Ваших детей!
| Версия для печати | Версия для MS Word | Эпидемиологический надзор |
(c) Межрегиональное управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Республике Крым и городу федерального значения Севастополю, 2006-2020 г.
Адрес: Республика Крым, г.Симферополь, ул.Набережная, 67
Резюме
Автор говорит нам, что заболеваемость туберкулезом является одной из самых актуальных социально-политических и медицинских проблем современного общества в мировом измерении. Причиной распространения инфекции являются многие факторы, но главные из них это: отсутствие эффектиных социально-экономических преобразований, сокращение государством социальных расходов, обнищание большой прослойки населения страны, безработица, нелегальная миграция, недостаточный уровень информированности населения о туберкулезе.
Ключевые слова
Статья
Заболеваемость туберкулезом в России как социальная проблема
ФГБОУ ВО Саратовский ГМУ им. В.И. Разумовского Минздрава России
Кафедра философии, гуманитарных наук и психологии
Заболеваемость туберкулезом в России как социальная проблема
ФГБОУ ВО Саратовский ГМУ им. В.И. Разумовского Минздрава России
Кафедра философии, гуманитарных наук и психологии
Заболеваемость туберкулезом является одной из самых актуальных социально-политических и медицинских проблем современного общества в мировом измерении. Ситуация с заболеваемостью туберкулезом и подход к этой проблеме со стороны власти любого государства всегда были индикатором его социального благополучия.
С начала III тысячелетия основными причинами смертности населения развитых стран мира стали болезни системы кровообращения, злокачественные новообразования, болезни эндокринной системы, расстройства психики и поведения, травмы, отравления и некоторые другие последствия воздействия внешних причин.
В развивающихся странах, доминирует инфекционный тип патологий. Особой угрозой популяционному здоровью населения этих стран является туберкулез, ВИЧ-инфекция / СПИД и малярия. Согласно мировой статистике, 80% людей, умерших вследствие инфекционных и паразитарных болезней, ушли из жизни от туберкулеза. В мире этой болезнью ежегодно заболевает около 9 млн. человек, а от 2 до 3 млн. человек - умирают. Общая численность больных туберкулезом в мире - 60 млн., из них почти треть имеют открытую форму. Уровень заболеваемости туберкулезом в России в четыре раза выше, чем в остальном мире. По состоянию на 2016 год число заболевших в России составляло 61,6 на 100 тысяч человек.
Эксперты ВОЗ прогнозируют, что в случае несостоятельности взять эпидемию под жесткий контроль, к 2020 году количество тубинфицированных достигнет 2 млрд. человек, из которых 150 млн. заболеют и 36 млн. умрут.
В группу повышенного риска можно отнести людей, которые сами или их родственники когда-то перенесли это инфекционное заболевание. Больше, чем кто-либо другой, рискуют заболеть туберкулезом, например, работники метрополитена (скученность народа и отсутствие солнца являются идеальными условиями для распространения микобактерии - возбудителя этого заболевания), а также тубдиспансера, исправительных заведений.
Еще одним доказательством того, что проблема туберкулеза касается всех и каждого, являются официальные данные ВОЗ: каждый день этот диагноз ставят в среднем 1000 жителям Европы и, по неутешительным прогнозам, в ближайшие 85 лет вряд ли удастся победить туберкулез в европейском регионе.
Препятствиями для эффективного лечения и профилактики туберкулеза являются его длительное и хроническое течение, а также целый ряд бытовых, экономических, моральных и психологических факторов, связанных с большими материальными затратами.
Везде в медицинских учреждениях, в местах массового скопления людей размещаются информационные письма, в которых предоставлена полная информация о туберкулезе, его признаки, методы диагностики, формы стадии болезни, и другая важная информация. С молодыми мамами врачи проводят информационные беседы о важности вакцинации от данного заболевания, болезнь широко освещается в СМИ и на телеэкранах.
Почему человечеству в XXI веке не удается справиться с туберкулезом? Болезнь известна с глубокой древности и до сих пор составляет важную медицинскую и социальную проблему: сегодня туберкулез занимает второе место после ВИЧ по уровню смертности среди единичных возбудителей инфекции. Туберкулез трудно поддается лечению: микобактерии быстро адаптируются к различным антибиотикам. Фтизиатры уверяют, что туберкулез можно победить при соблюдении двух главных условий: ранняя диагностика и своевременное эффективное лечение.
Прежде всего следует отметить, что неудовлетворительная ситуация по туберкулезу на 90% зависит от социально-экономических факторов, от власти, от политиков и лишь на 10% - от медицины, от деятельности медицинских работников.
Туберкулез продолжает оставаться для народа России сложной и непреодоленной медицинской и социальной проблемой. В РФ сложилась достаточно противоречивая ситуация в сфере противодействия заболеванию туберкулезом. На эпидемическую ситуацию влияют такие разнообразные по своему характеру факторы, как уровень социально-экономического развития страны и уровень жизни и социальной защищенности ее населения, доступность и эффективность предоставления населению медицинской помощи, степень санитарной грамотности и культуры граждан и некоторые другие.
Отсутствие эффективных социально-экономических преобразований, сокращение государством социальных расходов, обнищание большой прослойки населения страны, безработица, нелегальная миграция, недостаточный уровень информированности населения о туберкулезе способствуют распространению инфекции.
Обеспечение политической поддержки мер противодействия заболеванию туберкулезом на национальном и региональном уровнях, преодоление бедности, повышение уровня жизни и благосостояния населения, решение проблем безработицы, массовой миграции населения, противодействие ВИЧ / СПИД, утоления наркомании, изменение поведения и отношения населения относительно туберкулеза, мобилизация широких общественных слоев на борьбу с эпидемией - вот далеко неполный перечень проблем, решение которых обеспечит остальные 80% успешности в противостоянии России против туберкулеза.
Противоречивые тенденции, которые наблюдаются в сфере борьбы с туберкулезом в России, требуют усиления внимания общественности к вопросам, которые связанные с формированием и реализацией государственной политики в сфере борьбы с туберкулезом, выполнением Общегосударственной и местных программ противодействия заболеванию туберкулезом и контроля деятельности власти в этой общественной сфере, развития постоянного и действенного общественного контроля за деятельностью органов государственной власти, направленной на преодоление туберкулеза в России.
Литература
2. Кошечкин, В. А., Иванова, З.А. Туберкулез: учебное пособие / В. А. Кошечкин, З. А. Иванова – М.: ГЭОТАР-Медиа, 2007. – 304 с.
3. Robbins and Cotran Atlas Basic Pathology: 8th ed. / Vinay Kumar, Abul Abbas, Nelson Fausto, Mitchell Aster – Saunders Elsevier, 2007. — P. 577.
4. Global tuberculosis report 2015/ WHO Library Cataloguing in Publication Data. – 2015. – P. 204.
5. Аленин П.Н., Андриянова Е.А., Живайкина А.А., Масляков В.В. Факторы профессионализации фтизиатрии на современном этапе развития отечественного здравоохранения // Фундаментальные исследования. – 2015. – № 1-3. – С. 449-452.
6. Аленин П.Н., Андриянова Е.А., Клоктунова Н.А., Живайкина А.А. Статус фтизиатрии как специализации в представлениях студентов-медиков // Саратовский научно-медицинский журнал. – 2015. – Т. 11. – № 3. – С. 349-353.
7. Беликова Т.А., Живайкина А.А. Общество потребления: прогресс или деградация // Бюллетень медицинских Интернет-конференций. – 2015. – Т. 5. – № 12. – С. 1787.
Туберкулез является социально значимым и особо опасным инфекционным заболеванием. Основным источником распространения инфекции является больной туберкулезом человек, реже крупнорогатый скот, верблюды, свиньи, птицы, другие животные. По данным ВОЗ, одна треть населения планеты инфицирована туберкулезом.
В мире ежегодно регистрируются 8 млн. новых случаев туберкулеза и 3 млн. смертей от него, включая 884 тысяч детей в возрасте до 15 лет
Общее количество больных туберкулезом в мире сегодня доходит до 60 миллионов, а инфицированных – около трети населения планеты. По прогнозам ВОЗ в нынешнем тысячелетии ожидается 90 миллионов новых случаев заболевания.
Анализ эпидемиологической ситуации по туберкулезу в мире за последнее десятилетие показал, что прогнозы о ликвидации туберкулеза, как распространенного заболевания, не осуществился. ВОЗ в 1993 году провозгласила туберкулез глобальной бедой для человечества. Каждый год количество больных туберкулезом увеличивается на 8 – 10 миллионов и из них 3 – 4 миллиона умирают от туберкулеза, женщины составляют около 1 миллиона, а дети – более чем триста тысяч.
С 1995 года по оценкам ВОЗ в Украине зарегистрирована эпидемия туберкулеза, которая неуклонно прогрессирует и является одной из медико-социальных проблем.
Актуальность проблемы заболеваемости туберкулезом связана с эпидемией туберкулеза на сопредельной территории Украины, распространением лекарственно-устойчивых штаммов возбудителя туберкулеза, высокой восприимчивостью к заболеванию не привитых лиц, возможной хронизацией процесса при поздних обращениях за медицинской помощью и отказом от этиотропного лечения.
Из общего количества людей, инфицированных туберкулезом, заболевает каждый десятый.
Наиболее подвержены заболеванию туберкулезом дети из так называемой группы риска:
- не привитые дети;
- в семье, где есть больной туберкулезом;
- дети часто и длительно болеющие различными инфекционными заболеваниями;
- дети, страдающие такими заболеваниями, как сахарный диабет, рак, и особенно ВИЧ-инфекция, больные хронической патологией различных органов и систем;
- дети, получающие кортикостероидную, лучевую и цитостатическую терапию;
- дети из социально неблагополучных семей.
Заболевают туберкулезом в основном не привитые дети, реже – лица, получившие неполноценную вакцинацию. Большинство инфицированных людей никогда не заболевают туберкулезом потому, что их иммунная система подавляет, ограничивает инфекцию и препятствует развитию заболевания.
Наиболее восприимчивы к туберкулезу грудные дети и дети младшего возраста, защитные силы которых (неспецифический и специфический иммунитет) еще не развиты.
Проведение вакцинации и ревакцинации в нашей стране имеет большое значение в профилактике туберкулеза у детей.
Вакцинация БЦЖ предназначена для проведения активной специфической профилактики туберкулеза у детей и подростков.
Плановый характер противотуберкулезных мероприятий и их финансирование за счет государственных средств обеспечили четкую систему вакцинации. Такая организация позволяет охватить прививками до 96–98 % всех новорожденных, особенно после внедрения в практику вакцины БЦЖ–М.
Рост заболеваемости туберкулезом у детей и подростков, случаи гибели детей требуют знаний вопросов иммунодиагностики, как основного метода раннего выявления туберкулеза, так и методов специфической профилактики его с использованием вакцины БЦЖ для появления противотуберкулезного иммунитета.
Для диагностики туберкулезной интоксикации важное значение имеет определение инфицированности с помощью иммунодиагносических проб (проба Ману для детей до 8 лет, диаскин-тест – для детей до 17 лет), а для детей с 15 лет - проведение флюорографии.
Важным моментом профилактики туберкулеза является ежегодная постановка пробы Манту, которая дает положительный результат при проникновении патогенных бактерий в организм ребенка.
Что делать, чтобы ребенок не заболел туберкулезом?
• Своевременно прививать ребенка от туберкулеза.
• Ежегодно проводить пробу Манту (диаскин-тест), а подросткам в 15–17 лет – дополнительно флюорографическое обследование.
• Не затягивать визит в противотуберкулезный диспансер, если ребенку дали направление к фтизиатру.
• Своевременно проходить назначенное врачом обследование, а при необходимости и лечение.
Проведение всех указанных выше мероприятий позволит сохранить здоровье Вашему ребенку.
Помните, что Вы в ответе за здоровье и жизнь Ваших детей!

Туберкулез представляет серьезную угрозу здоровья населения во всем мире. В наши дни, как и в прошлые века, туберкулез остается ведущей причиной смерти среди всех инфекционных заболеваний. Примерно треть населения нашей планеты инфицирована микобактериями туберкулеза и подвержена опасности развития этого заболевания. Ежегодно в мире от туберкулеза умирает около 3 млн. человек, а каждый час – около 350 человек. В структуре социально значимых болезней ежегодно туберкулез занимает ведущее место.Россия входит в число 22 стран с высоким бременем туберкулеза и занимает 13 ранговое место по пораженности туберкулезом в мире. На прошедшем в Приморском краевом противотуберкулезном диспансере Дне Фтизиатра заведующий отделением МЛУ Валерий Иванишин озвучил актуальность проблемы и пути ее решения.
Коварный и устойчивый
В последние годы все большее внимание уделяется изучению устойчивости микобактерий туберкулеза к лекарственным противотуберкулезным препаратам. В 1999 году в официальную государственную статистику (О.Ф. №33) впервые включены сведения о множественной лекарственной устойчивости (МЛУ) микобактерий туберкулеза МБТ) к соответствующим препаратам.
- К множественной лекарственной устойчивости МБТ относят устойчивость к самым сильным противотуберкулезным препаратам- изониазиду и рифампицину, вне зависимости от наличия или отсутствия устойчивости к другим препаратам, -акцентировал Валерий Иванишин. - Больные, страдающие туберкулезом с лекарственно устойчивыми формами, наносят обществу существенный ущерб - как с позиции распространения туберкулеза с опасными для населения штаммами МБТ, так и с точки зрения опасности для самого пациента в связи с тем, что данные формы трудно поддаются лечению и чаще приводят к гибели больного.
Ключ к выздоровлению
До настоящего времени факторы и причины, способствующие увеличению лекарственной устойчивости возбудителя туберкулеза, особенно клинико-рентгенологической и микробиологической характеристик больных МЛУ туберкулезом легких остаются малоизученными. Установлено, что лекарственная устойчивость возбудителя развивается в результате одной или нескольких спонтанных мутаций в независимых генах микобактерий, которые, как правило, формируются под воздействием неадекватной лекарственной терапии.
Врач-фтизиатр не исключает, что появление, а точнее размножение лекарственно-устойчивых форм МБТ в процессе стандартной химиотерапии является следствием ослабленного иммунного надзора организма.
Ошибочно выбранный режим химиотерапии приводит к тому, что лекарственно устойчивый мутант, встречающийся в микобактериальной популяции, становится доминирующим у пациента, больного туберкулезом. Но даже при правильно назначенной противотуберкулезной терапии перерывы в лечении, временные отмены того или иного препарата, несоблюдение сроков химиотерапии способствуют формированию приобретенной устойчивости возбудителя.
- Ключом к выздоровлению является проведение длительного и полного контролируемого курса химиотерапии в стационаре, - подчеркивает Валерий Степанович. - Стационарный этап лечения является весьма важным, основополагающим для оказания лечебной помощи больным туберкулезом с МЛУ и достижения клинического излечения у них туберкулеза.
Вместе с тем, состояние многих туберкулезных стационаров находится на низком уровне. По данным Федеральной службы Роспотребнадзора, в 2007 году (более поздних сведений, к сожалению, не имеется) в капитальном ремонте в РФ нуждались 59,9% стационаров. Не соответствовали санитарным требованиям 61,8% помещений. Занижена площадь на 1 койку в 65,4% больничных учреждений РФ. Отсутствие канализации в 11,1% стационарах. Размещение посторонних служб в туберкулезных больничных помещениях было зарегистрировано в 5,6% учреждениях.
Неоптимистичная статистика
Кстати, по данным ВОЗ, за последние 14 лет показатели заболеваемости туберкулеза с МЛУ увеличились более чем в 2,5 – 3,5 раза. Это в определенной мере обусловлено как улучшением диагностики МЛУ МБТ к лекарственным препаратам, так и, главным образом, недостатками лечения.
Ежегодно лекарственная устойчивость МБТ развивается у каждого девятого больного туберкулезом в период диспансерного наблюдения и лечения.
Проведенные НИИ фтизиопульмонологии ММА им И.М. Сеченова специальные исследования показали, что туберкулез с МЛУ сокращает продолжительность жизни населения Российской Федерации в среднем на 1 год.
Среди всех состоящих на учете больных туберкулезом, больные с МЛУ составляют в РФ – 17,3 %, в Приморском крае – 33,0%. По сравнению с предыдущим годом доля этих больных увеличилась на 9,1%, и по состоянию на 01 декабря 2015 года на учете состоит 1181 больной туберкулезом с МЛУ МБТ+.
Работа на износ
Заведующий отделением МЛУ отметил, что по данным научных публикаций эффективность лечения в РФ значительно ниже, чем в большинстве государств той же Европы. Однако основными критериями излечения больных в большинстве стран является прекращение бактериовыделения МБТ методом микроскопии после краткосрочного интенсивного курса лечении, после которого наблюдение за больным прекращается. В РФ критерием клинического излечения больных туберкулезом с МЛУ является исчезновение всех признаков заболевания – клинических, рентгенологических и микробиологических. В преимущественном большинстве стран для этих целей, как правило, используются микробиологические методы без рентгенодиагностики.
С целью организации лечения больных туберкулезом с МЛУ в странах действуют разные законодательства.
Законодательная база стран для лечения больных туберкулезом с МЛУ
Обязательное лечение и изоляция
Эстония, Венгрия, Швейцария, Чехия, РФ, Норвегия
Обязательное лечение без изоляции
Обязательная изоляция больного без
принудительного лечения
Германия, Австралия, Великобритания, США,
Израиль, Нидерланды, ЮАР
Маркер состояния общества
Численность постоянного населения из года в год снижается как за счет естественной (67,3%), так и миграционной (32,7%) убыли. В основном миграционная убыль идет за счет экономически активного населения, но эмигрируют из региона и лица пенсионного возраста, так как на их пенсии не распространяются дальневосточные коэффициенты и северные надбавки.
- Туберкулез является не только производным уровня жизни населении, но и маркером состояния общества, - убежден Валерий Степанович. - Основными причинами напряженной эпидемиологической обстановки по туберкулезу с МЛУ в Приморском крае следует считать низкий уровень жизни населения, нестабильность в обществе, социальный стресс, основанный на утрате некоторыми группами населения мотивации к эффективной трудовой деятельности, А также большие миграционные процессы, рост числа социально дезадаптированных групп населения, наличие большого резервуара туберкулезной инфекции в пенитенциарных учреждениях, расположенных на территории Дальневосточного Федерального округа.
Существенное влияние на течение эпидемиологического процесса оказывает сокращение финансирования противотуберкулезных мероприятийсо снижением уровня организации противотуберкулезной помощи населению. Немаловажное значение в распространенности туберкулеза с МЛУ имеют состояние окружающей среды, географические и экологические факторы. Отрицательное влияние на течение эпидемиологического процесса туберкулеза с МЛУ оказали экономические кризисы, от которых зависит напряженность эпидемиологической обстановки как в Российской Федерации, так и в Приморском крае.
Болезнь среднего возраста
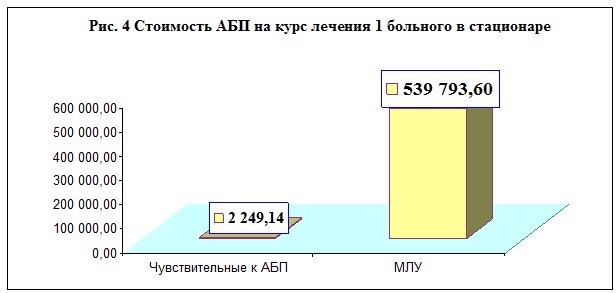
Стоимость медикаментов на лечение 1 больного с чувствительной формой туберкулеза составляет 25,46 руб. в день, на полный курс в 90 доз АБП – 2 249,14 руб., а больного туберкулезом с МЛУ – 1 325,26 руб. в день, и на полный курс стационарного лечения в 240 доз – 539 793,60 руб.(по ценам на 1 марта 2015 года).
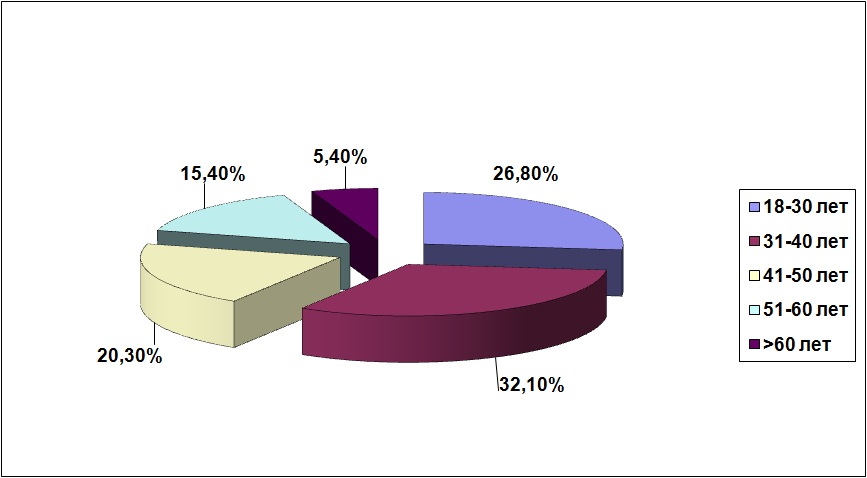
Наибольший процент (32,1%) больных туберкулезом МЛУ в Приморском крае составляет возрастная группа от 31 до 40 лет. Наименьший процент (5,4%) – люди старше 60 лет.
- Наши данные совпадают с отчетом Всемирной организации здравоохранения 2014 года, согласно которому возрастная группа от 31 до 40 лет больных МЛУ составляет 34%, старше 60 лет – 5%, - пояснил врач-фтизиатр. - Больные туберкулезом с МЛУ чаще всего страдают хроническим вирусным гепатитом С – 30,5%, хронической обструктивной болезнью легких (ХОБЛ) – 24,9%, сахарным диабетом – 13,1%. Данная сопутствующая патология характерна для молодого и среднего возраста, длительно злоупотребляющих курением, алкоголем и наркотиками. Больные сахарным диабетом относятся к группе высокой степени риска по туберкулезу.
Больные туберкулезом с МЛУ в стационаре получают лечение по 4 режиму химиотерапии (РХТ) по стандарту шестью противотуберкулезными препаратами: препаратом первого ряда – пиразинамид и препаратами второго (резервного ряда) каприомицин, циклосерин, левофлоксацин, протионамид, ПАСК. Стационарный этап лечения составляет 240 принятых доз АБП (240) дней.
Среди всех больных туберкулезом с МЛУ, получавших лечение по 4 РХТ наибольший процент занимает инфильтративный туберкулез – 77,2%, меньше всего 2,6% составляет очаговый туберкулез. Фиброзно-кавернозный – 6,6%. Эффективность лечения в стационаре высокая - абациллирование – 80,8% (по РФ – 80%), закрытие полостей распада – 62,1 (по РФ – 70%)
В 2014 году в отделении умерло 4 больных (в 2013г. – три, и в 2012г. – три). Основной причиной смерти больных туберкулезом с МЛУ является ВИЧ-инфекция – 80%, лица молодого возраста, до 30 лет. 20% больных старше 60 лет умерли от ишемической болезни сердца.
- После завершения интенсивной фазы лечения в стационаре больные выписываются на амбулаторное лечение, на фазу продолжения, это всего лишь половина больных – 52,3%, уточняет Валерий Иванишин. - На оперативное лечение переводятся пациенты, у которых не закрылись полости деструкции, это 19,6%. Самовольно уходят из отделения или выписываются за нарушение режима, тем самым прерывают лечение 28,1% (по РФ – 25% не привержены к лечению).
Основная задача – контроль над эпидситуацией
В Приморском крае сохраняется напряженная эпидемиологическая ситуация по туберкулезу. Основные статистические показатели превышают средний уровень по РФ в 1,5-2 раза. Ситуация усугубляется нарастанием туберкулеза с множественной лекарственной устойчивостью, формирующейся у больных как следствие неадекватного лечения.
Главной задачей сегодняшнего дня является установление контроля над развитием эпидемиологической ситуации по туберкулезу с МЛУ в Приморском крае. Реальныйнадзор над эпидобстановкой обусловлен следующими положениями:
- источником инфекции является в основном больной туберкулезом, которого можно достаточно легко вылечить;
- эффективное лечение заболевания в условиях стационара напрямую снижает распространение туберкулезной инфекции;
- при уменьшении числа источников инфекции эпидемиологическая ситуация улучшается;
- современные, эффективные препараты для лечения туберкулеза обеспечивают успешную терапию.
- Что нужно делать, чтобы не заболеть туберкулезом с МЛУ. Ответ очень простой – вести здоровый образ жизни, хорошо питаться и ежегодно проходить флюорографическое обследование, - заключил Валерий Иванишин.
Читайте также:


