Дыра в легком при туберкулезе какая это стадия заболевания
При инфильтративном туберкулезе легких фаза распада является серьезной патологией, ее отличие в быстром прогрессировании. Характерны данному типу заболевания симптомы общей интоксикации организма, развитие нарушений в дыхательной системе вплоть до дыхательной недостаточности. Туберкулез легких в фазе распада характеризуется последующим распадом и нарушением строения тканей легкого, альвеолы начинают некротизоваться, а это представляет опасность не только для здоровья, но и для жизни пациента.
Инфильтративный туберкулез легких является социально опасным заболеванием. Ему подвержены люди от 20 до 40 лет, чаще живущие в неблагоприятных условиях, употребляющие алкоголь или наркотические вещества. В группе риска находятся также личности, которые страдают инфекционными хроническими заболеваниями.
Провоцирующие условия
Существуют определенные провоцирующие факторы, которые вызывают распад легких при туберкулезе. Риск развития заболевания легкого повышается при наличии следующих неблагоприятных условий:
- ВИЧ;
- злоупотребление сигаретами (выкуривание более двух пачек в день);
- наличие аутоиммунных заболеваний (например, сахарный диабет);
- употребление наркотических веществ;
- злоупотребление спиртными напитками;
- регулярные стрессы;
- продолжительный контакт с зараженным человеком;
- различные патологии одного или обоих легких.
Возбудитель может находиться в спящем состоянии на протяжении нескольких лет. Но при частых переохлаждениях, при ослабленном иммунитете либо при отсутствии сбалансированного питания болезнетворные микроорганизмы активизируются.
Клинические признаки
Инфекционный процесс в стадии распада по своим признакам напоминает тяжелую стадию пневмонии. Вследствие воспалительного процесса инфекционные агенты быстро размножаются в легочном пространстве, захватывая и здоровые структуры.
Время, которое человек может прожить с данным заболеванием зависит от своевременного обнаружения патологии и вовремя начатого лечения. Инфильтративный туберкулез может быстро разрушать ткани легкого, провоцируя проникновение токсических веществ в кровяное русло. В результате возникают такие симптомы:
- синюшность кожного покрова;
- одышка;
- общая слабость;
- затруднения в дыхании.
При затяжном лечении заболевания нередко развивается диссеминированная фаза, которая характеризуется активным распространением инфекционных агентов в полость внутренних органов. Чаще источник обсеменения и распада локализуется в одной дольке органа, вторую же патологический очаг не затрагивает.
При инфильтративном туберкулезе легкого в стадии распада появляются определенные признаки, не совсем характерные для болезни:
- болезненные ощущения в грудной клетке, лечение которых длится не менее двух месяцев;
- общая слабость и повышенная утомляемость;
- нарушения сна;
- болезненность в мышечном аппарате, чувство скованности;
- частое сердцебиение;
- затяжной сухой кашель и хрипота при общении;
- повышенное потоотделение, особенно в ночное время.
Терапия
Благодаря применению современных быстродействующих медикаментозных средств можно вылечить воспалительный процесс в легких, который находится в фазе обсеменения. Состояние больного улучшается, неприятные клинические проявления устраняются.
Важно помнить, что эффект от приема лекарственных препаратов ощущается не ранее, чем спустя два месяца после начала комплексной терапии.
При этом очень важно придерживаться всех врачебных рекомендаций, принимать назначенные препараты, не отступать от схемы терапии. При грамотном подходе можно нормализовать состояние, затормозить размножение болезнетворных микроорганизмов, это позволяет больному прожить намного дольше. Лечение патологии существенно затрудняется в том случае, если в тканях легких происходят различные морфологические изменения. Такое осложнение спровоцировано тем, что очаги воспалительного процесса начинают рассасываться, вследствие чего образуется сумка, перерастающая в туберкулому. Лечение данного состояния предполагает хирургическое вмешательство.
С помощью применения современных медицинских препаратов положительный эффект от терапевтического воздействия наступает уже спустя полгода.
Очень важно питание при туберкулезе легких. Из рациона необходимо исключить такие виды пищи: соленые, копченые, маринованные продукты, сладости. Включить в меню больше свежих овощей, фруктов, ягод. С помощью употребления большого количества витаминных веществ можно добиться усиления естественных защитных механизмов организма, активизировать иммунную систему, что позволит организму дать более сильный отпор болезни и улучшить общее самочувствие.
Назначаются лекарственные средства таких видов:
- Останавливают распространение болезнетворных микроорганизмов: Изониазид, Пиразинамид.
- Выводят бактерии из организма: Этамбутол, Канамицин, Биомицин.
- Восстанавливают пораженные структуры органов — Тибон.

- Для начала применяются медикаменты, которые останавливают активность возбудителя в организме, далее используются лекарства, которые выводят токсические вещества.
- Для предупреждения рецидива заболевания используются такие средства: Левамизол, Этимизол.
- Используются препараты, которые препятствуют разрастанию соединительной ткани: Лидаза, Преднизолон.
- При необходимости назначаются жаропонижающие медикаменты, антигистаминные и кровоостанавливающие средства
Рекомендуется проводить лечение исключительно в специализированном медицинском учреждении с применением не только консервативных методов, но и физиотерапевтических процедур.
При неэффективности консервативного лечения, доктор рассматривает целесообразность хирургического вмешательства, при котором удаляются внутригрудные лимфатические образования. Дополнительно может назначаться процедура удаления жидкости или гноя из плевральной области. Она показана в случае медленного рассасывания. После удаления содержимого полость промывается лекарственными препаратами.
Дырка в легких – очень опасное состояние, которое может стать причиной негативных последствий для здоровья. Чтобы справиться с этим нарушением и сохранить пациенту жизнь, очень важно своевременно поставить точный диагноз. Так что это такое и как лечить данную патологию?
Причины появления

Ткань легких состоит из альвеол – небольших пузырьков, которые наполнены воздухом. Они занимают весь орган совместно с сосудами и небольшими бронхами. В норме никаких отверстий быть не должно. Однако существуют ситуации, когда в органе формируются полости. Ключевая задача специалиста – выявить причины их появления.
Дырки формируются в областях деструкции тканей. Альвеолы и бронхиолы отмирают и расплавляются, а пораженные участки отделяются воспалительным валом. Это состояние свидетельствует об аномальных процессах в организме. Однако их происхождение может быть разным. К распространенным факторам относят следующее:

гнойно-воспалительные изменения – гангрена, туберкулез, абсцесс;- опухолевые образования – рак на этапе распада;
- системные патологии – саркоидоз;
- паразитарные болезни – парагиномоз, эхинококкоз;
- другие патологии – в частности, буллезная эмфизема.
Симптомы
Потому данный процесс не сопровождается острой симптоматикой. Чаще всего возникают предшествующие признаки, которые характерны для первичного заболевания.
Тем не менее, существуют общие проявления, которые обязательно стоит учитывать. К ним относят следующее:

кашель;- общая слабость;
- появление мокроты;
- болевые ощущения в груди;
- одышка;
- увеличение температуры.
Эти симптомы имеют субъективный характер и встречаются далеко не всегда. Чтобы поставить точный диагноз, врачи выполняют физикальное обследование. По его результатам выявляют такие признаки:

отставание пораженной области груди в дыхании;- появление перкуторного звука, который имеет тимпанический оттенок;
- усиление дрожания голоса над очагом;
- бронхиальное дыхание, появление влажных хрипов.

Гнойное поражение тканей легких обычно протекает в форме абсцесса. В большинстве случаев он является осложнением пневмонии. Также данное образование может быть связано с травмами или аспирацией чужеродных объектов.
На начальном этапе возникает воспалительная инфильтрация легких. Затем развивается некроз, который сопровождается расплавлением от периферических участков к центральной области. После этого стенки полости выстилаются грануляциями.
На стадии созревания абсцесса возникают такие симптомы:

болевые ощущения в груди;- одышка;
- сухой кашель;
- гектическая лихорадка.
Помимо этого, присутствуют иные симптомы интоксикации. К ним относят головные боли, тошноту, утрату аппетита, слабость. После этого абсцесс разрывается, и состояние больного улучшается. При благоприятном течении недуга в районе полости образуются соединительные ткани и формируется местный пневмосклероз.

Эта патология является следствием сложных форм пневмонии, бронхоэктатической болезни, абсцесса. Также причиной появления гангрены может стать гематогенное заражение. Для патологии характерен гнилостный некроз, который поражает обширные площади.
Часто возникают симптомы сильной интоксикации – озноб, сильная потливость, потеря веса, гектическая температура, бледность кожи. В отдельных случаях появляются галлюцинации.
К локальным проявлениям относят сильный кашель, образование зловонного секрета и развитие дыхательной недостаточности. Гангрена может привести к кровотечению, сепсису, пневмотораксу.
Отверстия в легких довольно часто возникают при туберкулезе. Это заболевание имеет постепенное развитие. На начальном этапе появляются такие симптомы:

слабость;- повышенная потливость;
- покашливание;
- субфебрильная температура.
Процесс образования отверстия в легочных тканях является довольно длительным и сопровождается нарастанием кашля, одышкой, симптомами интоксикации. Также у человека выделяется гнойно-кровянистый секрет.

Данная патология нередко возникает у людей старше 50 лет, которые имеют внушительный стаж курения. Вначале болезнь никак не проявляется, что создает сложности с диагностикой. По мере прогрессирования недуга возникает кашель с кровянистыми примесями, общая слабость, потеря веса. На этапе распада усиливаются признаки интоксикации, возникает одышка.
Со стороны аномального процесса наблюдается увеличение подключичных, подмышечных и внутригрудных лимфоузлов. В такой ситуации стоит заподозрить метастатическое поражение пищевода, костных тканей, печени и бронхов.

Под данным термином принято понимать системный гранулематозный процесс, который сопровождается поражением органов дыхания. Чаще всего болезнью страдают женщины молодого и среднего возраста.
Гранулемы поражают легкие, бронхопульмональные лимфатические узлы и прочие органы. Сначала в органе дыхания возникает лимфоцитарно-макрофагальная инфильтрация, которая сопровождается альвеолитом и васкулитом. После этого возникают особые эпителиально-клеточные гранулемы.
По мере прогрессирования недуга разрушаются эластические волокна. Этот процесс сопровождается формированием каверн и кист. Также для него характерен диффузный фиброз тканей легких.
Саркоидоз может иметь подострое и хроническое течение. В первом случае возникают такие симптомы:

субфебрильная температура;- болевые ощущения в суставах;
- двустороннее увеличение лимфатических узлов;
- ощущение сухости в ротовой полости;
- развитие узловатой эритемы;
- паралич лицевого нерва;
- иридоциклит, увеит.
Для хронической патологии характерна стертая клиническая картина. На начальном этапе появляется общая слабость, повышенная потливость, утомляемость, ломота в мышечной ткани. Впоследствии возникают бронхолегочные симптомы – боли в груди, кашель с небольшим количеством мокроты, одышка.
При прогрессировании болезни появляются вентиляционные отклонения.

К развитию болезни приводят плесневые грибки. При нормальном состоянии иммунитета болезнь имеет бессимптомное течение. Однако при ослаблении защитных сил возникает острый или хронический аспергиллез.
При попадании грибков в легочные альвеолы возникает кровохарканье. При распространении аномального процесса и появлении деструктивной инфильтрации появляется влажный кашель, одышка, симптомы интоксикации. Острое течение сопровождается поражением пазух носа и кожи.

Патология является следствием заражения грибками, которые обитают во внешней среде.
При попадании в организм они запускают грануляционные изменения в легких, что приводит к отмиранию тканей, абсцедированию и кальцификации.
При хроническом развивающемся гистиоплазмозе в легких появляются каверны. Данный процесс сопровождается увеличением температуры и кашлем.
Болезнь имеет продолжительное течение, которое характеризуется периодами ремиссий и рецидивов.
Для этого состояния характерно повреждение альвеолярных перегородок. В результате образуется киста или пузырь в легких. Патология может быть врожденной или приобретенной. Если буллезная эмфизема осложняется пневмотораксом, есть риск разрыва воздушной полости. Для этого состояния характерны такие симптомы:

сильная боль, которая отдает в шею и руку;- постоянный сухой кашель;
- нарушение вдоха;
- учащение пульса;
- поверхностное дыхание.
Заражение эхинококком сопровождается образованием паразитарных кист. Они развиваются довольно медленно, а потому длительное время не вызывают симптомов. Первые признаки появляются при сдавливании органов средостения. В этом случае возникают такие проявления:

выраженный кашель;- одышка;
- болевые ощущения в груди;
- проблемы с глотанием;
- паралич диафрагмального нерва.
Над кистой можно обнаружить притупление перкуторного звука. При разрыве образования кашель усиливается и сопровождается выделением жидкого секрета. Также появляются симптомы удушья, кровохарканье, аллергия.

Это паразитарная болезнь, которая сопровождается появлением отверстий в паренхиме легких. К развитию недуга приводит попадание в организм легочной двуустки. Острая стадия болезни сопровождается значительным увеличением температуры, появлением кашля с мокротой, одышкой, болевыми ощущениями в груди.
При развитии хронического недуга возникают инфильтраты с кавернозными полостями, появляется очаговый фиброз. Также есть риск легочного сердца и диффузного пневмосклероза.
Методы лечения

Лечение дырок в легких подбирают в зависимости от причины их появления. В любом случае пациента требуется госпитализировать и провести детальную диагностику.
Для устранения симптомов дыхательной недостаточности применяют подачу увлажненного кислорода. Если имеются серьезные нарушения газообмена, показана искусственная вентиляция легких.
Е 
сли появляются симптомы гемопневмоторакса, выполняется аспирация крови и воздуха, после чего легкое расправляется путем выполнения торакоцентеза и выполнения дренирования полости плевры.
Дырки в легких сопровождают серьезные патологии, которые представляют опасность для жизни. Именно поэтому симптомы данного нарушения должны стать основанием для проведения детальной диагностики и выбора оптимальной тактики лечения.
Заболевания нижних дыхательных органов довольно распространены среди всех возрастных групп. Лёгочные заболевания каждый год диагностируются у многих людей. Нередко, проходя обследование, больные слышат о дырках в лёгких. Однако мало кто из людей знает, что это за патология и почему возникает. Дырка в лёгких – это патологическое изменение лёгочной ткани, которое бывает при туберкулёзе, абсцессе, гангрене и многих других патологиях дыхательных органов. Такое нарушение может привести к ряду серьёзных осложнений.
Причины

Лёгочная ткань полностью состоит из своеобразных пузырьков, которые заполнены воздухом. Такие пузырьки называются альвеолами. В состав лёгких также входят мелкие сосудики и бронхи. И в нормальном состоянии дырок в лёгочной ткани быть не должно.
При определённых патологиях в лёгких возникают полости разного размера. Определить их причину может только квалифицированный врач, после проведённого обследования.
Дырка в лёгком появляется в том месте, где началось разрушение ткани. В этом случае альвеолы и небольшие бронхи как бы расплавляются, и на их месте образуется воспалительный валик. Это говорит о патологическом процессе в организме. Причинами такого состояния могут быть разные заболевания. Чаще всего полости в лёгких возникают при таких патологиях:
- При болезнях гнойно-воспалительного характера. К ним относятся гангрена, абсцессах, туберкулёз и бронхоэктатической болезнь.
- При онкологических заболеваниях. Особенно при раковых патологиях в стадии распада.
- При саркоидозе.
- При некоторых грибковых патологиях.
- При поражении организма некоторыми видами паразитов.
- При буллёзной эмфиземе.
Это самые распространённые причины данной патологии, о которых следует знать. В каждом отдельном случае необходимо проводить ряд обследований, чтобы точно дифференцировать, что же привело к поражению лёгочной ткани.
При постановке диагноза врач обращает внимание на клинические симптомы и данные лабораторных исследований.
Симптомы

Появление дырки в лёгких – это вторичный процесс, который начинается только при значительном поражении лёгочной ткани. Чтобы в лёгком образовалась дырка, необходимо какое-то время. Именно поэтому изначально такое состояние совершенно себя не проявляет, но всегда наблюдаются специфические симптомы, которые говорят о первичном заболевании.
Есть ряд характерных признаков, на которые нужно обязательно обращать внимание, если есть подозрение на полость. Больные всегда предъявляют жалобы на такие расстройства здоровья:
- Кашель с обильным выделением мокроты. Слизь может быть гнойной, зловонной, а также с прожилками крови.
- Появляется выраженная одышка, которая сопровождается болью в грудине.
- Температура тела бывает повышенной до критических отметок.
- Возникает общая слабость и апатичность.
Эти симптомы болезни врачи считают субъективными. Они не всегда бывают у больных в полном объёме. К объективным симптомам, которые указывают, что есть дыра в лёгких, относятся:
- Та часть грудной клетки, где расположен патологический очаг, всегда отстаёт в дыхательном процессе.
- Если прослушивать лёгкие, то над поражённым органом всегда слышно голосовое дрожание.
- Перкуторный звук приобретает тимпанический оттенок.
- При прослушивании наблюдается амфорическое дыхание и влажные хрипы.
Клиническая картина проявляется в полной мере лишь в том случае, если размер полости больше 4 мм, она имеет сообщение с бронхом и располагается совсем близко к грудной клетке. Очень часто дырку в лёгком обнаруживают лишь при дополнительном исследовании.
Полостной синдром в лёгких проявляется характерными признаками, но они в полной мере наблюдаются не у всех пациентов.
Абсцесс

Патологические изменения лёгочной ткани нередко наблюдаются при абсцессе. Дырка в лёгком может значить, что у больного осложнилась пневмония, возникла травма дыхательного органа или в лёгкие случайно попало инородное тело. Симптомы становятся более явными по мере развития патологического процесса. Сначала всегда формируется гнойничок, который затем вскрывается. Изначально проявляются все симптомы воспалительного процесса и уже после, по мере расплавления ткани гноем, наблюдается характерная клиническая картина.
Этап созревания абсцесса больной всегда переносит очень тяжело. При этом возникают такие нарушения здоровья:
- Больного мучает сухой кашель.
- Дыхание сильно затруднено.
- Нередко появляется одышка.
- Ощущается давящая боль в грудной клетке.
- Больного всё время лихорадит.
Также может наблюдаться апатичность и аномальная слабость. Такое состояние продолжается больше недели, после того, как гнойник прорывается в ближайший бронх, состояние больного заметно улучшается. Но тут при кашле начинает выделяться много гнойной мокроты.
Если лечение начато своевременно, то дырка в лёгком очень быстро затягивается соединительной тканью и образуется локальный пневмосклероз.
Гангрена

Гангреной лёгких часто осложняется тяжёлая пневмония, абсцесс и бронхоэктатическая болезнь. При гангрене начинается гнилостный некроз достаточно большого участка лёгочной ткани, при этом процесс ничем не ограничен.
При таком недуге наблюдается высокая температура, интоксикация, озноб и аномальное потение, больной выглядит бледным и резко теряет вес. Нередко патология протекает с бредом и галлюцинациями.
Клиническая картина гангрены лёгких проявляется интенсивным кашлем, при котором выделяется зловонная мокрота. Гангрена всегда сопровождается выраженной дыхательной недостаточностью. Все эти симптомы развиваются спустя пару суток от начала заболевания. Откашливаемая мокрота имеет специфический вид. При отстаивании она разделяется на слои:
- Пена.
- Слизь с примесью крови.
- Осадок из гноя и продукта распада тканей.
Если у больного наблюдается одышка, и кожа приобретает бледный оттенок, то можно говорить о дыхательной недостаточности. Если болезнь осложняется инфекционным шоком, то нарушается работа сердца, понижается давление и наблюдается помутнение сознания. Последствием гангрены лёгких может стать обширное лёгочное кровотечение, пневмоторакс и сепсис.
Гангрена является опасным для жизни человека состоянием, особенно если сопровождается лёгочным кровотечением. Больному требуется срочная медицинская помощь.
Туберкулёз

Дыра в лёгких при туберкулёзе – это нередкое явление. Такая патология наблюдается в запущенных случаях, когда болезнь диагностируется на последних стадиях. Начинается недуг постепенно, начальные симптомы выглядят так:
- Наблюдается аномальная вялость и апатичность.
- Больной постоянно покашливает.
- Длительное время наблюдается субфебрильная температура.
- Больной сильно потеет, особенно в ночное время.
Чтобы в лёгких образовалась каверна, необходимо достаточно много времени. Обычно дырка в лёгких образуется в верхних и средних частях дыхательного органа.
Образование дырки в лёгких при туберкулёзе сопровождается сильным кашлем, при этом отходит гнойно-кровянистая мокрота. Симптомы интоксикации нарастают с каждым днём.
Рак лёгких

Наиболее часто рак лёгких диагностируется у людей старше 50 лет с продолжительным стажем курения. На самой ранней стадии болезнь совершенно не проявляется, что значительно затрудняет диагностику. По мере развития заболевания у больного начинают проявляться такие симптомы:
- Сильный кашель, который сопровождается кровохарканьем.
- Аномальная слабость.
- Резкая потеря веса.
При формировании дырки в лёгких симптомы интоксикации усиливаются, и появляется одышка. Со стороны патологического процесса воспаляются и увеличиваются в размерах лимфоузлы.
Дырки в лёгких при онкологических патологиях образуются, если стадия болезни сильно запущена. В этом случае уже происходит диссеминация раковых клеток.
Дырка в лёгком – это вторичная патология, которая становится осложнением абсцесса, туберкулёза, гангрены и рака. Иногда лёгочная ткань начинает распадаться при тяжёлом течении пневмонии.

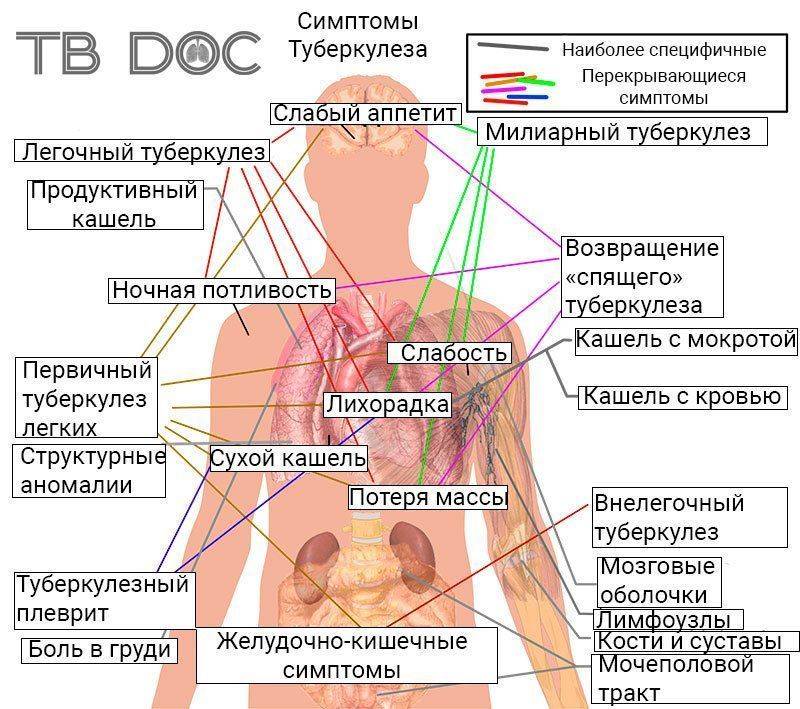
Туберкулез – это специфический инфекционный процесс возбудителем, которого является туберкулезная палочка (палочка Коха). Формы туберкулеза (виды проявления болезни) могут быть самыми различными. От формы туберкулеза зависит прогноз болезни, тип лечения, риск для жизни больного и многое другое. В то же время, знание особенностей различных форм туберкулеза поможет лучше ориентироваться в механизмах развития болезни и понять всю сложность специфики туберкулеза как болезни.
Открытая и закрытая форма туберкулеза
Первичный и вторичный туберкулез
- первичный туберкулёзный комплекс (очаг туберкулёзной пневмонии + лимфангиит + лимфаденит средостения)
- изолированный лимфаденит внутригрудных лимфатических узлов.
Исходя из степени распространённости туберкулёза лёгких, различают:
Диссеминированный туберкулёз легких

Диссеминированный туберкулез легких характеризуется наличием множественных специфических очагов в легких, в начале заболевания возникает преимущественно экссудативнонекротическая реакция с последующим развитием продуктивного воспаления. Варианты диссерминированного туберкулеза различают по патогенезу и клинической картине. В зависимости от пути распространения микобактерий туберкулеза различают гематогенный и лимфобронхогенный диссеминированный туберкулез. Оба варианта могут иметь подострое и хроническое начало болезни.
Подострый диссеминированный туберкулез развивается постепенно, но также характеризуется выраженными симптомами интоксикации. При гематогенном генезе подострого диссеминированого туберкулеза однотипная очаговая диссеминация локализуется в верхних и кортикальных отделах легких, при лимфогенном генезе очаги располагаются группами в прикорневых и нижних отделах легких на фоне выраженного лимфангита с вовлечением в процесс как глубокой, так и периферической лимфатической сети легкого. На фоне очагов при подостром диссеминированном туберкулезе могут определятся тонкостенные каверны со слабо выраженным перифокальным воспалением. Чаще они располагаются на симметричных участках легких, эти полости называют "штампованными" кавернами.
Милиарный туберкулёз легких
Милиарный туберкулез легких характеризуется генерализованным образованием очагов, преимущественно продуктивного характера, в легких, печени, селезенке, кишечнике, мозговых оболочках. Реже милиарный туберкулез встречается как поражение только легких. Милиарный туберкулез чаще всего проявляется как острый диссеминированный туберкулез гематогенного генеза. По клиническому течению выделяют тифоидный вариант характеризующийся лихорадкой и резко выраженной интоксикацией; легочный, при котором в клинической картине болезни преобладают симптомы дыхательной недостаточности на фоне интоксикации; менингиальный (менингит, менингоэнцефалит), как проявления генерализованного туберкулеза. При рентгенологическом исследовании определяется густая однотипная диссеминация в виде мелких очагов, расположенных чаще симметрично и видимых лучше на рентгенограммах и томограммах.
Очаговый (ограниченный) туберкулёз легких
Очаговый туберкулез легких характеризуется наличием немногочисленных очагов, преимущественно продуктивного характера, локализующихся в ограниченном участке одного или обоих легких и занимающих 1-2 сегмента, и малосимптомпым клиническим течением. К очаговым формам относятся как недавно возникшие, свежие (мягко- очаговые) процессы с размером очагов менее 10 мм, так и более давние (фиброзноочаговые) образования с явно выраженными признаками активности процесса. Свежий очаговый туберкулез характеризуется наличием слабоконтурирующих (мягких) очаговых теней со слегка размытыми краями. При значительно выраженных перифокальных изменениях, развившихся по периферии очага в виде бронхолобулярных сливающихся фокусов; следует определять их как инфильтративный туберкулез легких. Фиброзно-очаговый туберкулез проявляется наличием плотных очагов, иногда с включением извести, фиброзными изменениями в виде тяжей и участков гиперневматоза. В период обострения могут также выявляться свежие, мягкие очаги. При очаговом туберкулезе явления интоксикации и "грудные" симптомы, как правило, встречаются у больных в период обострения, в фазе инфильтрации или распада.
При выявлении фиброзно-очаговых изменений методом рентгенофлюорографии необходимо провести тщательное обследование больных для исключения активности процесса. При отсутствии выраженных признаков активности фиброзно-очаговые изменения должны быть расценены как излеченный туберкулез.
Инфильтративный туберкулёз легких
Инфильтративный туберкулез легких характеризуется наличием в легких воспалительных изменнений, преимущественно экссудативного характера с казеозным некрозом в центре и относительно быстрой динамикой процесса (рассасывание или распад). Клинические проявления инфильтративного туберкулеза зависят от распространенности и выраженности инфильтративно-воспалительных (перифокальных и казеозно-некротических) изменений в легких. Различают следующие клиникорентгенологические варианты инфильтративного туберкулеза легких: лобулярный, круглый, облаковидный, периоциссурит, лобит. Кроме того, к инфильтративному туберкулезу относятся казеозная пневмония, которая характеризуется более выраженными казеозными изменениями в участке поражения. Для всех клинико-рентгенологических вариантов инфильтративного туберкулеза характерно не только наличие ннфильтративной тени, часто с распадом, но возможно и бронхогенное обсеменение. Инфильтративный туберкулез легких может протекать инаперцептно и распознается только при рентгенологическом исследовании. Чаще процесс клинически протекает под массой других заболеваний (пневмонии, затянувшегося гриппа, бронхита, катара верхних дыхательных путей и др.), у большинства больных имеет место острое и подострое начало заболевания. Одним из симптомов инфильтративного туберкулеза может быть кровохаркание при общем удовлетворительном состоянии больного).
Казеозная пневмония характеризуется наличием в легочной ткани воспалительной реакции по типу острого казеозного распада. Клиническая картина характеризуется тяжелым состоянием больного, выраженными симптомами интоксикации, обильными катаральными явлениями в легких, резким левым сдвигом в лейкоцитарной формуле, лейкоцитозом, массивным бактериовыделением. При быстром разжижении казеозных масс происходит формирование гигантской полости или множественных небольших каверн. Казеозная пневмония может быть как самостоятельным проявлением болезни или как осложненного течения инфильтративного, диссеминированного и фиброзно-каверзного туберкулеза легких.
Туберкулема легких объединяет разнообразные по генезу инкапсулированные казеозные фокусы величной более 1 см в диаметре. Различают туберкулемы инфильтративно-пневмонического типа, гомогенные, слоистые, конгломератные и так называемые "псевдотуберкулемы" — заполненные каверны. На рентгенограме туберкулемы выявляются в виде тени округлой формы с четкими контурами. В фокусе может определяться серповидное просветление за счет распада, иногда перифокальное воспаление и небольшое количество бронхогенных очагов, а также участки обызвествления. Туберкулемы бывают одиночные и множественные. Различают мелкие туберкулемы (до 2 см в диаметре), средние (2—4 см) и крупные (более 4 см в диаметре). Выделены 3 клинических варианта течения туберкулемы: прогрессирующее, характеризующееся появлением на каком-то этапе болезни распада, перифокального воспаления вокруг туберкулемы, бронхогенного обсеменения в окружающей легочной ткани, стабильное - отсутствие рентгенологических изменений в процессе наблюдения за больным или редкие обострения без признаков прогрессирования туберкулемы; регрессирующее, характеризующееся медленным уменьшением туберкулемы с последующим образованием на ее месте очага или группы очагов, индурационного поля или сочетания этих изменений.).
Кавернозный туберкулёз легких
Кавернозный туберкулез легких характеризуется наличием сформированной каверны, вокруг которой может быть зона небольшой нерифокальной реакции,- отсутствием выраженных фиброзных изменений в окружающей каверну легочной ткани и возможным наличием немногочисленных очаговых изменений как вокруг каверны, так и в противоположном легком. Развивается кавернозный туберкулез у больных инфильтративным, диссеминированным, очаговым туберкулезом, при распаде туберкулем, при позднем выявлении заболевания, когда фаза распада завершается формированием каверны, а признаки исходной формы исчезают. Рентгенологически каверна в легком определяется в виде кольцевидной тени с тонкими или более широкими стенками. Кавернозный туберкулез характеризуется наличием у больного эластической, ригидной, реже - фиброзной каверны.

Фиброзно-кавернозный туберкулёз легких
Фиброзно-кавернозный туберкулез легких характеризуется наличием фиброзной каверны, развитием фиброзных изменений в окружающей каверну легочной ткани. Характерны очаги бронхогенного отсева различной давности как вокруг каверны, так и в противоположном легком. Как правило, поражаются дренирующие каверну бронхи. Развиваются и другие морфологические изменения в легких: пневмосклероз, эмфизема, бронхоэктазы. Формируется фиброзно-кавернозный туберкукулез из инфильтративного, каверзного или диссеминированного процесса при прогрессирующем течении болезни. Протяженность изменений в легких может быть различной,процесс бывает односторонним и двусторонним с наличием одной или множественных каверн.
Клинические проявления фиброзно-кавернозного туберкулеза многообразны, они обусловлены не только самим туберкулезом, но и изменениями легочной ткани вокруг каверны, а также развившимися осложнениями. Различают три клинических варианта течения фиброзно-кавернозного туберкулеза легких: ограниченный и относительно стабильный фибрознокавернозный туберкулез, когда благодаря химиотерапии наступает определенная стабилизация процесса и обострение может отсутствовать в течение нескольких лет; прогрессирующий фиброзно-кавернозный туберкулез, характеризующийся сменой обострений и ремиссий, причем периоды между ними могут быть разными - короткими и длинными, в период обострения появляются новые участки воспаления с образованием "дочерних" каверн, иногда легкое может разрушаться полностью, у некоторых больных при неэффективном лечении прогрессирующее течение процесса завершается развитием казеозной пневмокии; фиброзно-кавернозный туберкулез с наличием различных осложнений — чаще всего этот вариант также характеризуется прогрессирующим течением. Чаще всего у таких больных развиваются легочно-сердечная недостаточность, амилоидоз, частые повторные кровохарканья и легочные кровотечения, обостряется неспецифическая инфекция (бактериальная и грибковая).
Цирротический туберкулёз легких
Цирротический туберкулез легких характеризуется разрастанием грубой соединительной ткани в легких в плевре в результате инволюции фиброзно- кавернозного, хронического диссеминированного, массивного инфильтративного туберкулеза легких, поражений плевры, туберкулеза внутригрудных лимфатических узлов, осложненного бронхолегочными поражениями. К цирротическому туберкулезу должны быть отнесены процессы, при которых сохраняются туберкулезные изменения в легких с клиническими признаками активности процесса, склонность к периодическим обострениям, периодически бывает скудное бактериовыделение. Цирротический туберкулез бывает сегментарный и лобарный, ограниченный и распространенный, односторонний и двусторонний, для него характерно развитие бронхоэктазов, эмфиземы легких, наблюдаются симптомы легочной и сердечно-сосудистой недостаточности.
Цирротические изменения, при которых устанавливается наличие фиброзной каверны с бронхогонным отсевом и повторным длительным бактериовыделением, следует относить к фиброзно-каверзному туберкулезу. От цирротического туберкулеза следует отличать циррозы легких, которые представляют собой посттуберкулезные изменения без признаков активности. В классификации циррозы легких отнесены к остаточным изменениям после клинического излечения.

Туберкулезный плеврит чаще сопутствует легочному и внелегочному туберкулезу. Он встречается главным образом при первичном туберкулезном комплексе, туберкулезе внутригрудных лимфатических узлов, диссеминированном туберкулезе легких.Фиброзно-кавернозный туберкулез легких характеризуется наличием фиброзной каверны, развитием фиброзных изменений в окружающей каверну легочной ткани. Характерны очаги бронхогенного отсева различной давности как вокруг каверны, так и в противоположном легком. Как правило, поражаются дренирующие каверну бронхи. Развиваются и другие морфологические изменения в легких: пневмосклероз, эмфизема, бронхоэктазы. Формируется фиброзно-кавернозный туберкукулез из инфильтративного, каверзного или диссеминированного процесса при прогрессирующем течении болезни. Протяженность изменений в легких может быть различной,процесс бывает односторонним и двусторонним с наличием одной или множественных каверн. Туберкулезные плевриты бывают серозные серознофибринозные, гнойные, реже - геморрагические. Диагноз плеврита устанавливается по совокупности клинических и рентгенологических признаков, а характер плеврита — при пункции плевральной полости или биопсии плевры. Пневмоплеврит (наличие в плевральной полости воздуха и жидкости) возникает при спонтанном пневмотораксе или как осложнение лечебного пневмоторакса.
Туберкулез плевры, сопровождающийся накоплением гнойного экссудата, представляет собой особую форму экссудативного плеврита - эмпиему. Развивается при распространенном кавеозном поражении плевры, а также в результате перфорации каверны или субплеврально расположенных очагов, может осложниться образованием бронхиального или торакального свища и принять хроническое течение. Хроническая эмпиема характеризуется волнообразным течением. Морфологические изменения в плевре проявляются рубцовым перерождением, развитием специфической грануляционной ткани в толще утратившей свою функцию плевре. Эмпиема должна быть обозначена в диагнозе.
Читайте также:


