Как лечить акантамебный кератит симптомы и последствия
Акантамебный кератит — инфекционное воспаление роговичной оболочки глазного яблока, вызванное акантамебами. Оно чаще всего поражает пользователей контактных линз, которые нарушают правила их ношения и ухода за ними. Лишь в 4-5% случаев акантамебный кератит развивается как осложнение травматических повреждений глаз, в том числе хирургических.
Первая вспышка акантамебного кератита была зафиксирована в 1973 году; заболевание тогда поразило почти 90% людей, носивших контактные линзы. Были проведены исследования, позволившие выяснить причину заболевания и разработать надежные меры профилактики. В настоящее время заболеваемость акантамебным кератитом не превышает 0,003%.
Внимание! Фотография шокирующего содержания.
Для просмотра нажмите на ссылку.
Причины и факторы риска
Возбудителем акнтамебного кератита является простейший одноклеточный организм – акантамеба, обитающий в водной среде. Акантамеб можно обнаружить не только в воде из искусственных или природных водоемов, но и даже в водопроводной воде, прошедшей необходимый цикл очистки и дезинфекции.
При принятии душа или ванны, купаниях в открытых водоемах или бассейнах контактные линзы необходимо снимать.
Попадая с инфицированной водой на слизистую оболочку глаз, акантамебы вырабатывают особый белок, который позволяет им прикрепиться к роговице. Различные травмы роговой оболочки (например, микротравмы, возникающие в результате использования контактных линз) способствуют усилению способности акантамеб прикрепляться к кератоцитам. После прикрепления акантамебы активно синтезируют ферменты, обладающие разрушающим действием на строму и клетки роговой оболочки. Этот процесс позволяет возбудителю постепенно проникать в более глубокие слои, вызывая изъязвления роговицы.
Факторами риска развития заболевания являются:
- использование для очистки и (или) увлажнения контактных линз водопроводной либо родниковой воды;
- хранение линз в плохо продезинфицированном контейнере;
- хранение линз в не предназначенных для этого растворах;
- принятие любых водных процедур с надетыми контактными линзами;
- промывание глаз при травмах некипяченой водопроводной водой без использования антисептиков.
Формы заболевания
Инфекционно-воспалительный процесс в тканях роговицы при акантамебном кератите имеет медленное хроническое течение и плохо поддается консервативной терапии. Крайне редко заболевание протекает в стремительной форме, при котором происходит быстрое разрушение роговицы.
Стадии заболевания
В зависимости от глубины поражения роговицы акантамебами выделяют следующие стадии акантамебного кератита:
- Поверхностный эпителиальный кератит.
- Поверхностный точечный кератит.
- Стромальный кольцевидный кератит.
- Язвенный кератит.
- Кератосклерит.
Акантамебный кератит при неблагоприятном течении приводит к значительному ухудшению зрения, вплоть до полной его утраты.
Симптомы
Для акантамебного кератита характерно появление хемоза (выраженного отека) конъюнктивы и сильной боли в области пораженного глаза. При этом интенсивность болевого синдрома не соответствует тяжести объективно наблюдаемых изменений роговичной оболочки.
Пациенты предъявляют жалобы на светобоязнь, ощущение наличия в глазу инородного тела, затуманенность зрения.
Особенности протекания заболевания у детей
Ввиду того, что для улучшения остроты зрения в раннем детском возрасте контактная коррекция зрения проводится крайне редко, акантамебный кератит в этой возрастной группе практически не встречается. Однако если все же заболевание возникает, для него характерны следующие признаки:
- выраженный отек и покраснение конъюнктивы;
- сильная боль;
- светобоязнь.
Дети, страдающие акантамебным кератитом, обычно стараются не открывать пораженный глаз, прикрывают его ладонью, плачут, капризничают.
Первая вспышка акантамебного кератита была зафиксирована в 1973 году; заболевание тогда поразило почти 90% людей, носивших контактные линзы.
Диагностика
Диагностика акантамебного кератита достаточно сложна, поскольку клиническая картина заболевания сходна со многими другими видами кератитов, в частности с воспалением роговицы, вызванным вирусом простого герпеса. Подтвердить диагноз позволяет бактериологическое исследование: акантамебы обнаруживаются в биоптатах или соскобах роговичной оболочки после посева полученного материала на питательные среды.
Проводится также микроскопия соскоба роговицы после обработки его красителями. Эффективна в данном случае и иммунофлюоресценция.
В настоящее время в диагностике акантамебного кератита часто используются молекулярно-биологические методы, к которым относится и полимеразная цепная реакция (ПЦР). Методом ПЦР можно обнаружить даже минимальное количество акантамеб в исследуемом материале.
Эффективен при акантамебном кератите такой метод диагностики, как конфокальная микроскопия. Это неинвазивная бесконтактная процедура, позволяющая выявить как самих акантамеб, так и их цисты в строме роговичной оболочки.
Лечение
Этиотропными препаратами в терапии акантамебного кератита являются катионные антисептики, применяемые наружно в виде глазных капель. Для достижения более быстрого эффекта нередко используется комбинация катионных антисептиков с ароматическими диамидинами или аминогликозидными антибиотиками. Аминогликозиды либо используют в виде глазных капель, либо вводят инъекционным путем субконъюнктивально.
При необходимости в схему терапии акантамебного кератита могут быть включены противогрибковые средства группы имидазолов.
Первые 48 часов инстилляцию глазных капель осуществляют ежечасно. Затем глазные капли используют каждые 6 часов на протяжении нескольких месяцев.
Для уменьшения выраженности болевого синдрома применяют нестероидные противовоспалительные препараты.
Консервативное лечение акантамебного кератита, особенно если оно было начато на поздних стадиях заболевания, не всегда позволяет достичь стойкого положительного эффекта и сохранить зрительную функцию. В таких ситуациях требуется хирургическое лечение. Применяются различные методики оперативного вмешательства:
- трансплантация донорской роговицы;
- сквозная кератопластика;
- послойная поверхностная кератопластика с использованием конъюнктивального лоскута;
- глубокая послойная кератопластика;
- фототерапевтическая кератэктомия.
Возможные осложнения и последствия
Осложнениями акантамебного кератита являются:
- вторичная глаукома;
- склерит;
- иридоциклит;
- прободение роговичной оболочки.
Прогноз
Акантамебный кератит при неблагоприятном течении приводит к значительному ухудшению зрения, вплоть до полной его утраты. Добиться его восстановления в этом случае возможно исключительно посредством хирургического вмешательства.
Профилактика
Профилактика акантамебного кератита заключается в строгом соблюдении правил ухода за контактными линзами. Для их увлажнения, дезинфекции и хранения следует использовать только специально предназначенные для этого растворы, а контейнеры заменять ежеквартально. При возможности лучше перейти на ношение однодневных линз как наиболее гигиеничных и безопасных.
Диагностика акантамебного кератита достаточно сложна, поскольку клиническая картина заболевания сходна со многими другими видами кератитов, в частности с воспалением роговицы, вызванным вирусом простого герпеса.
При принятии душа или ванны, купаниях в открытых водоемах или бассейнах контактные линзы необходимо снимать.
Пользователи контактных линз должны регулярно посещать офтальмолога, даже если у них нет никаких жалоб, так как плановые осмотры позволяют выявить возможные осложнения контактной коррекции зрения и своевременно провести лечение.
Видео с YouTube по теме статьи:

Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
Для того чтобы сказать даже самые короткие и простые слова, мы задействуем 72 мышцы.
Люди, которые привыкли регулярно завтракать, гораздо реже страдают ожирением.
Во время чихания наш организм полностью прекращает работать. Даже сердце останавливается.
Средняя продолжительность жизни левшей меньше, чем правшей.
В Великобритании есть закон, согласно которому хирург может отказаться делать пациенту операцию, если он курит или имеет избыточный вес. Человек должен отказаться от вредных привычек, и тогда, возможно, ему не потребуется оперативное вмешательство.
Самая высокая температура тела была зафиксирована у Уилли Джонса (США), который поступил в больницу с температурой 46,5°C.
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
Работа, которая человеку не по душе, гораздо вреднее для его психики, чем отсутствие работы вообще.
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
Фиброзно-кистозная мастопатия — это доброкачественное изменение ткани молочной железы. Иными словами, при мастопатии происходит разрастание фиброзной (соедините.
В первый раз данное заболевание затронуло большую часть людей в 1973 году, когда оно развилось более чем у 90% пациентов, использовавших глазные линзы. После данного случая проводились многочисленные исследования в данной сфере и выяснились основные причины развития недуга. Были разработаны первые меры профилактики, и после этого количество заболевших людей не превышало 0.01%, и актуальность проблемы акантамебного кератита спала.
Причины возникновения
Как было сказано ранее, это заболевание возникает из-за пагубного действия бактерий акантамебов, которые водятся исключительно в водной среде. Они обитают не только в грязной воде из озер или рек, но и в водопроводной, которая проходит многочисленные этапы дезинфекции и очистки.
После попадания воды, в которой содержатся данные одноклеточные, на сетчатку глаза, акантамебы начинают производство особого белка, который помогает им укрепиться на глазу. Если человеком были получены травмы глаза, то располагаться бактериям в нем становится намного проще. После того, как акантамеба прикрепилась к роговице глаза, ей вырабатываются ферменты, которые медленно разрушают структура глазной роговицы. Со временем, возбудитель проникает в более глубокие слои, вызывая боль и нарушение функции зрения.

Существует несколько способов, которые помогут избежать появления акантамебного кератита:
- Если вы используете контактные линзы, то необходимо очищать или увлажнять их исключительно чистой и дезинфицированной водой. Вода из родника или водопровода не подойдет, так как в ней могут содержаться болезнетворные бактерии.
- Хранить линзы нужно в специальном контейнере, который должен быть продезинфицирован.
- Некоторый линзы требуют специальных условий хранения, таких как специальный раствор, который должен быть предназначенным именно для этого.
- Если вы собираетесь помыться или умыть лицо, то на время процедуры контактные линзы необходимо всегда снимать.
- Если глаз был каким-либо образом поврежден, то нужно промыть его прокипяченной водопроводной водой. Использовать антисептические препараты в данном случае не нужно.
Формы болезни
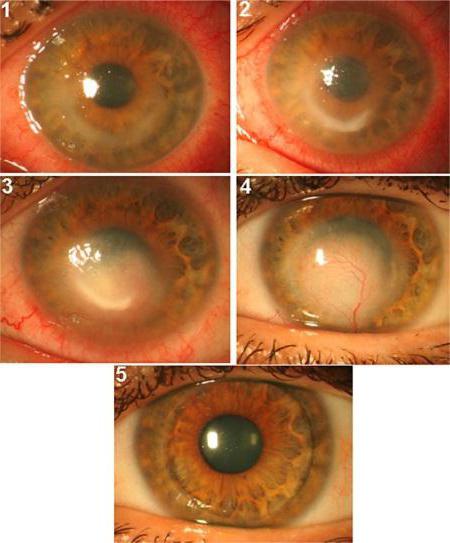
Воспаление в роговице глаза во время акантамебного кератита происходит медленно и почти не поддается лечению при помощи консервативных методов лечения.
В некоторых случаях заболевание проходит в ускоренном виде, когда разрушение оболочки глаза протекает крайне быстро.
Стадии акантамебного кератита
У данного заболевания существует пять стадий, которые различаются между собой глубиной проникновения вредоносных организмов в глаз:
- Поверхностно-эпителиальная.
- Поверхностно-точечная.
- Стромально- кольцевидная.
- Язвенная.
- Кератосклеритная стадия.
Симптомы акантамебного кератита

В том случае, когда акантамебы закрепились или уже проникли в роговицу глаза, у пациента возникает отек конъюнктивы и сильная боль в подверженном болезни глазу. При этом болевые ощущения не всегда зависят от стадии развития заболевания.
После этого пациенты начинают испытывать светобоязнь, затуманенность зрения и ощущают инородные элементы в глазу.
Протекание болезни у детей

В последнее время довольно часто наблюдаются случаи ухудшения остроты зрения, но применение контактных линз в таких случаях происходит довольно редко. Акантамебный кератит у детей почти не развивается. Но существуют исключения, при которых наблюдаются такие признаки, как:
- Отекание и приобретение красного оттенка конъюнктивы.
- Острая боль в пораженном глазу.
- Светобоязнь.
Маленькие дети, которых поразил данный недуг, стараются не раскрывать зараженный глаз или прикрывают его ладонью.
Диагностирование болезни
Диагностировать данное заболевание будет достаточно сложно, так как оно сходно с другими вариациями кератитов и воспалением, которое вызвано герпесом. Подтвердить наличие болезни будет достаточно просто, если провести бактериологическое исследование.
Болезнетворные бактерии можно обнаружить в зоне биопт или в соскобе роговицы глаза после того, как полученный материал был расположен в питательной среде. Также можно провести иммунофлюоресценцию.
Для диагностирования данного заболевания часто используют молекулярно-биологический метод, к которому также относится полимеразная цепная реакция или кратко ПЦР. Данный метод позволяет обнаружить акантамебы даже в самом меньшем количестве.
Одним из самых эффективных способов диагностики акантамебного кератита является конфокальная микроскопия. Данная процедура является неинвазивно-бесконтактной и позволяет выявить как самих бактерий, так и производимые ими цисты на роговичной оболочке.
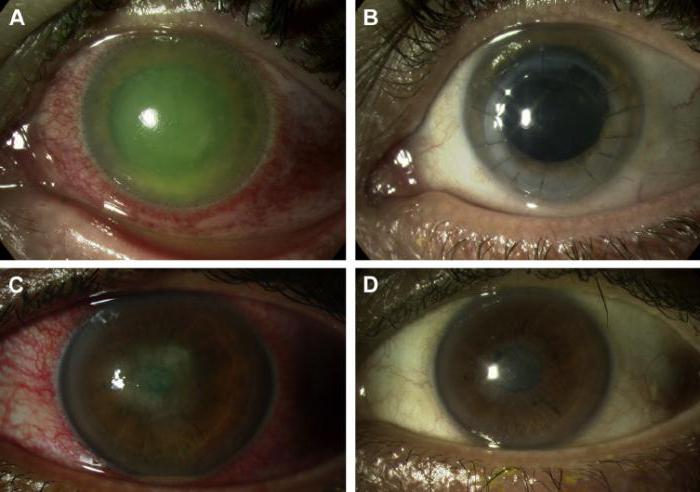
Как вылечить?
Наиболее стандартным методом лечения акантамебного кератита является применение катионных антисептиков, которые являются этиотропными препаратами в терапии данного заболевания. Их применение легкое, достаточно лишь закапывать ими глаза несколько раз в день. Если вы хотите ускорить эффект избавления от болезнетворных бактерий, то можно совместно применять катионные антисептики и ароматические диамины, вместо которых также можно использовать аминогликозидные антибиотики. Последний набор препаратов принимается как в виде глазных капель, так и инъекционно.
Также лечащий врач может порекомендовать прием противогрибковых средств имидазоловой группы, которые помогают приостановить действие болезнетворных бактерий на роговице глаза.
В первые два дня после диагностирования заболевания идет ежечасный прием глазных капель, а после их используют через каждые 6 часов в течение нескольких месяцев.
Если пациента мучают сильные боли в пораженном глазу, то применяются противовоспалительные нестероидные препараты.
Классические методы лечения данного заболевания не всегда дают положительный эффект и сохраняют зрение человека, особенно тогда, когда заболевание находится на поздних стадиях развития. В подобных ситуациях потребуется хирургическое вмешательство. Существует ряд методик хирургического лечения, среди которых:
- трансплантация донорской роговицы глаза;
- сквозная кератопластика;
- послойная и поверхностная кератопластика с использованием конъюнктивального лоскута;
- глубокая послойная кератопластика;
- фототерапевтическая кератэктомия.
Важность проведения лечения
В том случае, если запустить акантамебный кератит и не применять необходимое медикаментозное препараты, в будущем возникнут некоторые осложнения, которые будут способствовать ухудшению зрения, вплоть до его полной потери.
В таком случае восстановить зрительную функцию будет возможно исключительно при помощи хирургической операции.
Лечение акантамебного кератита и любого другого заболевания зрительной функции необходимо проводить вовремя, так как это поможет предотвратить осложнения и сохранить зрение на нормальном уровне.
Ниже представлено фото акантамебного кератита в запущенном виде, при котором зрение пациента изрядно ухудшено или вообще отсутствует.
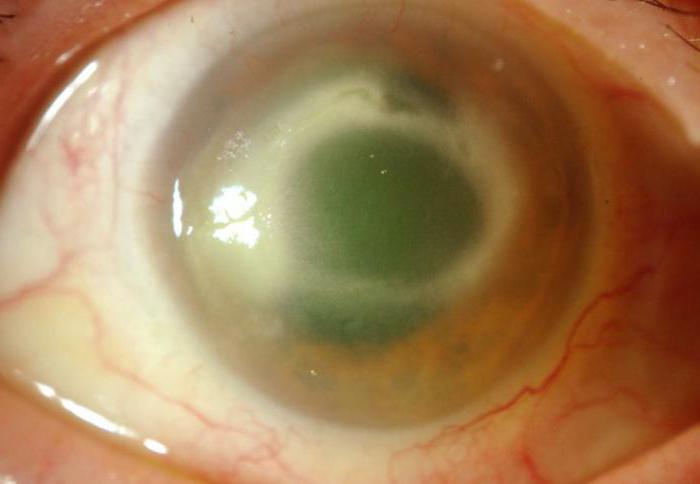
Профилактика заболевания
Чтобы не провоцировать развитие болезнетворных бактерий на роговице глаза, необходимо строго соблюдать все правила по применению и уходу за контактными линзами. Чтобы их дезинфицировать или увлажнить, нужно применять исключительно специализированные растворы.
Что касается контейнеров для линз, то их замена должна происходить каждый квартал. Если у вас существует такая возможность, то стоит перейти на однодневные линзы, которые являются наиболее гигиеничными и безопасными в использовании.
Как уже было сказано ранее, при любых водных процедурах контактные линзы необходимо снимать, будь то ванна, душ или общественный бассейн.
Стоит знать, что любой, кто использует контактные линзы, обязан хотя бы каждый год посещать врача-офтальмолога. Это необходимо делать даже в том случае, когда никаких жалоб на здоровье не наблюдается, так как некоторые болезни не проявляют никаких признаков на начальной стадии и их можно обнаружить лишь на приеме у специалиста.
Своевременные и периодические посещения врача помогут избежать осложнений и дальнейшего развития заболевания, что сохранит ваше зрение.
Содержание:
Акантамёбный кератит диагностируется у взрослых и детей. Чаще всего он возникает у молодых мужчин находящихся в возрасте от 20-40 лет. Ежегодная заболеваемость в США составляет один или два случая на 1000000 пользователей мягких средств визуальной коррекции.
Этиология
Свободноживущие одноклеточные амебы рода Acanthamoeba - причинные агенты данного инфекционно-воспалительного процесса. Некоторые разновидности: А. castellanii, А. polyphaga, А. hatchetti, А. culbertsoni, А. rhysodes, А. griffini, А. quina и А. lugdunensis вызывают кератит. Амебы относятся к числу ранних эукариот, которые были изучены с момента открытия первого микроскопа. Они достаточно широко распространены в траве, почве, пыли, воздухе, воде, открытых и закрытых бассейнах, водостоках, установках кондиционирования, кулерах, больницах и диализных центрах.
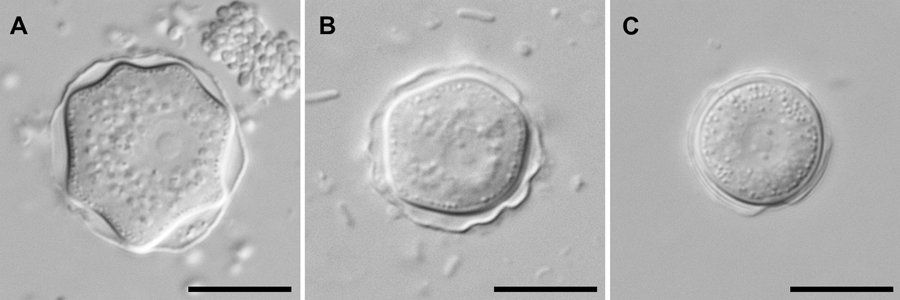
Одноклеточный паразит в природе существует в двух формах жизнедеятельности – активный трофозоит и неактивная циста. Трофозоиты (от 10 до 25 мкм) представляют собой вегетативные варианты, которые питаются органическими веществами, другими микробами и митотически делятся.
При воздействии на них неблагоприятных условий, таких как нехватка питательных веществ, очень высокая или низкая температура окружающей среды, они дифференцируются в образование с двойной стенкой. Циста имеет размеры от 8 до 12 мкм. Внешний слой состоит из полисахаридов, а внутренний слой из хинина и целлюлозы.
Она устойчива к повторяющимся циклам замораживания-оттаивания, а также к повышенным дозам ультрафиолетового и гамма-облучения, метаболически неактивна и в состоянии оставаться жизнеспособной в течение 20 лет в сухих условиях.
Acanthamoeba повсеместно присутствует в окружающей среде, и мы обычно сталкиваемся с ней в нашей повседневной жизни. Здоровый человек обладает хорошим иммунитетом и устойчив к ее внедрению. Однако если роговой слой по каким-то причинам травмируется, то происходит инфицирование. Иногда он может вызвать патологию у носителей бесконтактных средств коррекции. Заражение происходит при купании в загрязненном открытом водоеме или в закрытом бассейне, при промывании КЛ под краном. Большое значение имеет износ линзового материала, нарушение правил личной гигиены, ненадлежащая очистка, образование биопленки на КЛ. Мягкие линзы не только служат объектом для доставки болезнетворных трофозоитов, но также изменяют склеральную поверхность, что делает ее более восприимчивой к связыванию с эукариотом.
Микрохирургические вмешательства в анамнезе.
Классификация
Гистопатологическая картина по мере развития недуга меняется. Первоначально эукариоты ограничены только эпителием, затем они вторгаются в основную строму, обуславливают обширное повреждение и воспаление. Наиболее характерной особенностью является наличие кольцевидного стромального инфильтрата, который состоит из инфильтрирующих воспалительных клеток, таких как нейтрофилы. Клинически возникает конъюнктивальная гиперемия, эписклерит и склерит. Паразиты проникают в нервы роговой оболочки, провоцируя неврит и некроз. Степень визуальной потери зависит от размера и местоположения инфильтрата, а также от окружающего отека. Акантамеба может распространяться к сетчатке, обуславливая хориоретинит. В запущенных случаях может потребоваться энуклеация глазного яблока.
Признаки
Патологические изменения имеют односторонний или двухсторонний характер, со склонностью к хронизации. Пациенты жалуются на дискомфорт и жжение в районе верхнего века, постоянное ощущение инородного тела. При объективном осмотре врач определяет покраснение и небольшое раздражение, незначительное ухудшение зрительной функции.
Постепенно острота зрения снижается, появляется сильная гиперемия и скудное отделяемое, возникают сильные боли. Воспаление роговой оболочки не редко сопровождается хемозом, блефароспазмом, боязнью света, повышенным слезотечением.
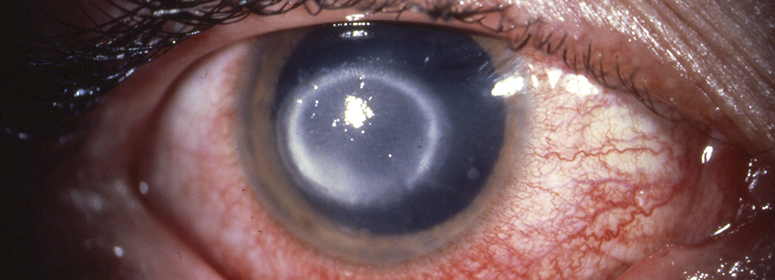
На последних стадиях очень выражен болевой синдром. Зрение сильно снижается вплоть до светоощущения или наступает полная слепота. Выраженность симптоматики зависит от вирулентности организма, иммунного статуса хозяина, сопутствующей нозологии, любой предшествующей гормональной терапии .
Диагностика
Для постановки диагноза в кабинете окулиста проводится классическая биомикроскопия с помощью обычной щелевой лампы. При этом офтальмолог обязательно определяет ширину и глубину поражения. На начальных стадиях видны ограниченные эпителиальные эрозии (в виде точек) и отек, в запущенных случаях наблюдается отечность стромы, язвочки, складки в районе десцементовой оболочки. Иногда плотность акантамеб настолько высока, и они обнаруживаются с помощью прямой микроскопии.

Для дифференциального диагностики применяются дополнительные методики: пахиметрия, кератометрия, микробиологические исследования. Серологические методы не обладают никакой диагностической ценностью, поскольку специфические антитела также обнаруживаются у явно здоровых людей из-за вездесущности Acanthamoeba.
Она проникает очень глубоко в роговицу и не обнаруживается на ее поверхности, поэтому пробы, взятые с верхней части не редко остаются отрицательными, особенно на поздней стадии и / или если пациенты уже были предварительно пролечены антибиотиками. Оптимальным материалом считается биопсия, хранящаяся в 200 мл стерильного физиологического раствора для предотвращения высыхания. При получении биопсии сам образец необходим для выделения ДНК, транспортная среда предназначена для культивирования. Консерванты в местных анестетиках могут быть бактериостатическими или бактерицидными и способны мешать результатам, кроме того, капли также могут быть загрязнены.
Поражение тканей напоминает картину, вызванную агрессивными вирусами простого герпеса, Pseudomonas aeruginosa или грибами. Трофозоиты выглядят как удлиненный овал и контур. Они двигаются медленно, образуя одну или две псевдоподии в направлении движения. Цисты полигональные или звездообразные с двумя стенками, соединёнными в нескольких точках.
Распознавание осложняется частым появлением вторичных бактериальных осложнений. Не адекватное антибактериальное, противовирусное, противогрибковое или кортикостероидное лечение может осложнить постановку правильного диагноза, потому что после применения этих терапевтических подходов происходит первоначальное клиническое улучшение, за которым следует прогрессивное ухудшение состояния.
Лечение
Серьезной проблемой в ходе борьбы с недугом является способность паразита превращаться в бездействующие формы, которые способны противостоять рекомендуемым схемам антимикробной химиотерапии.
В современной офтальмологии нет методов или одного лекарственного препарата, которые полностью устраняют как цистозные, так и трофозоитовые формы.
Консервативная терапия заключается в длительном применении мазей и капель (минимум 6 недель). Поскольку одна единственная выжившая зрелая циста в состоянии привести к реинфекции, необходимо регулярно проверять лекарственную эффективность.
Одновременно назначаются медикаменты из самых разных фармакологических групп:
Антисептические растворы (хлоргексидин, диоксидин, полигексаметилена бигуанид);
Фунгициды (кетоконазол, флуконазол);
Антибиотики (тобрамицин, моксифлоксацин, неомицин);
Хлоргексидин связывается с фосфолипидным бислоем клеточной мембраны, который отрицательно заряжен, что приводит к повреждению, лизису и некрозу патогенных клеток.
Гормоны могут снизить тяжесть стромального повреждения, неоваскуляризации и последующего рубцевания, которые появились в результате воспалительных и иммунных реакций.
Однако, имеются некоторые данные исследований, свидетельствующие о том, что использование стероидов может привести к увеличению патогенности акантамебы.
Может потребоваться две недели до того, как будет наблюдаться ответ, а общая продолжительность приема медикаментов составляет минимум 3-4 недели. Некоторые врачи также рекомендуют терапевтический курс в течение 6-12 месяцев. Назначение антибактериальных препаратов (неомицин или хлорамфеникол) ограничивает возможную бактериальную инфекцию или, по крайней мере, устраняет источник пищи для эукариота. По мере удаления инфекции жизнеспособные кератоциты трансформируются в активированные фибробласты, которые функционируют для восстановления потери ткани. Капли с гормонами ингибируют хемотаксис нейтрофилов и, как считается, уменьшают нагрузку на коллагеназу и цитокины, которая сначала приводит к изъязвлению, а затем к рубцеванию.
Установить наиболее эффективный режим лечения непросто по нескольким причинам, таким как вариабельность патогенности разных штаммов и характерный флуктуирующий характер болезни. Поэтому чтобы избавиться от возбудителя требуется постоянный диалог между офтальмологом и микробиологом.
Операция
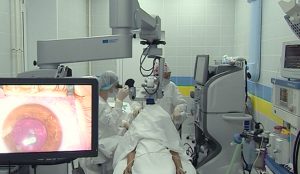
Если диагностированы кольцевидные изъязвления на роговице, то показана микрохирургическая операция.
В клинике проводят кератопластику с небольшими аутосклеральными лоскутами, а также послойную поверхностную пересадку с применением тонкого конъюнктивального лоскута, современную сквозную пластику склеры. После хирургической процедуры медикаментозный курс следует продолжать в течение как минимум нескольких месяцев, чтобы помочь устранить остатки микроорганизмов в стромальной ткани.

При большой перфорации показана проникающая пластика для восстановления структурной целостности.
Тем не менее, существует определенный риск не полного устранения всех трофозоитов или цист, которые могли бы колонизировать трансплантат. В этих ситуациях показана глубокая передняя ламеллярная кератопластика для повышения выживаемости трансплантированных клеток и предотвращения проникновения патогенных микроорганизмов при вмешательстве.
Профилактика
Профилактические мероприятия направлены, прежде всего, на соблюдение всех правил ухода за средствами коррекции зрения. Очень важно использовать только дезинфицирующие растворы для их хранения и обработки, обязательно соблюдать сроки ношения, в море и реках одевать защитные очки для плавания. Самый идеальный вариант - установка одноразовых изделий. Нельзя забывать про тщательное мытье рук с мылом. Перед ежедневным душем, посещением бани КЛ лучше снять. Ночью они помещаются в специальные продезинфицированные футляры. Специалисты рекомендуют как можно чаще менять такие контейнеры, не реже чем один раз в три месяца. Чехлы должны были очищены вручную и высушены на воздухе. Изделия, которые были поцарапаны или повреждены при неправильном обращении, не должны использоваться. Чистящие жидкости на основе хлора не применяются, поскольку возбудитель обладает хорошей устойчивостью к хлорным соединениям, но двухступенчатая система обработки перекисью водорода с концентрацией 3% высокоэффективна.
После перенесенной болезни нужно посещать окулиста в клинике каждые 4-5 месяцев независимо от наличия жалоб.
Количество зарегистрированных случаев этой болезни растет во всем мире каждый год из-за увеличения использования линз. Повышенная осведомленность в сочетании с ранней диагностикой в настоящее время является хорошим путем в борьбе с акантамёбным кератитом. Однако знания о механизмах патогенеза и клеточной дифференциации агента до сих пор не полностью известны и требуют дальнейшего изучения. Нужен ключ к улучшению клинической и лабораторной дифференцировке и разработке эффективных терапевтических подходов.
Специалисты заметили, что постоянная работа на улице, под палящим солнцем, в условиях запыленного производства вызывает чрезмерную сухость слизистой, развитие воспалительных процессов и образование крыловидный плевы.
Многопрофильный медицинский центр им. Святослава Фёдорова располагает всем необходимым для диагностики и лечения различных глазных заболеваний. Большую их часть.
Герпетический кератит – заболевание, развивающееся в том случае, если на роговицу глаза попадает вирус герпеса. Чаще всего заболевание поражает маленьких детей, чей возраст еще не перешел отметку в 5 лет, но может встречаться и у взрослых пациентов.
Астенопия глаз – это неспецифические патологические симптомы, возникающие при усталости глаз от интенсивной работы. Признаки астенопии разнообразны и включают боль в глазах, помутнение зрения, ощущение инородного тела и головную боль.
Читайте также:



