Болезнь лейшманиоз в сирии

В индустриальном мире люди редко сталкиваются с этим паразитарным заболеванием, но в развивающихся странах Африки, Азии и Америки лейшманиоз –пугающе привычная часть повседневной жизни.
Это болезнь, которая может не только изуродовать и привести к изоляции человека, но и убить его.
Согласно статистике Всемирной организации здравоохранения, лейшманиозом в настоящее время страдает 12 миллионов человек из 98 стран мира. Около 20-30 тысяч из них ежегодно умирает, а многие миллионы навсегда остаются с уродливыми рубцами на лице и теле.
Что такое лейшманиоз и кто в группе риска?
Лейшманиоз вызывается безобидным на вид микроскопическим паразитом рода Leishmania. Всего около 20 видов этого организма способны вызвать заболевание у человека.
В большинстве случаев источником инфекции является больное животное, но иногда им может быть и человек. Жизненный цикл паразита начинается именно здесь, а вторая часть его цикла проходит в пищеварительной системе самок комара, через слюну которых и заражается очередная жертва.
Судя по всему, Leishmania паразитирует на роде человеческом с незапамятных времен. Как считают современные ученые, упоминания о лейшманиозе содержатся еще в Пятикнижии (описывается как язвы и нарывы, возникшие у людей и животных на земле Египетской).
Лейшманиоз распространен повсюду, где живут переносчики этого заболевания: от тропических лесов до пустынь. В целом, наиболее уязвимыми являются бедные страны мира, где много ослабленных и недоедающих людей, царит нищета и антисанитария, нет контроля над насекомыми.
В развитых странах лейшманиоз – это явление крайне редкое. В Соединенных Штатах было зарегистрировано несколько случаев на территории Техаса и Оклахомы; обычные жертвы – туристы, вернувшиеся из тропиков.
Клинические формы лейшманиоза:
2. Висцеральный лейшманиоз (VL). Болезнь также известна под названием кала-азар (черная лихорадка). Симптомы VL включают жар, потерю веса, увеличение печени и селезенки. Без лечения висцеральный лейшманиоз приводит к смерти. Данная клиническая форма распространена в Бразилии, Бангладеш, Эфиопии, Индии, Южном Судане и Судане. Ежегодно регистрируется порядка 200-400 тысяч новых случаев VL.
3. Слизисто-кожный лейшманиоз (ML). Самая редкая клиническая форма лейшманиоза. Без своевременного лечения может закончиться разрушением слизистых оболочек носа, полости рта и горла, и в итоге смертью больного. Примерно 90% случаев ML приходится на Боливию, Бразилию и Перу. Количество ежегодно регистрируемых случаев под вопросом.
Социальные последствия кожного лейшманиоза
Кроме очевидных разрушительных последствий лейшманиоза для организма, кожный лейшманиоз из-за своего вида до сих пор имеет серьезные последствия для социальной жизни. Страхи и предрассудки в развивающихся странах очень сильны.
Поскольку язвы при CL появляются на месте укуса насекомого, то обычно это открытые участки кожи – лицо, руки, ноги. Иными словами, ужасные язвы всегда на виду у других людей.
Неудивительно, что больных изгоняют из общества и всячески третируют. Женщина, которая переболела лейшманиозом, при таком отношении имеет мало шансов когда-нибудь выйти замуж и создать семью.
Кожный лейшманиоз в развивающихся странах, где суеверия ставят выше знаний, до сих пор приводит больных в психиатрические лечебницы, а многие просто сводят счеты с жизнью, будучи отвергнуты всеми.
Война и лейшманиоз
Хотя лейшманиоз передается только при укусе насекомых, массовые перемещения голодных и ослабленных беженцев формируют мощный вектор для распространения инфекции.
Жизнь в условиях войны создает идеальные условия для лейшманиоза:
- Плохие условия проживания и антисанитария
- Сон под открытым небом в местах, где кишат кровососущие
- Низкое качество питания: дефицит железа, белка, витамина А и цинка
- Массовое переселение в районы с новыми штаммами паразита
В 2004 году не знающая мира афганская земля столкнулась с вспышкой лейшманиоза. В одном только Кабуле было зафиксировано не менее 67500 случаев болезни (точно никто не знает), что принесло городу сомнительную славу крупнейшего центра лейшманиоза на планете.
Наличие на улицах груд никем не убираемого мусора – это крупнейший фактор риска инфекции, потому что в этих отходах обожают рыться большие песчанки (Rhombomys opimus), природный резервуар паразитов.
На протяжении последнего десятилетия разрушенный и неухоженный Кабул остается одним из самых неблагополучных в плане лейшманиоза городов мира.
Лейшманиоз в Сирии известен с древнейших времен.
Но на протяжении многих десятилетий, пока Сирия оставалась благополучным и процветающим государством, не знавшим мятежей и переворотов, власти страны отлично справлялись с лейшманиозом.
Сегодня, после долгой и кровопролитной гражданской войны, точное число случаев лейшманиоза в Сирии назвать не может никто. Но очевидно, что условия для эпидемии сложились отличные: разрушена медицина, инфраструктура и коммунальные службы, врачи массово эмигрируют, многие люди едва выживают.
Согласно информации ВОЗ, за время войны было выведено из строя 40% машин скорой помощи Сирии, а 57% государственных больниц были сильно повреждены, причем 37% полностью не работают. Около 80000 врачей уехали из страны, а сотни были казнены, взяты в плен или погибли под пулями.
Лечение и борьба с лейшманиозом
Современные лекарственные препараты очень эффективны против лейшманиоза, а санитарные мероприятия и местные проекты помогают неблагополучным странам искоренять популяцию насекомых-переносчиков.
Можно смело сказать: лейшманиоз сегодня победим. Нужна только политическая воля и большие деньги.
Для лечения висцерального лейшманиоза с большим успехом применяются такие препараты, как липосомальный амфотерицин В, а также комбинации пятивалентной сурьмы, паромомицина и милтефозина.
Для лечения кожного лейшманиоза используют паромомицин, флуконазол или пентамидин.
С распространением инфекции помогает справиться распыление инсектицидов, установка обработанных инсектицидами москитных сеток, а также обработка мест обитания кровососущих переносчиков болезни.
Все это, параллельно с информационными и образовательными программами для населения, повышением доступности медицинской помощи и препаратов вполне способно остановить лейшманиоз и существенно улучшить качество жизни больных людей.
Некоторые обеспокоенные лейшманиозом страны предпринимают попытки истребления бродячих животных, особенно собак. Хотя нет сомнений, что паразиты могут жить в организме собак, эффективность и гуманность этой меры остается предметом жарких дискуссий.
Будущее лейшманиоза
Под конец нужно отметить, что перспективы борьбы с лейшманиозом не для всех выглядят радужно.
Некоторые эксперты считают, что вырубка лесов и продвижение человека вглубь неблагоприятных районов будет усугублять эту проблему. Вдобавок к этому глобальное потепление постепенно расширит ареал обитания кровососущих, оказав колоссальное влияние на распространение лейшманиоза.
Подольют масла и политические проблемы на Ближнем Востоке, которые все еще далеки от разрешения. Войны и революции исключают эффективную борьбу с лейшманиозом, а это значит, что семизначные цифры в статистике ВОЗ в обозримом будущем никуда не исчезнут.
Константин Моканов: магистр фармации и профессиональный медицинский переводчик

РИА Новости Украина
Эпидемия загадочной "болезни джихадистов", поразившая Ирак и Сирию после появления ИГ, была занесена на территорию бывшего "исламского государства" из Ирана, заявляют медики, опубликовавшие статью в журнале PLoS Neglected Tropical Diseases.

Еще в апреле 2015 года в СМИ начали распространяться сообщения о таинственной "болезни джихадистов", распространяющейся среди жителей тех частей Сирии, которые были оккупированы силами ИГ. Эта болезнь, по свидетельствам очевидцев, в буквальном смысле заставляла зараженного ей человека гнить заживо, причем этот процесс начинался с лица, пишет Sputnik Иран.
В общей сложности медикам удалось собрать свыше 30 образцов тканей людей, зараженных "болезнью джихадистов", извлечь из них паразитов и сравнить их ДНК с геномами лейшманий из других регионов. Этот анализ показал, что эпидемия лейшманиоза была вызвана лейшманиями вида Leishmaniamajor, источником которых неожиданно выступил Иран, восточный сосед Ирака и один из главных противников ИГ в регионе.
В интервью Sputnik иранский медик, хирург, Нассер Дехгани (Nasser Dehghani), который проработал в очаговых эпицентрах страны в эпидемиологических группах, рассказал подробно о признаках этой загадочной болезни джихадистов.
Дехгани: Лейшманиоз относится к так называемым забытым болезням (группа инфекционных и паразитарных тропических заболеваний, поражающих преимущественно беднейшие и маргинализированные слои населения в наиболее отсталых регионах Азии, Африки и Латинской Америки – прим.), а не к какому-то новому штампу заболеваний, с которым человечество столкнулось только сейчас.
Область распространения этого заболевания очень широка: Китай, Сирия, Саудовская Аравия, Ирак, Иран, Палестина, Индия, Пакистан, Афганистан, Кавказ, юг России, регионы в южной части Европы и Средиземноморья, Восточная Африка (Судан) и Южная Америка. Это болезнь поражает самые бедные слои населения планеты и связана с недостаточностью питания, перемещением населения, плохими жилищными условиями, слабой иммунной системой, а также экологическими факторами.
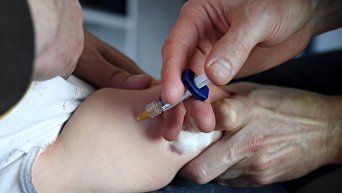
Изменения в окружающей среде, деградация почв, вырубка лесов, урбанизация, отсутствие мер по сбору мусора – все эти факторы влияют и создают благоприятную среду для обитания москитов – переносчиков лейшманий. Во время военных действий происходит стечение всех этих неблагоприятных факторов, которые могут спровоцировать очаг эндемической болезни – разрушение домов, массовый поток беженцев (миграция), отсутствие доступа к пресной воде, отсутствие медикаментов, разрушенные медицинские центры и больницы.
Лейшманиоз имеет три основных типа. Самая тяжелая и опасная форма ― висцеральный лейшманиоз или еще его называют "Кала-азар"("черная лихорадка"). В 95% случаях при отсутствии терапии этот тип болезни приводит к летальному исходу. Это форма зафиксирована именно на востоке Африки и Бразилии. Всемирная организация здравоохранения сообщила, что зарегистрировано от 50 до 90 тыс. случаев заражения этим штаммом. Так в докладе ВОЗ за 2015 года говорится, что 90 % случаев заражения произошли в 7 странах: Бразилия, Индия, Кения, Сомали, Судан и Эфиопия.
Следующая форма ― кожный лейшманиоз (наиболее распространенный) или как его называют "годовик". Причем он бывает городской и деревенский. Основные регионы вспышки этого штамма – Южная и Центральная Америка, восточные страны Средиземноморья, Средняя Азия. ВОЗ зарегистрировала 2/3 новых случаев кожного лейшманиоза в Афганистане, Иране, Алжире, Бразилии и Сирии.
А каковы симптомы этой болезни?
Дехгани: Симптомы кожного лейшманиоза – язвы на коже, одышка, заложенность носа, а также сильный насморк (вплоть до кровотечения), дисфагия (расстройство глотания – прим.), язвы в полости рта, на деснах, языке и губах.
Симптомы висцерального лейшманиоза у маленьких детей проявляются в виде кашля, диареи, высокой температуры, лихорадки, рвоты, а у подростков температура часто держится от 2 недель до 2 месяцев. Среди других симптомов – боль в животе, продолжительно высокая температура, ночной озноб, шелушение кожи и ее потемнение, ломкость волос и потеря веса.
Переносчиками лейшманиоза являются паразиты лейшмании, которые передаются при укусах инфицированных москитов флеботомусов (Phlebotomus). Эти насекомые главным образом обитают в Азии, Африке и Европе, являются переносчиками кожного лейшманиоза. А москиты вида Lutzomyia, которые живут в Америке и Австралии, являются переносчиками висцерального лейшманиоза. В мире существует около 90 видов флеботомусов. Кроме людей лейшманиозом могут заболеть собаки, а также грызуны, песчаники, которые обитают в Иране.
Стоит ли верить в то, что эта болезнь пришла именно из Ирана? И существует ли связь между действиями джихадистов и распространением инфекции?
Дехгани: Конечно, нет. Стоит отметить, что эта болезнь не имеет никакого прямого отношения именно к появлению ИГ. Она, скорее, связана с фактором военных действий. Война разрушает природную экосистему, истощает продовольственные запасы, рушит экономику, уничтожает жилищные условия людей. Вполне естественно, что в таких условиях эта болезнь, которая носит эндемический характер, будет распространяться.
Важно отметить, что лейшманиоз является именно эндемической болезнью таких стран, как Ирак и Сирия. Это заболевание было там еще с древних времен. К тому же в этих регионах встречается в основном именно кожный вид лейшманиоза. Он не смертелен и проходит сам по себе. Больному может стать лучше через 6-12 месяцев. Как я уже отмечал, кожный лейшманиоз подразумевает два подтипа: городской и сельский. При первом подтипе имеется больше язв на коже, и они влажные. Процесс выздоровления продлится дольше – до 1 года.
Городской подтип кожного лейшманиоза намного легче. Чаще поражаются лишь открытые участки тела: там, где могут укусить москиты. При выздоровлении в организме человека уже вырабатывается иммунитет. Но, к сожалению, на коже остаются шрамы от язв. Кожный лейшманиоз не смертелен в отличие от висцерального.
Существуют ли лекарственные препараты для лечения этой болезни? Какие?
Дехгани: Для предотвращения этой болезни важно соблюдать санитарно-гигиенические нормы. А в тех местах, где скапливаются москиты, использовать сетки, фильтры и др. средства борьбы с насекомыми (специальные спреи, мази). Необходимо также лечить и других переносчиков этой инфекции – собак и грызунов.
Среди средств борьбы с этим заболеванием можно выделить следующие методы – вакцинация, замораживание мест, где образовались язвы. Из лекарств следует использовать те, которые содержат антимоний (пятивалентную сурьму), такие как глюкантим (меглюмина антимониат) и пентостам (стибоглюконат натрия), а также другие лекарственные препараты — амфотерицин В, кетоконазол и парамомицин.
Основные факты
- Существует 3 основных типа лейшманиоза — висцеральный (также известен как кала-азар и являющийся самой тяжелой формой болезни), кожный (наиболее распространенный) и слизисто-кожный.
- Возбудителем лейшманиоза является простейший паразит Leishmania, который передается при укусе инфицированных москитов.
- Болезнь поражает самых бедных людей планеты и связана с недостаточностью питания, перемещением населения, плохими жилищными условиями, слабой иммунной системой и отсутствием ресурсов.
- Лейшманиоз связан с изменениями в окружающей среде, такими как обезлесение, строительно дамб и ирригационных систем и урбанизация.
- По оценкам, ежегодно происходит 700 000–1 миллион новых случаев инфицирования и от 26 000 до 65 000 случаев смерти.
- Лишь у небольшой доли людей, инфицированных паразитами Leishmania, в конечном итоге разовьется болезнь.
Возбудителем лейшманиоза является паразит протозоа, один из более чем 20 видов Leishmania. Установлено, что переносчиками паразита Leishmania являются более 90 видов москитов. Существует 3 основных типа этой болезни:
- Висцеральный лейшманиоз (ВЛ, известный также как кала-азар) без лечения заканчивается смертельным исходом. Для него характерны нерегулярные приступы лихорадки, потеря веса, увеличение селезенки и печени и анемия. Большинство случаев происходит в Бразилии, Восточной Африке и Юго-Восточной Азии. По имеющимся оценкам, в мире ежегодно происходит от 50 000 до 90 000 новых случаев заболевания ВЛ, однако ВОЗ получает информацию лишь в отношении 25-45% случаев. В 2017 г. более 95% новых случаев заболевания, о которых была извещена ВОЗ, произошли в 10 странах: Бангладеш, Бразилии, Китае, Эфиопии, Индии, Кении, Непале, Сомали, Южном Судане и Судане.
- Кожный лейшманиоз (КЛ) является наиболее распространенной формой лейшманиоза и вызывает повреждения кожи, главным образом язвы, на открытых участках тела, после которых на всю жизнь остаются шрамы, тяжелая инвалидность или стигма. Около 95% случаев заболевания КЛ происходит в странах Американского континента, в Средиземноморском бассейне, на Ближнем Востоке и в Средней Азии. В 2017 г. более 95% новых случаев заболевания КЛ произошли в 7 странах: Алжире, Афганистане, Бразилии, Ираке, Иране (Исламской Республике), Колумбии и Сирийской Арабской Республике. По оценкам, в мире ежегодно происходит от 600 000 до 1 миллиона новых случаев заболевания.
- Слизисто-кожный лейшманиоз приводит к частичному или полному разрушению слизистых оболочек носа, рта и горла. Более 90% случаев заболевания слизисто-кожным лейшманиозом происходит в Многонациональном Государстве Боливия, Бразилии, Перу и Эфиопии.
Паразиты, вызывающие лейшманиоз, передаются при укусах инфицированных самок phlebotomine sandflies, которые питаются кровью для откладывания яиц. Эпидемиология лейшманиоза зависит от характеристик паразита и вида москита, экологических особенностей мест, где происходит передача инфекции, текущего и прошлого воздействия паразита на данную группу населения и поведения людей. Установлено, что около 70 видов животных, в том числе человек, являются естественными резервуарами паразитов Leishmania.
Специфика по регионам ВОЗ
Висцеральный, кожный и слизисто-кожный лейшманиоз является эндемическим в Алжире и странах Восточной Африки, которые характеризуются высокой эндемичностью. В Восточной Африке часто происходят вспышки висцерального лейшманиоза.
Эпидемиология кожного лейшманиоза в Америке очень сложна и характеризуется разными циклами передачи, резервуарными хозяевами, типами москитов-переносчиков, клиническими проявлениями и ответными реакциями на лечение, а также тем, что в одном и том же географическом районе могут циркулировать разные виды Leishmania. 90% случаев ВЛ в этом регионе приходится на Бразилию.
На этот регион приходится 70% случаев кожного лейшманиоза в мире. Висцеральный лейшманиоз является высокоэндемическим в Ираке, Сомали и Судане.
Этот регион эндемичен по кожному и висцеральному лейшманиозу. Кроме того, регистрируются завезенные случаи заболевания, главным образом из Африки и Америки.
Основной формой болезни в этом регионе является висцеральный лейшманиоз, но регион также эндемичен по кожному лейшманиозу. Это единственный регион, выступивший с региональной инициативой ликвидировать висцеральный лейшманиоз как проблему общественного здравоохранения к 2020 г.
PDKL является осложнением висцерального лейшманиоза, обычно проявляющимся в виде макулезной, папулезной или узелковой сыпи обычно на лице, верхней части рук, туловище и других частях тела. Он характерен, в основном, для Восточной Африки и Индостана, где это состояние регистрируется у 5-10% пациентов с кала-азар. Обычно сыпь появляется через 6 месяцев — один или более лет после видимого излечения кала-азар, но может появиться и раньше. Люди с PDKL считаются потенциальным источником инфекции Leishmania.
Существует высокая вероятность, что у людей с коинфекцией лейшмании и ВИЧ разовьется резко выраженная клиническая болезнь с частыми рецидивами и высокими показателями смертности. Антиретровирусное лечение ограничивает развитие болезни, отдаляет наступление рецидивов и повышает выживаемость коинфицированных пациентов. Высокие показатели сочетанной инфекции Leishmania-ВИЧ зарегистрированы в Бразилии, Эфиопии и индийском штате Бихар.
Белково-энергетическая недостаточность и недостаточное потребление железа, витамина А и цинка в питании повышают риск развития заболевания в результате инфицирования.
Эпидемии обеих основных форм лейшманиоза часто связанны с миграцией и передвижением людей, не имеющих иммунитета, в районы, где сохраняются циклы передачи инфекции. Важными факторами остаются воздействие на рабочих местах, а также широко распространившееся обезлесение.
На заболеваемость лейшманиозом может повлиять урбанизация и вторжение человека в лесные районы.
Лейшманиоз чувствителен к климату так как он воздействует на эпидемиологию лейшманиоза разными путями:
- изменения температуры, выпадения осадков и влажности могут оказывать значительное воздействие на переносчиков и хозяев путем изменения мест их распространения и воздействия на их выживаемость и размеры популяций;
- небольшие температурные колебания могут оказывать глубокое воздействие на цикл развития промастигот лейшманий в организме москитов, что может привести к установлению передачи паразита в районах, ранее не являющихся эндемичными по этой болезни;
- засуха, голод и наводнения могут приводить к массовому перемещению и миграции людей в районы с передачей лейшманиоза, а плохое питание может ослаблять их иммунитет.
При висцеральном лейшманиозе диагноз ставится на основе клинических признаков в сочетании с результатами паразитологических или серологических тестов (диагностических экспресс-тестов и других). При кожном и слизисто-кожном лейшманиозе серологические тесты имеют ограниченную ценность. Эффективность лечения лейшманиоза зависит от ряда факторов, включая тип болезни, сопутствующие патологии, вид паразита и географическое положение. Диагноз подтверждают клинические проявления и результаты паразитологических тестов.
Лечение лейшманиоза зависит от нескольких факторов, включая тип болезни, вид паразитов, географическое расположение. Лейшманиоз можно лечить и излечивать, но для того, чтобы лекарства помогли организму избавиться от паразитов, необходим здоровый иммунитет, а при иммунодефиците существует риск рецидивов. Всем пациентам, у которых диагностирован висцеральный лейшманиоз, требуется безотлагательное и полное лечение. Детальная информация о лечении разных форм болезни в зависимости от географического расположения доступна в серии технических докладов ВОЗ 949 о борьбе с лейшманиозом.
Для профилактики лейшманиоза и борьбы с ним необходимо проводить комбинированные стратегии, так как передача инфекции происходит в сложной биологической системе с участием человека (хозяина), паразита, москита (переносчика) и в некоторых случаях животного резервуара (хозяина). Основные стратегии включают следующие:
- Ранняя диагностика, эффективное и своевременное лечение способствуют уменьшению распространенности болезни и предотвращают инвалидность и смерть. Это способствует снижению уровней передачи инфекции и мониторингу распространения и бремени болезни. В настоящее время существуют высокоэффективные и безопасные препараты для лечения лейшманиоза, особенно его висцеральной формы, хотя их применение может быть сопряжено с трудностями. Доступ к этим препаратам значительно улучшился благодаря системе ВОЗ по согласованию цен и программе бесплатного предоставления лекарств через ВОЗ.
- Борьба с переносчиками способствует снижению заболеваемости или прерыванию передачи инфекции путем сокращения числа москитов. Методы борьбы включают распыление инсектицидов, использование обработанных инсектицидом сеток, рациональное использование окружающей среды и личную защиту.
- Эффективный эпиднадзор за болезнью Очень важно вести эффективный эпиднадзор за болезнью. Мониторинг и принятие мер во время эпидемий и в ситуациях с высокими коэффициентами летальности среди получающих лечение пациентов.
- Борьба с животными-хозяевами является сложным мероприятием, требующим учета местных условий.
- Социальная мобилизация и укрепление партнерств — мобилизация и санитарное просвещение местных сообществ при проведении эффективных мероприятий, направленных на изменение поведения, и коммуникационных стратегий, адаптированных к местным условиям. Партнерство и сотрудничество с различными заинтересованными сторонами и программами по борьбе с другими трансмиссивными болезнями имеет критически важное значение на всех уровнях.
Работа ВОЗ в области борьбы с лейшманиозом ведется по следующим направлениям:
- Техническое и финансовое содействие национальным программам по борьбе с лейшманиозом в области обновления руководящих принципов и составления планов борьбы с болезнью, охватывающих формирование устойчивых и эффективных систем эпиднадзора и систем обеспечения готовности к эпидемиям и реагирования на них.
- Мониторинг тенденций заболеваемости и оценка воздействия мероприятий по борьбе, которые позволят повысить осведомленность и улучшить информационно-разъяснительную работу в отношении бремени лейшманиоза и содействовать справедливому доступу к услугам здравоохранения.
- Разработка основанных на фактических данных руководящих принципов политики, стратегий и стандартов по профилактике лейшманиоза и борьбе с ним, и мониторинг их осуществления; повышение осведомленности и информационно-разъяснительная работа в отношении глобального бремени лейшманиоза и обеспечение справедливого доступа к службам здравоохранения для профилактики болезни и ведения случаев заболевания;
- Укрепление сотрудничества и координации среди партнеров, заинтересованных сторон и других структур;
- Стимулирование научных исследований и использование эффективной борьбы с лейшманиозом, в том числе безопасных, эффективных и доступных по стоимости лекарств, диагностических средств и вакцин;
- Оказание поддержки национальным программам борьбы для обеспечения доступа к лекарственным препаратам гарантированного качества.
Это является весьма трудной задачей. Значительная распространенность этого заболевания, часто встречающиеся случаи резистентности к лечению, несовершенство методов лечения и профилактики диктуют необходимость дальнейшего изучения механизмов патогенеза и поиска новых, более эффективных методов лечения этого заболевания.
Разработанный и примененный нами в Сирии, Ираке, Ливане и в Ливии метод комплексного лечения больных резистентной формы кожного лейшманиоза предусматривает применение глюкантима, который назначается взрослым в виде внутримышечных инъекций по 5 мл (1,5г) 2 раза в день в течение 5-7 дней. В дальнейшем глюкантим вводится внутримышечно в той же дозе (5 мл) 1 раз в день еще в течение 10 дней. Детям в возрасте от 5 до 14 лет глюкантим применяется в половинной дозе, по 2,5 мл (0,75 г) 1 раз в день, также внутримышечно, в течение 15-17 дней. Детям в возрасте до 5 лет глюкантим не применяется из-за токсичности препарата. При этом у них наблюдается слабость, головные боли, рвота и диарея.
При необходимости рекомендуется использовать антибиотики линкоцин или вибрамицин. Линкоцин рекомендуется применять детям в возрасте до 5 лет в виде сиропа. Каждые 5 мл сиропа содержат 250 мг линкоцина. Детям сироп назначается по 1 чайной ложке (3 мл) 3 раза в день, т.е. по 150 мг 3 раза в день или по 450 мг в сутки в течение 7-15 дней вместе с поливитаминами. Взрослым линкоцин назначается в капсулах по 1 капсуле (500 мг) 4 раза в день в течение 10-15 дней или в виде внутримышечных инъекций по 2,0 мл (600 мг) 2 раза в день в течение 7 дней, затем по 600 мг 1 раз в день еще 10 дней.
При наличии вторичной инфекции детям может также применяться и вибрамицин в виде сиропа по 1 чайной ложке (3 мл) 1 раз в день, т.е. по 30 мг в сутки в течение 10-15 дней на курс лечения. Взрослым вибрамицин рекомендуется применять по 1 капсуле (100 мг) по следующей схеме: 1 день - 2 раза в день (200 мг) с едой, а начиная со 2-го дня по 100 мг 1 раз в день сроком до 25 дней на курс лечения. При отсутствии линкоцина и вибрамицина могут использоваться и другие антибиотики: кефлекс, амоксил, пенбритин, делацин, гарамицин, сидомицин и др. При лечении резистентной формы кожного лейшманиоза в арабских странах в случае отсутствия вышеперечисленных коферментных препаратов и синтетических ретиноидов могут использоваться и другие витаминные комплексы, содержащие тиамин, пиридоксин и витамин А.. Однако, их использование скорее является вынужденным, так как для лечения этого заболевания при наличии резистентности следует отдавать предпочтение, по нашему мнению, коферментным формам этих витаминов. Одновременно, наружно этим больным рекомендуется применять антисептические средства, а также прижигания отдельных лейшманиозных язв с помощью аппарата Котери. Таким образом, подворные обходы являются весьма перспективным и высокоэффективным мероприятием, так как позволяют дополнительно выявить до 34,6% больных кожным лейшманиозом, которые самостоятельно за медицинской помощью в этих странах не обращаются. Разработанный нами новый, патогенетичеки обоснованный метод комплексного лечения резистентной формы кожного лейшманиоза предусматривал использование глюкантима, левомизола, вибромицина (или линкомицина) в сочетании с пиридоксальфосфатом, кокарбоксилазой и роаккутаном у взрослых и с пиридитолом, бенфотиамином (или фосфотиамином) и тигазоном у детей оказался высокоэффективным (клиническое выздоравление 100%). Используемый в настоящее время в арабских странах метод без витаминного лечения кожного лейшманиоза эффективен только у 79,3% больных. Вестник.
Профилактика. Проведение комплекса дератизационных работ в местах природной очаговости. Большое значение имеет своевременное выявление и лечение больных, применение индивидуальных средств защиты от москитов. В осенне-зимний период проводят профилактические прививки путем внутрикожного введения 0,1-0,2 мл жидкой среды, содержащей живую культуру возбудителя леишманиоза сельского типа (L. Tropica major), что вызывает быстрое развитие лейшманиомы, обеспечивающее иммунитет к обоим типам леишманиоза. Образовавшаяся прививочная лейшманиома протекает без изъязвления с быстрым исчезновением, оставляя едва заметный атрофический рубчик.
Для уничтожения грызунов производят затравку их нор в зоне шириной, до 15 км от населенного пункта. Зона затравки диктуется дальностью полета москитов. Места выплода москитов (в частности, скопления мусора) обрабатывают хлорной известью, жилые и подсобные помещения - распылением препаратов инсекцидов (тиофос, гексахлоран). Показана дезинфекция жилых домов и подсобных помещений.
Читайте также:


