Паразитарные заболевания головного мозга у детей

Разновидность мозговых паразитов
Паразиты в мозге человека могут относиться к разным видам и подвидам гельминтов. Самые распространенные и часто встречающиеся глисты, поражающие непосредственно мозг:
- цистицерки;
- эхинококки.
Цистицерки относятся к ленточным червям (солитеры) и проникают они исключительно в поверхностные слои мозга (приживаются на верхней части коры). Жизнь личинки короткая, и как только она откладывает финны, ее тело постепенно выводится из организма. Опасность представляют именно новообразования. Симптомы заражения в мозгу человека возникают из-за распада оболочки мертвой личинки. Цистицеркоз – это паразитарное заболевание, которое является следствием развития финны.
Эхинококки представляют собой микроорганизмы, которые так же относятся к ленточным червям. Финны таких гельминтов образуют пузырчатые формы – кисты. Для зараженного человека симптомы гельминтоза становятся тяжелее с каждым днем, поэтому медлить с диагностикой не стоит.
Другие виды глистов, способные попадать на поверхность головного мозга (через кровоток) встречаются в тропических странах. Опасность заражения мозговыми паразитами в том, что их трудно выявить своевременно. Глисты, находящиеся в кишечнике или печени определяются достаточно быстро, что позволяет начать своевременное лечение.
Будьте осторожны
По статистике более 1 миллиарда человек заражено паразитами. Вы даже можете не подозревать, что стали жертвой паразитов.
Определить наличие паразитов в организме легко по одному симптому — неприятному запаху изо рта. Спросите близких, пахнет ли у вас изо рта утром (до того, как почистите зубы). Если да, то с вероятностью 99% вы заражены паразитами.
Заражение паразитами приводит к неврозам, быстрой утомляемости, резкими перепадами настроениями, в дальнейшим начинаются и более серьезные заболевания.
У мужчин паразиты вызывают: простатит, импотенцию, аденому, цистит, песок, камни в почках и мочевом пузыре.
У женщин: боли и воспаление яичников. Развиваются фиброма, миома, фиброзно-кистозная мастопатия, воспаление надпочечников, мочевого пузыря и почек. А так же сердечные и раковые заболевания.
Сразу хотим предупредить, что не нужно бежать в аптеку и скупать дорогущие лекарства, которые, по словам фармацевтов, вытравят всех паразитов. Большинство лекарств крайне неэффективны, кроме того они наносят огромный вред организму.
Что же делать? Для начала советуем почитать статью с главного института паразитологии Российской Федерации. В данной статье раскрывается метод, с помощью которого можно почистить свой организм от паразитов без вреда для организма. Читать статью >>>

Эхинококк
Пути заражения гельминтами
Паразитарные заболевания головного мозга, например, цистицеркоз, бывают всего двух типов: солитарные и множественные. Нагроможденные пузыри свидетельствуют о развитии редкой формы гельминтоза – рацемозной. Течение заболевания отмечено усложненной симптоматикой. Поражение основных зон головного мозга приводит к необратимым последствиям для человека. Обычно паразитарное заболевание развивается постепенно, с образованием новых отдельных пузырчатых форм.
Симптомы цистицеркоза должны насторожить каждого, кому не безразлично собственное здоровье и полноценная жизнь:
- резкая смена настроения, агрессивность и раздражительность, которая не свойственна пациенту;
- мигрени, которые не снимаются даже сильными анальгетиками и обезболивающими;
- постоянная рвота;
- боль в области глаз и частые головокружения;
- приступы, похожие на эпилепсию;
- спутанность сознания и галлюцинации.
Диагностика цистицеркоза происходит на поздних стадиях заболевания, так как поначалу человек не придает симптомам глобального значения. В отдельных случаях паразитарная болезнь проходит бессимптомно длительное время. Обратившись к врачу, пациент проходит комплексное обследование, в ходе которого заболевание может быть выявлено не сразу. Только снимки МРТ позволяют определить проблему и начать комплексное лечение гельминтоза головного мозга.

Для того чтобы заразиться эхинококками далеко ходить не нужно, инфицирование в большинстве случаев происходит в домашней обстановке. Домашние любимцы являются носителями патогенных червей, которые попадая в организм человека, способствуют развитию эхинококкоза. В зоне риска заражения паразитарной болезнью оказываются дети и взрослые, которые не следят за гигиеной собственного тела. Первые симптомы заболевания легко не заметить, пациент в общей сложности чувствует себя хорошо, а незначительные изменения списываются на стресс или загруженность. Заражение головного мозга на начальных стадиях эхинококкоза не случается. Поражение поверхности коры мозга происходит через несколько лет непрерывного размножения эхинококка в организме взрослого или ребенка.

Общая симптоматика заболевания:
- недомогание;
- боли в области печени;
- резкое снижение веса;
- аллергические реакции.
Признаки заболевания, которое сначала развивается в желудочно-кишечном тракте или печени, должны натолкнуть человека на мысль посетить врача. Гельминтоз такого типа редко заканчивается заражением мозга, симптомы которого пациент чувствует с первых дней развития заболевания. Диагностируется эхинококкоз головного мозга вместе с обследованием всего организма, где во внутренних органах найдутся характерные эхинококковые кисты.
Заражение гельминтами можно определить анализом крови, который покажет антитела, выработанные иммунной системой в ответ на заражение. Положительные результаты лабораторного исследования указывают на общую причину, а вот найти точное месторасположение глистов не самая легкая задача даже для опытного специалиста.
Важным этапом диагностики является первичный опрос пациента. Исходя из жалоб человека, можно выдвигать теории о том, где может находиться паразит.

Лечение заболевания
От того, какие паразиты в головном мозге человека влияют на его жизнь и самочувствие, зависит лечение и продолжительность терапии. Избавиться от гельминтов можно только в стационарных условиях, когда врач может наблюдать за изменениями в состоянии пациента. Курс лечения зависит от степени тяжести заболевания и того, как много паразитов находится в других внутренних органах человека. Головной мозг редко бывает единственным местом расположения здоровых особей и личинок червей. Терапия в среднем длится от двух недель до месяца, но составление курса лечения сугубо индивидуальный процесс.
Цистицеркоз лечится с помощью сильнодействующих препаратов:
За исключением токсоплазмоза и, в определенной степени, нейроцистицеркоза, протозойное и паразитарное поражение ликвора в развитых странах встречается редко. Малярия, однако, имеет повышенное значение из-за частых путешествий в зараженные страны и не всегда проводимой или неэффективной профилактике. В таблице ниже перечислены основные клинические особенности и доступное лечение некоторых протозойных и паразитарных заболеваний.

а) Малярия нервной системы у детей. По оценкам, не менее миллиона детей умирает от малярии только в Африке (Snow et al., 2005), и основной причиной смерти является поражение головного мозга, с пиком малярии мозга среди детей в возрасте между двумя и шестью годами. Малярию вызывают четыре разновидности рода Plasmodium-. Р. vivax, Р. falciparum, Р. malariae и Р. ovale, и тяжелым осложнением инвазии Р. falciparum является малярия мозга.
У детей данная патология определяется тремя критериями: расстройства сознания с неспособностью локализовать боль (по шкале комы Блантайра 10% пораженных эритроцитов).
В прошлом настоятельно рекомендовали применение кортикостероидов, но из-за отсутствия определенной патофизиологической основы они больше не используются. Другие вспомогательные средства, такие как десферриоксамин, малярийный гипериммунный глобулин, анти-TNFa и пентоксифиллин не показали очевидного преимущества, а некоторые из них наносили вред, поэтому до дальнейшего изучения они не должны использоваться (Warrell, 1999). Средний показатель смертности от церебральной малярии варьирует между 15% и 20% (Marsh et al., 1995, Idro и et al., 2005) с наличием остаточной инвалидности у 10-15% выживших. Некоторые последствия носят транзиторный характер, например атаксия, другие частично улучшаются через несколько месяцев (двигательные нарушения, такие как гемипарез и корковая слепота), но отдельные остаются, создавая проблемы (например, припадки). Кроме того, у многих выживших имеются незначительные когнитивные расстройства (Kihara et al., 2006).
б) Приобретенный токсоплазмоз. Инфекция Т. gondii обычно имеет легкое или бессимптомное течение, но в иммунодефицитном организме может поражать ЦНС и вызвать менингоэнцефалит, у новорожденных — энцефалит и хориоретинит, вследствие трансплацентарного инфицирования, хориоретинит в качестве первичной инфекции или внутричерепные новообразования у пациентов с ослабленным иммунитетом.

MPT: интрамуральные узелки одиночного цистицеркоза (слева, стрелка)
и множественные нейроцистицеркозные очаги (справа).
в) Нейроцистицеркоз. Нейроцистицеркоз (НЦЦ) наиболее распространенное гельминтозное заболевание ЦНС и основная проблема здравоохранения во многих развивающихся странах. Болезнь развивается в результате плохой санитарии, когда человек становится промежуточным хозяином в жизненном цикле Taenia solium, проглатывая яйца солитера. Инвазия инкапсулированной формой Т. solium может затем развиваться в пределах паренхимы мозга, базилярной цистерны или редко в спинном мозге, вызывая воспаление, отек и остаточную кальцификацию. Нейроцистицеркоз (НЦЦ) обычно проявляется у детей, когда цисты начинают отмирать и провоцировать воспаление. Среди признаков заболевания отмечают длительные очаговые/генерализованные припадки или иногда признаки повышенного внутричерепного давления, вторичного по отношению к цистицеркозному энцефалиту или гидроцефалии, вызванных кистевидными цистицерками в базилярной цистерне или желудочковой системе.
Диагностическим критерием служит выявление при сканировании мозга одиночного кольцевидного поражения с окружающим отеком или при обнаружении множественных поражений, некоторые из которых кальцифицированны. На МРТ можно обнаружить головку червя. Дифференциальная диагностика одиночных поражений от других единичных гранулем, таких как туберкулема, без биопсии затруднительна. Полезным может быть определение сывороточных антител против цистицерка, хотя в эндемичных районах исследование может привести к высокому уровню ложно-положительных результатов. Del Brutto et al. (2001) разработали набор диагностических критериев для помощи в установлении НЦЦ. Лечение альбендазолом (15 мг/кг/сут. в течение 8 дней) доказало свою эффективность, с добавлением стероидов в тяжелых случаях инвазии или при развитии побочных эффектов от лечения. Поскольку большинство пациентов обращается за медицинской помощью в результате отмирания цист, лечение уже не рекомендовалось; однако недавние исследования показали, что при использовании альбендазола уменьшается долговременный риск развития припадков (Garcia et al., 2004).
Гидатидный эхинококкоз. МРТ в Т1-режиме (слева) и Т2 (справа):
множественные кистозные повреждения после Echinococcus granulosus.
г) Эхинококкоз нервной системы. Инвазия человека солитером собаки, Echinococcus, называемая также эхинококкозом и распространенная в странах, где разводят овец. Человек заражается при заглатывании яиц, выделяемых собаками (окончательный хозяин). Echinococcus granulosus вызывает кистозный эхинококкоз, и в основном вызывает кисты в печени и легких, хотя в 5% случаев кисты развиваются и в ЦНС. Поскольку пузыри растут медленно, зачастую они остаются бессимптомными до тех пор, пока не достигнут значительных размеров. Клинические проявления в основном связаны с признаками и симптомами внутричерепной гипертензии, тогда как очаговый неврологический дефицит возникает редко.
На КТ и МРТ определяются округлые или овальные кисты с ровными контурами и содержимым, имеющим плотность ликвора. Может выявляться смещение срединных структур и желудочковая деформация (Tuzun et al., 2002). В диагностике можно использовать ИФА или РИГА (непрямая гемагглютинация) с эхинококковым антигеном. Предпочтительным лечением является осторожное хирургическое удаление, чтобы предотвратить разрыв стенки кисты. При больших повреждениях предопреционное лечение альбендазолом, видимо, улучшает исход (Altinors et al., 2000).
д) Эозинофильный менингит. Наиболее частой причиной эозинофильного менингита рассматривают паразитарное или протозойное заболевание; однако высокая доля эозинофилов (>4%) может также наблюдаться в случаях инфекционного или постинфекционного менингита, вторичного по отношению к грибковой, риккетсиозной, микоплазмозной или трепонемной инфекции, подострому склерозирующему панэнцефалиту и лимфоцитарному хориоменингиту. Эозинофилия в ликворе может также быть связана с неинфекционными расстройствами, такими как болезнь Ходжкина, рассеянный склероз, лейкемия, субарахноидальное кровоизлияние и реакция на интратекальное введение антибиотиков (Weller, 1993).
Редактор: Искандер Милевски. Дата публикации: 23.12.2018

Паразитарные заболевания нервной системы объединяют группу болезней, вызываемых гельминтами (червями) и простейшими. Возбудители могут быть причиной поражения не только нервной системы, но и других органов и систем. Чаще наблюдается сочетанное поражение разных структур организма. Из этой статьи Вы сможете узнать о наиболее распространенных паразитарных заболеваниях нервной системы: о том, каким возбудителем они вызываются, чем проявляются, какие методы используются для лечения, и что делать, чтобы не заразиться.
К паразитарным болезням нервной системы относят:
- нейроцистицеркоз;
- токсоплазмозный энцефалит;
- амебный менингоэнцефалит;
- эхинококкоз головного мозга;
- церебральную малярию.
Нейроцистицеркоз

Нейроцистицеркоз – это поражение нервной системы личинками свиного цепня. Свиной цепень (свиной солитер) – ленточный червь длиною 2-3 метра. Паразитирует в кишечнике человека. Источником инфекции является больной человек. С калом такого человека выделяются яйца свиного цепня, которые при несоблюдении правил личной гигиены попадают в пищу, воду, оседают на бытовых предметах.
Если яйца свиного цепня попадают в желудок к человеку, желудочный сок растворяет их оболочку, и они проникают в кровеносную систему. С током крови разносятся по организму, могут оседать в любых органах, но излюбленными оказываются нервная система (особенно головной мозг), мышцы и глаза. В этих структурах яйца развиваются в личинки – цистицерки, которые выглядят, как пузырьки с жидкостью. Внутри пузырька имеется головка личинки с крючьями-присосками. Размер цистицерка около 3-15 мм. Количество таких личинок в мозге зависит от того, сколько яиц попало в организм. Пузырьки могут располагаться в веществе мозга, внутри желудочков, в субарахноидальном пространстве. Со временем личинки могут погибать, и тогда в их оболочке откладываются соли кальция. Даже погибнувшая личинка поддерживает воспалительный процесс в мозге, а сам факт отмирания может тяжело переноситься больным, так как сопровождается выбросом токсинов в кровь.
Что именно будет беспокоить больного, зависит от места расположения цистицерков, их количества и стадии развития (живая, умершая личинка).
В основном, при нейроцистицеркозе больные предъявляют жалобы на головную боль (распирающего характера), чувство давления на глаза, тошноту, иногда рвоту, не приносящую облегчения. Возможно появление менингеальных признаков: ригидности мышц шеи, светобоязни. Все это симптомы повышения внутричерепного давления, нарушения нормальной циркуляции ликвора. Иногда свободно плавающие в желудочках мозга цистицерки могут полностью перекрывать пути оттока ликвора из желудочков в субарахноидальное пространство. Тогда возникает резкое ухудшение состояния, помутнение сознания, потливость, нарушение деятельности сердца и дыхания, что может привести к внезапной смерти.
Возможно возникновение психических расстройств: появление галлюцинаций, бредовых идей, возбуждения, депрессии.
Также нейроцистицеркоз может проявлять себя возникновением мышечной слабости в конечностях, нарушением зрения, головокружением и шаткостью, проблемами с речью, умственными нарушениями.
Существуют и бессимптомные формы нейроцистицеркоза.
Возможно медикаментозное и хирургическое лечение. 
Из препаратов применяют Празиквантел и Альбендазол, которые вызывают гибель личинок. Хирургическое лечение заключается в удалении цистицерков, если это возможно (позволяет оперативный доступ). Стойкое повышение внутричерепного давления с развитием гидроцефалии может устраняться с помощью вентрикулярного шунтирования, но это лишь симптоматическое лечение.
Чтобы избежать этого заболевания, необходимо строго соблюдать правила личной гигиены и гигиены приготовления пищи (например, тщательно мыть сырые овощи и фрукты и обдавать их кипятком).
Токсоплазмозный энцефалит
Токсоплазмозный энцефалит вызывается простейшим под названием токсоплазма (Toxoplasma gondii). Этот возбудитель поражает многих млекопитающих, в том числе и человека. Больные животные (кошки, собаки, свиньи, крупный рогатый скот и др.) выделяют токсоплазму в окружающую среду с калом, мочой, слюной, молоком. Мясо больных животных также содержит возбудителя. Заражение человека может происходить различными способами:
- пищевым путем: при попадании в организм человека с зараженными продуктами (термически плохо обработанное мясо, немытые овощи и фрукты);
- парентеральным путем: при повреждении кожи и слизистых оболочек, попадании в кровь (наиболее часто заражаются работники мясокомбинатов, скотобоен при случайном ранении рук в процессе работы, врачи и пациенты при переливании крови или пересадке органов);
- трансплацентарный путь: передача от матери ребенку во время беременности;
- при укусе насекомых: в этом случае насекомые могут просто переносить возбудителя на своих лапках.
Наиболее часто источником инфекции для человека становятся домашние кошки. Токсоплазма попадает в желудочно-кишечный тракт, проникает через стенки кишечника в лимфатические узлы, а оттуда – в кровь. С кровью возбудитель проникает в разные органы и ткани. Преимущественно поражает скелетные мышцы, сердце, глаза, нервную систему, вызывает увеличение печени и селезенки.
У лиц с нормальным иммунитетом формируется бессимптомное носительство, т. е. все активные токсоплазмы уничтожаются иммунной системой, остаются только так называемые тканевые цисты, сохраняющиеся неопределенно долгое время (со временем и они погибают). При снижении иммунитета (например, ВИЧ-инфекция, прием цитостатиков и глюкокортикоидов) тканевые цисты превращаются в активную форму токсоплазмы и вызывают развитие болезни.

После инкубационного периода длительностью от 3 до 21 дня появляются симптомы, свидетельствующие о начале инфекционного заболевания: повышение температуры тела, озноб, боли в мышцах и суставах, увеличение лимфатических узлов. Токсоплазмозный энцефалит проявляется такими признаками, как выраженная головная боль, тонико-клонические судороги, нарушение координации, слабость в конечностях, нарушение памяти, ориентирования в месте, времени, нарушение сознания. Если присоединяются менингеальные признаки (напряжение мышц шеи, симптомы Кернига и Брудзинского, тошнота, рвота, светобоязнь и др.), то развивается менингоэнцефалит. Возможно формирование одиночных или множественных абсцессов головного мозга.
В анализе крови определяется повышение количества лейкоцитов, увеличение СОЭ, снижение количества эритроцитов (анемия). В ликворе увеличивается содержание белка, повышается количество лимфоцитов.
Очень тяжелой, часто смертельной формой заболевания является врожденный токсоплазмоз. Он возникает, если женщина заражается токсоплазмозом во время беременности. На ранних сроках беременности это приводит к гибели плода, на более поздних сроках беременности формируются пороки развития многих органов, в том числе и тяжелое поражение мозга. Симптомы появляются сразу после рождения, у ребенка возникают признаки менингоэнцефалита: разнообразные эпиприпадки, парезы конечностей (отсутствие силы), контрактуры мышц (резко выраженное повышение тонуса), задержка в нервно-психическом развитии. Типичными для врожденного токсоплазмоза считают три симптома: гидроцефалию (увеличение размеров головы ребенка вследствие избытка ликвора), хориоретинит (воспаление сосудистой оболочки и сетчатки глаза), отложение внутричерепных кальцификатов. Более 50% таких детей умирает. Те, кто выжил, на всю жизнь остаются инвалидами. Они резко отстают в психическом развитии, часто прикованы к инвалидному креслу.
Наиболее часто токсоплазмозный энцефалит развивается у людей, больных СПИДом (и становится причиной смертельного исхода).

Токсоплазмоз трудно поддается лечению, потому что эффективное воздействие возможно только на активные формы токсоплазм. Для этого применяют Хлоридин, сульфаниламиды и антибиотики (Линкомицин, Ровамицин). На тканевые цисты, способные годами находиться в организме, все эти препараты не оказывают никакого действия. Кроме специфического лечения, выше перечисленными химиопрепаратами используют симптоматические средства (например, противосудорожные при судорогах, жаропонижающие при повышении температуры и т.д.)
При выявлении токсоплазмоза у беременной женщины вопрос о лечении, сохранении или прерывании беременности решается консилиумом врачей.
Предупреждение заболевания состоит в исключении способов заражения: необходимо употреблять в пищу только термически обработанное мясо, не пробовать на вкус сырой фарш, тщательно мыть руки после работы с мясом, работы в огороде, игр с животными, мыть овощи и фрукты. Соблюдение санитарно-гигиенических условий в быту и при приготовлении еды – надежный способ предотвратить заболевание. Беременным следует обследоваться на токсоплазмоз.
Амебный менингоэнцефалит
Это редко встречающееся поражение нервной системы амебой Naegleria fowleri, которая обитает в пресноводных реках, горячих источниках. Микроорганизм попадает в головной мозг через нос при купании (по обонятельному нерву проникает в полость черепа). Инкубационный период составляет от 2 до 15 дней.
Развивается молниеносный менингоэнцефалит. Резко повышается температура тела, возникает головная боль, типичные менингеальные признаки (ригидность мышц затылка, тошнота, рвота, повышенная чувствительность к звукам и свету, симптомы Кернига и Брудзинского). Одновременно отмечается утрата способности ощущать запахи, что связано с поражением обонятельных нервов при проникновении возбудителя в мозг. Появляются признаки поражения вещества мозга: параличи, потеря речи, нарушения чувствительности в конечностях. Обычно возникают судороги, нарастает нарушение сознания вплоть до комы. Чаще всего в течение 1-2 недель больные погибают.

Амебный мененгоэнцефалит требует специфического лечения: назначают Амфотерицин Б, описаны случаи эффективного применения Амфотерицина Б в комбинации с Рифампицином и Тетрациклином. Сложность лечения состоит в том, что заподозрить именно амебный менингоэнцефалит очень сложно, ведь менингоэнцефалит – это инфекционное заболевание, которое может быть вызвано любыми микроорганизмами. Специфических симптомов, характеризующих именно амебный менингоэнцефалит, нет. Когда заболевание диагностируется поздно, больного не успевают спасти. В случае раннего назначения лечения исход благоприятный.
Учитывая места обитания возбудителя, уберечься от болезни можно, только отказавшись от купания в пресных водоемах и горячих источниках, особенно в жаркую погоду.
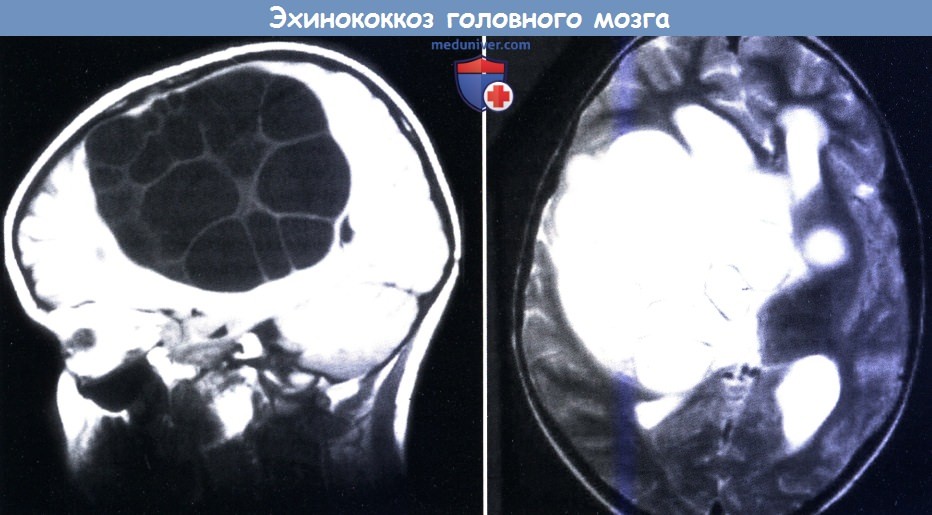
Эхинококкоз головного мозга

Эхинококкоз головного мозга вызывается личинкой небольшого ленточного червя эхинококка. Сам червь обитает в кишечнике плотоядных животных: собак, волков, лисиц, шакалов и т. д. Эти животные заражаются, поедая мясо, содержащее личинки эхинококка. Личинка в кишечнике развивается во взрослую особь – полноценного червя, производящего тысячи яиц. С калом в окружающую среду выделяются яйца. Они оседают в почве, на траве, овощах, попадают в воду. Человек заражается, употребляя загрязненные яйцами эхинококка продукты или не соблюдая правила личной гигиены. Последнее может случиться в самых разных ситуациях: погладил собаку, шерсть которой содержит яйца, и не помыл руки; разделывал тушу животного, убитого на охоте (на шкуре также могли быть яйца), и снова не помыл руки и т. д. Наиболее значимым переносчиком инфекции для человека является собака.
В желудке человека оболочка яиц растворяется, освобождаются так называемые онкосферы, которые проникают в кровеносное русло и разносятся по организму. Наиболее часто они попадают в печень, но возможен занос и в другие органы, в том числе и в головной мозг.
В мозге онкосфера превращается в личинку. Этот процесс занимает приблизительно пять месяцев. Личинка эхинококка выглядит как пузырь с плотной оболочкой – киста. Киста внутри заполнена жидкостью. Иногда пузырь может быть многокамерным (как несколько мыльных пузырей, соединенных вместе). Размеры кист различны, в головном мозге в среднем они составляют до 1-5 см в диаметре. В других органах возможны гигантские кисты до 30 см в диаметре. Личинка растет медленно, иногда 20-25 лет никаким образом не давая о себе знать.
У человека постепенно развивается синдром гидроцефалии: возникают головные боли, головокружение, несколько ухудшается зрение, появляются приступы тошноты и рвоты, судорожные приступы. Движения глазных яблок болезненны. На глазном дне при этом выявляют застойные диски зрительных нервов.
В зависимости от места локализации эхинококковой кисты в мозге возникают очаговые симптомы, т. е. нарушается функция того участка мозга, который сдавливается кистой. Очаговые симптомы могут быть самыми разнообразными, но наиболее частыми и заметными являются мышечная слабость, нарушение зрения, потеря чувствительности, нарушение речи, способности читать (считать) или писать. Возможны психические нарушения: появление бреда, галлюцинаций, психозов, истерических припадков; умственные нарушения: ухудшение памяти, внимания, развитие слабоумия.
Симптомы неуклонно прогрессируют, поскольку эхинококковая киста растет. Иногда возможна спонтанная гибель личинки. Тогда в капсуле откладываются соли кальция, и остается киста, которая не рассасывается.
В ликворе повышается содержание белка, появляются эозинофилы (в норме этих клеток нет в спинномозговой жидкости), увеличивается количество лейкоцитов. Достаточно точно диагностировать эхинококкоз головного мозга можно с помощью КТ или МРТ.
Лечение эхинококкоза головного мозга, как правило, оперативное. Состоит в удалении образовавшейся кисты. Хирургическая операция требует особой тщательности. Извлечение кисты не должно привести к попаданию ее содержимого в окружающие ткани, так как это может стать причиной повторного возникновения кист. Множественные эхинококковые кисты не оперируют ввиду невозможности технически выполнить операцию.
После операции назначают курс Альбендазола для профилактики рецидива.
Меры по борьбе с возможной инфекцией сводятся к соблюдению санитарно-гигиенических норм в быту: мыть руки после контакта с животными (собаками в частности), не употреблять в пищу грязные овощи и фрукты, зелень с огорода, не пить воду из источников в лесу и т.д.
Церебральная малярия
Малярия – это инфекционное заболевание, вызываемое простейшими рода Plasmodium, которые переносятся комарами рода Anopheles. При укусе зараженного комара с его слюной возбудитель попадает к человеку.
Известно несколько видов малярии. Церебральная малярия вызывается Plasmodium falciparum, является разновидностью тропической малярии (самой частой).
Инкубационный период составляет 8-16 дней, по окончании которого практически молниеносно развивается тяжелейший менингит. Симптомы формируются за 24-40 ч. Вначале появляется резкая головная боль, выраженная общая слабость (иногда возможно, наоборот, двигательное возбуждение и беспокойство), ригидность затылочных мышц. Температура тела повышается до 40° С, беспокоит ломота в мышцах, суставах. Сознание быстро нарушается: от помрачения до комы проходит всего лишь несколько часов. В коме голова больного запрокинута назад, ноги разогнуты, руки полусогнуты. Периодически повышается мышечный тонус, вплоть до судорог. Помимо признаков поражения головного мозга, развиваются поражение почек, легких, нарушается сердечная деятельность и дыхание, возможно развитие шокового состояния. Смертность высока и достигает 20%.
Диагноз выставляется при выявлении в крови малярийного плазмодия.

Лечение церебральной малярии заключается в применении средств, содержащих Хинин, Хлоридин, Артемизинин (специфические противомалярийные препараты). Естественно, что весь комплекс мероприятий проводится в условиях реанимационного отделения, чтобы ликвидировать недостаточность многих органов одновременно.
Специфической профилактики нет. Необходимо беречься от укусов комаров (специальные кремы, мази, противомоскитные сетки, экраны, одежда, максимально закрывающая тело). В странах, где заболеваемость малярией высока, проводят массовое уничтожение комаров и их личинок.
Лицам, направляющимся в районы с высокой распространенностью заболевания, рекомендуется профилактический прием Хлоридина, Акрихина, Мефлохина, Доксициклина, Маларона. Выбор препарата зависит от чувствительности возбудителя малярии в той или иной зоне пребывания человека.
Паразитарные заболевания нервной системы могут поджидать человека на каждом шагу: при прогулке по парку или лесу, поездке на охоту или водоем, дома при приеме пищи и т. д. Все ситуации даже представить сложно. А возникающие симптомы не всегда помогают врачу в установлении правильного диагноза. Но заражение зачастую можно предотвратить банальными мероприятиями: тщательным мытьем рук, соответствующей кулинарной обработкой продуктов (мяса, фруктов, овощей, зелени), питьем кипяченной воды (а ведь соблазн попить из родника в лесу так велик!), купанием в строго отведенных для этой цели местах, использованием средств защиты от насекомых. Не пренебрегайте знакомыми всем с детства правилами, и Вы убережете себя и своих близких от грозных (иногда смертельных) инфекций!
Читайте также:


