Ветрянка в ростовской области
Ветряная оспа – описание болезни
Ветряная оспа (ветрянка) – острое вирусное заболевание, для которого характерно появление на кожных покровах и слизистых оболочках пузырьков с прозрачной жидкостью внутри. Вызывает ветрянку, как и опоясывающий лишай, вирус семейства герпеса – Varicella Zoster.
После перенесенной инфекции вырабатывается иммунитет на всю жизнь, но при значительном снижении защитных сил взрослые, которые болели инфекцией в детстве, могут заразиться ей повторно. Это значит, что заболеть ветрянкой второй раз можно.
Сегодня ученые изучают феномен латентного (скрытого) носительства ветряной оспы, когда ее вирус накапливается в клетках нервных узлов и периодически активируется, вызывая опоясывающий лишай. Механизм такой вирусной активации пока недостаточно ясен.
- Типичную.
- легкой (сыпь на коже едва заметна, температура тела повышена до 37-38°С, болезнь длится всего 2-3 дня);
- среднетяжелой (наблюдается сыпь на слизистых оболочках и коже, температура повышается до 38-39°С, больной жалуется на головные боли и общую слабость);
- тяжелой (на коже и слизистых визуализируются крупные элементы сыпи, температура тела свыше 39°С, пациент испытывает головные боли, могут возникать судороги).
- Рудиментарную. На коже появляются пятнышки-узелки, на месте которых позже образуются небольшие пузырьки. Обычно диагностируется у новорожденных, а также детей, которым была сделана прививка от ветрянки.
- Генерализованную (висцеральную). Вирус ветряной оспы поражает внутренние органы – легкие, почки, печень и др. На коже и слизистых оболочках у больного обильные высыпания. Температура тела выше 39°С. Также могут возникать головные боли, головокружение, рвота, тошнота, бессонница, слабость, ухудшение аппетита. Генерализованная атипичная ветрянка может закончиться летальным исходом.
- Геморрагическую. Содержимое пузырьков является кровянистым. Наблюдаются кровоизлияния в слизистые оболочки и кожные покровы, кровавая рвота, кишечные и носовые кровотечения.
- Гангренозную. Кровяные везикулы окружены воспалением. Они переходят в язвы и соединяются друг с другом. Болезнь протекает тяжело, поскольку присоединяется вторичная инфекция. Высок риск развития сепсиса, тогда воспалительный процесс охватывает все ткани и органы.
Генерализованная, геморрагическая и гангренозная формы ветряной оспы встречаются у детей, которые получали сильнодействующие лекарственные препараты, иммунитет которых ослаблен после перенесенных тяжелых заболеваний.
- инкубационный (скрытая форма);
- продромальный (больной испытывает общую слабость, но признаки ветрянки еще не проявились остро);
- развернутых клинических симптомов (на коже появляются высыпания);
- восстановительный.
Причины ветряной оспы
Ветрянку вызывает вирус Varicella Zoster (вирус третьего типа, семейство герпес-вирусов). Он плохо устойчив во внешней среде и способен к репликации только в человеческом организме. Возбудитель быстро погибает при высушивании, нагревании, под воздействием солнечного света, ультрафиолета. Источник ветряной оспы – зараженные люди в течение двух суток до появления первых высыпаний и пяти суток после образования последнего узелка.
- воздушно-капельным путем (при чихании, разговоре, кашле);
- трансплацентарным путем (от матери к плоду через плаценту).
По причине слабой устойчивости вируса герпеса третьего типа контактно-бытовая передача встречается редко. Однако на 100% исключить заражение ветрянкой через третьих лиц (через общие вещи, игрушки, полотенца) нельзя.
Чаще всего болеют ветряной оспой маленькие дети, которые посещают детские коллективы. Новорожденные защищены от инфекции антителами, полученными от матери. Согласно статистике, около 80-90% населения переболевают оспой до 15 лет. В крупных городах заболеваемость в два раза выше, чем в небольших населенных пунктах.
Входные ворота для Varicella Zoster – слизистые оболочки дыхательных путей. Проникая в организм, вирус накапливается в клетках эпителия. После поражает региональные лимфатические узлы и попадает в кровоток. Циркулирование его с током крови обуславливает появление признаков интоксикации.
Репликация вируса ветряной оспы в клетке эпителия приводит к ее скорой гибели. На месте омертвевших клеток формируются небольшие полости, которые вскоре заполняет воспалительная жидкость (экссудат). В результате образуется везикула. После ее вскрытия на коже остаются корочки. Под ними вновь формируется эпидермис. При тяжелых формах ветрянки везикулы нередко прогрессируют в эрозии.
Симптомы ветрянки у детей и взрослых
Инкубационный период (время с момента заражения до появления первых признаков инфекции) при ветрянке длится от 11 до 21 дня.
- слабость, недомогание;
- головные боли;
- повышение температуры тела;
- ухудшение аппетита;
- бессонницу;
- сыпь на туловище, лице, конечностях, голове;
- зуд кожных покровов.
Сначала на теле появляется пятно округлой формы. В его центре находится папула (узелок), возвышающаяся над уровнем кожи. Цвет ее – красновато-розовый, форма – круглая. Спустя несколько часов в папуле скапливается жидкость, и она превращается в везикулу. Вокруг последней наблюдается небольшое покраснение. Через сутки пузырек немного подсыхает и покрывается светло-коричневой корочкой, которая отпадает через 1-2 недели.
Если больной расчесывает сыпь, возможно присоединение вторичной инфекции, из-за которой на кожных покровах появятся рубцы (шрамы). Везикулы, имеющиеся во рту, на слизистых оболочках половых органов, как правило, заживают через 3-5 дней.
Длительность высыпаний не превышает 5-9 дней.
Диагностика ветряной оспы
Чтобы поставить верный диагноз, врач выясняет, контактировал ли пациент с больными опоясывающим лишаем либо ветряной оспой. Во время осмотра он обращает внимание на локализацию, размер и форму пузырьков.
В ходе лабораторной диагностики исследуются мазки жидкости, взятой из везикул (пузырьков). Также могут использоваться серологические методы, направленные на определение в крови антител к вирусу Varicella Zoster. При необходимости больного направляют на консультацию к инфекционисту.
Как лечить ветрянку
- Соблюдение постельного режима на протяжении 5-7 дней.
- Соблюдение диеты с исключением жареных, острых и соленых блюд.
- Обильное питье (можно пить воду, морс, компот из сухофруктов, травяные отвары и настои, чай из черной смородины без сахара).
- Гигиенический уход. Позволяет избежать присоединения вторичной инфекции.
- Больному необходимо принимать душ без использования мочалки. Кожу не вытирать, а промокать полотенцем, чтобы не повредить имеющиеся на ее поверхности пузырьки.
- Ежедневно необходимо менять постельное и нательное белье.
- Рот три раза в день полоскать теплой водой либо антисептическими составами, чтобы исключить попадание микробов на пораженные участки слизистой оболочки.
- Прием жаропонижающих препаратов (если необходимо).
- Обработку везикул антисептиками. Подходят Каламин, Фукорцин, раствор бриллиантового зеленого (зеленка).
- Прием антигистаминных (противоаллергических) лекарственных препаратов.
- Использование противовирусных средств (при тяжелом течении болезни).
- Витаминотерапию.
Больной должен находиться дома на протяжении 5-9 дней появления новых везикул и еще 5 дней с момента образования на коже последнего пузырька. Таким образом, карантин занимает около 14 дней.
Диета при ветрянке
- свежевыжатые овощные соки (тыквы, моркови, сельдерея), предварительно разбавленные водой;
- супы-пюре, супы из круп;
- молочно-кислые продукты и блюда из них (кисели, каши);
- некислые фрукты и ягоды (печеные яблоки);
- зелень, овощи;
- гипоаллергенные продукты (хлебцы, рисовая, овсяная, перловая, гречневая каши).
Чем опасна ветряная оспа
Ветряная оспа всегда заканчивается выздоровлением, поэтому медицинский прогноз при данном заболевании благоприятный. Везикулы проходят бесследно, лишь в некоторых местах могут остаться небольшие рубцы.
Лица с тяжелыми системными заболеваниями и иммунодефицитом переносят ветряную оспу тяжелее здоровых людей. Они могут столкнуться с осложнениями – сепсисом, абсцессом, флегмоной. Очень тяжело лечится ветрянка, осложненная воспалением легких (ветряночная пневмония). В редких случаях инфекция вызывает миокардит, гепатит, нефрит, энцефалит, кератит, артрит.
Вероятность передачи вируса ветряной оспы Varicella Zoster от матери к ребенку в первом триместре беременности составляет примерно 0,4%. Ближе к 20 неделям она увеличивается до 1%. На более поздних сроках риск заражения плода исключен. Чтобы предотвратить передачу вируса Varicella Zoster плоду, беременным женщинам назначаются специфические иммуноглобулины.
- выкидышу;
- преждевременным родам;
- умственной отсталости новорожденного;
- судорогам ребенка;
- врожденным дефектам плода (рубцы на коже, атрофия коры головного мозга, пороки развития рук или ног).
Наиболее опасна ветрянка за неделю до родов. Она вызывает тяжелую форму вируса у младенца с развитием осложнений (воспаление почек, легких, сердца). Врожденная ветрянка в 20% случаев приводит к детской смерти.
Группа риска по ветряной оспе
Новорожденные дети, рожденные от матерей, которые не болели ветрянкой во время беременности, абсолютно не восприимчивы к вирусу Varicella Zoster, так как в период внутриутробного развития получили антитела. В течение первого года жизни материнские антитела вымываются из организма ребенка, после чего он может заразиться оспой.
С возрастом восприимчивость к заболеванию увеличивается и составляет около 100% в 4-5 лет. Так как практически все дети, посещающие дошкольные образовательные учреждения, успевают заразиться ветрянкой, взрослые болеют ей очень редко.
- детей дошкольного и младшего школьного возраста;
- лиц пожилого возраста, которые не болели ветрянкой в детстве;
- пациентов с иммунодефицитом;
- лиц, перенесших тяжелые заболевания.
Пик заболеваемости наблюдается осенью, когда дети возвращаются в сады и школы, и весной, когда иммунитет понижен.
Профилактика ветрянки
- прекращать изоляцию больного только через 5 суток после появления последней везикулы;
- изолировать детей, которые контактировали с больным ветрянкой и ранее не болели данным заболеванием, на 3 недели;
- проветривать помещения;
- обрабатывать вещи, находящиеся в одном помещении с больным человеком, дезинфицирующими средствами;
- беременные женщины, которые не болели ветрянкой, но контактировали с зараженным человеком, должны сделать инъекцию иммуноглобулина в течение 10 дней с момента контакта.
Вакцинация против вируса ветряной оспы не включена в календарь прививок Российской Федерации. Она не является обязательной. Но любой желающий может сделать прививку от ветрянки, обеспечив себе, таким образом, стойкий иммунитет на 10-20 лет.
Сегодня используются вакцины Окафакс (Япония) и Варилрикс (Бельгия). Доказано, что люди, сделавшие прививку и заразившиеся болезнью, переносят ее в легкой форме, вне зависимости от возраста.
Содержание:
В сегодняшней статье речь пойдет о таком заболевании, как — ветрянка (ветряная оспа).
Ветряная оспа, или ветрянка (лат. Varicella) — острое вирусное заболевание, которое характеризуется в основном пузырьковой сыпью и передается воздушно-капельным путём.
После контакта с заболевшим может пройти от 7 до 21 дней, прежде чем появятся симптомы заболевания. Человек может заразить других, даже не зная, что он болен.
В детском возрасте протекает в достаточно легкой форме. У грудных детей, взрослых, а также людей с ослабленным иммунитетом болезнь может принимать гораздо более тяжелые формы.
Симптомы ветряной оспы (ветрянки)
Как правило, ветрянка характеризуется лихорадочным состоянием, папуловезикулезной сыпью с доброкачественным течением, однако ей свойственны и другие симптомы:
— температура до 38°С и общая слабость;
— пятнистая сыпь розового или красного цвета;
— пузырьки;
— плоские корочки, желтого или светло-коричневого цвета;
— головная боль;
— боли в животе.
Как выглядит ветрянка?



Как начинается ветрянка?

Начало ветрянки острое. Появляется слабость, а температура тела повышается до 38°С. На коже любого участка тела, в том числе на веках, во рту, в области гениталий, а также на волосистой части головы, обнаруживается сыпь.
Вначале это розового или красного цвета пятнышки, с четкими контурами округлой формы, которые очень быстро начинают несколько возвышаться над уровнем кожи.
Через несколько часов, пятнышки (сыпь) покрывается прозрачными блестящими пузырьками, диаметром от 1 до 5 мм, которые похожи на капельки воды. Они окруженные узким розово-красным ободком.
Через 2-3 дня пузырьки подсыхают и дают плоские поверхностные желтые или светло-коричневые корочки, которые спустя 6-8 дней отпадают, как правило, не оставляя после себя рубцов.
Во время ветряной оспы, помимо старых корочек, с каждым днем появляются новые элементы сыпи, и число поврежденных участков кожи все больше и больше. В результате, на теле больного одновременно можно наблюдать пятнышки, пузырьки и корочки.
Лихорадка, высыпание на коже и слизистых оболочках продолжается в течение 5-14 дней.
Отпадение корочек и полное очищение кожи от остатков сыпи затягивается еще на несколько дней.
Причины ветрянки
Как передается ветрянка?
Во внешней среде, вирус ветряной оспы (варицелла-зостер) быстро погибает под воздействием солнечного света, нагревании (при 52°С в течении 30 минут) и ультрафиолетовом облучении, но в тоже время он хорошо переносит низкие температуры, повторные замораживания и оттаивания. Вне организма, на открытом воздухе, его выживаемость составляет около 10 минут, поэтому, заражение через третьих лиц и предметы, бывшие в употреблении у больного, практически исключается.
Основной источник ветрянки — больной человек. Заразным он становится за 2 суток до появления сыпи и сохраняет эту способность во время, когда тело покрыто пузырьками с жидкостью, т.е. до подсыхания корочек.
Передается ветрянка воздушно-капельным путем. Восприимчивость к ветрянке высокая – 100%. После ветрянки развивается стойкая невосприимчивость.
Формы ветрянки
Различают типичные (легкая, среднетяжелая и тяжелая) и атипичные формы ветряной оспы.
Легкая форма ветряной оспы. При легкой форме общее состояние больного удовлетворительное. Температура иногда бывает нормальной, но чаще субфебрильной, редко превышая 38°С. Высыпания на коже не обильные, на слизистых оболочках в виде единичных элементов. Длительность высыпания 2-4 дня.
Среднетяжелая форма ветряной оспы. Для среднетяжелой формы характерны небольшая интоксикация, повышенная температура, довольно обильные высыпания и зуд. Длительность высыпания 4-5 дней. По мере подсыхания везикул нормализуется температура и улучшается самочувствие больного.
Тяжелая форма ветряной оспы. Тяжелая форма характеризуется обильной сыпью на коже и слизистых оболочках рта, глаз, половых органов. Температура высокая, наблюдаются рвота, отсутствие аппетита, плохой сон (бессонница), беспокойство ребенка в связи с сильным зудом. Длительность высыпания 7-9 дней.
К атипичным относятся рудиментарные формы и формы с так называемыми аггравированными симптомами (генерализованная, геморрагическая, гангренозная).
Формы с аггравированными симптомами встречаются редко, протекают крайне тяжело и часто заканчиваются летально. Они возникают главным образом у ослабленных детей с измененным иммунитетом (например, у детей, больных лейкозом, длительно леченных стероидными гормонами и цитостатиками).
Генерализованная форма ветряной оспы. Генерализованная (диссеминированная или висцеральная) форма сопровождается лихорадкой, тяжелой интоксикацией, обильным высыпанием пузырьков на коже, слизистых оболочках и внутренних органах.
Геморрагическая форма ветряной оспы. При геморрагической форме содержимое пузырьков имеет геморрагический характер, появляются кровоизлияния в кожу, слизистые оболочки, носовые кровотечения, кровавая рвота, кровохарканье, гематурия, кровоизлияния во внутренние органы.
Гангренозная форма ветряной оспы. Гангренозная форма характеризуется появлением на коже наряду с обычными высыпаниями участков некроза или сухой гангрены, покрытых струпьями, после отпадания которых обнаруживаются глубокие язвы с грязным дном и подрытыми краями.
Возрастные особенности при ветряной оспе
У взрослых ветряная оспа может протекать очень тяжело, с так называемой первичной ветряной пневмонией, энцефалитом.
Особенно опасна для беременных, так как, перенесенная в первые месяцы беременности, она может привести к тяжелой антенатальной патологии или к гибели плода, а в конце беременности может вызвать преждевременные роды или развитие у ребенка врожденной ветряной оспы. Прогноз в этих случаях весьма серьезен, так как болезнь протекает атипично и дети погибают от диссеминации ветряной оспы.
У детей первых 2 месяцев жизни ветряная оспа встречается редко, чаще в легкой или рудиментарной форме. В целом же у детей в возрасте от 2 месяцев до 1 года болезнь часто протекает тяжело, с различными осложнениями (отит, пневмония, пиодермия и др.).
Осложнения при ветрянке
Как правило, человек болеет ветрянкой один раз в жизни. Тем не менее, в иммунную систему заносится вирус, который может никак себя не проявлять, а потом активироваться вновь во взрослом возрасте, вызывая сыпь. Такая сыпь называется опоясывающим лишаем или опоясывающим герпесом.
Ветряная оспа может навсегда оставить на коже оспины, особенно у подростков. Временные отметины могут оставаться видимыми от 6 месяцев до года.
Если беременная женщина заболеет ветрянкой за несколько дней до родов, новорожденный может получить тяжелую форму заболевания.
Ветряная оспа может привести к развитию вторичных серьезных бактериальных инфекций, вирусной пневмонии, энцефалита, при которых необходимо срочно отвести больного к врачу.
Диагностика ветрянки
В типичных случаях диагноз ветряной оспы устанавливается на основании характерных клинических проявлений и эпидемиологических данных (сезонность заболевания, контакт с больным ветряной оспой).
Лабораторная диагностика проводится редко, в основном для подтверждения нетипичных случаев заболевания, с помощью микроскопического метода.
Для диагностики осложнений ветряной оспы также проводятся бактериологическое, биохимическое, рентгенологическое и ультразвуковое исследования.

Лечение ветряной оспы (ветрянки)

Лечение ветряной оспы проводится в основном на дому, и направлено, прежде всего, на предотвращение развития осложнений заболевания, за счет попадания в поврежденные участки кожи вторичной инфекции.
Исключением являются осложнения, а также тяжелая форма ветрянки, особенно при симптомах со стороны нервной системы (боли, отдающие в ноги, сильная головная боль) или если больному становится тяжело дышать. В таких случаях, больному необходимо госпитализация.
При лечении ветрянки следует:
— ограничить больного постельным режимом на 6-7 дней;
— соблюдать диету, и употреблять в основном молочно-растительную пищу (супы из риса, перловки, овса и др; вермишелевый, рисовый, геркулесовый молочные супы), а также пищу, богатую витаминами. Избегайте употребления соленых продуктов, а также цитрусовых фруктов и соков, т.к. если признаки ветрянки присутствуют в ротовой полости, они могут вызвать раздражение слизистой и сильный зуд;
— употреблять обильное количество жидкости;
— обратить особое внимание на гигиенический уход: частая смена постельного и нательного белья. Постель желательно проглаживать. После приема пищи, обязательное полоскание полости рта.
Средства против ветрянки

При появлении признаков формирования нарыва на месте высыпаний можно использовать антибактериальную мазь.
При болезненных и зудящих высыпаниях в области наружных половых органов можно использовать препараты для наружного применения с обезболивающим эффектом. При выборе лучше проконсультироваться с врачом или работником аптеки.
Чтобы ослабить зуд кожи: применяется обтирание кипяченой водой с уксусом с последующим припудриванием тальком.
Можно также ежедневно принимать ванны со слабым раствором перманганата калия, или ванны с другими добавками, о которых речь пойдет чуть ниже, в народных средствах.
Чтобы предотвратить расчесы кожи: необходимо следить за регулярной короткой стрижкой ногтей.
После подсыхания всех пузырьков показаны теплые гигиенические ванны.
Лекарственные средства против ветряной оспы (ветрянки)
При осложнениях, а также в тяжелых формах ветряной оспы врач назначает антибиотики.
Несмотря на интенсивные исследования в сфере разработки перспективных противогерпетических препаратов, инфекции, вызванные вирусом герпеса, являются малоконтролируемыми. Это связано с трудностями непосредственного влияния на вирусы, находящиеся в клетках организма. Поэтому ассортимент эффективных лекарств против ветряной оспы относительно небольшой.
Народные средства против ветрянки
Ванна с ромашкой. 2-3 ст. л. измельченных цветков ромашки лекарственной залейте 1 л воды и доведите до кипения. Протомив отвар 10-15 минут на медленном огне, процедите его, после чего влейте в ванну и купайте больного 1-2 раза в день по 5-10 мин.
Ванна с календулой и чистотелом. Как и в предыдущем рецепте, 2-3 ст. л. цветков календулы и чистотела залейте 1 л воды и доведите до кипения. Протомив отвар 10-15 минут на медленном огне, процедите его, после чего влейте в ванну и купайте больного 1-2 раза в день по 5-10 мин.
Чайное дерево. Аккуратно смазывайте ватной палочкой все элементы сыпи маслом чайного дерева. Эта процедура облегчит зуд.
При высокой температуре и ослабленном организме ребенку необходимо обильное питье, и если у него в ротовой полости ветрянка не обнаружена, желательно, чтобы питье содержало большое количество витамина С, который содержится в апельсиновом, грейпфрутовом соке. Аскорбиновая кислота является отличным средством для укрепления иммунной системы.
Сок земляники обладает общеукрепляющим и противомикробным эффектом, нормализует нарушенный обмен веществ.
Чернику можно принимать в виде сока или свежих ягод. Вещества, содержащиеся в ягодах черники, губительно действуют на возбудителей болезни.
Сок сельдерея улучшает аппетит, оказывает слабительное и мочегонное действие. Достаточно 1-2 чайных ложек 3 раза в день за 30 мин до еды.
Профилактика ветрянки
Если у вас существует высокая вероятность заболеть ветрянкой, обратитесь к врачу. Назначенные медикаменты или прививка могут предотвратить заражение. Избегайте контакта с другими людьми во время инфекционного периода (пока все оспины не затянутся коркой).
Если люди подвергались вероятности заражения при контакте с вами, посоветуйте им наблюдать за возможным появлением кожных высыпаний в течение 2 недель с момента контакта.
Практически невозможно предотвратить распространение болезни в одной семье. Исследования показывают, что в 9 случаях из 10-ти супруг(а) инфицированного также заболеет.
Прививка производится по следующей схеме:
К какому врачу обратиться?

Видео о ветряной оспе (ветрянке)
Ветряная оспа (варицелла, ветрянка) является острым и очень заразным заболеванием. Оно вызвано первичной инфекцией вирусом ветряной оспы. Вспышки ветряной оспы возникают во всём мире, и при отсутствии программы вакцинации затрагивают большую часть населения к середине молодого возраста.

Когда возникла ветряная оспа?
Ветряная оспа была известна с древних времён. В течении некоторого времени она считалась лёгким течением натуральной оспы и только в 1772 году она была выделена в отдельное заболевание. А в 1909 году было установлено, что ветряная оспа и опоясывающий лишай имеют одного и того же возбудителя, что впоследствии было подтверждено лабораторными исследованиями. Последующее изучение особенностей вируса привело к разработке живой аттенуированной вакцины против ветряной оспы в Японии в 1970-х годах. Вакцина была лицензирована для использования в Соединенных Штатах в марте 1995 года.
Чем вызывается ветряная оспа и как можно заразиться?
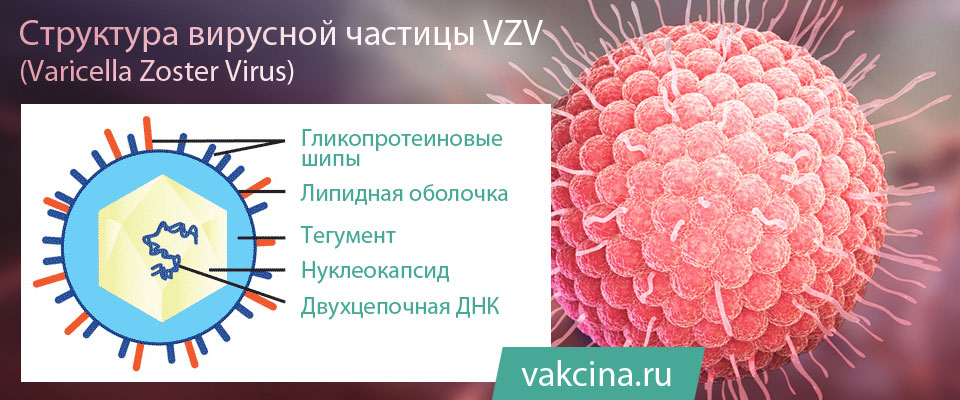
Varicella zoster virus (VZV) – это вирус, который является возбудителем ветряной оспы и принадлежит к семейству герпесвирусов. Как и другие вирусы этой группы, он обладает способностью сохраняться в организме после первичной инфекции.
После того, как человек переболел ветрянкой, VZV не покидает его организм, а сохраняется в сенсорных нервных ганглиях.
Таким образом, первичная инфекция VZV приводит к ветряной оспе, а опоясывающий герпес является результатом реактивации скрытой инфекции этого вируса, которая обусловлена снижением иммунитета вследствии различных обстоятельств (переохлаждение, стрессы и др.) либо сопутствующими заболеваниями, которые сопровождаются иммунодефицитом (злокачественные заболевания крови, ВИЧ и т. д.). За наличие этого свойства вирус ветряной оспы и относится к группе возбудителей медленных инфекций. Стоит отметить, что вирус ветряной оспы и сам имеет иммунодепрессивное свойство.
Считается, что VZV имеет короткое время выживания в окружающей среде. Все герпесвирусы чувствительны к химическому и физическому воздействию, в том числе к высокой температуре.
Источником инфекции является человек больной ветряной оспой или опоясывающим герпесом. Вирус содержится на слизистых оболочках и в элементах сыпи. Заразным больной считается с момента появления сыпи до образования корочек (обычно до 5 дня с момента последних высыпаний).

Вирус ветряной оспы обладает высокой контагиозностью, то есть с очень большой вероятностью передаётся через респираторные капли или прямой контакт с характерными поражениями кожи инфицированного человека. С этим связан тот факт, что большая часть населения заболевает уже в детском возрасте.
На возраст до 14 лет приходится 80-90 % случаев. Также для ветряной оспы характерна высокая восприимчивость (90-95 %).
Большинство стран имеют тенденцию к более высокому уровню заболеваемости в городских населённых пунктах (700-900 на 100 000 населения) и значительно меньшему в сельских регионах. Эпидемиология заболевания отличается в разных климатических зонах, например, существенная разница наблюдается в умеренном и тропическом климатах. Причины этих различий плохо изучены и могут относиться к свойствам вируса (которые, как известно, чувствительны к теплу), климату, плотности населения и риску воздействия (например, посещение в детском саду или школе или число братьев и сестёр в семье).
Относительно нетяжёлое течение и невысокая летальность долгое время были причиной предельно спокойного отношения к этой инфекции.
Однако, на данный момент, как результат многочисленных исследований, было установлено, что возбудитель может поражать не только нервную систему, кожу и слизистые, но и лёгкие, пищеварительный тракт, мочеполовую систему.

Вирус оказывает неблагоприятное влияние на плод, при возникновении заболевания у беременных женщин. При этом стоит помнить, что мать может передать инфекцию плоду, если она больна ветряной оспой или опоясывающим герпесом (вирус способен проникать через плаценту на протяжении всей беременности).
Какие проявления ветряной оспы (ветрянки)?
Вирус ветряной оспы проникает через дыхательные пути и конъюнктиву. Считается, что вирус размножается в слизистой носоглотки и региональных лимфатических узлах.
Первичное попадание вируса в кровь возникает через несколько дней после заражения и способствует попаданию вируса в эпителиальные клетки кожи, где и происходит дальнейшее размножение вируса и соответствующие кожные изменения.
Затем происходит вторичное попадание в кровь. Следует помнить, что поражаться может не только эпителий кожи, но и слизистые желудочно-кишечного тракта, дыхательных путей, мочеполовая система. Учитывая то, что вирус является тропным к нервной ткани в нервных узлах, корешках чувствительных нервов и спинном мозге могут развиваться дегенеративные и некротические изменения.
Инкубационный период. Период от попадания вируса в организм до начала клинических проявлений составляет от 5 до 21 дня после воздействия, чаще 1-2 недели. Инкубационный период может быть более долгим у пациентов с ослабленным иммунитетом.
У инфицированных людей может быть мягкий продромальный период, который предшествует наступлению сыпи. У взрослых это может быть от 1 до 2 дней лихорадки и недомогания, но у детей чаще всего сыпь является первым признаком заболевания.
Начало чаще всего острое. Лихорадка длиться 2-7 дней, при тяжёлом течении дольше. Больные жалуются на возникновение зудящей сыпи, ломоту в теле, снижение аппетита, нарушение сна, головную боль. Могут наблюдаться тошнота и рвота.
Первые элементы сыпи появляются на лице и туловище, а затем на волосистой части головы и конечностях; наибольшая концентрация поражений находится на туловище с появлением подсыпаний в течении 4-6 дней. При этом элементы сыпи присутствуют на нескольких стадиях развития (например, покраснения и папулы могут наблюдаться одновременно и в той же области, что и везикулы и корочки).
Сыпь также может возникать на слизистых оболочках ротоглотки, дыхательных путей, влагалища, конъюнктивы и роговицы.
Элементы сыпи обычно имеют диаметр от 1 до 4 мм. Везикулы (пузырьки) являются поверхностными, однокамерными и содержат прозрачную жидкость, окружены красным ободком. Со временем они подсыхают и превращаются в корочки, после отторжения которых остается временная пигментация и изредка маленькие рубчики.

Количество элементов сыпи колеблется от единичных до множественных. Везикулы могут разорваться или загноиться до того, как они высохнут и приобретут вид корочек. Высыпания сопровождаются выраженным зудом.
У 20-25 % больных высыпания могут возникать на слизистых рта, дёснах. Обычно они быстро вскрываются, образуют эрозии и сопровождаются болезненностью, жжением и повышенным слюноотделением.
Около 2-5 % заболевших имеют элементы сыпи на коньюнктивах.

Также при ветряной оспе, как правило, увеличиваются лимфатические узлы (подчелюстные, шейные, подмышечные, паховые).
Восстановление от первичной инфекции ветряной оспы обычно приводит к пожизненному иммунитету. Но в последнее время всё чаще наблюдаются случаи повторного заболевания ветряной оспой. Это не является обычным явлением для здорового человека, и чаще всего происходит у лиц с ослабленным иммунитетом.
Болезнь обычно имеет нетяжёлое течение, но могут возникать осложнения, включая бактериальные инфекции (например, бактериальные кожные поражения, пневмония) и неврологические (например, энцефалит, менингит, миелит), которые могут закончиться летальным исходом.
Вторичные бактериальные инфекции кожных покровов, которые вызваны стрептококком или стафилококком, являются наиболее распространённой причиной госпитализации и амбулаторных медицинских визитов. Вторичная инфекция стрептококками инвазивной группы А может вызвать абсцессы и флегмоны.
Пневмония после ветряной оспы обычно является вирусной, но может быть и бактериальной. Вторичная бактериальная пневмония чаще встречается у детей моложе 1 года. Она характеризуется нарастанием температуры до 40⁰С, нарастанием бледности и цианоза кожи, появлением загрудинного сухого кашля и одышки. Больные могут принимать вынужденное положение в постели.
Поражение центральной нервной системы при ветряной оспе варьируются от асептического менингита до энцефалита. Вовлечение мозжечка с последующей мозжечковой атаксией является наиболее распространенным проявлением нарушений центральной нервной системы, но, как правило, имеет положительный исход.
Энцефалит – одно из самых опасных осложнений ветряной оспы (10-20 % заболевших имеют летальный исход). Проявляется это осложнение головной болью, тошнотой, рвотой, судорогами и часто приводит к коме. Диффузное вовлечение головного мозга чаще встречается у взрослых, чем у детей. Вместе с энцефалитом или самостоятельно может возникнуть ветряночный менингит.
Редкими осложнениями ветряной оспы являются синдром Гийена-Барре, тромбоцитопения, геморрагическая и буллёзная ветряная оспа, гломерулонефрит, миокардит, артрит, орхит, увеит, ирит и гепатит.
После заражения вирус остается скрытым в нервных клетках и может быть реактивирован, вызывая вторичную инфекцию - опоясывающий герпес. Обычно это происходит у взрослых в возрасте старше 50 лет или при ослаблении иммунитета и связано с болезненной сыпью, которая может привести к постоянному повреждению нервов.
Опоясывающий герпес (herpes zoster, опоясывающий лишай) возникает у людей, как проявление реактивации латентной инфекции, вызванной вирусом, который находился в нервных ганглиях, после перенесённой ветряной оспы. Локализация последующих высыпаний будет зависеть от того, в каком нервном узле находился вирус (VZV) в латентном (спящем) состоянии.

Локализация сыпи при поражении узла тройничного нерва – на волосистой части головы, в области лба, носа, глаз, нижней челюсти, нёба, языка; при наличии вируса в спинальных ганлиях - на шее, туловище, верхних и нижних конечностях.
Особенностями сыпи при опоясывающем герпесе являются:
- везикулы располагаются на коже группами вдоль соответствующего нерва,
- начинается заболевание чаще всего с болевых ощущений, после чего следует покраснение и соответствующие высыпания,
- со временем боль становится всё меньше и меньше,
- процесс всегда односторонний,
- обычно высыпания сопровождаются повышением температуры, недомоганием, слабостью.
Какие существуют методы диагностики ветряной оспы?
Обычно диагноз ставится на основании клинической картины и объективного осмотра больного.
Для подтверждения диагноза лабораторными методами берут кровь, спинномозговую жидкость, а также содержимое пузырьков и пустул. Как ориентированный метод проводят микроскопию.
В современной практике используются серологические методы диагностики (ИФА, РСК, РНГА, РИА). При этом кровь берут дважды: в начале заболевания и в период реконвалесценции. Реакция считается положительной, если титр антител вырос в 4 раза и более.
Стоит заметить, что наиболее часто используются ИФА и ПЦР. Также существует метод культивирования вируса, но в связи с трудоёмкостью и большими затратами, сейчас не используется.
Пациентов с неосложненным течением чаще всего лечат в домашних условиях. Элементы сыпи обрабатывают концентрированным раствором перманганата калия. Кислород, который выделяется вследствии этого, предотвращает присоединение вторичной инфекции, а также снижает зуд. При небольшом количестве высыпаний можно использовать бриллиантовый зеленый.

Только при тяжелых или осложненных вариантах необходимо лечение, которое направлено на возбудителя. Это препараты ацикловир, валацикловир, фамцикловир, принимать которые можно только после консультации врача-инфекциониста или семейного доктора. Противовирусное лечение является обязательным при опоясывающем герпесе. Также возможно локальное применение мазей ацикловира.
При выраженном зуде заболевшим ветряной оспой необходимо принимать антигистаминные препараты. При сильных болях у пациентов с опоясывающим герпесом – анальгетики. Если имеет место высокая температура и сильная интоксикация показана дезинтоксикационная терапия (внутривенное введение определенных растворов). Лицам, у которых снижен уровень иммунитета, показан иммуноглобулин.
Как предупредить заболевание ветряной оспой?

При проведении клинических испытаний было установлено, что лица, которые были вакцинированы, либо не подвержены ветряной оспе, либо переносят её в очень лёгкой форме.
Необходима вакцинация тем категориям людей, которые имеют сниженный иммунитет и, как следствие, высокую возможность тяжелого и осложненного течения заболевания. К ним относятся следующие категории:
- лица имеющие злокачественными заболевания,
- ВИЧ-инфицированные,
- те группы людей, которые имеют тяжёлую хроническую патологию,
- пациенты, которые принимают глюкокортикостероиды.
Показана вакцинация:
- с профилактической целью, особенно рекомендована категориям повышеного риска:
- обычная вакцинация в возрасте 12-15 месяцев,
- обычная вторая доза в возрасте 4-6 лет. - для экстренной профилактики тех, кто не болел ветряной оспой и не был привит, но при этом контактирует с больными.
Минимальный интервал между дозами вакцины против ветряной оспы составляет 3 месяца для детей в возрасте до 13 лет.
Хотя однодозовые программы эффективны для профилактики тяжёлой болезни ветряной оспы, что подтверждается исследованием, проведенным в Австралии (она является одной из немногих стран, которые включили вакцинацию против ветряной оспы в рамках своей национальной программы иммунизации), данные свидетельствуют о том, что для прерывания передачи вируса требуется введение двух доз. Возникающие школьные вспышки и высокие показатели ветряной оспы, хотя обычно и не тяжёлые, побудили некоторые страны осуществить двухдозовый график вакцинации.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком

Читайте также:


