Лучевая терапия при папилломе
Появление папиллом – симптом действия вируса папилломы человека, являющегося одной из наиболее распространенных инфекций. При проведении терапии такие наросты рекомендуется удалять, чтобы остановить распространение вируса. Существует множество способов удаления, среди которых особенно выделяется радиоволновая деструкция. Это современный метод, которому сегодня отдают предпочтение при проведении многих операций.
Основа метода
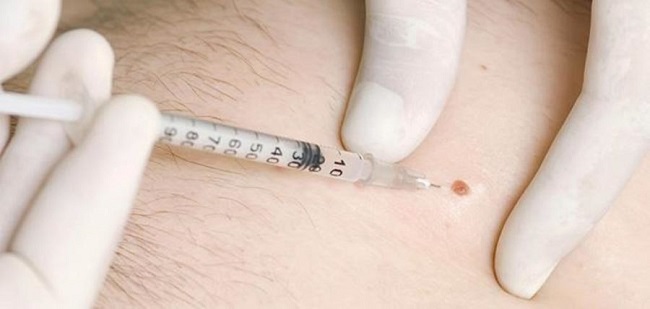
Удаление новообразований проводится при помощи радиоволн высокой частоты, подающимся специальным прибором. Такая операция напоминает хирургическую с разницей в том, что вместо традиционного скальпеля у врача в руках радиоволновой нож. Кроме того, сама процедура проходит бесконтактным способом, т.е. прибор не затрагивает участки кожи или слизистых.
Во время иссечения тканей радионожом участки разрезаются, но клетки в них испаряются, а не разделяются как во время хирургических операций. Радиоволновая деструкция эффективна как при одиночных папилломах, так и при множественных группах наростов. Особенность действия радиоволн заключается в том, что они могут воздействовать на новообразования в разных, даже самых труднодоступных местах. Так, метод применятся не только на открытых участках тела, но и в области век, подмышек, на половых органах и т.д.

Прибор для удаления

Кроме того, устройство имеет несколько электродов, благодаря которым точечное воздействие достигается даже в труднодоступных местах.
Плюсы и минусы
Радиоволнования деструкция имеет множество преимуществ перед другими способами удаления:
- неивазивность процедуры;
- бескровность проводимой операции;
- удаление наростов со сложных участков;
- отсутствие травматизации в месте поражения;
- возможность осуществления гистологии удаленного нароста;
- проведение стерилизации ран в процессе удаления;
- отсутствие осложнений после операции.
Среди недостатков метода можно выделить стоимость процедуры, являющуюся более высокой, чем для других способов удаления. Кроме того, радиоволновая деструкция не подходит для удаления крупных новообразований, которые необходимо убирать только путем хирургического вмешательства.
О радиоволновом методе удаления кондилом и папиллом расскажет практикующий дерматовенеролог Ленкин Сергей Геннадьевич:
Противопоказания
Несмотря на безопасность и безболезненность проводимой процедуры, для неё так же существуют свои противопоказания. В их числе:
- наличие злокачественных опухолей;
- период беременности или лактации;
- обострение хронических заболеваний;
- острая форма инфекционных болезней (герпес, грипп и т.д.);
- патологии сердца;
- сахарный диабет.
Кроме того, использование аппарата с радиоволнами требует отсутствия любых устройств, питающихся от электричества. Поэтому больным с кардиостимуляторами радиоволновое удаление не подходит. Пациентам с другими устройствами, например слуховыми аппаратами, необходимо будет убрать их перед сеансом.
Этапы процедуры
Само удаление нароста проходит быстро, однако перед этим пациенту необходимо подготовиться к процедуре. Таким образом, процесс удаления новообразования занимает несколько этапов.
Любая операция по деструкции имеющихся наростов должна проходить под присмотром дерматолога. На этом этапе последовательность действий будет следующая:
- Первичный осмотр. В ходе осмотра устанавливается тип новообразования, проводится сбор анамнеза и выбирается способ удаления нароста. Выясняется наличие противопоказаний и патологий у пациента. При наличии таковых назначается дополнительное лечение перед удалением.
![]()
- Сдача анализов. Помимо общих анализов, назначающихся при любых вмешательствах, папилломы необходимо изучить при помощи гистологии. Это необходимо на случай, если новообразование окажется злокачественным. Такие наросты нельзя удалять при помощи обычной процедуры.
- Назначение даты операции. Если у пациента отсутствуют противопоказания к процедуре, врач назначает день проведения процедуры.
При этом больному не нужно выполнять какую-то специальную подготовку до операции.
Вся процедура осуществляется в клинике и не занимает много времени. Длительность удаления зависит от размера и количества наростов. В целом, операция может проводиться от 5 до 30 минут. Сам процесс выглядит следующим образом:
- Анестезия. Любое вмешательство происходит при нарушении целостности тканей, что предполагает наличие болевых ощущений в области вмешательства. Для их предотвращения врач обычно предлагает местную анестезию.
![]()
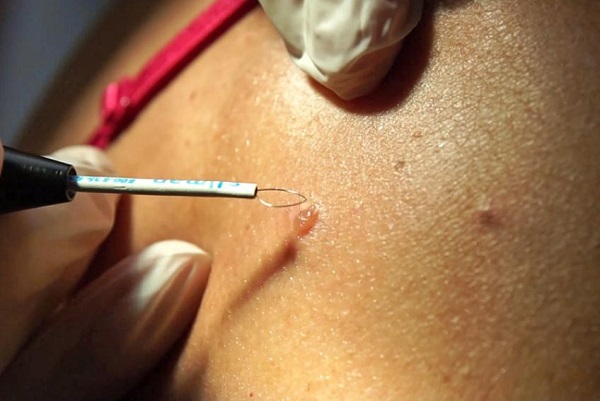
Обезболивающее может быть в виде инъекций, например, Новокаин, или кремов и спреев. Выбор конкретного средства зависит от чувствительности пациента. - Удаление нароста. После того, как подействует анестезия, врач начинает процедуру деструкции нароста. На новообразование действует разогретый током радиоволновой нож. Благодаря этому нарост на коже удаляется очень быстро и сразу до основания. В это же время происходит прижигание сосудов, благодаря чему проявляется кровоостанавливающий эффект.
![]()
- Обработка раны. После завершения операции врач обработает пораженное место антисептическими средствами, например, марганцовкой и расскажет о способах самостоятельной обработки раны.
Важный этап во всей терапии – назначение медикаментозного лечения, необходимого для профилактики рецидивов. По этому вопросу пациента также должен проконсультировать лечащий врач.
Как происходит процесс удаления можно увидеть в нашем видео:
Последствия
Для радиоволновой деструкции не характерно наличие осложнений в виде ожогов, отеков или воспалений. Период восстановления проходит довольно быстро, а частота рецидивов при правильной терапии минимальна.

До удаления 
После удаления
Метод радиоволнового удаления считается легким вмешательством, поэтому после процедуры не требуется повторного визита к врачу. После операции не накладывают швы, и нет необходимости в ежедневной сложной обработке. Поэтому все уходовые процедуры пациент сможет выполнять самостоятельно.
После проведения радиоволновой деструкции на месте удаления возникает струп.

Он выполняет защитную функцию, охраняющую поврежденные ткани от проникновения микробов и агрессивных воздействий внешней среды. Это место необходимо несколько раз в день обрабатывать антисептическими и регенерирующими препаратами. Так весь процесс заживления пройдет быстрее. Обычно заживление заканчивается через 5-7 дней, после чего корочка отпадает. Трогать ее и пытаться отделить самостоятельно не стоит.
После этого струп отделится, а под ним будет чистая кожа. Она оказывается другого оттенка и отличается от соседних кожных покровов. Это считается нормальным явлением и никак не сказывается на здоровье пациента. На месте удаления нароста обычно остается небольшой рубец, проходящий через 1-3 месяца после проведения процедуры.
При этом пациенту, прошедшему через удаление папилломы, необходимо соблюдать ряд рекомендаций:
- Не посещать сауну или баню, не принимать ванную в первые дни после удаления. Разрешено мыться под душем, но не слишком долго. Продолжительный контакт с горячей водой может поспособствовать возникновению осложнений и замедлить регенерацию тканей.
- Не использовать косметику в области вмешательства. Кожные покровы в месте удаления ослаблены и нуждаются в восстановлении. Даже если папиллома убиралась на лице и была совсем маленькой, не стоит замазывать эту область декоративной косметикой. Вещества в ее составе окажут негативное воздействие не только на саму рану, но и будут препятствовать ее планомерному восстановлению.
- Применять антисептические препараты, назначенные врачом. В выборе средства для обработки не следует отступать от рекомендаций лечащего врача. Агрессивные препараты могут отрицательно подействовать на поврежденные кожные покровы, поэтому следует придерживаться щадящих средств – марганцовка, перекись водорода, йод и т.д.
Заживление оставшегося рубца зависит от способностей организма пациента к регенерации. У каждого эти особенности выражены индивидуально, поэтому различия во времени заживления могут быть значительными.
После полного заживления кожа в месте удаления папилломы выравнивается по цвету с другими кожными покровами. Поэтому со временем следы проведения операции становятся совершенно незаметными.
Что лучше: радиоволновое удаление или лазерное
Каждая методика имеет свои преимущества и недостатки. Так, радиоволновая деструкция больше предназначена для удаления выпуклых новообразований, значительно приподнимающихся над кожей. Лазер же может справиться как с выпуклыми, так и с плоскими новообразованиями.
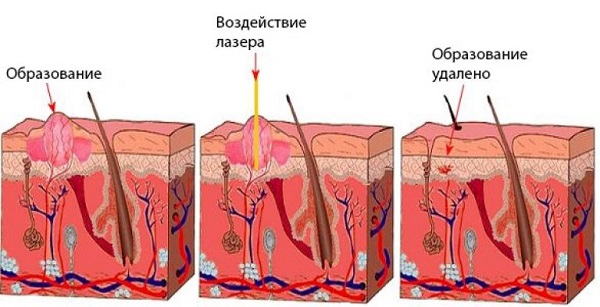
Оба метода эффективно используются как на слизистых оболочках, так и на кожных покровах. Они также действуют по одному принципу: выпаривание клеток в пораженной области. Однако у радиоволнового метода есть преимущество перед лазерным в области периода заживления. Так, струп после лазерной деструкции заживает примерно через 1,5-2 недели, в то время как после радиоволн корочка отпадает примерно через 1 неделю.
Примерная цена
Стоимость удаления новообразований радиоволновым методом может значительно отличаться в зависимости от нескольких параметров. Так, в первую очередь учитывается количество папиллом, подлежащих удалению, а также их размеры. Обычно при удалении наростов, число которых более 5 (иногда 10), в клиниках делают небольшую скидку. В этом случае стоимость удаления одной папилломы может варьироваться от 300 до 750 рублей.
Кроме того, значимым в формировании стоимости будет область, в которой будет проводиться удаление. Так, наросты в перианальной области в среднем обходятся в 500-700 рублей за единицу, однако иногда цена может доходить и до 2000 рублей, в зависимости от сложности. Папилломы в области волосистой части головы или на лице в 300-400 рублей.

Лучевая терапия — это один из ведущих методов противоопухолевого лечения, основанный на использовании ионизирующего излучения. Может применяться как самостоятельный вид терапии, так и в рамках комбинированного/комплексного лечения (совместно с другими методами), в качестве радикальной, нео- и адъювантной, консолидирующей, профилактической и паллиативной терапии.

Виды лучевой терапии
Уже несколько десятилетий человечество изучает воздействие ионизирующего излучение на организм человека. При этом акцентируется внимание как на положительном, так и отрицательном эффекте, возникающем при его применении. Разрабатываются новые методы, которые позволяют добиваться максимального лечебного эффекта при снижении отрицательного действия на организм. Улучшается оборудование для проведения лучевой терапии, появляются новые технологии облучения.
Сейчас классификация методов лучевой терапии довольно обширна. Мы остановимся только на самых распространенных методиках.
При контактной лучевой терапии источник излучения вводится непосредственно в опухоль или прилегает к ее поверхности. Это позволяет прицельно облучать новообразование с минимумом воздействия на окружающие его ткани.
К контактным видам лучевой терапии относятся:
- Аппликационная лучевая терапия. Применяется при лечении поверхностно расположенных опухолей, например, новообразований кожи, слизистых оболочек гениталий. В этом случае используются индивидуально изготовленные аппликаторы, которые накладываются непосредственно на поверхность новообразования.
- Внутриполостная лучевая терапия. Источник ионизирующего излучения вводится в просвет полого органа, например, в пищевод, мочевой пузырь, прямую кишку, полость матки или влагалища. Для облучения используются специальные аппликаторы (их называют эндостатами), которые заполняются радионуклидами.
- Внутритканевое облучение. Источник ионизирующего излучения вводится непосредственно в ткань опухоли. Для этого используются интростаты, которые могут иметь вид игл, шариков, трубочек, заполненных источником излучения.
Кроме того, существует такой вид лечения, как радионуклидная терапия. В этом случае используются открытые источники излучения в виде растворов радионуклидов (радиофармацевтический препарат — РФП), которые при попадании в организм прицельно накапливаются в опухолевых очагах и уничтожают их. Чаще всего РФП вводится внутривенно. Наибольшее распространение получили следующие виды радионуклидной терапии:
- Терапия радиоактивным йодом. Используется для лечения ряда видов рака щитовидной железы, поскольку йод избирательно накапливается в тиреоидной ткани.
- Применение остеотропных РФП используется для лечения метастазов в костях или костных опухолей.
- Радиоиммунотерапия — радионуклиды присоединяют на моноклональные антитела, чтобы добиться прицельного воздействия на опухолевую ткань.
При дистанционной лучевой терапии источник излучения находится на расстоянии от тела пациента, при этом на пути его прохождения могут лежать здоровые ткани, которые в процессе проведения терапии также подвергаются облучению, что приводит к развитию осложнений разной степени выраженности. Чтобы их минимизировать, разрабатываются различные технологии, позволяющие сконцентрировать максимальную дозу ионизирующего излучения непосредственно на в мишени (опухоли). С данной целью используются:
- Короткофокусная рентгенотерапия. При облучении используется рентгеновское излучение малой и средней мощности, которое способно проникать в ткани на глубину до 12 мм. Метод назван так из-за того, что источник располагается на коротком расстоянии от облучаемой поверхности. Таким способом лечат неглубокие опухоли кожи, вульвы, конъюнктивы и век, ротовой полости.
- Гамма-терапия. Этот вид излучения имеет большую проникающую способность, поэтому может использоваться для лечения более глубоко расположенных опухолей, нежели рентген-терапия. Однако сохраняющаяся большая нагрузка на окружающие органы и ткани приводят к ограничению возможности использования данного метода в современной онкологии.
- Фотонная терапия. Именно этим видом излучения проводится лучевое лечение большинства онкологических пациентов в современном мире. Достаточно высокая проникающая способность в сочетании с высокотехнологичными способами подведения дозы (IMRT и VMAT), достаточно совершенные системы планирования позволяют очень эффективно использовать этот вид излучения для лечения пациентов с приемлемыми показателями токсичности.
- Применение корпускулярного излучения (электроны, протоны, нейтроны). Эти элементарные ядерные частицы получают на циклотронах или линейных ускорителях. Электронное излучение используют для лечения неглубоких опухолей. Большие надежды возлагаются на протонную терапию, с помощью которой можно максимально прицельно подводить высокие дозы излучения к глубоко расположенным опухолям при минимальном повреждении здоровых тканей за счет выделения радиационной дозы на определённом отрезке пробега частиц, однако пока эти виды излучения играют сравнительно небольшую роль в лечении онкологических заболевания из-за своей высокой стоимости и ряда не до конца решённых технологических аспектов реализации метода.
Этапы лучевой терапии
Весь процесс проведения лучевой терапии делят на три этапа:
- Предлучевая подготовка (КТ-симуляция), этап выбора объёмов облучения и критических структур, этап дозиметрического планирования, верификации плана лучевой терапии.
- Этап облучения.
- Постлучевой этап.
Как правило, этап планирования занимает несколько дней. В это время проводятся дополнительные исследования, которые призваны дать возможность врачу более точно оценить границы опухоли, а также состояние окружающих ее тканей. Это может повлиять на выбор вида лучевой терапии, режима фракционирования, разовой и суммарной очаговых доз. Основой же данного этапа является выполнение так называемой КТ-симуляции, то есть компьютерной томографии необходимого объёма с определёнными параметрами и в определённом положении тела пациента. Во время КТ-симуляции на кожу пациента и/или его индивидуальные фиксирующие устройства наносятся специальные метки, призванные помочь правильно укладывать пациента в дальнейшем, а также облегчить задачу навигации по время проведения сеансов облучения.
Затем врач-радиотерапевт рисует объёмы облучения и критических структур (тех, на которые будет предписано ограничение дозы) на полученных срезах КТ с учётом данных других диагностических модальностей (МРТ, ПЭТ). Далее формируется задача для медицинского физика, включающая определение доз, которые должны быть подведены к мишени, мишеням или отдельным её частям, а также тех, которые не должны быть превышены в объёмах здоровых органов и тканей. Медицинский физик разрабатывает дозиметрический план в соответствии с заданными параметрами, при соблюдении которых и успешной верификации данного плана на фантоме, можно считать пациента готовым к лучевой терапии.
На этапе подготовки к лучевой терапии пациенту рекомендуется придерживаться нескольких правил:
- Отказаться от средств, раздражающих кожу.
- Если на коже в месте воздействия имеются повреждения или элементы сыпи, следует проконсультироваться с врачом.
- Если предполагается лучевая терапия в челюстно-лицевой области, требуется санация полости рта.
- Воздержаться от загара.
- Главное правило на любом этапе: обсудить все нюансы предстоящих подготовки и лечения с лечащим врачом-радиотерапевтом и строго придерживаться полученных рекомендаций!
Проведение этапа облучения будет зависеть от выбранного метода лучевой терапии.
Проведение дистанционной лучевой терапии
Продолжительность курса дистанционной лучевой терапии зависит от выбранного режима фракционирования, а также цели лечения. Паллиативные курсы, как правило, короче неоадъювантных и адъювантных, а те, в свою очередь, менее продолжительны, чем радикальные. Однако подведение радикальной дозы возможно и за один-несколько сеансов в зависимости от клинической ситуации. В таком случае курс дистанционной лучевой терапии называется стереотаксической радиотерапией или радиохирургией. Варьирует и кратность сеансов в день и в неделю: чаще всего используются схемы с пятью сеансами в неделю, однако могут быть предложены и 2-3 сеанса в день (гиперфракционирование) и схемы с 1-4 и 6 сеансами в неделю.
Во время облучения пациент в подавляющем большинстве случаев располагается лежа на столе специальной установки. Крайне необходимо соблюдать полную неподвижность во время сеанса облучения. Для достижения этого могут использоваться специальные фиксирующие устройства и системы иммобилизации.
Перед тем как включить установку, медперсонал покидает помещение, и дальнейшее наблюдение осуществляется через мониторы или окно. Общение с пациентом осуществляется по громкой связи. Во время выполнения сеанса, части аппарата и стол с пациентом совершают движения по заданной траектории. Это может создавать шум и беспокойство у больного. Однако бояться этого не стоит, поскольку вся процедура контролируется.
Сам сеанс лучевой терапии может длиться как 5-10, так и 60-120 минут, чаще — 15-30 минут. Само воздействие ионизирующего излучения не вызывает никаких физических ощущений. Однако в случае ухудшения самочувствия пациента во время сеанса (выраженной боли, судороги, приступа тошноты, паники), следует позвать медицинский персонал заранее оговоренным способом; установку сразу отключат и окажут необходимую помощь.
Контактная лучевая терапия (брахитерапия)
Брахитерапия проводится в несколько этапов:
- Введение в облучаемую зону неактивных проводников — устройств, в которые затем имплантируют источник ионизирующего излучения. При внутриполостной лучевой терапии используются приспособления, называемые эндостатами. Их устанавливают непосредственно в полость облучаемого органа и рядом с ним. При внутритканевой лучевой терапии используются интростаты, которые устанавливаются непосредственно в ткань опухоли по заранее просчитанной схеме. Для контроля их установки, как правило, используются рентгенологические снимки.
- Перемещение источника излучения из хранилища в интро- и эндостаты, которые будут облучать опухолевую ткань. Время облучения и особенности поведения пациента будут зависеть от вида брахитерапии и используемого оборудования. Например, при внутритканевой терапии, после установки источника ионизирующего излучения пациент может покинуть клинику и прийти на повторную процедуру через рекомендуемый промежуток времени. Весь этот период в его организме будет находиться интростат с радионуклидами, которые будут облучать опухоль.
Проведение внутриполостной брахитерапии будет зависеть от используемых установок, которые бывают двух типов:
- Установки низкой мощности дозы. В этом случае один сеанс облучения длится около 2-х суток. Под наркозом имплантируются эндостаты. После контроля правильности их установки и введения радионуклидов, пациент переводится в специальное помещение, где должен будет находиться все время, пока длится процедура, соблюдая строгий постельный режим. Разрешается только немного поворачиваться на бок. Вставать категорически запрещено.
- Установки высокой мощности дозы. Время облучения составляет несколько минут. Для установки эндостатов наркоза не требуется. Но во время процедуры все равно необходимо лежать абсолютно неподвижно. Внутриполостная лучевая терапия установкой высокой мощности проводится несколькими сеансами с интервалами от одного дня до одной недели.
При радионуклидной терапии пациент принимает радиофармпрепараты внутрь в виде жидкого раствора, капсул или инъекций. После этого он помещается в специальную палату, имеющую изолированную канализацию и вентиляцию. По истечении определенного срока, когда мощность дозы снизится до приемлемого уровня, проводится радиологический контроль, пациент принимает душ и переодевается в чистую одежду. Для контроля результатов лечения проводится сцинтиграфия, после чего можно покинуть клинику.
Лучевая терапия является серьезным стрессом для организма. У многих пациентов в этот период ухудшается самочувствие. Чтобы его минимизировать рекомендуется придерживаться следующих правил:
- Больше отдыхать. Минимизируйте физическую и интеллектуальную нагрузку. Ложитесь спать, когда почувствуете в этом необходимость, даже если она возникла в течение дня.
- Постарайтесь сбалансировано и полноценно питаться.
- Откажитесь на время проведения терапии от вредных привычек.
- Избегайте плотной обтягивающей одежды, которая бы могла травмировать кожу.
- Следите за состоянием кожи в месте облучения. Не трите и не расчесывайте ее, используйте средства гигиены, которые вам порекомендует врач.
- Защищайте кожу от воздействия солнечных лучей — используйте одежду и головные уборы с широкими полями.

Побочные эффекты лучевой терапии
Лучевая терапия, как и другие методы противоопухолевого лечения, вызывает ряд осложнений. Они могут быть общими или местными, острыми или хроническими.
Острые (ранние) побочные эффекты развиваются во время проведения радиотерапии и в ближайшие недели после неё, а поздние (хронические) лучевые повреждения — через несколько месяцев и даже лет после ее окончания.
Угнетенное эмоциональное состояние
Подавляющее большинство пациентов, проходящих лечение по поводу злокачественного новообразования, испытывают тревожность, страх, эмоциональное напряжение, тоску и даже депрессию. По мере улучшения общего состояния, эти симптомы стихают. Чтобы облегчить их, рекомендуется чаще общаться с близкими людьми, принимать участие в жизни окружающих. При необходимости рекомендуется обратиться к психологу.
Чувство усталости
Чувство усталости начинает нарастать через 2-3 недели от начала терапии. На это время рекомендуется оптимизировать свой режим дня, чтобы не подвергаться ненужным нагрузкам. В то же время нельзя полностью отстраняться от дел, чтобы не впасть в депрессию.
Изменение крови
При необходимости облучения больших зон, под воздействие радиации попадает костный мозг. Это в свою очередь приводит к снижению уровня форменных элементов крови и развитию анемии, повышению риска кровотечения и развития инфекций. Если изменения выражены сильно, может потребоваться перерыв в облучении. В ряде случаев могут назначать препараты, стимулирующие гемопоэз (кроветворение).
Снижение аппетита
Обычно лучевая терапия не приводит к развитию тошноты или рвоты, но снижение аппетита наблюдается довольно часто. Вместе с тем, для скорейшего выздоровления требуется полноценное высококалорийное питание с высоким содержанием белка.
Побочные реакции со стороны кожи
Вероятность развития кожных реакций и их интенсивность зависят от индивидуальных особенностей пациента. В большинстве случаев через 2-3 недели в области воздействия возникает покраснение. После окончания лечения оно сменяется пигментированием, напоминающим загар. Чтобы предотвратить чрезмерные реакции, могут назначаться специальные кремы и мази, которые наносятся после окончания сеанса. Перед началом следующего их необходимо смыть теплой водой. Если реакция выражена сильно, делают перерыв в лечении.
Реакции со стороны полости рта и горла
Если облучают область головы и шеи, могут развиться лучевой стоматит, который сопровождается болью, сухостью во рту, воспалением слизистых, а также ксеростомия вследствие нарушения функции слюнных желез. В норме эти реакции проходят самостоятельно в течение месяца после окончания лучевой терапии. Ксеростомия может беспокоить пациента в течение года и более.
Осложнения со стороны молочной железы
При прохождении лучевой терапии по поводу рака молочной железы могут возникать следующие реакции и осложнения:
- Покраснение кожи груди.
- Отек груди.
- Боль.
- Изменение размера и формы железы из-за фиброза (в некоторых случаях эти изменения остаются на всю жизнь).
- Уменьшение объема движения в плечевом суставе.
- Отек руки на стороне поражения (лимфедема).
Побочное действие на органы грудной клетки
- Воспаление слизистой пищевода, которое приводит к нарушению глотания.
- Кашель.
- Образование мокроты.
- Одышка.
Последние симптомы могут свидетельствовать о развитии лучевого пневмонита, поэтому при их возникновении следует немедленно обратиться к вашему врачу.
Побочные реакции со стороны прямой кишки/петель кишечника
- Расстройство стула — диарея или наоборот, запоры.
- Боли.
- Кровянистые выделения из заднего прохода.
Побочные действия со стороны мочевого пузыря
- Учащенное болезненное мочеиспускание.
- Наличие примеси крови в моче иногда может быть настолько выраженным, что моча приобретает кроваво-красный цвет.
- Наличие патологических примесей в моче — кристаллы, хлопья, гнойное отделяемое, слизь.
- Уменьшение емкости мочевого пузыря.
- Недержание мочи.
- Развитие везиковагинальных или везикоректальных свищей.
Побочные эффекты при облучении опухолей забрюшинного пространства, печени, поджелудочной железы
- Тошнота и рвота.
- Ознобы после сеансов.
- Боли в эпигастрии.
Химиолучевая терапия
Лучевая терапия довольно редко проводится в качестве самостоятельного лечения. Чаще всего она сочетается с каким-либо другим видом лечения: хирургическим, а чаще всего — с лекарственным. Это может быть как вариант одновременной химиолучевой терапии, так и последовательной, а также варианты сочетания лучевой терапии с иммунотерапией, таргетной и гормональной терапии. Такие виды лечения могут иметь ощутимо более высокую противоопухолевую эффективность, однако необходимо тщательно оценить риски совместных побочных эффектов, поэтому принятие решения о любом объёме лечения с онкологической патологией должен принимать мультидисциплинарный онкологический консилиум.
Читайте также: