Гангренозная пиодермия что это такое

Гангренозная пиодермия – это тяжелое дерматологическое заболевание, которое сопровождается образованием обширных болезненных язв.
Такие гнойные раны локализуются на кожных покровах нижних конечностей.
На сегодняшний день специалисты не установили достоверной причины гангренозной пиодермии, но в большинстве случаев у таких пациентов отмечаются проблемы с иммунной системой.
Комплексное лечение этой патологии на начальных стадиях заканчивается выздоровлением человека. Терапия запущенных язвенных поражений кожи часто вызывает рубцевание или более тяжелые осложнения.
Распространенность болезни
Гангренозное поражения эпидермиса, как правило, диагностируется у пациентов старшего возраста (40-60 лет). При этом пиодермии более характерны для мужчин, чем для женщин и детей.
Этиология заболевания
Определенной причины развития гангренозного нагноения кожных покровов не существует. Однако, язва может образоваться также на месте травматического повреждения кожи, растяжения связок, колотых или резаных ран.
Специалисты различают следующие факторы риска в развитии гангренозной пиодермии:
- хроническое поражение толстого кишечника в виде язвенного колита;

- болезнь Крона. Заболевание характеризуется долговременным воспалением слизистой оболочки желудочно-кишечного тракта;
- ревматоидный артрит. В некоторых случаях системное нарушение функции соединительной ткани провоцирует язвенное поражение кожи;
- гепатит. Вирусное воспаление печени вызывает постепенное снижение иммунитета, что служит причиной многих кожных заболеваний.
Клиническая картина гангренозной пиодермии
Первым симптомом этой болезни может служить образование одиночных красных пятен на коже нижних конечностей. Такие патологические очаги часто напоминают укусы насекомых или аллергическую реакцию. В последующем гиперпигментация кожного покрова трансформируется в открытые раны, дно которых покрыто беловатым налетом.
Гангренозные язвы, преимущественно, формируются на нижних конечностях и могут сопровождаться ухудшением общего состояния пациента. При этом больные предъявляют жалобы на незначительный болевой синдром, который локализуется в области пораженного эпидермиса или близлежащего сустава.
Многие больные обращают внимание на длительное существование язвы, упорно неподдающейся лечению.






Диагностика заболевания
Если человек обнаружил повреждение целостности кожного покрова, которое длительное время не поддается медикаментозному лечению, то это считается поводом к незамедлительной консультации у врача-дерматолога. Специалист проводит обследование пациента по такому плану:
- Выяснение жалоб больного и уточнение анамнеза болезни. При этом дерматолог обращает внимание на длительность существования язвы и наличие субъективных ощущений у пациента.
- Визуальный осмотр патологической области и пальпация региональных лимфатических узлов.
- Общий и развернутый анализ крови. Лабораторное исследование кровеносной системы показывает наличие сопутствующей патологии внутренних органов.
- Биопсия, которая является наиболее достоверным методом обследования. Окончательный диагноз выставляется по результатам гистологического и цитологического анализа небольшого участка язвы. Биологический материал для такого исследования врачи забирает в виде мазка.
- Микроскопическое исследование гнойных масс, которое позволяет врачу своевременно обнаружить инфекционное обсеменение язвы.
- По необходимости специалисты могут назначить рентгенологическое, ультразвуковое обследование больного.
Основные методы лечения гангренозной пиодермии

Терапия заболевания, в первую очередь, включает медикаментозное или хирургическое воздействие на первичное системное поражение организма, которое может быть причиной развития гангренозной пиодермии.
Кожные проявления гнойного процесса подвергаются лечению на системном и локальном уровне.
К основным способам терапии гангренозного повреждения кожных покровов относятся:
- Антисептическая обработка язвенной поверхности. Для этого медики удаляют некротические и гнойные массы из раневой поверхности с помощью протеолитических ферментов и слабого раствора перекиси водорода. Затем патологическую область кожи дерматолог смачивает антибактериальным линиментом или мазью. Для предотвращения вторичного инфицирования раны специалист закрывает язву стерильной марлевой повязкой.
- Кортикостероидные препараты. На начальных стадиях гнойно-воспалительный процесс кожных покровов купируется с помощью таблетированных форм гормонотерапии. На поздних стадиях и при значительном распространении некроза эпидермиса врачи прибегают к инъекциям кортикостероидов.
- Иммунодепрессанты – препараты для угнетения функции иммунитета. Такие фармацевтические препараты снижают аутоиммунную реакцию кожных покровов и тем самым блокируют развитие воспалительного процесса. Иммунокорекция показана при наличии у больного ремиссии короче трех месяцев.
- Хирургическое вмешательство. Радикальное очищение раневой поверхности не рекомендуется проводить, поскольку каждое травмирование язвы провоцирует увеличение ее размера. Хирургическая операция считается крайней мерой, и она применяется при безрезультативности консервативного лечения. Для этого хирург закрывает поверхность язвы частью собственных тканей эпидермиса или искусственной кожей.
При назначении курса лечения дерматологи руководятся основным принципом медицины – не навреди.
По мере улучшение самочувствия пациента и снижения интенсивности гнойного процесса, количество принимаемых кортикостероидов и иммунодепрессантов следует уменьшить.
При правильном и своевременном лечение эпителизация (восстановление) гангренозной язвы наступает через несколько месяцев. В результате кожные покровы полностью заживают. Без соответствующей терапии язвенное поражение кожи невозможно вылечить.
Гнойные очаги врач промывает асептическими растворами фурацилина, борной кислоты и танина. При бактериальном воспалении язвенной поверхности целесообразным считается обработка ихтиолом и мазью Вишневского.
В последующем скорейшее отторжение некротических масс достигается с помощью трипсина и химотрипсина. Антибактериальная терапия состоит из применения линиментов и мазей с антибиотиком.
Патологические участки кожи следует 2-3 раза в сутки закрывать стерильной повязкой. При этом каждая последующая замена пластыря предвидит дезинфекцию раневой поверхности.
Осложнения болезни
Самым частым осложнением язвенного поражения кожных покровов является присоединение вторичной инфекции. Это могут быть стрептококки и стафилококки. Терапия такого осложнения проводится с помощью антибактериальных средств, которые назначаются в двух основных формах:
- инъекции антибиотиков. Значительное распространение патологического процесса и обширное нагноение считается показанием к инъекции проводятся антибактериальными препаратами широкого спектра действия. Перед применением таких средств специалист должен определить наличие у пациента аллергических реакций на антибиотик;
- таблетированная форм, которая во многих случаях также оказывает позитивный результат. Следует учитывать, что такие средства часто могут вызывать воспаление слизистой оболочки желудочно-кишечного тракта.

Длительный прием антидепрессантов увеличивает вероятность развития инфекционных поражений и злокачественных новообразований.
Дерматологи рекомендуют препараты для коррекции защитных способностей организма назначать несколькими курсами.
При этом периодически проводится профилактический осмотр и обследование больного.
После излечения болезни часто образовываются косметические дефекты в виде рубцов. Устранить такое последствие пиодермии можно с помощью процедуры хирургической полировки.
Наиболее тяжелым последствием гнойного поражения кожных покровов считается сепсис. Эта патология заключается в проникновении кокковой инфекции в кровеносную систему организма. Сепсис очень часто служит причиной летального исхода больных с пиодермией.
Профилактика гангренозной пиодермии
Профилактические мероприятия при гнойничковых поражениях кожи проводятся в двух основных вариантах:
- Первичная профилактика, которая заключается в предотвращении кожных болезней. Для этого человек должен систематически проходить профилактические осмотры у врача-дерматолога. Также специалисты рекомендуют людям избегать повреждения кожи и своевременно обрабатывать травмы и ранения.
- Вторичная профилактика. Пациенты с гангренозной пиодермией подлежат постановке на диспансерный учет. В таких условиях врачи имеют возможность контролировать течение заболевания на всех этапах гнойно-воспалительного процесса. Предотвратить развитие рецидивов можно с помощью повторяемых курсов витаминотерапии, ультрафиолетового воздействия и санации очагов хронической инфекции.
Гангренозная пиодермия встречается редко, поражаются в равной степени и мужчины, и женщины. Пик заболеваемости приходится на возраст 25-54 года. Хотя и редко, заболевание может встречаться у детей.
Точные этиология и патогенез большей частью неизвестны, но предполагают, что заболевание представляет собой проявление измененной иммунологической реактивности, о чем свидетельствуют многочисленные гуморальные и клеточно-опосредуемые нарушения, которые наблюдаются в связи с гангренозной пиодермией.
Патогенетический ответ, проявляющийся возникновением очагов заболевания в местах травмы, представляет собой измененный и неконтролируемый воспалительный процесс, который наблюдается у пациентов с нарушениями иммунной реактивности.Гангренозная пиодермия - это нейтрофильный дерматоз, гистологическим признаком которого является интенсивный дермальный нейтрофильный инфильтрат без первичного васкулита.
Клинически гангренозная пиодермия разделяется на четыре формы.
- язвенная
- пустулезная
- буллезная
- вегетативная (поверхностная гранулематозная пиодермия)
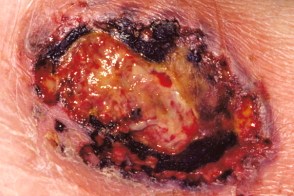 | Симптомы |
| Начало | Быстрое |
| Течение | Наполненные гноем пузыри, которые вскрываются, образуя язвы, обычно увеличивающиеся после травмы |
| Симптомы | Очень болезненные |
| Сочетанное системное заболевание | Воспалительные заболевания кишечника и моноклональная гаммапатия |
| Очаги | Пустулы с красным ободком и язвы с подрытыми фиолетовыми краями |
| Локализация | Нижние конечности и туловище |
| Количество | Один очаг или множественные |
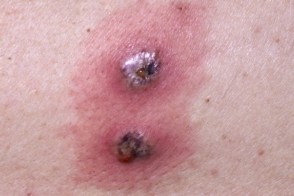 | Симптомы |
| Начало | Быстрое |
| Течение | Наполненные гноем пузыри, которые не вскрываются |
| Симптомы | Очень болезненные |
| Сочетанное системное заболевание | Воспалительные заболевания кишечника |
| Очаги | Пустулы с красным ободком без язв |
| Локализация | Разгибательные поверхности конечностей и туловище |
| Количество | Множественные очаги |
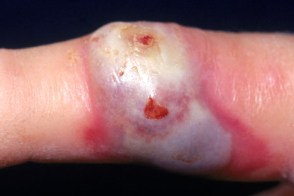 | Симптомы |
| Начало | Быстрое |
| Течение | Крупные поверхностные пузыри, которые не изъязвляются |
| Симптомы | Очень болезненные |
| Сочетанное системное заболевание | Гематологические злокачественные заболевания (50%) |
| Очаги | Поверхностная язва с пузырем у края |
| Локализация | Разгибательные поверхности верхних конечностей |
| Количество | Одиночный очаг |
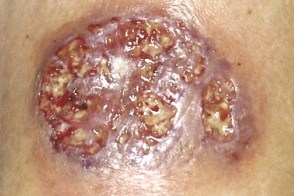 | Симптомы |
| Начало | Медленное |
| Течение | Изъязвленные очаги с приподнятым краем |
| Симптомы | Обычно безболезненные |
| Сочетанное системное заболевание | Отсутствует |
| Очаги | Поверхностная язва с вегетирующей границей |
| Локализация | Туловище |
| Количество | Одиночный очаг |
Особенно важно исключить различные инфекции, которые имитируют болезнь, поскольку они могут ухудшиться, если начинают иммуносупрессивную терапию по поводу предположительного диагноза гангренозной пиодермии
- Воспалительное заболевание кишечника. Гангренозная пиодермия наблюдается при язвенном колите и болезни Крона с равной частотой (1, 5-5%) и может предшествовать, протекать одновременно с этими заболеваниями или следовать за ним. Заболевание имеет обычно язвенную или пустулезную форму.
- Артрит. 37% случаев язвенной формы связаны с артритом. Это обычно серонегативный моноартрит крупных суставови реже, артриты при воспалительных заболеваниях кишечника, ревматоидный артрит, синдром Фелти, остеоартрит и сакроилеит.
- Иммунологическое заболевание: врожденная и приобретенная гипогаммаглобулинемия, избирательная недостаточность IgA, синдром гипоиммуноглобулинемии Е, иммуносупрессия.
- Моноклональная гаммапатия. Наблюдается в 10% случаев, обычно при язвенной форме. Обычно связана с секрецией IgA.
- Злокачественное заболевание. Наблюдается в 7% случаев, обычно при буллезной форме. Наиболее часто гангренозная пиодермия ассоциируется с гематологическими злокачественными процессами - лейкемией (острой миелоидной лейкемией, хронической миелоидной лейкемией), множественной IgA-миеломой и макроглобулинемией Вальденстрема, истинной красной полицитемией и другими (миелофиброзом, ходжкинской и неходжкинской лимфомами, кожной Т-клеточной лимфомой), а также с солидными опухолями (редко) - карциноидом, раком кишечника, мочевого пузыря, простаты, молочной железы, бронхов или яичников.
- Другие заболевания: хронический активный гепатит, заболевание щитовидной железы и, возможно, его лечение пропил- тиоурацилом, аутоиммунная гемолитическая анемия, хроническое обструктивное заболевание легких, гнойный гидраденит, конглобатное акне, саркоидоз, атрофический гастрит, сахарный диабет, системная красная волчанка (СКВ) и болезнь Такаясу.
Диагноз основывается главным образом на клинических признаках, поскольку патогномоничные гистопатологические характеристики и специфические серологические и гематологические маркеры отсутствуют.Диагноз является диагнозом исключения, и большинство исследований проводится, чтобы исключить другие состояния, которые могут клинически напоминать гаргренозную пиодермию.
К основным диагностическим критериям относятся:
- возникновение болезненных язвенных дефектов вслед за незначительными травмами
- сильные болевые ощущения в зоне поражения, которые не зависят от глубины поражения
- отсутствие роста патологической флоры при бактериологическом исследовании.
К дополнительным критериям относятся:
- характерные патоморфологические изменения в краевой зоне очага (обильная нейтрофильная инфильтрация с явлениями васкулита, отложение иммуноглобулина G и комплемента в сосудах дермы);
- частые ассоциации с такими заболеваниями, как язвенный колит, болезнь Крона, ревматоидный артрит, болезни крови
- положительный тест на патергию (25-50%)
- отсутствие или слабо-выраженный эффект от традиционного лечения язв;
- активная положительная динамика на фоне системной иммуносупрессивной терапии
Ведущим гистологическим признаком является наличие нейтрофильных дермальных абсцессов в сочетании с другими характеристиками, которые зависят от клинического типа заболевания:
- изъязвлением эпидермиса, фолликулярным / перифолликулярным и лимфоцитарным васкулитом на периферии при язвенной форме;
- субкорнеальными пустулами и субэпидермальным отеком при пустулезной форме;
- субэпидермальным пузырем при буллезной форме;
- псевдоэпителиоматозной гиперплазией, синусными пучками и палисадной гранулематозной реакцией при вегетативной форме.
Исследования для исключения состояний, имитирующих заболевание, включают:
- биопсию кожи с окрашиванием препаратов гематоксилином и эозином, культуральное исследование микроорганизмов (бактерий, грибов и микобактерий), а также прямую иммунофлуоресценцию для исключения васкулита;
- анализы крови: йодид и бромид; кальций и фосфат; антитела люпусного антикоагулянта/антикардиолипина; антинейтрофильное цитоплазматическое антитело (С и перинуклеарное антинейтрофильное цитоплазматическое антитело (Р-АНЦА)); серологическое исследование на сифилис.
Исследования для диагностики ассоциированного системного заболевания включают:
- гастроинтестинальные исследования: бариевая клизма, проктосигмоидоскопия/колоноскопия;
- гематологические тесты: полный анализ крови, электрофорез сывороточного белка;белок Бенс-Джонса в моче; биопсия костного мозга; компьютерная томография грудной клетки/ брюшной полости/ малого таза и биопсия лимфатического узла;
- другие тесты: рентгенологическое исследование суставов, ревматоидный фактор, антинуклеарное антитело; у-глобулин и ВИЧ.
Ряд состояний клинически имитируют заболевание и тем самым значительно осложняют установление диагноза. Дифференциальный диагноз гангренозной пиодермии включает:
- Инфекционные: бактерии туберкулезные и атипичные микобактерии, третичный гуммозный сифилис, синергическая гангрена, бластомикозоподобная пиодермия
- Глубокие грибковые инфекции, амебиаз
- Вирусные инфекции - хроническая инфекция вирусом ветряной оспы у пациентов с иммунодефицитом
- Неинфекционные
- системный васкулит
- антифосфолипидный синдром
- некротизирующий арахнидизм (укус паука)
- Опухоли
- первичные злокачественные опухоли кожи
- метастазы
- Лекарства / токсины
- галогенодерматоз - йодиды или бромиды
- колониестимулирующий фактор гранулоцитов (G-CSF)
- изотретиноин
- Травма - включая механические дерматозы
- Кальцифилаксия
- Гангренозная пиодермия - редкое состояние, и, следовательно, ни одна из рекомендованных терапевтических модальностей не изучалась в крупных рандомизированных испытаниях с плацебо-контролем. Большинство свидетельств эффективности этих терапевтических препаратов основывается на ограниченных нерандомизированных исследованиях и отдельных сообщениях.
- Очень важно лечить основное системное заболевание, поскольку большинство из них являются серьезными и требуют лечения. Кроме того, лечение любого ассоциированного внутреннего заболевания кишечника приводит к разрешению очагов поражения.
Базовой целью ухода за раной является создание идеальных условий для содействия ее реэпителизации и закрытию, а специфическая терапия применяется для контроля воспаления, которое приводит к изъязвлению. Проводятся следующие мероприятия.
- Профилактика и лечение вторичных раневых инфекций, а именно: ежедневная очистка раны стерильными солевыми и антисептическими растворами, . герметичные гидроколлоидные повязки, которые защищают рану и обеспечивают кислотную среду, препятствующую росту микробов, постоянное наблюдение за раной для исключения инфекции путем взятия культуры жидкости с поверхности раны и немедленное применение местных и системных антибиотиков при первом признаке инфекции.
- Санация дна раны: агрессивная хирургическая санация противопоказана из-за патергической реакции. Поэтому необходима мягкая санация, которую обычно проводят влажными солевыми компрессами, 0, 5% нитратом серебра, жидкостью Бурова, раствором перманганата калия, а также с помощью гидромассажа, гидроколлоидных повязок или гидроактивных гелей.
- Содействие реэпителизапии и закрытию раны: кроме предохранения раны от инфекции, можно также попытаться стимулировать реэпителизацию раны, повышая уровни факторов роста на ее поверхности. Этого можно добиться с помощью герметичных гидроколлоидных повязок, которые концентрируют факторы роста на поверхности раны, а также выращенных в культуре аутотрансплантатов кератиноцитов и расщепленного кожного трансплантата при одновременной специфической иммунотерапии и, кроме того, применением местных препаратов с факторами роста.
В недавнем исследовании сообщалось, что использование полученной с помощью методов биотехнологии кожи в качестве вспомогательного мероприятия в ходе иммуносупрессивной терапии циклоспорином ускоряло заживление и уменьшало боль в случае быстро расширяющейся язвы голени. В течение 2 нед. язва зажила на 30-40%, а 100% реэпителизация была достигнута за 6 нед.
Очаги при гангренозной пиодермии очень болезненные и, хотя специфическая терапия ослабляет боль, чаще все-таки нужны немедленные мероприятия по купированию боли. К ним обычно относятся поэтапное применение анальгетиков (парацетамола, нестероидных противовоспалительных препаратов, опиоидов и их комбинаций), а также специфическая гипербарическая оксигенация и, возможно, ципрогептадин.
Поскольку ГП является иммунологическим расстройством, специфическая терапия выключает главным образом вещества, которые подавляют или модулируют иммунную систему. Рекомендуются кортикостероиды, вещества, ингибирующие активность нейтрофилов, иммуносупрессоры и иммуномодуляторы.
- Кортикостероиды.Кортикостероиды действуют благодаря своим противовоспалительным и иммуносупрессивным свойствам, но одно из исследований предполагает, что кортикостероиды при этом заболевании могут восстанавливать функцию моноцитов. Кортикостероиды назначаются различными способами, все эти способы можно использовать при всех формах.
- Агенты, ингибирующие функцию нейтрофилов.Антинейтрофильные препараты оказывают благотворное действие , исходя из того факта, что заболевание преимущественно характеризуется нейтрофильным дермальным инфильтратом. Основным показанием для этих препаратов является их применение для экономии стероидов или дополнительно к стероиду, когда последний дает лишь частичный ответ, а также при неагрессивном распространенном заболевании и при неэффективности местной терапии.
- Иммуносупрессоры и иммуномодуляторы.Механизм действия этих препаратов связан с коррекцией или изменением иммунологических дефектов, присущих заболеванию. Иммуносупрессоры и иммуномодуляторы назначаются в качестве вспомогательной или альтернативной терапии, когда системные кортикостероиды оказываются неэффективными, или в качестве терапии первой линии вместе с системными стероидами при агрессивном заболевании.
- Хромогликат натрия.Этот препарат помогает, если его применять в форме 1-4% раствора 3 раза в день в качестве монотерапии локального заболевания либо в качестве вспомогательной терапии при распространенном заболевании.
- Талидомид.Препарат назначают в дозе 150-400 мг/день. Основные побочные действия - тератогенность и невропатия.
- Йодид калия.Йодид калия назначают в дозе 300 мг 2 или 3 раза в день. Основные побочные действия - металлический привкус во рту, артралгия, иногда возможно возникновение нейтрофильного дерматоза.
- Замещение плазмы.Замещение плазмы проводят 3 раза в неделю, общее число процедур - 4-27. Основными побочными эффектами являются нарушение жидкостного и электролитического баланса, тенденция к кровотечениям и инфекции.
- Внутривенный иммуноглобулин G.Внутривенный иммуноглобулин G назначают в дозе 0, 4 г/день в течение 5 дней, а затем через 2 нед. в дозе 0, 1 г/день в течение 2 дней. Основные побочные действия - высокая стоимость лечения, головная боль и повышенная частота инфекций.
- 5-аминосалициловая кислота.Препарат эффективен при местном ежедневном применении на очаги поражения в форме 10% крема. Механизм действия сводится, вероятно, к супрессии подвижности лейкоцитов и цитотоксичности.
- Никотиновая камедь.Эффект ремиссии замечают при дозе 6 г/день.
- Азотистый иприт.Эффективен при применении в виде 20% раствора.
- Цитозина арабинозид и даунорубицин
- Микофенолата мофетил
- Лечение китайскими травами.Применяют внутрь мультигликозид Tripterygium wiifordii.
Пациентам с нестабильным состоянием и многочисленными, не поддающимися лечению медицинскими проблемами может быть показано хирургическое лечение ГП из-за наличия сопутствующих, угрожающих жизни заболеваний. В современной литературе указывается, что хирургическое лечение ГП может быть адекватным и при других особых обстоятельствах. Хирургическое лечение, включая ампутацию, может играть определенную роль в терапии ГП. Однако необходимы дальнейшие исследования для точного определения обстоятельств и индивидуальных факторов, которые являются адекватными показаниями для такой хирургии.
[youtube.player]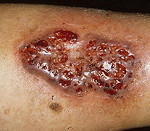
Гангренозная пиодермия – вторичный дерматоз с деструкцией кожи и омертвением подлежащих тканей, сопровождающий системные патологии. Клинически проявляется высыпанием булл с серозным, гнойным или геморрагическим содержимым, которые вскрываются, образуя расширяющиеся по периферии розовые язвы размером с ладонь с рваными краями и пиогенным отделяемым. Появление язв сопровождается продромой. Диагностируют гангренозную пиодермию на основании системной патологии в анамнезе и типичной кожной симптоматики – пиогенных язв. Для исключения других дерматозов выполняют комплекс лабораторных исследований. Осуществляют лечение первичной патологии, параллельно назначают кортикостероиды и антибиотики внутрь, наружно применяют турбулентные ванны, влажные антисептические повязки.
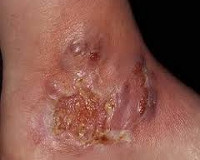
Общие сведения
Гангренозная пиодермия – тяжёлый прогрессирующий некроз кожи, возникающий на фоне системной патологии и характеризующийся образованием глубоких язв с гнойно-некротическим отделяемым. Гангренозная пиодермия является редким заболеванием, ежегодно диагностируется у 1-3 из 100 000 человек. Чаще всего кожная патология сопровождает воспалительные заболевания пищеварительной системы (30%), патергию (30%), артриты, опухоли, лейкозы. От 25% до 50% случаев гангренозной пиодермии имеют идиопатический характер. Первые описания гангренозной фагеденической язвы принадлежат французскому дерматологу Луи Броку, исследовавшему данную патологию в начале ХХ столетия. Современное представление о нозологии ввели в дерматологию американские специалисты А. Бранстинг, В. Хокерман и П. O'Лейри в 1930 году.
Гангренозная пиодермия имеет и другие названия: геометрический фагеденизм, язвенный дерматит, серпингинирующая и гангренозно-язвенная вегетирующая пиодермия. Суть названий патологии связана с основным клиническим симптомом заболевания – прогрессирующей гнойно-некротической язвой. Фагеденическая форма заболевания встречается исключительно в тропических и субтропических странах обоих полушарий, там, где климат сырой и жаркий. Другие формы неэндемичны. Патологический процесс возникает в любом возрасте, пик заболеваемости приходится на 20-40 лет, дети болеют редко. Отмечается незначительное преобладание пациентов женского пола. Актуальность проблемы связана с серьёзными трофическими нарушениями, которые существенно снижают качество жизни пациентов.

Причины гангренозной пиодермии
Этиология и патогенез патологического процесса точно не установлены. В ряде случаев имеет значение наследственная предрасположенность. Гангренозная пиодермия в качестве симптомокомплекса входит в состав редких генетически детерминированных синдромов PAPA (гнойный артрит, гангренозная пиодермия, гангренозные акне), PASH (гангренозная пиодермия, акне, гнойный гидраденит) и PASS (гнойный артрит, гангренозная пиодермия, акне, гнойный гидраденит). Причиной перечисленных синдромов являются мутации гена PSTPI1/CD2BP1, расположенного в хромосоме 15q. Патологии наследуются по аутосомно-доминантному механизму.
Существует также иммунная теория развития гангренозной пиодермии. Согласно данной теории патологический процесс возникает на фоне изменённой чувствительности дермы к эндогенным и экзогенным агентам. Длительно существующие хронические соматические заболевания вызывают изменения клеточного и гуморального иммунитета за счёт нарушения нейроэндокринной регуляции, обменных процессов, трофики тканей. Начинается аберрантная иммунная реакция, в которой задействованы Т-лимфоциты и цитокины. Клетки иммунной системы Т-хелперы вырабатывают антитела – реагины, создающие основу сенсибилизации кожи. Одновременно Т-супрессоры пытаются подавить эти реакции, в результате развивается нестандартный иммунный ответ в виде некротической деструкции соединительной ткани.
Процесс формирования язвы при гангренозной пиодермии проходит три стадии. На стадии иммунных реакций происходит накопление специфических для определённого вида антигена антител. При этом иммунные лимфоциты и антитела класса Е из крови переходят в ткани кожи, сенсибилизируя её. На второй (патохимической) стадии заболевания повторное попадание чужеродного антигена вызывает активацию протеолитических ферментов клеток и тканей с нарушением их функций. Эпидермальные клетки начинают вырабатывать биологически активные вещества, провоцирующие воспаление. На третьей (патофизиологической) стадии возникает специфический ответ кожи на внедрение патологического антигена в виде дегрануляции клеток, разрушения сосудов, нарушения трофики и локальной деструкции ткани. Глубина деструкции зависит от количества патогенного антигена и степени устойчивости иммунной системы.
Классификация
В современной дерматологии принято различать несколько разновидностей патологического процесса. Выделяют:
- Классическую(язвенную) гангренозную пиодермию, которая характеризуется глубокими язвами фиолетового оттенка с краями, нависающими над поверхностью дефекта кожи. Патология сочетается с системными процессами в кишечнике, суставах, лёгочной ткани. В эту группу входят пиостоматит, пиогенное гангренозное поражение половых органов, периорбитальных тканей, слизистых верхних дыхательных путей.
- Атипичнуюгангренозную пиодермию, состоящую из буллёзной и пустулёзной разновидности. Данная форма заболевания сопутствует бластным лейкозам или миелопролиферативным заболеваниям, характеризуется пузырными или гнойчиковыми высыпаниями на отёчной кайме по периферии язвы с локализацией на лице и конечностях.
- Посттравматическую гангренозную пиодермию, возникающую на фоне патергии.
- Фагеденическую гангренозную пиодермию, эндемичную для тропиков и субтропиков, отличительной чертой которой является множественность и прочное спаивание с подлежащими тканями.
- Злокачественную поверхностную гранулематозную гангренозную пиодермию, сопровождающую системные патологии и злокачественные опухоли.
Симптомы гангренозной пиодермии
Изменения на поверхности дермы дебютируют фурункулоподобными элементами с прозрачным или геморрагическим содержимым на фоне гиперемии. Поверхность кожи в местах высыпаний при гангренозной пиодермии инфильтрируется, затем некротизируется с формированием увеличивающейся вглубь и вширь язвы полициклической формы, достигающей размеров ладони взрослого человека. На пике своего развития очаг поражения представляет собой сплошную язвенную поверхность с валикообразными краями и оборками из остатков эпидермиса. Язва ливидного цвета с приподнятыми краями и широкой полосой гиперемии по периметру наполнена гноем, сгустками крови, остатками эпидермиса и бактериями, источает зловоние. Дно дефекта кожи бугристое, покрыто яркими грануляциями. Исход гангренозной пиодермии – реэпителизация с краёв дефекта в рубец.
Субъективное состояние нарушается мало, образование язвы сопровождается болезненностью, в период обострений появляются продромальные явления, присоединяются артралгии, миалгии. Гангренозная пиодермия начинается остро, но довольно быстро хронизируется, обладает волнообразным течением с частыми рецидивами. В 50% локализацией патологического процесса является голень, как правило, очаг единичный. Фагеденические язвы чаще множественные, возникают преимущественно на половых органах. Отличительной особенностью этой формы гангренозной пиодермии является быстрое формирование язвы, покрытой дифтероидным налётом серого цвета и плотно спаянной с подлежащими тканями. Валик вокруг дефекта кожи имеет заостренные края и чрезвычайно плотную консистенцию. Образование дефекта тканей сопровождается полиневритами и лимфангоитами.
Диагностика
Клинический диагноз ставится дерматологом на основании анамнеза, специфической симптоматики и консультаций узких специалистов, поскольку гангренозная пиодермия является междисциплинарным заболеванием. Гистология очага поражения не показательна, но в сложных случаях полезна. Выявляется тромбоз сосудов, гранулематозные инфильтраты, островки деструкции в эпидермисе и дерме. Дополнительно проводят электрофорез сывороточного белка, исключают микотическую природу язвы, берут кровь на RW. Дифференцируют гангренозную пиодермию с язвенным туберкулёзом кожи, третичным сифилисом, глубокими дерматомикозами, вегетирующей язвенной пиодермией, карбункулом, гранулематозом Вегенера, панникулитом, амёбиазом, бромодермой, гангреной, вегетирующей пузырчаткой, микобактериальной и клостридиальной инфекцией, трофическими нарушениями, пустулёзным псориазом.
Лечение гангренозной пиодермии
Терапию гангренозной пиодермии начинают с коррекции соматической патологии у профильных специалистов, поскольку кожный патологический процесс без этого плохо поддаётся терапии. Целью дерматологического лечения является снятие воспалительных проявлений, болезненных ощущений, восстановление кожных покровов. Для этого проводят курсы гормонотерапии и антибиотикотерапии. В тяжёлых случаях подключают цитостатики, иммуносупрессоры, калия иодид, внутривенно вводят иммуноглобулин. Показан плазмаферез. Наружно при гангренозной пиодермии очищают поверхность дефекта кожи с помощью вибрационно-турбулентных ванн, антисептических растворов. Применяют влажно-высыхающие повязки с растворами серебра, гормональные препараты. С учётом патергии стараются избегать хирургических манипуляций. Прогноз гангренозной пиодермии определяется первичной патологией, вызвавшей язву.
[youtube.player]Читайте также:


