Сколько лет россиянке заболевшей коронавирусом
Месяц назад у нас в городе на 800 тысяч населения было всего 11 заболевших, и мы думали, что это вообще несерьезно. Работали, дети продолжали учиться. А потом в какой-то момент все дети в школе начали болеть.
Естественно, заболели и наши — у меня три дочки пяти, восьми и девяти лет. Сначала заболела старшая, слегла на неделю с температурой под 40 и сухим кашлем. Закралось подозрение, как бы это не коронавирус. Но даже подозревая, мы не очень волновались. Мы же слышали, что болеют только пожилые. Хорошо, будет у нас какой-то грипп, ну, переболеем, появятся антитела. Мы не были готовы к тому, насколько это окажется страшно.
Следующей заболела средняя дочь. У нее все прошло легко, буквально за пару дней. А младшая болела долго, 14 дней, и тяжело: сухой кашель, температура 39 градусов. Конечно, я за ней ухаживала, даже клала к себе в кровать, потому что она кашляла и не могла спать. То есть изолироваться мне было невозможно, при том, что я понимала, что заражусь.
Первый мой симптом — сильно сдавило грудную клетку. Люди, у которых бывают панические атаки, могут представить это чувство. Раньше я занималась подводным плаванием с аквалангом, мне это напомнило ощущение на 20 метрах глубины, когда толща воды давит на все тело. Только все давление было на грудную клетку. Это случилось резко, я даже вскочила со стула, потому что в сидячем положении не могла вдохнуть.
К вечеру до 39 градусов поднялась температура, потом начался сухой кашель, на следующий день у меня жутко заболело горло, как будто я обожгла его паром. Такой боли я до сих пор никогда не испытывала. Конечно, я уже понимала, что это коронавирус.

Прием у терапевта у нас по записи. Я позвонила, предупредила, что это, скорее всего, Covid-19. Врач назначил точное время, попросил постучать, чтобы он вынес маску, потому что в аптеках у нас уже давно их нет. Сам он оделся в защитный костюм, всех пациентов из зала ожидания вывел, и только тогда принял меня.
Послушал, сказал, что пока никаких угрожающих жизни симптомов нет, в больницу ехать не надо — там нет места, стоит остаться дома и пить парацетамол. Ни в коем случае не ибупрофен, потому что это сильно усугубляет течение болезни у молодых. С этим он меня отправил домой, и я стала ждать, что будет дальше.
Это мучительное состояние, потому что ты понимаешь, что кто-то держит нить твоей жизни в своих руках, твои легкие в любой момент могут сдаться.
Тем временем все больше людей вокруг заболевали коронавирусом. Напротив моего окна болеет сосед, я видела, что он каждое утро прожаривает свое постельное белье, вывешивает его и дезинфицирует все, что трогает. Болел еще один дедушка по соседству, он задыхался, но ходил, расхаживался.
Заболела моя свекровь, у нее сейчас девятый день болезни, и мы ждем, что она тоже пойдет на поправку. Ей 79 лет, но физически она здорова, потому что всю жизнь занималась спортом. У жены брата моего мужа заболел папа.
Я не могла вдохнуть и упала на пол
На седьмой день у меня случился респираторный дистресс-синдром, которого я ждала и боялась. Врачи предупредили, что надо считать дни, потому что осложнение обычно наступает между четвертым и седьмым днем. Если человек пересидел это время дома и не попал в стационар, то, скорее всего, он выйдет из него более-менее в сохранности.
Но я и сама как учитель биологии понимала, как работает организм. Проблема этого заболевания в том, что иммунная система может выйти из берегов. То есть она начинает убивать не только клетки, пораженные вирусом, но и здоровые, при помощи которых я еще могу дышать. И вот на седьмой день включилась моя собственная иммунная система.
Я почувствовала в легких что-то похожее на удар током. К своим 43 годам я болела гриппом, воспалением легких, бронхитом, но здесь было что-то совершенно другое. Я теперь называю это спецэффектами. Внутри моей грудной клетки раздался как будто щелчок и за ним — электрический разряд.
Муж спал на диване на первом этаже. Я пошла к нему, потому что кто-то должен был вызвать скорую, если что. Хотела измерить насыщенность кислородом — у нас есть маленький оксиметр — но когда спустилась по лестнице, у меня сдавило грудь так, что я уже совсем не могла вдыхать воздух. Это как бы начало агонии, ужасно на самом деле.
По какой причине колени подогнулись, я не знаю. Мне кажется, на полу я искала кислород, потому что там было прохладнее.
Муж позвонил в скорую помощь, нас долго не соединяли, потом, когда он наконец дозвонился до врача, она посоветовала мне поспать полусидя. Но я не то что спать, дышать не могла.
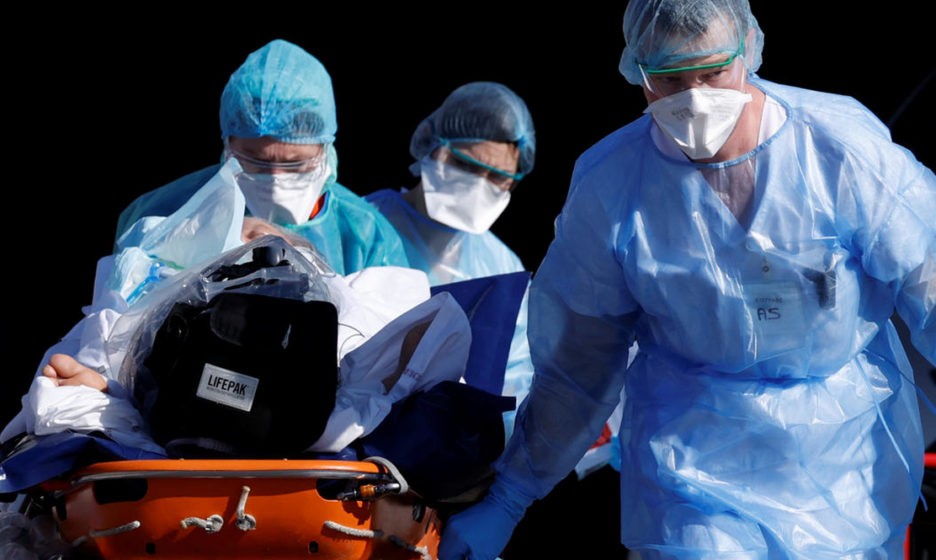
Скорую к нам, конечно, отправили. Она ехала 50 минут, и это был кошмар. Врачи измерили насыщение кислородом. 86% — это очень мало. Меня стали готовить к интубации, сразу же дали кислород, и, что хорошо, сатурация поднялась до 100%. Но из дома меня все-таки забрали.
Была ночь, проснулись мои бедные дети, смотрели в окно на уезжающую скорую помощь. Так как мы живем около госпиталей, и днем, и ночью мимо нас проносятся скорые. Дети привыкли к звуку сирен и мигалкам, но также они понимали, что коронавирус — что-то страшное и взрослые из больницы могут не вернуться. Я сама уезжала с двумя незнакомыми людьми и не знала, вернусь ли я, в каком состоянии.
Надо отметить, что у медиков на скорой помощи были только маски — ни защитных костюмов, ни перчаток. Они мне помогали, совершенно больной, а самим средств защиты не хватает. Просто герои на амбразуре. Они сказали, что всю ночь собирают с пола таких рыбок, как я. Людям же терапевты говорят, чтобы просто так скорую не дергали, а звонили, когда уже начнут задыхаться.
Госпиталь под открытым небом
Меня привезли не в больницу, а в коронавирусные палатки. Медики развернули временный палаточный госпиталь на улице. Там люди, конечно, не лежат, там врачи сортируют поступающих. Меня поместили в кресло, потому что я могла ходить. Стали замерять мои параметры, сделали электрокардиограмму, и это все на холоде. Я хотя бы куртку успела надеть, а девушку лет двадцати из дома привезли в пижаме, и она так и сидела в этой палатке, старики тоже мерзли. Ощущение было — спасайтесь кто как может.

Для борьбы с коронавирусом во многих регионах Франции развернули полевые госпитали. Фото: AP Photo/Jean-Francois Badias
Когда сатурация дошла до 100%, у меня забрали кислородный баллон. От страха я сначала вцепилась в него, потому что такого мне больше испытывать не хотелось. Врач у меня вырывает этот баллон, а я говорю:

— У вас все нормально, вы сейчас уже атмосферным воздухом дышите, — отвечает.
— А если я опять начну задыхаться?
— Ну, еще скорую вызывайте. Сейчас у вас, скорее всего, был пик, до десяти дней помучаетесь, а дальше, по идее, должно пойти на спад. Но если что, пейте парацетамол, чтобы грудь расслабить, и антибиотик вам дам, а от вируса лекарства у нас нету.
— Мне страшно, — говорю ему.
— Мне тоже страшно, — отвечает. — Нам всем страшно.
Врачи объясняли, что 40% тестов — ложноотрицательные
На 10-й день я опять съездила в эти палатки, потому что моя грудная клетка стала совершать что-то невероятное. Когда я была беременна, у меня был мышечный тонус матки. Теперь ощущения были такие же, схваткообразные, только в груди. А так как там мои легкие, я сильно испугалась.
Мы уже не стали вызывать скорую, муж отвез меня и высадил у палаток. Никаких снимков, доступа к томографии — ничего этого нет. Они сделали анализ крови, ЭКГ и послушали мои несчастные легкие. За час, что я там просидела, я посчитала: привезли восемь стариков, совсем лежачих, подключенных к кислороду, одного мужчину примерно моего возраста, плотного телосложения, тоже уже лежачего, и девушку лет 30, санитар сказал, что ее подняли с пола так же, как меня, только приступ случился в аптеке.
Спустя час меня отправили домой. Успокоили, что болезнь долгая, две недели, а потом будет легче. Четыре дня я еще промучилась с температурой и кашлем, а потом действительно становилось лучше и лучше.
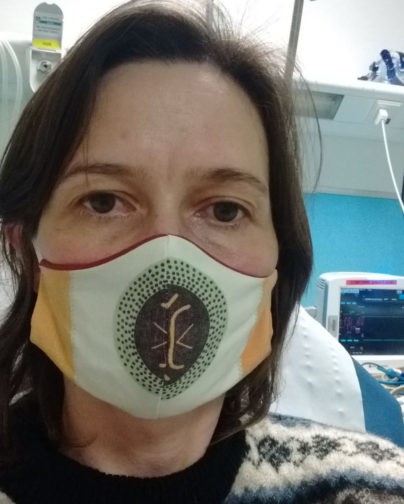
На 14 день, когда Татьяне делали КТ лёгких. Маску шили сами всей семьёй, так как в аптеках нет
Сейчас прошло ровно три недели, у меня никаких симптомов, только сильная усталость. Кроме того, у меня пропадал аппетит — 10 дней я ничего не могла есть, а только пила, причем раз в 10 больше, чем обычно, из-за такой большой нагрузки на почки даже болела спина; и пропадало обоняние. Причем пропало оно не сразу, а после ужасного эпизода седьмого дня, и так же резко вернулось.
На 14-й день мне сделали снимок легких в частной клинике. До этого снимки не делали, потому что в медицинской системе коллапс. Как будто плотину прорвало.
Врачи заботятся только о совсем тяжелых, а тех, кто хоть как-то стоит на ногах, отправляют домой.
Но я хотела знать, что там с моими легкими, поэтому поехала в частную клинику.
Тест на коронавирус мне тоже не хотели делать. Врачи объясняли, что 40% тестов ложноотрицательные и это мешает терапевтическим мероприятиям, потому что людей, у которых ошибочно не выявлен ковид, отправляют домой без лечения. Из-за этого у нас погибла 16-летняя девочка. Врачи, я так понимаю, сейчас ориентируются исключительно на симптомы — хрипы в легких, температура, сухой кашель, давление в грудной клетке.
На 10-й день болезни, во второй раз приехав в палатки к врачам, я все-таки добилась, чтобы они у меня взяли анализ на ковид. Тест оказался отрицательным, но врачи сразу сказали, что у меня абсолютно точно коронавирус и что это еще раз подтверждает, что эти тесты бесполезны.
Надо помочь тем, кто слабее вас
Как рекомендовали врачи, я соблюдала самоизоляцию от близких всю болезнь и еще неделю с того дня, как прошли симптомы. Сегодня я впервые разрешила девочкам обнять меня, и они были очень рады. Муж тоже болел, но легко. Мы считаем, что у всех нас был коронавирус, и поэтому всей семьей не выходим из дома с начала режима самоизоляции во Франции, чтобы никого не заразить.
Соседи по очереди приносят нам еду — фрукты, овощи, молочные продукты — и ставят в палисадник. Они очень нам помогают, без них мы бы не выжили.

Сосед Жан Кристоф привозит овощи семье Татьяны и другим больным соседям в квартале
Во время болезни я отказалась от всей негативной информации. Отключилась от плохих новостей окончательно после того, как друзья прислали новость, что у нас умерла от ковида 16-летняя девочка. На сегодня во Франции от коронавируса умерли 10 тысяч человек, об этом я узнала только вчера.
Для меня болезнь была как восхождение в гору. Перед тобой идет другой альпинист, смотришь ему в ноги и не думаешь, сколько тебе еще тысяч метров подниматься. Надо просто идти — и ты идешь. Дошел, а потом спустился.
Медицинская система в коллапсе, лекарства не существует. Надежда только на собственную иммунную систему.
Поэтому лучше, конечно, избежать заболевания. Простые меры — дистанцироваться, мыть руки, пересидеть дома. Поверьте, это лучше, чем потом лечиться. Самое ужасное, что заражаются доктора, работая без защиты, а заболеют они, кто будет спасать нас? От простых людей сейчас требуется этим докторам дать возможность работать в условиях, когда они могут обеспечить себе безопасность, а не когда они от усталости забывают, помыли руки или нет. Франция сейчас поездами развозит больных в те госпиталя, где еще есть места. А нужно, конечно, растянуть эпидемию во времени, а не в пространстве.
Так как по образованию я эколог, мне бы хотелось, чтобы, когда это закончится, люди задумались. На Земле есть место для дикой природы, а есть — для человека. Так вот, человеку нужно знать свое место и дикую природу оставить в покое, потому что этот взбесившийся коронавирус, кошмар, вырвавшийся на волю, случился потому, что наша популяция рубит сук, на котором сидит, и уничтожает естественную среду животных, которые с этими вирусами живут вместе миллионы лет. Мне бы также хотелось, чтобы большинство людей пересело на велосипеды. Тогда бы мы были более здоровыми, устойчивыми к инфекционным заболеваниям и меньше загружали бы окружающую среду.
И еще очень хочется, чтобы каким-то чудом этот кошмар миновал Россию. В Волгограде живет часть моей семьи. Там у меня папа, ему 88 лет. Соседи сшили ему многоразовую маску и положили в почтовый ящик. Я им очень благодарна. Мы спасемся только благодаря таким неравнодушным людям, которые помогают тем, кто сейчас слабее их.

Чтобы понять возраст заболевших коронавирусом COVID-2019 нужно обратиться к официальных данным ВОЗ. На данный момент есть лишь два надёжных источника, которые предоставили статистику возраста, пола и заболевания, в зависимости от смерти пациентов с короновирусом:
- Доклад ВОЗ WHO-China Joint Mission опубликованный 28 февраля 2020 года, который основан на 55924 лабораторно подтверждённых случаях заражения коронавирусной инфекцией. Данные в нём были собраны по состоянию на 11 февраля [документ].
- Документ китайского центра по контролю и профилактике заболеваний (CCDC), опубликованный 17 февраля 2020 года. Он основан на 72314 подтверждённых, подозреваемых и бессимптомных случаях COVID-19 в Китае на 11 февраля. Документ был опубликован в Китайском журнале эпидемиологии [ссылка].
Возраст умирающих от коронавируса
Чтобы примерно показать возраст умирающих от коронавируса используем показатель летальности COVID-19:
Death Rate = (число смертей / количество заражений) = вероятность смерти при заражении вирусом (в процентах).
Эта вероятность изменяется в зависимости от возрастной группы. Показанные ниже проценты не должны быть около 100%, поскольку они НЕ представляют долю смертей от коронавируса по возрастным группам.
Показатель Death Rate показывает риск смерти в случае заражения COVID-19 для конкретной возрастной группы:
| Возраст | Заразилось человек | Умерло человек | Вероятность смерти |
|---|---|---|---|
| 80+ лет | 1408 | 208 | 14,8% |
| 70-79 лет | 3918 | 312 | 8,0% |
| 60-69 лет | 8583 | 309 | 3,6% |
| 50-59 лет | 10008 | 130 | 1,3% |
| 40-49 лет | 8571 | 38 | 0,4% |
| 30-39 лет | 7600 | 18 | 0,2% |
| 20-29 лет | 3619 | 1 | 0,2% |
| 10-19 лет | 549 | 7 | 0,2% |
| 0-9 лет | 416 | – | – |
Как видите, среди детей младшего возраста смертность нулевая. У более старшего возраста наблюдается относительно немного случаев летального исхода заболевания.
Вероятность умереть вследствие заражения коронавирусом увеличивается с возрастом и достигает почти 15% у пожилых людей старше 80 лет.
Из таблицы видно, что средний возраст заболевших коронавирусом COVID-2019 составляет от 40 до 49 лет.

Смертность в зависимости от пола
Чтобы посчитать вероятность смерти от COVID-19 по полу человека используем коэффициент смертности:
Коэффициент смертности = (количество смертей / количество случаев) = вероятность смерти при заражении вирусом (%).
Эта вероятность отличается в зависимости от пола. При изучении этих цифр необходимо учитывать, что курение в Китае гораздо более распространено среди мужчин. Курение увеличивает риск респираторных осложнений и, соотвественно, умереть от коронавируса.
| Пол | Умерло человек | Вероятность смерти |
|---|---|---|
| мужской | 653 | 2,8% |
| женский | 370 | 1,7% |
Получается, что вероятность умереть от коронавируса выше у мужчин, которые чаще относятся к своему здоровью небрежно, нежели женщины.
Предшествующие смерти заболевания
Существующими заболеваниями, которые повышают риск смерти пациентов от инфекции COVID-19, являются:
Для расчёта летальности COVID-19 по коморбидности (состояние, при котором у пациента имеется два или более хронических заболевания, патогенетически связанных между собой и протекающих одновременно), используем показатель Death Rate Z:
Death Rate Z = (число смертей / количество случаев) = вероятность смерти при заражении вирусом (%).
Эта вероятность отличается в зависимости от ранее существовавших заболеваний.
Процент, показанный ниже, никоим образом НЕ представляет долю смертей в зависимости от ранее существовавшего заболевания. Скорее, он показывает для пациента с данным ранее существовавшим состоянием риск умереть, если он заразится COVID-19.
| Заболевания | Умерло человек | Вероятность смерти |
|---|---|---|
| Сердечно-сосудистые заболевания | 161 | 10,5% |
| Диабет | 80 | 7,3% |
| Хроническое респираторное заболевание | 92 | 6,3% |
| Повышенное артериальное давление | 32 | 6,0% |
| Рак | 6 | 5,6% |
| Нет заболеваний | 133 | 0,9% |
| Нет данных * | 617 | 2,6% |
* — пациент не знает о наличии у него хронических заболеваний.
Мы будем обновлять эту статью по мере появления новых данных из официальных источников.
Исследование о том, сколько больных коронавирусом может спасти российская медицина
По состоянию на 30 марта Россия была в начале четвертого десятка стран мира по числу заболевших коронавирусом — 1836 человек. Немного по сравнению с лидерами, но число заболевших начиная с 16 марта растет похожими темпами.
![]()
Тем не менее, сегодня существуют десятки прогнозов для COVID-19, основанные на базовой модели распространения болезней (SIR) и ее модификации SEIR, в которой учитывается инкубационный период.
Россия укладывается, например, в модели с открытыми для публики симуляторами, разработанные профессором Института клинической эпидемиологии и прикладной биометрии Тюбингенского университета Мартином Эйхнером и исследовательской группой Рихарда Нехера из Базельского университета . Обе модели применимы к России, так как их выводы соответствуют нынешним показателям эпидемии в нашей стране. В частности, с уровнем ограничения контактов на 20% модель Нехера демонстрирует сегодняшние показатели эпидемии в России, модель Эйхнера говорит, что заболевших должно быть 2,5 тыс. человек.
При сохранении такого уровня ограничения число заболевших в России могло достигнуть 1 млн человек к середине июня. Однако с 30 марта ситуация должна поменяться: в Москве, на которую приходится 66% заболевших в России, введен неофициальный карантин. Пока невозможно оценить точно, насколько он сократит контакты, но, видимо, не менее, чем на 60%, — о таком сокращении пассажиропотока в московском метро мэрия города заявила еще по итогам 28 марта.
По модели Базельского университета, при таком сценарии число болеющих будет сохраняться на уровне менее 10 тыс. человек. Но как только карантин будет снова смягчен до 20% ограничения контактов, заболеваемость снова начнет расти. Если, например, ослабить карантин через два месяца, то в сентябре будет достигнут уровень в тот же миллион больных.
По данным статистики коронавируса в США , 20% нуждаются в госпитализации и 5% из числа заболевших нуждаются в интенсивной терапии, включая использование аппаратов искусственной вентиляции легких (ИВЛ). Для России, если основываться на моделях Эйхнера и Базельского университета, если бы не было введено жесткого карантина, это означало бы потребность в интенсивной терапии для 50 тыс. больных уже в июне. При суровом карантине в течение двух месяцев и последующем смягчении до 20%-го ограничения контактов — осенью.
Как оснащены российские больницы в сравнении с мировым уровнем
Организация экономического сотрудничества и развития (ОЭСР) ведет статистику по состоянию систем здравоохранения в 36 странах-членах этой организации и некоторых сотрудничающих с нею странах, включая Россию). В данных ОЭСР Россия занимает третье место по числу коек на душу населения: впереди только Япония и Южная Корея. У них по 13,1 и 12,3 коек на 1 тыс. человек соответственно, в России — 8,1, на четвертом и пятом местах Германия — 8, и Австрия — 7,4 .
Однако в случае России койки — это в прямом смысле слова койки. По оснащенности — например, аппаратами для КТ и МРТ — Россия на 28 месте с драматическим отрывом от лидеров: 14 аппаратов КТ на 1 млн человек в России и 111 в Японии ; 5 установок МРТ на 1 млн человек в России и 55 — в Японии.
Количество мест в отделениях интенсивной терапии и оборудования в них ОЭСР не приводит, так же как и Росстат, который собирает эти данные с больниц, но не публикует. Однако именно эти места должны обеспечивать лечение самым тяжелым больным при коронавирусе — тем, кто испытывает дыхательную недостаточность и нуждается в искусственной вентиляции легких. Сколько таких пациентов готовы принять российские больницы?
Хорошо ли оснащены российские больницы местами интенсивной терапии
Всего в российских стационарах 1 млн 172 тыс. коек . В их число входят и реанимационные. Под ними понимаются койки, оснащенные комплектом оборудования для реанимации и интенсивной терапии, в том числе аппаратами ИВЛ.
В России есть норматив относительно числа таких больничных мест. Согласно приказу Минздрава России от 2012 года , число коек интенсивной терапии должно быть не меньше 3% в больницах среднего размера (всего 200 — 400 коек), не менее 5% в больших (с общим числом коек больше 400), и не менее шести коек в больницах меньше 200 коек. Таким образом, число реанимационных коек должно составлять не менее 3% от общего коечного фонда — это минимум 35 тыс. в масштабах страны.
На практике их гораздо меньше. Например, Институт фтизиопульмонологии и инфекционных заболеваний Минздрава оценил их число всего в 12 тыс. — в три раза меньше нормы.
Сколько в России на самом деле аппаратов ИВЛ и хорошие ли они
Таким образом, количество аппаратов ИВЛ в регионе должно быть как минимум в 1,5 раза больше числа реанимационных коек. При нормативе Минздрава для реанимационных коек — минимум 3% от общего числа коек — это означает, что в российских больницах должно быть более 52 тыс. аппаратов.
Официальной статистики по количеству ИВЛ не существует. Федеральные власти с началом эпидемии провели собственные подсчеты: вице-премьер Татьяна Голикова заявила, что в России 40 тыс. аппаратов ИВЛ. Это 3,4% от общего числа коек в России, и до нормативов Минздрава не хватает более 12 тыс. аппаратов. Это общий дефицит в 23%, но в отдельных регионах он гораздо больше.
Начиная с конца февраля на совещаниях, посвященных коронавирусу, власти регионов начали сообщать результаты подсчета мощностей. Выяснилось, что на практике лишь в единицах регионов число аппаратов ИВЛ превышает 4,5% от общего числа коек: в Москве, ХМАО, Самарской, Пензенской, Калмыкии, Амурской области; близко к этому уровню в Санкт-Петербурге, Карелии, Татарстане, Кировской, Ульяновской области. Во всех остальных дефицит вплоть до двукратного и более. В Краснодарском крае, например, при таком расчете не хватает более 800 аппаратов, в Башкирии — более 380, в Белгородской области — более 240.
![]()
Области с самым большим дефицитом аппаратов ИВЛ
Можно ли быть уверенным в том, что все аппараты, попадающие в статистику, находятся в рабочем состоянии? Начиная с 2011 года — начала публикации контрактов по госзакупкам — в России было закуплено почти 17 тыс. аппаратов — это 42% всего парка ИВЛ в стране. Соответственно, оставшимся аппаратам более девяти лет. Это не предельный срок эксплуатации — все зависит от модели, но комплектующие могут требовать более частой замены. Например, кислородный датчик у распространенной в России американской модели Puritan Bennett подлежит замене раз в два года. Общее состояние парка неизвестно.
![]()
Таким образом, сейчас в российских больницах один аппарат ИВЛ приходится на 30 пациентов, причем больше половины этих аппаратов довольно старые. При коронавирусе, если опираться на американскую статистику, он нужен каждому четвертому госпитализированному.
Это означает, что как только в России число заболевших коронавирусом достигнет 800 тыс. человек, а число госпитализированных — 160 тыс., аппараты в больницах закончатся.
Какие регионы могут не справиться с эпидемией при разных сценариях развития ситуации
Число в 800 тысяч заболевших — не фантастика. Большинство моделей исходят из того, что эпидемия будет развиваться, пока не переболеет большая часть популяции . От того, насколько надолго растянется этот процесс, зависит нагрузка на больницы. Институт общественного здравоохранения Гарвардского университета разработал оценку нагрузки на больницы в зависимости от числа заболевших относительно популяции и периода, в течение которого они заболеют. При всех сценариях большинство российских регионов имеют шансы не справиться с эпидемией.
При быстром развитии эпидемии — в течение трех месяцев с захватом 20% населения — во всех регионах России не хватит аппаратов ИВЛ даже для больных коронавирусом, не считая всех остальных больных, нуждающихся в них. 40% всех коек во всех больницах будут заняты инфицированными коронавирусом.
Если эпидемия будет разворачиваться в течение полугода, то даже при самой скромной нагрузке в 20% заболевшего взрослого населения больные коронавирусом займут в среднем пятую часть всех коек в российских больницах. В большинстве регионов реанимационные мощности будут исчерпаны. Лишь в некоторых регионах — например, Самарской, Пензенской, Амурской областях, ХМАО, Тыве — имеющихся аппаратов ИВЛ хватит на всех.
При заболеваемости в 40% взрослого населения в течение полугода ИВЛ не хватит во всех регионах, причем в большинстве на каждый аппарат будут претендовать двое-трое нуждающихся в нем больных.
Применили эту методику к регионам России со следующими параметрами:
- Оценивается нагрузка на больницы при заболеваемости коронавирусом 20%, 40% и 60% населения старше 19 лет (исходя из разбиения Росстатом жителей России на возрастные группы)
- 20% заболевших в возрасте от 20 до 64 лет и 30% заболевших в возрасте 65 лет и старше нуждаются в госпитализации (по статистике больных коронавирусом в США)
- 5% заболевших в возрасте от 20 до 64 лет и 8% заболевших в возрасте 65 лет и старше нуждаются в ИВЛ (по статистике больных коронавирусом в США)
Сценарии заполнения больниц в регионах России
При расчете учитывались параметры, рекомендованные российским больницам нагрузки на период пандемии гриппа 2019-2020 года: оборот койки — четыре пациента в месяц.
Эпидемия новой коронавирусной инфекции COVID-19 превратилась в пандемию: ежедневно регистрируются новые случаи заражения в разных странах. Государства вводят карантинные меры, а обычные граждане закупают провизию и средства гигиены. Насколько оправдано такое беспокойство? Что скрывается за термином "пандемия"? В чем отличие коронавируса от гриппа, и когда заболеваемость коронавирусом во всем мире начнет уменьшаться? Об этом рассказал автор учебника по вирусологии, кандидат биологических наук, профессор кафедры микробиологии СПбГУ Алексей Потехин.
Что такое коронавирус SARS-CoV-2?

Коронавирус SARS-CoV-2 — это один из представителей семейства коронавирусов, которые и раньше находились в группе возбудителей ОРВИ человека. COVID-19 — не чума, не оспа, не корь и даже не атипичная пневмония, вспышку которой вызвал другой коронавирус в 2002 году. Нынешний возбудитель убивает, как и положено любому вирусу, только что попавшему к людям от другого зверя, но убивает умеренно. В мире ежедневно умирает от туберкулеза или от малярии столько же людей, сколько пока что умерло за все время (чуть более трех месяцев) от COVID-19. Просто за этими цифрами мы не следим в режиме онлайн.
В чём разница между коронавирусом и гриппом?
Вирус SARS-CoV-2, к сожалению, более заразный, чем грипп, но менее заразный, чем свинка или краснуха, не говоря о кори. Важно подчеркнуть, что коронавирус вообще не похож на вирус гриппа, и поэтому он не будет держать человечество в карантинах годами и десятилетиями. У коронавирусов нет особенностей и механизмов, обеспечивающих высокую изменчивость, присущую вирусам гриппа. Они, вероятно, пойдут по обычному пути таких инфекций: чем дольше вместе с человеком, тем мягче будет симптоматика, новые формы будут появляться редко и не смогут эффективно преодолевать иммунный барьер, возникающий после первого заражения. Однако примерно на полгода, по моей оценке, текущая эпидемическая ситуация может растянуться. Постепенно COVID-19 станет частью вирусного пейзажа, многие люди переболеют, и человечество начнет возвращаться к нормальной жизни.
Что такое пандемия и насколько она опасна?
Не нужно бояться слова "пандемия". Оно означает только то, что случаи заболевания выявлены в большинстве стран мира, а не то, что человечество стоит перед угрозой вымирания. Вирус вырвался за пределы одной страны, и точки роста (вспышки) возникли по всему миру. Это было неизбежно.
На наше воображение действуют растущие в реальном времени цифры инфицированных и умерших, поэтому мысленно мы подставляем к ним слово "уже". В Петербурге "уже" 8 случаев, в России — "уже" 93, в Китае было "уже" 80 тысяч. На самом деле правильнее было бы говорить "всего", потому что 80 тысяч случаев на миллиардный Китай за почти три месяца эпидемии — это не очень много. Паника сильно преувеличена.
Для каких категорий людей COVID-19 наиболее опасен?
С точки зрения биологии, если мы посмотрим на человека как на один из видов животных, коронавирус не должен был бы рассматриваться как нечто невероятно опасное. От него погибают люди с ослабленным иммунитетом, как и от любой инфекционной болезни. К счастью, дети почти не болеют, хотя могут переносить вирус бессимптомно. Здоровые взрослые люди, скорее всего, перенесут инфекцию "на ногах": кто-то немного потемпературит, кто-то переболеет как сильным гриппом. В больницах по показаниям, то есть при угрозе жизни, окажутся немногие. В целом ситуация не страшнее гриппа, одним из самых неприятных и опасных осложнений которого тоже является пневмония. Судя по текущей статистике, в группе по-настоящему высокого риска оказались люди за 75 (в странах с более низким уровнем жизни — за 70), особенно с какими-либо сопутствующими заболеваниями.
Возможно ли контролировать распространение вируса?
Коронавирус SARS-CoV-2 больше никуда не денется из нашей жизни: сам он не исчезнет, его не уничтожат карантинами, лекарств против него, как и против большинства вирусов, а все врачебные рекомендации — это поддерживающая терапия. Скорее всего, предположительно к лету, появится вакцина, но в массовую практику она выйдет не раньше конца года, так как время испытаний любой вакцины сократить нельзя. Поэтому подавляющая часть населения планеты этим вирусом обречена переболеть. И это важно, потому что лучшее средство от инфекционных заболеваний — коллективный иммунитет: чем больше людей переболело и приобрело иммунитет, тем меньше новых случаев заболевания будет происходить, и постепенно болезнь отойдет на задний план. Не верьте слухам о повторных заражениях: на коронавирусы иммунитет обязан вырабатываться надежно.
Зачем тогда нужен карантин?
Карантины направлены на то, чтобы не достигнуть китайских показателей за короткое время. Меры безопасности, которые принял Китай и сейчас принимает Европа и остальной мир, абсолютно беспрецедентны. Их главная цель: снизить одновременную нагрузку на больницы при массовых вспышках (что сейчас происходит в Италии и выглядит трагично), а также растянуть распространение инфекции во времени. Многие люди рано или поздно заболеют, но главное — чтобы не все сразу.
К тому же мы не хотим отдавать этому вирусу ни одного из наших стариков, среди которых — чьи-то родители, бабушки и дедушки. Для этого их необходимо вовремя положить в специально оборудованную палату в больнице, в том числе — с аппаратом для искусственной вентиляции легких. Мы знаем, что количество палат ограничено, приборов для ИВЛ тоже не очень много, к тому же они постоянно требуются массе других людей, которые не могут сами дышать по другим причинам — не из-за коронавируса.
Нужна полная изоляция?
Не надо путать полную самоизоляцию с разумным снижением социальной активности. Нет весомых причин скупать годовой запас продовольствия в магазинах: их, очевидно, не закроют, а макароны потом придется долго доедать. Не нужно бояться выходить на улицу.
Бояться нужно за бабушек и дедушек. Вот им как раз лучше поменьше выходить из дома и общаться с другими людьми: не только не ездить на маршрутках, но и не выбираться в филармонию, музеи и другие места проведения культурного досуга. Их это вряд ли обрадует, но в ближайшее время им лучше реже встречаться с детьми и внуками, которые могут принести опасную инфекцию, сами того не зная. Объясните это вашим пожилым родственникам и друзьям, а также постарайтесь сами обеспечить им режим минимальных контактов.
Читайте также:


