Микоплазма пневмония провоцирует коронавирус
— Мало того, что вы один из лучших пульмонологов Европы, вы ещё и в главной группе риска сейчас по коронавирусу. Дайте, пожалуйста, рекомендации для людей вашего поколения и чуть помладше, то есть для тех, кто, как мы видим, действительно подвержен высокой летальности — и в Китае, и в Италии, и в Иране.
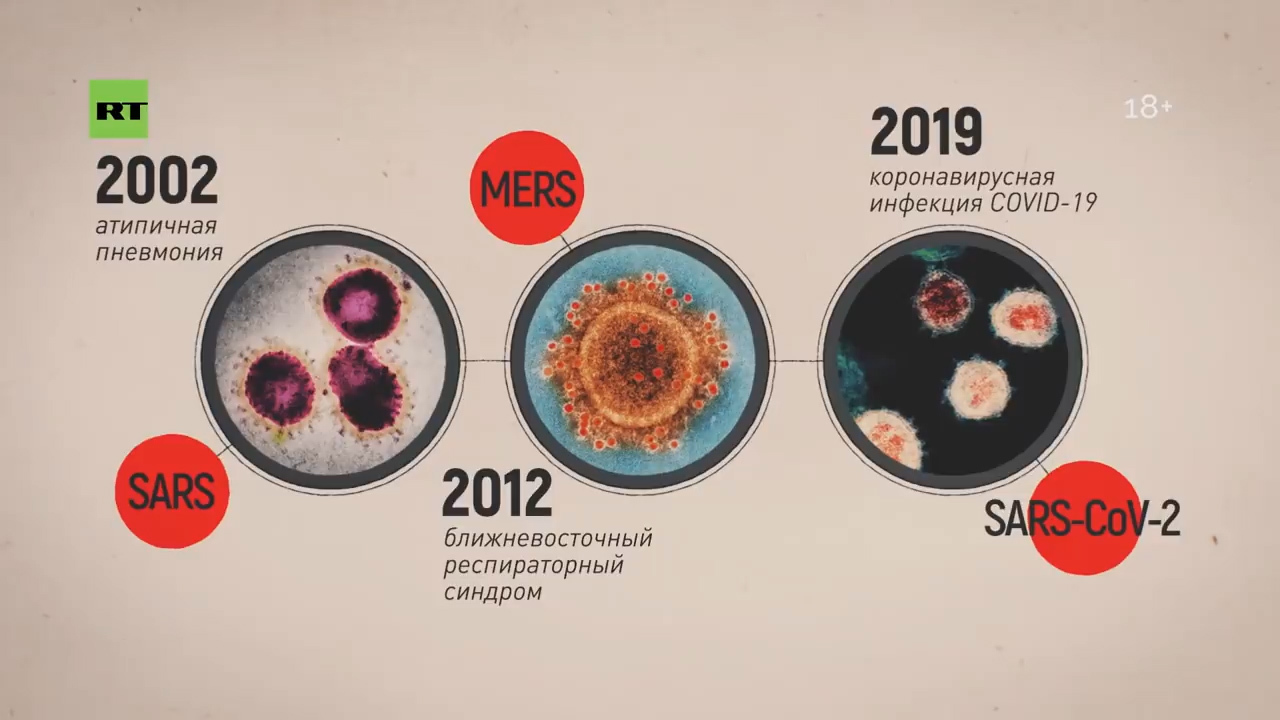
— Для того чтобы понять группы риска при этом заболевании: в первую очередь это люди, которые контактируют с животными, представляющими биологический резервуар. Скажем, 2002 год — это были африканские кошечки, в 2012 году это были верблюды, а сейчас немножко путается наука, до конца не установлено. Больше данных, что это определённый сорт летучей мыши — тот, который китайцы употребляют в пищу.
Вот эта летучая мышь распространяет коронавирус через испражнения. Поэтому идёт обсеменение. Допустим, рынок — морепродукты или какие-то другие продукты и так далее. Но когда мы говорим об эпидемии, то человек заражает человека. Поэтому эта фаза уже пройдена. Сейчас человек заражает человека.
Коронавирусы — очень-очень распространённая вирусная инфекция, и человек с ней встречается в жизни много-много раз. Ребёнок в течение года до десяти раз переносит заболевания, которые мы называем острой простудой. А за этой острой простудой стоят определённые вирусы.
И второе место по своей распространённости занимает как раз коронавирус. Проблема в том, что от этих вроде бы безобидных возбудителей отмахивались, никогда не могли понять причинно-следственных отношений. Если, скажем, ребёнок простыл, у него насморк, что за этим пойдёт? И так далее. Где-то в течение двух недель малыш или взрослый болеет — и всё это бесследно исчезало.
А вот в 2002-м, 2012-м и теперь уже в 2020 году ситуация качественно изменилась. Потому что те серотипы, которые стали циркулировать… они поражают эпителиальные клетки.

Эпителиальные клетки — клетки, которые выстилают дыхательные пути, желудочно-кишечный тракт и мочевыводящую систему. Поэтому у человека симптомы лёгочные, симптомы кишечные. И при исследовании анализов мочи тоже выделяют… такую нагрузку.
Но эти новые штаммы, о которых мы сейчас с вами ведём беседу, у них есть такие свойства — вступить в контакт с рецептором второго типа, ангиотензин-превращающего фермента. А с этим рецептором связано такое серьёзное проявление, как кашель.
Поэтому у больного, у которого появляются симптомы поражения нижнего отдела дыхательных путей, характерный признак — кашель. Это поражаются эпителиальные клетки самых-самых дистальных отделов дыхательных путей. Эти дыхательные трубочки очень маленькие.
— Дистальных — дальних, вы имеете в виду?
— Дальних. Маленького диаметра.
— Значит, это то, что рядом с бронхами находится у нас?
— Это бронхи, потом уже бронхиолы, респираторные бронхиолы. И когда воздух, диффузия газов идёт на поверхности альвеол, то они проходят как раз этот участок дыхательных путей.
— То есть первичный. Первое — это кашель.
— Нет, первое — это насморк, першение в горле.
— Вот говорят, что насморка как раз нет.
— Нет, это проблемы больших данных. Обработаны 74 тыс. историй болезни, и у всех ринорея (насморк. — RT) была. Когда вам так говорят — там действительно есть некоторые нюансы. Биология такая. Биологическая мишень вируса — эпителиальные клетки. Нос, орофарингеальная область, трахея, и потом мелкие бронхиолы, которые являются особенно опасными для человека. А оказалось, что, имея этот механизм, они приводят к резкому срыву иммунитета.
— Почему?
— Объяснение, которое сегодня даёт наука, — вовлекается в процесс белок, который называется интерферониндуцированный протеин-10. Вот именно с этим белком связана регуляция врождённого иммунитета и приобретённого иммунитета. Как это увидеть? Это очень глубокое поражение лимфоцитов.
— То есть у вас падают лимфоциты сразу на общем анализе?
— Да. И если там лейкоциты повысятся, тромбоциты повысятся, а более устойчивой является именно лимфопения, то есть лимфотоксический эффект самих вирусов. Поэтому сама болезнь имеет как минимум четыре очерченных этапа. Первый этап — это вирусемия. Безобидная простуда, ничего особого нет. Семь дней, девять — приблизительно в этом интервале.
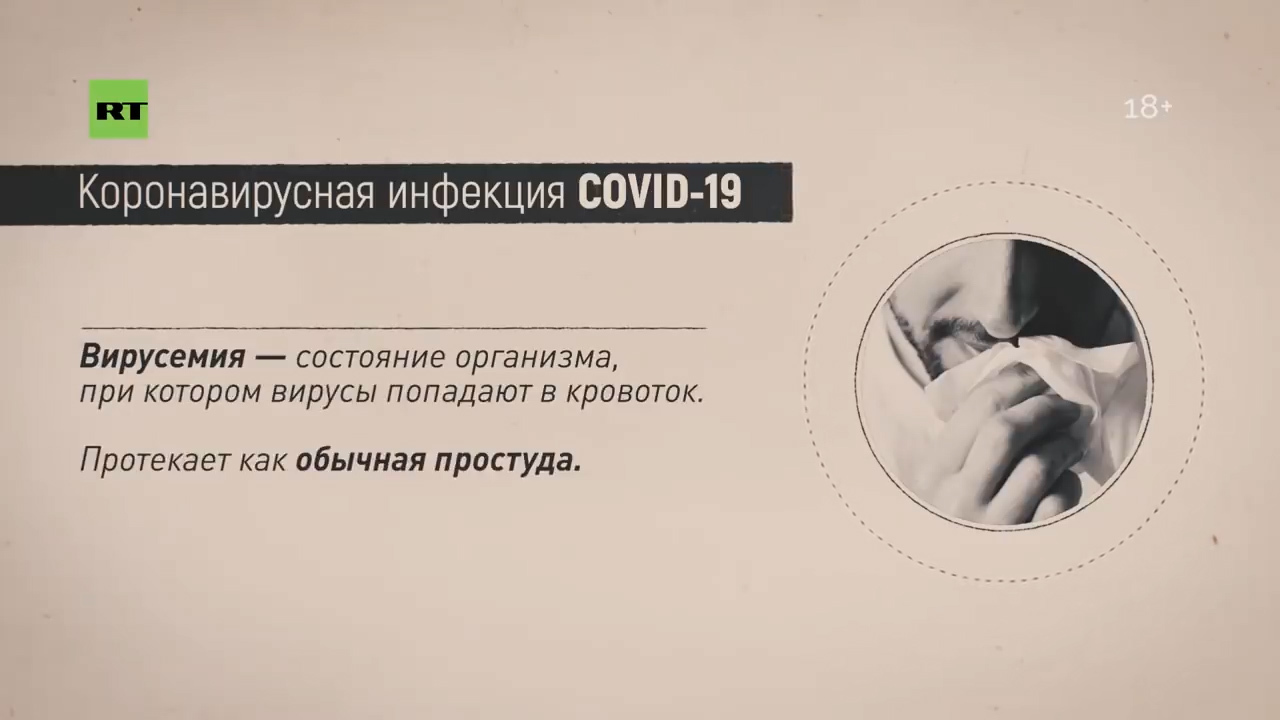
А вот начиная с девятого дня по 14-й ситуация качественно меняется, потому что именно в этот период формируется вирусно-бактериальная пневмония. После поражения эпителиальных клеток в анатомическом пространстве дыхательных путей происходит колонизация микроорганизмов, в первую очередь тех, которые населяют у человека орофарингеальную область.
— То есть уже бактерии?
— Бактерии, да. Поэтому эти пневмонии всегда вирусно-бактериальные.
— Значит, вирус, так сказать, наполняет альвеолы, где всё время живут какие-то бактерии? И они сами по себе где-то живут, в каком-то количестве?
— Вообще, мы считаем, что нижний отдел дыхательных путей стерилен. Вот так устроен механизм защиты, что именно нижний отдел дыхательных путей.
— Там ничего нет.
— Не заселён. Когда вирус внедрился и он нарушил этот барьер, там, где была стерильная среда в лёгких, начинают колонизироваться, размножаться микроорганизмы.
— То есть не вирус вызывает пневмонию? Всё равно пневмонию вызывают бактерии, конечно.
— Ассоциации: вирус — бактерии.
— Да.
— Окно, где врач должен проявить своё искусство. Потому что часто вирусемический период — как лёгкое заболевание, как лёгкая простуда, недомогание, насморк, лёгкая температура небольшая, субфебрильная. А вот период, когда кашель усилился и когда появилась одышка, — это два признака, которые говорят: стоп, это уже качественно другой пациент.
Если эта ситуация не контролируется и болезнь прогрессирует, то наступают уже более серьёзные осложнения. Мы называем это респираторным дистресс-синдромом, шоком. Человек дышать самостоятельно не может.

— Отёк лёгких?
— Понимаете, отёков лёгкого много, на самом деле, бывает. Если быть точными, мы это называем некардиогенный отёк лёгкого. Если, скажем, кардиогенный отёк лёгкого мы можем лечить с помощью определённых лекарственных препаратов, то этот отёк лёгкого можно лечить только с помощью машины механической вентиляции лёгких или продвинутых методов, таких как экстракорпоральная гемоксигенация.
Если человек переносит эту фазу, то иммуносупрессия, вызванная поражением приобретённого и врождённого иммунитета, становится губительной и у больного присоединяются такие агрессивные возбудители, как синегнойная палочка, грибы. И те случаи смерти, которые произошли, — у 50%, которые длительно находились на искусственной вентиляции лёгких, альвеолы все заполнены грибами.
Грибы появляются тогда, когда глубокая иммуносупрессия. Какая же судьба человека, который перенес всё это? То есть он перенёс вирусемию, он перенёс вирусно-бактериальную пневмонию, он перенёс респираторный дистресс-синдром, некардиогенный отёк лёгкого и он перенёс септическую пневмонию. Он будет здоров или нет? И вот, собственно говоря, сегодня мир озабочен именно этим: какая судьба у человека, у тех вот 90 тыс. китайцев, которые перенесли коронавирусную инфекцию?

— 90 тыс. — они сами по себе перенесли, они на ИВЛ не лежали, грибов у них не было. ОРЗ и ОРЗ.
— Но сама проблема — она очень важна. Потому что практическая медицина стоит перед фактом резкого роста так называемых лёгочных фиброзов. И вот у этой группы лиц, перенёсших коронарную инфекцию, в течение года формируется фиброз лёгкого.
— То есть когда лёгочная ткань уплотняется?
— Да. Как жжёная резина. Лёгкое становится как жжёная резина, если аналогию проводить.
— К вам попадает пожилой человек, у него точно диагностирован коронавирус. И он ещё не на девятом дне, то есть его ещё не надо на ИВЛ класть. Как вы его будете лечить?
— Вы знаете, в чём дело: мы таких больных пока не лечим, потому что нет лекарственных препаратов, лекарственных средств, которые надо применять в этой фазе. Панацеи нет. Потому что лекарство, которое бы действовало на вирусемию, на вирусно-бактериальную фазу, на некардиогенный отёк лёгкого, на сепсис, — панацея, такого не может быть.
Потому что, если вернуться к опыту 2002 года, когда увидели уязвимость медицинского персонала, врачам, сёстрам рекомендовали применять тамифлю и озельтамивир — антигриппозный препарат. И при определённых серотипах коронавируса, действительно, механизм внедрения в клетку тот же, как при вирусах гриппа. Поэтому показали, что эти препараты могут защитить лиц, где высокий риск развития этого заболевания.
Или же у него выявляется носительство вируса, ему дают эти препараты и так далее. Но это, я ещё раз хочу сказать, серьёзной доказательной базы не имеет. Ситуация, которая наиболее грозная, потому что она определяет судьбу человека. Простудное состояние — одно дело. А другое дело — когда вирусно-бактериальная пневмония, это принципиально другая вещь.
И здесь очень важно подчеркнуть, что только антибиотиками помочь такому больному проблематично. Здесь должна быть обязательно комбинированная терапия, которая включает средства, стимулирующие иммунитет. Это очень важный момент.
— А что вы имеете в виду? То есть, условно говоря, вы ему пропишете амоксиклав с каким-то иммуномодулятором?
— Да, обычно назначают цефалоспорины четвёртого поколения, не амоксиклав, в комбинации с ванкомицином. Такая комбинация — широкая, потому что очень быстро идёт смена грамположительной и грамотрицательной флоры. А вот какой иммуномодулирующий препарат назначить — это вопрос для научного исследования.
Итак, мы понимаем, что резко пострадает иммунитет. Мы понимаем высокую уязвимость человека к той инфекции, которая у него начинает колонизироваться в дыхательных путях. Поэтому, к сожалению, мы как бы чёткой линии не имеем. Но то, что реально может помогать таким больным в такой ситуации, — это иммуноглобулины. Потому что это заместительная терапия.
И поэтому таким больным, чтобы не разыгрался сепсис, по крайней мере, они не вошли в фазу сепсиса, назначают высокие иммуноглобулины. Американские врачи применили средство у своего больного, которое применяют при лихорадке Эбола. Это препарат группы, аналог нуклеозидов. Это группа препаратов, которые применяют при герпесе, при цитомегаловирусе и так далее.
— То есть это противовирусная или поддерживающая антивирусную терапию, да?
— Нет, это препарат, который действует всё-таки на те механизмы в клетке, которые противостоят репликации вируса. Вот у меня в руках (фотография президента США Дональда Трампа. — RT). Он собрал всю верхушку, которая могла бы высказаться по препаратам перспективным. Два вопроса, которые он поставил, он готовился к этой конференции. Первый вопрос: насколько учёные Соединенных Штатов Америки готовы к внедрению вакцины?
— Полтора года.
— Да, совершенно точно. Это два года. Он говорит: что в таком случае? Есть ли у страны препараты, которые могли бы защитить? И, собственно говоря, они сказали: да, такой препарат есть.
— Что?
— Что это за препарат? Он называется ремдесивир.

— Давайте посмотрим его.
— Вот учёные сказали, учитывая тот опыт, который есть, и обсуждения и так далее. Хотя, конечно, есть другие препараты, которые активно изучаются. Вообще, это направление очень интересное: что, собственно говоря, считается перспективным. Перспективным считается применение стволовых мезенхимальных клеток. Но в какой стадии?
— Слушайте, вот вы, как человек, который много лет этим занимается, от астмы до пневмонии, можете как-то попытаться спрогнозировать развитие этой эпидемии, например, в России?
— Вы знаете, в чём дело? Я хочу сказать, что, если Россию сравнивать с окружающим миром и брать коронавирус 2002 года, там ни одного больного не было.
— Может, мы просто не диагностировали?
— Он у нас вообще единственный сертифицированный, да?
— Вирус уже в России, как бы санэпидемслужба ни старалась. Как вы считаете, как он будет развиваться? Закончится ли он весной, например, с приходом лета?
— Знаете, мне кажется, картинка повторяет то, что было тогда. Это, если вы помните.
— Тогда — в 2002 году? То есть когда был SARS?
— Он отличается на 16, по-моему, нуклеозидов.
— Если пойдёт по этому сценарию, то нужно сказать, что где-то в апреле-мае эта проблема уже остро, по крайней мере, стоять не будет.
— Просто из-за сезонного прекращения респираторных инфекций?
— Да. Климатический фактор, целый ряд других факторов. Сейчас, когда беда, конечно, к нам приходит не из Китая, а из Европы. Те, кто возвращается из этих стран, в первую очередь из Италии, сегодня, запомните: Урбани. Это он сделал очень многое. Я считаю, это просто подвиг врача, который так много сделал. Это был вирусолог из Милана.

— Тогда, в 2002 году?
— Он эксперт ВОЗ, я с ним встречался по линии Всемирной организации здравоохранения. Он в списке был эксперт по коронавирусам. И тогда его направили в Ханой. Они распределились, ему достался Вьетнам. И во Вьетнаме, когда он приехал, была паника. Врачи перестали выходить на работу. Медицинский персонал тоже. Больные есть, а врачебного и медицинского персонала нет.
Он оценил ситуацию. С трудом ему удалось переломить её, снять эту паническую ситуацию, которая была тогда в госпитале. Ну а самое главное — он стал общаться с правительством и сказал: закрыть страну на карантин. Вот откуда всё это пошло. Это пошло от Урбани. Они начали артачиться.
— Вьетнамцы?
— Да, Вьетнам. Что это экономика, туризм и так далее. В общем, он нашёл эти слова, он убедил. И Вьетнам — первая страна, которая вышла из этого. И он посчитал, что его работа закончена. Он набрал материал для вирусологического обследования и сел в самолёт, который летел в Бангкок.
Там американские вирусологи, они должны были встретиться. А когда уже полетел, понял, что заболел. Заболел так же, как эти несчастные вьетнамцы в том госпитале. И он стал всё записывать, описывать. Вот время такое-то — моё самочувствие такое-то.
— Лететь три часа?
— Какие рекомендации вы можете дать человеку, который обнаруживает у себя… Ну то есть мы уже договорились, что вирус в общей популяции. Мы уже не можем, на самом деле, его контролировать.
— Да. Значит, такие обывательские рекомендации?
— Да, именно так.
— В первую очередь — это всё-таки хороший уход за слизистой носа и орофарингеальной областью.
— То есть покупаешь морскую воду и себе…
— Да, и промываешь тщательно. Но лоры — они очень хорошо показывают эффективный лаваж. То есть должно прийти всё-таки ощущение свободного дыхания. Второе место — это орофарингеальная область за увулой. И там тоже нужно хорошо сделать лаваж орофарингеальной области.
— То есть надо прыскать не только в нос, но и глубоко в гортань?
— Да, и прополаскивать. И не лениться делать до тех пор, пока не придёт чувство чистых, хороших дыхательных путей. Из всех путей это средство самое эффективное. Я бы посоветовал тем людям, которые могут себе позволить, приобрести небулайзер или.
— То есть такой аэрозольный, да? С ультразвуком?
— Да. И он позволяет гигиену именно верхней части дыхательных путей доводить до хорошего состояния. Когда присоединяется кашель — желательно всё-таки применить те лекарства, которые мы прописываем больным бронхиальной астмой. Это или беродуал, или вентолин, или сальбутамол. Потому что именно эти препараты улучшают мукоцилиарный клиренс, снимают спазм.
— То есть отхаркивающий? АЦЦ?
— Да, АЦЦ и флуимуцил. И чего нельзя делать — это применять глюкокортикостероиды. Этот вирус, его репликация резко нарастает.
— Что это значит?
— Глюкокортикостероиды — это преднизолон, метилпреднизолон, дексаметазон, метаметазон.
— То есть не надо колоть гормоны, условно говоря, если у вас вирусная инфекция?
— Есть ингаляционные стероиды. Но есть больные с астмой, которые заболели, находятся на этой терапии. Это уже как бы индивидуальные решения. Конечно, 2020-й войдёт в историю медицины как новая болезнь. Мы должны это признать, что мы поняли новую болезнь. Две новые пневмонии пришли. Это пневмония, которая вызывается электронными сигаретами, вейпами, и сейчас в Соединённых Штатах от этого умерли.
— . несколько тысяч подростков. Да, это известный факт, и чем лечить — непонятно. Сажаешь на ИВЛ — они умирают сразу.
— Да. Вы понимаете, в чём проблема-то? Вот у них развиваются те изменения в лёгких, которые возникают при этом. Они вроде бы схожие. Это респираторный дистресс-синдром, о котором мы с вами ведём разговор. В литературе поднимаются очень серьёзные вопросы: роль коронавирусов в трансплантологии. Одна из проблем — это облитерирующий бронхиолит, который возникает особенно при пересадке.
— Пересадке лёгких?
— Да, лёгких и костного мозга. Стволовых клеток. Вот, собственно говоря, всё хорошо сделано, всё нормально, человек ответил на эту терапию, а начинает нарастать проблема дыхательной недостаточности. И причину этих бронхиолитов поймали — это коронавирус. То есть новое знание пришло.
37-летний москвич Иосиф К. (имя изменено. — Прим. ред.) не знает точно, как заразился коронавирусом, хотя на всех этапах врачи подробно расспросили, с кем он контактировал в последние две недели, и связались с каждым из списка. Потом многие из этих людей говорили Иосифу, что медики действительно звонили им, обещали приехать и взять анализы.
Иосиф — бизнесмен, часто встречается с самыми разными людьми. Могло случиться так, что кто-то из партнеров в это время бессимптомно переносил болезнь. Может быть, он заразился через преподавательницу сына, недавно вернувшуюся из Италии, впрочем, у самой женщины никаких признаков инфекции и отрицательные тесты на коронавирус. А может, виной всему детский день рождения, куда они ходили всей семьей и где также были люди, отдыхавшие за границей, на горнолыжных курортах.
— В том и проблема, человек может без симптомов ходить две недели, распространять вирус, при этом сам так и не заболеет, — говорит он.
Скорая приехала через восемь минут
Первым заболел сын Иосифа, потом он сам, а уже после его госпитализации — дочь и жена. Сложнее всего болезнь перенес Иосиф. Началось все с сухого кашля и невысокой температуры — 37,2. С этими симптомами мужчина прожил два дня, пока температура не поднялась до 38,7 градусов.

— Я вызвал скорую, так как не хотел ехать в поликлинику сам и заражать людей вокруг, если это действительно коронавирус. Они приехали ко мне неохотно. После осмотра они предложили поехать в стационар. Я сказал, что сначала хотел бы сдать анализы и потом только принимать решение, действительно ли меня нужно изолировать. Поэтому вызвали уже специальную бригаду, которая взяла мазки у меня и моего сына.
Через три дня Иосифу позвонили из Роспотребнадзора, сказали, что у него положительный результат. О сыне информации не было.
— Я морально начал готовиться к тому, что меня положат в стационар. Думаю, ну, часа через два, может быть, приедут. Приехали через 8 минут. Это было весьма впечатляющее зрелище: четыре человека в костюмах космонавтов являются к тебе домой, полтора часа заполняют документы и решают, куда тебя везти, — вспоминает Иосиф.
Его положили в стационар. В тот день больными коронавирусом заполнили целый этаж госпиталя. Позже мужчина спрашивал у врачей, есть ли среди пациентов тяжелые. По их словам, была одна палата с четырьмя пожилыми женщинами и там — один случай средней тяжести, во всех остальных палатах — молодые люди, которых так же лечили от пневмонии.

В палате с Иосифом лежали еще три человека, один из них совсем не имел признаков коронавируса или любого другого респираторного заболевания. Иосиф рассказывает:
За два дня до госпитализации Иосиф делал рентген легких — они были чистые. В больнице легкие проверили снова, сделали КТ, и оказалось, что за это время успела развиться двусторонняя пневмония. Кроме этого, долго держалась температура, кашель, ломило суставы, но в целом, говорит Иосиф, болезнь протекала комфортно, как ОРВИ.
Каждый день в палату приходили три группы медработников: в первой — лечащий врач, во второй — терапевт, в третьей — пульмонолог. Лечили двумя видами антибиотиков — в уколах и капельницах, регулярно делали КТ, сам он принимал препараты, которыми обычно лечат ОРВИ.
Выписали Иосифа 12 дней спустя, когда ушли все симптомы. При этом он до сих пор не знает окончательный результат анализов на Covid-19.
Впереди — 14 дней в самоизоляции
Иосиф связывался с больницей, но не получил ответа — те три анализа положительные или отрицательные.
— Уже дома, после того как я выписался, у меня взяли два анализа. Результаты я также узнать не могу: по телефону не сообщают, потому что это информация защищенная, а приехать я не могу, потому что под постановлением, — отмечает он.
По наблюдениям Иосифа, ситуация с анализами сейчас вообще запутанная. В его семье положительные и отрицательные тесты появлялись рандомно.

— Сначала положительные у меня, а у сына нет, но это практически невероятно: люди сидят в изоляции, один болен, другой — здоров. Потом, когда я уже выписался, вдруг возник положительный результат у жены. Но у нее выраженной симптоматики, как у меня, не было. Приехали медики, взяли повторный анализ, сказали, что приедут через три дня, и не приехали. Потом сказали, приедут через 10 дней — тоже не приехали, — говорит Иосиф.
Сейчас мужчина живет отдельно от семьи. По правилам, выписавшись из больницы, он должен 14 дней провести в самоизоляции и не выходить на улицу, даже чтобы выбросить мусор или купить продуктов. При необходимости нужно обращаться к волонтерам или заказывать доставку.
— Я не считаю происходящее катастрофой, даже статистически это не так. Я серьезно, но спокойно, с холодной головой относился и отношусь к коронавирусу. Но также я понимаю, как важна сознательность граждан, вопрос самоизоляции и правильные действия государства. И важно внимательно относиться к своему состоянию. Коронавирусная пневмония развивается быстро и неожиданно. Человек это начнет чувствовать, когда у него уже будет среднетяжелое состояние, а если пропустить еще день-два, потому что неохота в больницу ехать, есть риск госпитализироваться в тяжелом состоянии и сразу попасть на ИВЛ, — заключает он.
Пандемия многим казалась чем-то далеким, пока больничные койки в Коммунарке и других клиниках не заполонили тысячи пациентов, в том числе и звездных.
Одним из первых коронавирус подхватил 78-летний Лев Лещенко. К счастью, мэтра эстрады уже выписали из клиники. А вот 70-летняя Надежда Бабкина пока под наблюдением в подмосковном госпитале. По словам пресс-службы певицы, у Надежды Георгиевны диагностировали пневмонию. Однако в окружении артистки говорят, что сама Бабкина перед госпитализацией была уверена: у нее коронавирус.
Столы для банкета накрыли в фойе театра. Рядом с Надей сидела ее подруга Ада, которая прилетела к ней на день рождения из США . Ровно через сутки возлюбленного Ады госпитализировали с коронавирусом. У Надежды тоже начался кашель, появилась температура. Она неделю лечилась дома, потом, когда совсем плохо стало, попросила доставить ее в Коммунарку.
- Как себя сейчас чувствуете? - поинтересовались мы у певца.
- Пока есть слабость. После этого нужно месяц восстанавливаться. Потихоньку вхожу в режим.
- Какие первоначальные были симптомы? Температура, кашель?
- У меня пропало обоняние. Если у вас такой же симптом, не надо списывать это на аллергию, это уже звоночек начальной стадии болезни. У кого-то вирус проходит без особых симптомов. Кто-то просто кашляет. У третьих, как у меня, потеря обоняния, температура.
По словам Михайлова , он мог подхватить вирус в самолете на гастролях.
- Я почти неделю сам лечился, в итоге довел себя до двустороннего воспаления легких, - говорит артист. - Не нужно заниматься самолечением. При первых же симптомах желательно сразу сделать КТ (компьютерную томографию легких. - Ред.). Хорошо, что медики сразу отправили меня на КТ и, не дожидаясь результатов анализов, стали лечить вирусную пневмонию. Тем самым выиграли время. Спасибо всем врачам, которые находятся сегодня на передовой. Они сейчас принимают первый и страшный удар на себя, спасая наши жизни.
Хотя сначала у артиста была диагностирована пневмония, лечили его коронавирусной терапией.
Предложил свою плазму для вакцины
- Я и до теста подозревал, что у меня коронавирус, - говорит Стас. - По ощущениям, как все протекало и как меня лечили. Так тяжело я не болел никогда. Пять дней я отлежал в больнице, потом меня дома лечили, докалывали - все вместе почти две недели. Сейчас у меня официально закончилось лечение, но врачи сказали, что я должен еще две недели избегать контактов.
После теста на антитела Стас Михайлов публично предложил врачам свою плазму для исследований, чтобы помочь в создании вакцины против коронавируса.
- Большая ошибка, что люди, выходя из больницы, сразу начинают обниматься с близкими. Даже если тебя выписали и тесты у тебя отрицательные, еще 10 - 12 дней ты носитель коронавируса, - объясняет певец.

Людмилу Нарусову увезли на скорой с пневмонией. Фото: ТАСС

Нарусову тоже лечили как от COVID-19
Мама Ксении Собчак Людмила Нарусова загремела в больницу в одно время с композитором Игорем Николаевым . И у обоих коронавирус не подтвердился.
КОММЕНТАРИЙ ЭКСПЕРТА
Из-за чего так много пациентов с воспалением легких?
- Мутация - настолько сложный и редкий процесс, что о нем даже не надо говорить, - объяснил вирусолог Института им. Гамалеи Виктор Зуев. - Почему так много пневмонии? Просто пришло ее время. Пневмонией болеют, когда приходит время для гриппа. А встречаемся мы с ним, когда холодно, сыро и ветрено. Вот эти три компонента и снижают наш иммунитет. Особенно пневмонией болеют пожилые люди, для них это частое заболевание. Есть или нет у них коронавирус, с дыхательной системой там уже не все в порядке. Это для них место наименьшего сопротивления, как мы, медики, говорим. Поэтому так много заболеваний пневмонией.

У Авроры нашли COVID-19. Фото: Михаил ФРОЛОВ
А В ЭТО ВРЕМЯ
Кто еще заразился
- Меня положили в больницу с воспалением легких, но потом пришел отрицательный тест и меня выписали, - рассказал поклонникам рэпер Птаха.
А вот у телеведущей Авроры и ее мужа коронавирус подтвердили. По словам Авроры, она до сих пор не понимает, где они заразились.
- Еще три недели назад не было никакой самоизоляции и мы все жили обычной жизнью - работали, встречались с друзьями в кафе, ходили в магазины, - говорит она. - Так что вариантов заразиться было у всех ну очень много.
Сегодня, 6 февраля, ученики лицея № 32 Белгорода вышли на учёбу после 10-дневного карантина.

Его 27 января ввёл главный санитарный врач области, после того как девять школьников лицея заболели внебольничной пневмонией.
Что значит внебольничная?
Пневмония – это острое инфекционное заболевание, известное большинству как воспаление лёгких. А внебольничная, или домашняя, амбулаторная, – это когда человек заразился ею во внебольничных условиях либо в первые двое суток госпитализации.
Внебольничная пневмония относится к самым распространённым острым инфекционным заболеваниям. Тяжелее её переносят пожилые люди и пациенты с сопутствующими заболеваниями. Обычно рост заболеваемости внебольничной пневмонией происходит в период подъёма заболеваемости ОРВИ и гриппом.
Причиной развития пневмонии могут быть различные микроорганизмы, бактерии, вирусы, в том числе и коронавирус нового типа. Групповая заболеваемость внебольничной пневмонией в лицее № 32 не связана с новым коронавирусом, она была вызвана микоплазмой.
Сколько заболевших?
По данным белгородского Роспотребнадзора, за январь 2020-го по всей области зарегистрировали чуть больше 1 000 случаев внебольничной пневмонии. 42 % заболевших – дети до 17 лет. Такой уровень не считается критическим и не превышает показателей прошлого года. В 2019 году внебольничной пневмонией переболели более 8 тыс. белгородцев. Это 531,4 случая на 100 тыс. населения, из них 39 % – дети до 17 лет.
Есть смертельные случаи?
Пневмония ежегодно становится причиной 7 % всех смертей в мире. Умирать люди могут не от самой пневмонии, а от тех тяжёлых осложнений, которые она вызывает, ведь фактически пневмония – это не одно заболевание, а обширная группа.
Какие это осложнения?
Абсцесс лёгочной ткани, острый респираторный дистресс-синдром, острая дыхательная недостаточность, септический шок, вторичная бактериемия, сепсис, перикардит, миокардит, нефрит и другие.
Когда закрывают на карантин?
Карантин начинается, когда в школе или садике зарегистрировано десять случаев заболевания. В лицее № 32 зарегистрировали девять случаев и решили не рисковать, поскольку лицей переполнен: при расчёте на 858 мест там учатся 1 237 человек.
Защищает ли противогриппозная прививка от ОРВИ и пневмонии?
Руководитель белгородского Роспотребнадзора Елена Оглезнева рассказала, что прививка от гриппа защищает прежде всего от вируса гриппа. Каждый год состав вакцины актуализируется в соответствии с расчётами эпидемиологов.
Что вызывает пневмонию?
В клинических рекомендациях Минздрава по внебольничной пневмонии от 2018 года сказано, что потенциальных возбудителей болезни больше сотни. Это бактерии, вирусы, грибы, простейшие микроорганизмы. Наиболее частая причина – пневмококки, на них приходится 30–50 % случаев. Но, по словам заведующей пульмонологическим отделением детской областной клинической больницы Ольги Гагиной, пневмония может возникнуть при инфицировании другими бактериями, вирусами и простейшими.
Передаётся болезнь воздушно-капельным и воздушно-пылевым путём. Источником инфекции в большинстве случаев является больной человек или носитель возбудителя.

Каковы первые симптомы внебольничной пневмонии?
В зависимости от возбудителя симптомы самые разные. Внебольничная пневмония, вызванная пневмококком, обычно сопровождается диареей, неврологической симптоматикой. Пневмония, вызванная микоплазмой, приводит к мышечным и головным болям, симптомам поражения верхних дыхательных путей.
Кроме того, характерными симптомами являются повышенная температура, острый кашель, одышка, отделение мокроты и/или боль в грудной клетке при дыхании и кашле, сильное потоотделение по ночам. Всё это может сопровождаться быстрой утомляемостью, слабостью. Развитию болезни могут предшествовать боли в горле и насморк.
При тяжёлом течении болезни пациент жалуется на слабость, отсутствие аппетита, боли в суставах, диарею, тошноту и рвоту, учащённый пульс и снижение артериального давления.
Чем лечат и как долго длится болезнь?
В зависимости от возбудителя болезни лечат противовирусными препаратами и антибиотиками.
В рекомендациях Минздрав отмечает, что вероятность неблагоприятного исхода при заболевании внебольничной пневмонией зависит от многих факторов: возраста пациента, тяжести течения, сопутствующих заболеваний. У пациентов молодого и среднего возраста, не имеющих сопутствующих заболеваний, болеющих в лёгкой форме, вероятность смерти от этой болезни – 1–3 %. У пожилых и стариков, имеющих серьёзные сопутствующие заболевания, такие как хроническая обструктивная болезнь лёгких, онкология, и болеющих в тяжёлой форме, вероятность смерти возрастает до 15–58 %.
Фактором риска неблагоприятного прогноза является и позднее обращение пациентов за медицинской помощью.
Я не хочу заболеть, что мне делать?
1. Почаще мыть руки с мылом, обрабатывать руки антисептиком.
2. Делать влажную уборку и проветривать помещение.
3. Избегать контакта с заболевшими гриппом и ОРВИ, использовать маску и не посещать многолюдные места.
4. Принимать иммуномодулирующие препараты по назначению врача.
5. Если заболели вы или ребёнок, подумайте об остальном коллективе и не ведите его в школу или садик, а обратитесь к врачу.
Читайте также:


