Синегнойный стафилококк в ухе
Стафилококк в ушах может стать причиной многих заболеваний, связанных с развитием воспалений. При заражении стафилококком в ушных раковинах возникают неприятные симптомы, зачастую появляются гнойные выделения. При первых признаках необходимо сразу обращаться к врачу, для того чтобы устранить распространение болезни на соседние ткани и убрать негативные последствия. Только врач может поставить точный диагноз и назначить необходимую терапию. О симптомах и лечении стафилококка в ушах поговорим в этой статье.
О болезни
Стафилококки - это бактерии круглой формы, которые располагаются в ушах и слизистых оболочках. При слабом иммунитете они могут вызвать множество заболеваний и воспалений. Бактерия попадает в организм разными путями, самым распространенным считаются грязные руки. Спровоцировать заболевания, связанные со стафилококком, могут недостаток витаминов в организме и ослабленные иммунные силы.
Стафилококковая инфекция имеет около трех десятков штаммов, которые отличаются своим воздействием на человека. Некоторые из них не способны нанести вреда, но большинство вызывают серьезные заболевания с воспалениями и гнойными выделениями.
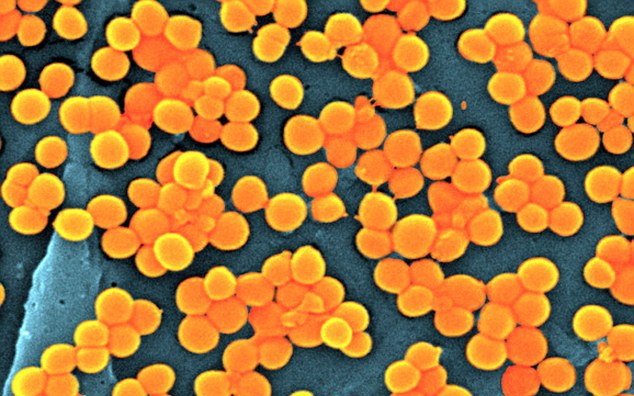
Самым распространенным считается золотистый стафилококк. Он может поразить любой орган, в том числе и ухо. Поэтому этот вид бактерии считается самым опасным.
Зачастую золотистый стафилококк в ухе вызывает наружный отит, лечение которого должно быть своевременным, пока инфекция не распространилась на другие органы и ткани. Также стафилококк может вызвать развитие фурункула ушной раковины или рожистое воспаление. Со временем ткани, пораженные инфекцией, начинают гноиться и покрываться эрозиями, если в этот период не начать лечение, может развиться некротический процесс.
Устойчивость
Лечение золотистого стафилококка в ухе осложняет его устойчивость к активным веществам и лекарственным препаратам. Инфекция сохраняет свою активность в при высоких температурах, не боится прямых солнечных лучей и обезвоживания. Бактерия устойчива к этиловому спирту и способна усваивать и перерабатывать перекись водорода при помощи фермента каталазы.
Помимо этого, стафилококк способен проникать сквозь кожу в сосуды, используя особый фермент - коагулазу, и сворачивать кровь. Это грозит сепсисом и перемещением инфекции по всему организму. При попадании через слизистые оболочки носоглотки в легкие бактерия может вызывать трудноизлечимую пневмонию.
Стафилококк погибает при кипячении. И, несмотря на устойчивость к некоторым видам антибиотиков, он боится анилиновых красителей. Поэтому, обработав рану зеленкой, можно получить достаточно надежный барьер на пути проникновения стафилококка.
Симптомы стафилококка в ушах
При наличии бактерии в ушной раковине эти признаки являются главным аргументом для обращения к врачу:
- отечность;
- чувство заложенности уха;
- слабый шум в голове;
- в ушном проходе чувствуется зуд и боль;
- образование корочек и спаек;
- в ухе появляется слизь зеленоватого оттенка, неприятный запах;
- гной;
- повреждение эпидермиса;
- слабость, повышение температуры тела;
- область поражения приобретает золотистый оттенок.
Во избежание таких осложнений, как пневмония, мастоидит, менингит, потеря слуха, заражение крови инфекцией, необходимо как можно раньше обратиться к специалисту за лечением.
Как передается
Определить наличие стафилококка в ушах можно при помощи взятия пробы для бакпосева или по уже развившимся признакам. Но лечение предусматривает не только усилия, направленные на то, чтобы уничтожить бактерию, но и на выяснение причин заражения.
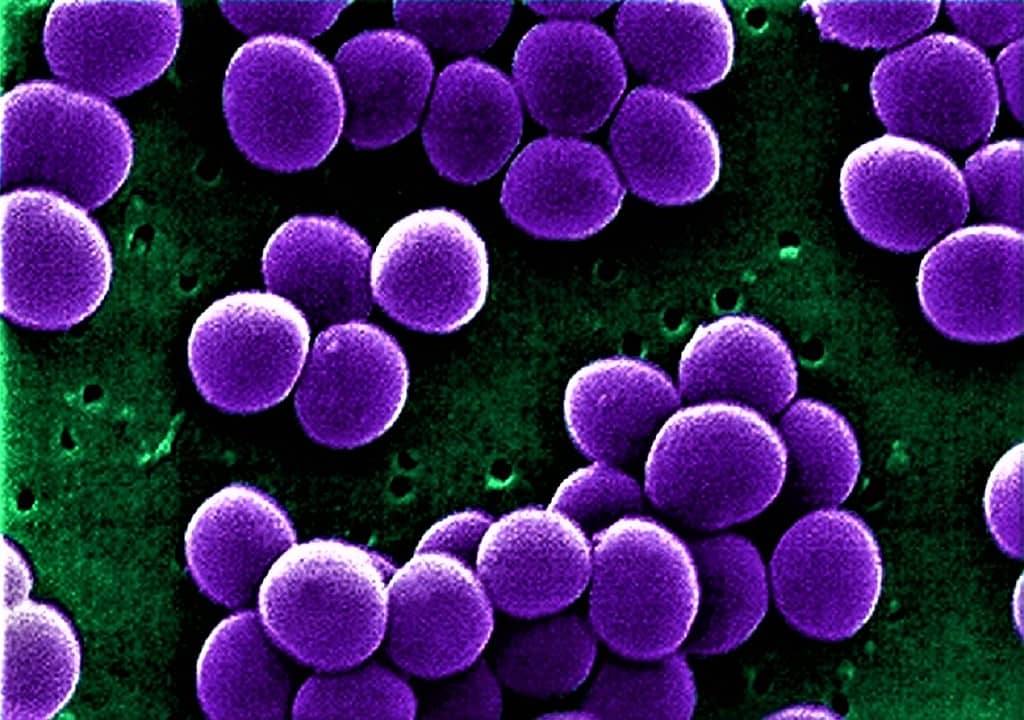
Золотистый стафилококк в ушах у взрослых и детей появляется следующим образом:
- Контактно-бытовой путь. Инфицирование происходит путем тактильного контакта с переносчиком заболевания, а также с его личными вещами - это самый распространенный путь заражения. Если человек будет пользоваться полотенцем больного рожистым воспалением кожи, то с большой вероятностью он вскоре также столкнется с такой проблемой.
- Воздушно-капельный путь. Инфицирование происходит через чихание или кашель зараженного человека.
- Алиментарный путь. Подразумевает попадание в организм инфекции через органы, входящие в пищеварительную систему, выделение бактерий также происходит через кишечник.
- Пыль. Она включает в себя частички эпителия, грязь и микробы, которые могут долго оставаться жизнеспособными в таких условиях и проникнуть в ушную раковину при несоблюдении правил поддержания чистоты.
- Медицинский путь. Инфицирование происходит при хирургическом лечении и повреждении уха в нестерильных условиях.
Что еще может спровоцировать болезнь
- Иммунные заболевания, в т. ч. ВИЧ и СПИД.
- Переохлаждение организма.
- Нехватка витаминов.
- Ослабление защитных функций организма.
- Сахарный диабет.
- Проблемы с эндокринной системой.
- Несоблюдение правил гигиены.
- Вредные привычки.
- Наличие хронических заболеваний.
- Обезвоживание организма.
- Долгое использование сосудосуживающих капель.
- Вирусные и простудные заболевания.
- Травмы и повреждения слизистой оболочки или эпидермиса.
Симптомы золотистого стафилококка в ухе чаще всего проявляются у новорожденных, маленьких детей и пожилых людей, так как в эти периоды в организме человека ослаблен иммунитет.
Диагностика
Во время посещения отоларинголога проводится визуальный осмотр и опрос больного. Затем специалист определяет точное месторасположение очага инфекции и составляет схему лечения, индивидуальную для каждого пациента. Важно не только в короткие сроки поставить диагноз, но и сделать это точно, ведь любая погрешность может привести к неэффективному лечению и возникновению осложнений. Для более точного диагностирования проводятся такие исследования, как:
- анализ крови и мочи;
- развернутая иммунограмма;
- баканализ - берутся посевы с пораженных мест, нагревают на протяжении суток и определяют вид стафилококка;
- кормящие женщины сдают на исследование молоко;
- серологический метод - если болезнь находится в хронической форме, важно определить количество антител в крови, которые должны бороться с бактериями.
Осложнения
Внутренние патологии уха, рожистые воспаления, отиты и другие болезни, вызванные золотистым стафилококком в ушах, требуют своевременного лечения. Чем раньше устранить заболевание, тем меньше риск, что бактерия распространится за пределы ушной раковины. В ином случае есть риск развития серьезных осложнений, таких как:
- Менингит. Происходит заражение и воспаление головного мозга, болезнь опасная и может закончиться летальным исходом.
- Сепсис - при попадании бактерии и продуктов ее жизнедеятельности в кровь существует риск заражения крови. При неправильном и несвоевременном лечении может привести к смерти человека.
- Синдром токсического шока - острая реакция организма на распространение инфекции.
Помимо этого, заболевание может перерасти в хроническую форму, в таком случае инфекция выработает иммунитет на применяемые против нее средства.
Методы лечения
Чем лечить стафилококк в ухе? В зависимости от зоны поражения терапия может быть общей или местной. При наружном отите эффективно местное лечение. В этом случае прописываются ушные капли, мази, которые содержат неомицин, колистин, поликсин или же кортикостероиды.
Закапывать препараты непосредственно в ушной проход не рекомендуется, лучше всего смочить лекарством ватный или марлевый отрез и осторожно ввести в ухо. Повторять такую процедуру необходимо три-четыре раза в день. Если болевые ощущения не проходят, рекомендовано применять сухое тепло, кварцевание и таблетки. Популярностью пользуется гентамициновая мазь, ею необходимо обрабатывать ушные каналы в течение недели.
Общая терапия проводится при среднем отите. В этом случае назначается курс антибиотиков, чаще всего ампициллин. Также в терапию входят жаропонижающие препараты и обезболивающие средства, специалист может порекомендовать согревающие компрессы. При отсутствии улучшений в течение двух-трех суток может быть назначена тимпанопунция или тимпаноцентез. Это прокол барабанной перепонки, после которого ушной канал освобождается от экссудата, при этом жидкость берется для исследования и определения устойчивости к различным видам антибиотиков, после чего лечение корректируется.
Во время приема курса лекарственных препаратов нельзя делать перерыв или прекращать лечение преждевременно, ориентируясь на улучшение состояния. Это может привести к адаптации стафилококка к действию лекарственного средства.
Народные средства
Народная медицина при лечении стафилококка в ухе достаточно эффективна, но она может носить лишь вспомогательный характер по отношению к традиционной терапии. Целебные растения содержат активные вещества, которые способны снимать боль и воспаления, угнетать болезнетворные бактерии, дезинфицировать пораженный участок кожи и положительно влиять на иммунитет.
Вот несколько советов применения народных средств:
- Зверобой. Отвар и настой из этого растения используют для промывания ушей, предварительно очищенных от серы. Это средство хорошо снимает воспаление. Лучше всего такое промывание делать перед приемом основного лекарства. Зверобой считается отличным природным антибиотиком и эффективен при местном применении.
- Раствор диоксидина. Четыре капли лекарства закапывают в ухо, через 10-15 минут высушивают его ватной палочкой. Процедуру повторяют два раза в сутки - утром и вечером.
- Настои и отвары ромашки, шалфея, календулы также могут быть использованы как дополнение к основной терапии. Нужно учитывать, что некоторые виды трав вызывают аллергические реакции. Отвар должен быть примерно температуры тела человека,
- Нужно только обращать внимание на то, что некоторые травы могут вызывать у людей аллергическую реакцию. Отвар или настой должен быть приблизительно температуры тела человека. Холодное средство приведет к сужению сосудов и не принесет нужного эффекта.
Профилактика
Для того чтобы избежать заболевания или предотвратить рецидив стафилококка в ушах, необходимо придерживаться следующих правил:
- избегать контакта с зараженными людьми;
- пользоваться только своими средствами личной гигиены;
- после прогулок по улице и посещения общественных мест обязательно мыть руки;
- своевременно обрабатывать и дезинфицировать кожу в ушных раковинах при травмах;
- постоянно проводить гигиенические процедуры ушей;
- хорошо мыть фрукты и овощи перед едой;
- пить только очищенную воду;
- поддерживать иммунитет;
- избавиться от вредных привычек;
- избегать переохлаждений.
Заключение
Лечение золотистого стафилококка в ухе необходимо начинать как можно быстрее. Его нельзя оставлять без внимания. Бактерия может вызвать множество опасных заболеваний и значительно снизить слух. Для полного излечения может понадобиться много времени, но опытный врач всегда старается назначить самую эффективную терапию, для того чтобы быстрее вернуть здоровье человеку.
Стафилококк – одна из самых опасных бактерий, которая может поразить любой орган, быстро распространиться по всему организму и вызвать тяжелые последствия. Стафилококк в ушах это не редкость и чаще всего его обнаруживают у детей раннего возраста.
Золотистый стафилококк в ушах: особенности развития
Здоровый организм и сильный иммунитет не дает бактериям размножаться и вызывать инфекционные заболевания. Стафилококк находится в организме каждого второго человека, но начинает себя проявлять только при наличии благоприятных факторов, вызывающих ослабление организма.
Именно поэтому его наиболее часто выявляют у детей раннего возраста, у которых еще не полностью сформирована иммунная система и высокая чувствительность ко всем патогенным микроорганизмам.
Боль в ухе как симптом стафилококка
Среди всех видов стафилококка следует выделить золотистый – такое название он получил из-за своего желто-золотистого цвета. Его клетки шаровидной формы и размером 0,6-1,2 мкм. Оптимальная температура для размножения от 30 до 38°С, а жизнедеятельность сохраняется при температурах от 4 до 43°С, но они способны адаптироваться и выживать при более суровых условиях.
Внимание! Только этот вид бактериальных микроорганизмов способен сохраняться в солевых растворах и заражать консервы.
Золотистый стафилококк в ушах – очень частое явление, возникающее, как осложнение инфекций носоглотки. Его особенность в том, что каждая клетка выделяет большое количество токсинов, накапливающихся в организме и вызывающих тяжелые последствия.
Видео: Доктор Комаровский — Как легче убить золотистый стафилококк?
Причины возникновения стафилококка в ушах
Передается ли стафилококк от человека к человеку, можно понять, если выделить основные пути инфицирования:
- воздушно-капельный – по воздуху после кашля или чихания;
- контактный – при рукопожатии, объятиях, поцелуях;
- бытовой – через общие предметы гигиены, одежду, посуду;
- операционный – заражение происходит во время или после хирургического вмешательства.
Итак, носителем инфекции является зараженный человек. Он способен инфицировать любого, кто близко с ним общается, постельное белье, бытовые предметы. Но у людей с сильным иммунитетом клетки бактерий нейтрализуются и прекращают свою жизнедеятельность.
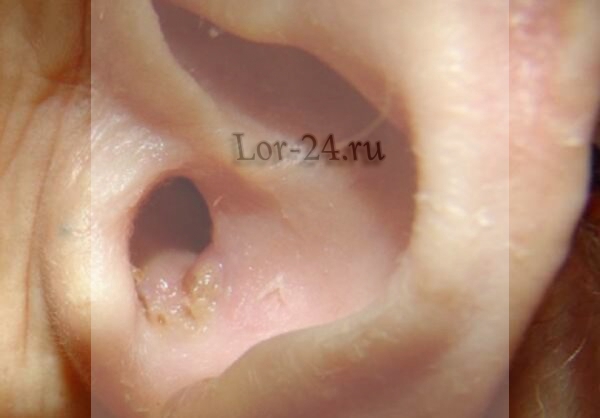
Стафилококк в ухе
Благоприятные факторы для проникновения инфекции:
- сбои в работе иммунной системы;
- иммунодефицитные заболевания (ВИЧ, СПИД);
- аутоиммунные патологии;
- нарушение циркуляции крови;
- онкологические опухоли ;
- сильное переохлаждение;
- хронические заболевания ушей и внутренних органов;
- эндокринные нарушения;
- длительное течение простудных и вирусных болезней;
- несоблюдение правил гигиены;
- наличие вредных привычек;
- неблагоприятные бытовые условия;
- плохая окружающая среда.
Очень часто обнаруживается стафилококк у новорожденных детей. Он поражает только что родившегося ребенка еще в роддоме, если там не придерживаются норм санитарии. Грудничек еще не может сопротивляться атаке микроорганизмов, так как у него еще только начинает устанавливаться иммунная система. Любая царапина или несоблюдение гигиены способствуют быстрому развитию болезни.
Основная причина, почему появляется стафилококк в ушах – нарушение целостности кожного покрова или слизистых оболочек органов слуха. Царапины, расчесы, гематомы оперативные вмешательства – все это может привести к стремительному размножению бактерий.
Заболевания слуховых органов, способствующие присоединению инфекции:
- перихондрит;
- отит;
- воспаление барабанной перепонки;
- евстахиит;
- лабиринтит;
- мастоидит.
Но, даже при сохранении целостности кожных покровов, золотистый стафилококк проникает в ухо из носоглотки и нижних дыхательных путей. Причиной становятся бактериальные заболевания: гайморит, ангина, бронхит, пневмония. Патогенные микроорганизмы могут переноситься вместе с кровью и лимфатической жидкостью из любых других органов, в которых имеются инфекционные очаги.
Симптомы и проявление стафилококка в ушах
Наиболее частое проявление стафилококка в ухе – гнойный отит, поэтому все симптомы аналогичны воспалению наружного или среднего уха. Первые клинические признаки – боль и отечность слухового прохода. Через некоторое время появляются гнойные выделения, тугоухость, посторонние шумы. При прогрессировании процесса возникают симптомы стафилококка в ухе, вызванные интоксикацией: повышение температуры, лихорадка, общая слабость.
У ребенка воспалительный процесс развивается быстрее и протекает гораздо тяжелее, чем у взрослых. Грудные дети не могут пожаловаться на боль, но повышенная капризность или вялость, отсутствие аппетита и нарушение сна должны насторожить родителей.
При проникновении золотистого стафилококка в ухо, симптомы становятся более выраженными и очень быстро прогрессируют. Уже на первых этапах развития болезни, пациент начинает чувствовать себя очень плохо, из-за выделяемых микроорганизмами токсинов.
Можно выделить общие симптомы стафилококка в ушах:
- болезненность, усиливающаяся при пальпации;
- повышение температуры кожи в области очага;
- гиперемия и отечность;
- заметное расширение сосудов;
- формирование гнойников, выделение гноя;
- ухудшение слышимости, если поражен слуховой проход;
- лихорадка, озноб;
- повышенная температура;
- общая слабость.
Признаки стафилококка в ушах могут выражаться формированием фурункулов в области ушной раковины. Фурункулы – это гнойники, заполненные гнойно-некротическими массами, которые, если их не лечить, вызывают развитие фурункулеза, трудно поддающегося лечению.
Информативное видео: симптомы и лечение
Методы диагностики и выявления стафилококка
Очень важно не упустить первые симптомы воспалительного процесса и не допустить его распространения по всему организму, поэтому при первых подозрительных признаках необходимо посетить отоларинголога.
Диагностика стафилококка в ухе преследует три цели:
- выявление вида бактерий (золотистый, эпидермальный, сапрофитный);
- определение локализации очага;
- установление чувствительности и резистентности к антибиотикам.
Для опытного ЛОР-врача диагностика не представляет сложностей. С помощью визуального осмотра и отоскопии врач определяет локализацию инфекционного очага и степень поражения тканей. Обязательно учитывается анамнез больного, чтобы определить, как появился стафилококк в ухе.
Чтобы определить вид микроорганизмов и их чувствительность к антибактериальным препаратам, исследуют биологический материал, взятый со слизистых оболочек или кожных покровов. Если кроме поражения уха, наблюдается воспаление носоглотки, то соскоб берут из горла и носовых ходов – это поможет определить, где самый сильный воспалительный процесс.
Если не удается определить вид возбудителя, то используют серологический метод исследования крови, позволяющий выявить наличие антител к стафилококку. Как правило, этот метод необходим при хроническом течении болезни.
Другие необходимые анализы:
- Общий и биохимический анализ крови.
- Общий анализ мочи.
- Иммунограмма.
При стафилококке в ушах, диагностика должна быть полной и качественной. Любая врачебная ошибка может привести к тяжелому течению болезни и распространению инфекции по черепной коробке и другим тканям организма.
Лечение стафилококка в ушах
Способ терапии определяется локализацией воспалительного процесса. Если поражено только наружное ухо, то используют средства для местного использования. При поражении внутренних структур или неэффективности наружных средств, необходимо подключать препараты системного действия.
Препараты для местного лечения стафилококка в ушах:
- Мази: Гентамициновая, Метилурациловая, Фузидерм, Левомеколь, Фуцидин.
- Капли: Дексона, Полидекса, Нормакс, Ципромед, Анауран.
При сильной отечности назначают кортикостероидные средства для аппликаций или введения в слуховой проход с помощью ватных турунд: Дексаметазон, Гидрокортизон, Бетаметазон.
Системное лечение стафилококка в ушах наиболее эффективно, если был проведен анализ на чувствительность бактерий к препаратам. Но при плохом самочувствии пациента результатов не дожидаются, и назначают антибиотики широкого спектра действия:
Если анализы выявляют резистентные штаммы, то нужен прием таких мощных препаратов, как Левофлоксацин или Рокситромицин. Эти средства назначают только после получения результатов бактериологического исследования.
Иногда результаты определяют, что стафилококк в ухе чувствителен к сульфаниламидам. Среди эффективных препаратов выделяют: Сульфазин, Сульфадиметоксин, Этазол.
Для снижения температуры и уменьшения головных болей назначают лекарства с жаропонижающим и обезболивающим действием: Нурофен, Парацетамол, Ибупрофен, Кеторолак.
Народные методы
Лечить стафилококк в ухе народными методами можно, только если поражена ушная раковина. При инфицировании среднего и внутреннего отдела слухового аппарата необходимо обратиться к традиционной терапии.
Чем можно лечить:
- В 100 мл. теплой кипяченой воды развести 2 ст. ложки яблочного уксуса. Смочить в растворе сложенную в несколько раз марлю и прикладывать к пораженной области 2 раза в день на 15 минут.
- Заварить 4 ст. ложки окопника в стакане кипятка. После остывания процедить и использовать для компрессов дважды в день.
- Прикладывать разрезанный лист алоэ, закреплять повязкой или пластырем. Повторять 2-3 раза в сутки.
- Головку чеснока измельчить и настоять в 150 мл. воды. После процеживания, полученный настой, использовать для компрессов.
Стафилококк в ухе пройдет быстрее, если укреплять иммунитет. Во время болезни нужно употреблять больше витамина С, которого много содержится в клюкве, смородине, шиповнике и зелени. Полезно принимать отвар эхинацеи, листьев черной смородины или настойку прополиса.
Как уберечься от рецидива болезни?
Даже правильно назначенное лечение не всегда позволяет полностью избавиться от золотистого стафилококка в ухе. Выжившие клетки остаются на кожных покровах и слизистых оболочках и при малейшем снижении иммунитета начинают активироваться.
Очень трудно предупредить рецидив, особенно у ребенка раннего возраста, из-за опасности длительного применения антибиотиков. Поэтому главные меры профилактики рецидива заключаются в укреплении иммунной системы, своевременном пролечивании болезней ушей и носоглотки, правильной обработке поврежденной кожи.
Если болезнь возвращается, а диагноз повторяется — это значит, что стафилококк в ухе перешёл в хроническую форму. Попытаться полностью избавиться от бактерий поможет только бактериофаг – лекарство, содержащие вирусы, уничтожающие только клетки определенных бактерий.
Внимание! Нельзя использовать бактериофаги при тяжелом течении болезни, сопровождающейся признаками интоксикации. В этом случае могут помочь только антибиотики.
Осложнения и последствия стафилококка в ушах
Своевременная терапия и правильно подобранные препараты – залог предотвращения осложнений. Но, если не лечить стафилококк, то возникают, неблагоприятные для здоровья и жизни, последствия.
Стафилококк в ушах, способен очень быстро распространиться по соседним тканям и вызвать такие заболевания, как мирингит, мастоидит и евстахиит. Если инфекция проникнет в дыхательные пути, то возникает гайморит, гнойная ангина, бронхит или пневмония.
Самое опасное осложнение стафилококка в ушах – менингит. Резкое ухудшение состояние, сопровождающееся ознобом, спутанностью сознания, рвотой и судорогами – говорит о воспалении оболочек мозга. Такое состояние требует экстренной госпитализации, иначе могут остаться необратимые последствия: судорожные припадки, когнитивные расстройства, слабоумие.
Другие последствия стафилококка в ухе:
- снижение или полная потеря слуха;
- остеомиелит;
- поражение внутренних органов;
- заражение крови.
При длительном воспалении ушной раковины, развивается перихондрит, сопровождающийся некротическим процессом и расплавлением хрящевых тканей. Если своевременно не начать терапию, то происходит деформация раковины.
Прогноз
Если начать терапию при первых проявлениях, то прогноз стафилококка в ушах благоприятный. Большинство пациентов полностью забывают о болезни уже через несколько недель.
Прогноз неблагоприятен в следующих случаях: сильно ослабленный организм, поздняя диагностика, неправильно подобранные антибиотики. Эти факторы приводят к затяжному лечению или переходу инфекции в хроническую форму.
Профилактика возникновения стафилококка в ушах
Предупредить инфицирование можно с помощью профилактических мер, которые защитят и от других заболеваний.
Профилактика поражения уха стафилококком:
- Принимать витамины, закаливаться;
- использовать только личные предметы гигиены;
- предупреждать формирование серных пробок;
- избегать контактов с зараженными людьми;
- часто мыть руки;
- обрабатывать антисептиками раны, укусы, царапины;
- тщательно лечить инфекции ЛОР-органов.
Стафилококк в ушах требует регулярной смены постельного белья и полотенец. Лучше, если больной человек будет спать на отдельной постели и регулярно мыть руки, чтобы не заразить своих родных.
Информативное видео: стафилококк
Если вы нашли ошибку просто выделите ее и нажмите Shift + Enter или нажмите здесь. Большое спасибо!
Суть истории о синегнойной палочке и заболеваниях, которые она вызывает – не в том, чтобы лечиться самостоятельно или не ложиться в стационар (ведь ее концентрация больше в больничных стенах, чем на улице или дома). Смысл в том, чтобы делать все возможное, чтобы заболевание не потребовало проведения интенсивной терапии (есть люди, которые настаивают на лечении в отделении реанимации). В это понятие входит плановое обследование, обращение к врачу при появлении каких-то непонятных симптомов, а также – правильное питание, достаточная активность и поддержание – без фанатизма – чистоты кожных покровов.
О бактерии
Синегнойная палочка (Псевдомонас аеругиноза) живет в окружающей среде. Ее можно найти:
- на земле;
- на растениях;
- в воздухе;
- на предметах: умывальниках, кондиционерах, увлажнителях воздуха, кранах, в жидкостях дома – в небольшом количестве.
Также следовые (минимальные) объемы микробов можно обнаружить в составе нормальной микрофлоры кожи подмышечных ямок, паховых складок, возле носа или уха. Бактерия ведет себя мирно, пока местный иммунитет человека (pH его кожи, уровень иммуноглобулинов A в ее эпидермисе, бактерицидные свойства слюны, содержимого носоглотки и желудочного сока), а также общие защитные свойства организма поддерживаются на достаточном уровне.

Синегнойная палочка не может жить в отсутствии кислорода. Из-за этого она называется облигатным (то есть обязательным) аэробом. Она является грам-отрицательным микробом, что означает ее основанную на строении окраску при использовании определенных красителей. Грам-отрицательные бактерии более патогенны, что обусловлено строением их клеточной стенки. Они образуют мало токсичных продуктов метаболизма, но при уничтожении их клетками иммунитета высвобождается внутренний фактор, ранее локализованный на мембране, что вызывает отравление организма и может стать причиной шока, который трудно вылечить (развивается поражение всех внутренних органов).
Синегнойная псевдомонада имеет размеры 0,5 микрон. Она похожа на палочку, концы которой закруглены. Есть 1 или несколько жгутиков, которые не только помогают бактерии передвигаться, но и являются дополнительными факторами агрессии. Именно по виду жгутикового белка-антигена выделяют 60 видов бактерии, отличных по своим токсигенным свойствам.
Подобное микробиологическое исследование – посев на питательные среды – периодически проводят в каждом из отделений больницы, для оценки качества стерилизации инструментария и аппаратуры. Если посев обнаруживает Псевдомонаду, проводится дополнительная дезинфекция. Это гораздо экономически выгоднее, чем лечить человека с синегнойной инфекцией, поэтому подобные исследования, особенно в условиях отделений интенсивной терапии, анестезиологии и реанимации, действительно проводятся.
Синегнойная палочка вырабатывает пигменты:
- пиоцианин: именно он окрашивает среду в сине-зеленый цвет;
- пиовердин: пигмент желто-зеленого цвета, который флюоресцирует, если подвергнуть питательную среду ультрафиолетовому облучению;
- пиорубин – пигмент бурого цвета.
Бактерия устойчива ко многим дезинфицирующим растворам благодаря выработке особых ферментов, которые их расщепляют. Способны погубить ее только :
- кипячение;
- автоклавирование (стерилизация паром в условиях повышенного давления);
- 3% перекись;
- 5-10% растворы хлорамина.
Еще одна особенность псевдомонады в том, что она имеет множество факторов, которые позволяют бактерии не разрушаться под действием антибиотиков . Это:
Эпидемиологические моменты
Как передается синегнойная палочка. Существуют такие пути передачи:
- воздушно-капельный (при кашле, чихании, разговоре);
- контактный (через бытовые предметы, инструментарий, двери, полотенца, краны);
- пищевой (через недостаточно обработанные молоко, мясо или воду).
Попасть инфекция может через:
- поврежденную кожу или слизистые;
- пупочную ранку;
- конъюнктиву глаз;
- слизистую оболочку любого внутреннего органа: бронхов, мочеиспускательного канала, мочевого пузыря, трахеи;
- желудочно-кишечный тракт – когда в него попала контаминированная бактериями пища.
- человек, у которого она живет в легких (и при этом он кашляет);
- когда человек страдает синегнойным стоматитом (воспалением слизистой рта) – тогда он выделяет псевдомонаду при разговоре и чихании;
- носитель бактерии (то есть здоровый человек), когда псевдомонада населяет рото- или носоглотку;
- когда еду готовит человек, имеющий гнойные раны на руках или открытых частях тела.
Основной путь все же – при проведении манипуляций в стационаре.
Повторимся: вызывать заболевание бактерия может, если:
Кто находится в группе риска по заражению
Возбудитель особенно опасен для:
- пожилых старше 60 лет;
- детей первых трех месяцев жизни;
- ослабленных людей;
- больных муковисцидозом;
- требующих проведения гемодиализа;
- больных сахарным диабетом;
- ВИЧ-инфицированных;
- больных лейкозом;
- получивших ожоги;
- людей, перенесших трансплантацию органов;
- долго получающих гормональные препараты (например, для лечения ревматоидного артрита, красной волчанки или других системных заболеваний);
- имеющие пороки развития мочеполовой системы;
- страдающих хроническим бронхитом;
- вынужденных длительно находиться в стационаре.
Можно также спрогнозировать, какое заболевание псевдомонадной этиологии разовьется – по возрасту, первичной патологии или проводимой манипуляции
| Фактор риска | Что может развиться |
| Часто приходится проходить внутривенные процедуры | Эндокардит. Остеомиелит. |
| Человек болен лейкозом | Абсцесс в ягодичной мышце. Сепсис |
| Онкологические болезни | Повышен риск синегнойной пневмонии |
| Ожоги | Может развиться воспаление подкожной ткани (целлюлит), а также сепсис |
| Производились операции на органах центральной нервной системы | Менингит |
| Производилась трахеостомия | Может развиться псевдомонадная пневмония |
| Появилась язва роговицы | Может развиться воспаление всех оболочек глаза |
| Проводилась катетеризация сосудов | Может развиться тромбофлебит |
| Нужна была катетеризация мочевого пузыря | Инфекции мочеполовой системы |
| Новорожденные | Псевдомонадные менингит, воспаление кишечника |
Наиболее часто болеют пациенты таких отделений:
- интенсивной терапии;
- ожогового;
- хирургического, в котором производятся операции на брюшной полости, а также вскрываются абсцессы и карбункулы;
- кардиохирургического.
Заболевания, вызываемые Псевдомонас аеругиноза
Синегнойная палочка вызывает различные заболевания, в зависимости от места, куда попадает инфекция. По статистике, она является возбудителем:
- около 35% всех болезней мочевыделительной системы;
- почти четверти от всех гнойных хирургических патологий;
- 5-10% всех внегоспитальных пневмоний;
- и 10-35% тех воспалений легочной ткани, которые развились на третьи сутки или позже после поступления в стационар.
Попадая в любой организм, синегнойная палочка проходит через три стадии развития:
- Прикрепляется к той ткани, через которую она попала, а затем начинает там размножаться. Так формируется первичный очаг инфекции.
- Распространяется из первичного очага в глубжележащие ткани.
- Всасывание бактерии со всеми ее ферментами и токсинами в кровь, а дальше псевдомонада с кровотоком разносится по остальным органам. Так, появление флегмоны мягких тканей может на том этапе привести к формированию пневмонии, пиелонефрита и даже поражения вещества головного мозга.
Основные симптомы синегнойной инфекции
Приведем ниже признаки заболеваний, вызванных Pseudomonas aeruginosa, когда лечение антибиотиками еще не проводилось. Если же человек получал терапию, клиническая картина (то есть, симптомы) чаще всего смазанные, выраженные неярко.
- боль в горле, усиливающаяся при глотании;
- повышение температуры;
- красные и отечные миндалины;
- трещины на губах.
Если синегнойная инфекция развивается в горле , то появляются:
- кашель, обычно сухой, возникающий после першения или дискомфорта в горле, усиливается при принятии горизонтального положения;
- повышение температуры;
- слабость;
- быстрая утомляемость.
Синегнойная палочка в ухе становится причиной наружного отита, который проявляется:
- болью в ухе;
- появлением из него желто-зеленовато-кровянистого густого отделяемого;
- ухудшением слуха;
- повышением температуры.
Для обращения к ЛОР-врачу должно быть достаточно одних только гнойных выделений из уха. Самолечение опасно, так как наружный отит синегнойной этиологии способен быстро прогрессировать, приводя к воспалению среднего уха, скоплению гноя в воздухоносных пазухах сосцевидного отростка, и даже к воспалению мозговых оболочек.
Если достаточное количество псевдомонад оказалось в кишечнике, развиваются симптомы инфекционного гастроэнтероколита. Это:
Это ряд заболеваний – пиелонефрит, цистит, уретрит – которые диагностируются по наличию синегнойной палочки в моче.
- со сниженным иммунитетом;
- имеющие аномалии развития органов мочеполовой системы;
- страдающие почечно-каменной болезнью;
- которым часто приходится катетеризировать мочевой пузырь (например, при аденоме простаты).
Симптомы псевдомонадных поражений мочевыводящей системы не специфичны. Это боль в пояснице, режущие боли при мочеиспускании, болезненные позывы к мочеиспусканию, ощущение неполного опорожнения мочевого пузыря, повышение температуры, изменение цвета и запаха мочи.
Самое опасное из этих заболеваний – пневмония. Она редко развивается у совершенно здорового до этого человека, только – у детей первых двух лет жизни. У взрослых же синегнойная палочка активно поселяется только:
- в большом количестве застойной слизи – при муковисцидозе, хроническом бронхите, бронхоэктатической болезни;
- если проводился перевод человека на искусственное (аппаратное) дыхание. Это могло возникнуть при наркозе, но чаще – если у него развилась вирусная пневмония, ботулизм, миастения или нарушение сознания.
Синегнойная пневмония протекает с повышением температуры, признаками интоксикации (слабость, отсутствие аппетита, тошнота) и дыхательной недостаточности (это одышка, чувство нехватки воздуха). Отходит слизисто-гнойная мокрота.
Еще до получения результатов бактериологического посева мокроты синегнойную инфекцию в легких можно заподозрить, если рентген показывает большие участки воспаления, которые не исчезают и даже могут увеличиваться по площади после начала антибактериальной терапии.
Вначале на месте попадания бактерии развивается фолликулит – гнойничок, посредине которого находится волос, а вокруг – розовый ободок. Такой элемент зудит, но не болит. Если иммунитет человека оказывает сопротивление, то фолликулитом дело и ограничивается. На его месте возникает коричневая или желтоватая корка, потом некоторое время может сохраняться темное пятно.
Если инфекция проникла в глубокие слои кожи, особенно если травмированный участок поместили во влажную среду (не сменили повязку или памперс у ребенка), или синегнойная палочка поселилась на ожоговой поверхности, появляются такие симптомы:
- сине-зеленое гнойное отделяемое из раны;
- покраснение пораженного участка, которое может распространяться по площади;
- на ранах появляется фиолетовая, черная или коричневая корочка;
- после отторжения одной корочки на ее месте образуется вторая.
Процесс может закончиться:
- выздоровлением;
- гангреной – отмиранием тканей на всю глубину;
- абсцессом – отграниченной полости, заполненной гноем;
- сепсисом, когда инфекция всасывается в кровь, а затем ею разносится по внутренним органам, нанося им повреждения различной степени тяжести.
P.aeruginosa может вызывать ее и:
- остеомиелит;
- инфекции глаз: гнойный конъюнктивит, язву роговицы, гнойное поражение всех оболочек глаза;
- эндокардит – воспаление внутренней оболочки сердца;
- менингиты, менингоэнцефалиты. В том случае бактерия попадает в нервную систему или при операциях на ней, или в результате спинальной анестезии, или – с током крови из пораженного синегнойной палочкой органа.
Синегнойная инфекция у детей
Синегнойная палочка у ребенка может попадать в разные органы и ткани:
Как распознать синегнойную инфекцию
Медики высказывают предположение, что лечение синегнойной палочки потому и сложное, что:
- человек длительно не обращается за медицинской помощью, ведь во многих случаях (кроме поражения кожи) заболевание имеет вялое течение;
- часто прибегает к самолечению первыми предложенными в аптеке антибиотиками, в результате чего бактерия приобретает к ним устойчивость;
- редко сразу же производится бактериологическое исследование – посев биоматериала на питательные среды.
Выявить синегнойную палочку можно, если произвести бакпосев:
- отделяемого из раны или дренажа;
- мокроты – при кашле;
- ожоговой поверхности;
- крови – в любом случае, для исключения сепсиса;
- мочи – если в общем ее анализе есть признаки инфекции мочевыводящих путей.
Одновременно с определением типа P.aeruginosa бактериологи должны провести тест на чувствительность бактерии к антибактериальным средствам, чтобы знать, какие антибиотики подойдут против конкретной синегнойной палочки.
Лечение синегнойной инфекции
Оно проводится только в стационаре. Почему?
- Если доза микроба была значительной, лечение синегнойной палочки антибиотиками – а только оно может вылечить, а не замаскировать симптомы – вызывает распад микробных тел, что может вызвать шок.
- Только врач может определить целесообразность антибиотикотерапии. Так, здесь важен не только сам факт обнаружения бактерии, но ее количество и тот материал, из которого она выделена.
- Врач имеет знания, которые помогут искоренить синегнойную инфекцию. Он знает, сколько дней нужно применять тот или иной антибиотик, в каком случае его нужно менять.
- Только в стационаре есть возможность несколько раз в сутки вводить пациенту внутривенные и внутримышечные инъекции, правильно и практически ежедневно проводить исследование крови или мочи, проводить хирургические вмешательства.
Нужно решать, как лечить синегнойную палочку, если она определяется:
- в крови – в любом количестве;
- в мокроте – не менее 10 5 КОЕ/мл (КОЕ – колониеобразующие единицы);
- в ране – не менее 10 4 КОЕ/мл;
- в моче – более 10 5 КОЕ/мл.
Основное лечение – антибиотики, которые должны сначала вводиться внутривенно, затем – при доказанной их эффективности – переходят на внутримышечное введение. На конечном этапе лечения можно переходить на таблетированные антибактериальные препараты.
Одновременно с системным введением антибиотиков обязательно промывание инфицированных полостей антисептическими растворами. Так, при цистите и уретрите мочевой пузырь промывается через вводимый катетер. Если к моменту выявления синегнойной палочки в мокроте больной находится на ИВЛ, то его трахея и бронхи также могут промываться антисептиками. Раны промываются по дренажу.
В случае синегнойной палочки оправдано такое лечение, когда начинают его в зависимости от тяжести состояния, назначая с самого начала антибиотики более широкого спектра:
Минимальный курс антибактериальной терапии – 7 суток, но отменять антибиотики должен только специалист, который будет ориентироваться и на клиническую картину, и на данные анализов – клинического и бактериологического.
Дополнительное лечение
Это – лечение того заболевания, на фоне которого развилась синегнойная инфекция (муковисцидоз, иммунодефицитные состояния) бактериофаг и введение антисинегнойных антител.
Синегнойная палочка может быть уничтожена не только антибиотиками, но и специально созданным незаразным вирусом – антисинегнойным бактериофагом. Перед его назначением нужно предварительно определять к нему чувствительность.
Бактериофаг эффективен при местном его введении вместе с антибиотиками. Так, он может быть доставлен в кишечник внутрь или в виде клизмы, во влагалище и мочевой пузырь – по тонкому катетеру. Его можно вводить в плевральную полость, почечные лоханки и пазухи носа, предварительно установив туда дренаж.
Бактериофаг может применяться и для детей, даже новорожденных и недоношенных.
Ее название – Псевдовак, которую готовят индивидуально, на основании выделенного у больного штамма.
Это жидкая часть крови, которую можно получить, если донору вводить неопасные для его здоровья дозы синегнойной палочки. Тогда его организм начинает синтезировать защиту против бактерии – антитела. Больше всего их содержится в плазме, которую – с учетом группы крови – вводят больному.
Профилактика синегнойной инфекции
Избежать инфекции можно, если:
- своевременно лечить инфекции: кариозные зубы, миндалины, ранки;
- поддерживать иммунитет на достаточном уровне, закаливаясь, питаясь растительной и молочнокислой пищей, занимаясь спортом, поддерживая чистоту тела;
- следить за чистотой помещения;
- планово проходить врачебные осмотры.
Читайте также:


