Полиомиелит у детей в носу
Полиомиелит — достаточно серьезное инфекционное заболевание, способное повлечь за собой необратимые последствия. Помимо тяжелого восстановительного периода, длящегося годами, болезнь может закончится инвалидностью или даже летальным исходом. Поэтому мамы должны знать, как распознать заболевание, на какие симптомы, появившиеся у детей, нужно обратить внимание и что необходимо сделать как можно быстрее при проявлении первых признаков заражения.

Всё, что надо знать о полиомиелите
На фоне многочисленных инфекций, поражающих человеческий организм, полиомиелит отличается впечатляющим коварством. Он может проявляться абсолютно безобидными симптомами, оказывая при этом непоправимый вред жизненно важным органам и системам.
Клиническая картина при некоторых видах патологии может ничем не отличаться от обычной ОРВИ. У детей отмечаются самые распространенные симптомы: слабость, легкое повышение температуры тела, кашель, однократная рвота или расстройство стула.
Поэтому мамам, подозревающим у своего ребенка обычную простуду, необходимо быть крайне внимательными. Если выявить скрытую инфекцию и вовремя приступить к лечению полиомиелита, можно избежать развития серьезных патологий.
Для установки более точного диагноза бывает недостаточно простой консультации у педиатра: опираясь исключительно на симптомы, сложно распознать их истинную причину. Подтвердить наличие вируса могут только лабораторные исследования и соответствующие анализы.

Механизм развития заболевания
Являясь кишечной инфекцией, полиомиелит проникает в организм детей через слизистые оболочки кишечника, носоглотки либо ротовой полости. Заражение может произойти даже после короткого контакта с носителем вируса. Зачастую это происходит в садиках и школах, где дети, находящиеся в тесных и малопроветриваемых помещениях, успешно обмениваются целой массой имеющихся инфекций.
В качестве источника полиомиелита могут выступать:
- игрушки и другие предметы, используемые группой детей;
- зараженная еда и питье;
- полотенца и постельное белье.
Причиной заболевания могут стать даже недостаточно хорошо вымытые руки. Вирус абсолютно невосприимчив к привычному для нас мылу или высоким температурам. Его могут убить только агрессивные дезинфицирующие средства и длительное воздействие ультрафиолета.
Прогрессирование симптомов
После попадания на слизистые вирус перемещается в близлежащие лимфатические узлы, где и происходит его активное размножение. Вместе с клетками лимфы он поступает в кровоток и быстро распространяется по всему организму, в результате чего оседает в мотонейронах спинного мозга, стремительно поражая центральную нервную систему. При этом у детей не возникает совершенно никаких симптомов: признаки болезни могут не проявляться на протяжении нескольких дней и даже недель.

Характерные симптомы у детей появляются после завершения инкубационного периода:
- резкие перепады температуры тела, чрезмерная потливость и озноб;
- избыток слизи в носу и горле;
- кашель, тошнота, рвота, расстройства стула;
- боль в голове, шее, спине и конечностях;
- отсутствие тонуса в мышцах;
- спутанность сознания, невнятная речь, нарушение глотания и дыхания;
- утрата мимики, появление асимметрии на лице.
Проявления тех или иных признаков зависит от вида инфекции и исходного иммунитета ребенка. В самых оптимальных случаях заболевание может характеризоваться лишь незначительными симптомами. При правильном лечении болезнь удается побороть без отягчающих последствий всего за несколько дней.

В случае отсутствия должного внимания к самочувствию ребенка банальные симптомы и боли в мышцах могут закончится тотальным параличем. А поражение вирусом большого количества нервных клеток приведет к атрофии глазного нерва.
Кроме того, неправильное лечение инфекции нередко приводит к атипичному увеличению внутренних органов у детей, появлению язв и внутренних кровотечений, обострению хронических заболеваний, избыточной потере массы тела, деформации суставов и расстройствам опорно-двигательного аппарата. Поэтому начинать лечить полиомиелит нужно при появлении первых его признаков.

Как лечат различные формы полиомиелита
Вне зависимости от вида и тяжести болезни, зараженным детям рекомендована полная изоляция — нахождение в стационарных условиях длительностью в несколько недель. На протяжении этого времени маленьким пациентам важно соблюдать постельный режим и придерживаться полноценной, высококалорийной диеты.
Поскольку признаки болезни могут кардинально отличаться в каждом конкретном случае, схемы лечения определяются врачом только в индивидуальном порядке. К сожалению, лекарственных препаратов, направленных непосредственно на угнетение вируса, не существует. Поэтому лечение заболевания заключается лишь в устранении симптомов и облегчении самочувствия пациентов.
Для этого детям могут назначаться:
- обезболивающие и жаропонижающие средства;
- седативные препараты для стабилизации состояния центральной нервной системы;
- препараты, предотвращающие дегидратацию;
- дыхательные аналептики;
- витаминотерапия, основанная на повышенном содержании витаминов группы В, С и А.
В самых тяжелых случаях питание болеющего может быть организовано с использованием зонда, при отсутствии возможности самостоятельно дышать применяется искусственная вентиляция легких. Также возможно наложение гипса на поврежденные суставы, а в дальнейшем — ношение ортопедической обуви.
После лечения, ориентированного на устранение болезненных симптомов, детям рекомендован курс интенсивной реабилитации. При поражении конечностей назначается парафинотерапия и горячие обертывания. В случае дестабилизации нервно-мышечной передачи лечение заключается в употреблении ингибиторов холинэстеразы, проведении ортопедических массажей и лечебной физкультуры.

Обычно восстановление длится несколько месяцев, в некоторых случаях — до 3 лет. На протяжении этого периода родители должны быть готовыми к тому, что продуктивность реабилитации будет систематически снижаться: чем дольше времени займет лечение, тем меньше будет заметен эффект.
Поэтому все меры, направленные на восстановление после полиомиелита, должны быть предприняты в самые кратчайшие сроки. Только в этом случае лечение позволит добиться полного восстановления всех функций и рефлексов детского организма.

Виды прививок
Вакцинацию против полиомиелита проводят 2 типами вакцин – инактивированной и живой. Первая содержит убитые вирусы, которые не могут самовоспроизводиться, но все равно распознаются и запоминаются иммунной системой. Она вводится внутримышечно. Живую вакцину ребенок получает в виде капель, которые нужно проглотить, такой тип прививки называется оральным. Для детей со здоровой иммунной системой такая прививка абсолютно безопасна.
График вакцинации
Согласно национальному календарю прививок РФ, профилактика полиомиелита проводится в возрасте до 6 месяцев. Если в этот период ребенок не был привит, график смещается.
Как делают прививку при первичной вакцинации:
- 3 и 4,5 месяца – внутримышечный укол инактивированной вакциной;
- 6 месяцев – оральный прием или инъекции.
Если у ребенка имеются противопоказания к вакцинации, ее можно начинать позже. Ревакцинация проводится в 18 и 20 месяцев. Последний раз вакцину вводят в 14 лет.
Взрослым такие прививки нужны редко. Основные показания – выезд в опасные по полиомиелиту регионы или отказ от вакцинации в детстве.
Поствакцинальные реакции
Вероятность развития побочных эффектов после прививки против полиомиелита минимальна. При введении инактивированных вакцин у некоторых детей присутствует:
- покраснение и отек в месте инъекции;
- общее недомогание, сопровождающееся вялостью, ухудшением аппетита, незначительным подъемом температуры тела.
Такие состояния не нуждаются в лечении и проходят самостоятельно в течение 1–2 дней.
Несмотря на опасения многих родителей, капли в большинстве случаев переносятся хорошо. Серьезные поствакцинальные реакции развиваются при грубом нарушении правил безопасности. Например, при введении вакцины ребенку с сильно ослабленным иммунитетом. Хотя даже в этом случае риск минимален.
После применения капель возможны следующие поствакцинальные реакции:
- жидкий частый стул (продолжительностью 1–2 дня);
- повышение температуры на 5–14 день после иммунопрофилактики.
Если показатели термометра превышают отметку 38°C, нужно использовать жаропонижающие препараты и проконсультироваться с доктором. Введение инактивированной или живой вакцины приводит к временному снижению иммунитета, поэтому риск заразиться другой инфекцией в этот период возрастает.
Поствакцинальные осложнения
Самое тяжелое последствие, связанное с применением живой вакцины – это вакциноассоциированный паралитический полиомиелит. Он развиваетсякрайне редко у привитых детей или контактировавших с ним окружающих.
Болезнь можно заподозрить по следующим признакам:
- высокая температура тела с признаками вирусной инфекции: заложенностью носа, чиханием, першением в горле;
- слабость в мышцах;
- беспокойство;
- плохой аппетит;
- судороги;
- паралич;
- нарушение пищеварения.
При появлении этих симптомов обращение к врачу обязательно. Ребенка с подозрением на поствакцинальный полиомиелит определяют в стационар.
Причины развития нежелательных реакций
Поствакцинальные реакции не приводят к функциональным нарушениям в работе организма, поэтому никакой опасности для ребенка не представляют. Причины их появления обусловлены индивидуальной переносимостью компонентов вакцин.
При развитии вакциноассоциированного полиомиелита прогноз зависит от его формы. В легких случаях ребенок выздоравливает в течении 60 дней (абортивная форма). Тяжелое течение болезни приводит к мышечной атрофии и вялым параличам. Развитие поствакцинального полиомиелита обусловлено недостаточно тщательным осмотром ребенка перед прививкой или игнорированием противопоказаний.
Иммунизация не проводится детям:
- болеющим ОРВИ, гриппом, кишечными инфекциями;
- при обострении хронических заболеваний;
- с иммунодефицитами, возникающими на фоне ВИЧ, онкологии и т.п.;
- у которых присутствовали неврологические нарушения, аллергические реакции и другие побочные эффекты, связанные с предыдущим введением вакцины.
Если у ребенка есть противопоказания к прививкам, то при плановой вакцинации в детском саду его стоит оградить от общения со сверстниками на 60 дней. Ограничение касается оральных капель, содержащих живые штаммы вируса. При введении инактивированных риск заражения окружающих отсутствует.
Вирус полиомиелита распространен повсеместно. Вакцинация помогает держать его под контролем и не допускать массового распространения. Частота развития параличей при заражении дикими штаммами составляет 1 к 200. Вероятность же возникновения вакциноассоциированного полиомиелита - один на миллион.
Полиомиелит – это острая вирусная инфекция, которая протекает с преимущественным поражением серого вещества мозга, что становится причиной развития парезов и параличей. Признаки полиомиелита можно обнаружить у детей в возрасте до 7 лет, но риск заразиться им, при определенных обстоятельствах, сохраняется и для взрослых.
Немного истории
Полиомиелит характеризуется острым инфекционным поражением спинного и ствола головного мозга следствием чего является развитие парезов и параличей, бульбарных расстройств. Болезнь полиомиелит, признаки которой были известны очень давно, широко распространилась в XIX, начале XX века. В этот период зафиксированы массовые эпидемии этой инфекции в странах Америки и Европы. Возбудитель полиомиелита был открыт в 1908 году Вене Э. Поппером и К. Ландштейном, а созданная А. Сейбином живая и Дж. Солком инактивированная вакцины позволили уже к 50 годам прошлого века значительно снизить количество случаев, когда были выявлены признаки полиомиелита у детей.
Положительная динамика в борьбе с этой инфекцией продолжается благодаря активной иммунизации, частые признаки заболевания полиомиелитом сохраняются только в некотороых странах – Пакистан, Афганистан, Нигерия, Индия, Сирия – тогда как еще в 1988 году их число достигало 125. Число заболевших за этот период снизилось с 350 тысяч случаев (из них 17,5 тысячи с летальным исходом) до 406 заболевших, выявленных в 2013 году. Страны Западной Европы, Россия и Северная Америка на сегодняшний день считаются территориями, свободными от этого заболевания и признаки полиомиелита выявляются здесь только как спорадические случаи.
Возбудитель
Полиомиелит – это вирусное заболевание. Причиной его становится полиовирус, который относится к энтеровирусам. Определяют три типа вируса (I, II, III). Для человека и обезьян патогенны I и III типы. II может поражать некоторых грызунов. Вирус содержит РНК, его размер составляет 12 ммк. Устойчив во внешней среде – в воде он может сохраняться до 100 дней, в молоке – до 3 месяцев, до 6 месяцев – в выделениях больного. Обычные дез. средства малоэффективны, но вирус быстро обезвреживается при автоклавировании, кипячении, воздействии ультрафиолетом. При нагревании до 50 °С вирус погибает в течение 30 минут. При инфицировании в течение инкубационного периода его можно обнаружить в крови, первые 10 дней заболевания – в смывах из глотки и очень редко – в спинномозговой жидкости.
Механизм передачи
Источником инфекции при полиомиелите может стать как больной человек, так и бессимптомный вирусоноситель (в некоторых случаях носительство может сохраняться в течение трех – пяти месяцев после выздоровления). Вирус выделяется во внешнюю среду с испражнениями больного и носоглоточной слизью. Для полиомиелита актуальны следующие пути передачи:
Наиболее распространенным путем передачи является фекально-оральный – вирус попадает в организм через загрязненные руки, столовые приборы, продукты питания, воду. Также опасность представляет слизь, выделяемая больным из носоглотки со 2 дня заболевания на протяжении первых 2 недель.
Восприимчивость вируса составляет 0,2–1 %, большую часть заболевших составляют дети до 7 лет. Пик заболеваемости приходится на лето и осень.
Факторы риска
К факторам, способствующим распространение инфекции можно отнести:
недостаточность гигиенических навыков ребенка;
плохие санитарно-гигиенические условия, в том числе нарушение санитарного режима в детских учреждениях;
частые заболевания (более 4 раз в год) у ребенка;
низкий уровень вакцинации населения.
Классификация
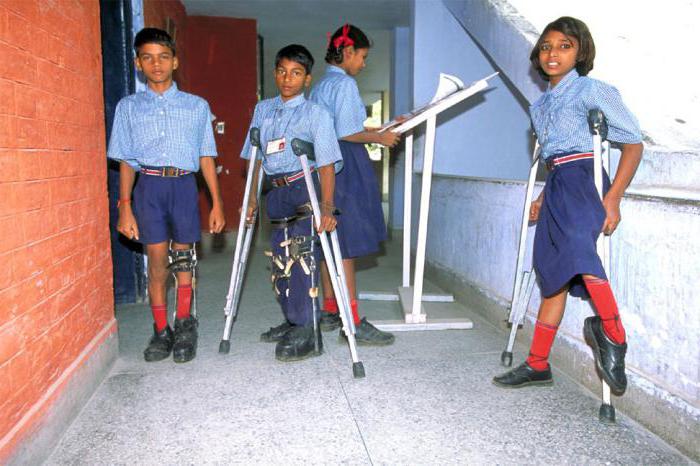
Полиомиелит классифицируют по характеру поражения нервной системы:
непаралитические формы – протекающие без выраженных поражений нервной системы – менингеальная, абортивная (висцеральная), инаппаратная (протекает бессимптомно и представляет собой вирусоносительство, которое можно определить только лабораторным путем) формы;
В свою очередь, паралитическая форма классифицируются по локализации поражения. Выделяют:
спинальную форму – характеризуется вялыми параличами конечностей, туловища, диафрагмы, шеи;
понтинную форму – протекает с полной ил частичной потерей мимики, отвисанием угла рта на половине лица, лагофтальмом;
бульбарную – характеризуется нарушениями речи, глотания, расстройствами дыхания и сердечной деятельности;
смешанная форма – понтоспинальная, бульбоспинальная, бульбопонтоспинальная.
По течению различают легкую, средней тяжести, тяжелую и субклиническую формы.
Инкубационный период
Инкубационный период, когда первые признаки полиомиелита еще не проявляются, продолжается от 2 до 35 суток. Чаще всего его длительность составляет 10–12 дней в зависимости от индивидуальных особенностей организма ребенка. В это время через входные ворота (ими являются глотка и пищеварительный тракт) вирус попадает в лимфатические узлы кишечника, где и происходит его размножение. После этого он проникает в кровь и начинается стадия вирусемии, во время которой инфекция разносится по организму и поражает наиболее уязвимые для нее отделы. В случае с полиомиелитом это передние рога спинного мозга и клетки миокарда.
Симптомы менингеальной формы
Менингеальная и абортивные формы относятся к непаралитическим формам полиомиелита. Первые признаки полиомиелита у детей при менингеальной форме всегда появляются остро. Температура за несколько часов поднимается до 38–39°. Появляются симптомы, характерные для простуды – покашливание, серозные или слизистые выделения из носа. При осмотре горла отмечается гиперемия, на миндалинах и небных дужках может быть налет. На высоте температуры возможна тошнота, рвота. В дальнейшем температура снижается и на два–три дня состояние ребенка стабилизируется.
Затем следует повторное повышение температуры, и признаки полиомиелита становятся более отчетливыми – появляются сонливость, заторможенность, вялость, головные боли, рвота. Появляются менингеальные симптомы: положительный симптом Кернинга (лежащему на спине больному сгибают ногу в коленном и тазобедренном суставе под углом 90°, после чего из-за напряжения мышц становится невозможно разогнуть коленный сустав), ригидность мышц затылка (невозможность лежа на спине дотянуться подбородком до груди).
Абортивная форма
Признаки полиомиелита у детей при абортивной форме также начинают проявляться остро. На фоне высокой температуры (37,5–38°) отмечается недомогание, вялость, несильные головные боли. Появляются небольшие катаральные явления – кашель, насморк, покраснение горла, могут быть боли в животе, рвота. В дальнейшем может развиться катаральная ангина, энтероколит или гастроэнтерит. Именно кишечные проявления отличают абортивный полиомиелит. Признаки заболевания у детей в этом случае чаще всего заключаются в ярко выраженном кишечном токсикозе по типу дизентерии или холеры. Неврологические проявления при этой форме полиомиелита отсутствуют.
Паралитическая форма полиомиелита
Эта форма полиомиелита протекает гораздо тяжелее вышеописанных форм и гораздо хуже поддается лечению. Первые неврологические признаки полиомиелита начинают появляться на 4–10 день с момента контакта с вирусом, в некоторых случаях этот период может увеличиваться до 5 недель.
В развитии заболевания выделяют следующие стадии.
Препаралитическая. Характерен подъем температуры до 38,5–39,5°, головные боли, кашель, насморк, диарея, тошнота, рвота. На 2–3 день состояние нормализуется, но потом начинается новый подъем температуры до 39 - 40°. На ее фоне появляются сильнейшие головные и мышечные боли, судорожные подергивания мышц, которые можно заметить даже визуально, нарушения сознания. Этот период длится 4–5 дней.
Для паралитической стадии характерно развитие параличей. Они развиваются внезапно и выражаются в отсутствии активных движений. В зависимости от формы развиваются параличи конечностей (чаще ног), туловища, шеи, однако чувствительность, как правило, не нарушается. Продолжительность паралитической стадии варьируется от 1 до 2 недель.
Стадия восстановления при успешной терапии характеризуется восстановлением функций парализованных мышц. Сначала этот процесс происходит весьма интенсивно, но затем темп замедляется. Этот период может продолжаться от года до трех лет.
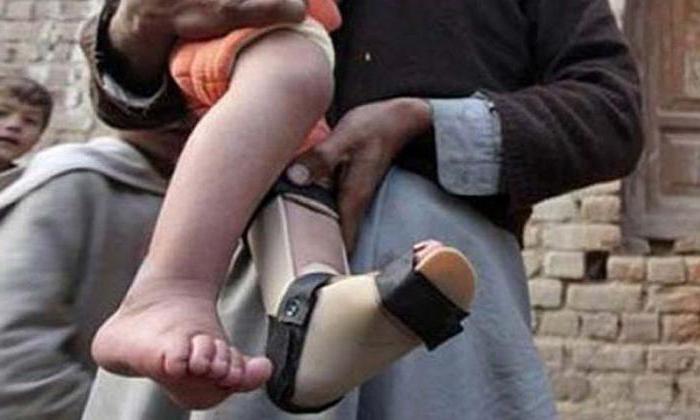
На стадии остаточных явлений пораженные мышцы атрофируются, образуются контрактуры и развиваются различные деформации конечностей и туловища, которые так широко известны, как признаки полиомиелита у детей. Фото, представленные в нашем обзоре, достаточно наглядно иллюстрируют эту стадию.
Спинальная форма

Для нее характерно острое начало (температура поднимается до 40° и, в отличие от других форм, имеет постоянный характер). Ребенок вялый, адинамичный, сонливый, но возможна и гипервозбудимость (как правило, ее симптомы больше выражены у совсем маленьких детей), судорожный синдром. Возникают спонтанные боли в нижних конечностях, усиливающиеся при перемене положения тела, боль в спинных и затылочных мышцах. При осмотре выявляют симптомы бронхита, фарингита, ринита. Появляются общемозговые симптомы, гиперестезия (повышенная реакция на различные возбудители). При нажатии на позвоночник или на место проекции нервных стволов возникает резкий болевой синдром.
На 2—4 сутки с начала заболевания возникают параличи. При полиомиелите они имеют следующие особенности:
асимметричность — поражение проходит по типу левая рука — правая нога;
мозаичность — поражаются не все мышцы конечности;
снижение или отсутствие сухожильных рефлексов;
снижение тонуса мышц вплоть до атонии, но при этом чувствительность не нарушена.
Пораженные конечности бледные, цианотичные, холодные на ощупь. Болевой синдром приводит к тому, что ребенок занимает вынужденное положение, что, в свою очередь, становится причиной ранних контрактур.
Восстановление двигательных функций начинают со 2 недели заболевания, но продолжается этот процесс длительно и неравномерно. Развиваются выраженные нарушения трофики тканей, отставание в росте конечностей, деформации суставов, атрофия костной ткани. Длится заболевание 2—3 года.
Бульбарная форма
ларингеальный паралич — нарушение глотания и фонации;
нарушения движений глазных яблок — нистагм ротарный и горизонтальный.
Течение болезни может осложняться пневмонией, ателектазами, миокардитом. Также возможно развитие желудочно-кишечного кровотечения, кишечной непроходимости.
Понтинная форма
Понтинная форма возникает вследствие поражения вирусом полиомиелита лицевого, отводящего, а иногда и тройничного нервов (V, VI, VII, пар черепно-мозговых нервов). Это ведет к параличу мышц, отвечающих за мимику, а в некоторых случаях и жевательных мышц. Клинически это выражается в асимметрии мышц лица, сглаженности носогубной складки, отсутствием горизонтальных морщин на лбу, птозом (опущением) угла рта или века, его неполное смыкание. Симптомы становятся более отчетливыми при попытке улыбнуться, закрыть глаза или надуть щеки.
Лечение
Специфического лечения от полиомиелита не существует. При постановке диагноза больного госпитализируют в инфекционный стационар, где ему обеспечивают физический и психический покой. В препаралитический и паралитический периоды применяют обезболивающие и мочегонные средства, по показаниям дают противовоспалительные препараты или кортикостероиды. При расстройстве функции глотания — кормление через зонд, при нарушении дыхания — ИВЛ. В восстановительный период показаны ЛФК, массаж, физиотерапия, витамины и ноотропные средства, санаторно-курортное лечение.
Профилактика
Полиомиелит относится к тем заболеваниям, которых проще избежать, чем лечить. Сделать это можно при помощи вакцинации. В России всем новорожденным детям делают такую прививку. Вакцинация проводится в несколько этапов — в 3 и 4,5 месяца малыша прививают инактивированной вакциной. В 6, 18, 20 месяцев процедуру повторяют, используя живую вакцину. Последняя вакцинация проводится в 14 лет. И не стоит ее пропускать, ведь, несмотря на то, что считается, что полиомиелит опасен только для малышей, это не так, а в случае заболевания признаки полиомиелита у взрослых носят очень выраженный и опасный характер.
При выявлении недуга важным элементом профилактики будет своевременная изоляция больного, карантин и наблюдение в течение 3 недель за контактной группой, соблюдение личной гигиены.
Таким образом, мы достаточно подробно рассмотрели какие признаки полиомиелита существуют, и что нужно сделать, чтобы избежать этого тяжелого заболевания.
Вирус полиомиелита вызывает тяжелейшие последствия для здоровья человека, вплоть до инвалидности и смерти. Единственный эффективный способ защиты от него – вакцинация. Согласно российскому Национальному календарю, прививку от полиомиелита детям ставят шесть раз – трижды на первом году жизни, в 18 и 20 месяцев, а также в 14 лет.
Взрослые, не прошедшие иммунизацию ранее, могут вакцинироваться в любое время. Перед тем как отправляться в медицинское учреждение, стоит внимательно изучить, имеет ли прививка от полиомиелита противопоказания к применению у детей и взрослых.
Противопоказания к прививке от полиомиелита у детей и взрослых

Перед тем как рассказать о противопоказаниях, разграничим вакцины по типам. Их два:
- ОПВ или оральная живая вакцина. Именно она представляет опасность для окружающих вакцинируемое лицо людей и его самого, но только в том случае, если они не прошли иммунизацию ранее. Угроза состоит в том, что возможно развитие вакцино-ассоциированного полиомиелита (ВАП). Препарат капают в рот;
- инактивированная полиомиелитная вакцина или ИПВ. Развитие ВАП исключено как у самого прививаемого, так и у окружающих, вне зависимости от того, были ли они привиты ранее. Как правило, детям вводится одновременно с антигенами против коклюша, дифтерии и столбняка. Иностранные поливакцины (Инфанрикс, Пентаксим и другие) содержат компонент против полиомиелита в том числе.
Нельзя проводить иммунизацию при наличии следующих состояний:

Прививку следует отложить в следующих случаях:
- обострение любых хронических патологий. В такой ситуации важно дождаться периода устойчивой ремиссии;
- любые инфекционные процессы в организме: как сопровождающиеся повышением температуры тела, так и проходящие без выраженной гипертермии. Стандартно врачи рекомендуют подождать 2-4 недели после выздоровления, а затем прививаться;
- период лечения иммунодепрессивными препаратами также является временным противопоказанием к вакцинации. Прививаться можно, но не ранее чем через полгода после окончания курса терапии.
Можно ли делать прививку от полиомиелита при насморке?

Насморк бывает разный, поэтому если ребенку или взрослому предстоит плановая иммунизация, а у него присутствуют сопли, необходимо точно выяснить их природу.
Например, известный педиатр Е.О.Комаровский не рекомендует отказываться от прививки при рините, если он вызван аллергией или просто меняющимися на улице погодными условиями. Если же нос заложен по причине простуды, это является однозначным поводом отложить иммунизацию.
Поскольку не всегда родители могут точно распознать природу насморка или других состояний, и существует осмотр врача перед прививкой. Грамотный специалист подскажет, вызывает ли состояние ребенка опасения и стоит ли отказаться от вакцинации.
Можно ли прививаться в период беременности и лактации?
Беременность является абсолютным противопоказанием к применению любых вакцин против полиомиелита.
Кроме того, запрет на прививку действует еще в нескольких случаях:

- женщина только планирует беременность. Этой категории рекомендуется пройти иммунизацию и только через несколько месяцев приступать к зачатию;
- живой вакциной предстоит привить ребенка, который проживает на одной территории с беременной женщиной. В этом случае лучше подождать, пока малыш появится на свет;
- женщина кормит малыша грудью. Прививаться в период ГВ также запрещено.
Есть ли альтернатива вакцинации?
Защитить человека от полиомиелита может только своевременная иммунизация. На сегодняшний день не существует ни одного другого доказанного способа или метода, который поможет избежать заражения при встрече с больным.
Крепкий иммунитет, закаливающие процедуры, прием витаминов, сезонное употребление противовирусных средств и иммуномодуляторов не защитят ни ребенка, ни взрослого.
Приведем еще несколько доводов в пользу вакцинации:
- вирус полиомиелита отличается высокой контагиозностью, то есть заразиться им очень легко, причем не только при прямом контакте;
- несмотря на то, что с 2002 года Россия объявлена территорией, свободной от полиомиелита (именно на этот факт ссылаются все ярые антипрививочники), риск заразиться остается. Так, вспышки заболевания зафиксированы в 2010 году в соседнем Таджикистане. Кроме того, во многих странах мира ситуация по полиомиелиту не такая благополучная, а наши соотечественники путешествуют и трудятся по всему миру;
- в настоящее время не изобретено эффективного способа лечения заболевания. Терапия, как правило, лишь симптоматическая, то есть направлена на купирование неприятных проявлений инфекции;
- прививка от полиомиелита практически не вызывает реакций. В исключительно редких случаях развивается аллергия, которая может вызвать отек Квинке или крапивницу;
- вакциноассоциированный паралитический полиомиелит – самое грозное и пугающее осложнение иммунизации. Возникает оно с частотой 1 случай на 3 миллиона жителей. Как правило, от иммунизированного живой вакциной заражается лицо, которое не было привито ранее. У тех, кто вакцинирован от полиомиелита (даже ИПВ) риск составляет 0%.
Видео по теме
О противопоказаниях к проведению вакцинации в видео:
Прививка от полиомиелита имеет ряд строгих противопоказаний к применению. К их наличию следует относиться максимально строго, поскольку игнорирование может грозить тяжелыми последствиями для здоровья не только самого вакцинируемого, но и окружающих его людей. В целом иммунизация переносится достаточно легко, а риск развития каких-либо осложнений минимален.
Читайте также:


