Экстренная профилактика сыпного тифа
Сыпной тиф (исторический, европейский, вшивый, космополитический, голодный, военный, тюремный военная лихорадка, болезнь Брилла – это всё синонимы сыпного тифа) – острое антрапонозное заболевание с трансмиссивным механизмом передачи, вызванное риккетсиями Провачека, характеризующееся циклическим течением с преимущественным поражением сердечнососудистой и нервной систем и розеолёзными высыпаниями на коже, протекают эти симптомы на фон типичной лихорадки.
Причины заражения сыпным тифом
Как и все риккетсиозы, сыпной тиф очень заразен и, больной становится заразным с момента появления риккетсий в крови (последние 2-3 дня инкубационного периода) и сохраняя заразительность на протяжении всего лихорадочного периода, и после 7-8 дня от нормализации температуры. Основным переносчиком риккетсий является головная, лобковая и платяная вошь. Расчёсывая кожу в местах укуса вшей, человек втирает их испражнения, содержащие риккетсии – так происходит заражение.
Симптомы сыпного тифа
Как и у всех инфекционных заболеваний, у сыпного тифа есть периоды инфицирования (инкубационный, начальный, период разгара и реконволисценция).
Инкубационный период
Инкубационный период – время от начала внедрения возбудителя, до первых признаков заболевания. Он длится от 6 до 25 дней, но в среднем 12-14 дней. В этот период риккетсии, попавшие в организм через повреждённую кожу (царапины, расчёсы, трещины и т.д), уже через 15 минут оказываются в крови, потом проникают внутрь эндотелиальной клетки (сосудистая клетка), поражая преимущественно мелкие сосуды (капилляры, прекапилляры, арткриолы и венулы), где происходит интенсивное размножение и накопление внутри этих клеток. Это приводит к дальнейшей гибели клеток в результате набухания и десквамации. Гибель вызывает высвобождение риккетсий и часть из них погибает, а часть повторно поражают клетки сосудов (уже новые) и опять происходит гибель клеток с последующим высвобождением риккетсий ещё в большем количестве и, как только количество их достигает определённой концентрации, проявляются начальные симптомы болезни – период клинических проявлений.
Но повреждающее действие на сосуды оказывает не только сами возбудители, но и токсин, оказывающий паралитическое расширение и увеличение проницаемости сосудистой стенки с развитием диффузной гиперемии. В дальнейшем формируется деструктивно-пролиферативный васкулит, то есть формируется функциональный сдвиг с нарушением питания и газообмена, расстройствами гемодинамики и водно-электролитного баланса. В свою очередь нарушение проницаемости ведёт и к нарушению белкового соотношения в органах и тканях – это диагностируется снижением общего белка в крови и системным нарушением метаболизма, что формирует порочный круг, т.к нарушенный метаболизм прямо и опосредованно повреждает эндотелий сосудов, высвобождая риккетсии.
Начальный период клинических проявлений сыпного тифа
Начальный период клинических проявлений считается от момента появления лихорадки до развития сыпи, этот период продолжается 4-5 дней. Начало острое, с повышения температуры в первые 2 дня до своих максимальных цифр, присоединяются общеинтоксикационные симптомы в виде снижения аппетита, гиподинамии, общего недомогания, беспокойство, раздражительность, отказ от еды, и уже на 3-4 день болезни можно обнаружить специфические проявления.
На первый план выходят гемодинамические нарушения (со стороны сердечно-сосудистой системы):
• характерный вид больного в виде одутловатости и гиперемии лица, а также конъюнктивы (инъецированность сосудов склер);
• появление точечных петехий на слизистых оболочках мягкого нёба, язычка и передних нёбных дужек;
• положителен симптом щипка – после лёгкого щипка на коже остаются геморрагии;
• снижение диастоличнского артериального давления из-за нарушения венозного возврата, а потом падение и системного артериального давления;
• острый миокардит с поражением проводниковой системы, который проявляется чувством сердцебиения и перебоями в сердце, болями различного характера и интенсивности;
• Покраснение кожи лица, шеи, верхней части туловища и слизистых оболочек конъюнктивы/ склер/ мягкого и твёрдого нёба – из-за паралитического поражения сосудов токсином и поражения им же верхнего и среднего шейных симпатических узлов.
• Умеренная, а потом и выраженная тахикардия - это результат компенсаторной реакции на депонирование крови и расширение сосудов.
Симптомы со стороны ЦНС часто регистрируются двигательные нарушения, и специфика их зависит от места поражения:
• симптом Говорова-Годелье (затруднение при высовывании языка изо рта, при котором язык высовывается толчками) и/или девиация языка (отклонение языка при высовывании от средней линии) – это происходит при поражении продолговатого мозга;
• менингиальные знаки – из-за деструктивных изменений возникает специфический негнойный диссеминированный менингоэнцефалит;
• при поражении стриаполидарной системы – маскообразное лицо, следствие гипомимии или амимии;
• при энцефалите – нарушение артикуляции (дизартрии), глотания (дисфагии), умеренный нистагм, внезапное нарушение дыхания, падение АД, ритмическое мелкое дрожание языка/ губ/ пальцев. Если изменения со стороны ЦНС регистрируются уже с первых дней заболевания – это диагностически неблагоприятно.
Со стороны органов дыхания:
• ринит проявляется заложенностью носа и обильным отделяемым; •ларингит и трахеобронхит – осиплость голоса, першение в горле, сухой кашель.
Со стороны мочевыделительной системы: боль в пояснице и уменьшение количества отделяемой мочи; При дополнительном обследовании – положителен симптом Пастернацкого (боль в поясничной области при поколачивании). Нарушение мочеиспускания центрального генеза, а не периферического.
Со стороны пищеварительного тракта наблюдаются нарушения перистальтики в виде спастических или атонических запоров и метеоризм.
Период разгара сыпного тифа
Период разгара длится 4-10 дней и считается от момента появления сыпи до нормализации температуры.
Первое место локализации – в области ключицы, боковых поверхностях туловища, в подмышечных впадинах потом сыпь распространяется на живот, грудь, бёдра и конечности.
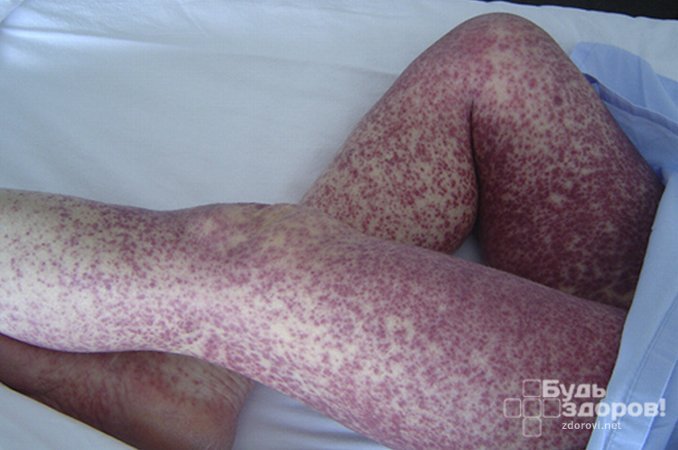
Сыпь истиннополиморфна, т.е на одном и том же участке тела обнаруживают разный характер сыпи – розеолы и петехии бледно-красного цвета, их размеры от 1-10 мм, границы чёткие, но иногда наблюдают зубчатые края. Сначала образуются розеолы (при надавливании они могут на время исчезнуть, а потом появиться вновь), а спустя 2-3 дня они превращаются в петехии вследствие разрыва стенок мелких сосудов. Но розеолы могут окончить своё существование не превращаясь в петехии, и постепенно бледнея они становятся жёлтыми, а потом полностью исчезают – это происходит на 4 сутки от начала их появления. Петехии также исчезают на 4 сутки, становясь синевато-фиолетовыми, затем желтоватыми, оставляя после себя пигментацию на 5 дней (иногда больше).
Со стороны ЦНС: сильная мучительная головная боль, симптоматика начального периода нарастает, появляются признаки поражения периферической нервной системы: невриты, невралгии, полирадикулоневриты, плекситы. Но наиболее часты полирадикулиты, которые проявляются в виде болевого синдрома при надавливании по ходу соответствующих нервов и мышц. Также часты трофические изменения тканей - быстро образующиеся пролежни, трофические язвы, катарально-язвенные изменения на слизистой оболочке гортани и т.д. Наиболее часто возникают невриты локтевого, подкрыльцового, плечевого, малоберцового и седалищного нервов. Поражение слухового нерва может привести к односторонней утрате слуха, а при поражении ядер слухового нерва – полной глухоте. При поражении вестибулярного аппарата наблюдают головокружение, спонтанный нистагм. Изменения со стороны зрения в виде деформации зрачков, вялость зрачковых рефлексов, анизокория – говорят о поражении зрительного нерва. В этот период появляются патологические рефлексы (Гордона, Оппенгейма, Маринеску-Радовичи) и общий тремор.
Поражение вегетативной нервной системы характеризуется частой сменой совершенно противоположных признаков из-за фазности ответной реакции риккетсиозной интоксикации, и проявляется это в следующем: возбуждение быстро сменяется заторможенностью, гиперемия лица – бледностью, тахикардия - брадикардией (пульс то частый, то слабый), и т.д. Особенности температурной кривой – поднимается в первые дни до 39-40°С, а на 4-5 и 9-10 дни начинает снижаться на несколько часов, а потом снова возвращается в исходное положение, и только на 14 день идёт на медленный но постоянный спад.
Со стороны мочевыделительной системы – поражение центрального генеза проявляется задержкой мочеиспускания или непроизвольным мочеиспусканием.
Со стороны пищеварительной системы – гепатоспленомегалия (увеличение печени и селезёнки), с желтушностью ладонных и подошвенных поверхностей, но не из-за нарушения пигментного обмена, а из-за каротинового, следовательно кожа и склеры остаются без изменений, и уробилин с жёлчными пигментами не определяются.
Стадия выздоровления
Стадия реконвалисценции – клиническое выздоровление продолжительностью 2-3 недели. Эта стадия начинается с медленного, но постоянного снижения температуры на 14 день от начала заболевания. Помимо спада температуры, все симптомы сходят на нет.
В зависимости от риккетсиемии и токсинемии будет зависеть степень тяжести течения заболевания: лёгкая, средней тяжести, тяжёлая форма и абортивная.
Диагностика сыпного тифа
1.Общеклиничесие методы исследования:
- изменения в ОАК зависит от степени тяжести течения болезни, но неизменными остаются лейкопения с лимфоцитозом (но в разгар болезни возможен и лейкоцитоз), появляются гигантские гранулоциты, клетки Тюрка, снижется число тромбоцитов, умеренно увеличенное СОЭ (20-30 мм/ч), к концу лихорадочного периода – анемия с пойкилоцитозом.
- в ОАМ происходит изменение цвета и увеличение плотности (1030 и более), альюуминурия и цилиндрурия, а на высоте лихорадочного периода – микрогематурия
- Анализ спинномозговой жидкости показывает только лимфоцитарный цитоз
- Биохимические методы исследования указывают только на тяжесть интоксикации в виде метаболического ацидоза, остаточный азот и креатинин, изменение уровня сахара возможно в любом направлении (как снижение, так и увеличение), снижение общего количества белка, нарушаются соотношения альбуминов и глобулинов в пользу последних.
2. Дополнительные методы диагностики заключаются в проведении контроля отдельной системы органов: ЭКГ-исследование в динамике, УЗИ, ЭЭГ, рентгенография лёгких, консультация других специалистов – всё это по показаниям.
3.Специфическая диагностика – серологические методы исследования:
Реакция Вейля-Феликса помогает определить антитела к риккетсиям Провачека, это одна из ведущих реакций, но главные её недостатки – поздняя диагностика (в конце второй недели) и перекрестная чувствительность к другим риккетсиям.
РСК (реакция связывания комплемента) – специфический, высокочувствительный метод диагностики, также помогает определить антитела, но с 5-7 дня болезни (у 60% больных), а на 2 недели болезни – у 100%.
РНГА (реакция непрямой геммаглютинации) – реакция, дающая качественное и количественное определение антигенов и антител. Она становится положительна уже с 3-4 дня заболевания.
ИФА (иммуноферментный анализ) – позволяет определить специфические антитела класса G и М, так если определяются IgM – говорят о свежих заражениях, если определяется повышение IgG – говорят о болезни Брилла (она будет описана ниже), если же IgG остаются в высоких пределах в разные сроки – это говорит о перенесённом заболевании.
Лечение сыпного тифа
Лечение заключается в соблюдении постельного режима, полном покое и щадящей диете, также назначается этиотропная, патогенетическая и симптоматическая терапия. Этиотропное лечение – препараты тетрациклинового ряда (тетрациклин, метациклин, ауреомицин, хлортетрациклин, террамицин, олететрин, окситетрациклин, морфоциклин, доксициклин). Но даже препараты с одной и той же группы могут оказывать разную степень эффективности, поэтому подход в назначении должен быть дифференцированный. Наиболее часто препаратом выбора является доксициклин, т.к на его фоне снижение температуры наступает уже на 3 сутки, также уменьшается выраженность тифозного статуса.
Антибактериальную терапию назначают на протяжении всего лихорадочного периода и ещё 3 дня после нормализации температуры. Если же есть непереносимость тетрациклинов, можно применить резервные препараты – левомицетин, рифампицин, эритромицин.
Патогенетическое лечение направлено на уменьшение интоксикации и ликвидацию нарушений со стороны сердечнососудистой и нервной систем. Так для предотвращения снижения Аартериального давления применяют адреналин, кофеин, норадреналин и адреналин, но эти препараты находятся только в отделениях реанимации, поэтому больных обязательно госпитализируют, чтобы при прогрессивном падении давления срочно применить вышеперечисленные препараты.
Из-за повреждающего действия гистамина назначают антигистаминные препараты – тавегил, диазолин и т.д. При развивающихся тромбофлебитах и тромбозах назначают антикоагулянты с первых дней болезни, и часто препаратом выбора является гепарин.
Симптоматическое лечение назначается в зависимости от преобладающих симптомов.
Выписка осуществляется не раньше 12 дня от нормализации температуры и при положительной динамике со стороны лабораторной диагностики.
Осложнения сыпного тифа
Осложнения связаны с сосудистыми нарушениями, приводящими к коллапсу, тромбозам, тромбофлебитам, тромбоэмболиям и, как следствие всего этого - пролежни, гангрены, ишемические инсульты, гемиплегии и гемипарезы, кишечные кровотечения. Вне зависимости от степени кровоснабжения, часты присоединения вторичных инфекций.
Это заболевание возникает только у людей, переболевших сыпным тифом, т.е в результате эндогенных рецидивов, поэтому симптомы идентичны сыпнотифозным, но протекают в более лёгкой форме. Рецидивы зарегистрированы даже спустя 20-30 лет.
В отличии от сыпного тифа, нет взаимосвязи отдельными случаями заболевания, нет участия переносчиков (вшей), нет сезонности, не удаётся определить продолжительность инкубационного периода, т.к речь идёт об эндогенном рецидиве, т.е возбудитель длительное время находится в организме пациента, но в латентном состоянии.
Заболевание протекает гораздо легче, и методы диагностики те же, но реакция Вейля-Феликса остаётся отрицательной, поэтому диагностику всегда нужно проводить в комплексе с другми серологическими реакциями (РАР, РСК, РНГА, ИФА)
Профилактика сыпного тифа
Неспецифическая профилактика заключается в изоляции больного и проведение дезинсекции в очагах инфекции, а контактировавшие лица должны ежедневно измерять свою температуру в течении 25 дней и при ее повышении срочно обратиться к врачу.
Специфическая профилактика заключается в использовании химической сыпнотифозной вакцины – это очищенный антиген из риккетсий Провачека (подкожно 0,5 мл однократно). В очагах сыпного тифа проводится экстренная химиопрофилактика путём введния доксициклина по 0,1г 1 раз в сутки, или рифампицин 0,3г 2 раза в сутки, или тетрациклин 0,5г 3 раза в стуки – применяются эти препараты на протяжении 10 дней.
Остальные риккетсиозы по клиническим проявлениям, осложнениям и лечению идентичны сыпному тифу, но есть некоторые особенности, рассмотренные в соответствующих статьях.

Сыпной тиф – заболевание инфекционного происхождения, которое вызывают риккетсии. Основная опасность недуга заключается в том, что при нем может поражаться нервная и сердечно-сосудистая системы.
Первичным источником возбудителя тифа такого типа всегда является больной человек, заражающий переносчика – вошь. Заражение кровососа происходит с последних 3 дней в инкубационном периоде и до 8-го дня нормализации температуры пациента. Вошь становиться заразной примерно на 6 день. В это время риккетсии Провачека, провоцирующие эпидемический сыпной тиф, проникают в кишечник вши и активно размножаются. При сосании крови у человека вошь выделяет фекалии вместе с риккетсиями. В месте укуса начинается зуд, и если кожу расчесать, то в кровь легко попадут возбудители инфекции.
Классификация
Существует два основных вида болезни – эндемический и эпидемический сыпной тиф:
Симптомы
Инкубационный период длится около 2 недель. В это время болезнь сыпной тиф проявляется в виде головных болей, ломоты в мышцах и небольшом ознобе. Затем температура пациента повышается до 39 °С и удерживается, слегка понижаясь на 4, 8 и 12 сутки. Основными симптомами являются:
- резко появляющиеся головные боли;
- бессонница и другие нарушения сна;
- истощение, нехватка сил;
- резкое повышение активности больного;
- красное отечное лицо;
- кровоизлияния в конъюнктиве глаз;
- диффузная гиперемия в зеве и точечные геморрагии на небе;
- сухой язык с серо-коричневым налетом;
- сухая кожа;
- ослабление сердечных тонов;
- увеличение селезенки и печени (с 4 дня).
Характерным симптомом сыпного тифа считается сыпнотифозная экзантема, проявляющаяся на 4-5 день. Это обильные, множественные высыпания, располагающиеся на боках туловища, сгибе рук, запястьях и лодыжках, могут затронуть стопы и ладони, но на лице никогда не бывают. За 2-3 дня человек покрывается розовато-красными пятнами.
Высыпание происходит за 2-3 дня, затем оно постепенно сокращается и полностью исчезает через 2-2,5 месяца. Иногда остается временная пигментация. Возбужденное состояние сменяется заторможенностью, нередко развиваться коллапс: пациент в прострации, покрывается холодным потом, тоны сердца глухие, пульс учащается.
Диагностика
В начальном периоде сыпной тиф сложно диагностировать. Только после появления экзантемы, а также проведения серологических реакций, возможных с 4-7 дня, врачи способны поставить точный диагноз.
Диагностика сыпного тифа включает выявление сведений о наличии завшивленности и контактах больного с зараженными. Для дифференциации недуга от брюшного тифа необходимо оценивать характер сыпи, изменения работы нервной и пищевой систем. Диагностика включает общий анализ крови, посредством которого болезнь сыпной тиф удается отличить от ряда инфекционных заболеваний. Для данного заболевания характерны лимфопения, умеренный нейтрофильный лейкоцитоз, эозинопения, повышение СОЭ.
Лечение
Без правильной диагностики сыпного тифа квалифицированное лечение невозможно. Наиболее эффективными средствами терапии считаются тетрациклиновые антибиотики, обычно их назначают по 0,35 г каждые 6 часов. Также для лечения используют левомицетин, 5 % глюкозу и оксигенотерапию. Если больной испытывает резкое возбуждение, рекомендуется прием хлоралгидрата и барбитуратов. Большую роль в выздоровлении играет качественная витаминотерапия, полноценное питание, правильный уход.
Выздоровление характеризуется понижением температуры тела на 10-11 день болезни, появлением аппетита и нормализацией работы внутренних органов.
Профилактика
Для профилактики сыпного тифа очень важна борьба с вшивостью, своевременная диагностика, госпитализация и изоляция больных, санитарная обработка дезинсекция одежды пациентов в приемном покое. Профилактика включает инактивированную формалином вакцину, содержащую убитые риккетсии Провачека. Ранее вакцины использовались и были эффективными. Однако в настоящее время из-за низкой заболеваемости и наличия активных инсектицидов значение противосыпнотифозной вакцинации существенно снизилось.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Сыпной тиф – это инфекционное заболевание, которое характеризуется циклическим течением, выраженной интоксикацией, появлением сыпи, лихорадкой и поражением центральной нервной и сосудистой систем.
Сегодня случаи заражения фиксируются в развивающихся странах, а на территории России и Украины – редко. Возбудителем сыпного тифа является риккетсия Провачека – внутриклеточный паразит неподвижного грамотрицательного вида. Свое название микроорганизм получил в честь чешского ученого, его впервые открывшего. Хотя массовые заражения упоминаются еще в 16 веке в Европе.
В высушенном виде паразиты могут сохраняться в окружающей среде долгое время. По причине данного факта возбудители сыпного тифа могут быть в постельном белье, полотенцах, халатах в общественных местах.
Главным источником заболевания является зараженный человек, который опаснее для окружающих на протяжении последних нескольких дней инкубационного периода, во время лихорадки и недели нормализовавшейся температуры. Сыпной тиф распространяется вшами, которые сосут кровь у больного человека, затем спустя несколько дней становятся заразными. При контакте со здоровыми лицами насекомое выделяет зараженные фекалии, которые проникают в клетки эпителия человека, а затем в кровь через расчесанные участки.
Виды сыпного тифа
Ученые разделяют заболевание на 2 типа:
- Эндемический сыпной тиф (крысиный);
- Эпидемический сыпной тиф.
Возбудителями болезни первого типа являются риккетсии R. Mooseri. На территории США каждый год сыпным тифом заболевают около 40 человек. Наибольшее число больных зафиксировано в регионах с теплым климатом, особенно в теплое время года и в сельской местности. Симптоматика и течение болезни намного легче, чем в случае с эпидемическим сыпным тифом. А заражается человек при укусе крысиными блохами – разносчиками вируса.
Эпидемический сыпной тиф известен также как европейский, классический или вшивый тиф, а также как тюремная или корабельная лихорадка. Возбудителем заболевания является Rickettsia prowazekii.
Симптомы сыпного тифа
Первые симптомы сыпного тифа проявляются остро. Заболевание прогрессирует в течение двух недель, при этом каждые несколько дней наблюдаются различные признаки. Так, при заражении тифом характерны следующие симптомы:
- Первые 2-4 дня: жар, слабость, головная боль, бессонница, мышечные боли, отсутствие аппетита, повышение температуры до 40 градусов, а также гиперемия лица, кожи шеи, верхней части туловища, конъюнктив и одутловатость лица;
- На 3-4 день: на складках конъюнктив выявляются небольшие точечные красные пятна. Данное явление может наблюдаться также на поверхности мягкого неба и корне языка. У некоторых больных появляются герпетические высыпания на крыльях носа и губах. Также нередки запоры, сухость языка и грязно-серый налет на нем. В этот период начинается увеличение селезенки и печени. Наблюдается состояние бреда, эйфории и заторможенности, тремор головы, рук и языка;
- На 4-6 день: появление розеолезно-петехиальной сыпи на участках сгибания конечностей, спине, боковых частях туловища, внутренней поверхности бедер. На протяжении 3-5 дней характерны яркие оттенки высыпаний, после чего они бледнеют и уже через 10 дней максимум данный симптом полностью исчезает;
- Помимо вышеперечисленных симптомов у больных наблюдается одышка, тахикардия и глухие тона сердца.
Состояние лихорадки продолжается 12-14 дней, после чего, при отсутствии характерных симптомов сыпного тифа, больной считается полностью выздоровевшим.
При неправильном и/или позднем лечении могут возникнуть осложнения эпидемического сыпного тифа, которые чаще всего выражаются пневмонией, энцефалитом, коллапсом, миокардитом, психозами, трофическими язвами и другими.

Диагностика сыпного тифа и лечение
Выявить заболевание желательно в течение первых четырех дней после укуса насекомого, поскольку позднее вошь становится заразной для окружающих. Диагностика сыпного тифа проводится в данный промежуток времени на основе комплекса клинико-эпидемиологических данных. Если больной обратился за медицинской помощью по прошествии этого времени, поставить диагноз можно только с помощью лабораторных исследований.
На раннем этапе важно дифференцировать болезнь сыпной тиф от очаговой пневмонии, геморрагических лихорадок, гриппа и менингококковой инфекции. На пике своего проявления заболевание имеет общие симптомы с возвратным и брюшным тифом, а также с сифилисом, корью, орнитозом и некоторыми другими болезнями.
Для лечения болезни сыпной тиф больного сразу же госпитализируют, изолируют от окружающих и проводят ряд комплексных мер, среди которых:
- Антибиотики группы тетрациклина или левомицетин (максимум до второго дня нормализации температуры);
- Сердечно-сосудистые препараты (кофеин, кордиамин или эфедрин, сердечные гликозиды);
- Транквилизаторы и снотворные средства – при возбуждении больного;
- Жаропонижающие средства и холодные компрессы на голову – при высокой температуре и головной боли;
- Внутривенные полиионные растворы, глюкоза, гемодез и т.д. – при сильной интоксикации организма.
Медицинский персонал постоянно наблюдает за больным сыпным тифом, поскольку внезапно у него могут проявиться такие симптомы, как бред, сильное возбуждение и неадекватное поведение в принципе.
Из больницы выписывают человека, перенесшего сыпной тиф, не ранее чем на 14 день после нормализации температуры тела. При своевременном обращении за помощью прогноз заболевания благоприятный.
Профилактика сыпного тифа
Для профилактики сыпного тифа используют изоляцию и госпитализацию зараженного населения, а параллельно проводят ряд мероприятий против педикулеза (переносимого вшами заболевания).
В качестве плановой программы медицинскому осмотру подлежат все дети в дошкольных учреждениях и школах. При выявлении хотя бы одного случая заражения проводится дезинфекция помещений, где последнее время пребывал человек, его личных вещей и осуществляется осмотр лиц, его окружавших.
Профилактика сыпного тифа включает в себя также мероприятия локального и регионального масштаба по выявлению и обеззараживанию очагов скопления вшей. Нередко прибегают к вакцинации населения против данного заболевания. Лицам в возрасте от 16 до 60 лет делаются плановые прививки против сыпного тифа.
Контрольные вопросы
Профилактика и мероприятия в очаге
Профилактика столбняка подразделяется на неспецифическую и специфическую.
Неспецифическая профилактика заключается в хирургической обработке и промывании раны водой с мылом, обработке ее антисептиками, удалении инородных тел и иссечении нежизнеспособных тканей. При хирургической обработке сильно загрязненных ран первичный шов не накладывают, если прошло более 24 часов. Небольшие раны промывают водой с мылом, обрабатывают перекисью водорода или другими антисептиками, кожу вокруг смазывают настойкой йода.
Экстренная специфическая профилактика столбняка проводится при травмах с нарушением целостности кожи и слизистых оболочек, ожогах и обморожениях II, III, IV степени; внебольничных абортах и родах; гангрене или некрозе тканей любого типа, абсцессах; при операциях на желудочно-кишечном тракте; укусах животных. С этой целью привитым против столбняка вводят подкожно 0,5 мл столбнячного анатоксина. Непривитым проводится активно-пассивная иммунизация, при которой 1 мл столбнячного анатоксина комбинируют с противостолбнячной сывороткой в дозе 3000 МЕ независимо от возраста (по методу Безредко), которую вводят другим шприцем в другую часть тела внутримышечно. Можно вводить противостолбнячный донорский иммуноглобулин в дозе 3 мл (450 МЕ).
Плановая специфическая профилактика (вакцинация) столбняка проводится ассоциированными вакцинами или анатоксинами (АКДС, АДС, АДС-М) согласно календарю прививок, принятому в Российской Федерации.
1. Дайте характеристику возбудителя столбняка.
2. Как происходит заражение столбняком?
3. Перечислите основные симптомы заболевания.
4. С какими заболеваниями проводится дифференциальная диагностика?
5. Принципы лечения столбняка.
6. Плановая и экстренная профилактика столбняка. Как проводится профилактика противоэпидемические мероприятия в очаге?
Боррелиозы. Системный клещевой боррелиоз (Лайм)
Эпидемический сыпной тиф – острое инфекционное заболевание, характеризующееся развитием тромбоваскулита и проявляющееся лихорадкой, интоксикацией, розеолезно-петехиальной экзантемой, поражением нервной системы.
Болезнь Брилла- повторный (рецидивный) сыпной тиф, возникающий у людей, перенесших в прошлом сыпной тиф, в организме которых сохранились риккетсии.
Этиология.Возбудитель болезни – риккетсии Провачека, занимающие промежуточное положение между вирусами и бактериями, неподвижны, грамотрицательны. Они быстро гибнут во влажной среде, но длительно сохраняются в сухих фекалиях вшей (несколько месяцев), хорошо переносят низкие температуры, гибнут при кипячении через 30 секунд. Чувствительны к воздействию обычных дезинфицирующих средств (лизол, фенол, формалин), высоко чувствительны к тетрациклину, левомицетину, эритромицину, рифампицину.
Риккетсии Провачека обладают гемолизином и эндотоксином, имеют поверхностный термолабильный и соматический термостабильный антигены, в организме человека размножаются в эндотемии сосудов.
Эпидемиология. Сыпной тиф – трансмиссивный антропоноз, Источник инфекции – больной эпидемическим сыпным тифом или болезнью Брилла, который заразен в период риккетсиемии.
Механизм заражения – трансмиссивный, переносчики риккетсий – вши, которые выделяют риккетсии с фекалиями, при втирании которых в кожу человека происходит заражение его.
Восприимчивость к инфекции очень высокая, сезонность зимне-весенняя в период скученности людей.
Болезнь Брилла развивается преимущественно у лиц старшего возраста, перенесших в прошлом эпидемический сыпной тиф.
После перенесенного сыпного тифа формируется прочный и длительный иммунитет.
Патогенез и патанатомия. Риккетсии, проникшие через ранку в месте укуса вши, после появления зуда и втирания в нее фекалий через 5-15 мин. проникают в кровь, локализуются в эндотелиальных клетках кровеносных сосудов, где размножаются и при гибели выделяют эндотоксин. Развивается риккетсиемия и токсинемия, определяющие клинические проявления болезни. Вследствие внутриклеточного паразитирования риккетсий развивается деструктивно-пролиферативный генерализованный тромбоваскулит. В головном мозге возникает менингоэнцефалит с образованием специфических гранулем Попова-Давыдовского.
В некоторых случаях полное освобождение организма от риккетсий не наступает, они в латентном состоянии сохраняются годами и десятилетиями и могут вызвать рецидив (болезнь Брилла).
Клиника. Инкубационный период составляет в среднем 12-14 дней, с пределами колебаний от 6 до 25 дней. В течение болезни выделяют три периода: начальный, разгара и реконвалесценции.
Начальный период длится 4-5 дней, от повышения температуры до появления сыпи. Заболевание начинается остро с повышения температуры тела до 39-40 о С, выраженной слабости, головной боли. Больной может точно указать не только день, но и час начала болезни. В дальнейшем симптомы заболевания резко нарастают: головная боль усиливается и становится нестерпимой, иногда пульсирующей, появляется бессонница. Больной возбужден, эйфоричен, говорлив, при тяжелых формах может быть нарушение сознания.
Период разгара продолжается от момента появления сыпи до нормализации температуры тела и составляет 4-8 дней. Основным симптомом этого периода является розеолезно-петехиальная или петехиальная экзантема, которая появляется одномоментно на 4-6-й день болезни и локализуется на боковых поверхностях туловища и сгибательных поверхностях рук. Клиницисты сравнивают сыпь со звездным небом. Сыпь держится 7-8 дней и постепенно исчезает.
В этот период лихорадка постоянного типа в пределах 39-40 о С, головная боль усиливается, становится невыносимой, отмечается бессонница, возбуждение, дезориентация пациента в пространстве и времени, т.е. развивается status typhosus. Признаком поражения головного мозга является симптом Говорова-Годелье (невозможность высунуть язык далее передних нижних зубов и его толчкообразные движения). Больные склонны к агрессии и суицидным попыткам.
Со стороны сердечно-сосудистой системы отмечается тахикардия, гипотония, приглушение тонов сердца.
В период реконвалесценции (с момента нормализации температуры тела) наступает обратное развитие клинических проявлений болезни: исчезают симптомы интоксикации и поражения нервной системы, угасает сыпь, нормализуются размеры печени и селезенки. Температура нормализуется на 8-12-й день болезни. У части больных еще некоторое время сохраняются общая слабость, шум в ушах, артериальная гипотензия, астенический синдром.
Помимо тяжелых форм наблюдаются стертые, амбулаторные варианты, протекающие с кратковременной лихорадкой, часто без сыпи.
Болезнь Бриллавстречается преимущественно у лиц старшего возраста с ослабленным преморбным фоном и характеризуется меньшей выраженностью основных клинических проявлений.
В начальном периоде интоксикация умеренная, температура тела в пределах 38-39 о С, редко выявляется энантема.
Период разгара, обычно не превышает 5-7 дней, лихорадка ремиттирующего типа, продолжительностью 9-10 дней. Умеренно выражены симптомы поражения ЦНС: головная боль умеренная, сознание обычно не нарушено. Сыпь розеолезно-петехиальная, необильная.
Диагностика
Диагностика сыпного тифа является клинико-эпидемиологической. Во время эпидемических вспышек большое значение имеют эпидемиологические сведения ( наличие педикулеза, зимне-весенняя сезонность, контакт с больным и др.) В диагностике спорадических случаев учитывается острое начало заболевания с симптомами интоксикации, гиперемия и одутловатость лица, инъекция сосудов склер, симптомы Киари-Авцына, Розенберга, наличие розеолезно-петехиальной сыпи, гепатолиеального синдрома.
Диагностическое значение имеют и лабораторные данные. При исследовании крови выявляется нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево, появляются плазматические клетки Тюрка, повышается СОЭ. Основными методами серологической диагностики является РСК в диагностическом титре 1:160 и РНГА-1:1000 и выше, которые могут быть положительными с 5-7 дня болезни.
Дифференциальная диагностика проводится с заболеваниями, протекающими с наличием лихорадки, интоксикации, экзантемы- брюшной тиф, грипп, менингококкцемия и др.
Для брюшного тифа характерно постепенное начало, заторможенность больных, более позднее появление сыпи при отсутствии петехиальных элементов, изменения со стороны системы пищеварения, лейкопения с относительным лимфоцетозом.
При гриппе в отличие от сыпного тифа на фоне лихорадки и интоксикации выражены поражения респираторного тракта.
При менингококцемии геморрагическая сыпь отличается полиморфизмом (от точечных элементов до обширных кровоизлияний) с тенденцией к некрозу. При сыпном тифе розеолезно-петехиальная сыпь появляется на 4-6-й день болезни и локализуется на боковых поверхностях туловища и сгибательных поверхностях рук; положительны симптомы Киари-Авцына, Розенберга, Говорова-Годелье.
Лечение.Независимо от тяжести заболевания все пациенты эпидемическим сыпным тифом и болезнью Брилла подлежат обязательной госпитализации в инфекционный стационар. Диета должна быть высоко калорийной, богатой витаминами, легко усвояемой (стол № 13 по Певзнеру).
Основными этиотропными средствами являются тетрациклин в дозе 0,3 г 4 раза в сутки и левомицетин 0,5 г 4 раза в сутки на протяжении лихорадочного периода и двух дней нормальной температуры.
Патогенетическая терапия назначается по показаниям и включает дезинтоксикационные средства (кристаллоидные и коллоидные растворы внутривенно капельно), сердечные гликозиды, жаропонижающие и седативные препараты, анальгетики и др.
Выписка реконвалесцентов из стационара проводится после полного клинического выздоровления, но не ранее 12-го дня нормальной температуры. Рекомендуется рациональное трудоустройство сроком на 1-2 месяца, с освобождением от тяжелого физического труда, занятий спортом, командировок, разъездов.
Диспансерное наблюдение проводится в КИЗе в течение 3-6 месяцев в зависимости от остаточных проявлений заболевания.
Профилактика и мероприятия в очаге
Основные мероприятия направлены на борьбу с источником инфекции и ликвидацию педикулеза среди населения. Больные с подозрением на сыпной тиф подлежат немедленной госпитализации, лихорадящие больные при отсутствии диагноза до 5-го дня болезни - провизорной госпитализации.
Очень важно госпитализировать больных с сыпным тифом в первые 5 дней болезни, когда инфицированная вошь еще не может передать возбудителей болезни окружающим. Наблюдение за контактными лицами проводятся в течении 25 дней со дня госпитализации больного с ежедневного термометрией. Изоляция больного прекращается не ранее чем через 12 дней после установления нормальной температуры тела.
Противопедикулезные мероприятия включают как комплекс мероприятий направленных на соблюдения должного санитарно-гигиенического и противоэпидемического режима, так и специфические мероприятия на санацию лиц, у которых обнаружен педикулез.
После госпитализации больного дезинфекция в очаге проводятся в городах не позже чем через 3 часа, а в сельской местности – 6 часов с момента получения экстренного извещения ( ф.№058/ у). Дезинфекция всей одежды, постельных принадлежностей больного и соприкасавшихся с ним лиц производят в пароформалиновой или горячевоздушной камере.
Осмотр на педикулез проводится при поступлении больных в стационар, детей в детских дошкольных учреждениях и школах , лагерях отдыха, домах для престарелых и инвалидов, ИТУ, общежитиях и др.
Экспозиция при указанных средствах составляет 10-40 мин. в соответствии с этикеткой на каждое конкретное средство.После обработки волос головы и их мытья, волосы прополаскивают 5-10% водным раствором уксусной кислоты.После чего гниды счесывают частым гребнем, сквозь зубцы которого пропускают ватный жгутик или нитку, обильно смоченные уксусом.
При головном и платяном педикулезе в очагах заболеваний или в тех случаях , когда отсутствуют другие средства, допустимо использовать бутадион. При приеме бутадиона внутрь кровь человека становится токсичной для головных и платяных вшей в течении 14-и суток. Бутадион назначают взрослым по 0,15 г 4 раза в день после еды в течении двух дней. Детям до 4 лет применение бутадиона противопоказано.
Экстренная профилактика сыпного тифа может проводиться в течении 10 дней доксициклином по 0,2г один раз в день, тетрациклином по 0,5 г три раза в день, рифампицином 0,3 г два раза в день.
Специфическая профилактика проводится по эпидемиологическим показаниям инакцивированной сыпноцифозной вакциной в дозе 0,25- 0,5 мл подкожно ( в подлопаточную область или в область плеча) однократно с 16 до 60 лет. Сроки ревакцинации один раз в два года.
Не нашли то, что искали? Воспользуйтесь поиском:
Читайте также:


