Диагностика стафилококковых и стрептококковых инфекций
Стафилококк и стрептококк относятся к условно-патогенным микробам, которые причиняют вред организму только при определенных обстоятельствах. Опасность представляют составляющие микроорганизмов и продукты их жизнедеятельности (ферменты, токсины, гемолизины). Понижение защитных сил дает толчок развитию и размножению болезнетворной инфекции.

Чем отличается стафилококк от стрептококка
Кокковые бактерии характеризуются одинаковым размером шаровидной или овальной формы, которые:
- не образуют спор,
- неподвижны,
- могут существовать в кислой среде.
Основные их отличия:

По данным статистики, 80% всех простудных патологий вызывается стрептококком.
Характеристика условно-патогенных микроорганизмов
Опасность для людей представляют 3 вида бактерий из 14, которые обитают на слизистых оболочках здорового человека:
- Золотистый стафилококк – бактерия вызывает более 100 различных заболеваний. Инфекция устойчива против основных лекарств, в том числе антибиотиков.
- Эпидермальный стафилококк – поражает ослабленных людей через верхний слой кожи, целостность которого нарушена в результате медицинских операций. Бактерии способны проникать в кровь через раневые поверхности, которые разносятся по всем органам, сосудам, костям.
- Сапрофитный стафилококк – обитает на коже возле половых органов и на слизистой оболочке мочеиспускательного канала. Болезни чаще преследуют женский пол, проявляясь инфекцией мочеполовой сферы, воспалением мочевого пузыря. Часто наблюдаются патологии почек.

Все бактерии стрептококков подразделяются на группы, критерием отбора в которых служит способность микроорганизмов разрушать эритроциты в человеческой крови:
- Гемолитические (зеленящие) стрептококки Альфа – не полностью разрушают красные кровяные тельца и не провоцируют болезни.
- Стрептококки гемолитические Бета – опасные микроорганизмы, которые активируют многие заболевания. Классифицируются на подгруппы от A до U, каждая из которых вызывает определенный тип болезней. Определяется принадлежность лабораторным путем, поэтому больным обязательно следует сдать анализы, чтобы врач поставил точный диагноз и назначил соответствующее лечение.
- Негемолитический стрептококк – не опасен для организма.

Выявление в результатах анализов бактерий стрептококка или стафилококка говорит о заболевании в случае, когда фиксируется ряд сопутствующих признаков:
- воспаление органа, осложненное болевым синдромом,
- повышение температуры тела до 38-40°С, острая лихорадка,
- общее отравление организма токсинами (мышечная слабость, ломота в суставах и костях, головная боль),
- наличие гнойных очагов.
Заболевания, которые вызываются микроорганизмами
При благоприятных условиях стафилококки могут стать причиной следующих патологий:
- Гнойные воспаления одной или нескольких волосяных луковиц (фурункулы или карбункулы).
- Воспалительное образование в подкожном слое (флегмоны).
- Гнойные полости (абсцессы).
- Воспаление с образованием гноя в лимфатических узлах (лимфаденит).
- Нагноение раневых поверхностей.
- Пневмония, плеврит, бронхит.
- Тонзиллит, фарингит.
- Гайморит, конъюнктивит, отит.
- Гастроэнтерит, холецистит, колит.
- Пищевое отравление.
- Цистит, вульвит, простатит, уретрит.
- Гнойные образования после операций или родов.
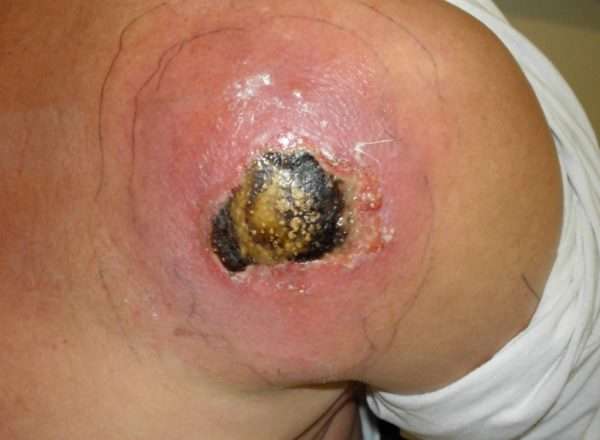
Если бактерии попали в кровяное русло, им свойственно быстрое проникновение в любой орган организма. В результате воспаляются оболочки в головном мозге, возможно поражение костной системы (остеомиелит).
Заболевания от стафилококковой инфекции никогда не переходят в хроническую форму.
Наиболее часто возникают следующие заболевания по причине стрептококков:
- инфекция в глотке: ангина, скарлатина, фарингит, тонзиллит,
- заболевания дыхательных путей: бронхит, пневмония,
- кариес, пародонтит, отит,
- гнойный абсцесс мягкой ткани,
- лимфаденит, менингит, сепсис, эндокардит,
- цервицит, уретрит, который обнаруживается в мазке у женщин.
Заболевания стрептококком нередко приводят к таким осложнениям:
- ревматизм, острая лихорадка, которые начинаются после перенесенной инфекции горла. Если игнорировать проявления патологии, возможно проявление осложнений на сердце,
- ревматоидный артрит,
- разрастание сосудистой стенки (системный васкулит),
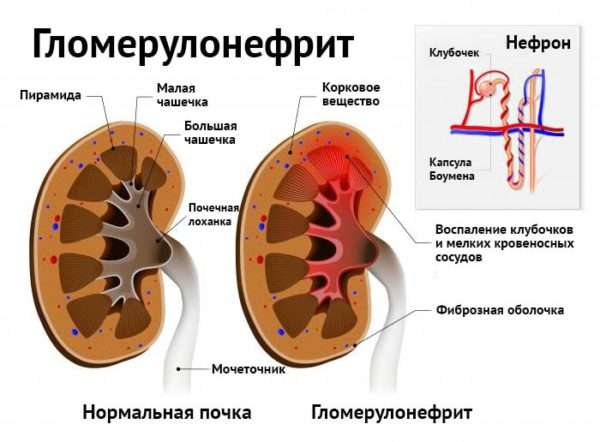
- гламерулонефрит (поражение почек).
Как происходит заражение
Инфекция передаются следующими путями:
- Воздушно-капельным – больной человек при кашле, чихании, разговоре выделяет во внешнюю среду капельки зараженной бактериями слюны, слизи. При этом влажные субстанции парят в воздухе. Если иммунитет снижен, начинается заболевание.
- Бытовым – капельки слюны заболевшего человека оседают на предметах интерьера, постельном белье, одежде. Даже высыхая, они остаются токсичными на протяжении нескольких месяцев.
- При половом контакте.
- Пищевым – заражение происходит через испорченные или неправильно хранящиеся продукты питания.
- При родах и вынашивании – от матери к ребенку.
Но любой способ передачи инфекции можно предотвратить с помощью профилактики.
Симптомы и признаки инфицирования бактериями
Заражение стрептококком и стафилококком обнаруживается при следующих симптомах:
- сильная боль и отек миндалин в горле с образованием серого поверхностного слоя,
- жар, выраженный температурой тела от 38°С,
- озноб, лихорадочное состояние,
- увеличение лимфоузлов.
В анализах мочи и крови обнаруживается повышенное количество инфекционных бактерий.
Методы лечения
Чтобы полностью вылечить заражение стафилококком или стрептококком, необходимо выяснить, какой именно вид микроорганизма действует как основной источник патологии. Нужно сдать необходимые анализы, затем лечащий врач назначает курс лечебной терапии. При этом следует учитывать, что неправильное применение лекарств делает бактерии устойчивыми к препаратам, что осложняет лечение в будущем.
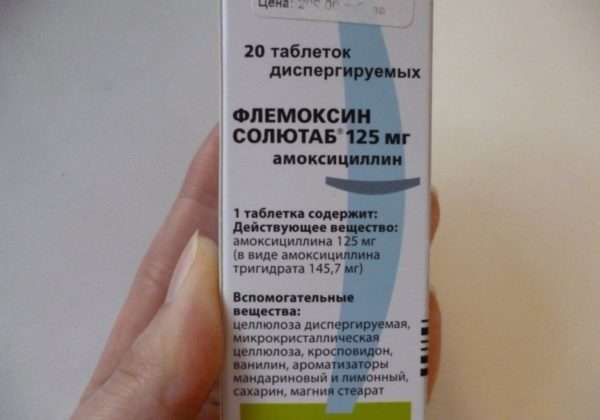
Чтобы одним лекарством уничтожить больше видов инфекции, выпускаются антибиотики, например, Флемоксин Солютаб, который эффективен против стафилококковой и стрептококковой инфекции.
Основные мероприятия комплексного лечения:
- постельный режим,
- витаминизированная диета,
- дезинфекция помещения и постельного белья,
- снижение температуры тела,
- применение антибиотиков. При этом следует употреблять лекарство после выздоровления еще 3 дня.
Рекомендуется пить отвары и компоты, применять полоскание горла.
Гнойные полостные образования удаляются хирургическим путем.
Все мероприятия следует проводить под контролем и по назначению лечащего врача.
Профилактика
Предупредительные мероприятия помогают не допустить размножения бактерий:
- Ежедневно делать влажную уборку в жилом помещении с применением дезинфицирующих средств.
- Соблюдать правила личной гигиены, тщательно мыть руки с мылом после посещения туалета.
- Проводить закаливающие процедуры, соблюдать здоровый образ жизни.
- Отказаться от вредных привычек.
- При ранениях, царапинах обрабатывать поврежденную поверхность антисептиками, чтобы предупредить гнойно-воспалительный процесс.
- Если человек заболел, он должен выходить на улицу только в защитной повязке, закрывающей нос и рот.
- Изолировать заразных больных от остальных жильцов.
- Регулярно проверять медперсонал больниц на случаи заражения стафилококком.
Особенности лечения от кокковой инфекции отличаются тем, что меры следует применять только при усиленном размножении этих микроорганизмов. Если иммунная система не ослаблена, бактерии не причиняют никакого вреда.
Род Streptococcus, семейство Streptococcaceae включает 21 вид. Чаще всего вызывают заболевания: S.pyogenes, agalacticae, faecalis, зеленящие (pneumoniae).
Морфология. Гр+, шаровидной или овальной формы. В мазках располагаются парами или короткими, 6–8 клеточными, цепочками. Имеют капсулу, но входящая в ее состав гиалуроновая кислота не антигенна. Неподвижны, спор не образуют.
Стрептококки КУЛЬТИВИРУЮТСЯ на питательных средах с добавлением глюкозы, сыворотки или крови. На поверхности плотных сред образуют мелкие (до 1 мм)бесцветные колонии, в жидких средах – придонный, пристеночный рост, при этом среда прозрачная. По характеру роста на кровяном агаре различают: бета-гемолитические – вокруг колоний образуется прозрачная зона гемолиза; альфа-гемолитические – неширокая, зеленоватая зона; негемолитические – среда не изменяется.
Продуцируют ряд ферментов, дифференциально-диагностическое значение имеет лактаза и сахараза.
АГ. По АГ составу полисахоридной клеточной стенки (субстанция С) стрептококки разделяют на 20 серогрупп (обозначают заглавными буквами латинского алфавита А–V). Внутри серогрупп стрептококки разделяют на серовары (обозначают цифрами). Большинство возбудителей стептококковых инфекций относится к серогруппе А.
АГ свойствами обладают Ig-новые Fc-рецепторы клеточной стенки, липотейхоевые кислоты, а также токсины и ферменты, секретируемые в окружающую среду при размножении микроорганизмами. Патогенность для человека определяется образованием токсинов, внеклеточных ферментов и свойствами самих бактериальных клеток. Перечень заболеваний, вызываемых стрептококками, довольно большой: ангины, хронический тонзиллит, скарлатина, гнойные поражения кожи, флегмоны, сепсис, нефрит, ревматизм, отит и др. Попытки найти дифференциальные признаки стрептококков, вызывающих столь разнообразные по клиническим проявлениям болезни, оказались безуспешными. Только в отношении скарлатинозного стрептококка установлено, что они могут выделять эритрогенный токсин, другие признаки одинаковы с другими стрептококками СЕРОЛОГИЧЕСКОЙ ГРУППЫ А. Нефритогенными считаются стрептококки серовара 12, продуцирующие цитотоксин.
Стрептококки серогруппы В (S. agalactia) могут вызывать послеродовые инфекции и сепсис новорожденных, эрозивный стоматит, урогенитальные инфекции у женщин, сепсис, менингит.
С – возбудители респираторных инфекций, заболеваний МПС.
Н и К – выделены при эндокардитах.
D (энтерококки) – обитают в кишечнике здорового человека, вызывают поражения желчевыводящих путей, могут вызвать эндокардит, попадая в раны гнойно-воспалительную инфекцию. При генерализации – сепсис.
Некоторые (S.mutans, S.salivarius и др.), не содержащие группового Аг, обитают в полости рта. S.mutans участвует в развитии кариеса зубов и пародонтоза.
Стрептококки других серогрупп редко обнаруживаются у человека.
Факторы патогенности. Адгезины – это липидный компонент комплекса липотейхоевой кислоты с белками клеточной стенки, обеспечивают взаимодействие с мембраной эпителия и колонизацию. Защиту от фагоцитоза обеспечивают:
1) антихемотаксический фактор;
2) Ig-новый Fc-рецептор (к IgG) – подавляет фагоцитоз, разрушает комплемент, вызывает дисбаланс иммуноглобулинов;
3) капсула (у серогрупп А и В) – защищает от фагоцитов;
4) М-белок, позволяет расти и размножаться в крови человека, лишенные М-белка клетки фагоцитируются без участия антител. М-белок обеспечивает т/же способность проникать в клетки микроорганизмов и размножаться в них.
ФЕРМЕНТЫ: гиалуронидаза (фактор распространения) и стрептокиназа (фибринолизин) – разрушает фибрин, ограничивающий местный очаг воспаления, способствуя генерализации процесса.
Стрептококки СЕРОГРУППЫ А образуют ряд ТОКСИНОВ:
О-стрептолизин (термолабильный белок) – выделяется при размножении, вызывает лизис эритроцитов, разрушает мембраны других клеток, а также мембраны лизосом, обладает кардиотоксическим действием. Этот токсин является АГ и стимулирует синтез анти-О-стрептолизин.
S-стрептолизин (нуклеопротеид), антигенными свойствами не обладает, вызывает лизис эритроцитов, разрушает лизосомы, мембраны митохондрий клеток человека.
Лейкоцидин лизирует полиморфноядерные лейкоциты, выключает фагоцитоз.
Цитотоксины (пептиды) – повреждают клетки. Один из этих токсинов способен повреждать почечную ткань, он выделяется нефритогенными штаммами стрептококков серовара 12.
Эритрогенный токсин (скарлатинозный). Информация об образовании данного токсина поступает в клетку с геномом умеренного фага. Термостабильная фракция эритрогенного токсина стимулирует реакцию ГЗТ.
Экология и распространение. Выделяют возбудителей заболеваний только человека, человека и животных и условно-патогенные для человека. Обитают в полости рта, на слизистых оболочках верхних дыхательных путей, на коже, в кишечнике. Источник – больные и бактерионосители. Путь распространения – воздушно-капельный. Значительная часть заболеваний – эндогенные инфекции, возникают у лиц с иммунодефицитными состояниями.
В окружающей среде (на предметах обихода, в пыли) могут сохраняться в течение нескольких дней, хорошо выдерживают высушивание (сохраняют жизнеспособность, но теряют вирулентность). Чувствительны к нагреванию и дезинфектантам.
Иммунитет. На развитие стрептококковых инфекций влияет состояние микроорганизмов. Часто заболевание развертывается на фоне предварительно возникшей сенсибилизации (повторные ангины, рожистые воспаления, хронические инфекции – тонзиллит, нефрит, ревматизм). Возможно участие аутоиммунных процессов (ревматизм). Имеют АГ, перекрестно реагирующий с сарколеммой мышечных волоконсердца.
Антитела вырабатываются на все БАВ стрептококка (токсины, ферменты). Иммунитет после перенесенных инфекций (кроме скарлатины) малонапряженный и носит типовой антимикробный характер (к М-антигену). Антитела к ферментам, токсинам стрептококков протективными свойствами практически не обладают. Уровень напряженности сенсибилизации проверяют в аллергических пробах.
Лабораторная диагностика. Материалом для БАКТЕРИОЛОГИЧЕСКОГО исследования служат слизь из зева, гной, отделяемое ран, кровь и др. Выделенные чистые культуры идентифицируют, определяют основные их свойства: морфологию, гемолитическую активность, чувствительность к антимикробным препаратам.СЕРОЛОГИЧЕСКАЯ ДИАГНОСТИКА – выявление антител к токсинам и ферментам. При ревматизме – нарастание титров анти-О-стрептолизинов, анти-ДНКазы, антигиалуронидазы в парных сыворотках.
Профилактика и лечение. Специфическая профилактика не разработана. Для предупреждения хронических стрептококковых инфекций, связанных с персистенцией возбудителя и образованием L-форм, используют антибиотикотерапию. За детьми, перенесшими повторные ангины, скарлатину, устанавливается диспансерное наблюдение (профилактика ревматизма). Стрептококки серогруппы А высокочувствительны к пенициллину (бактерицидное действие), устойчивость к пенициллину не приобретается. Сульфаниламиды оказывают бактериостатическое действие на стрептококки. К ним микроорганизмы легко приобретают резистентность.
Особое место занимает СКАРЛАТИНА – острое инфекционное заболевание, возбудитель – гемолитический стрептококк группы А любого серовара, способный продуцировать эритрогенный токсин.
Патогенез. Скарлатина – острозаразное заболевание, протекает циклически со сменой симптомов. На 1 этапе проявляется действие эритрогенного токсина (интоксикация, ангина, мелкоточечная сыпь на гиперемированном фоне).
2 период сопровождается осложнениями в рез действия самих стрептококков (гнойные лимфаденит, мастоидит, отит), т.к. антимикробный иммунитет не выражен, и заражение стрептококками других сероваров, к которым нет соответствующих антител.
Иммунитет. В отличие от других стрептококковых инфекций остается прочный антитоксический иммунитет, т.к. эритрогенный токсин стрептококков всех сероваров АГ-но идентичен. Антимикробный иммунитет типоспецифичен и не защищает от возникновения других стрептококковых заболеваний.
Напряженность антитоксического иммунитета к эритрогенному токсину проверяется внутрикожными пробами. При отсутствии иммунитета самая малая доза токсина дает покраснение и припухлость кожи. Если же в крови есть антитоксины, реакции на введение токсина не возникает.
Стрептококки пневмонии (ПНЕВМОКОККИ). S.pneumoniae – вызывают воспаление легких – пневмонию, что объясняется специфичностью адгезинов, взаимодействующих с рецепторами клеток лёгких.
Морфология, физиология. Им вытянутую форму, напоминающую пламя свечи. Располагаются попарно, каждая пара окружена капсулой. Под капсулой расположен М-белок, по свойствам схожий с S.pyogenes, но имеющий свою АГ специфичность.
На плотных питательный средах, в которые добавлена сыворотка или кровь, пневмококки растут, образуя мелкие колонии, окруженные зоной позеленения (на кровяном агаре). В жидких средах дают равномерную муть.
БХ активность выражена умеренно – расщепляют ряд углеводов и образуют гиалуронидазу, муромидазу, пептиназу.
Имеют 3 основных АГ: полисахаридный АГ клеточной стенки, капсульный антиген и М-белок. По капсульному АГ разделяются на 84 серовара.
Экология и распространение. Обитают в верхних дыхательных путях человека, попадают в нижние дыхательные пути и при застойных явлениях в легких, снижении активности SIgA и макрофагов, разрушении сурфактанта возникает эндогенная пневмония. Заражение воздушно-капельным путем.
Вне организма пневмококки быстро погибают. Они не выдерживают нагревания, дезинфекции. В высушенной мокроте могут сохраняться длительное время. Чувствительны к пенициллину, макролидам.
Иммунитет. Типоспецифический и нестойкий, это объясняет повторное возникновение и возможность перехода в хроническую форму.
Лабораторная диагностика. Для выделения клеток возбудителя необходимо: оптимальная для размножения питательная среда, условия культивирования, правильное взятие исследуемого материала. Выделенные клетки идентифицируют по ряду признаков и дифференцируют от зеленящего (альфа-гемолитического) стрептококка, энтерококков. Пневмококки, имеющие капсулу, подвергают серологическому типированию и определяют чувствительность микроорганизмов к антимикробным препаратам.
Профилактика и лечение. Специфическая профилактика не разработана. В каждом частном случае имеют значение неспецифические мероприятия, направленные на предупреждение возможности возникновения эндогенной инфекции: у больных, вынужденных длительное время лежать, находящихся на гормональной, лучевой терапии, и при снижении общей резистентности организма проводится стимуляция естественных защитных механизмов (режим питания, витаминизация, усиление вентиляции легких массажем и прочими воздействиями). Для лечения пневмонии используют пенициллин, макролидные антибиотики.
ЭНТЕРОКОККИ. S.faecalis (фекальные стрептококки, энтерококки) являются обитателями кишечника человека и теплокровных животных. Входят в группу D.
Морфологически – это шаровидные или овальные бактерии, при делении соединяются в пары или короткие цепочки. Полиморфны, некоторые штаммы подвижны, имеют 1–4 жгутика.
Ферментация отдельных углеводов – непостоянный признак.
Экология и распространение. Энтерококки более устойчивы к действию факторов окружающей среды, чем другие стрептококки. Они выдерживают нагревание до 60°С в течение 30 мин, способны размножаться в средах с 6,5 % NaCI, 40% желчи, при рН 9,5–10,0. Теллурит калия, азид натрия, желчные соли, кристаллический фиолетовый, налидиксовая кислота, а также пенициллин, неомицин не угнетают роста энтерококков, что используется для создания элективных питательных сред.
Патогенез. Способны размножаться в пищевых продуктах, при употребление зараженной пищи развивается пищевая токсикоинфекция. Чаще ее вызывают протеолитические варианты.
Микробиологическая диагностика стрептококковыхинфекцийотражена в схеме 2. Выполняются следующие методы исследования.
Бактериоскопический метод– выявление в мазке из гноя патогенных кокков, располагающихся в виде небольших цепочек. Типичное расположение в виде цепочек характерно для чистых культур стрептококка (рис. 2 цветная вкладка).
| Схема 2. Микробиологическая диагностика стрептококковых инфекций | |
| Материал: гной, раневое отделяемое, пунктаты из полостей и абсцессов, кровь, мокрота, моча, ликвор, рвотные массы, испражнения, остатки пищи. | |
| Микроскопический метод. Выявление грамположительных кокков в виде цепочек в мазках из материала от больного. Бактериологический метод. 1. день. Посев материала на чашки кровяным МПА, пробирки или флаконы с сахарным МПБ. 2 день -учет характера роста колоний (на кровяном МПА - зоны гемолиза, в МПБ –равномерное помутнение). В мазке из колоний в окраске по Граму – кокки в виде цепочек. Оставшуюся часть колонии пересевают на скошенный МПА для получения чистой культуры. Пересев с сахарного МПБ на кровяной МПА | 3 день - идентификация выделенной культуры стрептококка, дифференциация основных видов, определение чувствительности к антибиотикам. Выделение чистой культуры с кровяного МПА. 4 день.Заключение о виде стрептококка. Идентификация культуры, выделенной из сахарного МПБ 5 день.Заключение о виде стрептококка, выделенного из сахарного МПБ. Серологический метод Реакция нейтрализации (РН) для определения антистрептолизина-О (гемолизина) и антигиалуронидазы в сыворотке крови больных стрептококковыми инфекциями. |
Бактериологический метод.Исследуемый материал засевают на кровяной МПА в чашках Петри. После выращивания в термостате при 37 0 С в течение суток учитывают характер роста колоний (колонии очень мелкие, величиной с булавочную головку, круглые, мутноватые, матовые). Слизистые колонии типичны для свежевыделенных штаммов, стрептококка, матовые – для вирулентных стрептококков с высоким содержанием М-протеина, блестящие – для невирулентных штаммов. На кровяном МПА стрептококки вызывают α–гемолиз (зеленоватая зона вокруг колоний) или β-гемолиз (полностью прозрачная зона гемолиза). Негемолитические стрептококки обычно непатогенны. Из типичных для стрептококка колоний готовят мазок в окраске по Граму и после микроскопии (Streptococcus pyogenes окрашивается по Граму положительно, располагается в виде цепочек) делают пересев в пробирки с сахарным МПБ и кровяным МПА. На 3 день учитывают характер роста (на сахарном МПБ рост стрептококка в виде придонно-пристеночного осадка, сама среда прозрачна), готовят мазок в окраске по Граму и проводят идентификацию выделенной культуры стрептококка по антигенным свойствам. Серогруппу стрептококков определяют в реакциях преципитации, латекс-агглютинации или коагглютинации с целью выявления группоспецифического полисахаридного антигена А, используя группоспецифические сыворотки (обычно групп A, B, C, F, G). Большинство патогенных для человека стрептококков являются β-гемолитическими и относятся к группе A. Серовар выделенной культуры стрептококка выявляют с помощью реакции агглютинации (выявление типового протеинового антигена М, по которому выделяют около 100 сероваров) с типоспецифическими стрептококковыми сыворотками.
Для идентификации β-гемолитических стрептококков применяют PYR-тест (на пирролидониламидопептидазу), CAMP-тест (на белок синергидного гемолиза), тест Фогес-Проскауэра (на образование ацетоина), чувствительность к бацитрацину (0,04 ЕД на диск), галотолерантность (рост в присутствии 6,5% хлорида натрия), гидролиз гиппурата натрия, ферментацию трегалозы, сорбита и т.д. α -гемолитические стрептококки идентифицируют, используя тесты на чувствительность к желчи, оптохину, на гидролиз эскулина и т.д. (табл. 3).
PYR -mecm. В МПБ, содержащий 0,01 % L-пирролидонил- β –нафтиламин, вносят петлю агаровой культуры стрептококка, инкубируют при 37 0 С в течение 4 ч. Положительная реакция характеризуется появлением ярко-красного окрашивания после внесения 1 капли специального реактива.
Таблица 3 .Дифференциальные признаки стрептококков
| Свойства | Микроорганизмы | |||
| S. pyogenes | S. agalactiae | Стрептококки групп C и G | S. bovis | |
| Вид гемолиза | Β | β, α | β | α , |
| Гидролиз гиппурата натрия | - | + | - | - |
| CAMP-тест | - | + | - | - |
| PYR-тест | + | - | - | - |
| Желчно-эскулиновый тест | - | - | - | + |
| Рост в солевом МПБ | - | + | - | - |
| Чувствительность к бацитрацину | + | - | - | - |
| Чувствительность к сульфаметоксазолу и триметоприму | - | - | + | + |
Обозначения:(+) - постоянный признак, (-) – отсутствие признака
Исследование крови.Для выделения гемокультуры посев обычно производят в сахарный бульон. При наличии стрептококка на дне флакона появляется хлопьевидный придонный осадок, а в мазках обнаруживаются длинные цепочки стрептококков. Для выделения чистой культуры и определения характера гемолиза делают пересев в чашку с кровяным агаром. Через сутки (3-й день исследования) появляются типичные мелкие колонии, окруженные зоной гемолиза. Дальнейший ход исследования аналогичен описанному выше.
Генодиагностика. Разработан метод ДНК-ДНК-гибридизации для обнаружения специфических фрагментов ДНК стрептококка в исследуемом материале, что дает основание поставить предварительный диагноз стрептококковой инфекции.
Серодиагностика(определение антител к гемолизину – стрептолизину-О) проводится при подозрении на ревматизм. Сущность реакции заключается в нейтрализации антителами сыворотки крови больного гемолитической активности стрептококкового стрептолизина-О. Титр антистрептолизина-О у здоровых людей – до 250 АЕStO. При ревматизме с первых дней болезни титр антистрептолизина-О составляет 500 АЕStO и выше.
Не нашли то, что искали? Воспользуйтесь поиском:
Для лабораторного анализа используются микроскопический, бактериологический и серологический методы диагностики.
Назначение, особенности и диагностическая ценность микроскопического исследования такие же, как и при стафилококковых инфекциях.
1. БАКТЕРИОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ
Для выделения чистой культуры стрептококков важное значение имеет создание оптимальной питательной среды, так как стрептококки предъявляют к ней особые требования. Им необходимо значительное количество углеводов и нативного белка. Поэтому наряду с общепринятыми сахарным МПБ, кровяным МПА, молочно-солевым МПА и МПБ (см. рецепты выше) при стрептококковых инфекциях применяются асцитические и сывороточные среды.
АСЦИТИЧЕСКИЙ МПБ И МПА готовятся с добавлением отчетной жидкости, получаемой стерильно из брюшной полости больных терапевтического и хирургического профиля. Жидкость прогревают 3 дня при +56-58 °C по 1 часу, стерилизуют фильтрованием через фильтр Зейтца или добавляют 40% глицерина и хранят на холоду. Для приготовления асцит-бульона и асцит-агара 1 часть жидкости смешивают с 2-3 частями МПБ (или Хоттингеровского бульона) или растопленного и остуженного МПА.
СЫВОРОТОЧНЫЙ МПБ готовят из простого свежего мясопептонного бульона с pH 7,6, к 1 части которого добавляют 2 части свежей сыворотки человека или лошади. Сыворотку перед прибавлением к среде инактивируют при + 56 °C в течение 30 минут.
При осложнении капельных стрептококковых инфекций сепсисом необходим и посев крови. Для бактериологического исследования крови Э. Г. Кассирская рекомендует комплексное использование трех видов питательных субстратов, засеваемых из расчета 1 часть патологического материала на 10-15 частей среды. В качестве последней используются 0,2% полужидкий агар с 10% асцитической жидкости, бульон Левинталя с кровью и печеночная среда Китт-Тароцци.
ДЛЯ БУЛЬОНА ЛЕВИНТАЛЯ отдельно готовят следующие компоненты: № 1 - к 100 мл мясного фарша добавляют 300 мл дистиллированной воды и 10 мл нормального раствора соды; № 2 - 0,5 г панкреатина растворяют в 20-30 мл воды с 2 мл 1 N раствора соды и 10 мл хлороформа; № 3 - буферный раствор фосфорно-кислого натрия в дистиллированной воде (разведение 8:1000). С помощью раствора НСl устанавливают pH, равное 5,6-6.
В первый день смесь № 1 инкубируют в термостате при + 37 °C 1-2 часа, добавляют к ней раствор № 2, перемешивают и при тех же условиях выдерживают еще 24 часа. Сосуд со средой периодически встряхивают. После этого берут равные количества мясной кашицы и буферного раствора № 3. Кипятят, фильтруют. Устанавливают рН-7,2-7,4. Вновь кипятят. Разливают по пробиркам и стерилизуют 2 дня подряд по 30 минут текучим паром.
СРЕДУ КИТТ-ТАРОЦЦИ готовят из говяжьей печени или мяса. Последние нарезают кусочками, взвешивают, заливают тройным количеством МПБ (рН-7,4-7,6) кипятят 30 минут. Затем бульон фильтруют, кусочки печени отмывают водопроводной водой. Далее пробирки с 3-4 кусочками печени, залитыми 7-8 мл фильтрата и слоем вазелинового масла, стерилизуют под давлением 1 атм. в течение 30 минут.
Высеваемость стрептококков возрастет при использовании ПОЛУЖИДКОГО АГАРА ГАРОЦЦИ: в бульон Мартена (рН-7,6-7,8) добавляют 0,3-0,5% глюкозы и 0,1-0,15% агар-агара. В стерильные пробирки помещают кусочки печени или вареного мяса, добавляют по 9 мл среды и стерилизуют при температуре +120 °C в течение 30 минут.
Зеленящий стрептококк, выделяемый при септическом эндоркардите, развивается очень медленно. В связи с этим посевы крови выдерживают 2-3 суток в термостате.
В некоторых случаях выделить культуру стрептококка при широкой аэрации не удается. Более успешным оказывается применение анаэробиоза. Для создания последнего можно использовать три простейших способа.
I. ИССЛЕДУЕМЫЙ МАТЕРИАЛ ЗАСЕВАЮТ В ПРОБИРКУ с 0.25% глюкозным бульоном и быстро всасывают его в стерильные пастеровские пипетки, концы которых тотчас же запаивают над пламенем горелки. Пипетки устанавливают вертикально в термостате. Через 24 часа нижние концы пипеток отламывают (стрептококки растут только внизу), первые капли используют для микроскопии и дальнейшего выделения чистой культуры возбудителя.
2. КУЛЬТИВИРОВАНИЕ ПОСЕВОВ В АТМОСФЕРЕ, НАСЫЩЕННОЙ УГЛЕКИСЛЫМ ГАЗОМ. Необходимую концентрацию СО2 получают при добавлении в загруженный пробирками эксикатор вначале 1г двууглекислой соды на 1 литр объема, а затем из того же расчета 8-9 мл 10% Н2SO4 или HCl.
3. ДОВОЛЬНО ПРОСТ и менее эффективен следующий прием: на дно неплотно закрытого эксикатора ставят зажженную свечку. Она горит 1-3 минуты и гаснет. По окончании первой или второй процедуры эксикаторы покрывают крышками, края которых смазаны вазелином и помещают в термостат.
Выделение чистой культуры

Биохимическая активность стрептококков непостоянна и ее выяснение не имеет диагностического значения. Изучение стрептококков в этом плане используется лишь для дифференциации с энтерококками (табл. 1.).
| Таблица 1. Дифференциация стрептококков от энтерококков | ||
| Критерии Шермена для различия стрептококков группы А (истинные) oт группы Д (энтрококки) | ||
| Тесты | Группы | |
| Группа А (стрептококки) | Группа Д (энтерококки) | |
| Длина цепочек | длинные (5-12 звена) | короткие (1-2 звеньев) |
| Рост на солевом МПА с 6,5% | + | - |
| Рост на желчно-кровяном МПА Д. Э. Беленького к П. Н. Поповой | - | + |
| Рост на молоке с метиленовой синькой | - | + (редукция) |
| Рост на МПБ с pH - 9,6 (в присутствии 0,05 М р-ра Na2CO3) | - | + |
| Чувствительность к пенициллину | + | - |
| Термоустойчивость при +60 °C в течение 30 минут. | - | + |
Состав дифференциально-диагностических сред, применяемых для этой цели следующий.
- ЖЕЛЧНЫЙ И ЖЕЛЧНО-КРОВЯНОЙ МПА Д. 3. Беленького и Н. Н. Поповой готовятся из расплавленного и отфильтрованного 3% МПА с любой бульонной основой. К 60 мл этого МПА добавляют 40 мл нативной профильтрованной желчи, разливают по флаконам и стерилизуют при давлении в 1 атм. 30 минут. Для приготовления агара с кровью к этому желчному МПА добавляют 5% дефибринированной крови.
- МОЛОКО С МЕТИЛЕНОВЫМ СИНИМ приготовляется из обезжиренного стерильного молока, к 100 мл которого добавляют 2 мл 10% водного раствора метиленового синего.
ОПРЕДЕЛЕНИЕ ВИРУЛЕНТНОСТИ СТРЕПТОКОККОВ
Для доказательства патогенности стрептококков важное значение имеют гиалуронидазная активность, выявление стрептокиназы или фибринокиназы, плазмокоагулазы, лейкотоксическое действие стрептококка, наличие гемолизина. Определение этих показателей осуществляется по методикам, описанным выше, но выявление гемолизирующей активности стрептококка лучше идет на средах с человеческой кровью.
ОПРЕДЕЛЕНИЕ ЛЕЙКОЦИДИНА. Берут цитратную кровь человека или какого-либо животного, центрифугируют, верхний желтый слой лейкоцитов отсасывают пипеткой, переносят в другую пробирку и готовят 2-5% лейкоцитарную взвесь. Последнюю разливают по 1-1,5 мл в узкие пробирки. Сюда же вносят 1 петлю 1-2 млрд. суточной культуры стрептококка и на 1 час помещают в термостат при +37 °C. После инкубации, из лейкоцитарно-микробной массы делают мазки (по типу мазков из цельной крови), высушивают, фиксируют 15 мин. в смеси Никифорова, окрашивают 45-60 минут по Романовскому-Гимза, микроскопируют. Массовое разрушение лейкоцитов свидетельствует о наличии лейкоцидина.
ОПРЕДЕЛЕНИЕ ЧУВСТВИТЕЛЬНОСТИ выделенных культур к лекарственным веществам производится общепринятыми способами.
СЕРОЛОГИЧЕСКАЯ ТИПИЗАЦИЯ обнаруженных стрептококков после их изоляции требуется только для особых эпидемиологических целей и применяется редко.
II. СЕРОЛОГИЧЕСКИЙ МЕТОД ДИАГНОСТИКИ СТЕПТОКОККОВЫХ ИНФЕКЦИЙ
Ферменты вирулентности стрептококков (гиалуронидаза, фибринокиназа, плазмокоагулаза) и их токсины (например, гемотоксин) являются мощными антигенами, в ответ на действие которых вырабатываются соответствующие антитела: антигиалуронидаза, антистрептокиназа, антистрептолизин и т. д. По обнаружению этих антител можно диагностировать заболевание и фазу развития инфекционного процесса.
ОПРЕДЕЛЕНИЕ АНТИСТРЕПТОЛИЗИНА (АНТИГЕМОЛИЗИНА)
Стрептолизин представляет собой разновидность гемотоксина. Его присутствие проверяют на эритроцитариой массе. В ответ на действие этого антигена в организме формируются антитела, способные нейтрализовать его гемолизирующую активность. При выявлении антистрептолизина необходимы: сыворотка больного с антистрептолизинами (антителами); стрептолизин (очищенный), стандартный, лиофилизированный; 5% взвесь кроличьих, бараньих или человеческих эритроцитов; фосфатный буфер для разведения сывороток и приготовления взвеси эритроцитов: в 1 л дистиллированной воды растворяют 7,6 NaCl, 3,17 г КН2Р04 и 1,81 г Na2HPO4, добавляют по каплям концентрированную NaОН и доводят pH до 6.5-6,7. Буферный раствор сохраняется в рефрижераторе при -4 °C 2-3 недели.
Определение антистрептолизина складывается из двyx этапов: первый - установление титра и рабочей дозы стандартного стрептолизина, второй - выявление и количественное определение антистрептолизина. Схемы их выполнения приводятся ниже.
| Схема определения рабочей дозы стандартного стрептолизина | |||||||
| Компоненты в мл | Пробирки | ||||||
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | |
| (контроль эритроцитов) | |||||||
| Стрептолизин | 0,6 | 0,7 | 0,8 | 0,9 | 1,0 | 1,1 | - |
| Буферный раствор | 0,9 | 0,8 | 0,7 | 0,6 | 0,5 | 0,4 | 1,5 |
| Взвесь эритроцитов | 0,5 | 0,5 | 0,5 | 0,5 | 0,5 | 0,5 | 0,5 |
| В термостат на 15 минут при +37 °C, встряхнуть, снова в термостат на 30 минут. | |||||||
| Результат | - | - | - | - | гемолиз | гемолиз | - |
Титром и рабочей дозой стрептолизина считается его минимальное количество, давшее четкий гемолиз эритроцитов. В данном примере они равны 1,0 мл.
В последнее время выпускается стандартный лиофилизированный стретолизин, на флаконе с которым и в приложенной инструкции указан способ разведения препарата для получения рабочей дозы. Такой стрептолизин обеспечивает хорошую повторяемость результатов.
| Схема постановки реакции для определения антистрептолизина | ||||||
| Компоненты в мл | Пробирки | |||||
| 1 | 2 | 3 | 4 | Контроль | ||
| 5 | 6 | |||||
| стрептолизина | эритроцитов | |||||
| Буферный раствор | 0,5 | 0,5 | 0,5 | 0,5 | 0,5 | 0,5 |
| Сыворотка больного | 1:50 | 1:100 | 1:200 | 1:400 | 1:800 | - |
| Стрептолизин в раб. дозе. | 1,0 | 1,0 | 1,0 | 1,0 | 1,0 | - |
| Встряхнуть, в термостат при + 37 °C на 15 минут. | ||||||
| Взвесь эритроцитов | 0,5 | 0,5 | 0,5 | 0,5 | 0,5 | 0,5 |
| В термостат на 45 минут при +37 °C с периодическими встряхиваниями. | ||||||
| Результат | - | - | гемолиз | гемолиз | гемолиз | - |
Антистрептолизин в данной пробе сыворотки обследуемого больного обнаружен в титре 1:200.
Принцип выявления основан на регистрации разрушительного действия фермента гиалуронидазы на гиалуроновый субстрат. Антитела сыворотки больного, направленные против этого фермента, нейтрализуют его и гиалуроновая кислота остается неизмененной.
Необходимые реактивы: сыворотка больного с антителами (антигиалуронидазой); экстракт гиалуроновой кислоты с известной рабочей дозой (способ описан выше); гиалуронидаза (химически чистый препарат); 15% уксусная кислота - индикатор; физиологический раствор.
Определение антигиалуронидазы состоит из трех этапов: первый - определение титра и рабочей дозы гиалуроновой кислоты, второй - гиалуронидазы, третий - выявление наличия и титра антигиалуронидазы.
Титрование гиалуронового субстрата описано выше. Титр и рабочая доза стандартной гиалуронидазы соответствует тому минимальному ее количеству, которое способно разрушить гиалуроновую кислоту, взятую в рабочей дозе.
После выяснения титра гиалуронидазы проводят определение титра антигиалуронидазы.
| Схема постановки реакции определения титра сывороточной антигиалуронидазы | ||||||||
| Ингредиенты в мл | Пробирки | |||||||
| 1 | 2 | 3 | 4 | 5 | 6 | Контроль | ||
| 7 | 8 | |||||||
| гиалуронидаза | гиалуроновая кислота | |||||||
| Физ. раствор | 0,5 | 0,5 | 0,5 | 0,5 | 0,5 | 0,5 | 0,5 | 0,7 |
| Сыворотка больного в разведении 1:25 | 1:50 | 1:100 | 1:200 | 1:400 | 1:800 | 1:1600 | ||
| Гиалуронидаза в рабочей дозе | 0,2 | 0,2 | 0,2 | 0,2 | 0,2 | 0,2 | 0,2 | - |
| В термостат при + 37°C на 30 минут. | ||||||||
| Гиалуроновая кислота в рабочей дозе | 0,3 | 0,3 | 0,3 | 0,3 | 0,3 | 0,3 | 0,3 | 0,3 |
| В термостат при +37 °C на 30 минут. 15% уксусная кислота по 2-3 капли в пробирку. | ||||||||
| Результаты | сгусток | сгусток | сгусток | - | - | - | - | сгусток |
В данном примере титр антигиалуронидазы в сыворотке крови больного 1:200. Это количество антител при указанном разведении сыворотки еще обладает нейтрализующим действием в отношении гиалуронидазы и предотвращает разрушение гиалуроновой кислоты. Ее целостность регистрируется по образованию сгустка после добавления индикатора - 15% раствора уксусной кислоты.
Источник: Мотавкина Н.С., Пьянова Р.Е. Микробиологическая диагностика некоторых капельных инфекций и токсоплазмоза. Методическая разработка для студентов. ВГМУ, 1973
Читайте также:


