Брюшной тиф распространение в россии
Похожие темы научных работ по клинической медицине , автор научной работы — Кафтырева Л. А.
НЕКОТОРЫЕ АСПЕКТЫ ИНФЕКЦИОННОЙ ЗАБОЛЕВАЕМОСТИ
БРЮШНОЙ ТИФ В РОССИЙСКОЙ ФЕДЕРАЦИИ КАК СОЦИАЛЬНО-ЭКОНОМИЧЕСКАЯ ПРОБЛЕМА
ФБУН НИИ эпидемиологии и микробиологии имени Пастера Санкт-Петербург, Россия, рasteur@LK14290.spb.edu
расселенных для капитального ремонта зданиях. Большая часть заболевших страдала алкоголизмом. Для снижения уровня заболеваемости был разработан план профилактических и противоэпидемических мероприятий. Особое место в плане занимали меры, касающиеся лиц СДГН и мигрантов, определяющих неблагополучие по брюшному тифу. Реализация комплексного плана мероприятий по борьбе с брюшным тифом в мегаполисе в условиях социальноэкономических преобразований потребовало участия Правительства города и специалистов более десяти комитетов и управлений, а также общественных организаций, от которых зависит реализация системного принципа профилактики.
В настоящее время отмечен неуклонный рост устойчивости Б.ТурЫ к широкому спектру АМП. Уже во второй половине прошлого столетия в Мексике были зарегистрированы вспышки брюшного тифа, вызванные возбудителем, резистентным к левомицетину. В развивающихся странах Южной Азии (Индия, Бангладеш, Вьетнам, Пакистан и Таджикистан) и Южной Африки, эндемичных по брюшному тифу, появились штаммы S. Typhi, резистентные к нескольким АМП, традиционно применявшимся в качестве терапии первой линии - ампициллину, хлорамфениколу (левомицетину) и ко-тримаксозолу, и их число стало стремительно увеличиваться. В последние годы в странах Азии полирезистент-ные штаммы составляют до 80% всех выделенных возбудителей, поэтому указанные препараты утратили свое значение при терапии брюшного тифа.
Современными препаратами выбора для лечения брюшного тифа являются фторхинолоны. Они рекомендованы во многих странах. В настоящее время появились сообщения о штаммах Б.ТурЫ, у которых выявлены мутации в хромосомных генах, кодирующих топоизомеразу и ДНК-гиразу, что проявляется в устойчивости к хинолонам (налидиксовой кислоте) и сниженной чувствительности к фторхинолонам. Такие штаммы также становятся эпидемическими для стран Азии. Распространение таких штаммов, безусловно, приводит к достоверному снижению эффективности этиотропной терапии и профилактики брюшного тифа.
Несмотря на то, что в целом Российская Федерация не принадлежит к странам, эндемичным по брюшному тифу, и заболеваемость носит спорадический характер (показатели заболеваемости в последние 10 лет не превышают 0,1 на 100 тысяч населения), завозные случаи брюшного тифа с различных эндемичных территорий обусловлены возбудителями, резистентными к антимикробным препаратам (АМП). Мы поставлены перед фактом сформировавшейся резистентности возбудителя брюшного тифа, которая стала реальной проблемой в нашей стране. Подавляющее большинство штаммов Б.ТурЫ, выделенных в РФ, имели сниженную чувствительность к препаратам выбора - фторхиноло-нам и резистентность к нефторированным хинолонам (92,0%), но сохраняли чувствительность к другим группам АМП (бета-лактамам, аминогликозидам, ко-тримоксазолу, хлорамфениколу, тетрациклину, азитромицину), которые практически не используются для лечения. Штаммы, завезенные из Индии, от-
личались выраженной резистентностью к фторхинолонам (МПК ципрофлокса-цина - более 4 мг/л, норфлоксацина - более 16 мг/л). Доля полирезистентных штаммов, характерных для эндемичных по брюшному тифу стран, была незначительной и составляла 3,2% (фенотип резистентности включал ампициллин, хлорамфеникол, стрептомицин, тетрациклин, ко-тримоксазол, налидиксовую кислоту). Следует отметить, что такие штаммы продуцировали В-лактамазы широкого спектра, но сохраняли чувствительность к защищенным пеницилли-нам (амоксициллин/клавулановая кислота) и цефалоспоринам расширенного спектра.
Приведенные факты свидетельствуют о необходимости постоянного мо-
Н.А. Ница, А.Д. Виноходов, Л.П. Чурилов
ИММУНОФЕНОТИПИЧЕСКАЯ ХАРАКТЕРИСТИКА МОНОЦИТОВ ПРИ ФИБРОЗНО-КАВЕРНОЗНОМ ТУБЕРКУЛЕЗЕ
Санкт-Петербургский государственный университет, Россия
Эволюционно сложившийся механизм защиты организма человека от Mycobacterium tuberculosis (МВТ) направлен на ограничение процесса диссеминации инфекции и медиаторов воспаления путем образования гранулемы. Центральную роль в осуществлении барьерной функции выполняют потомки моноцитов - тканевые макрофаги: они захватывают MBT, секретируют провоспалительные цитокины и хемоаттрактанты, активируя процесс миграции макрофагов, ней-трофилов, T- и B-лимфоцитов в очаг воспаления. Являясь антиген-представляющими клетками, фагоциты моноцитарного происхождения экспрессируют на мембране специфические маркеры мононуклеаров и молекулы главного комплекса гистосовместимости (MHC), что обеспечивает механизмы межклеточного взаимодействия и способствует формированию специфического иммунного ответа. Процесс нарушения элиминации МВТ в макрофагах, приводит к репликации бактерий, их ускользанию от действия других защитных факторов и диссеминации воспаления, причем этому активно способствует контриммунный ответ возбудителя.
Материалы и методы. Обследовано 23 пациента с фиброзно-кавернозной формой туберкулёза лёгких: 17 (74%) мужчин и 6 (26%) женщин. Контрольную группу составили 25 здоровых доноров крови (с положительной кожной туберкулиновой пробой), сопоставимых по полу и возрасту с больными туберкулёзом легких. Процентное содержание моноцитов, экспрессирующих HLA-DR и CD95, определяли методом проточной цитофлюориметрии на лазерном клеточном сортере-анализаторе FACSCalibur с использованием соответствующих моноклональных антител (BectonDickinson).
Результаты. Нами обнаружено, что у больных фиброзно-кавернозным тубер-

Иллюстрация 1866 года. Источник
Холера вызывается подвижными бактериями — холерным вибрионом, Vibrio cholerae. Вибрионы размножаются в планктоне в солёной и пресной воде. Механизм заражения холерой — фекально-оральный. Возбудитель выводится из организма с фекалиями, мочой или рвотой, а проникает в новый организм через рот — с грязной водой или через не немытые руки. К эпидемиям приводит смешение сточных вод с питьевой водой и отсутствие обеззараживания.
Бактерии выделяют экзотоксин, который в организме человека приводит к выходу ионов и воды из кишечника, что приводит к диарее и обезвоживанию. Некоторые разновидности бактерии вызывают холеру, другие — холероподобную дизентерию.
Болезнь приводит к гиповолемическому шоку — это состояние, обусловленное быстрым уменьшением объёма крови из-за потери воды, и к смерти.
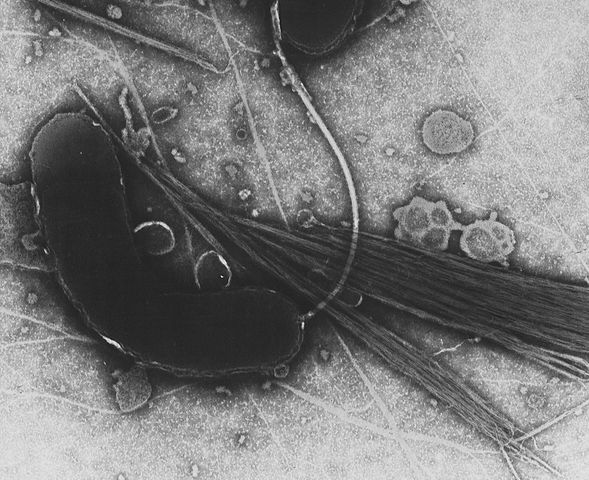
Учёные выделяют семь пандемий холеры:
- Первая пандемия, 1816—1824 гг.
- Вторая пандемия, 1829—1851 гг.
- Третья пандемия, 1852—1860 гг.
- Четвертая пандемия, 1863—1875 гг.
- Пятая пандемия, 1881—1896 гг.
- Шестая пандемия, 1899—1923 гг.
- Седьмая пандемия, 1961—1975 гг.
Возможной причиной первой эпидемии холеры была аномальная погода, вызвавшая мутацию холерного вибриона. В апреле 1815 года произошло извержение вулкана Тамбора на территории нынешней Индонезии, катастрофа в 7 баллов унесла жизни десяти тысяч жителей острова. Затем погибли до 50 000 человек от последствия, включая голод.
Остановить пандемию смог тот же фактор, что послужил её началом: аномальный холод 1823-1824 года. Всего первая пандемия продлилась восемь лет, с 1816 по 1824 года.
Спокойствие было недолгим. Всего через пять лет, в 1829 году, на берегах Ганга вспыхнула вторая пандемия. Она продлилась уже 20 лет — до 1851 года. Колониальная торговля, усовершенствованная транспортная инфраструктура, передвижения армий помогали болезни распространяться по миру. Холера дошла до Европы, США и Японии. И, конечно, она пришла в Россию. Пик в нашей стране пришёлся 1830-1831 годы. По России прокатились холерные бунты. Крестьяне, рабочие и солдаты отказывались терпеть карантин и высокие цены на продукты и потому убивали офицеров, купцов и врачей.
В России в период второй эпидемии холеры заболели 466 457 человек, из которых умерли 197 069 человек. Распространению способствовало возвращение из Азии русской армии после войн с персами и турками.

Император Николай I своим присутствием усмиряет холерный бунт в Санкт-Петербурге в 1831 году. Литография из французского периодического издания Album Cosmopolite. Датирована 1839 годом. Источник
Третью пандемию относят к периоду с 1852 по 1860 год. На этот раз только в России умерли более миллиона человек.
Лондонский врач Джон Сноу в 1854 году установил, что болезнь передаётся через загрязнённую воду. Общество на эту новость не обратило особого внимания. Сноу пришлось доказывать свою точку зрения властям. Сначала он убедил снять ручку водозаборной колонки на Брод-Стрит, где был очаг эпидемии. Затем он составил карту случаев холеры, которая показала связь между местами заболевания и его источниками. Наибольшее число умерших было зафиксировано на окрестности именно этой водозаборной колонки. Было одно исключение: никто не умер в монастыре. Ответ был прост — монахи пили исключительно пиво собственного производства. Через пять лет была принята новая схема канализационной системы.

Объявление в Лондоне, распространяемое в 1854 году, предписывало употреблять только кипячёную воду
Седьмая, последняя на сегодня пандемия холеры, началась в 1961 году. Она была вызвана более стойким в окружающей среде холерным вибрионом, получившим название Эль-Тор — по названию карантинной станции, на которой мутировавший вибрион обнаружил в 1905 году.
К 1970 году холера Эль-Тор охватила 39 стран. К 1975 она наблюдалась в 30 странах мира. На данный момент опасность завоза холеры из некоторых стран не ушла.
Высочайшую скорость распространения инфекции показывает тот факт, что в 1977 году вспышка холеры на Ближнем Востоке всего за месяц распространилась на одиннадцать сопредельных стран, включая Сирию, Иордан, Ливан и Иран.

Обложка журнала начала XX века
В 2016 году холера не так страшна, как сто и двести лет назад. Гораздо большему количеству людей доступна чистая вода, канализация редко выводится в те же водоёмы, из которых люди пьют. Очистные сооружения и водопровод находятся на абсолютно другом уровне, с несколькими степенями очистки.
Хотя в некоторых странах вспышки холеры происходят до сих пор. Один из последних на данный момент случаев эпидемии холеры начался (и продолжается) на Гаити в 2010 году. Всего были заражены более 800 000 человек. В пиковые периоды за день заболевали до 200 человек. В стране живут 9,8 миллиона человек, то есть холера затронула почти 10% населения. Считают, что начало эпидемии положили непальские миротворцы, которые занесли холеру в одну из главных рек страны.
8 ноября 2016 года в стране объявили о массовой вакцинации. В течение нескольких недель планируют вакцинировать 800 000 человек.
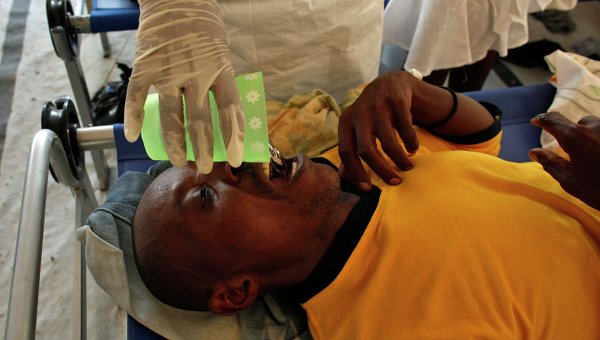
Холера на Гаити. Фото: РИА Новости
В октябре 2016 года сообщалось, что в Адене, втором по величине городе Йемена, зафиксировали двести случаев заболевания холерой, при этом девять человек умерли. Болезнь распространилась через питьевую воду. Проблема усугубляется голодом и войной. По последним данным, во всём Йемене холеру подозревают у 4 116 человек.
В США эта лихорадка распространена и сейчас, ежегодно регистрируется до 650 случаев болезни. О распространении говорит тот факт что в период с 1981 по 1996 годы лихорадка встречалась в каждом штате США, кроме Гавайи, Вермонт, Мэн и Аляска. Даже сегодня, когда медицина находится на гораздо более высоком уровне, смертность составляет 5-8%. До изобретения антибиотиков количество летальных исходов доходило до 30%.
Бактерии проникают в организм через начёсы или другие повреждения кожи.
После того, как вошь укусила человека, болезнь может не наступить. Но как только человек начинает чесаться, он втирает выделения кишечника вши, в которых содержатся риккетсии. Через 10-14 дней, после инкубационного периода, начинается озноб, лихорадка, головная боль. Через несколько дней появляется розовая сыпь. У больных наблюдается дезориентация, нарушения речи, температура до 40 °C. Смертность во время эпидемии может составить до 50%.
В 1942 году Алексей Васильевич Пшеничнов, советский учёный в области микробиологии и эпидемиологии, внёс огромный вклад методологию профилактики и лечения сыпного тифа и разработал вакцину против него. Сложность в создании вакцины была в том, что риккетсии нельзя культивировать обычными методами — бактериям необходимы живые клетки животного или человека. Советский учёный разработал оригинальный метод заражения кровососущих насекомых. Благодаря быстрому запуску в нескольких институтах производства этой вакцины во время Великой Отечественной войны СССР удалось избежать эпидемии.
Тиф иногда поражал армии эффективнее, чем живой противник. Вторая крупная эпидемия этой болезни датируется 1505-1530 годами. Итальянский врач Фракастор наблюдал за ней во французских войсках, осаждавших Неаполь. Тогда отмечали высокую смертность и заболеваемость до 50%.
В Отечественной войне 1812 года Наполеон потерял треть войска от сыпного тифа. Армия Кутузова потеряла от этой болезни до 50% солдат. Следующая эпидемия в России была в 1917-1921 годах, на этот раз погибли около трёх миллионов человек.
Сейчас для лечения сыпного тифа используют антибиотики тетрациклиновой группы и левомицетин. Для профилактики заболевания используются две вакцины: Vi-полисахаридная вакцина и вакцина Ту21а, разработанная в 1970-х.
Брюшной тиф характеризуется лихорадкой, интоксикацией, высыпаниями на коже и поражением лимфатической системы нижнего отдела тонкой кишки. Его вызывает бактерия Salmonella typhi. Бактерии передаются алиментарным, или фекально-оральным, способом. За 2000 год брюшным тифом во всём мире переболели 21,6 миллиона человек. Смертность составила 1%. Один из эффективных способов профилактики брюшного тифа — мытьё рук и посуды. А также внимательное отношение к питьевой воде.
У больных наблюдается сыпь — розеолы, брахикардия и гипотония, запор, увеличение объёмов печени и селезёнки и, что характерно для всех видов тифа, заторможенность, бред и галлюцинации. Больных госпитализируют, дают левомицетин и бисептол. В самых тяжёлых случаях используют ампициллин и гентамицин. При этом необходимо обильное питьё, возможно добавление глюкозно-солевых растворов. Все больные принимают стимуляторы выработки лейкоцитов и ангиопротекторы.
После укуса клеща или вши, переносчика бактерии, у человека начинается первый приступ, который характеризуется ознобом, сменяемым жаром и головной болью с тошнотой. У больного поднимается температура, кожа высыхает, пульс учащается. Увеличивается печень и селезёнка, может развиться желтуха. Также отмечают признаки поражения сердца, бронхит и пневмонию.
От двух до шести дней продолжается приступ, который повторяется через 4-8 суток. Если для болезни после укуса вши характерны один-два приступа, то клещевой возвратный тиф вызывает четыре и более приступов, хотя они легче по клиническим проявлениям. Осложнения после болезни — миокардит, поражения глаз, абсцессы селезёнка, инфаркты, пневмония, временные параличи.
Для лечения используют антибиотики — пенициллин, левомицетин, хлортетрациклин, а также мышьяковистые препараты — новарсенол.
Летальный исход при возвратном тифе случается редко, за исключением случае в Центральной Африке. Как и остальные виды тифа, заболевание зависит от социально-экономических факторов — в частности, от питания. Эпидемии среди групп населения, которым недоступна квалифицированная медицинская помощь, могут приводить к смертности до 80%.
Во время Первой мировой в Судане от возвратного тифа погибли 100 000 человек, это 10% населения страны.
Чуму и оспу человечество сумело загнать в пробирку благодаря высокому уровню современной медицины, но даже эти болезни иногда прорываются к людям. А угроза холеры и тифа существует даже в развитых странах, что уж говорить о развивающихся, в которых в любой момент может вспыхнуть очередная эпидемия.
Причиной заражения в Махачкале была водопроводная вода. Директор местного водоканала арестован, ещё двадцать три человека — под следствием. Сейчас того же опасаются жители Ростова.
НОВЫЕ ТЕХНОЛОГИИ ПОМОГАЮТ В БОРЬБЕ С ЭПИДЕМИЕЙ. БРЮШНОЙ ТИФ: ТРЕВОЖНЫЕ ТЕНДЕНЦИИ
Р.В.Петров, Р.М.Хаитов, П.Г.Апарин, Институт иммунологии МЗ России, предприятие "ГРИТВАК", Москва
Брюшной тиф остается эндемичным инфекционным заболеванием в Российской Федерации, а на территории ряда стран СНГ распространение инфекции носит эпидемический характер. При невысоком среднем показателе заболеваемости брюшным тифом по РФ, равном в 1998 году 0,2 случая на 100 тыс. населения, существуют территории, на которых данные показатели превышают среднереспубликанские: в 15-30 раз - Дагестан, в 6 - Карачаево-Черкесия; в 5,9 - Липецкая область, в 5,4 - Калининградская область, в 3,3 - Приморский край.
Наличие в популяции хронических бактерионосителей и отсутствие эффективных методов их лечения (санации) определяют возможность спорадического и эпидемического распространения брюшного тифа практически на любой территории в любое время года, например вспышки зимой 1998-1999 гг. в Краснодаре и Красноярске и др.
Брюшной тиф с полным основанием можно назвать болезнью СНГ. Во всех странах СНГ, вне зависимости от уровня санитарно-гигиенических стандартов, отмечены случаи заболевания. Новая "коммерческая" окраска заболеваемости обусловлена миграционными процессами, ростом торговых связей, широким распространением уличной торговли, в том числе пищевыми продуктами. Однако наиболее грозным проявлением эпидемического неблагополучия следует признать серьезную эпидемию брюшного тифа в Средней Азии, начавшуюся в Республике Таджикистан и распространившуюся на ряд сопредельных государств [4].
Эпидемия в Таджикистане, характеризующаяся тысячами случаев заболевания (12630 в 1996 г., 26803 случая за 10 месяцев 1997 года и 8344 случая за тот же период 1998 года) и сотнями летальных исходов, продолжается в подострой форме, оказывая существенное негативное влияние на эпидситуацию как в РФ, так и в других странах СНГ (1333 случая заболевших в Киргизии в 1998 году).
К сожалению, ожидания завоза "новых" антибиотикорезистентных штаммов Salmonella typhi с Индийского субконтинента полностью подтвердились. Подробный анализ этой классической эпидемической вспышки совместно с ВОЗ позволил сделать весьма неутешительный вывод о первой крупной эпидемии, вызванной устойчивыми к лекарственным средствам штаммами бактерий брюшного тифа. Штаммы новых фаговаров возбудителя появились теперь в Москве. Если в 1993-1995 гг. доминировали фаговары А, К1, В2, то в 1997 году преобладал фаговар 28, появился фаговар F4 и 45, что служит дополнительным индикатором изменения эпидемиологической обстановки.
Первая вакцина против брюшного тифа была разработана более 100 лет назад. Однако долгое время проведение вакцинации против брюшного тифа было ограничено высокой реактогенностью соответствующих традиционных вакцин, поэтому органы санэпиднадзора отводили вакцинации вспомогательную роль в мероприятиях по контролю заболеваемости брюшным тифом. Прививки проводились непосредственно в очагах инфекции, а массовые профилактические мероприятия не осуществлялись. Только в 90-х годах санэпидслужбы ряда промышленно развитых стран Азии (Япония, Южная Корея) начали проводить мероприятия по массовой иммунопрофилактике против брюшного тифа с целью создания иммунной прослойки среди контингента повышенного риска заражения (дети, подростки, молодые люди, организованные коллективы). Это решение было во многом определено появлением брюшно-тифозных вакцин нового поколения на основе очищенного Vi-антигена S.typhi. В 1994 году ВОЗ рекомендовала массовую иммунизацию против брюшного тифа Vi-антигенной вакциной как способ стабилизации заболеваемости этой инфекцией [1].
В России разработан и выпускается современный и технологичный препарат этого класса вакцин "Вианвак". Основной компонент вакцины — Vi-антиген (капсульный полисахарид хроматографической степени чистоты), получаемый из брюшно-тифозных бактерий Salmonella typhi с помощью оригинальной технологии, основанной на использовании преимущественно физико-химических методов выделения [3]. Разработанная технология, в отличие от традиционной, позволяет избегать многократного контакта Vi-антигена с детергентами и иными химическими веществами, применяемыми для процедур экстракции, и получать максимально нативный, неденатурированный продукт. Чистота препарата и сохраняемость иммунодоминантных O-Ac- и СOO-групп, контролируемых самыми современными методами, включая NMR-cпектроскопию, определяют качественно новый уровень иммуногенных свойств и безопасности вакцины. Вакцина оказалась слабо реактогенной, полностью соответствующей требованиям ВОЗ, предъявляемым к Vi-антигенной вакцине [2]. Вакцина "Вианвак" получила международное признание и в настоящее время зарегистрирована в шести странах [5]. Опыт применения препарата для массовой иммунизации показал возможность создания широкой иммунной прослойки среди населения или контингентов риска, которые стали невосприимчивы к штаммам S.typhi, циркулирующим в Дальневосточном, Среднеазиатском и других регионах Азии.
В соответствии с требованиями ВОЗ, оценка эпидемиологической эффективности вакцинного препарата должна быть проведена на фоне эпидемической вспышки заболевания. В период подъема заболеваемости брюшным тифом в Республике Таджикистан в начале 1997 года проведены прививки брюшно-тифозной вакциной российским пограничникам и гражданским лицам. Однократная вакцинация препаратом "Вианвак" в 5 раз снизила заболеваемость среди иммунизированных лиц. Индекс эффективности однократной иммунизации вакциной "Вианвак" в Душанбе составил 3,2 и был выше соответствующего показателя при двукратной иммунизации цельноклеточной спиртовой вакциной (2,0). Условия питания, водопотребления и быта в сравниваемых коллективах были примерно одинаковыми.
Установлено, что иммунный ответ формируется через 2-3 недели после иммунизации и сохраняется до 3 лет. Выявляемые анти-Vi-антитела относятся к классам G, M, A. Обращает на себя внимание наличие специфических антител класса А, играющих важную роль в формировании местного иммунитета.
Вакцинация больших коллективов подтвердила возможность использования препарата как для массовой профилактики брюшного тифа, так и для прививок во время эпидемий и вспышек. Предложенная схема применения препарата позволяет оперативно проводить прививки перед сезонными подъемами заболеваемости брюшным тифом.
Минздрав РФ нормативными документами регламентирует проведение мероприятий по вакцинопрофилактике брюшного тифа в эпидемически неблагоприятных регионах. Однако вакцинация с использованием новой безопасной вакцины против брюшного тифа еще не стала широко распространенной практикой для органов санэпиднадзора на местах. Это связано как с недостаточной информированностью и неготовностью применять новый препарат на местах, так и с финансовыми и другими причинами.
Тиф – болезнь, название которой в переводе с древнегреческого означает "помрачнение сознания". Ее сопровождают нарушения психики, которые происходят из-за высокой интоксикации и лихорадки. Профилактика заболеваний очень важна, независимо от того, какой они степени сложности. Проще не допустить заражения, чем потом долго лечить. А тиф – болезнь опасная, поэтому ее профилактика важна тем более. Нередко появляются осложнения, которые даже могут привести к летальному исходу.
В России последняя страшная эпидемия случилась в начале XX века. Тогда она унесла несколько миллионов жизней. В дальнейшем иногда вспыхивали мелкие очаги, но быстро проходили. Умирал каждый второй заболевший, ближе к середине XX века ситуация начала значительно улучшаться благодаря повышению уровня медицины.

Виды тифа
Сыпной тиф
Это острое инфекционное заболевание, которое вызывают бактерии риккетсии. Переносчиками сыпного тифа являются вши. Насекомые эти в прошлые века очень часто встречались у бедного населения, по этой причине болезнь была сильно распространена. Если в одном доме заболевал человек, то вскоре заражались его родственники и соседи. Для этого вида тифа характерны следующие симптомы: сыпь, лихорадка, нарушение деятельности сердечно-сосудистой и нервной систем. Существует две его формы: эпидемический сыпной тиф и эндемический.
Болезнь крайне опасна, раньше было много летальных исходов, современная медицина научилась с ней бороться. Сыпной тиф быстро распространяется, и только в России после революции, в 1917-1921 гг., от него умерло свыше трех миллионов человек. Но в 1942-м году была разработана эффективная вакцина. В результате эпидемию медики предотвратили.
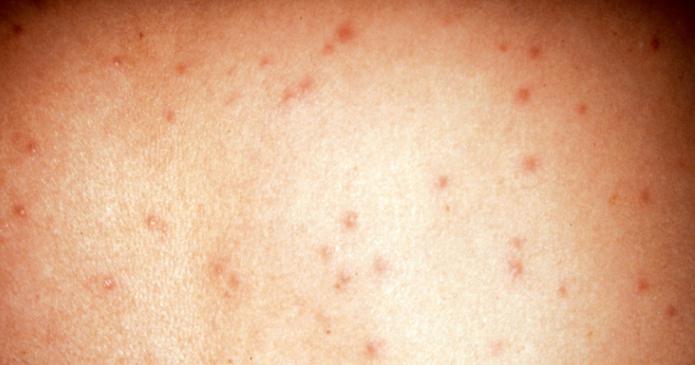
Как передается сыпной тиф
Как уже упоминалось выше, переносчиками этого заболевания являются вши, но далеко не все их виды. Основные возбудители – платяные. То есть те, которые живут в складках одежды. Вши, которые живут в волосах на голове, хоть и в меньшей степени, но тоже могут выступать в роли распространителей этой болезни. А вот лобковые – очень редко. Тиф – заболевание, которое между эпидемиями живет в латентном (спящем) состоянии в людях, являющихся хроническими носителями риккетсий.
Как происходит заражение
Сам укус вши к заражению не приводит. Оно происходит в момент расчесывания кожи, когда в тело втираются оставленные вшами выделения. Тиф – болезнь, инкубационный период которой составляет до двух недель. Лабораторные тесты становятся положительными только спустя 7 дней после заражения.
Болезнь начинается с озноба, лихорадки, сильной головной и спинной боли. Через несколько дней в области живота появляется пятнистая сыпь розового цвета. У больного начинает туманиться сознание, речь становится бессвязной и торопливой. Некоторые люди даже иногда впадают в кому. Температура постоянно держится на уровне 40 градусов и резко снижается через 14 дней. Когда происходят тифозные эпидемии, умирает почти 50% больных.
Болезнь Брилля
Это рецидив, он переносится немного легче, но имеет все проявления сыпного тифа. Возбудитель – риккетсия Провачека, по свойствам полностью схожая с бактериями эпидемического тифа. Болезнь названа по имени человека, который ее первый описал. Она не эпидемична, но через вши передается.
Может повторно появиться после первого заболевания спустя десятилетия. Основные симптомы: сильная головная боль, гиперестезия чувств, помутнение рассудка. Имеется гиперемия лица, но более слабая, чем при сыпном тифе. У некоторых больных медики дополнительно находят энантему Розенберга. Это очень обильная сыпь, но иногда заболевание протекает и без нее.
Эпидемиологический сыпной тиф
Инфекционное заболевание, которое вызывает риккетсия Провачека. Это классический трансмиссивный антропоноз. Заражение происходит в основном от человека, который болеет сыпным тифом. Эпидемический тиф представляет собой разновидность сыпного.
Для лечения этой болезни используются тетрациклиновые антибиотики, которые нужно пить до 5 раз в сутки. Если форма недуга тяжелая, выписывается левомицетина сукцинат, его принимают по 3 раза в день. Возбудитель эпидемического сыпного тифа – бактерии, поражающие платяных вшей. Через них и происходит заражение. Головные вши находятся на площади более меньшей, чем платяные, этим и обусловлено ограничение эпидемического фактора.
Симптомы и течение болезни
Как уже сказано выше, возбудитель эпидемического сыпного тифа - риккетсия Провачека. Начинается болезнь очень остро. За несколько дней температура повышается до критичной отметки. Больного мучают сильные головные боли, бессонница и непрекращающаяся рвота. У некоторых могут появиться психические и неврологические расстройства, когда сознание затемняется, и даже появляется эйфория.
Кожа больного человека гиперемирована, с первых дней нарушается работа сердца. Из-за сыпного тифа нередко начинается гипотония, тахикардия, появляются сбои сердечного ритма. При осмотре выявляется увеличенная селезенка и печень. Иногда возникают проблемы с мочевыделением, жидкость выходит по каплям, с сильными болевыми ощущениями.
На пятый день болезни появляется сыпь на теле, в основном на боках и конечностях. При более тяжелом протекании недуга высыпания могут наблюдаться на лице и шее. Иногда бывают осложнения в виде менингита. Если эпидемический тиф начать лечить сразу, не упуская драгоценное время, то он полностью проходит в течение двух недель.
Как обнаружить сыпной тиф
Правильно поставить диагноз в первые дни болезни очень сложно, так как симптомы схожи с признаками других заболеваний. Для правильной диагностики необходимы результаты анализов, которые помогут определить болезнь. Сыпной тиф изначально может походить на сифилис, грипп, корь, пневмонию и ряд других недугов. Человек проверяется на наличие вшей, контактов с больными тифом и т. д. Используются иногда и дифференциальные методы, когда врач отделяет симптомы от похожих болезней.
После 5-6 дня диагноз можно поставить уже более уверенно, на основании характера высыпаний и сроков их появления, гиперемии лица, изменений в нервной системе и ряда других показателей. Внимательно изучаются медиками и анализы крови.
Затем проводятся лабораторные исследования, которые выявляют бактерии тифа. С помощью серологических анализов в крови выявляется наличие паразитов, и подтверждается точный диагноз. Все это время к человеку применяется комплексная терапия, которая помогает облегчить симптомы. Целенаправленные лекарства против тифа назначаются только после того, как врачи убеждаются, что у пациента именно эта болезнь.
Сыпной эпидемический тиф, лечение
Основными лекарственными препаратами считаются тетрациклиновые антибиотики. Если у человека наблюдается их непереносимость, то используется препарат "Левомицетин". Средство "Тетрациклин" назначается чаще. Принимается внутрь по 4 раза в день. Если болезнь протекает в тяжелой форме, то первые два дня делают внутривенно или внутримышечно уколы левомицетина сукцинат натрия по 3 раза в сутки.
Когда температура тела становится нормальной, лекарство принимается в обычной дозировке. Иногда на фоне использования антибиотиков может появиться осложнение. Оно происходит как наслоение второй болезни, например пневмонии. В этом случае назначаются дополнительные лекарственные препараты.
Этиотропная терапия дает обычно очень быстрый эффект, и в результате вакцинотерапия и длительная оксигенотерапия не требуются. Из патогенетических лекарств применяются витамины. В основном прописывают аскорбиновую кислоту и препараты сосудоукрепляющего действия.
Тиф – болезнь, которая может вызвать серьезные осложнения. Особенно часто они наблюдаются у пожилых людей, у которых снижен иммунитет. Им дополнительно назначаются антикоагулянты. Они препятствуют развитию тромбогеморрагического синдрома. Самым эффективным из этих препаратов считается "Гепарин". Его пожилым людям необходимо принимать сразу, как только установлен точный диагноз. Длительность приема таких лекарства - от трех до пяти дней.
Профилактика эпидемического сыпного тифа
Причины болезней кроются во вшах, поэтому бороться нужно начинать именно с ними. Желательно вообще не допускать их появления. Ранняя диагностика тоже немаловажна. Необходимо вовремя изолировать больного и, если есть возможность, госпитализировать. В стационаре он должен пройти тщательную санитарную обработку. Проводится дезинфекция одежды.

При профилактике используется прививка от тифа, инактивированная формалином, которая содержит мертвые риккетсии Провачека. Сейчас, благодаря вовремя и качественно проведенному лечению и профилактике сыпного тифа, вакцинация уже в больших масштабах не требуется. Заболеваемость снизилась значительно.
Эндемический сыпной тиф
Острое инфекционное заболевание, вызываемое риккетсиями Музера. Вторая разновидность сыпного. Переносчики тифа – мелкие грызуны (крысы, морские свинки и т. д.). Именно поэтому он имеет еще несколько названий:
- крысиный;
- классический;
- вшивый;
- тюремная, либо корабельная, лихорадка.
Очень распространен среди небольших диких грызунов. Именно они и являются природным резервуаром для вируса. Заразиться можно не только при контакте с ними, но и кушая пищу, в которой есть моча или фекалии крысиных или мышиных блох. А также через расчесы кожи, когда в них попадают их испражнения. Болезнь может передаваться и посредством укусов клещей, которые находятся на больных грызунах.
Брюшной тиф
Острая антропонозная кишечная инфекция, которую вызывают бактерии Сальмонеллы, вырабатывающие патогенный лишь для человека эндотоксин. Споры не образует. Для болезни характерны: лихорадка с общей интоксикацией организма, сыпь на коже, поражения лимфосистемы и тонкой кишки.
После произошедшего заражения максимальное количество вирусных бактерий образуется на третьей неделе. Транзиторные носители выделяют вирус в окружающую среду в течение 14 дней. При остром протекании болезни этот процесс может продолжаться в течение трех месяцев. При хронической форме выделяется брюшнотифозная палочка на протяжении нескольких лет.
Брюшной тиф передается фекально-оральным путем. В основном через воду, но также есть вероятность заражения в быту и при приеме пищи. Люди к этой болезни очень восприимчивы, но если переболеют, у них появляется стойкий иммунитет. Поэтому заранее делается прививка от брюшного тифа.
Симптомы и течение брюшного тифа
Делится на несколько периодов. Изначально, в первую неделю, интоксикация проявляется по нарастающей. Брюшной тиф симптомы в этот период имеет такие: бледнеет кожа, появляется слабость, усиливается головная боль, происходит значительное или полное снижение аппетита, начинается брадикардия. На языке виден бледный налет, мучают запоры или поносы.

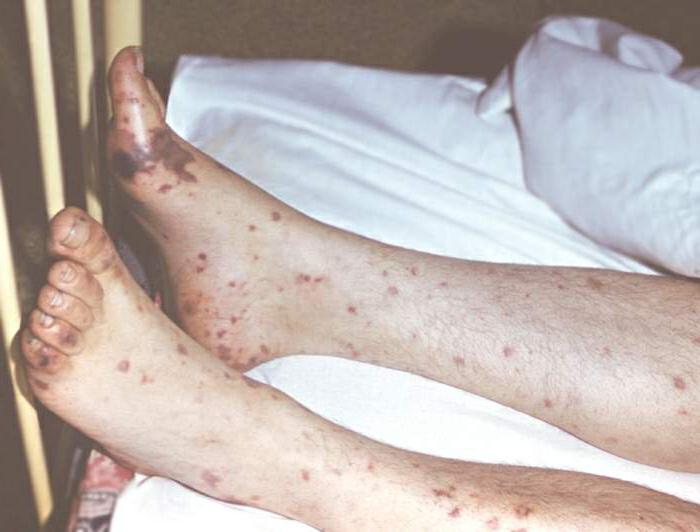
Разгар болезни происходит на десятый день. Температура высокая и не снижается, резко выражена интоксикация. Наблюдается заторможенность, раздражительность, появляется бледно-розовая сыпь в виде выступающих над кожей розеол. Она появляется на животе, груди, сбоку туловища, на сгибах конечностей. Сердце бьется глухо, начинается гипотония и брадикардия. Налет на языке становится коричневым, по краям видны отпечатки зубов. Живот вздувается, возникают запоры. Увеличивается селезенка и печень, нарушается сознание, больной начинает бредить, появляются галлюцинации. Может возникнуть даже токсический шок, если состояние очень тяжелое.
После того как болезнь начинает отступать, резко снижается температура. У выздоравливающего появляется хороший аппетит, восстанавливается сон, слабость исчезает, и общее самочувствие сильно улучшается.
Период реконвалесценции опасен рецидивами, которые могут возникнуть у 10% больных. Предвестники: селезенка и печень не нормализуются, аппетит слабеет, слабость возвращается, и снова усиливается общее недомогание. Клинические проявления одинаковые с течением основной болезни, но менее короткие по продолжительности.
Брюшной тиф может иметь легкую, среднюю и тяжелую форму. Существует и две атипичные – стертая и абортивная. Они возникают сейчас чаще, в связи в использованием при лечении антибиотиков и применении иммунопрофилактики. Лихорадка продолжается с неделю, но может длиться и три дня. Часто начало болезни очень острое, а серологические реакции могут быть отрицательными на протяжении всего течения болезни.
Профилактика брюшного тифа
Профилактика считается основным способом борьбы с этой болезнью. Она подразумевает комплекс мер, многие из которых контролируются системой здравоохранения. Причины болезней могут быть разные и крыться в грязной воде, зараженных продуктах, антисанитарии. Поэтому осуществляется строгий контроль и эпидемиологические проверки.
Медиками наблюдаются группы людей, которые могут быть носителями брюшного тифа. Контролируются все лица, от которых зависит возможное распространение болезни. Это работники медицинских учреждений, коммунального обслуживания, водонапорных станций и общепита.

Профилактика заболеваний также предполагает последующее длительное наблюдение за выздоровевшим человеком. Больных выписывают только поле того, как анализы пять раз подряд показали отрицательный результат. После этого выздоровевший человек регулярно сдает их в поликлинике по месту жительства в течение трех месяцев. По истечении этого срока у него еще два раза в год берут необходимые анализы на брюшной тиф.
Люди, которые переболели, даже после выздоровления должны постоянно следить за своей температурой. И при малейшем ее повышении, даже если это просто обычная простуда, обращаться в поликлинику для проверки, не вернулась ли болезнь снова. Так как подобные случаи иногда бывают.
Если здоровый человек контактировал с больным, то назначается 21-дневное врачебное наблюдение. В это время исследуется кровь, кал и моча, делается брюшнотифозный бактериофаг, используется вакцинация. Болезнетворная палочка очень устойчива к внешней среде, поэтому при несоблюдении правил гигиены существует большая вероятность заражения.
Возвратный тиф - что это?
Этот вид объединяет в себе эпидемический и эндемический. При болезни лихорадка чередуется с нормальной температурой тела. Возвратный тиф можно встретить везде в мире, практически в любой стране. Нет его только в Австралии, так как этот континент находится далеко от остальных. Наибольшая заболеваемость наблюдается в Африканских странах и Индии. Крупные вспышки болезни были отмечены в России и на Балканском полуострове. Возбудитель тифа - спирохеты Боррела. Клещевой возвратный тиф – это трансмиссивный зоонозный. В качестве его возбудителей выступает множество бактерий, которые называются боррелиями.
Возвратный тиф переносят клещи и грызуны, которые и являются природным резервуаром болезни. Инфицированные тифом клещи сохраняют в себе вирус в течение всей своей жизни. Вирусные бактерии могут передаваться и трансовариально, проникая в яйцеклетки членистоногих.
Заражение человека происходит при укусах клещами. На этом месте образуется папула, и через некоторое время развивается сама болезнь. Население эндемичных районов имеет к этому заболеванию низкую восприимчивость, а вот у приезжих она очень высокая. Поэтому туристам всегда рекомендуется делать соответствующие профилактические прививки и быть крайне осторожными. Особенно это касается тех людей, которые желают посетить африканские страны.
При эпидемическом возвратном тифе заражение происходит при расчесывании укуса, когда фекалии насекомых втираются в кожу. Если бактерии остаются снаружи и не проникают в кровь, то быстро погибают (в течение получаса). Поэтому если укусил клещ, категорически воспрещается расчесывать пораженное насекомым место. Нужно терпеть, хоть это и неприятно. Эпидемический возвратный тиф – болезнь, поражающая исключительно человека, животным она нестрашна.
И напоследок приведем несколько советов, которые помогут избежать возможного заражения. Обязательно нужно следить за личной гигиеной и регулярно проходить медицинские обследования. Не рекомендуется посещать места, где процветает антисанитария и могут водиться опасные для человека насекомые. Перед выездом за рубеж лучше узнать, нет ли в стране, которую желаете посетить, каких-либо эпидемий. Особенно это касается Азии и Африки. Даже если опасности не наблюдается, следует проявлять максимальную осторожность.
Читайте также:


