Какой анализ берут у ребенка если мать вич
Важные моменты, которые стоит знать!
Если мать ВИЧ-положительная, значит ли это, что ее ребенок тоже будет заражен?
Не обязательно. При правильном лечении риск заражения ребенка ВИЧ составляет менее 1 процента.
Может ли мать предотвратить заражение будущего ребенка ВИЧ?
Да. Мать может многое сделать, чтобы защитить своего ребенка от заражения ВИЧ. Главное – продолжать принимать антиретровирусную терапию (АРТ) и посещать врача.
Цель АРТ – снизить количество ВИЧ в крови до неопределяемого уровня. Это защищает ребенка от вируса во время беременности и родов. АРТ требует тщательного контроля со стороны врача.
Если мать ВИЧ-инфицирована, ребенок также получит лекарства при рождении в качестве дополнительной защиты в случае, если он вступит в контакт с ВИЧ во время родов. После рождения ребенку, скорее всего, дадут антиретровирусное лекарство под названием зидовудин (ЗДВ) в течение четырех-шести недель.
Некоторые дети получают дополнительные лекарства от ВИЧ. Обычно это происходит, если женщина не получает рекомендованного лечения во время беременности.
Как ВИЧ распространяется на ребенка?
ВИЧ передается через кровь или жидкости организма, включая sперму, вагинальные жидкости и грудное молоко.
Существует четыре способа передачи ВИЧ от матери ребенку:
- ВИЧ проникает через плаценту и заражает ребенка во время беременности.
- Ребенок подвергается воздействию вируса в крови или других жидкостях во время родов. Большинство детей, которые заражаются таким образом, заражаются во время родов.
- Ребенок может заразиться ВИЧ от грудного молока. Вот почему врач может порекомендовать кормление молочной смесью, если мать ВИЧ-инфицирована.
- Ребенок может заразиться ВИЧ, если у него порезы или ранки во рту. Когда ребенок становится старше, нельзя давать ему пережеванную еду. Хотя риск невелик, кровь от порезов или язв во рту может смешиваться с пищей при ее пережевывании. Кровь в еде может заразить ребенка.
Ребенок не можете заразиться ВИЧ, когда его обнимают, целуют, купают или вообще заботятся о нем.
Когда можно узнать, является ли ребенок ВИЧ-положительным или нет?
В течение первых шести месяцев врач будет проверять ребенка на ВИЧ несколько раз. Тесты проверяют наличие вируса в крови ребенка, но для обнаружения ВИЧ может потребоваться некоторое время, особенно если ребенок уже принимает антиретровирусные препараты.
Первый тест может произойти, когда ребенку от 2 до 3 недель, с последующими тестами через 1-2 месяца и снова через 4-6 месяцев.
Некоторые дети с высоким риском передачи ВИЧ проходят тестирование при рождении. Если ребенок дал положительный результат теста на ВИЧ в двух тестах, то он считается ВИЧ-положительным.
Поскольку ВИЧ может передаваться через грудное молоко, искусственное вскармливание является единственным надежным способом для ребенка оставаться ВИЧ-отрицательным после рождения.
Даже если ребенок родился ВИЧ-отрицательным, у него будут антитела к ВИЧ, когда он был в утробе матери. Антитела вырабатываются иммунной системой в ответ на инфекцию. Наличие антител к ВИЧ не то же самое, что наличие вируса.
Может пройти до 24 месяцев, чтобы антитела очистились из крови ребенка, поэтому у него может быть один последний тест, чтобы подтвердить, что его статус ВИЧ-отрицательный.
В каком другом уходе нуждается ребенок?
Ребенок будет проходить комплексное медицинское обследование вскоре после рождения. Будучи ВИЧ-положительным, мать подвергается риску других инфекций, и некоторые из них могут также распространиться на ребенка. В зависимости от здоровья матери, врач может проверить ребенка на наличие состояний, включая герпес, гепатит B и гепатит C, сифилис, токсоплазмоз или туберкулез.
Что произойдет, если ребенок окажется ВИЧ-положительный?
Если ребенок ВИЧ-положительный, педиатрический специалист по ВИЧ немедленно начнет прием антиретровирусной терапии (АРТ).
Врач объяснит схему АРТ для ребенка и посоветует, как давать ее ежедневно. Лекарства должны быть даны в точном соответствии с указаниями, чтобы подавить вирус и предотвратить развитие резистентности к лекарствам.
Если у ребенка ВИЧ (или даже когда его диагноз не определен), он получит другое лекарство, когда ему исполнится около 6 недель, чтобы защитить его от серьезного заболевания, называемого пневмоцистной пневмонией (PCP). Это состояние является оппортунистической инфекцией. Эти виды инфекций в основном поражают людей с ослабленной иммунной системой, особенно ВИЧ-инфицированных, которые более подвержены риску поражения микробами, которые обычно безвредны.
Соблюдение графика приема лекарств может быть затруднено с новым ребенком. Это напряженное и хаотичное время, чтобы научиться заботиться о новорожденном. Необходимо будет часто посещать лечащего врача, чтобы обсудить любые возникшие проблемы или вопросы.
За ребенком будет проводиться тщательный контроль, чтобы убедиться, что его состояние улучшается, и его иммунная система хорошо реагирует на лечение. Врач скорректирует режим приема лекарств ребенка в зависимости от результатов его теста по мере роста.
Если ребенок ВИЧ-инфицирован, что это значит для его будущего?
Очень важно знать, что ребенок заражен таким же серьезным заболеванием, как ВИЧ. Но методы лечения ВИЧ настолько эффективны при удалении большей части вируса из крови, что иммунная система может нормально работать, что дает большинству людей с ВИЧ долгую жизнь.
Получение лечения на ранней стадии, до того, как болезнь прогрессировала, может означать, что можно прожить долгую и здоровую жизнь.
В настоящее время разработаны клинические и лабораторные тесты для диагностики ВИЧ-инфекции у новорожденных и детей первого года жизни.
Согласно рекомендациям Европейского центра ВОЗ, критериями постановки диагноза ВИЧ-инфекции у рожденных от ВИЧ-инфицированных матерей являются следующие:
- Ребенку, у которого в перинатальном периоде был контакт с ВИЧ-инфицированной матерью, диагноз ВИЧ-инфекции может быть поставлен только в том случае, если результаты вирусологических исследований на ВИЧ положительны дважды. При этом результаты исследования пуповинной крови не учиты ваются, так как возможна контаминация исследуемой пробы материнской кровью. Достоверными считаются положительные результаты двукратного выделения штамма ВИЧ при вирусологическом исследовании моноцитов периферической крови или положительные результаты ПЦР на ДНК или РНК в сочетании с однократным выделением штамма ВИЧ из моноцитов. Эти два исследования выполняют с определенным интервалом времени, причем ребенокне должен получать грудное молоко ВИЧ-инфицированной матери.
- Ребенка, рожденного ВИЧ-инфицированной матерью, считают не инфицированным ВИЧ, если перечисленные выше исследования стабильно дают отрицательные результаты, причем ребенку должно быть уже не менее 4 мес, и он не должен получать грудное молоко ВИЧ-инфицированной матери.
- У ребенка, рожденного ВИЧ-инфицированной матерью, серологические реакции на ВИЧ могут оставаться положительными в течение 18 мес из-за сохраняющихся материнских антител, передача которых произошла трансплацентарно. После достижения возраста 18 мес серопозитивность сохраняется только у ВИЧ — инфицированных детей; при этом антитела к ВИЧ-1 могут быть обнаружены с помощью иммуноферментного анализа (ИФА), реакции иммунофлюоресценции (РИФ), иммунного блоттинга (ИВ).
- Если у ребенка при отсутствии агаммаглобулинемии по достижении 12-месячного возраста произошла негативация серологических реакций, такого ребенка считают не инфицированным ВИЧ.
Таким образом, ребенок до 18 мес. считается инфицированным, если у него в двух или нескольких тестах получена культура ВИЧ, положительная ПЦР или выявлен антиген ВИЧ. Ребенок, рожденный от ВИЧ-инфицированной матери, считается неинфицированным, если получены два и больше негативных анализа на ВИЧ-антитела в ИФА в возрасте от 6 до 18 мес. Или один негативный результат старше 18 мес. и нет других позитивных на ВИЧ лабораторных тестов, и нет СПИД-индикаторных болезней [Sei S. et al, 1995, 2000; Dickover R. et al, 1997; Kuhn I. et al, 1997; Bartlett J., 1998].
Лабораторные тесты и их интерпретация, по данным разных авторов, приведены ниже в таблице.
Полимеразная цепная реакция (ПЦР) позволяет выявить геномные (провирусные) ДНК-последовательности в полиакриламидном геле с помощью радиоактивно меченных ферментных зондов. ПЦР высоко чувствительна, она позволяет выявить ВИЧ-ДНК за 6 мес. до появления антител. Однако из-за ложноположительных результатов требуется стандартизация ПЦР и введение полностью автоматизированной постановки реакции [Рахманова А. Г., 1996].
У новорожденных для разграничения материнских антител от обусловленных инфицированием ВИЧ проводят определение в сыворотке крови ВИЧ-специфических IgA и IgM, которые не проходят через плаценту.
Анти-ВИЧ-антитела класса IgM могут появиться в крови инфицированного ребенка на 2 -3 -м месяце жизни, однако их выработка при незрелой иммунной системе не является закономерной. В связи с этим отсутствие антител класса IgM еще не позволяет сделать заключение о ВИЧ-инфицированности ребенка. Напротив, выявление антител класса IgA — высокочувствительный и специфический метод диагностики перинатальной ВИЧ-инфекции у детей старше трех и особенно шести месяцев жизни.
В первые месяцы жизни у детей выявляется недостаточность В-клеточного иммунитета, которая проявляется нарушением продукции антител к бактериям и снижением резистентности к бактериальным инфекциям на фоне выраженной гипергаммаглобулинемии.
При раннем трансплацентарном инфицировании вирус не распознается незрелой иммунной системой и антитела к ВИЧ у детей не продуцируются.
Тем не менее, в любом случае окончательный диагноз ВИЧ-инфекции у ребенка, который родился от ВИЧ-позитивной матери, в большинстве случаев (из-за отсутствия во многих стационарах современной лабораторной диагностики) устанавливается лишь тогда, когда выявление анти-ВИЧ-антител продолжается более 18 мес после рождения. В связи с возможной задержкой появления у некоторых таких детей собственных анти-ВИЧ-антител стандартные серологические реакции повторяют каждые 3 -6 мес до достижения возраста трех лет (по возможности, с использованием результатов выделения культуры ВИЧ).
Анализируя различные диагностические критерии диагноза ВИЧ-инфекции, P. Palumbo и В. Sandra (1998) отмечают, что для ВИЧ-инфекции у новорожденных и детей вирусологические исследования имеют большую ценность, чем серологические. Результаты ПЦР или выявление культуры вируса в периферической крови являются наиболее аргументированными для диагноза ВИЧ-инфекции.
Можно определять антиген р24, однако это менее специфично. Тем не менее, каждый позитивный диагностический тест требует повторного определения, так как возможны ложноположительные результаты [Pachl С. et al, 1994].
Например, на трансплацентарное инфицирование у новорожденных могут указывать снижение массы тела, преждевременные роды, микроцефалия, дискрания.
Выделяют также другие признаки врожденной ВИЧ-инфекции — черепно-лицевой дисморфизм (гипертейлоризм, ш ирокий выступающ ий лоб, западающая спинка носа, выпирающий желобок верхней губы), отставание в психомоторном развитии, рецидивирующая диарея, наличие голубых склер, прогредиентные неврологические симптомы (утрата интеллекта, моторные нарушения, патологические рефлексы, парезы). Последнее наблюдается у 10-30% ВИЧ-инфицированных детей, и обычно выявляется в возрасте 6 мес.
Вместе с тем, клинические критерии не всегда приемлемы для детей первых месяцев жизни. Большое значение имеют различные факторы риска рождения, например, наркомания у родителей, их бисексуальность, гемофилия их половых партнеров [Рахманова А. Г., 1996].
К тому же, у таких детей при наличии неврологической симптоматики необходимо исключить токсоплазмоз, цитомегаловирусную и герпетическую инфекции, лимфому мозга, коревой и другие вирусные энцефалиты, последствия родовой травмы, и лишь потом связывать патологию ЦНС с ВИЧ-инфекцией.
Поделиться "Диагностика ВИЧ-инфекции у детей раннего возраста"
К сожалению, вы используете слишком старый браузер. Обновите его, либо смените на другой. Это бесплатно!
Мама — это призвание. ВИЧ-положительная мама — это испытание. Почему? Предлагаем вам личные истории местных ВИЧ-положительных мам, которые рассказали о своей жизни, переживаниях и детях.
Александра, 40 лет:
Я живу с ВИЧ уже 15 лет. Сейчас у меня двое детей: старшей 21 год, младший в этом году пошёл в первый класс. Когда я рожала первого ребёнка, у меня ещё не было ВИЧ. Второго я рожала со статусом.
Я вернулась на родину, встала на учёт. И вот тут меня начали отговаривать рожать, пугали патологиями. Только в инфекционном отделении меня обнадёжили и вселили уверенность. Когда мне назначили приём АРВ, я упрямилась до последнего. Я тогда была убеждена, что беременным вообще никакие таблетки пить нельзя. Но через какое-то время сдалась и начала курс. Вплоть до родов у меня не было ни одного побочного эффекта, я как будто парацетамол пила.
Рожала я сама, хотя врачи настраивали меня на кесарево. Всё прошло отлично, никаких осложнений, ребёнок родился здоровым, и я ни капли не переживали за него, так как исправно выполняла все рекомендации врачей.
Помню, когда малый немного подрос, я обошла всех врачей, которые когда-то уговаривали меня на аборт. Мне было важно доказать им, что со статусом можно выносить и родить совершенно здорового малыша.
После беременности я перестала пить АРВ, но когда малому исполнилось три года, у меня совсем упал иммунитет, был просто неопределяемый, я тогда 8 раз переболела пневмонией, — и я снова начала пить терапию, уже постоянно. Побочки были страшные, но благодаря поддержке друзей и родных я всё пережила.
Помню, когда малый немного подрос, я обошла всех врачей, которые когда-то уговаривали меня на аборт. Мне было важно доказать им, что со статусом можно выносить и родить совершенно здорового малыша.
Старшая дочь знает о моём статусе, в юношестве она работала волонтёром в клинике дружественной молодёжи, и когда я ей всё рассказала, восприняла это очень спокойно.
Младший сын видит, что я пью терапию, он даже иногда приносит мне таблетки, если я вдруг забуду их выпить. Но он думает, что это витамины. Я планирую поговорить с ним, когда ему исполнится хотя бы 13-14 лет.
Тамара, 28 лет:
Я узнала о том, что у меня ВИЧ во время беременности. До беременности я употребляла наркотики (сейчас я в трезвости больше 5 лет). Тогда новость, что я заразилась, меня не сильно удивила.
Терапию я начала принимать сразу же, никаких побочных эффектов у меня не было, беременность протекала очень легко. Стресс я испытала, когда меня положили в больницу, чтобы проконтролировать начало АРВ. Дело в том, что до этого я никогда не лежала в больнице.
Помню, как тряслись руки и пропадал голос, когда я или муж звонили в лабораторию, чтобы узнать результат.
Когда наступило время родов, я поехала в обычный роддом… и вот там я ощутила на собственной шкуре, что такое дискриминация. Врачи с первого дня запретили мне пользоваться общим душем, просили не выходить из палаты.
После родов я перестала принимать АРВ, тогда были такие правила. Но когда дочери исполнилось 6 лет, уровень моих СД4 клеток упал ниже 350 и я начала терапию.
Первые полтора года жизни дочки мы постоянно волновались. Несмотря на то, что она принимала профилактическое лечение, а я не кормила её грудью, необходимо было через определённые промежутки времени сдавать анализ на антитела. Помню, как тряслись руки и пропадал голос, когда я или муж звонили в лабораторию, чтобы узнать результат. И как мы с облегчением вздыхали, когда узнавали, что он отрицательный. В два года нам выдали справку, что наша девочка совершенно здорова, и наконец-то мы начали жить спокойно.
Дочка не знает о моём статусе. Когда я принимаю таблетки, говорю, что это лекарство для печени. Я планирую ей всё рассказать, но через пару лет. У нас доверительные отношения, но всё же я должна её подготовить к этой новости, иначе она воспримет её не так, как я бы того хотела.
Ольга, 35 лет:
Моей дочери сейчас 10 лет, я заразилась ВИЧ-инфекцией, когда ей было 2,5 года. Когда я узнала о своём статусе, дочка сильно болела, и у меня просто не было времени впадать в депрессию.
Из-за специфики работы дочка часто слышит разговоры о ВИЧ-инфекции, гепатитах. Поэтому в свои 10 лет она уже знает, чем отличается ВИЧ от СПИДа, как передаётся эта инфекция, что такое гепатиты и так далее.
Я стараюсь воспитывать в ней толерантное отношение не только к людям, живущим с ВИЧ, но и к инвалидам, людям с ментальными особенностями. Не уверена, что всё было бы так же, если бы у меня самой не было положительного статуса.
Не знаю, какой была бы моя жизнь, если бы не ребёнок. Мне есть, для кого дальше что-то делать, и это очень важно для меня.
Раньше я думала, что дочка вырастет и мне станет легче. Но она растёт, а легче не становится, потому что с каждым годом появляется больше ответственности. Чем старше она становится, тем больше внимания требует.
Главный принцип в нашей семье — никогда не врать, мы все стараемся его придерживаться в любых ситуациях.
Годам к 16 я планирую ей рассказать о своём ВИЧ-статусе. Пока я не могу сделать этого, так как она очень боится смерти, и любые серьезные заболевания у неё ассоциируются именно с этим. Когда её отношение поменяется, мы сядем и всё обсудим. Я постараюсь подготовить её к этому, и очень боюсь, как бы она не узнала обо всём от кого-то другого. Не думаю, что эта новость станет для неё шоком, у нас доверительные отношения, и она меня поймёт.
Диагностика ВИЧ-инфекции у детей, рожденных от ВИЧ-инфицированных матерей, затруднена в связи с тем, что в крови таких детей в течение длительного времени сохраняются материнские АТ к ВИЧ. На сегодняшний день разработаны эффективные методы профилактики вертикальной передачи ВИЧ: антиретровирусная терапия (АРВТ), которая проводится у матери во время беременности и родов и у ребенка в первые недели жизни; акушерские вмешательства, включая плановое кесарево сечение; отказ от грудного вскармливания. Там, где эти методы доступны и применяются, частоту передачи ВИЧ от матери ребенку удается снизить до 1–2%. Поскольку материнские АТ сохраняются в крови новорожденных детей в течение длительного времени, определение АТ позволяет снять диагноз ВИЧ-инфекции детям только в возрасте 15–18 месяцев с последующим подтверждением результата методом ИБ.
Проблема более ранней диагностики ВИЧ-инфекции у новорожденных детей за рубежом была решена несколько лет назад с появлением молекулярно-биологических методов, которые позволяют выявлять фрагменты генома ВИЧ в крови на ранних сроках инфицирования. Было показано, что у большинства инфицированных детей ДНК провируса ВИЧ может быть выявлена к первому месяцу жизни и практически у всех к шестому месяцу.
Показания к применению различных лабораторных исследований и особенности интерпретации результатов. Для ранней диагностики ВИЧ-инфекции у детей, рожденных от ВИЧинфицированных матерей, предпочтительно выявлять ДНК провируса ВИЧ в клетках крови. Не рекомендуется использовать выявление РНК ВИЧ, поскольку профилактическая АРВТ, проводимая во время беременности матери и после рождения ребенку, может существенно снизить репликацию вируса, что приведет к снижению концентрации РНК ВИЧ и повысит вероятность получения ложноотрицательного результата при обследовании ребенка. Для определения ДНК провируса ВИЧ используют методики, основанные на АНК (в подавляющем большинстве случаев – ПЦР).
Обследование ребенка, рожденного от ВИЧ-инфицированной матери, для выявления ДНК провируса ВИЧ желательно проводить в возрасте:
Положительный результат наличия ДНК провируса ВИЧ должен быть подтвержден, для повторного анализа следует использовать дополнительный образец крови, полученный в более поздние сроки по сравнению с предыдущим образцом.
Получение положительных результатов выявления ДНК ВИЧ в двух отдельно взятых образцах крови у ребенка старше одного месяца является лабораторным подтверждением диагноза ВИЧ-инфекции.
Получение двух отрицательных результатов выявления ДНК провируса ВИЧ у ребенка в возрасте старше 4–6 месяцев (при отсутствии грудного вскармливания) свидетельствует против наличия у ребенка ВИЧ-инфекции, однако снятие ребенка с диспансерного учета по поводу интранатального и перинатального контакта по ВИЧ-инфекции может производиться в возрасте старше 1 года при одновременном наличии следующих условий:
- два отрицательных результата исследования обнаружения ДНК провируса ВИЧ методом ПЦР, один из которых выполнен в возрасте 4 месяца или старше;
- два и более отрицательных результата исследования обнаружения антител к ВИЧ методом ИФА, выполненных в возрасте 12 месяцев или старше;
- отсутствие гипогаммаглобулинемии на момент исследования крови на наличие антител к ВИЧ;
- отсутствие клинических проявлений ВИЧ-инфекции.
Показания к обследованию для обнаружения ДНК провируса ВИЧ
- Ранняя лабораторная диагностика ВИЧ-инфекции у детей, рожденных от ВИЧинфицированных матерей;
- разрешение сомнительных результатов иммунного блота;
- выявление ВИЧ-инфекции у лиц с подозрением на недавнее инфицирование.
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Copyright ФБУН Центральный НИИ Эпидемиологии Роспотребнадзора, 1998 - 2020

! Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Появился на свет малыш, уже в первый день в родильном доме грудничка ждут обследования, различные манипуляции на предмет выявления заболеваний. Если данные в норме, то младенца с мамой уже на третьи или пятые сутки ждет выписка домой. В случае выявления патологии кроха может пробыть в отделении несколько месяцев. Какие анализы берут у новорожденных в роддоме и можно ли от них отказаться, рассмотрено в этой статье.
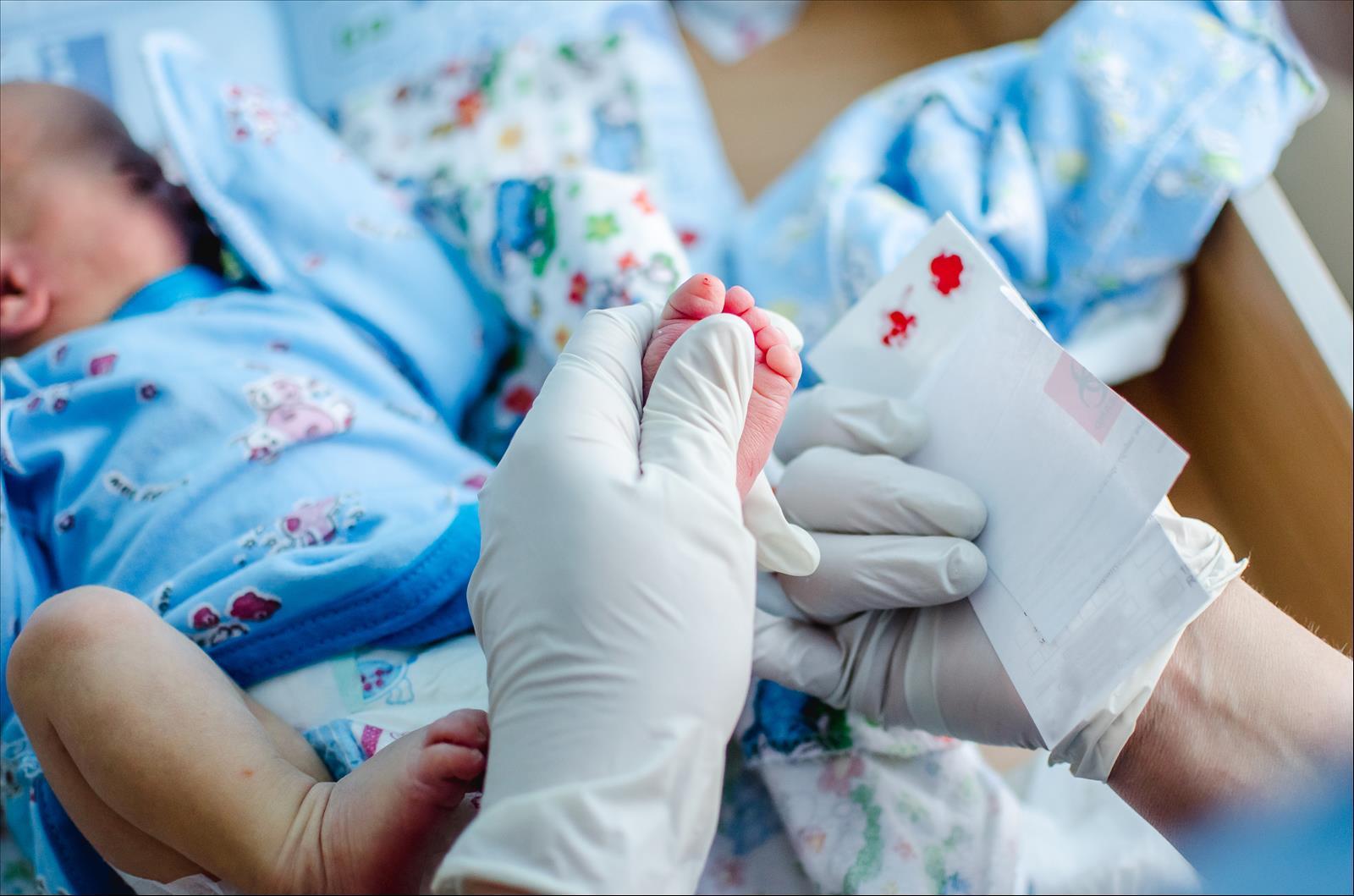
Анализ крови из пяточки новорожденного в роддоме
Первые дни новорожденного
Каждая мама хочет знать, здоров ли ее ребенок. Грудничок после рождения оценивается неонатологами, ему выставляется отметка по шкале Апгар.
Важно! Шкала включает в себя 5 жизненно важных показателей состояния малыша. 8-10 баллов характеризуют здорового младенца. Если отметка ниже 8, то есть проблемы, возможно, гестоз у мамы вызвал гипоксию плода. Если оценка ниже 5, это наличие тяжелой асфиксии.
Шкала Апгар включает оценку:
- цвета кожных покровов;
- наличия мышечных рефлексов;
- какое дыхание у ребенка;
- кричит ли грудничок, и какой у него крик;
- как сокращается сердце.
Врожденных рефлексов у новорожденного насчитывается 15 разновидностей. Самые основные, которые отслеживают после рождения, – это хватательный и сосательный, поскольку они отвечают за жизнь и адаптацию младенца в окружающем мире. Хватательный рефлекс говорит сам за себя – грудничок старается ухватиться за пальцы взрослого и пытается потянуть их.

Проявление сосательного рефлекса
Как только кроха появляется на свет, его должны приложить к груди. Малыш начинает вытягивать губки и искать грудь мамы – это и есть сосательный рефлекс.
Анализы в роддоме у новорожденного проводятся по определенному протоколу. В случае, если малыш здоров, то ему проводят главный анализ на выявление патологии. Другие обследования, как правило, не делаются, поскольку для них нет показаний.
Дополнительная информация. У малыша могут взять анализ на выявление группы крови, чтобы определить, нет ли гемолитической болезни младенца. Если обнаружено подозрение на данное заболевание, то у ребенка берут кровь из пятки, когда проводится скрининг новорожденных на определение количества билирубина. Данный анализ подскажет, может ли мама кормить грудью ребенка.
Многие мамы задают вопрос, зачем берут кровь из головы у новорожденных. Такое обследование поможет выявить наличие генетических заболеваний.
Обратите внимание! От анализов можно отказаться. Именно генетические нарушения проявляют себя не сразу после рождения, а в первый-второй год жизни. В этот момент возможно наличие осложнений, а состояние трудно стабилизировать.
Если у роженицы есть ВИЧ, у малыша также берется анализ крови на выявление данного заболевания.
Скрининг новорожденного
Неонатальный срининг выявляет наличие тяжелых генетических заболеваний у грудничка, когда они еще не проявили себя.
Это 5 серьезных болезней:
- фенилкетонурия;
- муковисцидоз;
- врожденный гипотиреоз;
- адреногенитальный синдром;
- галактоземия.
Если лечение начать своевременно, то благоприятный исход заболевания очень высок.
Важно! Если малыша выписали на третий день, то забор крови проводят в поликлинике.
Анализ крови берут натощак либо через 3 часа после последнего приема пищи. Важно проводить данное обследование не ранее четвертых суток, иначе результаты будут ложноположительными или ложноотрицательными.
Прокол обработанного антисептиком места проводят не глубже 2 мм, кровь должна пропитать подготовленную бумагу тест-бланка. Анализ делается в течение 10 дней.
Обязательные анализы
Какие обязательные анализы берут у ребенка при рождении в роддоме:
- Сразу после появления на свет из пупочной вены берут кровь на выявление ВИЧ-инфекции, сифилиса, гепатита.
- Если обнаружена желтушка, то проводится тест на печеночный трансаминаз.
- Во 2-3 день выявляют анемию, недостаточную функцию щитовидной железы и фенилкетонурию.
- Забор крови также берут для выявления генетических патологий, антител к цитомегаловирусу, герпесу, токсо,- и микоплазме, хламидиям.
- Детки, попавшие в зону риска, подвергаются дополнительным обследованиям: забору мочи и дополнительному тестированию крови.
Анализы новорожденного важно провести, чтобы выявить наличие серьезных заболеваний грудничка.
Дополнительно проводят обследования:
- Проверяют слух;
- Ультразвуковые исследования;
- Закапывают глазки Альбуцидом;
- Гениталии девочек также обрабатываются Альбуцидом.
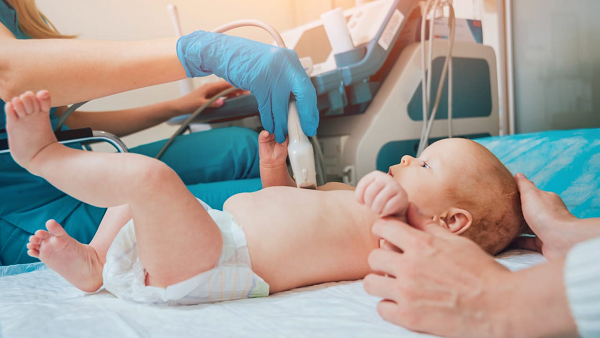
Узи сердца у грудничка
В роддоме проводят вакцинацию, это:
- Прививка БЦЖ;
- прививка от гепатита С.
Персонально врач может назначить питание с глюкозой и инъекцию витамина К.
Можно ли отказаться от анализов
Мама может подписать отказ в роддоме. Однако следует помнить, что все манипуляции и обследования в родильном доме рекомендованы и согласованы с Министерством Здравоохранения после тщательных исследований их воздействия на организм младенца. Методики проведения анализов разработаны квалифицированными специалистами данной сферы.
В случае отказа от генетического обследования всю ответственность за здоровье малыша берут на себя родители. Прежде, чем сделать выбор в сторону отказа, следует оценить все плюсы и минусы данного решения.
Когда переводят в отделение патологии
Если у крохи плохие анализы крови, которую берут с головы новорожденного, то его могут перевести в отделение патологии.
Патологии новорожденных делятся на два вида:
Дополнительная информация. Кроху могут перевести в отделение патологии также в случае тяжелых родов, когда он получил родовые травмы: вывихи плеча, тазобедренного сустава, гематомы.
К генетическим патологиям относят:
- Синдром Дауна;
- Болезнь Шеревского-Тернера. Диагностируется только у девочек в возрасте 10-12 лет, в будущем девочка будет бесплодная и умственно отсталая.
- Болезнь Клейнфелтера. Мужское заболевание, характеризующееся высоким ростом и бесплодием.
Приобретенные патологии:
- Нарушение в формировании органов. Страдать могут почки, легкие, сердце, глаза, могут быть лишние пальчики или наоборот.
- Перинатальная мозговая возбудимость. Возникает в случае гипоксии плода или родовых травм. Характеризуется низким тонусом мышц, вялостью малыша, сонливостью, он практически не плачет или кричит подолгу. Ребенок может излечиться за несколько лет.
- Гипертензионно-гидроцефальный синдром. Возникает ввиду повышенного внутричерепного давления. Детки рождаются с большим объемом головы и выпирающим родничком.

Согласно информации от родильных домов, в последние годы отделение патологии никогда не пустует. Сейчас встречаются такие заболевания, которые еще некоторое время назад были не известны.
Каждой маме следует следить за своим состоянием в период беременности, а затем – за здоровьем малыша. В случае, если она обнаружит какие-то отклонения в поведении, самочувствии, необходимо сразу обращаться за консультацией к врачу.
Видео
Читайте также:


