Какие исследования проходят в россии против вич

До 2024 года в России появится не менее 16 крупных научных центров, в том числе три — по геномным исследованиям. Основная цель — создание препаратов для диагностики и лечения онкологических, сердечно-сосудистых заболеваний, а также опасных вирусных инфекций, таких как ВИЧ. Об этом заявил председатель правительства Дмитрий Медведев во время совещания по вопросу роли центров геномных исследований мирового уровня в развитии генетических технологий в России, которое прошло в Новосибирске.
На встрече обсуждались вопросы реализации Федеральной научно-технической программы развития генетических технологий на 2019–2027 годы, а также деятельность центров геномных исследований по обеспечению биологической безопасности.
— Что мы ждем от геномных центров мирового уровня и в чем их отличие? Первое — это, конечно, нестандартные подходы, концентрация финансов, инфраструктуры, кадров на достижение действительно прорывных результатов. Причем результатов и фундаментальных, то есть в области чистой науки, и прикладных, — заявил премьер. — Второе. Центры будут участвовать в выполнении федеральной научно-технической программы развития генетических технологий на период до 2027 года.
На развитие новых геномных центров будет выделено 11 млрд рублей до 2024 года. Одно из важнейших направлений — биологическая безопасность. Речь идет о создании препаратов для диагностики, профилактики, лечения онкологических, сердечно-сосудистых и других заболеваний, опасных вирусных инфекций, таких как ВИЧ, корь и ряд других.
По словам Дмитрия Медведева, чтобы усилить позиции таких центров, правительство объединило потенциал ведущих НИИ, организаций Академии наук, университетов.
— У нас есть заделы по большинству генетических разработок, в частности в области эпидемиологии, вирусологии. Наша страна в свое время одной из первых победила у себя особо опасные вирусные инфекции. Наши ученые предложили программу борьбы с оспой во всем мире, что в конечном счете помогло ее ликвидировать. Это стало величайшим достижением науки и медицины в ХХ веке, — напомнил глава правительства. — Сейчас мы выпускаем вакцины, которые не имеют аналогов и работают по всей планете. Однако доля нашей страны на мировом рынке обращения генетических технологий по-прежнему мала, нам многое приходится импортировать. Наша задача — ускорить развитие таких технологий, в том числе тех, которые будут применяться и в промышленности, и в сельском хозяйстве, станут базой для повышения их конкурентоспособности, с другой стороны, защитят от биологических угроз, будут использоваться в медицине для создания новых препаратов, которые позволят избавиться от болезней, продлить жизнь.
Еще одной важной целью является привлечение к работам российских и зарубежных ведущих ученых и молодых перспективных исследователей.
На данный момент Россия занимает 11-е место в мире по числу научных публикаций, восьмое — по числу патентов и входит в первую пятерку по числу исследователей. В рамках программы развития генетических технологий к 2027 году РФ планирует создать три лекарственных препарата для лечения генетических заболеваний и не менее пяти от инфекционных, утверждалось на совещании.
Ранее Владимир Путин предложил отечественным компаниям стать головными партнерами государства в области создания передовых технологических решений и заявил, что государство в рамках такого партнерства обеспечит финансовую и налоговую поддержку. По его словам, практическим результатом такого партнерства должен стать выпуск прорывных успешных продуктов и услуг как на внутреннем, так и на внешнем рынках.

Наша вакцина от нашего ВИЧ
Речь идет о терапевтической вакцине, а не профилактической. Это значит, что она применяется не для того, чтобы не заразиться СПИДом, а для лечения уже инфицированных ВИЧ людей.
Подробнее:
Число ВИЧ-инфицированных в России составляет, по разным данным, от 950 тыс. до 1,3 млн человек. Чтобы не умереть от СПИДа, они пожизненно принимают лекарственные препараты, подавляющие размножение вируса, – это называется антиретровирусной терапией. Жить с терапией можно, но нельзя ее прекращать, потому что лекарства придавливают вирус, держат его в узде, но полностью из организма не выводят. К тому же к лекарственным препаратам развивается привыкание и схему лечения приходится менять. Наконец, лечение ВИЧ-инфицированных – это очень дорого.
В масштабах страны антиретровирусная терапия обходится в 20 млрд руб. ежегодно, хотя этого мало и сегодня надо уже 40 млрд.
Терапевтическая вакцина – это такое лекарство, которое борется с вирусом, повышая возможности иммунной системы организма. А ведь именно иммунные клетки (Т-лимфоциты) становятся основной мишенью для ВИЧ, и при заражении их число снижается. Вакцина восстанавливает численность иммунных клеток и натравливает их на вирус, потому что сама содержит компоненты вируса.
Вакцинацию можно сочетать с антивирусной терапией, снижая дозу лекарств. Теоретически она может позволить человеку вообще обходиться без лекарств, то есть может вылечить его окончательно. Впрочем, эта такая великая цель, к которой специалисты стремятся, но пока говорят о ней очень осторожно. Если удастся снизить дозу лекарств – уже хорошо.
Подробнее:
А значит, отечественная вакцина будет предназначена для лечения именно российских пациентов.
В процессе производства вакцины, а происходит оно в НИИ особо чистых биопрепаратов в Санкт-Петербурге, эти плазмиды размножаются и очищаются от сопутствующих белков и посторонней ДНК. В конце – обязательный контроль качества, чтобы получилось именно то, что нужно.
Первую фазу клинических исследований, в которой участвовал 21 здоровый доброволец, специалисты провели в 2008–2010 годах.
Подтвердилось, что вакцина хорошо переносится, не вызывает побочных эффектов и в 100% случаев вызывает клеточный иммунитет у человека.
Подробнее:
Чтобы показать это, на добровольцах проводили множество иммунологических исследований.
Во второй фазе клинических исследований будут участвовать 60 ВИЧ-инфицированных пациентов, которые получают антиретровирусную терапию. А проводить их будут семь медицинских учреждений: в Москве, Волгограде, Казани, Калуге, Липецке, Ижевске, Смоленске. Пациентов разделят на три группы. Две группы получат ДНК-вакцину в двух разных дозах, а третья группа – плацебо (без вакцины). Врачи будут наблюдать за тремя группами испытуемых в течение шести месяцев, следить за их состоянием, измерять содержание вирусов в крови и проводить всевозможные иммунологические тесты.
У специалистов есть предварительные данные, что вакцина снимает временное повышение вируса в крови, возникающее на фоне лечения. Это, как они объясняют, может быть признаком резистентности к лекарству. По словам Козлова, если эти данные подтвердятся, вакцина может быть включена в протокол антивирусной терапии.
Вакцина может появиться на рынке в течение четырех-шести лет.
Подробнее:
По словам Козлова, зависит это от очень многих обстоятельств, но прежде всего, как ни банально это звучит, от денег. Министерство здравоохранения с гордостью рапортует об отечественных вакцинах, но что-то не стремится финансировать эту работу. Так же как и Федеральное медико-биологическое агентство России (ФМБА).
Вообще, подчеркивает он, в стране должно одновременно проводиться много клинических исследований и только в таком режиме будут появляться новые лекарства.
Подробнее:
А нашим специалистам надо работать быстро, потому что российский ВИЧ, который был до поры до времени стабилен, уже начал мутировать: в Новосибирске и Томске обнаружена новая рекомбинантная разновидность.
И если она будет распространяться, нужно будет создавать новую вакцину на более консервативные участки вируса.
Что мы знаем о препаратах, которые проходят клинические испытания против COVID-19?

На чем основано действие препаратов, которые могут помочь? Как их тестируют? И почему врачи проявляют осторожность? На эти вопросы отвечает известный сингапурский врач и исследователь Джейсон Йэп.
Доктор Джейсон Йэп — профессор, руководитель кафедры общественного здоровья в школе имени Сау Сви Хока при Национальном университете Сингапура. Практикующий врач-терапевт с 30-летним стажем. С начала эпидемии возглавляет группу исследователей, которая выпускает еженедельные отчеты, собирая и обобщая всю информацию о доступном лечении коронавируса.
— Что мы имеем в виду, говоря о лекарстве против коронавируса? Насколько я понимаю, против большинства известных нам вирусов вроде гриппа есть препараты, снимающие симптомы, но они не убивают сам вирус. Как должно работать лекарство против коронавируса?
— Действительно, с большинством вирусных заболеваний лечение часто заключается в поддержке пациента, пока он не пойдет на поправку сам. Это то, что мы называем поддерживающей терапией. Во многих случаях, как с гриппом, тело способно само справиться с вирусом. Просто человеку нужно время, чтобы выздороветь, и мы помогаем снять симптомы.
если мы помешаем репликации вируса, мы дадим организму возможность справиться самостоятельно и восстановиться быстрее.
У организма есть свои механизмы противодействия вирусу. И есть препараты, которые помогают ему в этом, — например класс препаратов на основе интерферона. Интерферон вырабатывается иммунной системой организма, и, помогая телу в этом, мы опять же усиливаем его возможности сопротивляться.
— Другие исследования тоже проходят. С учетом нынешних обстоятельств — срочности, продиктованной пандемией, — медицинское сообщество ищет все, что может помочь. Так что, когда есть возможности, связанные с другими доступными лекарствами, их тоже нужно исследовать.

Поиск вакцины от COVID-19 в одной из лабораторий Сан-Диего, Калифорния. Фото: Reuters
— Что касается этих четырех классов — вы могли бы сказать, что именно делает их потенциально эффективными против коронавируса?
Интерферон вырабатывается организмом, помогая ему справиться с вирусом, — такие препараты усиливают иммунный ответ организма.
— Но малярия — паразитарное заболевание, не вирусное. Почему противомалярийный препарат должен работать против вируса?
— Противомалярийные препараты, насколько мне известно, могут вызывать сильные побочные эффекты, которые перевешивают эффект от лечения. Они действительно настолько токсичны?
— Любые лекарства — чужеродный организму элемент. Взаимодействуя с репликацией вируса внутри клетки, антивирусные препараты могут воздействовать и на здоровые клетки и вызывать побочные эффекты.
Но это касается не только антивирусных препаратов — а любых. Эффект зависит от дозировки. Маленькая дозировка не будет иметь эффекта. Дозировка больше будет эффективной, а слишком большая вызовет нежелательные эффекты. Даже широко используемые препараты вроде парацетамола имеют свое терапевтическое окно (разница между эффективной дозировкой и токсичной дозировкой). От передозировки парацетамола можно даже умереть, поскольку он поражает печень. И у некоторых лекарств это терапевтическое окно очень узкое.

Лабораторные исследования в Институте сердца Университета Сан-Паулу, Бразилия. Фото: EPA-EFE
— Особенно у противомалярийных препаратов?
— Нет, тут лучший пример — препараты для лечения рака, здесь мы стараемся лечить минимальной эффективной дозой. С противомалярийными препаратами это не совсем так. При этом они лучше работают в качестве профилактики.
— Но мы же не можем принимать их месяцами для профилактики коронавируса?
Нельзя быть уверенным в препарате из-за того, что выздоровели принимающие его пациенты ,— мы не знаем, что случилось бы, если бы они не принимали препарат.
Они могли выздороветь в любом случае. Поэтому нужны правильные клинические испытания. Они сейчас проходят по всему миру.
— Врачи и ученые делают выводы о работе лекарства после тщательных исследований. Они проводят так называемые рандомизированные испытания: это значит, что части пациентов они дают тестируемое лекарство, а другой — иное лекарство или плацебо. Обычно это слепые исследования: ни пациенты, ни врачи не знают, кто получает какой препарат. В конце ученые сравнивают результаты тех, кто получал препарат, и тех, кто нет. Глубина разницы тоже важна. Например, разница между получающими два препарата может быть не столь велика, как разница в доступности и цене этих двух препаратов. Такие факторы тоже учитывают.
— Проводились ли слепые исследования препаратов в отношении коронавируса?
— Сейчас проводится много испытаний по всему миру, есть несколько платформ, где можно почитать о них. Обычно испытания — это дорогостоящее мероприятие, требующее времени. Сейчас многие исследования проходят по ускоренной процедуре.
— Насколько можно по такой ускоренной процедуре исследований быть уверенным в результатах?
— Во многих других областях мы получаем четкий ответ: да или нет. В медицине это так не работает.
Часто вы даете препарат, но улучшения не наступает. А часто оно наступает, даже если вы не даете никаких препаратов. Препарат, работающий для большинства людей, все равно не сработает на каждом пациенте. Человеческий организм слишком сложно устроен.
При этом усилия, направленные на поиск лекарства, которое поможет пациентам с коронавирусом, настолько велики, что вероятность прогресса очень высока.
— Если человек заболел в легкой форме, каким должен быть стандартный протокол лечения?
— Лечение зависит от индивидуальной картины пациента. Многие люди перенесут вирус без серьезных симптомов. Мы не хотим ситуаций, в которых пациент выздоровел, но перенес большое количество побочных эффектов, которых можно было избежать. Главное лечение таких пациентов — наблюдение, чтобы не допустить появления более серьезных симптомов. Окончательное решение — за лечащим врачом. Медицина зависит от науки, но принятие медицинских решений — не какая-то стандартная научная процедура, а ответственность медиков, наблюдающих пациента.
Канун новогодних праздников — лучшее время подводить итоги. Совсем недавно, хоть и коротко, мы подводили итоги десятилетия, сегодня подводим итоги года.
Почти 365 дней мы следили за новостями ВИЧ\СПИДа в России и по всему миру. Что из событий стало определяющим и главным, на какие вехи нашей общей борьбы с эпидемией стоит обратить отдельное внимание, какие новости прошли для наблюдателя незаметно, но тем не менее могут считаться ключевыми?
CRISPR! CAS!
В этом году группе исследователей из США удалось уничтожить генетический материал аналогичного ВИЧ вируса (это вирус иммунодефицита обезьян (ВИО)) во всех клетках и тканях двух подопытных животных.
Почему это важно? Если ранее главным потенциальным способом излечения ВИЧ считалась пересадка генетически устойчивого к вирусу донорского материала (в первую очередь костного мозга), то теперь ему появляется важная альтернатива.
Интересно, что вторая сенсация года связана, собственно, и с той, и с другой технологией. Дело в том, что устойчивый к ВИЧ ген распределен по человеческой популяции весьма неравномерно. Большинство его носителей происходят из стран Северной Европы, а стало быть, их материал вряд ли удастся пересадить ввиду определенных особенностей трансплантации костного мозга представителям азиатских народов, в том числе китайцам, равно как и представителям этнических групп, почти не вступающих в смешанные браки.
Компенсировать несправедливость природы взялся китайский профессор Хэ Цзянькуй из Южного университета науки и технологий в Шэньчжэ.
Почти год назад, в январе, китайские власти подтвердили, что в этой стране действительно имел место успешный эксперимент, в ходе которого ученый имплантировал в матку зародыш, подвергнутый геномному редактированию методом CRISPR/CAS9.
Ученый смог удалить участок ДНК, содержащий ген CCR5, который кодирует белок, позволяющий ВИЧ проникать в иммунную клетку и инфицировать ее.
Ученый еще до начала исследования сфабриковал заключение комиссии по этике, а также данные о ВИЧ-статусе некоторых участников, так как экстракорпоральное оплодотворение для ВИЧ-позитивных людей в Китае запрещено. Мировое научное сообщество резко осудило изыскания китайского профессора как аморальные и опасные.
Чуть позже оказалось, что в курсе эксперимента, еще до того как информация просочилась в СМИ, были лауреат Нобелевской премии биолог Крейг Мелло и профессор физики и биоинженерии из университета Райса в Хьюстоне Майкл Дим. Оба они также понесли репутационные потери. Но больше всего досталось самому изобретателю.
Уже зимой появилась информация о том, что китайскому генетику может грозить смертная казнь, так как власти страны обвинили его в коррупции и взяточничестве. А в декабре уходящего года суд все-таки приговорил ученого за преднамеренное нарушение государственных нормативов в области научных исследований к трем годам тюремного заключения.
Интересно, что эксперимент, очень похожий на опыт с обезьянами, но уже на человеческом материале в октябре этого года завершился в Китае частичным провалом. От ВИЧ-инфекции пересадка модифицированного (а не природно-устойчивого) донорского материала 27-летнего пациента не спасла, зато доказала, что сама процедура безвредна, а стало быть, технология CRISPR/CAS9 на данный момент остается самым вероятным претендентом на то, чтобы стать доказанным методом излечения от ВИЧ-инфекции взрослых пациентов. Отдельным пунктом стоит подчеркнуть: вполне вероятно, впервые эта технология окажется применена и запущена в массовое использование не на Западе, а, собственно, в странах Юго-Восточной Азии.

Новые препараты, пациенты и антитела
Западные ученые тем временем отчитываются в успехах технологии пересадки родного, не модифицированного, материала с целью элиминации вируса.
В Сиэтле весной 2019 года на крупнейшей Конференции по ретровирусам и оппортунистическим инфекциям (CROI 2019) безусловной сенсацией стало известие о фактическом излечении, а вернее элиминации, вируса иммунодефицита в организме сразу двух пациентов — из Германии (дюссельдорфский пациент) и Англии (лондонский пациент).
Обоим мужчинам в ходе терапии рака был пересажен костный мозг от донора, имеющего врожденную резистентность (устойчивость) к ВИЧ.
Всего на данный момент это третий случай подобного исцеления. Первый имел место также в Германии (берлинский пациент) — осенью прошлого года мы публиковали интервью с врачом, который работал с ним. Однако до последнего времени считалось, что повторить берлинской эксперимент невозможно. В этом году стало окончательно ясно, что несмотря на все издержки (весьма токсичная химиотерапия перед пересадкой) эта технология может быть распространена и на других пациентов, живущих с вирусом.
Главной альтернативой пересадке костного мозга и генной модификации по-прежнему остаются так называемые широко нейтрализующие антитела, способны распознавать штаммы ВИЧ и блокировать их проникновение в здоровые клетки.
Как считается, введение их пациенту может стать более безопасным методом терапии, способным заменить актуальную антиретровирусную терапию препаратами, препятствующими репликации вируса в организме за счет ингибирования работы того или иного фермента вируса в клетке.

Как стало известно в этом году, дальнейшими их разработками займется такой фармгигант, как ViiV Healthcare GSK. Антитела, исследуемые ее подразделениями, носят название N6LS и действуют целенаправленно против вирусов, которые прикрепляются к белку gp120 на поверхности CD4+ T-лимфоцита. На фазе исследований IIа, к которым приступает компания, будут оценены эффективность и безопасность использования антител у людей.
Кроме того, в октябре этого года исследователи из Глэдстоуна в сотрудничестве с компанией Xyphos Biosciences предложили новую технологию для борьбы с резервуарами ВИЧ-инфекции.
Наличие этих резервуаров остается главной причиной, по которой традиционная АРВТ пока не в силах полностью уничтожить вирус в организме. Ученые из Глэдстоуна считают, что можно сократить количество инфицированных клеток при помощи новой технологии, разработанной на основе CAR-T и получившей название convertible CAR. Она создает иммунные клетки — цитоксичные Т-лимфоциты, на поверхность которых выводятся антитела, позволяющие Т-лимфоциту прикрепиться к необходимой клетке, а затем атаковать и уничтожить ее.
Преимущество convertible CAR в том, что с ее помощью к лимфоцитам можно прикрепить любое количество антител, тогда как CAR-T предполагает борьбу только с одним типом заболевания. Это делает новую технологию пригодной для лечения ВИЧ, у которого огромное количество генотипов.
На этом следует сделать паузу в перечислении сложных терминов. Год ознаменовался и другими свершениями, хоть, на первый взгляд, и меньшими по масштабу.
Так, первого апреля 2019 года хирурги из госпиталя Джонса Хопкинса пересадили ВИЧ-положительному пациенту почку, полученную от ВИЧ-положительного донора. Это была первая в истории трансплантация органа от живого донора с ВИЧ — раньше органы пересаживали только от умерших людей, живших с вирусом иммунодефицита.
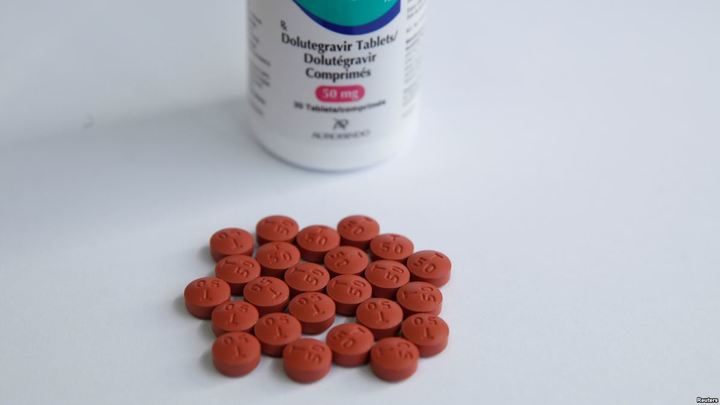
На международной конференции IAS 2019 в Мехико было представлено исследование, согласно которому риск возникновения дефекта нервной трубки у плода от приема долутегравира крайне низок — он составляет лишь 0,3 %. Именно опасность такого побочного эффекта терапии делала этот препарат недоступным для значительного числа ВИЧ-положительных пациентов а Африке — за счет процентного перевеса там среди людей, живущих с вирусом, женщин детородного возраста.
Кроме того, ученым удалось доказать эффективность двойного режима терапии на основе долутегравира и ламивудина. Этот режим может прийти на смену традиционной АРВТ из трех компонентов.
Там же были представлены исследования экспериментальной вакцины от ВИЧ. В ближайшее время стартует третья — последняя — фаза ее испытаний. В первую очередь она будет апробирована среди мужчин-геев и транссексуалов.
Что касается PrEP, компания Merck представила имплантаты со своим новым препаратом — ислатравиром — в этом качестве. Имплантат будет способен предоставлять защиту от ВИЧ на срок более года. Не требуя ежедневного приема таблеток.
Новые клинические рекомендации
В 2019 году Европейское клиническое общества по борьбе со СПИДом (EACS) опубликовало новые рекомендации, традиционно являющиеся основой для национальных рекомендаций по лечению ВИЧ-инфекции во многих странах.
Тут впервые появились отдельные разделы для трансгендерных и пожилых людей, а в список рекомендованных схем впервые была включена двухкомпонентная терапия долутегравир + ламивудин, о которой мы писали в предыдущем разделе.
Преимущество в обновленных рекомендациях получили небустированные ингибиторы интегразы с высоким генетическим барьером (долутегравир или биктегравир). А нуклеозидная основа тенофовир + ламивудин была признана эквивалентной схеме тенофовир + эмтрицитабин.
Для нашей страны важно, что в самый канун нового года Россия выпустила собственные обновленные рекомендации. Отражающие некоторые принципы, упомянутые в европейском документе.
Отдельно раннее начало лечения оказалось прописано для беременных женщин: АРВТ должна назначаться в минимально короткий срок после постановки диагноза. И это тоже очень важно. Вторым новшеством стало утверждение долутегравира в качестве предпочтительного препарата первой линии.
Теперь он должен будет заменить использовавшийся ранее эфавиренз (600 мг). То есть предпочтительная схема первой линии для взрослых в России теперь будет выглядеть как: долутегравир + ламивудин (или эмтрицитабин) + тенофовир.
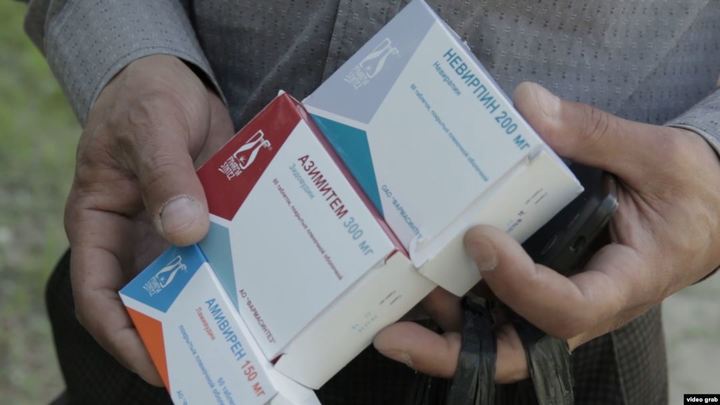
Перебои и госзакупки
Несмотря на такой новогодний подарок и включение в рекомендации современных препаратов, главной российской новостью 2019 года все-таки стали бесконечные и катастрофические перебои с поставкой лекарств от ВИЧ в российские регионы. В частности ламивудина — самого распространенного препарата класса НИОТ.
В конце августа стало известно о проблемах с этим препаратом в Краснодарском крае, до этого — в Туле, где лекарства не было около двух месяцев, список же всех субъектов федерации, столкнувшихся с этой нехваткой, покрывает почти всю географию страны.
Причиной перебоев стала череда сорванных Министерством здравоохранения аукционов. Началась история с провала зимних, состоявшихся с конца февраля по март, и последовавших за ними весенних торгов. Более того, частично сорваны оказались даже летние.
Дело в том, что каждый раз цена, заявленная министерством, оказывалась заниженной, вынуждая фармкомпании не выдвигаться по тем или иным позициям. По словам представителей самого Минздрава, виной этому стала неадекватность референтных цен, указанных в каталоге лекарственных препаратов, обязательном к использованию по новым правилам, вступившим в силу с января 2019 года. По результатам года министерство обещало пересмотреть правила закупок и скорректировать инструкции по определению минимальной цены на аукционе, правила приобретения у единственного поставщика и некоторые другие пункты своих регламентов. Проект приказа можно прочитать по этой ссылке.
Инъекционная терапия, FDA и страсти по тенофовиру
Инъекционная схема АРВ-терапии — отдельный сюжет этого года. Как ранее уже писал СПИД.ЦЕНТР, она подразумевает введение двух препаратов — каботегравира (ингибитор интегразы) и рилпивирина (ненуклеозидный ингибитор обратной транскриптазы (ННИОТ)) — пациентам раз в месяц или даже реже, что может стать современной альтернативной ежедневному приему препаратов в виде таблеток, особенно для тех, кто демонстрирует низкую приверженность.
Ранее опубликованные на конференции CROI результаты испытаний подтвердили эффективность схемы в подавлении вируса при весьма невысокой вероятности побочных эффектов.
Ее разработчики, Janssen и ViiV, подали долгожданное (это действительно так!) новшество на одобрение в Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) в апреле этого года. Именно с этого, как правило, стартует распространение по миру большинства передовых западных препаратов, однако американское надзорное ведомство не одобрило инъекционную схему, сославшись на необходимость уточнения ряда производственных вопросов и отложив свое решение на 2020 год.
Стоит напомнить, что испытания этих двух лекарств в России параллельно с мировым исследованием стартовали еще осенью 2018 года. Тогда СПИД.ЦЕНТР связался с участником этого этапа испытаний, чтобы расспросить о плюсах и минусах такого лечения.
Из новостей фармбизнеса стоит также отметить появление препарата Quadramine (лопинавир, ритонавир, абакавир и ламивудин) как схемы, специально разработанной для новорожденных пациентов с ВИЧ. И презентацию новых препаратов для лиц с полирезистентным ВИЧ — ибализумаба (торговое наименование Trogarzo) и фостемсавира (Fostemsavir).
Это особенно важно, так как за последние годы в России число ВИЧ-положительных пациентов с резистентностью выросло вдвое. На данный момент резистентность имеется уже у 7 % пациентов, хотя 3-4 года назад этот показатель составлял всего 3-4 %.
В октябре FDA одобрило Дескови в качестве второго после Трувады средства для PrEP. Этот препарат компании Gilead содержит новую версию тенофовира (TAF), менее токсичную, как утверждают ее разработчики. Впрочем, большое число исследований, опубликованных в этом году (к примеру это, это и это), ставят под сомнение преимущества TAF перед старой версией тенофовира (TDF), чей эксклюзивный патент компания Gilead недавно потеряла.
Как потенциально более дешевый препарат старый тенофовир будет доступен большему числу пациентов, убеждены эксперты. А учитывая патентный скандал вокруг выпуска Трувады, может быть, и более предпочтителен в качестве PrEP, поскольку компания не славится взвешенностью своей ценовой политики и ответственностью при выборе методов максимизации коммерческой прибыли.
Замещение импорта и другие новости
Для России ключевыми событиями стали также следующие.
Конференция PROHIV, состоявшаяся в третий раз при поддержке фонда СПИД.ЦЕНТР и совпавшая с мировым подведением итогов программы UNAIDS 90-90-90. И пусть пока наша страна не в силах похвастаться масштабными успехами по достижению заветных параметров, с которыми мировое сообщество ассоциирует контроль над эпидемией, на конференции все же прозвучал ряд важных докладов, касающихся ситуации с эпидемией в нашей стране.
Кроме того, привлекали внимание продолжающиеся попытки ФАС запустить в стране механизм принудительного лицензирования препаратов, чреватый уходом с рынка крупных западных производителей.
Дальнейшее развитие политики импортозамещения и подготовка связанных с нею каталогов взаимозаменяемости препаратов могут в будущем стать актуальны и для сферы терапии ВИЧ-инфекции. На примере замены препаратов от муковисцидоза российскими дженериками эта политика уже успела зарекомендовать себя не с лучшей стороны.
Вслед за передачей Минздравом права на закупки АРВТ для тюрем Федеральной системе исполнения наказаний (ФСИН) последовали перебои в организации таких поставок и весьма негативные экспертные доклады относительно тюремной медицины в России. Это обернулось попытками передать всю медицинскую службу ФСИН (в том числе и обеспечение АРВТ) обратно Минздраву.
Что принесет новый 2020 год по каждому из этих сюжетов — пока сказать сложно. Но сайт СПИД.ЦЕНТР продолжит наблюдать, а стало быть, и оповещать своих читателей. До встречи в Новом году
Читайте также:


