Как не боятся заразится гепатитом и вич
19 апреля 2018 8:06
Ольга, 32 года
Мне хотелось умереть. Я думала, что жизнь кончена, что меня такую никто не возьмет замуж, и детей у меня никогда не будет. Ощущение такое, что ты грязь, зараза и всех вокруг заражаешь через ложку, тарелку. Хотя знаешь, что ВИЧ не передается в быту. Я съехала от родителей и стала жить одна. Даже сейчас, спустя почти 12 лет, я не могу рассказать им о ВИЧ. О моем статусе знают только самые близкие друзья. Они воспринимают меня абсолютно нормально, не делая акцент на заболевании.
В какой-то момент пришло осознание, что жалеть себя и даже умереть — проще простого, что надо брать себя в руки и жить.
Я периодически встречаю людей, которые не могут самостоятельно передвигаться и сами себя обслуживать, и убеждаюсь, что ВИЧ — не приговор
С будущим мужем я познакомилась спустя три года. Очень боялась ему сказать о ВИЧ, но сказала сразу. Он был в шоке. Я думала, что мы больше не увидимся, но он остался. У нас долго не было интимных отношений. Он не любил заниматься сексом с презервативом, а в моем случае без него никак. В конце концов он принял эту ситуацию, мы поженились, и у нас родился здоровый сын. Ребенка зачали обычным способом — это был мой единственный незащищенный половой акт с мужем. Врачи рассказали, что нужно делать, чтобы он не заразился. К сожалению, наш брак вскоре распался. Муж никогда не говорил об этом, но мне кажется, что это из-за ограничений в сексе. Без интимной жизни отношения расклеились.
Сейчас я знакомлюсь с молодыми людьми, хожу на свидания. Кто-то, узнав мой ВИЧ-статус, сразу исчезает, а кто-то продолжает общение. Конечно, всегда страшно рассказать о ВИЧ, потому что не знаешь, какая будет реакция. Но нужно научиться воспринимать это не как поражение, ведь отношения не складываются по многим причинам. Например, многие мужчины, не знающие моего статуса, не готовы принять меня вместе с ребенком. Мне что, отказаться от ребенка? Нет. Проблема не в ребенке, а в том, что именно этот мужчина не готов общаться с женщиной, у которой есть ребенок. Значит, этот мужчина не для меня. Так же и с ВИЧ.
Я периодически встречаю людей, которые не могут самостоятельно передвигаться и сами себя обслуживать, и убеждаюсь, что ВИЧ — не приговор. Мы живем нормальной полноценной жизнью: работаем, любим, рожаем здоровых детей — и это большое счастье.
Екатерина, 42 года
Незадолго до свадьбы мы с мужем сдали анализы, и оказалось, что у него ВИЧ. Он запаниковал и предложил расстаться, оставив последнее слово за мной. Я эту новость как-то спокойно восприняла, сказала только, что и с ВИЧ нормально живут — среди моих знакомых уже были дискордантные пары.
Оказалось, что женщины по несколько лет жили с ВИЧ-положительными мужчинами, занимались незащищенным сексом и не заражались. Потом я наткнулась на диссидентские форумы, а одна знакомая стала меня убеждать, что потеряла ребенка после терапии. В общем, на какое-то время я стала ВИЧ-диссиденткой. Муж по этому поводу ничего не говорил, но чувствовал себя прекрасно и терапию не принимал. Мы не предохранялись. Вскоре я забеременела и родила здорового ребенка. Врачам о статусе мужа не говорила. Сама тоже была здорова.
Санитарки в роддоме, зная о моем ВИЧ-статусе, боялись заходить в бокс, чтобы вымыть пол
Потом у меня была неудачная вторая беременность, а когда я забеременела в третий раз, анализы показали, что у меня ВИЧ. Это случилось на третий год нашей совместной жизни. Но даже после этого я не хотела принимать терапию, искала обходные пути. Вскоре мое состояние ухудшилось, и я решила пообщаться с диссидентками, которые уже родили. Писала им личные сообщения, спрашивала, как дела. В основном мне не отвечали, у тех, кто ответил, дела были не очень. Поэтому в середине беременности я решила, что надо пить лекарства. Ребенок родился здоровым. Помню, санитарки в роддоме, зная о моем ВИЧ-статусе, боялись заходить в бокс, чтобы вымыть пол.
Сейчас думаю, что лучше бы я предохранялась, потому что мужа, как мне кажется, гложет чувство вины. Еще я стала весьма агрессивной по отношению к диссидентам. Среди моих знакомых по-прежнему есть пары, которые так же халатно, как и мы когда-то, относятся к терапии. Я пытаюсь их переубедить.
Александра, 26 лет
Я узнала, что у меня ВИЧ, в 2009 году. Для меня это не было шоком: я много лет употребляла инъекционные наркотики и спала с ВИЧ-положительными. Пришла в СПИД-центр, скорее, подтвердить диагноз и встать на учет. На тот момент я уже отказалась от наркотиков.
Однажды в дверь моей квартиры позвонил оперуполномоченный, который опрашивал жильцов: одну из квартир в нашем подъезде обокрали. Так я и познакомилась со своим будущим гражданским мужем. Его коллеги давно работали в отделении и знали меня с другой стороны. Думаю, они его предупредили. Но и я еще на этапе ухаживаний сказала ему, что раньше употребляла наркотики, что у меня ВИЧ и гепатит С. Это его не испугало. Единственное, что он спросил, — могу ли я родить здоровых детей.
Мы прекрасно жили. Секс — только с презервативом. Когда решили завести ребенка, высчитывали овуляцию и шприцем вводили в меня сперму. Забеременела, мне назначили антиретровирусную терапию, вирусная нагрузка упала до нуля и мы перестали предохраняться. У нас родилась здоровая дочь, сейчас ей почти пять лет.
Через пару лет наши отношения себя изжили. Я думала, что никому такая холера, кроме мужа, не нужна. Но, когда мне понравился другой мужчина и я рассказала ему, кто я и что я, он не испугался, сказал, что все нормально. Тогда я поняла, что мои страхи — это просто предрассудки. И ушла от мужа. Правда, с новым другом мы прожили недолго: по сути я уходила не к нему, а от первого мужа.
Мы с мужем живем в одном доме с его братом и невесткой. Недавно по телевизору показывали передачу про ВИЧ — так они в один голос орали, что всех зараженных нужно в лес, за забор отправлять
Сейчас я уже три года живу с другим мужчиной. Я и его сразу предупредила, что у меня ВИЧ. Он тоже из бывших наркозависимых, но у него только гепатит. Я свой гепатит С вылечила, принимаю терапию, вирусная нагрузка нулевая — я не заразна. Больше боюсь от него гепатит С обратно получить — лечение было тяжелое.
Мы с мужем живем в одном доме с его братом и невесткой. Недавно по телевизору показывали передачу про ВИЧ — так они в один голос орали, что всех зараженных нужно в лес, за забор отправлять. Им лучше о моем диагнозе не знать.
Роксана, 33 года
Мы познакомились в группе анонимных созависимых. Виделись пару раз, он меня заинтересовал. Потом случайно встретились в метро: оказалось, живем в одном районе. Пока ехали, разговорились и с того дня стали общаться чаще. Ну и как-то завязались отношения. Он пригласил меня на свидание, а потом признался, что у него ВИЧ — заразился, когда употреблял наркотики. Я отреагировала на это спокойно, так как знала, что мне ничего не грозит, если контролировать вирус и соблюдать меры предосторожности. Через какое-то время мы решили пожениться. Мама узнала о ВИЧ-статусе моего будущего мужа и пыталась меня предостеречь, но я объяснила, что мне ничего не грозит. Я не боялась заразиться, но раз в полгода сдавала анализы. Был небольшой страх, что он может рано умереть, но я знала много случаев, когда люди с ВИЧ жили долго. Вера в лучшее рассеивала страхи.
Через полгода совместной жизни, когда вирусная нагрузка у мужа стабильно не определялась, мы стали практиковать незащищенный секс. Это был наш осознанный выбор. Правда, поначалу муж отговаривал меня, потому что боялся за мое здоровье. Потом мы решили завести ребенка. Беременность планировали заранее, сдали все анализы, консультировались с врачами. В итоге у нас родилась здоровая девочка. Маме пришлось соврать, что мы предохранялись, а ребенка зачали с помощью искусственной инсеминации, очистив сперму. Так ей было спокойнее.
Мы с мужем прожили вместе девять лет, потом развелись: чувства ушли. У него не было постоянной работы, а у меня, наоборот, был карьерный рост. Когда мы только начали жить вместе, записывали желания на каждый год: путешествия, важные покупки, личностные достижения. Ничего не сбылось. Все приходилось планировать самой. Мне не хватило в муже решительности и действий, но ВИЧ тут ни при чем, это вообще проблема российских мужчин.

Список смертельных заболеваний, пугающих множество людей, достаточно большой. К ним относится рак, туберкулез и гепатит С, но больше всего страшит людей СПИД, вызываемый вирусом иммунодефицита человека (ВИЧ). Этот вирус и болезнь, им вызванная, до сих пор считаются неизлечимыми, хотя существуют методы, способные продлить жизнь больного на несколько десятилетий.
Страх заболеть бывает настолько силен, что даже необходимость сдать анализы на ВИЧ может вызвать настоящую панику. Такое состояние может развиться и у совершенно здоровых людей, опасающихся, что их анализы могут быть положительными. Но достаточно часто сдавать на ВИЧ кровь боятся те, у кого есть реальные подозрения о болезни. Откладывая обследование, они только усугубляют свое состояние, поэтому страх перед сдачей анализов в этом случае, является не просто фобией, осложняющей жизнь, а настоящей угрозой для жизни.
Страх перед анализами, как психическое расстройство
Пациенты, которые жалуются на то, что они боятся сдавать тесты на ВИЧ или боятся результатов анализа на ВИЧ, страдают специфическим видом фобии – спидофобией. Боязнь заразиться ВИЧ или заболеть СПИДом – это нормальная реакция любого человека, обусловленная инстинктом самосохранения. Но фобический страх является слишком преувеличенным и иррациональным, он усложняет жизнь человека, приводит к развитию депрессий и других психических расстройств.
Специалисты выделяют две разновидности спидофобии:
- Человек твердо уверен, что он болен СПИДом, постоянно проходит медицинские обследования и сдает анализы. Отрицательным результатам тестов он не верит, считая, что врачи попросту ошиблись или у него особая разновидность заболевания, которую анализами не выявить.
- Человек предполагает, что он заразился инфекцией, но обращаться к врачу и проходить обследование он категорически отказывается.
В первом случае решить проблему без помощи специалистов будет очень сложно. Но второй вид спидофобии можно победить самостоятельно, заручившись поддержкой родственников.
Чем опасен страх перед анализами и как от него избавиться
Человек, имеющий любую фобию, практически всегда несчастен. Он ощущает себя одиноким, поскольку ему кажется, что окружающие его не понимают. Депрессивное состояние приводит к развитию психических и психосоматических расстройств, которые еще больше усугубляют состояние. Поэтому не стоит игнорировать фобии, особенно если страх связан с посещением врача и сдачей анализов.
- обратиться за помощью к близким людям. Их поддержка поможет победить неуверенность и страх. Человек, должен понимать, то независимо от результатов анализов, его будут любить и поддерживать;
- приложить максимум волевых усилий, чтобы решиться на визит к специалистам;
- ознакомиться с новейшими разработками в области выявления ВИЧ-инфекции. Когда человек понимает, что результат он получит мгновенно, и ему не придется мучиться в ожидании несколько дней, то страх становится меньше.
Полезным будет изучение информации об особенностях заболевания. Люди, страдающие любыми формами спидофобии, всячески избегают контактов с больными людьми, считая их потенциальной угрозой. Они не доверяют информации о путях передачи инфекции, искренне полагая, что могут заразиться ВИЧ-инфекцией и другими способами, о которых врачи умалчивают. Если убедить таких больных в иррациональности их страхов собственными усилиями не получается, то стоит обратиться к психотерапевту.
Как возникает страх перед сдачей анализов на ВИЧ
Развиться спидофобия может у разных людей, причины этого расстройства бывают самыми разными. Однако есть ряд провоцирующих факторов, способных привести к развитию страха перед сдачей теста на ВИЧ:
Бояться сдавать анализы на ВИЧ может человек, которому ранее был поставлен ошибочной диагноз. Экспресс-тест может показать положительный результат у ВИЧ-отрицательного человека при некоторых иных заболеваниях. Чтобы подтвердить диагноз нужно пройти более точное обследование.
Заблуждения, связанные с ВИЧ и СПИДом
- ВИЧ – это неизбежная скорая смерть. Зараженный вирусом человек может прожить долгую и счастливую жизнь. Для этого нужно как можно быстрее начать лечение, соблюдать предписанный режим антиретровирусной терапии;
- если анализы выявили ВИЧ, то человек болен СПИДом. На самом деле ВИЧ и СПИД вовсе не являются обозначениями одного и того же состояния. Синдром развивается как заключительная стадия ВИЧ в случае отсутствия должного лечения инфекции;
- у беременной женщины с ВИЧ обязательно родится больной ребенок. Риск на заражение малыша от матери в утробе сводится к 50%. Но если женщина находилась под наблюдением врача и проходила лечение, то он становится минимальным;
- человек с ВИЧ становится изгоем, потому что он опасен для окружающих. Заразиться этой инфекцией бытовым путем или в процессе общения с больным человеком невозможно. Как уже упоминалось выше, вирус может попасть в организм только с кровью, спермой или другой биологической жидкостью. Но если больной человек получает должное лечение, то риск заражения даже при незащищенном сексе снижается до 1%. Нахождение в большом коллективе скорее опасно для самого больного, нежели для людей его окружающих, поскольку его ослабленная иммунная система будет находиться под большой нагрузкой.
В последнее время большое внимание уделяется профилактике развития ВИЧ-инфекции. Одним из ее направлений является разъяснительная работа с населением относительно особенностей заболевания. Если люди будут меньше бояться ВИЧ-инфекции, то и сдавать анализ на неё или тест на СПИД будет не так страшно.
Что такое ВИЧ
Вирус иммунодефицита человека был впервые выделен из лимфоцитов больного в 1983 году. Практически одновременно это было сделано американской лабораторией и группой ученых, возглавляемых Люком Монтанье. Привычное нам название ВИЧ-инфекции, вирус получил несколько позже.
Эта инфекция относится к системным заболеваниям человека, в результате которого наступает стремительное снижение иммунитета. Прогрессируя, ВИЧ-инфекция настолько снижает защитные силы организма, что он перестает сопротивляться патогенным микроорганизмам и у больного диагностируется СПИД. Его симптомы:
- появление сыпи на слизистых и кожных покровах;
- быстрая потеря веса;
- увеличение лимфоузлов, их болезненность;
- лихорадка;
- частая диарея;
- селезенка и печень становятся больше;
- фарингит, кашель и другие катаральные проявления;
- появление постоянных вторичных заболеваний – герпеса, пневмонии, кишечных и других инфекций, онкологических, грибковых и т.д.
ВИЧ является неизлечимым заболеванием потому, что вирус после попадания в организм постоянно мутирует. Как только иммунная система начинает вырабатывать антитела, вирус изменяется на генетическом уровне. Этим же обстоятельством объясняется то, что до сих пор никому не удалось создать вакцину против ВИЧ-инфекции.
Передается ВИЧ-инфекция через кровь и другие биологические жидкости (сперма, грудное молоко, влагалищные выделения). Заразиться вирусом другими способами, например, воздушно-капельным или через прикосновения, невозможно.
Гепатит С — вирусное заболевание, в основном передающееся через кровь. Чаще всего инфицирование им случается при использовании нестерильных медицинских инструментов. А поскольку само заболевание в течение первых месяцев протекает бессимптомно, в большинстве случаев оно переходит в хроническую форму еще до того, как бывает диагностировано.
Нелеченый гепатит может привести к фиброзу, циррозу печени, поражению суставов, снижению интеллектуальных функций и работоспособности. Особенно тяжелыми последствиями он грозит обернуться в сочетании с ВИЧ.
Как и ВИЧ, вирус передается в том числе половым путем, и пусть этот способ инфицирования для него нехарактерен, в отличие от вируса иммунодефицита, вирус гепатита намного более устойчив ко внешней среде. В каком-то смысле гепатит С — чемпион по выживанию: в высохшей крови при комнатной температуре вирус сохраняет жизнеспособность до 16 часов (тот же ВИЧ умирает в таких условиях почти мгновенно). А уничтожение вируса гепатита С достигается только стерилизацией.
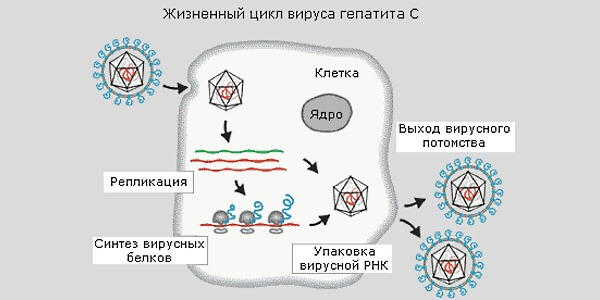
Если в конце 90-х в России распространение гепатита напрямую коррелировало с употребления внутривенных наркотиков, сегодня эпидемиологическая картина совсем другая: вирус обнаруживается у 3—4 % населения, включая маленьких детей.
Причем вероятность инфицироваться гепатитом, даже если вы не употребляете инъекционных наркотиков, не занимаетесь незащищенным сексом, вам не переливали кровь, все равно остается весьма высокой. А одним из мест, где можно заразиться гепатитом, остается кабинет стоматолога.
Инерция скупости
Если вероятность инфицироваться ВИЧ у стоматолога весьма невелика, то, как утверждают западные исследования гепатита, в случае с этим заболеванием все обстоит намного серьезнее.
Традиционно врач-стоматолог препарирует ткань зуба турбинным наконечником, чтобы поставить пломбу. Ротор вращает бор, вставленный в наконечник, со скоростью 300 000 оборотов в минуту, а сам ротор приводится в движение сильным потоком сжатого воздуха. Собственно эта турбина и издает тот характерный звук, который у нас ассоциируется со стоматологическим кабинетом.
При препарировании зуба наконечник всегда загрязняется биологическими жидкостями: кровью, гноем, слюной. Но настоящая проблема в том, что при прекращении подачи воздуха в турбинном наконечнике возникает эффект аспирации: давление в воздушном канале становится куда ниже, чем в зоне турбины, и биологические жидкости засасываются в воздушный канал.

Когда вы садитесь в кресло стоматолога или усаживаете туда своего ребенка, врач при вас надевает стерильные перчатки и распечатывает стерильный лоток с инструментами.Но турбинный наконечник часто остается прежним.
Когда стоматолог приступает к работе, он уже стоит в установке. К сожалению, в большинстве российских стоматологических клиник наконечник распечатывают из стерильной упаковки в начале смены, а стерилизуют в самом конце — и это в лучшем случае.
Так, недавний опрос 467 стоматологов, проведенный исследователями, показал, что 19 % российских врачей, большая часть которых имеют специализацию по ортопедии и стаж работы от 10 до 19 лет, не считают необходимым стерилизовать мелкий стоматологический инструментарий между пациентами.
Отчасти это связано с тем, что, когда турбинные наконечники появились на рынке в 90-е годы, они стоили очень дорого и врачи не могли себе позволить принимать каждого пациента с отдельным наконечником. Сегодня турбинный наконечник стоит 2500—4000 рублей, что для стоматологической клиники немного, но инерционность мышления специалистов берет свое.
Вакуум знаний
Впрочем, паниковать не стоит. Профессор кафедры инфекционных болезней и эпидемиологии МГМСУ имени А. И. Евдокимова Ирина Шестакова на вопрос нашего сайта отвечает, что реально оценить вероятность такого заражения достаточно сложно. И риск не так уж и велик, как это может показаться на первый взгляд.

Ее коллега Юрий Крестинский, директор центра развития здравоохранения московской школы управления Сколково, не так оптимистичен. До трети случаев заражения гепатитами происходят через стоматологию, маникюры, педикюры, либо через парикмахерские услуги, например, такие как бритье опасными и старомодными лезвиями, которые во многих странах запрещены, подчеркивает он.
Вопрос контроля
Как демонстрируют данные уже упомянутого опроса, 2 % врачей-стоматологов со стажем работы более 30 лет допускают повторное использование игл и карпул с анестетиком для анестезии после стерилизации. Более четверти врачей-стоматологов не изучали вопросы инфекционного контроля при получении постдипломного образования и на курсах повышения квалификации. Более 30 % из них открыто признаются, что не обладают достаточными знаниями о заболеваниях, переносимых кровью.
В результате 51 % детских стоматологов не используют 2 пары перчаток при работе с пациентом, у которого подобный диагноз установлен. 25 % врачей-стоматологов городских стоматологических поликлиник не используют крафт-пакеты для стерилизации и хранения инструментов.
Каков итог, стоит ли бояться стоматологов? Конечно, не стоит. Общий вывод, который можно сделать в этом случае: не стесняйтесь и не бойтесь перестраховываться — требуйте, чтобы стоматолог при вас распечатывал все инструменты и доставал их из стерильной упаковки.
Не верьте пустым заявлениям, помните, что дезинфекция никогда не заменяет стерилизацию и что инфекции, передающиеся через кровь, обходятся слишком дорого. Так что лучше выглядеть в глазах стоматолога занудой, чем в один непрекрасный день узнать, что у вас гепатит С.

В двадцать первом веке ВИЧ приобрел характер пандемии. На сегодняшний день только зарегистрированных носителей этой инфекции более 30 миллионов. За последние 30 лет от ВИЧ умерло свыше 25 миллионов человек. В 96% мировых стран меты по борьбе с распространением инфекции принимаются на государственном уровне. ВИЧ считается единственным инфекционным заболеванием, которое способно угрожать человечеству как биологическому виду.
Пути заражения вирусом иммунодефицита

Есть три основных пути заражения ВИЧ. Существует также несколько дополнительных способов передачи инфекции, но они не имеют никакого эпидемиологического значения, так как количество заразившихся минимально (регистрируются лишь единичные случаи). Основными факторами распространения заболевания в популяции являются:
- половые контакты;
- инъекции наркотиков общим шприцем;
- роды (инфицирование ребенка от матери).

Большинство людей заражаются во время секса. На половой путь передачи приходится 60 процентов всех случаев инфицирования. Именно за счет него ВИЧ-инфекция распространяется за пределы групп риска.
ВИЧ является малоконтагиозной инфекцией. Чтобы заразиться ею, даже занимаясь незащищенным сексом с инфицированным партнером, должны быть соблюдены несколько условий:
1. Высокая вирусная нагрузка у носителя инфекции. Она отмечается у нелеченных пациентов в первые месяцы болезни, а также на завершающей её стадии, когда формируется иммунодефицит.
2. Наличие факторов риска заражения со стороны обоих партнеров, в числе которых: анальный секс, грубый половой акт с травматизацией слизистых, наличие неспецифических воспалительных процессов или половых инфекций (особенно герпеса).
Большинство биологических жидкостей содержат минимальное количество вирусов. Большая концентрация присутствует только в крови и эякуляте. Поэтому эякуляция мужчины в половые пути женщины увеличивает риск заражения. Ещё сильнее возрастает риск при контакте с кровью. Он возможен при условиях, описанных выше.
Таким образом, даже регулярные незащищенные половые контакты с источником инфекции далеко не всегда приводят к заражению. Приблизительный риск инфицирования при различных видах секса:
- пассивный анальный секс – 0,82% (от 0,1 до 7,5%);
- риск женщины заразиться при вагинальном сексе составляет 0,05-0,15%;
- риск инфицирования мужчины при одном половом акте 0,03-5,6%.
Указанные цифры отражают средние данные, но не могут использоваться для расчета индивидуального риска заражения. Потому что на него оказывают влияние огромное количество факторов, и все их учесть невозможно.
При оральном сексе заражение теоретически возможно, но на практике маловероятно. Статистики, отражающей вероятность инфицирования при однократном акте, нет, потому что число случаев инфицирования очень низкое. Описаны единичные случаи заражения женщин, которые практиковали оральный секс. Но для инфицирования требуется попадание спермы в рот (эякулят содержит большое количество вирусов).
Несмотря на низкий риск инфицирования во время одного полового контакта, ВИЧ распространяется среди группы людей довольно быстро. Это связано с тем, что как только один из партнеров заражается, он вступает в острую – наиболее заразную фазу инфекции. Поэтому в течение ближайших нескольких недель может заразить ещё несколько человек.

Второй частый путь передачи – это инъекции общими иглами. Так инфицируются наркозависимые люди. Риск заражения даже при однократной инъекции очень высокий, так как происходит непосредственное введение вируса в кровь.
Кровь попадает в шприц, потому что человек, который делает инъекцию, первым делом после введения иглы проверяет, попала ли она в вену. Для этого он немного тянет поршень на себя. В шприц поступает кровь. Так человек понимает, что ввёл иглу правильно, и после этого вводит наркотическое вещество, надавливая на поршень. Но внутри шприца остается его кровь. Поэтому, когда другой человек делает инъекцию, он инфицируется ВИЧ.
Эта проблема частично решена в развитых странах Западной Европы. Наркозависимые люди могут бесплатно получать шприцы из специальных автоматов. Существуют также пункты обмена игл. Человек приносит использованные и берет новые в том же количестве. Эти меры снижают количество случаев заражения через общие иглы, хотя и не решают проблему полностью.
При естественном течении заболевания риск передачи ВИЧ потомству составляет 40%. Применяющиеся меры профилактики позволили снизить частоту передачи инфекции ребенку до 1-2%. Есть три основных способа заражения малыша:
- во время родов – чаще всего;
- при грудном вскармливании – редко;
- внутриутробно – при осложненном течении беременности.
Редкие способы заражения (не представляют эпидемиологической угрозы, регистрируются лишь единичные случаи):
1. Контакт открытой раневой поверхностью и зараженной кровью (например, при оказании первой помощи пострадавшему или в условиях боевых действий).
2. Переливание крови, пересадка внутренних органов, использование донорских половых клеток в репродуктивной медицине. Случаи инфицирования таким способом встречаются только в странах с низким уровнем развития системы здравоохранения, где не обеспечивается должный контроль за качеством биологического материала.
3. Укус. Большинство людей существенно отличаются в своём поведении от животных и не кусают друг друга, поэтому такой путь передачи является большой редкостью.
4. Использование общих предметов гигиены, на которых может оставаться зараженная кровь (зубная щетка, бритвенные принадлежности).
5. Профессиональное инфицирование медицинского персонала. Врач или медсестра может заразиться при уколе инфицированной иглой. Вероятность заразиться при одном уколе составляет в среднем 0,3%, но он выше при повреждении кожи, нанесенном полой, а не хирургической иглой. Медицинские работники сразу же получают медикаментозную профилактику, которая практически исключает заражение. Сами медработники не являются фактором распространения ВИЧ, потому что в ходе их профессиональной деятельности исключены ситуации контакта крови с раной пациента (врачи с открывшимися кровотечениями или зияющими ранами обычно не работают с пациентами, и тем более не проводят им инвазивные процедуры).
Учитывая основные пути передачи ВИЧ, к группам риска, которые имеют наибольшие шансы заразиться этой инфекции, относятся:
- наркозависимые;
- ведущие беспорядочную половую жизнь;
- предоставляющие сексуальные услуги на коммерческой основе;
- имеющие венерические заболевания.
Как невозможно заразиться СПИДом?

Следующие контакты с больным не приводят к заражению никогда:
- Рукопожатие, объятия или любые другие телесные контакты.
- Поцелуи, сон в одной постели, употребление пищи из одной посуды, использование одного туалета, ванны, средств гигиены (не контактирующих с кровью).
- Контакт неповрежденной кожи с любой биологической жидкостью, включая инфицированную кровь.
- Контакт поврежденной кожи с мочой, слюной или любой другой биологической жидкостью, в которой вирус иммунодефицита содержится в минимальном количестве.
- Половой акт с презервативом, который правильно использовался, не порвался и не соскользнул во время секса.
Как еще нельзя инфицироваться?
Мы перечислили способы, которыми невозможно заразиться ни при каких обстоятельствах. Но существуют также ситуации, когда даже половым или вертикальным путем инфекция не передается. Большинство людей с установленным диагнозом ВИЧ получают медикаментозную терапию. На фоне лечения вирусная нагрузка снижается, и пациенты становятся незаразными. По Европейским рекомендациям им даже разрешен незащищенный секс, если соблюдены несколько условий:
- Пациент имеет неопределяемую вирусную нагрузку по данным лабораторного исследования (применяют ПЦР, порог определения для большинства тестов составляет 20-50 копий РНК в 1 мл крови).
- Он получает антиретровирусную терапию не менее 6 месяцев подряд.
- Регулярно посещает врача.
- Точно соблюдает назначенную ему схему лечения.
У человека с низкой вирусной нагрузкой нет ни единого шанса инфицировать партнера при половом контакте. Более того: даже большинство людей, которые не лечатся, практически не заразны большую часть времени. Они могут передавать инфекцию только в самом начале болезни, когда развивается острый ретровирусный синдром, и в конце, после возникновения СПИДа (резкого снижения клеточного иммунитета).
На начальном этапе вирусная нагрузка большая, потому что ещё нет защитных антител. Но они начинают быстро вырабатываться. Количество антител стремительно нарастает в течение первых месяцев болезни. Постепенно вирусная нагрузка снижается, и риск передачи больным инфекции тоже уменьшается, пока не достигает чрезмерно малых величин.
Однако постепенно вирус одерживает победу над иммунитетом. Поэтому через несколько лет вирусная нагрузка снова начинает возрастать. Человек становится максимально заразным после возникновения у него признаков иммунодефицита. Тем не менее, эти сведения нельзя воспринимать как руководство к действию: заниматься незащищенным сексом в ВИЧ-инфицированным на любой стадии болезни не стоит, даже если вероятность передачи инфекции оценивается как низкая.
Профилактика заражения ВИЧ
Профилактика бывает массовой и индивидуальной. Индивидуальной должен озаботиться сам человек, в то время как массовой занимается государство.
Чтобы не заразиться ВИЧ во время полового контакта, достаточно использовать презервативы. Стоит помнить, что риск инфицирования наиболее высокий во время секса:
- анального;
- на фоне воспалительных заболеваний репродуктивных органов;
- с попаданием эякулята в половые пути.
Риск заражения резко возрастает при наличии в течение 12 месяцев более 2 половых партнеров.
Легче всего предотвратить заражение парентеральным путем. Для этого достаточно использовать одноразовые шприцы. Смена иглы уменьшает риск инфицирования, но не предотвращает его, так как кровь носителя ВИЧ остается и в самом шприце.
Профилактика вертикальной передачи
Профилактика вертикального пути заражения ВИЧ проводится на государственном уровне. Все беременные в России обследуются на ВИЧ в обязательном порядке. Анализы сдаются в 3 триместре. Если же это не было сделано вовремя, то женщина сдает кровь на ВИЧ уже в роддоме, сразу после поступления на роды.
В случае выявления у неё ВИЧ, применяются меры профилактики:
- плановое кесарево сечение, которое выполняется до начала схваток;
- антиретровирусная терапия, которую получает мать;
- антиретровирусная терапия новорожденному;
- отказ от грудного вскармливания.
Раньше основным способом профилактики считалось кесарево сечение. Сегодня его уже не делают, если вирусная нагрузка у матери снижается до неопределяемой. Большинство женщин, которые собираются рожать детей, знают о своем заболевании. Они постоянно получают лечение, поэтому РНК вируса в их крови не определяется. Если же ПЦР показывает наличие вирусной РНК, роды через естественные родовые пути невозможны, так как существует риск инфицирования ребенка. В таких ситуациях показано плановое кесарево сечение.
Всех новорожденных, которые родились от ВИЧ-позитивных матерей, обследуют на ВИЧ сразу после рождения, а затем ещё два раза: через год и полтора. Первое обследование проводится с использованием ПЦР, так как анализ на антитела к вирусу иммунодефицита не имеет смысла: в крови ребенка циркулируют антитела матери, поэтому результат в любом случае будет положительным, независимо от того, заразился малыш или нет.
Читайте также:


