Болезнь лайма или сифилис
Спирохеты – это тонкие подвижные организмы спиральной формы, вызывающие целый ряд различных заболеваний. Обитают спирохеты как в живых организмах, так и в почве, воде. Сифилис является наиболее известным заболеванием, вызываемым спирохетами вида Treponema pallidum. Еще одно серьезное заболевание, вызываемое другим видом спирохет Borrelia burgdorferi - это болезнь Лайма. Передаются спирохеты половым путем
Венерические заболевания, возникающие из-за воздействия спирохет, эндемичны для тропических и субтропических регионов мира. Особое распространение такие заболевания получили в странах с низким уровнем жизни, а также среди социальных групп, проживающих в условиях крайней нищеты.
Все виды заболеваний, вызванных спирохетами, хорошо поддаются лечению антибиотиками (пенициллином).
Заболевания, вызываемые спирохетами
Сифилис. Эта болезнь возникает под воздействием бактерии Treponema pallidum (называемой спирохетой бледной или трепонемой). Заражение сифилисом возможно как при половом контакте, так и путем попадания бактерии в организм через царапины, ссадины, раны и травмы слизистых оболочек. Болезнь характеризуется продолжительностью и волнообразной активностью. Кроме того, сифилис может передаваться по наследству еще в утробе матери. Заболевание поражает любые ткани человеческого тела, человек, как правило, не может противостоять заболеванию, иммунитета против сифилиса не существует. Наибольшая опасность сифилиса заключается в том, что возможно повторное инфицирования человека, который ранее переболел. У 90% больных развитие инфекции происходит согласно классическому сценарию: в три этапа, которые последовательно сменяют друг друга. Опасность спирохет, вызывающих сифилис, состоит в том, что бактерии чрезвычайно подвижны, и потому риск заражения крайне высок. При незащищенном половом контакте с больным заражение произойдет практически в любом случае. Инфицирование бытовой формой сифилиса происходит при любом контакте с бытовым предметом больного – чашкой, столовыми приборами, зубной щеткой и т.д. Инкубационный период заболевания протекает примерно 3-4 недели, иногда срок может сокращаться до 11 дней. Максимально возможный инкубационный период составляет 90 суток. Лечение сифилиса, начатое в инкубационный период, является гарантией быстрого выздоровления. Поэтому крайне важно после установления болезни у партнера обратиться к врачу для диагностики и лечения.
Фазы течения сифилиса
После окончания инкубационного периода, в месте проникновения инфекции (порез, рана, ссадина, ротовая полость или половые органы) образуется пятно красного цвета, которые впоследствии преобразуется в язву или эрозию. Язва плотная на ощупь, второе название язвы - твердый шанкр. Продолжительность первичного периода заболевания - 6-7 недель.
Во вторичном периоде сифилиса у больного возникает сыпь. Без лечения второй этап болезни длится от 2 до 5 лет. Причем может протекать как бессимптомно, так и с периодическими проявлениями сыпи. Сыпь часто не вызывает никаких ощущений, поэтому больные попросту не замечают её.
Основные симптомы вторичной фазы: выпадение волос, сыпь во рту, ангина, хриплый голос, серьезные изменения в работе печени, почек, желудка, сердца. Возможны поражения сосудов, костной системы, мышечные и суставные боли, нарушения работы нервной системы. Без лечения вторичный период сифилиса переходит в третичный (около 5 лет с момента заражения). В этом периоде от заболевания страдают кости, внутренние органы и крупные кровеносные сосуды. Именно в третичном периоде у больного разрушается носовой хрящ, разрушается нёбо. Болезнь вызывает прогрессивный паралич и поражение головного и спинного мозга.
Болезнь Лайма (нейроборрелиоз). Заболевание представляет собой кожную инфекцию, возникающую при укусе клеща, являющегося носителем спирохеты вида Borrelia burgdorferi. Большинство зарегистрированных случаев болезни Лайма происходит в США, Европе и Северной Америке. В месте укуса клеща возникает эритематозное кольцо, которое с течением болезни расширяется. Действие бактерий приводит к тому, что у больного развивается артрит и сердечно-сосудистые заболевания. Заболевание успешно лечится при помощи таких антибиотиков, как пенициллин, эритромицин, тетрациклин. Лечение проводят в три этапа, в течение которых пациент принимает строго определенные дозы лекарств. В конечной стадии заболевания могут быть использованы стероиды, если организм не реагирует на лечение антибиотиками.
Фрамбезия. Возбудитель - Treponema pertenue Castellani. Заболевание распространено на территории Центральной Африки, Центральной Америки и Юго-Восточной Азии. Возбудитель заболевания проникает через поверхность кожи (например, сквозь ссадины или царапины), вызывая образование папилломы, формирующей язвы и, впоследствии, рубцы. При вторичном заражении развивается деформация костей.
Пинта. Возбудитель заболевания – бактерия Treponema Carateum Herrejin. Пинта распространена в Центральной и Южной Америке. Особенно от заболевания страдают дети. Передается заболевание через повреждения на поверхности кожи, а также при укусах насекомых. Инкубационный период пинты составляет 6-8 недель. В месте укуса или попадания инфекции образуется уплотнение, которое затем начинает чесаться и зудеть. Кожа теряет естественный цвет, появляются пятна, увеличиваются лимфатические узлы. Нередко экзематиды и пентиды образуются в складках половых органов, а также вокруг ануса. Лечат пинту, как и другие спирохетозные инфекции, антибиотиками.
Диарея, вызванная спирохетой. Второе название - свиная дизентерия. По симптоматике заболевание схоже с неспецифическим колитом и расстройством желудка, вызванным бактерией Lawsonia intracellularis. Основными симптомами заболевания является появление диареи легкой или умеренной степени в течение 2-6 недель после отъема поросят от свиноматки. Поросята теряют в весе, страдают от обезвоживания, замедляются в росте. В большинстве случаев заболевание проходит через 8-10 дней, однако у некоторых свиней переходит в хроническую форму. Заподозрить неладное можно, отметив потерю аппетита у животных, а также ориентируясь на специфические симптомы.
Предрасполагающие факторы развития свиной дизентерии:
- дефицит меди в рационе;
- отсутствие стимуляторов роста;
- низкий уровень гигиены, грязная вода, грязный пол в помещении, где содержатся поросята и свиноматка;
- радикальная смена рациона поросят.
Лептоспироз. Бактерия Leptospira interrogans передается человеку через инфицированную мочу диких и домашних животных. Субклинические формы инфекции обычно распространены среди работников профессий с высокой степенью риска, например у канализационных работников, сантехников, ассенизаторов и других. Симптомы болезни, как правило, мягкие, и лишь у 10% больных развивается желтуха и геморрагические осложнения (болезнь Вейля).
Лептоспиры можно обнаружить в крови или спинномозговой жидкости больного. Лечение заболевания проводят при помощи пенициллина и тетрациклина. В этот период параллельно с лечением проводят профилактику почечной и печеночной недостаточности.
Профилактика инфекций, вызванных спирохетами
Наилучшая профилактика спирохетных инфекций, впрочем, как и других инфекций, передающихся половым путем, заключается в упорядоченных половых отношениях и наличии постоянного здорового партнера. Необходимо соблюдать гигиену и не вступать в половые контакты с незнакомыми людьми без использования контрацептивов. Заразиться спирохетной инфекцией, например сифилисом, можно даже при обычном поцелуе, а также при использовании посуды, столовых приборов, полотенец или зубной щетки инфицированного.
При подозрении на венерическое заболевание рекомендуется обследоваться у врача, сдать соответствующие анализы, убедиться в отсутствии любых видов инфекций. Следует помнить, что лечение заболевания в инкубационном периоде повышает шансы на выздоровление. Самолечение при таких серьезных заболеваниях, как сифилис, болезнь Лайма или фрамбезия, как правило, лишь усугубляет симптомы. При любом дискомфорте в области половых органов, а также при сопутствующих симптомах необходимо обращаться к врачу. Гарантией отсутствия венерических заболеваний может стать исключение случайных половых контактов и соблюдение правил элементарной гигиены.
При обнаружении спирохетной инфекции в организме, необходимо сообщить об этом партнеру (если он есть). Партнеру необходимо так же сдать анализы и установить диагноз, а затем начать лечение. В период лечения и некоторое время после него запрещается вступать в половые контакты с целью предупреждения распространения инфекции.
По материалам:
Division of STD Prevention, National Center for HIV/AIDS,
Viral Hepatitis, STD, and TB Prevention,
Centers for Disease Control and Prevention;
David Zelman, MD
Почему борода и усы увеличивают риск заразиться коронавирусом?
Спирохеты – это тонкие подвижные организмы спиральной формы, вызывающие целый ряд различных заболеваний. Обитают спирохеты как в живых организмах, так и в почве, воде. Сифилис является наиболее известным заболеванием, вызываемым спирохетами вида Treponema pallidum. Еще одно серьезное заболевание, вызываемое другим видом спирохет Borrelia burgdorferi - это болезнь Лайма. Передаются спирохеты половым путем
Венерические заболевания, возникающие из-за воздействия спирохет, эндемичны для тропических и субтропических регионов мира. Особое распространение такие заболевания получили в странах с низким уровнем жизни, а также среди социальных групп, проживающих в условиях крайней нищеты.
Все виды заболеваний, вызванных спирохетами, хорошо поддаются лечению антибиотиками (пенициллином).
Заболевания, вызываемые спирохетами
Сифилис. Эта болезнь возникает под воздействием бактерии Treponema pallidum (называемой спирохетой бледной или трепонемой). Заражение сифилисом возможно как при половом контакте, так и путем попадания бактерии в организм через царапины, ссадины, раны и травмы слизистых оболочек. Болезнь характеризуется продолжительностью и волнообразной активностью. Кроме того, сифилис может передаваться по наследству еще в утробе матери. Заболевание поражает любые ткани человеческого тела, человек, как правило, не может противостоять заболеванию, иммунитета против сифилиса не существует. Наибольшая опасность сифилиса заключается в том, что возможно повторное инфицирования человека, который ранее переболел. У 90% больных развитие инфекции происходит согласно классическому сценарию: в три этапа, которые последовательно сменяют друг друга. Опасность спирохет, вызывающих сифилис, состоит в том, что бактерии чрезвычайно подвижны, и потому риск заражения крайне высок. При незащищенном половом контакте с больным заражение произойдет практически в любом случае. Инфицирование бытовой формой сифилиса происходит при любом контакте с бытовым предметом больного – чашкой, столовыми приборами, зубной щеткой и т.д. Инкубационный период заболевания протекает примерно 3-4 недели, иногда срок может сокращаться до 11 дней. Максимально возможный инкубационный период составляет 90 суток. Лечение сифилиса, начатое в инкубационный период, является гарантией быстрого выздоровления. Поэтому крайне важно после установления болезни у партнера обратиться к врачу для диагностики и лечения.
Фазы течения сифилиса
После окончания инкубационного периода, в месте проникновения инфекции (порез, рана, ссадина, ротовая полость или половые органы) образуется пятно красного цвета, которые впоследствии преобразуется в язву или эрозию. Язва плотная на ощупь, второе название язвы - твердый шанкр. Продолжительность первичного периода заболевания - 6-7 недель.
Во вторичном периоде сифилиса у больного возникает сыпь. Без лечения второй этап болезни длится от 2 до 5 лет. Причем может протекать как бессимптомно, так и с периодическими проявлениями сыпи. Сыпь часто не вызывает никаких ощущений, поэтому больные попросту не замечают её.
Основные симптомы вторичной фазы: выпадение волос, сыпь во рту, ангина, хриплый голос, серьезные изменения в работе печени, почек, желудка, сердца. Возможны поражения сосудов, костной системы, мышечные и суставные боли, нарушения работы нервной системы. Без лечения вторичный период сифилиса переходит в третичный (около 5 лет с момента заражения). В этом периоде от заболевания страдают кости, внутренние органы и крупные кровеносные сосуды. Именно в третичном периоде у больного разрушается носовой хрящ, разрушается нёбо. Болезнь вызывает прогрессивный паралич и поражение головного и спинного мозга.
Болезнь Лайма (нейроборрелиоз). Заболевание представляет собой кожную инфекцию, возникающую при укусе клеща, являющегося носителем спирохеты вида Borrelia burgdorferi. Большинство зарегистрированных случаев болезни Лайма происходит в США, Европе и Северной Америке. В месте укуса клеща возникает эритематозное кольцо, которое с течением болезни расширяется. Действие бактерий приводит к тому, что у больного развивается артрит и сердечно-сосудистые заболевания. Заболевание успешно лечится при помощи таких антибиотиков, как пенициллин, эритромицин, тетрациклин. Лечение проводят в три этапа, в течение которых пациент принимает строго определенные дозы лекарств. В конечной стадии заболевания могут быть использованы стероиды, если организм не реагирует на лечение антибиотиками.
Фрамбезия. Возбудитель - Treponema pertenue Castellani. Заболевание распространено на территории Центральной Африки, Центральной Америки и Юго-Восточной Азии. Возбудитель заболевания проникает через поверхность кожи (например, сквозь ссадины или царапины), вызывая образование папилломы, формирующей язвы и, впоследствии, рубцы. При вторичном заражении развивается деформация костей.
Пинта. Возбудитель заболевания – бактерия Treponema Carateum Herrejin. Пинта распространена в Центральной и Южной Америке. Особенно от заболевания страдают дети. Передается заболевание через повреждения на поверхности кожи, а также при укусах насекомых. Инкубационный период пинты составляет 6-8 недель. В месте укуса или попадания инфекции образуется уплотнение, которое затем начинает чесаться и зудеть. Кожа теряет естественный цвет, появляются пятна, увеличиваются лимфатические узлы. Нередко экзематиды и пентиды образуются в складках половых органов, а также вокруг ануса. Лечат пинту, как и другие спирохетозные инфекции, антибиотиками.
Диарея, вызванная спирохетой. Второе название - свиная дизентерия. По симптоматике заболевание схоже с неспецифическим колитом и расстройством желудка, вызванным бактерией Lawsonia intracellularis. Основными симптомами заболевания является появление диареи легкой или умеренной степени в течение 2-6 недель после отъема поросят от свиноматки. Поросята теряют в весе, страдают от обезвоживания, замедляются в росте. В большинстве случаев заболевание проходит через 8-10 дней, однако у некоторых свиней переходит в хроническую форму. Заподозрить неладное можно, отметив потерю аппетита у животных, а также ориентируясь на специфические симптомы.
Предрасполагающие факторы развития свиной дизентерии:
- дефицит меди в рационе;
- отсутствие стимуляторов роста;
- низкий уровень гигиены, грязная вода, грязный пол в помещении, где содержатся поросята и свиноматка;
- радикальная смена рациона поросят.
Лептоспироз. Бактерия Leptospira interrogans передается человеку через инфицированную мочу диких и домашних животных. Субклинические формы инфекции обычно распространены среди работников профессий с высокой степенью риска, например у канализационных работников, сантехников, ассенизаторов и других. Симптомы болезни, как правило, мягкие, и лишь у 10% больных развивается желтуха и геморрагические осложнения (болезнь Вейля).
Лептоспиры можно обнаружить в крови или спинномозговой жидкости больного. Лечение заболевания проводят при помощи пенициллина и тетрациклина. В этот период параллельно с лечением проводят профилактику почечной и печеночной недостаточности.
Профилактика инфекций, вызванных спирохетами
Наилучшая профилактика спирохетных инфекций, впрочем, как и других инфекций, передающихся половым путем, заключается в упорядоченных половых отношениях и наличии постоянного здорового партнера. Необходимо соблюдать гигиену и не вступать в половые контакты с незнакомыми людьми без использования контрацептивов. Заразиться спирохетной инфекцией, например сифилисом, можно даже при обычном поцелуе, а также при использовании посуды, столовых приборов, полотенец или зубной щетки инфицированного.
При подозрении на венерическое заболевание рекомендуется обследоваться у врача, сдать соответствующие анализы, убедиться в отсутствии любых видов инфекций. Следует помнить, что лечение заболевания в инкубационном периоде повышает шансы на выздоровление. Самолечение при таких серьезных заболеваниях, как сифилис, болезнь Лайма или фрамбезия, как правило, лишь усугубляет симптомы. При любом дискомфорте в области половых органов, а также при сопутствующих симптомах необходимо обращаться к врачу. Гарантией отсутствия венерических заболеваний может стать исключение случайных половых контактов и соблюдение правил элементарной гигиены.
При обнаружении спирохетной инфекции в организме, необходимо сообщить об этом партнеру (если он есть). Партнеру необходимо так же сдать анализы и установить диагноз, а затем начать лечение. В период лечения и некоторое время после него запрещается вступать в половые контакты с целью предупреждения распространения инфекции.
По материалам:
Division of STD Prevention, National Center for HIV/AIDS,
Viral Hepatitis, STD, and TB Prevention,
Centers for Disease Control and Prevention;
David Zelman, MD
- Доктор, сторож вашей клиники - такой привлекательный мужчина.
- Так денег нет. Зарплату выплачиваем натурой - пластическими операциями
Главным критерием эффективности таблеток от склероза и других расстройств памяти является то, что пациент вовремя принимает следующую таблетку.
Только при одном поцелуе передаётся 5 миллионов микробов. Но ведь, с другой стороны, от стольких же и избавляешься!

18 июня 1982 года вышло сообщение об открытии возбудителя таинственной болезни Лайма – самой быстро распространяющейся клещевой инфекции в мире.
Кто такой Лайм?
Судя по данным археологов, болезнь Лайма преследует человечество уже 5000 лет. Коварную спирохету удалось разоблачить, когда против неё объединились три человека: американская домохозяйка, у которой заболели дети, ревматолог, не желавший воевать во Вьетнаме, и швейцарец, изучавший собачьих клещей.
Лайм – это не человек, а городок в США, у реки Коннектикут в одноименном штате. Там живёт художница Полли Мюррей, которая и начала борьбу с клещевым боррелиозом. Она первой в тех местах заболела, когда вышла замуж и молодая семья поселилась на ранчо у реки. Во время первой беременности у Полли началась лихорадка с головными болями и ломотой в ногах. К 1975 году проблемы с суставами испытывало почти всё семейство – муж Полли, старший сын Алекс и даже собаки. Мальчику пришлось хуже всех: у него парализовало половину лица и колени распухли так, что он мог передвигаться лишь на костылях.
Полли в юности изучала сестринское дело, и по всем правилам вела историю болезни членов своей семьи. Записи прямо указывали на клиническую картину инфекции. Врачи Лайма только отмахивались: трудно лечить медиков, да ещё бывших, к тому же сумасшедших. А что Полли с приветом, знал весь город – у неё не всегда получалось подбирать слова и с ходу отвечать на вопросы.
Петиция Полли
Когда заболел другой сын – шестиклассник Тодд, материнское терпение лопнуло. Миссис Мюррей переписала всех окрестных детей с похожими симптомами: воспаление коленных суставов, проблемы с речью, постоянная усталость. Таких было несколько десятков. Родители терялись в догадках. Одни говорили, что всё началось, когда рядом построили АЭС, другие ругали отравленную промышленными стоками воду, и все чувствовали, что здесь как-то замешаны лес и река. Скооперировавшись с другой социально активной мамой, Полли собрала множество подписей под коллективной петицией о том, что пора бороться с массовым недугом.
Приезд Стира
Что это эпидемия, Стир не сомневался. Для такого городка, как Лайм, даже два случая юношеского артрита – уже слишком.
Мигрирующая кожная эритема
Стир поговорил с 39 детьми, и оказалось, что все они заболели летом и осенью. Многие заметили, что начиналось всё с кольцевой сыпи вокруг места, где вроде бы кусало какое-то насекомое. Но никто из детей насекомого не видел и не мог описать.
Восточный берег реки Коннектикут
Сезон 1976 года оправдал ожидания: с июня по сентябрь несколько десятков новых случаев. По большей части среди детей, которые играли в лесу. Адреса заболевших нанесли на карту. Река Коннектикут играла какую-то загадочную роль: на западном берегу единичные случаи. Артрит свирепствовал восточнее – там, где находится ранчо Мюррей. Стало быть, разносчик – клещ, который ездит верхом на животных, редко встречающихся на западном берегу. Какие это животные? Полёвки и белки отпадают – их везде полно. Должен быть некто крупный. Запросили биологов-экологов. От этого была несомненная польза. К Стиру явился эколог и принёс в баночке живого клеща, который его, эколога, укусил.
Клещ оказался оленьим: он появился в этих краях недавно, когда на восток штата Коннектикут началась миграция белохвостых оленей. Рогатые, кстати, пока ещё редко перебирались через реку. На составленной экологами карте ареал распространения оленей точно совпал с очертаниями очага эпидемии. Поскольку от некоторых клещевых инфекций помогают антибиотики, Стир стал назначать их больным детям. У многих артрит прошёл, в том числе у Тодда Мюррея. Стир получил известность и право дать патологии название. И нарёк её болезнью Лайма, несмотря на протесты властей этого городка.
Черноногий клещ
Битва со спирохетой
После битвы

Клещевой боррелиоз (болезнь Лайма, Лайм-боррелиоз) – это инфекционное заболевание, передающееся через укус иксодового клеща. Характеризуется поражением различных органов и систем: кожи, нервной системы, сердца, суставов. При раннем выявлении и правильном лечении с помощью антибиотиков в большинстве случаев заканчивается выздоровлением. Диагностика заболевания на поздней стадии, неадекватная терапия могут способствовать переходу заболевания в хроническую трудноизлечимую форму. Из этой статьи Вы сможете узнать о симптомах, диагностике, лечении и последствиях клещевого боррелиоза.
Причины
Установлено, что причиной клещевого боррелиоза является 3 вида боррелий — Borrelia burgdorferi, Borrelia garinii, Borrelia afzelii. Это очень мелкие микроорганизмы (длина 11-25 мкм) в форме извитой спирали. В природных условиях естественным резервуаром боррелий являются животные: грызуны, олени, коровы, козы, лошади и т.д. Переносчиком служат иксодовые клещи, которые заражаются при сосании крови инфицированных животных. Клещи способны передавать боррелии своим последующим поколениям. Иксодовые клещи обитают преимущественно в зонах с умеренным климатом, особенно в смешанных лесах. Эндемичными зонами клещевого боррелиоза являются северо-западные и центральные регионы России, Урал, Западная Сибирь, Дальний Восток, США, некоторые районы Европы. В ходе исследований клещей в эндемичных районах было выяснено, что зараженность клещей составляет до 60%.
Как развивается болезнь?
Заражение происходит при укусе клеща. Возбудитель со слюной проникает в кожу, там размножается. Потом попадает в рядом расположенные лимфатические узлы, где продолжает размножаться. Через несколько дней боррелии проникают в кровеносное русло и разносятся по всему организму с током крови. Так они попадают в центральную нервную систему, сердце, суставы, мышцы, где могут находиться длительное время, продолжая размножаться. Иммунная система вырабатывает антитела против боррелий, но даже их высокие титры не способны полностью уничтожить возбудителя. Иммунные комплексы, которые образуются в результате клещевого боррелиоза, могут запускать развитие аутоиммунного процесса (и тогда выработка антител производится против собственных тканей организма). Этот факт может стать причиной хронического течения заболевания. Гибель возбудителя сопровождается выбросом токсических веществ, что ухудшает состояние больного.
Больной человек не заразен для окружающих, не может стать источником инфекции.
Симптомы клещевого боррелиоза
Заболевание протекает в несколько стадий:
- инкубационный период (период от момента заражения до появления первых симптомов) – длится от 3 до 32 дней;
- I стадия – совпадает по времени с размножением боррелий в месте проникновения и в лимфатических узлах;
- II стадия – соответствует фазе распространения возбудителя с кровью по организму;
- III стадия – хроническая. В этот период оказывается пораженной преимущественно какая-то одна система организма (например, нервная или опорно-двигательная).
I и II стадии называют ранним периодом инфекции, а III стадию – поздним. Четкого перехода между стадиями нет, разделение несколько условное.

Характеризуется общими и местными проявлениями. К общим симптомам относят: головную боль, боли и ломоту в мышцах, суставах, повышение температуры тела до 38°С, озноб, тошноту, рвоту, общее недомогание. Редко могут быть катаральные явления: боль и першение в горле, небольшой насморк, покашливание.
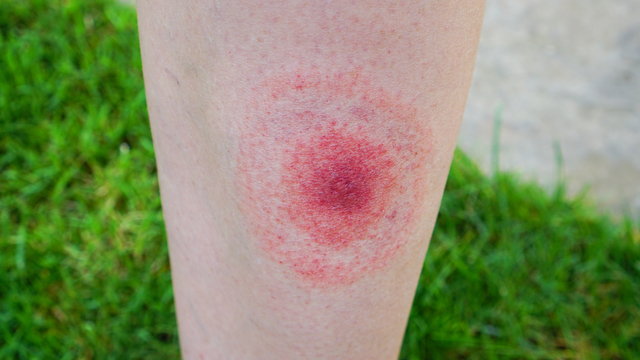
Местные симптомы выглядят следующим образом: в месте укуса клеща появляется болезненность, припухлость, зуд, покраснение. Образуется так называемая кольцевидная эритема – специфический симптом клещевого боррелиоза. Выявляется у 70% больных. В месте укуса появляется красное плотное образование – папула, которая постепенно за несколько дней расширяется в стороны, приобретая форму кольца. В центре остается место укуса несколько более бледного цвета, а ободок имеет более насыщенный красный цвет, приподнимается над непораженной кожей. В целом зона покраснения имеет овальную или округлую форму с диаметром 10-60 см. Иногда внутри кольца могут образовываться более мелкие колечки, особенно если размер эритемы большой. Довольно часто эритема не доставляет больному неприятных ощущений, но бывает, что это место чешется, печет. Бывает, что кольцевидная эритема становится первым проявлением заболевания и не сопровождается общими реакциями. Возможно появление дополнительных кольцевидных эритем, вторичных, т. е. в местах, где не было укусов.
Эритема держится несколько дней, иногда – месяцев, в среднем 30 дней. Затем самостоятельно исчезает, на месте эритемы остается шелушение и пигментация.
Из других кожных проявлений возможно возникновение сыпи по типу крапивницы, развитие конъюнктивита.
Местные симптомы сопровождаются увеличением и болезненностью регионарных лимфатических узлов, ригидностью мышц шеи, повышением температуры, мигрирующими суставно-мышечными болями.
Для I стадии характерно исчезновение симптомов даже без медикаментозного вмешательства.
Характеризуется поражением нервной системы, суставов, сердца, кожи. Может длиться от нескольких дней до нескольких месяцев. К этому моменту все местные и общие проявления I стадии исчезают. Бывают такие ситуации, когда клещевой боррелиоз начинается сразу со II стадии, минуя кольцевую эритему и общеинфекционный синдром.
Поражение нервной системы проявляется тремя типичными синдромами:
- серозным менингитом;
- поражением черепно-мозговых нервов;
- поражением корешков спинномозговых нервов (радикулопатия).
Серозный менингит (воспаление мозговой оболочки) проявляется умеренно выраженной головной болью, светобоязнью, повышенной чувствительностью к раздражителям, умеренным напряжением затылочных мышц, значительной усталостью. Типичные симптомы менингита Кернига и Брудзинского могут вообще отсутствовать. Возможны эмоциональные расстройства, бессонница, нарушение памяти и внимания. В ликворе (спинно-мозговой жидкости) повышается содержание лимфоцитов, белка.
Из черепно-мозговых нервов наиболее часто поражается лицевой. Это проявляется параличом мимических мышц: лицо выглядит перекошенным, полностью не закрывается глаз, пища выливается изо рта. Довольно часто поражение двустороннее, иногда поражается сначала одна сторона, а через несколько дней или даже недель – другая. При клещевом боррелиозе поражение лицевого нерва имеет хороший прогноз для восстановления. Из других черепно-мозговых нервов в процесс вовлекаются зрительный, слуховой, глазодвигательные нервы, что выражается соответственно в ухудшении зрения, слуха, развитии косоглазия и нарушении движений глаз.
Поражение корешков спинномозговых нервов клинически дает о себе знать выраженными болями простреливающего характера. В области туловища боли носят опоясывающий характер, а в области конечностей направлены сверху вниз по длине. Через несколько дней или недель к болям присоединяются поражения мышц (развивается слабость – парезы), чувствительные расстройства (повышение или снижение общей чувствительности), выпадают сухожильные рефлексы.
Иногда поражение нервной системы при клещевом боррелиозе может сопровождаться нарушением речи, шаткостью и неустойчивостью, появлением непроизвольных движений, дрожанием в конечностях, нарушением глотания, эпиприпадками. Подобные симптомы наблюдаются у 10% больных клещевым боррелиозом.
Поражение суставов в эту стадию проявляется как рецидивирующий моноартрит (один сустав) или олигоартрит (два-три сустава). Чаще это касается коленных, тазобедренных, локтевых или голеностопных суставов. В них возникают боли и ограничение подвижности.
Поражение сердца представляет собой также несколько клинических форм. Это может быть нарушение проводимости сердца (наиболее характерны атривентрикулярные блокады), возможны миокардит и перикардит, проявляющиеся сердцебиением, одышкой, болью за грудиной, сердечной недостаточностью.
Кожные нарушения во II стадию довольно разнообразны: сыпь по типу крапивницы, вторичные мелкие кольцевые эритемы, лимфоцитомы. Лимфоцитома – довольно специфический признак клещевого боррелиоза. Это ярко-красный узелок от нескольких миллиметров до нескольких сантиметров, выступающий над уровнем кожи. Чаще всего образуется на мочке уха, в области соска, в паховой области. Лимфоцитома представляет собой скопление лимфатических клеток в толще кожи.
Развивается через несколько месяцев, а иногда и лет после начала заболевания. Имеет несколько типичных и известных медицине проявлений:
- хронический артрит;
- атрофический акродерматит (поражение кожи);
- поражение нервной системы (энцефаломиелит, энцефалопатия, полиневропатия).
Чаще болезнь выбирает какую-то одну из систем организма, т. е. развивается поражение или суставов, или кожи, или нервной системы. Но с течением времени возможно комбинированное поражение.
Хронический артрит поражает как крупные суставы, так и мелкие. Поскольку течение заболевания характеризуется рецидивами, то постепенно суставы деформируются, хрящевая ткань истончается и разрушается, в костных структурах развивается остеопороз. В процесс вовлекаются рядом расположенные мышцы: развивается хронический миозит.
Атрофический акродерматит характеризуется появлением синюшно-красных пятен на разгибательных поверхностях коленей, локтей, на тыльных частях кистей, на подошвах. Кожа в этих участках отекает, уплотняется. При рецидивировании процесса, при длительном существовании заболевания кожа атрофируется, напоминает папиросную бумагу.
Поражение нервной системы в III стадию весьма разнообразно. Оно проявляется и в двигательной (парезы), и в чувствительной (снижение, повышение чувствительности, различного рода боли, парестезии), и в координаторной (нарушение равновесия), и в умственной (нарушение памяти, мышления, интеллекта) сферах. Возможны нарушения зрения, слуха, эпилептические припадки, расстройства функции тазовых органов. Больные практически постоянно чувствуют слабость, вялость, их не покидают эмоциональные расстройства (в частности, депрессия).
Хронический боррелиоз
Если клещевой боррелиоз не лечить, то он переходит в хроническую форму, характеризующуюся рецидивированием процесса. Заболевание протекает с постепенным волнообразным ухудшением состояния. Из известных клинических синдромов, развивающихся при хроническом течении заболевания, наиболее часто встречаются:
- артриты;
- лимфоцитомы;
- атрофический акродерматит;
- многоочаговое поражение нервной системы (могут вовлекаться в процесс любые структуры нервной системы).
Анализы на боррелиоз
Диагноз клещевого боррелиоза основывается на клинических данных (укус клеща в анамнезе, наличие кольцевидной эритемы) и данных лабораторных методов исследования. Но поскольку укус клеща может остаться незамеченным, а заболевание может протекать без кольцевидной эритемы и проявить себя только во II стадию, то методы лабораторной диагностики иногда становятся единственным способом подтверждения клещевого боррелиоза.
Сами по себе боррелии трудно выявить у человека. Их можно обнаружить в пораженных тканях или жидкостях организма. Это может быть внешний край кольцевидной эритемы, участки кожи при лимфоцитоме и атрофическом акродерматите (проводится биопсия), кровь или ликвор. Но результативность данных методик не превышает 50%. Поэтому в настоящее время используют косвенные методы диагностики:
- метод полимеразной цепной реакции (поиск ДНК боррелий в крови, ликворе, синовиальной жидкости);
- серологическая диагностика — реакции непрямой иммунофлюоресценции (РНИФ), иммуноферментного анализа (ИФА), иммуноблоттинга (позволяют обнаружить антитела к боррелиям в сыворотке крови, ликворе и синовиальной жидкости). Для подтверждения диагноза нужно, чтобы исходный титр антител был не менее 1:40 или наблюдался прирост в 4 раза в 2-х сыворотках, взятых с интервалом не меньше 20 дней.
Конечно, поиск ДНК-фрагментов несколько более точен, чем серологические реакции. Последние могут давать ложноположительные результаты у больных с сифилисом, при ревматических заболеваниях, инфекционном мононуклеозе. Также встречаются серонегативные варианты клещевого боррелиоза, а в ранних стадиях в 50% случаев серологическое исследование не подтверждает инфекцию. Подобные ситуации требуют проведения исследований в динамике.
Лечение боррелиоза
Лечение клещевого боррелиоза зависит от стадии заболевания. Конечно, оно наиболее эффективно в I стадию.

Применяют два направления:
- этиотропное — воздействие на возбудителя (антибиотикотерапия);
- симптоматическое и патогенетическое – лечение поражения органов и систем (нервной системы, сердца, суставов и т.д.).
В качестве этиотропного лечения в I стадию применяют антибиотики внутрь (на выбор врача): Тетрациклин по 500 мг 4 р/в сутки, Доксициклин (Вибрамицин) 100 мг 2 р/сутки, Амоксициллин (Флемоксин, Амоксиклав) по 500 мг 3 р/сутки, Цефуроксим по 500 мг 2 р/сутки. Срок применения 10-14 дней. Ни в коем случае нельзя уменьшать дозировку или сокращать длительность применения, так как это приводит к выживанию части боррелий, которые вновь размножатся.
Во II стадию показано парентеральное применение антибиотиков, чтобы обеспечить губительную концентрацию препарата в крови, ликворе, синовиальной жидкости. Используют: Пенициллин по 20-24 млн ЕД/сутки, Цефтриаксон по 1-2 г/сутки. Срок применения антибиотиков в этом случае составляет 14-21 день. В 85-90% случаев это излечивает клещевой боррелиоз.

В III стадию рекомендуется длительность применения антибиотика не менее 28 дней. Обычно применяют пенициллиновый ряд. Поскольку кратность введения Пенициллина составляет до 8 р/сутки и в течение 28 суток больному потребуется провести 224 инъекции, то, на сегодняшний день, используют пролонгированную форму -Экстенциллин (Ретарпен) по 2,4 млн ЕД 1 раз в неделю в течение 3 недель.
Если не наблюдается эффекта от применения того или иного антибиотика, нет положительной динамики при исследовании ликвора, то тогда рекомендуется сменить антибиотик на другой.
Также проводят превентивную терапию антибиотиками. Она показана людям, обратившимся за медицинской помощью в течение 5 суток с момента укуса клещом, при условии, что клещ был принесен с собой (или изъят уже в медицинском учреждении), и при обследовании у клеща обнаружены боррелии (под микроскопом). В таких случаях назначают Тетрациклин по 500 мг 4 р/сутки 5 дней, или Доксициклин по 100 мг 2 р/сутки 10 дней, или Амоксиклав по 375 мг 4 р/сутки 5 дней, или Ретарпен 2,4 млн ЕД 1 раз внутримышечно. Подобные профилактические мероприятия позволяют избежать заболевания в 80% случаев.
Симптоматическое и патогенетическое лечение предполагает использование жаропонижающих, дезинтоксикационных, противовоспалительных, противоаллергических, сердечных, общеукрепляющих, витаминных и других препаратов. Все зависит от клинической формы и стадии заболевания.
Последствия боррелиоза
Если заболевание выявлено в I стадию и проведено адекватное лечение, то в большинстве случаев наступает полное выздоровление. II стадия также в 85-90% случаев излечивается, не оставляя после себя последствий.
При поздней диагностике, неполном курсе лечения, при дефектах иммунного реагирования заболевание может переходить в III стадию или хроническую форму. Такое течение клещевого боррелиоза даже при повторных курсах антибиотикотерапии, полноценном патогенетическом и симптоматическом лечении не позволяет больному полностью восстановиться. Состояние улучшается, но остаются функциональные нарушения, которые могут стать причиной инвалидности:
- стойкие парезы – снижение мышечной силы в ногах или руках;
- нарушения чувствительности;
- деформация лица, обусловленная поражением лицевого нерва;
- нарушение слуха и зрения;
- выраженная шаткость при ходьбе;
- эпилептические припадки;
- деформация суставов и нарушение их функции;
- сердечная недостаточность;
- аритмии.
Конечно, не все эти симптомы обязательно будут у каждого больного с III стадией или хронической формой. Иногда и в запущенных случаях возможно значительное улучшение и, хоть и медленное, но восстановление.
Клещевой боррелиоз – опасное инфекционное заболевание, которое может развиться незаметно для больного. Особенно, если укус клеща не был замечен. Характеризуется специфическим симптомом в начальной стадии – кольцевидной эритемой и очень разнообразной клинической картиной поражения различных органов и систем (преимущественно нервной, сердечной и суставов). Подтверждается, в основном, лабораторными методами диагностики. Эффективно лечится курсами антибиотиков при условии раннего применения. В противном случае может переходить в хроническую форму и оставлять после себя необратимые функциональные нарушения.
Читайте также:


